Заполнение слезной борозды: Носослезная борозда — коррекция и заполнение носослезки
Слезная борозда — коррекция | Как убрать? Сколько стоит?
Коррекция слезной борозды – одна из наиболее актуальных и, в то же время, сложных операций в области эстетической хирургии. Носослезная борозда – это складка, которая начинается между носом и внутренними уголками глаз и продолжается к щеке, разделяя между собой 2 зоны: нижнего века и скул. Глубокое и ярко выраженное углубление, которое образуется в результате свисания мягких тканей, создает эффект темных мешков под глазами.
Как убрать слезные борозды?
Современная косметология и пластическая хирургия предлагает несколько методов устранения складок под нижними веками.
- Методика коррекции носослезной борозды. Проводится путем введения в проблемную зону филлеров – специальных наполнительных на базе гиалуроновой кислоты. Эффективно устраняет проблемное углубление и избавляет от «мешков под глазами».
- Благодаря лифтингу средней зоны лица, удается поднять обвисшие мягкие ткани в зоне нижних век и скуловой дуги.

- Липофилинг – один из наиболее распространенных методов по устранению слезных борозд как для юных пациентов, так и для людей в возрасте, которые нуждаются в коррекции одной проблемной зоны – носослезной борозды с сохранением остальных черт внешности.
Основные методы избавления от слезной борозды
Блефаропластика (пластика век)
Блефаропластика век – процедура по удалению лишних жировых отложений и складок кожи вокруг глаз. Предназначена для омоложения и улучшения внешнего вида, возвращает былую выразительность лица.
подробнее
Липофилинг
Липофилинг – эффективный метод пластической хирургии. Позволяет путем введения подкожного жира омолодить участки кожи лица и тела, придав им недостающий объем
подробнее
Объемное моделирование лица
Объемное моделирование лица – абсолютно безопасная безоперационная подтяжка лица, которая проводится путем введения специального наполнителя. Позволяет поднять опустившиеся щеки, сделать контуры скул и подбородка более отчетливыми.
Позволяет поднять опустившиеся щеки, сделать контуры скул и подбородка более отчетливыми.
подробнее
Как избавиться от слезной борозды надолго?
С помощью хирургической пластики можно эффективно и на несколько лет избавиться от складок под нижними веками. Посмотрите, как выглядит слезная борозда на фото до и после разных процедур, и делайте свой выбор в пользу той, или иной методики.
Коррекция носослезной борозды — «Печальный опыт….Попала в число «жертв и неудачников» этой коррекции.»
Январь 2019
Хотела лишь немного подкорректировать носослезку, чтоб темные и впалые круги стали менее заметны. Кожа очень тонкая, отеков никогда не было… Мечтала несколько лет, но боялась ужасно.. Боялась, что станет хуже, чем есть…
В общем, решилась на коррекцию 11.01.2019.
Врач работала канюлей и филлером Princess Filler, сказала что это мне подойдёт больше (ей виднее, я то не врач). Обезболивание не делала, кололи «по живому». Какой-то ожидаемо-страшной боли не было, — так, немного в месте прокола на щеке чувствовалось и все. (Губы колоть больнее.) Больше страха было, чем ощущений. Под правый глаз еще подкалывала сверху микроуколами — это было неприятно. Через минут 15-20 (может и быстрее, я в своем шоке не заметила) все закончилось…
Обезболивание не делала, кололи «по живому». Какой-то ожидаемо-страшной боли не было, — так, немного в месте прокола на щеке чувствовалось и все. (Губы колоть больнее.) Больше страха было, чем ощущений. Под правый глаз еще подкалывала сверху микроуколами — это было неприятно. Через минут 15-20 (может и быстрее, я в своем шоке не заметила) все закончилось…
Дала мне рекомендации по «можно/нельзя» и записала на прием через 4 дня, т. к. уезжает в отруск. Заплатила я 115$ и уехала домой…
Из болевых ощущений после процедуры — немного болела голова, может даже от волнения, и всё.
К вечеру я даже периодически забывала, что днем делала коррецию (пока не подходила к зеркалу). А вот в зеркале были красные пятна от уколов и подпухшие борозды от канюли…
- 1 день после уколов «красоты». «Шок»
Утром побежала к зеркалу в надежде, что мой внешний вид впалых глаз начнёт улучшаться, но нет… там был кошмар. То ли синяки потемнели в уголках глаз ещё больше, то ли это были мои старые, но на фоне опухших, белеющих борозд от канюли они казались ещё темнее и отчетливее, чем раньше. .. В общем, к моим синякам прибавились еще и бугры…
.. В общем, к моим синякам прибавились еще и бугры…
Первый день после коррекции
- 2 день после коррекции.
На второй день ситуация не улучшилась — все те же синяки и бугры… Читая другие отзывы, у людей уже через 2 дня отеки сходят, у некоторых результат виден чуть ли не сразу…. А у меня явно что-то не так…
Написала своему врачу — она сказала прийти к ней на массаж и что мол мои бугры это нормально, через 7-10 дней все пройдёт… Вычитала где-то что визуальные бугры это не есть хорошо….
- 3 день после коррекции.
Пришла к своему косметологу на массаж. Она возмутилась, что мол у меня все прекрасно идёт, а я тут панику развела!!! (что прекрасного — не понимаю, страшно на улицу выходить). Сказала, что нужно смотреть результат только через 2 недели, не раньше, и вообще, нужно будет ещё доколоть под левый глаз, а то мало… ( ЧТО?? МАЛО?? ) Записала меня на 2 февраля (через 3 недели), потому что уезжает в отпуск.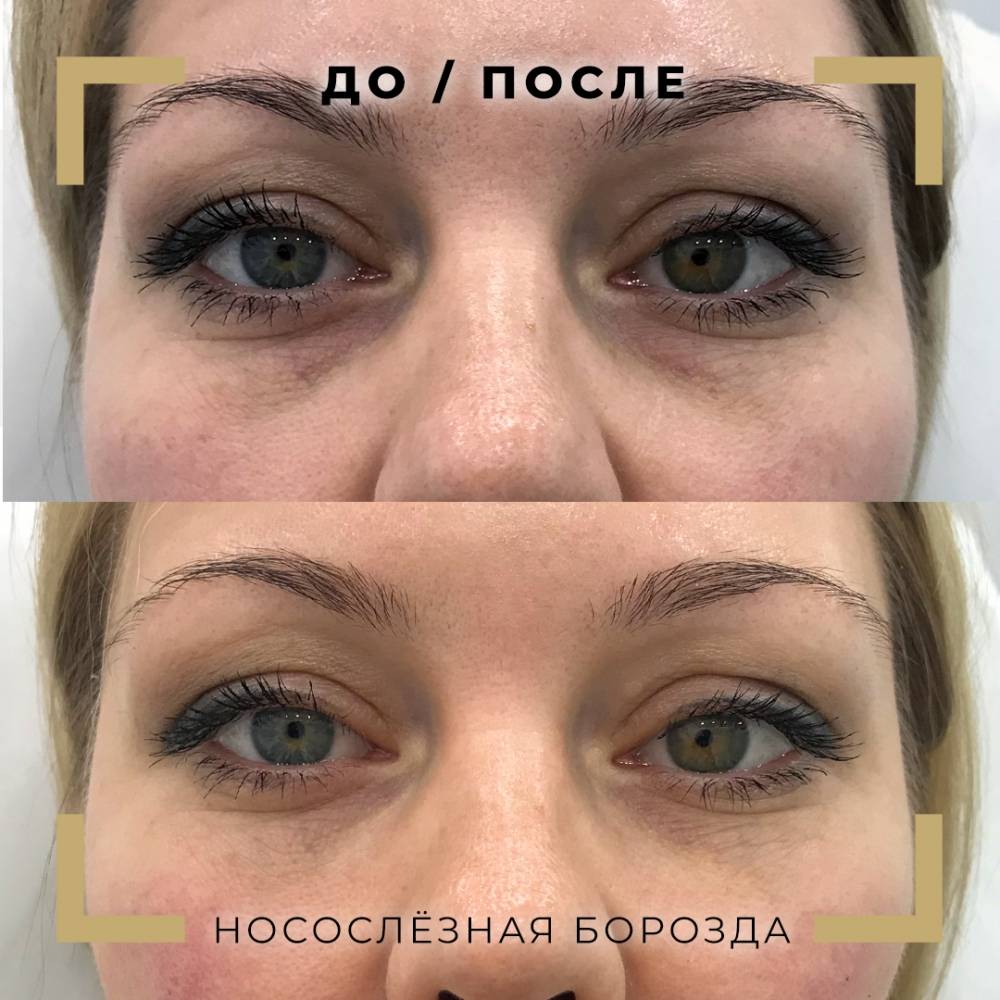 ..
..
Может я что-то не понимаю, но у других хороший результат почему-то виден сразу…
Не захотела я ждать её 3 недели и обратилась к online косметологам в интернете. Описала проблему, прикрепила фотографии. Слава Богу они ответили мне быстро: «коррекция не правильная, нужно удалять филер и чем быстрее, тем лучше»…
- 4 день после коррекции.
Тлела надежда, что бугры начнут понемногу проходить, т. к. ни болей, ни каких-либо других ощущений нет и не было, даже не чувствую уплотнений, трогая периорбитальную зону. Только внешнее «уродство» носослезки. Но утром увидела все те же «грыжи» у носа. Написала косметологу и попросила удалить филер.
Приехала… Врач осталась при своем мнении, что я паникерша, должна была ждать 4 недели, а не убирать филер сразу же… С недовольным лицом все таки сделала мне пару инъекций гиалуронидазы (бесплатно) — достаточно больно и малоприятно. Я посидела у нее еще минут 40 — вроде бы эти бугры начали сдуваться.
Аллергической реакции на гиалуронидазу не было. К вечеру «бугры» значительно уменьшились — под правым глазом вроде бы полностью, под левым глазом еще немного виднелся «маленький ненавистный уродец». Но, тем не менее, стало значительно лучше и я снова стала похожа на человека…
- 10 день. Выведение филлера
Радость моя длилась не долго — через пару дней филлер проявился снова. Хоть и меньшими бороздами, но все равно был виден, особенно под левым глазом + появились какие-то отеки… Филлер к этому времени уже затвердел и борозды стали твердыми «колбасами» (естественно ничего не «разошлось само по себе», как обещала мне мой косметолог) Косметика все это уродство не перекрывает совершенно — вид то ли больного человека, то ли запойного алкаша после драки.
Поскольку мой косметолог уехала в отпуск, пришлось искать другого врача. По совету подруги, которая недавно удаляла филер из губ, пошла к ее врачу.
21. 01.2019 встретилась с косметологом, объяснила ситуацию, какой филлер и в каком количестве. Врач сказала что однозначно нужно удалять его, тем более прошло уже 10 дней со дня коррекции — не уляжется он уже никак, только «затвердеет и обрастет коллагеном»…
01.2019 встретилась с косметологом, объяснила ситуацию, какой филлер и в каком количестве. Врач сказала что однозначно нужно удалять его, тем более прошло уже 10 дней со дня коррекции — не уляжется он уже никак, только «затвердеет и обрастет коллагеном»…
Предупредила что на вторую инъекцию может быть аллергическая реакция — отек, покраснение или анафилактический шок (последний развивается сразу). В этом случае нужно колоть дексаметазон.
Сделала мне несколько микро инъекций — странно что было не больно вообще, как будто воду вводила…Врач еще немного поразминала периорбитальную зону и через пол часа я ушла домой…
Уколы гиалуронидазы — 500 грн.
В этот раз я уже ощущала на себе последствия инъекции — небольшие покраснения, припухлость, небольшая болезненность и легкое головокружение. Поскольку я обладательница тощего лица и впалых глазниц, то эта припухлость мне казалась даже красивой — исчезли синяки под глазами и борозды — кожа казалась гладкой и натянутой. Наверно, так бы выглядело мое лицо при Удачной коррекции носослезки. ..
..
Сразу после укола гиалуронидазы
На утро следующего дня проснулась уже с опухшим лицом, вернее с очень опухшей периорбитальной зоной. Ужасно испугалась…
Отек и покраснение от гиалуронидазы
Написала врачу, та посоветовала сделать укол дексаметазона.
Сделала сама себе укол внутримышечно. 1 ампула 4%, а так же течение дня 3 раза наносила мазь Гидрокортизон 1%. К вечеру отек сошел.
После повторной внутридермальной инъекции гиалуронидазы возможно возникновение транзиторной аллергической реакции замедленного типа (в течение 24 часов), и это достаточно распространенное явление. Такая реакция проявляется образованием крупных эритематозых отечных папул или пузырей, сопровождающихся зудом, однако самопроизвольно разрешающихся в течение нескольких дней даже при отсутствии лечения. Местное нанесение кортикостероидной мази в активной фазе процесса способствует более быстрому восстановлению.
В таких случаях следует исключить повторные инъекции гиалуроновой кислоты.
Следующие 2 недели все было Прекрасно!!! )) я не могла нарадоваться — ни отеков, ни бугров от филлера, ни впалых глазниц, ни синяков — прям идеальная коррекция. Даже корректор не нужен был.
Но где-то к концу 2 недели начала замечать изменение носослезки — появился синяк под левым глазом + прибавились еще и небольшие отеки. В течение третьей недели были явные отеки под глазами. Это невозможно описать словами. У меня никогда в жизни не было отеков, а тут и отеки и синяки — 2 в 1 сразу. Стало еще хуже, чем было до коррекции.
Второй врач тоже допустила ошибку — переколола гиалуронидазой левый глаз из-за этого случилось истончение моей родной ткани — выглядит как синяк….
2020 год
Все еще мучаюсь со своими глазами — делала мезо, микротоки, множество консультаций с хирургами, косметологами. Но ужасно боюсь кому-либо довериться — назначаю прием, но потом отменяю. Дикий страх просто…
Но ужасно боюсь кому-либо довериться — назначаю прием, но потом отменяю. Дикий страх просто…
На летний период, кстати, глаза выглядят лучше — я даже думала, что все наконец-то прошло, но с наступлением осени снова появляются мешки и провалы под глазами.
Сейчас все еще в поиске косметолога
Очень жалею, что доверилась своему косметологу и не сходила на консультацию к нескольким врачам. Одно поняла, нужно следить чтоб было МНОГО примеров работ с этой зоной и желательно видео материалы до и после, а не фотографии, которые врачи крадут друг у друга и выдают за свои…
Деньги естественно мне никто не вернул, все легло на мой бюджет, врач вообще пропала и забыла — ничего не знаю, ничего не сделала….
Коррекция носослезной борозды — «Мой опыт. Алкоголичка во мне умерла или нет? Осторожно, НЕ красивые фото. Моя история + Обновление после второй процедуры.»
Здравствуйте. Сегодня я решила поделится своим опытом коррекции носослезной борозды (синяки и круги под глазами). В этом отзыве будет много НЕ красивых фотографий, пожалуйста имейте ввиду. Мне очень сложно выкладывать фотографии без коррекции, пожалуйста не плюйтесь…)
В этом отзыве будет много НЕ красивых фотографий, пожалуйста имейте ввиду. Мне очень сложно выкладывать фотографии без коррекции, пожалуйста не плюйтесь…)
Мне в этой жизни очень повезло — я выгляжу, как алкоголичка со стажем. Всю жизнь я страдаю от кругов под глазами, и вот когда мне почти 30 решилась что-то с этим делать. Что бы вы понимали суть проблемы моей: я ношу очки , однажды я пришла на работу в линзах, без очков и мой шеф решил подколоть меня тем, спросив хорошо ли я вчера погуляла, а то по моих кругам под глазами заметно, что да. Вот так. Я задумалась о блефаропластике, но случайно нашла информацию о том, что мою проблему можно решить филерами гиалуроновой кислоты.
Фото до, это случайные фотки, которые я отрыла в архивах (обычно такие фото удаляю)
Вот так я жила 28 лет.
Красивая, правда?)
Эту процедуру я делала в Праге, делали в 2 этапа. Скажу сразу, что результатом я недовольна и когда смотрю на себя и фотографии других девушек в отзывах, то мне хочется плакать. у меня результат «после» такой, как у девочек «до».
Скажу сразу, что результатом я недовольна и когда смотрю на себя и фотографии других девушек в отзывах, то мне хочется плакать. у меня результат «после» такой, как у девочек «до».
Я записалась на процедуру 30.12, так как очень хотела встретить новый год красивой. Врач заверила меня,что никаких синяков и отеков не будет, так как будем делать канюлей. Никаких указаний мне врач не говорила (не пить кофе, алкоголь и т.п.). и вот наступил долгожданный день нового этапа в моей жизни, но не будь я собой, если все будет так, как я хочу. Врач сказала, что у меня под одним глазом есть маленькая грыжа если надавить на верхнее веко, поэтому результат не будет такой как я хочу, но процентов 80 % исправить можно, а так только блефаропластика, но так как мне 28 лет , то лучше подождать. Где-то во мне все еще була надежда. Сама процедура введения филера длилась минут 15, больно не было … может чуточку. Сразу после процедуры лицо немного опухло, но я была рада тому, что теперь я не буду выглядеть , как прилично бухающая женщина.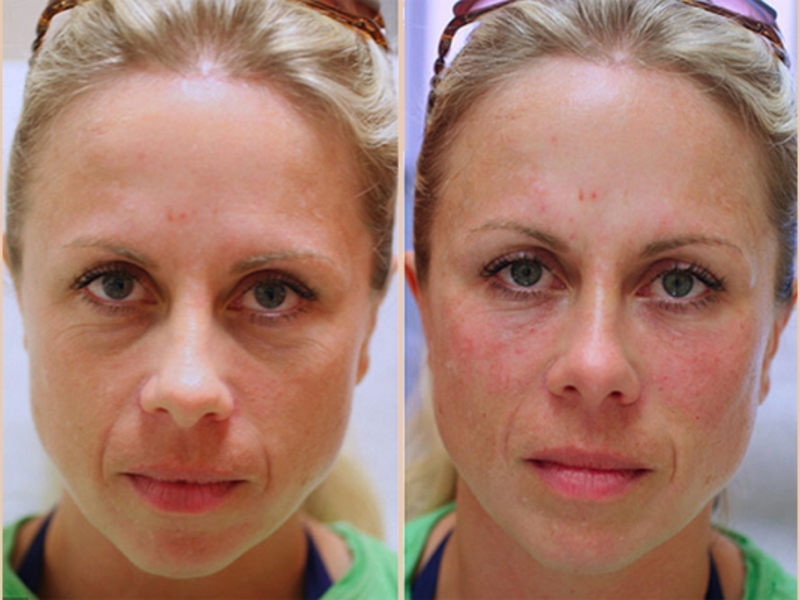
Это фото до и после, сразу после процедуры. Фото скинула мне врач, не знаю куда пытались убежать мои зрачки, но…
Фото до и после, сразу после процедуры.
Когда я пришла домой, то была даже довольна результатом
мое лицо, в первый день
Дома заметила что левый глаз немножко опух… Утром меня ждал сюрприз — левый глаз хорошенько так опух. Я испугалась и написала врачу, она сказала что это нормально и если вечером я пойду куда-то то все можно замазать тональником.
Сильная опухлость прошла дней через 2-3, потом еще через дней 5 только выглядело все норм.Так как я склона к отеканию (так сказала врач, я за собой особо отекания не замечала) то филера мне ввели 0,7 мг (если я правильно поняла) и мы договорились что через 2 недели приду на коррекцию, так как » «лучше вколоть меньше чем больше».
Вот так проходила опухлость, под глазом была четкая линия и я боялась что филер плохо встал и так теперь будет всегда. Сорри, что вы вынуждены это видеть.
Извините, что вы это видите.
14.01 я пришла на коррекцию и сидя в зале ожидания я поняла, что не вижу никакого результата после процедуры. Врач сказала что это мне так кажется, а результат есть и доколола мне еще 0.3 мг. В этот раз кололи обычным шприцом , и на удивление не было никаких синяком или отеков. Мне вводили препарат «Hyamira soft 1ml + 0,5H&S 0.9 % HA» ( первое это гиалуронка, а второе миндальная кислота для избавления синяков под глазами, потому что у меня очень тонкая кожа под глазами и избавится от синяков трудно. )
Вот это после коррекции. Если не ошибаюсь, то это первый или второй день.
Это после коррекции
Здесь уже филер «сел», но все равно проблема не решена.
Я никогда раньше не делала такую процедуру, поэтому не могу сравнивать. Думаю еще раз ввести филеры, чтобы понять, что мне это точно не подходит. Я решилась на контурную пластику потому что хотела перестать красить лицо каждое утро (если сейчас смотреть на меня с макияжем, то выгляжу я очень хорошо), но увы я вынуждена продолжать. Когда филер начнет растворяться , то я добавлю фото и напишу как и что изменилось.
Это удовольствие обошлось мне в 13 900 руб (5000 крон чешских) и з эти деньги я ожидала лучшего результата.
Все фото для этого отзыва я пыталась делать при хорошем дневном свете (обычном освещении), за все годы своей жизни я уже научилась делать фото при правильном освещении, с правильным поворотом лица, надеюсь со временем мне эти навыки не понадобятся. Для меня процедура это 3,5 из 5, но когда вижу фотографии других девушек, то прям умираю от зависти. Это работает, но не на мне. Моя проблема решилась максимум на 40 %.
______________________________________________________________________________________
Попытка 2 🎆
Сегодня я решилась написать дополнение к своему отзыву пале второй процедуры.
Второй раз я решилась на филлеры в Июле 2020 (9 месяцев назад). Сразу скажу, что врач у которой я делала эту процедуру второй раз, мне понравилась больше.
Мне кололи филлер Volbella W Lido, но на выбор был этот филлер и teosyal regency 2, я больше склонялась ко второму, но врач убедила меня, что в моем случае лучше будет Volbella, так как он мягче. Кололи в 2 этапа: филлер+ коррекция , всего ввели 1 мл. Ценна 7500 чешских крон (примерно 26400 руб по сегодняшнему курсу)
После первой процедуры был оттек под правым глазом, как и первый раз, но он быстро прошел. После коррекции небольшой оттек был под обеими глазами, тоже прошел через день-два.
В этот раз я была довольна процедурой больше, хотела ввести больше препарата, но так как предыдущий филлер не до конца рассосался (странно почему, если это был даже не филлер), врач отказалась колоть больше. Она мне это грамотно мотивировала тем, что остатки старого филлер могут быть заметны ( и да, старый филлер можно увидеть, если знать куда смотреть) , а колоть что-то для расщепления старого материала я отказалась… слишком хотела избавится от впадин под глазами.
И так, что получилось:
Фото без макияжа, без ничего при дневном свете. Синяки мои так и остались — увы из киллерами не уберешь из-за тонкой кожи и сосудами, что прям просятся наружу. В первый месяц после введения филлера
Если замаскировать синяки легким тональником, то вообще красота — ничего не заметно
Но, конечного же, впадины просматриваются при определённом свете.С моей формой и структурой лица впадины все же будут, увы. Хотя, честно говоря, когда отходила от коррекции и был отек, то я выглядела буто чужой человек. Не находила себя в этом человеке
пол года от процедуры
Сейчас, спустя 9 месяцев, эффект немного не такой 😅 И да, если я не высыпаюсь или еще добавить какие-то внешние факторы, то синяки и мои впадины больше видны. Но в целом эффект есть.
Повторять процедуру, пока, не буду — дальше только блефаропластика, так как буду убирать грыжи.
И спасибо всем за ваши комментарии, вы правы — главное полюбить себя, чем сейчас я и занимаюсь. Я учусь любить себя, а там посмотрим. Эти деньги я могла потратить на путешествия — лучше гулять с кругами под глазами по Риму или Парижу , чем сидеть с исправленным лицом дома.
Всем красоты 🌸
Если будут любые вопросы или комментарии, рада отвечу.
Коррекция носослезной борозды — «Почему кому-то коррекция носослезной борозды подходит, а кому-то нет? 💉 Как проходит эта процедура и для чего она нужна? 💉»
В этом отзыве расскажу о том почему я решилась на коррекцию носослезной борозды? Как проходит эта процедура и главный вопрос — кому эта процедура нужна, а для кого она окажется бесполезной или даже вредной?
- Мне 27 лет, но, наверное, лет с 23 носослезная борозда у меня выражена очень сильно, + я носила очки с 18 до 24 лет, что тоже очень повлияло на выраженность носослезки.
до
Коррекция носослезной борозды может создать «площадку» в месте ее западения, может немного перекрыть синеву под глазами. Но опять же филлер перекроет синеву только в том месте, где носослезка располагается, то есть под глазом, вот тут:
- От тёмных кругов коррекция не поможет, от «мешков» под глазами она тоже не спасёт — это важно понимать и не идти на процедуру с завышенными ожиданиями.
Процедура может выполняться двумя способами — иглой или канюлей (длинный, гибкий и тупоконечный медицинский инструмент).
Первый вариант достаточно травматичный и болезненный. Второй вариант проще и комфортнее, как для врача, так и для пациента. К тому же работа с канюлей намного безопаснее, чем с иглой:
Если канюля упрется в связку или сосуд, то она плавно раздвинет или обогнет препятствие, а не травмирует как игла.
Врач выполнял коррекцию именно с помощью канюли, препарат был выбран Yvoire Classic S.
Сперва врач обрабатывает место прокола хлоргекседином. Затем толстой иглой прокалывает кожу на глубину 1 см, после чего в этот прокол вставляется канюля, которая подадая в определённый слой под кожей проходит до носослезной борозды:
Процедура делается без обезболивания и переносится довольно комфортно. Немного болезненный сам момент прокола кожи иглой, а все манипуляции врача с канюлей почти не ощущаются.
левый глаз (на фото) без коррекции, правый — сразу после
После процедуры — все, что выдаёт, о сделанной коррекции — это следы от проколов иглой по центру щеки, их можно разглядеть по фото снизу (у меня получилось по 2 прокола с каждой стороны, потому что первые проколы начали кровить и врач для своего удобства перекололся ещё раз).
В общей сложности на коррекцию ушло около 20-30 минут.
сразу после
до и сразу после — здесь совсем другой ракурс и другое освещение, но область коррекции, мне кажется, очень видно как изменилась.
Как видно по фото с таким прямым искусственным освещением — синеву под глазами филлер не убрал, но западение в области борозды скорректировал заметно.
Я вышла из медицинского центра уже поздним вечером и самое для меня сложное было — это как обычно не выпить много воды или чая перед сном (есть у меня такая вредная привычка), чтобы не проснуться с отёками под глазами.
Филлер ещё полностью не сработал и окончательный результат будет заметен через несколько дней после коррекции, когда гиалуроновая кислота притянет к себе воду из окружающих тканей.
через час после коррекции
до и на следующий день после коррекции
Весь восстановительный период прошёл практически незаметно для меня и тем более незаметно для окружающих.
В первые два дня под глазами была небольшая отёчность заметная только мне и легкая (очень легкая) болезненность в местах прохождения канюли.
отечность на следующий день. до и после охлаждающих патчей
От отёчности я спасалась холодными патчами — целиком проблему они не решали, но все равно немного улучшали ситуацию.
О болезненности я вспоминала, только когда трогала лицо руками (что в первые дни делать либо не нужно вовсе, либо делать очень аккуратно, чтобы мягкий филлер не мигрировал).
На третий-пятый день носослезка перестала отекать и филлер, как мне кажется, полностью улёгся:
через неделю; из макияжа только помада
Иногда через несколько дней после коррекции препарат частично рассасывается и западения в области носослезки становятся видны снова — в таком случае нужна дополнительная коррекция. Это нормально, не всегда в таком случае виноват врач, который положил слишком мало препарата или не так его распределил.
Сейчас прошло чуть больше двух недель после коррекции, результат меня полностью устраивает.
Сколько будет держаться результат — зависит от многих факторов.
- 4 года назад я уже делала эту процедуру препаратом teosyal puresense redensity 2 в чуть меньшем объёме препарата — 0,6 мл на оба глаза. В тот момент я активно и регулярно занималась спортом, кожа была намного обезвоженней, чем сейчас и любые филлеры не задерживались дольше, чем на полгода. Вот и тогда, препарат полностью рассосался за 4-5 месяцев.
Сейчас я более осознанно подхожу к уходу за кожей и к косметологическим манипуляциям в особенности — сейчас результат после контурной пластики держится стабильно около 7-10 месяцев.
Подытожив, скажу, что коррекция носослезной борозды — это одна из моих любимых косметологических процедур. Процедура проходит быстро, безболезненно, конечный результат виден практически сразу, а восстановительного периода с отёками и синяками нет. Но процедура- не панацея и нужна она далеко не всем. Точно определить подойдёт она вам или нет определить сможет только квалифицированный врач-косметолог.
🌺 ДРУГИЕ МОИ ОТЗЫВЫ НА ПОХОЖИЕ ТЕМЫ:
Носослёзная борозда, коррекция слезной борозды филлерами
К проявлениям носослёзной борозды относят тёмные круги, синяки и мешки под глазами.
Из-за того, что меняется структура кожи, подкожный слой уже не такой упругий как раньше — меняется и ее внешний вид. У людей молодого возраста, носослезная борозда не сильно видна из-за упругости тканей кожи и ее высокой гидратации, но в основном выраженность борозды зависит от особенностей очертаний лица.
В возрасте от 25 до 30 начинают ослабевать септальные связки, которые в последствии растягиваются, удлиняются и на коже образуются втяжения или провисание тканей и это негативным образом отображается во внешности человека.
Коррекция носослёзной борозды
Коррекцию слёзной борозды можно проводить терапевтическими средствами, а также инъекционными приёмам контурной пластики. Выбор метода коррекции зависит от степени и вида проявившейся проблемы.
Начнём с главного — быстро убрать мешки и круги под глазами без специальных косметологических, а иногда и хирургических процедур не получиться. Единственное, что визуально поможет скрыть этот эстетический недостаток — тонирующие крема и схожие приёмы макияжа.
Компрессы и массажи могут скрыть проблему максимум на 15 минут. После этого она проявится вновь.
Коррекция носослезной борозды: быстро и надолго
Нивелировать появление носослёзной борозды можно несколькими способами: при помощи филлеров, имплантатов под глазами, мезотерапии, блефаропластики.
Самым действенным и популярным способом коррекции периорбитальной области является использование филлеров на основе гиалуроновой кислоты — время проведения процедуры 15-20 минут, результат держится от 10 до 18 месяцев, реабилитации нет (процедура «обеденного перерыва»).
Изменения после такой процедуры можно увидеть и оценить сразу, однако и после процедуры еще несколько дней будут проходить улучшения состояния кожи и внешнего вида.
Наиболее распространенными препаратами являются Juviderm Volbella и Juviderm Volift, также дают хороший результат — Teoseal и Surgiderm.
Указанные препараты Juviderm изготавливаютсяпо «новейшей» технологии Vycross. Это хорошие препараты, по сравнению с более ранними Juvederm 3 и Juvederm 4 и реже вызывают отеки.
Суть процедуры в том, чтобы с помощью филлера слегка поднять кожу там, где появляются первые так называемые «провалы» – в области перехода нижнего века в щеку и в начале самой слезной борозды, таким образом, сравняв их с поверхностью щеки.
Глубина введения препарата зависит от возраста и пола пациента, а также от индивидуальных особенностей строения его лица. Объемы наполнителя могут быть разными: в среднем, на одну процедуру необходимо до 0,8 мл. препарата однако окончательную дозу определяет только врач-косметолог.
Продолжительность эффекта — в среднем 8-12 месяцев, после чего необходимо повторение процедуры.
Обратите внимание – филлер Радиесс не применяется при коррекции носослёзных борозд!
Информация об этом встречается на некоторых профильных сайтах: это серъёзная ошибка. Возможно использование препарата Радиесс в скуловой области, что при комплексном омоложении лица часто практикуют, однако он не вводится в периорбитальную зону.
Результаты до и после коррекции слёзной борозды.
Особенности заполнения носослёзной борозды
Применяемый врачом-косметологом препарат кладётся наднадкостнично и очень важен опыт врача, поскольку при повреждении кровеносных сосудов – могут возникнуть осложнения. Некоторые специалисты утверждают, что образование постинъекционных гематом – нормальное явление. Однако, опыт нашей клиники показывает, что визуальный эффект сразу после процедуры без возникновения нежелательных изменений абсолютно реален !
Особенности коррекции области под глазами. Правильная техника без синяков и гематом!
При коррекции применяют атравматичные канюли, которые позволяют проводить процедуры в обеденный перерыв без очевидной реабилитации и нежелательных последствий в виде синяков, кровоподтёков и пр.
Можно ли предотвратить появление слезной борозды?
На появление носослёзной борозды влияют не только возрастные изменения в организме и соответственно кожи, но и сам образ жизни человека.
Любую проблему лучше предотвратить, чем потом лечить. По этой причине профилактику лучше начинать как можно раньше. Если появление слезной борозды – это наследственный фактор, то придется набраться терпения и работать над собой более активно.
Исправить ситуацию хотя бы немного позволят некоторые нововведения в привычный уклад жизни.
- Необходимо начать правильно питаться. Кушать побольше фруктов и овощей, свести кминимуму сахар, соль и копчености.
- Взять за правило хотя бы 20 минут ходить пешком, ибо двигательная активность – важно.
- Обязательно соблюдать водный режим, то есть выпивать 2 литра воды в сутки: до 12 часов дня выпить 750 мл. воды, а в течении дня остальное. За час до сна не пить вообще.
- Лицо увлажнять специальными кремами, которые будут подходить по возрасту.
- Обязательна гимнастика для лица.
- Заболевания, провоцирующие отеки под глазами – обязательно вылечить.
Коррекция носослезной борозды в Красноярске 15750 руб. – iNEO
Появление ярко выраженной слезной борозды – одно из наиболее частых возрастных изменений у женщин. Оно обусловлено потерей эластичности кожи и нарушением водного баланса, которые естественно происходят с течением времени.
В связи с этим коррекция носослезной борозды востребована у тысяч женщин и способна существенно видоизменить черты лица, омолодив его. Клиника iNEO в Красноярске предлагает услугу контурной пластики носослезной борозды, которая достаточно легко и безболезненно работает с данным возрастным признаком.
Преимущества контурной пластики носослезной борозды:
- устранение эффекта «усталого лица»
- высокая эффективность метода
- безболезненность и быстрота процедуры
- способствует естественному повышению упругости и эластичности кожи, выработке эластина и коллагена
- комплексное позитивное воздействие на кожу лица
- безопасность для вашего организма
- внимательное сопровождение процедуры нашими профессиональными косметологами – забота о клиенте до, во время и после контурной пластики
Что такое носослезная борозда
Носослезная борозда представляет собой неглубокую продольную складку кожи, тянущуюся от внутреннего уголка глаза по направлению к дуге, образующей скулы, чуть ниже костного орбитального края. У некоторых людей она продолжается вплоть до щечно-скуловой области или внешнего уголка глаза, а уровень выраженности ее контура может различаться в зависимости от физиологических особенностей человека
Слезная борозда присутствует изначально абсолютно у всех людей – однако не у всех и не сразу она становится ярко выражена. Своим появлением эта складка обязана анатомии нашего лица: она возникает на месте, где соединяются септами (соединительной тканью) кости и круговые мышцы вокруг глазниц. У молодых людей 20-25 лет это образование практически незаметно, и коррекция слезной борозды филлерами не требуется.
К яркой выраженности носослезной борозды приводят такие естественные процессы, как:
- инволюционные процессы с увеличением возраста (уже после 30 слезная борозда может становиться заметнее) – потеря эластичности, растягивание и смещение кожи вниз
- естественное развитие липодистрофии (уменьшение жировой прослойки вокруг глаз) с одновременной гипертрофией орбитального жира и развитием грыж в области нижнего века («мешки под глазами»). Сочетание этих процессов формирует более глубокую и ярко выраженную слезную борозду.
Кроме этого, на слезную борозду влияет:
- регулярное недосыпание
- резкое изменение массы тела в ту или иную сторону (растягивание или провисание кожного покрова)
- вредные привычки (курение, алкоголь)
- болезни эндокринной системы или патологии иных внутренних органов
- чрезмерные физические нагрузки или профессиональная деятельность, предполагающая частый контакт с ядовитыми веществами
- травмы черепа
Тем не менее, наличие выраженной носослезной борозды не является чем-то фатальным: сегодня то легко корректируется с помощью такой распространенной и несложной процедуры, как заполнение складки филлерами на основе гиалуроновой кислоты.
Как работает контурная пластика
Контурная пластика – это малоинвазивная (с минимальным вмешательством в организм) инъекционная методика, которая заключается в введении в кожу специального формообразующего геля – филлеров. Филлер может быть составлен из различных компонентов в зависимости от поставленной задачи и особенностей кожи клиента, однако в большинстве случаев он включает в себя гиалуроновую кислоту, способную захватывать и удерживать около себя молекулы воды.
В результате введения филлера:
- происходит заполнение слезной борозды, кожа разглаживается
- происходит повышение эластичности и упругости кожи
- пропадают покраснения и темные круги под глазами, цвет лица становится однотонным и здоровым
- рельеф лица выравнивается и визуально выглядит более молодо
Процедура контурной пластики:
- Предварительная подготовка – консультация с косметологом, выявление наличия противопоказаний, временный отказ от вредных привычек (курение, алкоголь) и некоторых препаратов.
- Коррекция филлерами – очищение и обеззараживание кожи, снятие декоративной косметики, маркировка по линии борозды, применение аппликационной анестезии. Введение инъекций тончайшими иглами на небольшую глубину по линии маркировки, осторожный и профессиональный массаж области инъекции с целью равномерного распределения геля. После введения инъекций наносится заживляющая маска или крем.
- Восстановительный период – первоначальные отеки и покраснение кожи спадают за несколько дней, далее может быть назначена восстановительная терапия мазями. В ближайший после процедуры период не рекомендуется наносить косметику, посещать баню/сауну/солярий, находиться под открытыми солнечными лучами.
Косметологи клиники iNEO предлагают вам коррекцию ярко выраженной носослезной борозды легко, комфортно и по лояльной цене, с помощью новейших материалов. Наши специалисты обладают высочайшей компетентностью, и мы следим за ее регулярным повышением, а еще – всегда заботимся об удобстве и комфорте наших клиентов, поэтому уверены, что вам у нас понравится!
Цены на препараты:
Биодеградируемые гели на основе гиалуроновой кислоты (от 6- 12 месяцев) :
— Филорга волюм (Франция)
от 15750 руб
— Рестилайн 1 (Швеция)
от 16500 руб
КОРРЕКЦИЯ НОСОСЛЕЗНОЙ БОРОЗДЫ
Носослезная борозда – это заметная впадина, которая разделяет область глаз и среднюю часть лица. Она придает лицу усталый, изможденный и угрюмый вид. Кроме того, ее развитие сопровождается образованием заметной кожной складки, мешков и темных кругов под глазами, что значительно старит лицо.
Неудивительно, что устранение, или коррекция носослезной борозды относится к наиболее востребованным направлениям антивозрастной и эстетической косметологии. В А Клинике для этого применяются аппаратные и инъекционные методики, которые доказали свою эффективность и признаны лучшими на сегодняшний день средствами решения этой проблемы.
Почему возникает носослезная борозда?
Образование носослезной борозды объясняется особенностью анатомии лица и возрастными изменениями кожи и мягких тканей. В этой области кожа соединена с глазными мышцами и лицевой костью посредством плотной соединительной структуры – септы. С годами соединительные ткани растягиваются из-за недостатка коллагена. Равномерная структура деформируется.
Там, где фиксация кожи сохраняется, ее поверхность заметно втягивается, а там, где происходит ослабление волокон септы, она растягивается. В одних местах возникают впадины, в других – выпячивания с образованием темных кругов под глазами. Носослезная борозда ограничивает их снизу и становится все более заметной. Образуется кожная складка над щекой.
Недостаток коллагена и растяжение коллагеновых волокон приводит к дряблости и опущению кожи под действием силы тяжести, то есть гравитации. Подкожные ткани перераспределяются, часть опускается вниз. Возникают участки недостатка подкожно-жировой клетчатки. В области глаз это особенно заметно, поскольку подкожные ткани здесь и так имеют незначительный объем.
В результате всех этих факторов возникает один из ранних и наиболее заметных признаков старения лица – носослезная борозда, которая требует коррекции. Чтобы быстро и эффективно убрать ее, нужно воздействовать на причины ее возникновения. Для этого нужно подтянуть коллагеновые волокна, активизировать выработку коллагена и устранить недостаток подкожных тканей.
Какие методы лучше?
Лучшие результаты достигаются комбинацией аппаратных и инъекционных методов. Специально для вас мы составим индивидуальную программу, в которой максимально используем возможности как первых, так и вторых. Это гарантирует лучшие, наиболее быстрые и стойкие результаты коррекции носослезной борозды.
Для восполнения подкожных тканей мы используем филлеры на основе гиалуроновой кислоты. Лучшие результаты дает применение филлеров Теосиаль (Teosyal), Суржидерм (Surgiderm), Ювидерм (Juvederm), Рестилайн (Restylane). Эти филлеры производятся ведущими компаниями Швеции, Франции, Швейцарии.
В частности, заполнение носослезной борозды филлером Teosyal Ultra Deep позволяет полностью выровнять ее, и этот эффект сохраняется до 12 месяцев. Аналогичные результаты дает использование филлера Juvederm Volbella.
Для вас мы подберем наиболее подходящий филлер контурной пластики, исходя из индивидуальных особенностей вашего лица. Процедуры полностью безболезненны и занимают совсем немного времени.
Инъекции филлера выполняются небольшими порциями подкожно по намеченным линиям. Небольшая отечность, покраснение проходят быстро. Эффект наступает почти сразу же и усиливается в течение недели.
В результате носослезная борозда становится менее заметной или исчезает совсем, кожа выравнивается и подтягивается, исчезают темные круги под глазами. Лицо выглядит помолодевшим и отдохнувшим.
В течение нескольких месяцев — года филлеры полностью рассасываются, поэтому процедуру контурной пластики следует повторить.
Из аппаратных методов коррекции носослезной борозды лучшие результаты дает Термаж и ДРОТ. В первом случае эффект подтяжки достигается благодаря действию радиоволн. Они нагревают коллагеновые волокна, что приводит к их сжатию и уплотнению. Это подтягивает кожу, корректирует опущение тканей и убирает носослезную складку.
В случае ДРОТ используется комбинация радиочастотного излучения и лазера. Эта процедура дает мощный эффект лифтинга и одновременно активизирует синтез нового коллагена. В результате носослезные борозды исчезают, а лицо подтягивается.
Анатомия слезного дренажа | SpringerLink
Глава
Первый онлайн:
1
Цитаты- 1,2 км
Загрузки
Abstract
Слезный мешок и верхняя часть NLD расположены в костной слезной ямке или sulcus lacrimalis, которая ограничена спереди и сзади соответствующими слезными гребнями [1–5].Передний слезный гребень представляет собой костный выступ лобного отростка верхней челюсти и продолжается снизу как нижний край глазницы, тогда как задний слезный гребень является выступом слезной кости и заканчивается снизу изгибом в виде небольшого крючка. Костная слезная ямка продолжается вниз по носослезному каналу, который образован верхней челюстью, слезной костью и нижней носовой раковиной и пропускает носослезный проток, который открывается в нижний проход.
Ключевые слова
Костная слезная ямка Слезный гребень Носослезный канал Слезная борозда Нижняя носовая раковина
Эти ключевые слова были добавлены машиной, а не авторами.Это экспериментальный процесс, и ключевые слова могут обновляться по мере улучшения алгоритма обучения.
Это предварительный просмотр содержимого подписки,
войдите в
, чтобы проверить доступ.
Ссылки
1.
Whitnall SE. Анатомия орбиты человека и дополнительных органов зрения. 2-е изд. Нью-Йорк: издательство Krieger Publishing Company; 1979. стр. 164–5.
Google Scholar
2.
Linberg JV. Хирургическая анатомия слезной системы.В: Линберг СП, редактор. Слезная хирургия. Нью-Йорк: Черчилль-Ливингстон; 1988. с. 1–18.
Google Scholar
3.
Курихаши К., Имада М., Ямасита А. Анатомический анализ пути оттока слезной железы человека под операционным микроскопом. Int Ophthalmol. 1991; 15: 411–6.
CrossRefPubMedGoogle Scholar
4.
Takahashi Y, Nakamura Y, Nakano T, et al. Горизонтальная ориентация костного слезного хода: анатомическое исследование. Ophthal Plast Reconstr Surg.2013; 29: 128–30.
CrossRefPubMedGoogle Scholar
5.
Али MJ, Nayak JV, Vaezeafshar R, et al. Анатомическое соотношение носослезного протока и основных ориентиров боковой стенки: исследование трупа с хирургическими последствиями. Int Forum Allergy Rhinol. 2014; 4: 684–8.
CrossRefPubMedGoogle Scholar
Информация об авторских правах
© Springer Nature Singapore Pte Ltd. 2018
Авторы и аффилированные лица
- 1. Институт дакриологии им. Говиндрама Сексарии (GSID) L.Глазной институт им. В. Прасада, Гидерабад, Индия
(Os Lacrimale) Слезная кость , самая маленькая и самая хрупкая кость лица, расположена в передней части медиальной стенки глазницы (рис. 164). У него две поверхности и четыре границы. | 1 |
| Поверхности. —Боковая поверхность , или орбиты (рис. 163) разделена вертикальным гребнем, задним слезным гребнем , на две части. Перед этим гребнем находится продольная борозда слезная борозда ( sulcus lacrimalis ), внутренний край которой сливается с лобным отростком верхней челюсти, и таким образом завершается слезная ямка. В верхней части этой ямки находится слезный мешок, в нижней — носослезный проток. Часть за гребнем гладкая и является частью медиальной стенки глазницы.Гребень с частью глазничной поверхности непосредственно позади него, дает начало слезной части Orbicularis oculi и заканчивается внизу небольшим крючковидным выступом, lacrimal hamulus, , который сочленяется со слезным бугорком верхняя челюсть и завершает верхнее отверстие слезного канала; иногда она существует как отдельная часть, и тогда ее называют малой слезной костью . | 2 |
| Срединная поверхность носа или представляет собой продольную борозду, соответствующую гребню на боковой поверхности.Область перед этой бороздой образует часть среднего прохода носа; который позади него сочленяется с решетчатой костью и завершает некоторые из передних решетчатых клеток. | 3 |
| РИС. 163– Левая слезная кость. Орбитальная поверхность. Увеличенный. (Смотрите увеличенное изображение) | |
| Границы. —Из четырех границ передняя часть сочленяется с передним отростком верхней челюсти; задняя с пластинкой папируса решетчатой кости; Superior с лобной костью.Нижняя часть разделена нижним краем заднего слезного гребня на две части: задняя часть сочленяется с глазничной пластинкой верхней челюсти; передняя часть продолжается вниз в виде нисходящего отростка , , который сочленяется со слезным отростком нижней носовой раковины и помогает формировать канал для носослезного протока. | 4 |
| Оссификация. — Слезная оболочка окостенела из единственного центра, который появляется примерно на двенадцатой неделе в мембране, покрывающей хрящевую носовую капсулу. | 5 |
| Шарниры. — Слезная часть соединяется с четырьмя костями: двумя из черепа, лобной и решетчатой, и двумя лицевыми, верхней челюстью и нижней носовой раковиной. | 6 |
Нослезный канал — обзор
Нослезный аппарат
Нослезный дренаж переносит слезы и другой мусор из наружного глаза в носовую полость.Этот процесс, по-видимому, является лишь пассивной капиллярно-подобной активностью у животных, а клапанные структуры внутри носослезного аппарата человека, которые препятствуют обратному току, не были идентифицированы у мелких животных. Круговая мышца глаза может воздействовать на слезный мешок, создавая вакуум и / или давление, которые могут способствовать движению слезы через систему. Анатомическое расположение orbicularis oculi мышцы в медиальном уголке глаза и около слезного мешка также поддерживает более активный процесс, который может быть вовлечен в захват и движение слез по носослезному аппарату.
Два вида обладают только одной слезной точкой: 1) у кролика единственная вентральная слезная точка; и 2) у свиньи единственная верхняя слезная точка (брюшная точка и каналец закрыты и нефункциональны).
Анатомия носослезного канала у собак и кошек
Нослезный аппарат состоит из верхней и нижней слезных точек, верхних и нижних канальцев, слезного мешка и длинного носослезного протока, который впадает в ростральную носовую полость (рис.6.1). Хотя форма и размер головы у разных пород собак значительно различаются, преобладающим анатомическим вариантом носослезного аппарата является изменяющаяся длина и диаметр носослезного протока.
У собак верхняя и нижняя слезные точки расположены в конъюнктиве глазного яблока глубоко от кожно-слизистого соединения, примерно в 5 мм от медиального угла глазной щели и выглядят как щелевидные отверстия. У кошек слезная точка более округлая и мельче.От обеих слезных точек носослезная система продолжается в виде двух канальцев, которые сходятся под медиальной кантальной связкой на уровне слезной кости и ямки, образуя плохо развитый носослезный мешок. Из вентральной части слезного мешка выходит носослезный проток, пересекающий небольшой внутрикостной канал верхнечелюстной кости и входящий в носовую полость внутри верхнечелюстной кости к носовому ходу. Эта внутрикостная часть носослезного протока имеет наименьший диаметр и, по-видимому, является областью, наиболее подверженной закупорке воспалением и мусором.
Носослезный канал переменной длины имеет больший диаметр, а также может иметь дополнительные отверстия непосредственно над корнем верхних клыков, возможно, так же, как он входит в носовую полость. Дистальное отверстие носослезного протока как у собаки, так и у кошки может быть расположено вентролатерально рядом с краем крыловидной складки. Расширение наружных носовых ходов с помощью расширителя помогает определить местонахождение дистального отверстия. Дистальное отверстие можно канюлировать для ретроградного промывания носослезной системы.Из-за сложности ретроградной носослезной канюляции в ноздрях у собак и кошек удобные и легкодоступные верхние и нижние слезные точки являются обычным входом для носослезных приливов и других манипуляций.
Анатомия носослезного канала у крупных животных
Анатомия носослезного канала лошади и коровы очень похожа на анатомию носослезного канала у собак и кошек, но намного больше. У лошадей система начинается с двух слезных точек диаметром около 2 мм, расположенных на расстоянии около 8 мм от медиального угла глазной щели и внутри краев век.Два канала или слезные каналы соединяют точку со слезным мешком, который у лошади развит слабо. Длинный извилистый носослезный канал с заметной дилатацией над первым премолярным зубом и длиной около 25–30 см простирается от слезного мешка до дна слизисто-кожного соединения ноздри, где его диаметр составляет около 3–4 мм. Начиная с его диаметра примерно 6–7 мм, он проходит от слезного мешка через костный слезный канал верхнечелюстной кости (диаметром около 3–4 мм).У мулов носослезный канал выходит на боковую часть пола или боковую стенку ноздри. Дополнительные отверстия могут также происходить дальше каудально. Как правило, первичный клинический вход в носослезную систему лошади происходит через ее дистальное отверстие, в начале слизистой оболочки на дне ноздри.
У крупного рогатого скота вся длина носослезной системы составляет около 16–18 см. Верхняя и нижняя слезные точки имеют диаметр 2–5 мм и соединяются слезными канальцами диаметром 1–1,5 см со слезным мешком (диаметром около 5–8 мм).Носослезный канал имеет длину около 12–15 см и более прямой, чем носослезный канал лошади. У крупного рогатого скота дистальное отверстие, которое клинически сложно получить, расположено около боковой стенки ноздри на медиальной поверхности крыловидной складки вентральной носовой раковины. Следовательно, при носослезных приливах у крупного рогатого скота проникновение обычно осуществляется через верхнюю или нижнюю слезную точку.
Клинические диагностические тесты для носослезного дренажа
Двумя наиболее полезными диагностическими тестами для определения функций носослезного аппарата у всех видов животных являются: 1) прохождение местного флуоресцеина; и 2) промывание носослезного канала и катетеризация.Флуоресцеиновый тест измеряет анатомическую и физиологическую проходимость носослезной системы. Водный флюоресцеин, введенный в глаз, обычно проникает в слезную точку (главным образом в нижнюю точку), проходит через всю носослезную систему и появляется во внешних носовых проходах через 2–5 минут. Время прохождения флуоресцеина, по-видимому, напрямую связано с длиной всей носослезной системы. У брахицефальных пород собак и кошек носослезный канал значительно короче и извилистый, и флуоресцеин может выходить из носослезного протока и попадать в носоглотку, а не во внешние носовые ходы.У собак любой породы, если во время теста голова собаки удерживается вверх, краситель также может скапливаться в носоглотке.
При отложенном или отрицательном флуоресцеиновом тесте можно промыть всю носослезную систему. Тесты промывания носослезного канала на анатомическую проходимость носослезной системы. Под местной анестезией и с плотно удерживаемой головой собаки располагается верхняя или нижняя слезная точка, канюлируется слезной или тупой иглой из нержавеющей стали 20–22 г и промывается 1–3 мл стерильного физиологического раствора.Физиологический раствор должен выходить из наружных ноздрей, если только голова не поддерживается дорсально, в этом случае физиологический раствор попадет в носоглотку, и животное может заткнуть рот или чихнуть.
У кошек при носослезном приливе обычно необходимы местная анестезия, седация и некоторое увеличение. Слезные точки у кошек имеют округлую, а не овальную форму, и их лучше всего канюлировать с помощью тупой иглы для подкожных инъекций 25–26 г или слезной канюли.
У лошадей вся носослезная система промывается из ее дистального отверстия, расположенного на дне ноздри в месте ее соединения со слизистой оболочкой.Для промывки системы используют затупленную иглу для подкожных инъекций 18 г, подсоединенную через трубку, и шприц на 10 мл. При внимательном наблюдении обычно можно различить индивидуальную проходимость верхней и нижней слезной точки при введении физиологического раствора или стерильной воды.
У крупного рогатого скота промывание слезно-носовых путей проводится под местной анестезией и ручным ограничением головы животного. Либо верхнюю, либо нижнюю слезную точку вводят в канюлю с помощью тупой иглы для подкожных инъекций 18 г и шприца на 10 мл, и для промывки всей системы используют физиологический раствор или стерильную воду.
Визуализация носослезной системы возможна у всех видов животных с помощью дакриоцисторинографии (рис. 6.2). Наблюдение за системой может быть необходимо при наличии неэффективной с медицинской точки зрения или рецидивирующей обструкции носослезного мешка или протока или при возможности образования в полости носа. Для дакриоцисторинографии необходима общая анестезия пациента и не менее двух рентгенологических снимков носослезной системы. Вязкий рентгеноконтрастный раствор для сердечно-сосудистой системы (0,2–0,7 мл) медленно вводят в верхнюю слезную точку у мелких животных и около 4–6 мл у жеребят и взрослых лошадей; Через 10–30 с делается не менее двух рентгенологических снимков.Дакриоцисторинография может выявить отклонения как в диаметре системы, так и в ее ходе, и, как правило, она наиболее полезна перед рассмотрением операций на слезном мешке и носослезном протоке.
Катетеризация носослезного канала
Катетеризация носослезного канала у собак, кошек и лошадей заключается в наложении постоянных швов или трубок, охватывающих верхнюю или нижнюю слезную точку, к наружным ноздрям на несколько дней или нескольких месяцев для поддержания проходимости. Нослезная катетеризация показана пациентам с повторяющимися обструкциями носослезной системы (обычно носослезного мешка и протока), вторичной по отношению к атрезии носослезного протока у жеребят, после разрывов верхней носослезной системы (обычно слезной точки и каналов) и в послеоперационном периоде. системная хирургия.
Собаке или кошке, находящейся под кратковременной общей анестезией, затупленный (гладкий оплавленный конец) нейлоновый шов из мононити от 2-0 до 3-0 осторожно вводится в верхнюю слезную точку, верхний каналец, слезный мешок и носослезный проток. выходят из наружных носовых ходов (рис. 6.3а). Нейлоновый шов потенциально может временно останавливаться у основания слезного мешка и у дополнительного отверстия носослезного протока непосредственно над корнем верхнего клыка. Осторожное поворачивание и скручивание нити может преодолеть эти барьеры на пути к наружным ноздрям.После того, как нейлоновый шов прошел через систему, полиэтиленовую, тонкую поливиниловую или силиконовую трубку из РЕ 90 скользят по всей длине шовного материала, если предпочтительна канюля большего диаметра. Шовный материал удаляется, а трубка остается в носослезной системе; оба конца прикрепляют одним или двумя простыми узловыми нерассасывающимися швами к коже медиального угла глазной щели и латеральности наружных носовых ходов (рис. 6.3b, c). У жеребят и взрослых лошадей вся носослезная система от верхней или нижней слезной точки до ее дистального отверстия может быть легко пройдена шипом No.5 Французский катетер.
У некоторых пациентов с мелкими животными через носослезную систему можно провести только нейлоновый шов. Возможно, просвет внутри системы слишком ограничен или раздут, чтобы обеспечить прохождение трубки большего диаметра. У этих пациентов наличие шва все еще может поддерживать проходимость системы. Если собаку вводят под легкую анестезию, контакт катетера в дистальном отделе носослезного протока, возможно, в дополнительном отверстии, может вызвать чихание. Система должна оставаться на месте от нескольких дней до нескольких недель.Как местные растворы, так и системные лекарства обычно вводятся с установленным носослезным катетером.
Как правило, у мелких животных необходим электронный ошейник, а у лошадей — маска и трикотаж, чтобы животное не сместило концы носослезного катетера. Для достаточной и полной эпителизации нового шунтирования слезы необходимо, чтобы катетер оставался на месте в течение нескольких недель.
Визуализация слезной дренажной системы и интервенционная радиология
Рис.4.1
КТ, оригинальная аксиальная реконструкция и реконструкция с объемной визуализацией (VR). В осевой плоскости слезный мешок представляет собой округлую структуру, заключенную между передним и задним слезным гребнем (стрелки). VR лучше очерчивает ямки, созданные этими гребнями (наконечник стрелки).
МРТ не может отобразить мельчайшие детали анатомии кости, даже когда используются трехмерные последовательности — с высокой матрицей и субмиллиметровым размером пикселя; Отчасти это связано с более низким достижимым пространственным разрешением (по сравнению с радиологическими методами), а отчасти с очень низкой интенсивностью сигнала, отображаемого кортикальной костью.Слезный мешок отображается как гиперинтенсивный Т2, гипоинтенсивный Т1 и усиливающая структура; центральная гипоинтенсивность можно увидеть на всех импульсах, когда мешок наполнен воздухом (рис. 4.2).
Рис. 4.2
МРТ-анатомия слезного пути. 3D GE T1 с контрастом в корональной плоскости (а, б) и сагиттальный ТГЭ Т2 (в). Хотя, как правило, канальцы находятся ниже уровня обнаружения при визуализации поперечного сечения, на этой косой коронковой реконструкции показано соединение между канальцами и слезным мешком (стрелки на рисунке а).Слезный мешок (маленькие стрелки на b и c) и носослезный канал (стрелки на b и c) — напротив — полностью очерчены
Слезный мешок непосредственно продолжается в NLD, терминальном тракте слезного пути. NLD в основном проходит в носослезный канал (NLC), вертикальный костный канал, ограниченный переднебоковой частью верхнечелюстной кости (слезная борозда лобного отростка и медиальная стенка верхнечелюстной пазухи) и заднемедиально слезной костью и нижней носовой раковиной. NLD легко увидеть с помощью КТ и МРТ, отображающих плотность / интенсивность сигнала, аналогичную слезному мешку.Однако снова аксиальная компьютерная томография (КЛКТ) лучше отображает мелкие костные детали NLC, такие как тесная взаимосвязь между задней стороной NLC и крючковатым отростком.
Средний диаметр НЖК составляет примерно 4 мм, как правило, без существенной разницы между двумя сторонами. Напротив, между самцами и самками была показана статистически значимая разница в размерах (переднезадний и поперечный диаметр, осевая площадь); кроме того, у женщин NLC проходит под более острым углом к дну носа [ 11 , 12 ].
Последний тракт NLD проходит в подслизистую основу нижнего прохода и заканчивается у клапана Хаснера (рис. 4.2). Этот последний тракт, опять же, намного лучше исследован с помощью DCG и практически неотличим от соседних мягких тканей на КТ и МРТ.
4.3 Результаты визуализации при непроходимости носослезного протока
4.3.1 Неопухолевые состояния
Дакриоцистит является наиболее частым проявлением носослезного инфекционного процесса. Результаты КТ и МРТ при дакриоцистите довольно типичны; расширенный слезный мешок выглядит как четко выраженное расширяющееся поражение в медиальной кантальной области с низкой плотностью КТ (более высокие значения наблюдаются при образовании гноя) (рис.4.3). Точно так же на МРТ гиперинтенсивность Т2 и гипотензия Т1 указывают на содержание жидкости; небольшая гиперинтенсивность T1 и ограничение последовательностей DWI предвещают гнойный сбор. После введения контраста оба метода показывают периферическое усиление слезного мешка, отражающее воспалительные изменения стенки, и различную степень усиления пресептальных мягких тканей [ 13 ].
Рис. 4.3
Осевая компьютерная томография с контрастным усилением. Дакриоцистит. (a) Гиподенсный (заполненный жидкостью) слезный мешок расширен, а его стенки толще, чем обычно, увеличиваются и плохо определяются по сравнению с окружающей жировой тканью (наконечники стрелок).(b) Также отмечается утолщение и усиление пресептальных мягких тканей (стрелки)
Дакриоцистит обычно возникает из-за блокирования оттока слезы по слезным путям, что приводит к застою слезы, что способствует размножению бактерий. Обструкция NLD подразделяется на три класса: врожденные и приобретенные, первичного или вторичного происхождения.
Врожденная обструкция NLD чаще всего является вторичной по отношению к неспособности канализации на уровне клапана Хаснера. Это приводит к дилатации NLD, которая видна на поперечном сканировании как кистозная масса, закупоривающая нижний проход [ 14 , 15 ] с низкой плотностью компьютерной томографии, гиперинтенсивным сигналом T2 на МРТ и отсутствием усиления контраста (в обоих методах). (Инжир.4.4).
Рис. 4.4
Аксиальная и корональная компьютерная томография. Расширенный NLD выглядит как округлая кистозная масса в нижнем проходе (черная стрелка). Также наблюдается дакриоцистоцеле (белая стрелка).
Реже ретроградное растяжение слезного мешка может вызывать клапанный эффект на клапан Розенмюллера (соединение между канальцами и слезным мешком), что приводит к образованию дакриоцистоцеле [ 16 ]. В этом случае и КТ, и МРТ демонстрируют, наряду с кистозной массой в нижнем проходе, расширение всего носослезного пути.
Плотность КТ и интенсивность сигнала МРТ указывают на содержание жидкости; однако в случае суперинфекции CT плотность жидкости увеличивается, тогда как могут наблюдаться спонтанная гиперинтенсивность T1 и ограничение последовательностей DWI [ 17 ].
С точки зрения визуализации первичная приобретенная обструкция NLD — это диагноз исключения. Немногие из многих предрасполагающих факторов, которые упоминались в литературе для объяснения этого состояния (большинство из которых действительно весьма спорны) [ 18 ], имеют аналог при визуализации.Хроническое воспаление слизистой оболочки носа хорошо показано поперечными исследованиями. Однако пациенты никогда не должны проходить сканирование до завершения цикла лечения, чтобы лучше отличить хроническое воспаление от приступов реактутизации.
Гендерные различия в анатомии NLD (см. Выше) изучались в основном с помощью КТ или МРТ; однако информация, предоставленная по этому аспекту, более актуальна в широком масштабе, чем при оценке отдельного пациента.
Таким образом, основные роли визуализации при первичной обструкции NLD заключаются в демонстрации локализации и распространения стеноза и исключении вторичной причины (рис.4.5).
Рис. 4.5
DCG (a) показывает частичную обструкцию правой NLD (стрелки) и дилатацию слезного мешка (стрелки). На МРТ слезный мешок показывает гиперинтенсивность T2 (b) и пониженную интенсивность T1 (c), совместимые с содержимым жидкости. Однако ограничение на последовательность DWI (d) указывает на присутствие гноя или клеточного мусора. Коронарная (e) и сагиттальная (f) реформация 3D GE T1 с контрастированием исключает наличие массового поражения, препятствующего слезному пути
DCG играет первостепенную роль, чему способствует возможность сочетать диагностическое время с терапевтической интервенционной процедурой (см. ниже), в конечном итоге предлагая комплексное управление.
Вторичная обструкция NLD может быть вызвана неинфекционными воспалительными заболеваниями, химиотерапией, злоупотреблением кокаином, инородными телами (дакриолиты) или травмой [ 19 ] (рис. 4.6).
Рис. 4.6
DCG. Дакриолиты представляют собой небольшие дефекты наполнения (стрелки) внутри слегка расширенного слезного мешка. У NLD нестандартный калибр, но он запатентован. i inferior canaliculus, s superior canaliculus (ретроградно затемненный)
Болезнь Вегенера и саркоидоз могут поражать слизистую носа и NLD, производя довольно характерную картину МРТ с гипоинтенсивным утолщением подслизистой оболочки на уровне Т2.Результаты КТ гораздо менее специфичны, поэтому их трудно отличить от хронического риносинусита. Разрушение носовой перегородки и костных структур боковой стенки носа можно ожидать при болезни Вегенера и (гораздо чаще) при поражениях, вызванных злоупотреблением кокаином (рис. 4.7).
Рис. 4.7
МРТ, коронарный TSE T2. (а) Диффузное утолщение слизистой оболочки (гиперинтенсивный сигнал) и подслизистой оболочки (гипоинтенсивный сигнал) верхнечелюстной пазухи (стрелка в c) и NLD (стрелки в a). Подслизистое утолщение нижней носовой раковины (наконечник стрелки на d) и дна носовой ямки (b – d).Такая картина может указывать на агрессивное воспалительное заболевание, такое как гранулематоз Вегенера (подтвержденный в данном случае) или саркоидоз.
Посттравматическая обструкция может быть вызвана синехиями слизистой оболочки или фрагментами кости, поражающими слезный путь.
Оперативная хирургическая коррекция переломов и защита от NLD с помощью стентирования трубки снизили частоту посттравматических обструкций. Стриктуры, вызванные изменениями костной стенки или синехиями слизистой оболочки, обычно лучше всего видны на DCG.
4.3.2 Новообразования слезного пути
Новообразования слезного пути чрезвычайно редки; Опухоли слезного мешка составляют менее 1% опухолей орбиты (включая придатки) [ 20 , 21 ]. Как следствие, в литературе доступно несколько крупных серий.
В серии из 115 поражений Stefanyszyn et al. [ 22 ] обнаружили почти равномерное распределение злокачественных / доброкачественных заболеваний (55% против 45%) с преобладанием эпителиальных гистотипов над неэпителиальными.
Изображение поперечного сечения играет ограниченную роль в характеристике поражений. В большинстве случаев доброкачественные образования выглядят как гладкие, четко определенные дефекты наполнения слезного мешка. Большие поражения могут полностью заполнять и расширять мешок, сохраняя при этом четкие границы, и реконструировать прилегающие костные структуры. Напротив, нечеткие края с инфильтративным рисунком и деструкцией кости предвещают злокачественную опухоль.
Только золотые участники могут продолжить чтение. Войдите или зарегистрируйтесь, чтобы продолжить
Связанные
Ремоделирование средней трети лица с помощью филлеров
ВВЕДЕНИЕ
Человеческая идентичность определяется прежде всего структурой лица, внешним видом и выражением лица.Изменения, происходящие со временем, приводят к потере контура и объема лица. Эти изменения могут возникать в верхней, средней и нижней частях лица; однако в средней трети они визуально легче воспринимаются — в этой области больше жира, а дряблая кожа и действие силы тяжести лишают ее опоры.
Методы заполнения средней трети направлены на исправление этой потери объема: при естественном использовании эти методы могут обратить вспять характерные признаки старения и восстановить баланс и гармонию черт лица.
АНАТОМИЯ СРЕДНЕЙ ТРЕТИ ЛИЦА
Средняя треть лица находится между надглазничным краем и основанием носа 1 . Он содержит две из трех основных зон концентрации объема и массы лица: нос и скулово-скуловую проекцию, оставляя нижнечелюстную линию в нижней трети 1,2 . Глаза и большая часть периорбитальной области, которые имеют большое значение, когда мы смотрим на другого человека, также относятся к средней трети 3 .
Эти объемные концентрации тканей лежат на черепе и определяют боковую и переднюю проекции средней трети лица 3,4 . Боковые выступы существенно определяют большую ширину лица. Эта ширина должна гармонировать с верхней и нижней третями, когда мы анализируем лицо спереди. Передняя проекция может представлять собой конститутивный или приобретенный дефицит, при этом дыхание через рот и старение являются хорошими примерами этих двух состояний. Лучше всего это наблюдать при косом взгляде на лицо.
Область от глаз до нижней границы средней трети варьируется для жира; однако обычно он представляет собой округлый скуловой выступ в скулово-верхнечелюстной области. С ростральной стороны скуловая жировая подушечка имеет треугольную форму с вершиной, обращенной к скуловому возвышению, и основанием вдоль носогубной борозды, где дерма прилегает к поверхностной подкожной фасции 4 .
В продолжении нижнего века с скуловой областью над подглазничным краем имеется резкий переход между тонкой кожей век без подкожной клетчатки и головной границей скуловой подушечки.Медиально, от внутреннего уголка глаза, этот переход совпадает с переходом от глазной к глазничной части orbicularis oculi мышцы. В этом месте, которое простирается снизу и сбоку примерно на 2–3 см и заканчивается примерно на 4 мм ниже края глазницы, практически отсутствует подкожная ткань и плоскость ниже мышцы из-за прочного прилегания к надкостнице. Формирование слезной канавки является следствием этой анатомической особенности 4 .
С этого момента переход между двумя частями orbicularis oculi мышцы будет на 4-6 мм ниже нижнего края орбиты, соединяя мышцу с надкостницей связками и определяя орбитомалярную перегородку.Следовательно, в этой точке есть более слабое сцепление и плоскость рассечения ниже мышцы. Это соединение будет сопровождать край глазницы по направлению к внешнему углу, догоняя его, и будет определять так называемое соединение века и скулы 5 .
Орбитомалярная перегородка важна для поддержания подглазничных структур, помимо отделения лимфатического дренажа века от скуловой области. Его боковая проекция за внешним углом очерчивает эллиптическую часть жира, которая может стать более очевидной у некоторых людей, предположительно из-за лимфатического застоя.Эта «скуловая подушечка» со временем может атрофироваться, что приводит к локальному провисанию, называемому фестонами.
На молодом лице головной край скуловой жировой подушечки покрыт каудальной частью orbicularis oculi, достигая глазничной перегородки, которая отделяет ее от подглазничного жира (SOOF). Скуловая подушечка и SOOF объединяются и формируют переход от нижнего века к скуловой области.
Каудально скуловая жировая подушечка удерживается на месте множественными фиброэластичными фасциальными перегородками, которые соединяют фасцию непосредственно над лицевыми мышцами с дермой.Поверхностная мышечно-апоневротическая система будет поддерживать кожу скуловой кости преимущественно над мышцами, поднимающими мышцы.
Нос, вторая точка объемной концентрации лица, представляет собой структуру кожи, хряща и кости, поддерживаемую соединительной тканью и соединяющими их связками. Его кожа более толстая и более липкая в нижней трети и более тонкая и подвижная в верхних двух третях 5 .
Плоскость спинки носа определяет угол с лобной областью.Это определяет происхождение носа, называемое нософронтальным углом, и создает впечатление более длинного или более короткого носа, в зависимости от того, как он определяется. Спинка носа начинается на носовых костях, продолжаясь латеральными носовыми отростками со стороны перегородочного хряща, которые сочленяются медиально с носовой перегородкой, а каудально — с хрящами крыльев носа 5 . Форму спинки носа можно определить по двум слегка изогнутым и расходящимся линиям, которые соединяются с каждой стороны, причем их расположение является максимальной проекцией кончика носа на медиальные части бровей.
Кончик носа может начинаться с небольшого переднего изгиба («надкончик»), а его контур, положение и проекция определяются положением хрящей крыльев носа, перегородки носа и типа кожи, покрывающей его. Когда он хорошо выражен, он имеет точку максимального выступа в каждую сторону, чего не наблюдается у выпуклых кончиков. Ширина основания носа, определяемая расстоянием между основаниями крыльев носа, должна совпадать с расстоянием между внутренними уголками глаз.
В профиль мы можем различить недостатки тыльной стороны носа и проанализировать угол между кончиком носа и верхней губой, особенно между носовой колумеллой и губой. Носогубный угол у женщин должен варьироваться от 95º до 105º, а у мужчин — от 90º до 95º.
ПОКАЗАНИЯ
Показания для наполнения средней трети за последнее десятилетие значительно увеличились. Они были вызваны разработкой веществ, способных рассасываться с длительным действием, и представлением о том, что выявленные деформации не требуются для их показания.По общему признанию, вмешательства до появления ужасных стигм привели к лучшему старению 6,7 .
Любое вмешательство в средней трети, независимо от деформации, должно начинаться с оценки скуловой области. Если пальпебромалярная борозда выражена или носогубная складка глубокая, пациента следует рассмотреть для заполнения скуловой кости. После лечения маляра повторная оценка изначально очевидных деформаций покажет уменьшение степени тяжести или полное разрешение 8 .
При переходе от периорбитальной области к скуловой области цель состоит в том, чтобы создать непрерывный контур от нижнего века до скуловой области. Разделение этих областей вогнутостью и обнажение нижней границы орбиты — это области, которые необходимо решить. Пациенты с углублением пальпебромаларной области являются кандидатами на заполнение скуловой кости с возможной консолидацией непосредственно под бороздкой. Те, у кого есть слезная борозда, являются кандидатами на прямое вмешательство ниже деформации.
Малярная область является краеугольным камнем всей объемной репозиции средней трети лица 8,9 . Пациенты с тонким и вытянутым лицом с небольшой дряблостью являются наиболее легко идентифицированными кандидатами для этого лечения. Чем больше провисание, тем сложнее будет обработка и потребуется большее количество продукта. Очень тонкие лица следует оценивать на предмет объема в подмалярной области.
Овальные или закругленные лица могут быть кандидатами на заполнение медиальных частей скуловой области, но не скуловых выступов, которые могут еще больше расширить среднюю треть.Серьезный недостаток объема кости в средней трети может сделать невозможным лечение только филлерами, поэтому следует рассмотреть возможность хирургического вмешательства. Квадратные лица могут дать некоторый объем над скуловыми выступами, чтобы выделить эту область среди остальной части лица; это наиболее часто используемый вариант у женщин.
Прямой доступ к носогубной борозде теряет популярность как вариант, поскольку он часто разрешается после лечения маляра 9,10 . Однако оставшуюся борозду или отпечаток кожи следует обрабатывать непосредственно кожными наполнителями.
Применение филлеров в области носа весьма разнообразно. В носу без предварительного хирургического лечения филлеры могут использоваться в тыльной части носа для определения нового более высокого носового происхождения, гладкого и дискретного носового горбинки на спине или очень заметного надкончика носа. Следует обращать внимание на искривления носа, так как более гладкие могут быть лучше наполнены.
Наполнители можно использовать для определения кончика носа или его выступа, увеличивая носогубный угол. Пациенты с выпуклыми кончиками и толстой кожей не подходят для процедуры, в отличие от пациентов с резко опадающими кончиками.Широкие основания носа можно сузить, нанеся филлеры на собачью ямку.
ТЕХНИКА
Заполнение средней трети лица всегда должно начинаться с скуловой области 11 . Нижний край глазницы следует обозначить как верхнюю границу, переход от скуловой области к носу — как медиальную границу, а скуловую проекцию — как латеральную границу. Для тех, кто менее знаком с этой процедурой, первоначальной маркировкой может быть треугольник, основание которого является нижним краем орбиты, а его вершина образована встречей двух других сторон.Для опытных хирургов соблюдение этих ограничений и прямая маркировка области, подлежащей заполнению, также является вариантом, как и оценка потребности в объеме в скуловой и субмалярной областях.
Анестезия не является обязательной, можно выполнить блокаду подглазничного нерва или местную анестезию. Наполнитель можно наносить с помощью иглы или канюли; если последний вариант является вариантом, рекомендуется наложить кожный лидокаин с вазоконстриктором в месте входа. Точка входа должна обеспечивать максимально возможный доступ к разграниченной области без извлечения иглы, что снижает количество новых проколов; в случае канюли все приложение должно выполняться без необходимости в другом вводе.В случае наполнителей гиалуроновой кислоты они могут быть размещены в поверхностной или глубокой подкожной плоскости.
Заполнение должно начинаться с центральной скуловой области, с размещением 0,3–0,5 мл, распределять веерообразно. Ретроградная инъекция — хорошая альтернатива. Гиалуроновая кислота должна обладать высокой подъемной способностью и должна быть немедленно обработана массажем, что позволяет оценить потребность в большем объеме. После достижения соответствующего объема скуловой области выполняется переоценка скуловой, субмалярной, периорбитальной и носогубной складок.Следует избегать проксимального поражения подглазничного отверстия.
К орбитомалярной борозде можно подойти непосредственно с помощью подкожной инъекции. Плоскость здесь ограничена, а кожа тонкая, что является показанием для наполнителей на основе гиалуроновой кислоты с небольшими сшивками и небольшими объемами, от 0,1 до 0,4 мл.
Слезную борозду исправить сложнее; под кожей или мышцами нет плоскости рассечения и полностью отсутствует подкожная клетчатка 11 .Таким образом, наполнитель в этой области расположен наднадкостнично, и во избежание визуализации следует использовать еще более ограниченные объемы инъекции (от 0,1 до 0,4 мл).
И глазнично-малярная, и слезная борозды всегда должны быть недокорректированы. Лечение за два сеанса сведет к минимуму возможность возникновения местных осложнений. Местная анестезия, приготовленная как наполнитель в сочетании с лидокаином, может избежать блокады в обоих случаях.
Носогубную борозду можно лечить только наполнителем на основе гиалуроновой кислоты в сочетании с лидокаином, а выбор препарата зависит от остаточной деформации 12 .Отпечатки кожи следует обрабатывать более пластичными средствами с использованием поверхностных кожных наполнителей. Более глубокие канавки требуют продуктов с более высокой грузоподъемностью, и их следует наносить более глубоко в дерму. Аппликация проводится по направлению к бороздке, игла параллельна коже, а инъекции ретроградны.
Для обработки носа мы не рекомендуем никаких наполнителей, кроме гиалуроновой кислоты, из-за возможности местных осложнений. 12 . Для менее опытных следует использовать менее сшитые филлеры, обеспечивающие большую аккомодацию тканей.Из-за его высокой чувствительности в других областях лица рекомендуется анестезирующая блокада лидокаином.
Раскрытие носогубного угла может быть достигнуто путем пломбирования рядом с носовой остью, что расширит дистальную часть перегородки. В некоторых случаях пломбирование около дистальной части медиальной ветви крыльчатки может способствовать выступанию кончика 12,13 .
Для определения кончика носа с увеличенным выступом необходимо установить, требуется ли пациенту увеличение купола или его недостаток расположен ниже, рядом с краниальными частями медиальных ветвей крыла носа.В первом случае вводится прямая инъекция в купол, при этом игла вводится дискретно сзади и между хрящами крыльев.
Последнее выполняется иглой, вводящейся между краниальными частями медиальных ветвей крылатой кости. Кончик носа всегда должен быть зафиксирован свободной рукой от инжектора, чтобы направить продукт. Нанесение выполняется в подкожной плоскости, и вводимые объемы всегда должны быть небольшими — от 0,1 до 0,3 мл. Чрезмерные объемы могут деформировать кончик носа.
Заполнение верхних частей кончика или дистального конца спинки носа должно сохранять надкончиковой разрыв . Размещение объема в этой области может способствовать уменьшению кончика носа.
Однако, когда кончик носа хорошо очерчен, спинка низка, а носовой угол очень открыт; Носовое наполнение инициируется в носовой области, чтобы уменьшить этот угол. После этого спинка заполняется до тех пор, пока она не будет продвигаться по линии, расположенной немного позади линии, установленной при соединении кончика носа с носовым углом.Инъекции следует проводить ретроградным методом, а любые неровности следует лечить массажем. Если кончик носа не определяется, необходимо продолжить его лечение с последующим обследованием спинки и носового происхождения.
Наличие костного или костно-хрящевого бугорка в результате хирургического вмешательства может быть замаскировано с помощью наполнителей, установленных проксимально и дистально. Следует тщательно оценить больший выступ горбинки, так как ее высота определит новую высоту спинки носа, что может привести к неправильной форме носа.
ОСЛОЖНЕНИЯ
В периорбитальной области наиболее частыми осложнениями являются экхимозы и гематомы. Наиболее опасными осложнениями являются накопление продукта и стойкий отек. Узелков можно избежать с помощью продуктов с низкой вязкостью, с нанесением в адекватной плоскости и небольшими объемами, всегда с последующим массажем. Если изменение сохраняется, альтернативой является инъекция гиалуронидазы в узелок.
В случае стойкого постзаполненного отека века существует много предположений относительно его этиологии.Это может отражать связь между лимфодренажем в этой области и «барьерным» эффектом, вызванным заполнением гидрофильной гиалуроновой кислотой. Этого можно избежать, используя небольшие объемы, лечение более чем за один сеанс и использование менее гидрофильных продуктов. При размещении лимфодренаж может быть альтернативой, но гиалуронидаза, по-видимому, является единственным методом, способным разрешить стойкие случаи 11,12 .
Осложнения при заполнении скуловой области встречаются реже, возможно, из-за более глубокого расположения продуктов.Гематома возможна, но нечасто. Узелки или реакции на инородные тела чаще возникают при использовании невсасывающихся продуктов и могут вызывать широкий спектр осложнений 13 .
В носогубной канавке можно избежать появления «нитей» после нанесения с помощью надлежащей техники (плоскость нанесения, выбор продукта и количество) с последующим массажем. Пациенты, получающие гиалуроновую кислоту, должны получать точное количество, необходимое для устранения деформации без чрезмерной коррекции. Нужно быть уверенным, что пациент покидает клинику без каких-либо нарушений.Некроз кожи, вызванный сдавлением сосудов дермы, может возникать, но очень редко.
В области носа наиболее серьезным осложнением является некроз. Поскольку нос допускает ограниченное размещение объема из-за разреженной подкожной клетчатки, внимание к выбранному продукту и введенному объему является обязательным. Некроз может быть вызван компрессией или повреждением сосудов. Из-за тонкого кожного покрова небольшие узелки продукта легко заметны и пальпируются, а также чаще возникают при использовании невсасывающихся наполнителей.Могут возникнуть отек, легкая боль, экхимоз и покраснение.
ЗАКЛЮЧЕНИЕ
Овладение пропорциями лица и анатомическими структурами, участвующими в изменениях в этой области, позволит поставить точный и индивидуальный диагноз. Средняя треть лица — очень важный сегмент по отношению к красоте и восприятию мордашки. Таким образом, определение того, какие области могут выиграть от увеличения объема, так же важно, как и определение тех, которые не следует заполнять, и какие продукты подходят для использования в каждой ситуации.Эти критерии могут предотвратить деформации и завышенные результаты.
Наиболее опасные осложнения — это неэстетичные результаты, в основном за счет недостаточного увеличения средней трети лица и использования избыточных малярных и субмалярных объемов.
СОТРУДНИЧЕСТВО
IOM Концепция и дизайн исследования; выполнение операций и / или экспериментов; составление рукописи или критический обзор ее содержания.
MM Окончательное утверждение рукописи; концепция и дизайн исследования; составление рукописи или критический обзор ее содержания.
ССЫЛКИ
1. Gamboa GM, de La Torre JI, Vasconez LO. Хирургическая анатомия средней зоны лица в применении к омоложению лица. Ann Plast Surg. 2004; 52 (3): 240-5.
2. Оусли Дж. К., Робертс К. Некоторые анатомические наблюдения старения средней зоны лица и отдаленные результаты хирургического лечения. Plast Reconstr Surg. 2008; 121 (1): 258-68.
3. Террино Э.О., Флауэрс РС. Искусство аллопластического контурирования лица. 1-е изд. Сент-Луис: Мосби; 2000. 333 с.
4.Пикша Н.Т., Сааде ПБ, Бутрос С., Торн Ч. Слезная впадина и соединение века и щеки: анатомия и значение для хирургической коррекции. Plast Reconstr Surg. 2009; 123 (4): 1332-40.
5. Хамфри С.Д., Аркинс Дж. П., Даян Ш. Наполнители мягких тканей в носу. Эстет Сург Дж. 2009; 29 (6): 477-84.
6. Raspaldo H, Gassia V, Niforos FR, Michaud T. Global, 3-мерный подход к естественному омоложению: часть 1 — рекомендации по восстановлению объема и периокулярной области. J Cosmet Dermatol.2012; 11 (4): 279-89.
7. Свифт А., Ремингтон К. BeautiPHIcation ™: глобальный подход к красоте лица. Clin Plast Surg. 2011; 38 (3): 347-77.
8. Рохрих Р. Дж., Песса Дж. Э. Жировые компартменты лица: анатомия и клиническое значение для косметической хирургии. Plast Reconstr Surg. 2007; 119 (7): 2219-27.
9. Gierloff M, Stöhring C, Buder T, Gassling V, Açil Y, Wiltfang J. Возрастные изменения жировых компартментов средней зоны лица: компьютерно-томографическое исследование. Plast Reconstr Surg. 2012; 129 (1): 263-73.
10. Mathes SJ, ed. Пластическая хирургия. Том 2. 2-е изд. Филадельфия: Эльсельвьер; 2006.
11. Гольдштейн С.А., Гольдштейн С.М. Анатомические и эстетические аспекты омоложения средней зоны лица. Facial Plast Surg. 2006; 22 (2): 105-11.
12. Распальдо Х. Объемный эффект нового подкожного филлера для лица с гиалуроновой кислотой: ретроспективный анализ на основе 102 случаев. J Cosmet Laser Ther. 2008; 10 (3): 134-42.
13. De Maio M, Rzany B. Substâncias de Preenchimento em Medicina Estética.1а изд. Сан-Паулу: Сантос; 2007.
1. Faculdade de Medicina do ABC, Санту-Андре, SP, Бразилия
2. Faculdade de Medicina, Universidade de São Paulo, Сан-Паулу, SP, Бразилия
Учреждение: Faculdade de Medicina do ABC, Santo André, SP , Бразилия.
Автор, ответственный за переписку:
Ivy Ofenböck Magri
Rua Adolfo Laves, 275, Apto 131 bloco 2 — Valparaiso
Santo André, SP, Brazil Почтовый индекс 09060-390
Электронная почта: [email protected]
августа
Статья получена: 16, 2015.
Статья принята: 10 апреля 2016 г.
Конфликт интересов: отсутствует.
Лечение наполнителем для слезной канавки 💉 Наполнитель под глазами в клинике Венус, Киев
Обработка наполнителем для слезной канавки инъекционная процедура для заполнения носослезной борозды наполнителем для уменьшения ее глубины.
Современные инъекционные техники позволяют бороться с эффектом усталости глаз без хирургического вмешательства, без длительной реабилитации и осложнений.
Носослезная борозда — это область, граничащая между нижним веком и носом.С возрастом имеет свойство углубляться — глаза устают.
Усталые глаза
С возрастом происходит потеря жира в области щек и дряблость средней трети лица. Это приводит к появлению запустения (впадин, борозд) кожи под глазами, придавая глазам усталый вид. Носослезная борозда — это область между нижним веком и носом. В молодом возрасте эта область заполнена жировой тканью. С возрастом содержание жировой ткани уменьшается, а втягивание борозды увеличивается, образуя все более крупную тень.В результате участок кожи между веком и носом выглядит более темным, а глаза выглядят уставшими.
Степень прогрессирования носослезной борозды
Степень прогрессии по Хирманду (Х. Анатомия и нехирургическая коррекция деформации слезной канавки. Plast Reconstr Surg 2010; 125 (2): 699-708)
1 степень прогрессирование выраженности носослезной борозды по Hirmand; 2 степень прогрессирования выраженности носослезной борозды по Hirmand.3 степень прогрессирования выраженности носослезной борозды по Хирманду.
Сосудистый фактор
Нарушение микроциркуляции в коже вокруг глаз приводит к отложению в коже пигмента — гемосидерина и меланина, что придает коже темный цвет и ухудшает внешний вид. Нарушение кровообращения и оттока лимфы в области вокруг глаз также вызывает отечность под глазами.
Анатомические особенности
Подкожная жировая ткань в области вокруг глаз склонна к задержке жидкости и незначительным травмам, перенапряжению, нарушениям водного и электролитного обмена в организме, что приводит к отечности или даже отечности вокруг глаз.Это существенно и особенно заметно утром после сна. У людей восточного типа темные круги вокруг глаз являются врожденным признаком и связаны с повышенным отложением пигмента в этой области.
Безоперационные методы
Коррекция может производиться хирургическими и безоперационными методами. В нашей клинике мы предлагаем комплексный подход к безоперационной коррекции периорбитальной борозды.
Обработка наполнителем для слезных желобов
Самый оптимальный и безопасный метод коррекции носослезной борозды — заполнение наполнителем на основе стабилизированной гиалуроновой кислоты.В этом случае после предварительного обезболивания кожи препарат гиалуроновой кислоты вводится шприцем в зону носослезной борозды. Гиалуроновая кислота физиологически восполняет дефицит собственных тканей, выравнивая борозду слезной зоны. При этом устраняется косметический дефект, и уже на следующий день глаза выглядят моложе и отдохнувшими. В зависимости от анатомических особенностей, степени выраженности носослезной борозды используются препараты различной плотности и степени деградации.Во время консультации врач подробно расскажет вам об этом. Процедура занимает около 20-30 минут, не требует специальной подготовки и не имеет реабилитационного периода.
Безоперационная блефаропластика
Плазма Neogen — еще один способ улучшить внешний вид области вокруг глаз. Обвисшая кожа, морщины, темные круги под глазами. Мы сочетаем безоперационную блефаропластику и инъекции Neogen для достижения фантастических результатов. Подробнее — Безоперационная блефаропластика.
Показания
- Степень тяжести носослезной борозды 1-3 степени
- Усталость глаз
Противопоказания
- тяжелые соматические заболевания в стадии обострения
- онкология
- беременность
- нарушение свертываемости крови
- нарушение свертываемости крови
- обострение
- воспалительные высыпания на коже
Подготовка к процедуре
Специальной подготовки не требуется.
Рекомендации после лечения
Особого ухода не требуется
Фото до и после лечения
Женщина, 37 лет. Обработка наполнителем для слезной жидкости с гиалуроновой кислотой.
Цена
Цены на наполнитель для слезных желобов в Киеве
Закупочные цены на инъекционные препараты подвержены колебаниям и привязаны к обменным курсам, поэтому мы не можем отображать текущие цены. Пожалуйста, позвоните нашему администратору для уточнения цен. Извините за беспокойство.
Ниже приводится список наиболее часто используемых наполнителей.
| Цена | Срок действия | |
| Белотеро Софт, 1 мл | уточняйте у администратора | 60 минут |
| Белотеро Баланс, 1 мл | 60 минут | |
| Radiesse 0,8 мл | 60 минут | |
| Radiesse, 1,5 мл | 60 минут | |
| Teosyal Ultra Deep, Швейцария, 1 мл | 60 минут | |
| Teosyal RHA1 , 1 мл | 60 минут | |
| Princess, Австрия, 1 мл | 60 минут | |
| Filderma, Испания, 1 мл | 60 минут | |
| Канюля, 1 шт. |
Часто задаваемые вопросы
Больно?
Перед процедурой применяется местный анестетик для облегчения боли.
Это вредно?
Коррекция носослезной борозды проводится стабилизированной гиалуроновой кислотой, которая со временем разрушается и выводится из организма. Филлеры на основе гиалуроновой кислоты действуют до 12 месяцев.
Как долго сохраняется результат?
Результаты сохраняются до 12 месяцев, затем рекомендуется повторная процедура.
Омоложение периокулярной области с использованием наполнителей на основе гиалуроновой кислоты
Введение
Периокулярная область необходима для социального взаимодействия и передачи эмоций. Это одна из первых частей лица, демонстрирующих старение. Молодость периокулярной области определяется полнотой периорбитальной области, небольшим избытком кожи или отсутствием ее, минимальной пигментацией или ритидозом кожи и соответствующей высотой и формой бровей [1] . Старение лица является результатом потери жира на лице, снижения эластичности кожи, углубления динамических морщин, статических морщин, изменения костной структуры и изменений мышц.С развитием медицинских и хирургических знаний о старении лица за последние несколько десятилетий, мы теперь лучше понимаем лежащую в основе патофизиологию. Это привело к переходу от вмешательств по уменьшению объема при периорбитальном старении, таких как блефаропластика с резекцией жира, к методам замещения объема [2] . Первоначально предполагалось, что птоз мягких тканей является основной этиологией периокулярного старения. Однако потеря и перераспределение объема лица, а также резорбция костной ткани были предложены в качестве факторов [2,3] .С 2004 года для периорбитального омоложения используется наполнитель гиалуроновой кислоты (ГК) [4,5] . Минимально инвазивный, офисный характер использования наполнителя HA без необходимости общей анестезии, низкий уровень осложнений и отсутствие простоев привели к росту популярности и заменили блефаропластику как наиболее часто выполняемую косметическую процедуру для периокулярной омоложение [6] .
В этом обзоре мы сосредоточимся на использовании филлеров ГК в периокулярной области.Однако следует отметить, что лечение периокулярного старения часто бывает многофакторным. Более молодым пациентам с ранней полостью может потребоваться только наполнитель HA для адекватного омоложения. Пациентам пожилого возраста может быть полезно несколько хирургических вмешательств, таких как подтяжка бровей, верхняя и / или нижняя блефаропластика с транспонированием жира или без него, или коррекция блефароптоза. Многим пациентам также требуется нейромодуляция для динамических морщин, шлифовка с помощью лазера или пилинга, световая или энергетическая терапия, или они могут лучше подходить для хирургического увеличения объема с переносом брюшного жира отдельно или в сочетании с другими методами лечения.Поэтому периокулярное омоложение следует подбирать индивидуально в зависимости от потребностей пациента и опыта хирурга.
Анатомия
Знание периокулярной анатомии, а также изменений, которые происходят во время старения, имеют решающее значение для надлежащего лечения пациентов с периокулярным старением и выбора идеальных кандидатов для наполнителей ГК. При оценке периорбитальной субъединицы необходимо оценить и обработать весь комплекс бровь-веко-щека [7] . Глаз имеет примерно миндалевидную форму, а края верхнего и нижнего века должны находиться на уровне верхнего и нижнего лимба или рядом с ним, соответственно.Неправильное положение века или чрезмерно высокая надпиразальная складка могут потребовать дополнительных обследований и лечения перед увеличением объема с помощью наполнителя. Хотя подробное обсуждение выходит за рамки данной статьи, мы кратко рассмотрим изменения в каждом периорбитальном компоненте, включая кожу, костную структуру, мускулатурный аппарат и жировые подушечки.
Кожа
Кожа периорбитальной области и особенно области слезной канавки тонкая и плотно прилегает к подлежащей мышце orbicularis oculi.Это приводит к прозрачному виду и голубоватому оттенку на исходном уровне, что связано с основной мышечной структурой и сосудистой сетью [8] . Кроме того, из-за длительного солнечного воздействия могут возникнуть гиперпигментация и телеангиэктазии. Старение кожи варьируется у разных этнических групп и у разных типов кожи по Фитцпатрику. Оба слоя кожи, дерма и эпидермис, претерпевают возрастные изменения. Эти изменения более выражены в глубоком слое дермы, где волокна коллагена прочно связаны с протеогликанами.С возрастом эта сеть становится рыхлой и менее организованной, что приводит к появлению мелких морщинок и линий в виде гусиных лапок.
Костный отсек
Считается, что скелет лица растет и расширяется с возрастом [9] . Недавние исследования показали, что некоторые части лицевых костей с возрастом рассасываются. Надомедиальная и нижнебоковая части орбитального края претерпевают костную резорбцию [Figure 1]. Резорбция периорбитальной субъединицы в нижнебоковом квадранте обычно проявляется раньше и к среднему возрасту [3] .Эта возрастная потеря костной массы может привести к полому виду нижнебоковой субъединицы.
Рис. 1. Резорбция кости с возрастом. На этом рисунке авторы демонстрируют участки лицевого скелета, подверженные резорбции костной ткани в результате старения. Области с более высокой степенью резорбции костной ткани показаны более крупными стрелками. Воспроизведено с разрешения Mendelson and Wong. [3]
У мужчин надглазничный край более выражен, а надбровная дуга более плоская и расположена на уровне края, что приводит к более линейному виду [10] .У женщин эстетическая надбровная дуга изогнута и расположена над надглазничным краем. Женская бровь сужается сбоку [11] . Как правило, самый высокий пик надбровной дуги должен располагаться на стыке средней и боковой трети либо на латеральном лимбе, либо на латеральном уголке глаза.
Мышцы
К периорбитальным мышцам относятся лобная мышца, поднимающая бровь, и депрессорные мышцы, которые включают глазничную часть orbicularis oculi, корругатор, процерус и депрессор надциллий [Рис. 2] [12] .Гофрированные мышцы образуют вертикальные глабеллярные морщины, а процерус — горизонтальные глабеллярные морщины. Эти мышцы важны при использовании нейромодуляторов в сочетании с наполнителями для глубоких статических морщин. Кроме того, глазничная часть orbicularis oculi будет вносить вклад в носо-югальную бороздку из-за прикрепления внутри медиально.
Рисунок 2. Окологлазная мускулатура. Воспроизведено с разрешения Maas [11]
Жировые подушечки
Верхняя периорбитальная область содержит преапоневротическую жировую подушку, пресептальную жировую подушку и подушечку галеи или ретро-orbicularis oculi fat (ROOF).При периорбитальном старении пресептальный жир и ROOF жир опускаются вниз и могут терять объем, облегчая гравитационное опускание неподдерживаемой боковой надбровной дуги, что вызывает птоз надбровных дуг и создает впечатление тяжелых век с дерматохалазом или без него. Это также связано с ослаблением глазничной перегородки и последующим псевдогернированием жировых подушечек [13,14] . Это приведет к сдуванию верхнего века, а также к впадине и увеличению видимости выступа надглазничного края.Эти изменения приводят к появлению глубоко посаженной, полой и скелетонизированной орбиты с усталыми, грустными или сердитыми глазами [1] .
Глубоко от orbicularis находится перегородка глазницы, которая с возрастом ослабевает, позволяя содержимому орбиты вздуться, создавая более глубокий вид подглазничной впадины. Фасциальные отростки от дермы до орбитального края (орбитальная удерживающая связка) с возрастом ослабляются, еще больше подчеркивая эту полость [15,16] . Эти изменения способствуют возникновению классической «деформации двойной выпуклости» комплекса веко-щека.Добавление объема с помощью наполнителей HA в этой области может восстановить молодой вид периорбитальной области с помощью минимально инвазивной процедуры. Однако тяжелая псевдогниция жира может ограничить объем коррекции, полученной без хирургического вмешательства.
Периорбитальное кровоснабжение
Одним из редких, но серьезных осложнений инъекций наполнителей является окклюзия или эмболизация сосудов, которые могут привести к разрушительным последствиям, включая слепоту и некроз кожи. Соответствующие знания анатомии периорбитальных сосудов и лечения сосудистых нарушений имеют решающее значение для любого поставщика инъекционных филлеров.
Периорбитальное кровоснабжение происходит как от внутренних, так и от наружных ветвей сонной артерии. Супратрохлеарная и надглазничная артерии — это ветви глазной артерии, отходящей от внутренней сонной артерии. Супратрохлеарная артерия проходит кпереди через надомедиальную орбиту. Концевые ветви надглазничной артерии анастомозируют с надхлебной артерией и лобной ветвью поверхностной височной артерии. Угловая артерия — это конечная ветвь лицевой артерии, отходящая от наружной сонной артерии.Угловая артерия проходит по медиальному углу орбиты. Другой ветвью наружной сонной артерии является подглазничная артерия, которая проходит по дну орбиты и выходит из подглазничного отверстия ниже орбитального края [17] . Периорбитальные вены впадают во внутренние и внешние яремные вены, а также в кавернозный синус через постплюсневую венозную систему.
Оценка пациента
Перед использованием филлера необходимо выяснить подробный анамнез всех предшествующих эстетических процедур, включая предыдущее использование филлера или нейромодулятора, хирургические вмешательства, лазеры или световую терапию.Если у пациента в анамнезе ранее использовался наполнитель, следует обсудить количество и дозировку (если она известна), а также тип используемого материала. Это обсуждение также должно включать любые осложнения или неудовлетворенность. Следует оценить любые функциональные проблемы, такие как закупорка поля зрения или плохое закрытие глаз.
Кроме того, необходимо получить базовый медицинский анамнез с особым вниманием к анамнезу воспалительных, аутоиммунных или инфекционных заболеваний. Следует оценить глазной анамнез, включая жалобы на зрение, операции на глазах или симптомы сухого глаза.Лекарства следует пересматривать специально на предмет использования смазки для глаз и любых антикоагулянтов, отпускаемых по рецепту или без рецепта. Уместно рассмотреть и прояснить любую аллергию на лекарства, включая местные анестетики, поскольку многие филлеры HA включают лидокаин, а местные анестетики обычно используются перед инъекциями филлеров. Пациентов также следует спрашивать о беременности или кормлении грудью.
Медицинский осмотр должен проводиться с особым вниманием к потере объема, уменьшению объема, периорбитальной выемке и скелетонизации, псевдогернизации жира, качеству кожи, типу кожи по Фитцпатрику, динамическим и статическим морщинкам, а также положению глазного яблока и бровей.
Обсуждение с пациентом реалистичных целей и ожиданий важно для получения удовлетворительного результата. Например, пациенту со значительной псевдожирной грыжей, тяжелым снижением объема средней зоны лица и глубокой подглазничной бороздой может быть больше пользы от хирургического вмешательства, если их целью является молодое, гладкое соединение века и щеки. Однако этот пациент может не подходить для хирургического вмешательства или просто хочет слегка стереть бороздку без драматических результатов. Поскольку многие пациенты не знают, как правильно лечить свое состояние, врач обязан предоставить им необходимую информацию.
В конечном итоге, до начала лечения необходимо провести подробный разговор о потенциальных рисках, преимуществах и осложнениях, временном характере филлеров ГК и альтернативах, и рекомендуется получить письменное согласие.
Показания
Структурные изменения периокуляра с возрастом подразделяются на динамические и статические. Динамический компонент связан с мышечной деятельностью и изменениями мышечного тонуса в состоянии покоя. Статический компонент определяется как изменения, связанные с потерей объема, а также изменения костной и жировой подушечки [14] .Наполнители идеально подходят для устранения статического компонента, такого как глубокие борозды и линии, а также для возрастной потери объема и скелетонизации. Пломбировочный материал также может быть использован при послеоперационных или посттравматических деформациях в периокулярной области.
Противопоказания
Любая активная кожная или локализованная инфекция в месте инъекции является абсолютным противопоказанием к инъекции филлера. Другие абсолютные противопоказания включают гиперчувствительность / аллергию на компоненты наполнителей, включая лидокаин, и активные коллагенозы, такие как смешанное заболевание соединительной ткани, активная системная волчанка и активная морфея [Таблица 1] [18] .Хотя активное использование антикоагулянтов не является абсолютным противопоказанием, пациентов следует попросить прекратить прием антикоагулянтов за неделю до инъекции, если это возможно. Если они не могут прервать терапию, их следует проинформировать о возможности обширных синяков.
Таблица 1
Противопоказания к применению филлера [18]
| Состояние | Противопоказание | Осторожно | ||||||
|---|---|---|---|---|---|---|---|---|
| Активная кожная инфекция, такая как импетиго или простой герпес Гиперчувствительность | x | 70 | x | 70 | x | 70 компоненты | x | |
| Условия активного коллагеноза | x | |||||||
| Болезнь трансплантат против хозяина | x | |||||||
| Системные бактериальные инфекции, такие как туберкулез | x | |||||||
| x | ||||||||
| Нарушения свертывания крови, такие как гемофилия | x | |||||||
| Использование активных антикоагулянтов | x | |||||||
| Синдром Марфана, синдром Элера-Данлоса | x 9008 0874 | x | ||||||
| Пациенты после трансплантации | x |
ГК филлеры
До появления ГК филлеров для восстановления объема вокруг глаза преимущественно использовался аутологичный жир.Аутологичный жир требует донорского участка, более инвазивен и требует большего времени простоя с более высоким уровнем осложнений [19,20] . Хотя были доступны и другие наполнители, в 2003 году первый наполнитель HA (Restylane; Galderma) был одобрен FDA, а в 2004 году он был использован для периорбитального омоложения [20] . С момента появления первого наполнителя на рынке появилось множество синтетических наполнителей. Замещение объема происходит в основном за счет гидрофильных свойств биоматериала гиалуроновой кислоты, которая действует как спейсер в плоскостях ткани.Синтетические наполнители, такие как гидроксиапатит кальция (CHA: Radiesse; MerzAesthetics), полиметилметакрилат (PMMA; Artefill; Suneva Medical) и поли-l-молочная кислота (PLLA: Sculptra Aesthetic), обладают дополнительным биостимулирующим действием в дополнение к эффекту спейсера [21 ] .
В настоящее время на рынке доступно множество синтетических наполнителей ГК, каждый из которых имеет разные свойства и характеристики [Таблица 2]. Эти свойства включают: концентрацию HA, размер частиц, модуль вязкости (G ’’), модуль упругости (G ’) и процент сшивки.Модуль упругости (G ’), по существу, является мерой твердости наполнителя, причем более высокий G’ указывает на более жесткий продукт, а более низкий G ’указывает на более мягкий наполнитель [22] . Другими факторами, которые могут повлиять на решение врача и пациента о выборе типа наполнителя, являются размер иглы, стоимость, продолжительность и наличие лидокаина в наполнителе. Эти различия делают каждый наполнитель HA уникальным и идеальным для определенной области лица, которая соответствует цели пациента. Как правило, наполнители с меньшим размером частиц, более низкой концентрацией и более низким G ’более подходят для тонких линий и морщин, которые требуют более поверхностного введения, в то время как наполнители с более высоким размером частиц и модулем упругости более подходят для более глубоких инъекций.Подробное обсуждение каждого наполнителя и его свойств выходит за рамки данной статьи. Однако при выборе наполнителя для периорбитального объема следует учитывать эти свойства. Пациенту со скелетированием и значительной полостью над подглазничной областью и краем требуется более глубокая инъекция по сравнению с пациентом, который хочет устранить гусиные лапки, глабеллярные или мелкие периорбитальные морщины. Для периокулярного омоложения предпочтительны наполнители с низким сродством к воде, такие как Restylane и более низкий G ’, такие как Belotero, Voluma и Volbella.
Таблица 2
Обычно используемые наполнители гиалуроновой кислоты и их свойства с рекомендованным размером иглы для введения
| Наполнитель | Производитель | Состав НА (мг / мл) | Наличие лидокаина | Размер иглы (калибр) | G ”(PG) | ||
|---|---|---|---|---|---|---|---|
| Restylane-L | Galderma | 20 | + | 29-30 | 864 | ||
| Restylane Lyft (Perlane) | Galderma | — 24 | — 24 | 27-29 | 977 | ||
| Restylane Silk | Galderma | 20 | + | 30 | — | ||
| Белотеро | Мерц Северная Америка | 22.5 | — | 30 | 128 | ||
| Juvederm Ultra XC | Allergan | 20 | + | 27 | — | ||
| Juvederm Ultra Plus XC | Allergan | Allergan | 27 | 207 | |||
| Juvederm Voluma XC | Allergan | 20 | + | 27 | 398 | ||
| Juvederm Vollure XC | Allergan | 17.5 | + | 30 | — | ||
| Juvederm Volbella XC | Allergan | 15 | + | 30 | 240 | ||
| Versa | Revanesse | 22 — | — |
Подготовка и методика
Местный анестетик, такой как комбинация крема из 1% лидокаина и 4% тетракаина, широко наносится на запланированное место инъекции и вокруг него.Этот крем следует оставить на месте не менее 20 минут для адекватной анестезии. По нашему опыту, это обеспечит удовлетворительную анестезию без необходимости использования инъекционных местных анестетиков. Перед инъекцией кожу очищают спиртом и / или 0,5% хлоргексидином в зависимости от предпочтения хирурга, избегая попадания в глаза. При желании можно отметить места инъекции. Наполнитель ГК можно вводить с помощью иглы или канюли, в зависимости от предпочтений врача, хотя многие считают, что при инъекции канюлей с тупым концом риск окклюзии сосудов меньше.Старший автор предпочитает использовать канюли в периорбитальной области. Ключевые факторы, которые следует учитывать при инъекции, — это глубина желаемой инъекции, скорость инъекции, расположение периокулярной сосудистой сети и аспирация перед инъекцией.
Отрывной желоб
Существуют различные методы впрыска. При использовании канюли вводное отверстие делается иглой 21 или 25 калибра в зависимости от размера канюли ниже подглазничной впадины. Затем канюлю вводят в орбитальную удерживающую связку, и можно создавать сухие туннели по длине полости с последующей инъекцией при извлечении канюли до получения желаемого контура.При использовании иглы обычно вводят выше верхней носогубной складки, снова проходя вверх по удерживающей связке глазницы до тех пор, пока не встретится сопротивление обода глазницы, и вводят инъекцию в наднадкостничном плане. У более молодых пациентов или пациентов с неглубокими складками достаточно 0,2-0,3 мл наполнителя на каждую сторону для восстановления объема. Следует проявлять осторожность, чтобы не выйти на орбиту, не повредить глазное яблоко и не вводить слишком поверхностные инъекции, поскольку это приведет к увеличению синяков, сероватому или синеватому обесцвечиванию или неровностям.После инъекции область следует массировать для получения гладкого контура [Рисунок 3]. Если необходимо для создания более омоложенного внешнего вида, инъекции в скуловое возвышение с наполнителем с высоким G ’можно комбинировать с инъекциями через слезную впадину, чтобы создать более естественное соединение века и щеки и восстановить линию Ogee [Рисунок 4]. Эти инъекции должны быть наднадкостничными и обычно вводятся аликвотами, а затем массируются для получения гладкого контура. Примеры наполнителей HA, обычно используемых в скуловой области, включают Juvederm Voluma (Allergan) или Restyalne Lyft (Galderma).
Рис. 3. Уколы при деформации слезной желоба: (A) предварительная инъекция; и (B) через четыре месяца после инъекции по 0,5 мл с каждой стороны в подглазничные впадины и по 0,1 мл в глабеллярные морщины с Restylane-L
. Рис. 4. Инъекция гиалуроновой кислоты в слезную впадину и скуловые возвышения: (A) до- инъекция; и (B) после инъекции в подглазничные впадины по 1 мл Volbella XC с каждой стороны, а также по 1 мл Voluma XC в каждую скуловую и подглазничную область
Верхняя борозда
Полость верхней борозды с глубокой супратарсальной складкой может быть устранена путем инъекции в подглазничную плоскость.Следует использовать наполнитель с низким G ’, такой как Belotero (Merz North America), Restylane Silk (Galderma) или Volbella (Allergan). Перед инъекцией следует определить верхний край орбиты и расположение надглазничной вырезки, чтобы избежать повреждения надглазничного нерва или повреждения сосудов. Игла или канюля должны входить вдоль верхнего края глазницы под углом 30 °. После того, как игла дошла до кости, ее следует немного вывести в предпериостальное пространство. Инъекция всего 0.1 мл с каждой стороны может быть достаточно для легких случаев, а в более тяжелых случаях можно постепенно вводить дополнительный наполнитель [Рисунок 5].
Рис. 5. Введение гиалуроновой кислоты в верхнюю борозду. Игла или канюля должны входить вдоль верхнего края глазницы под углом 30 °. После того, как игла достигнет кости, ее следует слегка отвести в преперостальное пространство для введения в суборбикулярную плоскость. Адаптировано с разрешения Looi et al . [31]
Комплекс бровей / висков
Аналогичная техника инъекции может использоваться для легкого приподнимания брови путем инъекции непосредственно под надбровной дугой вдоль надглазничного края латерально.Это также полезный метод для уменьшения скелетонизированного или пустотелого вида с видимым ободком. Эта инъекция часто выполняется вместе с инъекциями в верхнюю борозду. В таких случаях, чтобы оптимизировать внешний вид периорбитальной области, наднадкостничные инъекции вдоль медиального виска на латеральной части надбровной дуги также могут помочь создать более молодой вид и обеспечить легкое, но мощное увеличение объема. Для восстановления утраченного объема в висках следует использовать наполнитель с высоким G ’.
Гусиные лапки и глабеллярные линии
Во многих случаях комбинация нейромодуляторов и наполнителей обеспечивает превосходный результат при лечении гусиных лапок, глабели и мелких периорбитальных морщин.Для удаления этих линий обычно требуются очень маленькие аликвоты внутрикожного наполнителя с низким G ’. Для этих инъекций старший автор предпочитает использовать иглу 30-го калибра со скосом вниз. Наполнитель следует вводить в подкожную плоскость и сразу же массировать после инъекции, чтобы добиться ровного контура и избежать раннего появления узелков или видимости [Рисунок 6].
Рис. 6. Комбинация инъекции гиалуроновой кислоты в глабеллярные морщины с хемоденервацией: (A) предварительная инъекция; и (B) через два месяца после инъекции 0.1 мл справа и 0,2 мл слева Рестилайн-L
Осложнения
Окклюзия сосудов
Окклюзия сосудов — одно из самых разрушительных осложнений инъекций филлеров. В периокулярной области это может привести к внутриартериальной эмболизации или сдавлению сосудов и последующей потере зрения или некрозу кожи. Сообщалось о частоте окклюзии сосудов и последующих ишемических осложнений до 3 на каждые 1000 инъекций [23] . Окклюзия глазной артерии может быть результатом внутриартериальной инъекции в периорбитальную область из-за множественного анастомоза между глазной артерией и дорсальной носовой, надхлеарной и надглазничной артериями с возможной слепотой [24] .Пациент, у которого наблюдается усиление боли в месте инъекции, потеря зрения или видимые признаки ишемии кожи, должен пройти экстренное обследование на предмет возможной окклюзии сосудов.
Знание соответствующих методов и профилактических мер важно для снижения риска сосудистых осложнений. Аспирация перед инъекцией чрезвычайно важна для предотвращения случайной инъекции в просвет сосуда. Было показано, что медленная и постоянная инъекция снижает риск сосудистых осложнений.Также важно использовать для инъекции иглу подходящего размера. Когда калибр иглы слишком мал, риск повреждения артериальной стенки и канюляции выше. Следует рассмотреть возможность использования канюль для снижения этого риска. Если во время инъекции возникает сильная боль, процедуру необходимо немедленно прекратить и обследовать пациента на предмет возможных сосудистых осложнений.
Одним из преимуществ филлеров на основе гиалуроновой кислоты является способность оказывать обратное действие при своевременной инъекции гиалуронидазы при таких осложнениях, как ишемия кожи, образование узелков, эффект Тиндаля или некачественный эстетический результат.Хотя это и нечасто, но при подозрении на эмболизацию артерии или сосудистую окклюзию требуется немедленное вмешательство. В литературе обсуждаются такие методы лечения, как тепло, местный нитроглицерин, инъекции гиалуронидазы в пораженный участок, массаж и гипербарический кислород [23] . При любой потере зрения рекомендуется немедленная инъекция ретробульбарной гиалуронидазы. Однако этот метод лечения остается спорным. В одном сообщении Chestnut [25] сообщалось, что инъекция 450 единиц гиалуронидазы в ретробульбарную область обратила вспять потерю зрения, вызванную инъекцией периорбитального наполнителя ГК.Однако природа потери зрения не была задокументирована.
В исследовании Ли и др. . [26] , эффективность ретробульбарной гиалуронидазы была исследована на кроличьих моделях для возможного обращения слепоты, связанной с наполнителем НА. Авторы обнаружили, что в трех из четырех экспериментальных глаз перфузия сетчатки увеличивалась при нормальной электроретинографии после инъекции ретробульбарной гиалуронидазы.
В другом исследовании Paap et al . [27] Эффективность ретробульбарной гиалуронидазы была исследована на модели человеческого трупа.В этом исследовании авторы продемонстрировали, что ретробульбарная инъекция гиалуронидазы вряд ли будет эффективной при лечении окклюзии центральной артерии сетчатки, вызванной наполнителем HA, и слепоты из-за ее неспособности пересекать дуральный лист зрительного нерва. Обзор медицинской литературы Paap et al . [28] относительно эффективности ретробульбарной гиалуронидазы в качестве лечения слепоты, связанной с наполнителями, пришел к выводу, что на сегодняшний день это недоказанная терапия и в значительной степени безуспешная.
Хотя этот метод лечения не оказался успешным и необходимы дальнейшие исследования для оценки эффективности, может быть выполнена немедленная ретробульбарная инъекция гиалуронидазы; тем не менее, пациенты должны быть проинформированы о том, что в настоящее время не существует эффективного и последовательного лечения, основанного на фактических данных, чтобы обратить вспять это разрушительное осложнение.
Синяки, покраснение и отек
Покраснение, синяки и отек — наиболее частые побочные эффекты, связанные с инъекцией наполнителя.Покраснение и синяк обычно возникают сразу после периорбитальных инъекций, вызванных прямым проколом кровеносных сосудов при введении иглы. Было высказано предположение, что иглы большего диаметра могут привести к уменьшению синяков и покраснений из-за меньшего риска повреждения стенок кровеносных сосудов [24] . Использование канюли также может вызвать меньшее образование синяков из-за меньшего количества необходимых отверстий для инъекций и тупого конца канюли. Всем пациентам следует рекомендовать прекратить прием любых антикоагулянтов, если это возможно, за неделю до лечения, чтобы снизить риск образования синяков и гематом.Иногда после инъекции у пациентов развиваются более выраженные родные сосуды, что может быть полезно при лечении лазером.
Эффект Тиндаля (сине-серая дисхромия)
Поверхностные инъекции наполнителей могут привести к синеватому оттенку, вызванному прохождением света через коллоид. Инъекции в слезную впадину более подвержены эффекту Тиндаля из-за тонкой, почти прозрачной кожи в этом месте. Это сине-серое обесцвечивание может происходить от недель до месяцев после инъекции ГК в периорбитальную область и может сохраняться долгое время [29] .Чтобы снизить риск эффекта Тиндаля, игла или фаска канюли должны быть направлены вниз во время инъекции, и продукт можно вводить в наднадкостничной плоскости. Макияж и фототерапия могут использоваться для лечения сине-серой дисхромии, а также для инъекций гиалуронидазы.
Узелки
Еще один побочный эффект наполнителей — узелки с отсроченным началом. Считается, что эти узелки вызваны местными или системными инфекциями или воспалительными реакциями, и, как сообщается, заболеваемость выше в зимние месяцы, что, как полагают, связано с более высокой частотой инфекций верхних дыхательных путей [30] .Эти узелки могут появиться спустя годы после инъекций, а также постулируется, что они возникают из-за образования биопленки. Они могут проявляться в области слезной впадины в виде длинного криволинейного вздутия или неровности вдоль подглазничной впадины, которая подвижна и может иметь окружающий отек [Рисунок 7]. Лечение с помощью длительного курса эмпирических антибиотиков, таких как макролиды, рекомендовано из-за их противовоспалительных свойств в дополнение к антимикробному эффекту. Инъекция стероидов в узелок, короткий курс систематических стероидов и гиалуронидаза — другие возможные варианты лечения [24] .
Рис. 7. Переднезадний и косой вид 76-летней женщины, поступившей на консультацию по блефаропластике. Несколько лет назад ей сделали блефаропластику и инъекцию гиалуроновой кислоты в слезную впадину другим врачом, и она отметила хронический отек и изменение цвета под глазами. Обследование показало легкую хроническую воспалительную реакцию с пальпируемым криволинейным узлом с отеком над ним. Небольшие аликвоты гиалуронидазы были введены с разрешением воспаления.
Заключение.
ГК филлеры представляют собой отличный вариант для минимально инвазивного подхода к периокулярному омоложению.С появлением множества филлеров ГК за последнее десятилетие, лицевые и окулопластические хирургии были оснащены средствами для лечения возрастных периорбитальных полостей и скелетонизации в амбулаторных условиях. Для безопасной инъекции и достижения оптимальных эстетических результатов необходимы соответствующие знания анатомии периокулярной области, характеристик филлеров ГК, правильной техники инъекции и лечения осложнений.
Декларации
Вклад авторов
Концепция и дизайн исследования; составление, критическая доработка рукописи на предмет важного интеллектуального содержания; собрал данные; административная, техническая или материальная поддержка: Ziai K, Lighthall JG
Авторский надзор: Lighthall JG
Доступность данных и материалов
Не применимо.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Все авторы заявили об отсутствии конфликта интересов.
Этическое одобрение и согласие на участие
Не применимо.
Согласие на публикацию
Информированное согласие было получено на публикацию изображений пациентов, использованных в этой рукописи.
Авторские права
© Автор (ы) 2020.
Цитируйте эту статью
Ziai K,
Лайтхолл Дж.Омоложение периокулярной области с помощью филлеров гиалуроновой кислоты.
Plast Aesthet Res 2020; 7: 53.
http://dx.doi.org/10.20517/2347-9264.2020.151
Скачать и добавить в закладки
Скачать
Скачать PDF
Добавить в закладки
Статистика доступа к статье
полнотекстовых просмотров каждый месяц
PDF-загрузок каждый месяц
.


 В таких случаях следует исключить повторные инъекции гиалуроновой кислоты.
В таких случаях следует исключить повторные инъекции гиалуроновой кислоты.