Удаление грудной железы: Мастэктомия (удаление молочной железы) — цены на услуги пластической хирургии в Москве
Пластическая операция молочной железы с расширителем тканей
В этом материале описано, как ухаживать за собой после мастэктомии с реконструкцией молочной железы с использованием расширителя тканей. Этот материал также поможет вам подготовиться к процессу расширения тканей. Мастэктомия — это операция по удалению молочной железы.
Этот материал является дополнением, но не заменой консультаций с медицинскими сотрудниками. Часть представленной здесь информация может не относиться к вашему случаю. Обратитесь к своему пластическому хирургу или медсестре/медбрату, если у вас есть какие-либо вопросы.
Вернуться к началу страницы
О реконструкции молочной железы с использованием расширителя тканей и постоянного имплантата
Расширитель тканей — это пустой грудной имплантат. Ваш хирург разместит его в ходе мастэктомии. Обычно пребывание на стационарном лечении после мастэктомии с реконструкцией молочной железы длится менее 24 часов. Это значит, что вы сможете отправиться домой в день проведения операции.
После размещения расширителя тканей ваш хирург заполнит его жидкостью или воздухом на срок от 6 до 8 недель. По мере его увеличения он будет растягивать ткани вокруг него и сформирует пространство для постоянного грудного имплантата. Для получения дополнительной информации ознакомьтесь с разделом «Чего ожидать в процессе расширения тканей».
Ваш хирург остановит заполнение расширителя тканей, когда ваша молочная железа достигнет оговоренного с вами размера. Его заменят на постоянный грудной имплантат. Для получения дополнительной информации ознакомьтесь с разделом «После завершения процесса расширения тканей».
Размещение расширителя тканей
Существует 2 способа размещения расширителя тканей:
- Размещение под мышцами. В этом случае хирург размещает расширитель под большой пекторальной мышцей груди. Под мышцей формируется карман, куда размещается расширитель тканей.
При расположении расширителя тканей под мышцами он заполняется жидкостью.
 После мастэктомии ваша кожа будет слабой и склонной к повреждениям. Ваши мышцы послужат барьером между кожей и расширителем тканей. Это поможет снизить давление от расширителя в период заживления кожи.
После мастэктомии ваша кожа будет слабой и склонной к повреждениям. Ваши мышцы послужат барьером между кожей и расширителем тканей. Это поможет снизить давление от расширителя в период заживления кожи. - Расположение поверх пекторальной мышцы. В этом случае хирург размещает расширитель поверх большой пекторальной мышцы. Также вокруг расширителя устанавливается сетка, которая называется бесклеточной дермальной матрицей. Сетка будет поддерживать расширитель в период заживления кожи. Со временем сетка растворится. Удалять ее не потребуется.
При расположении расширителя тканей поверх мышц он может сначала заполняться воздухом вместо жидкости. После мастэктомии ваша кожа будет слабой и склонной к повреждениям. Поскольку воздух обладает меньшей плотностью, чем вода, расширитель будет оказывать меньшее давление на кожу в первое время после операции. Ваш хирург заменит воздух в расширителе тканей на воду примерно через 2 недели после операции.
Во время дооперационной консультации хирург обсудит с вами способ расположения расширителя тканей.
Вернуться к началу страницы
Чего стоит ожидать после мастэктомии и операции по размещению расширителя тканей
После операции вас переведут в послеоперационную палату (Post-Anesthesia Care Unit (PACU)) или в палату послеоперационного наблюдения. Если операция была проведена в Josie Robertson Surgery Center (JRSC), вы проснетесь в своей палате. У вас будут установлены:
- Капельница внутривенного (ВВ) введения. Через ВВ-капельницу вам будут вводить жидкости, антибиотики и обезболивающее лекарство.
- Небольшая пластиковая дренажная система Jackson-Pratt® (JP) рядом с каждым разрезом (хирургическим надрезом). Она служит для отведения и сбора жидкости, которая выделяется из разрезов после операции. Она фиксируется швом и чаще всего остается на 1–2 недели после операции.
Медсестры/медбратья в палате пробуждения ответят на любые возникшие у вас вопросы.
Дренаж JP
Пока вы находитесь в больнице, за установленным вам дренажем будут ухаживать медсестры/медбратья и младший медперсонал. Ваши медсестры/медбратья научат вас, как ухаживать за дренажем дома. Вам выдадут материал Уход за дренажной системой Jackson-Pratt.
Ваши медсестры/медбратья научат вас, как ухаживать за дренажем дома. Вам выдадут материал Уход за дренажной системой Jackson-Pratt.
Обычно дренажи снимают через 1–2 недели после операции.
Хирургические разрезы
После операции вам будет наложена повязка, закрывающая разрез в месте проведения мастэктомии. На разрез накладывается повязка из обычной марли или же из марли с прозрачной клейкой лентой. Она будет удерживаться хирургическим бюстгальтером.
На хирургический разрез молочной железы будут наложены внутренние швы. Эти швы растворятся сами, поэтому их не требуется снимать. Вы можете видеть красноту на коже и небольшие пятна крови на марлевой салфетке, покрывающей разрез. У вас также может возникнуть болезненная чувствительность и синяки в области разреза. Это нормально.
Сразу после мастэктомии оперированные молочные железы могут быть меньше, чем молочные железы до операции. Это связано с тем, что при размещении расширитель тканей заполняется только частично. Перед выпиской, когда медсестра/медбрат будет менять вашу повязку, осмотрите вашу молочную железу и разрез, чтобы понять, как она теперь выглядит и ощущается. Это поможет вам привыкнуть к ней. Под кожей вы можете ощущать порт, используемый для наполнения расширителя тканей. Это нормально.
Перед выпиской, когда медсестра/медбрат будет менять вашу повязку, осмотрите вашу молочную железу и разрез, чтобы понять, как она теперь выглядит и ощущается. Это поможет вам привыкнуть к ней. Под кожей вы можете ощущать порт, используемый для наполнения расширителя тканей. Это нормально.
Боль и ощущения
После операции вы будете испытывать некоторые неприятные ощущения. У вас может возникнуть чувство жжения вокруг разреза. В местах установки дренажа может возникнуть зуд. Также может повыситься чувствительность в нижней части грудной клетки. Со временем эти ощущения пройдут. При необходимости вы можете принимать обезболивающее лекарство и миорелаксант. Вам выдадут их при выписке из больницы. Уменьшение боли поможет вам лучше восстановиться и как можно скорее возобновить активность.
Другие распространенные ощущения, которые могут возникнуть после операции:
- Онемение под рукой и над грудью на подвергнутой лечению стороне. Подвергнутой лечению называется сторона, где была проведена операция.

- Тепло в руке на оперированной стороне.
- Ощущение стекающей по руке или груди воды на подвергнутой лечению стороне.
Эти ощущения вызваны тем, что во время операции часть нервных окончаний была отсечена. Со временем эти ощущения будут уменьшаться, но онемение на некоторых участках может остаться.
Вернуться к началу страницы
Уход за собой дома
На момент выписки из больницы на местах разрезов будут наложены марлевые салфетки. В течение 24–48 часов (1–2 дней) после операции на марлевой салфетке могут появляться пятна. Если у вас появились выделения (выделяется жидкость) из разреза, позвоните вашему врачу.
Если врач не дал вам иных указаний, то носите хирургический бюстгальтер круглосуточно. Снимайте его, когда принимаете душ.
Прием душа
Не принимайте душ и не мочите повязку в течение первых 48 часов (2 дней) после операции. Через 48 часов вам могут разрешить принимать душ полностью или ниже талии. Соблюдайте указания вашего хирурга по принятию душа. Некоторые указания приведены ниже.
Некоторые указания приведены ниже.
- Когда вы начнете принимать душ, делайте это каждый день, чтобы держать в чистоте разрезы.
- Снимите хирургический бюстгальтер и марлевую салфетку с разреза, прежде чем принять душ.
- Сначала проверьте температуру воды спиной или рукой. Онемение может помешать вам почувствовать тепло на подвергнутой лечению области.
- Мойтесь теплой водой и мягким мылом без отдушки. Аккуратно промойте разрезы и места установки дренажа. Тщательно ополоснитесь.
- Не направляйте струю воды на оперированную молочную железу. Направьте ее на верхнюю часть спины или руку. Вода должна мягко омывать оперированную молочную железу.
- Аккуратно промокните разрезы насухо чистым полотенцем. Не трите их.
Ваш медицинский сотрудник снимет дренаж через 1–2 недели после операции. Не мочите повязку в течение 24–48 часов (1–2 дней) после извлечения дренажа. Это относится и к принятию душа. Ваш хирург сообщит вам, в течение какого времени нельзя мочить повязку.
Вы сможете принять душ полностью через 24–48 часов после извлечения дренажа. Соблюдайте указания вашего хирурга.
Не принимайте ванну до полного заживления разрезов и мест установки дренажа. Принятие ванны может увеличить риск заражения. Вам могут разрешить принимать ванну через 6–8 недель после операции. Поговорите с вашим врачом, прежде чем принимать ванну.
Осмотр разрезов и мест установки дренажа
После душа внимательно осмотрите разрезы и места установки дренажа. Делайте это перед зеркалом в комнате с хорошим освещением. Обратитесь к вашему пластическому хирургу или медсестре/медбрату, если у вас появились какие-либо из следующих признаков:
- температура 100,4 °F (38,0 °C) или выше;
- усилилось покраснение вокруг молочной железы;
- усилился отек молочной железы;
- из разреза появляются новые выделения;
- большие синяки;
- в дренаже JP скапливается более 30 мл кровяных выделений в час.
После осмотра положите чистую марлевую салфетку поверх разреза. Наденьте хирургический бюстгальтер.
Наденьте хирургический бюстгальтер.
Бритье
Можно начать брить подмышки через 2 недели после операции. Используйте на подвергнутой лечению стороне только электрическую бритву. Так меньше вероятность получить порез на участке со сниженной чувствительностью. Порез может привести к инфицированию.
Использование дезодоранта
Используйте дезодорант только после того, как наденете бюстгальтер. Это предотвратит его попадание на разрез и развитие инфекции.
Не используйте дезодорант на подвергнутой лечению стороне, если там есть какие-либо повреждения кожи.
Вернуться к началу страницы
Первый прием для последующего наблюдения
Ваш первый прием для последующего наблюдения состоится через 1–2 недели после операции. Медсестра/медбрат вашего пластического хирурга позвонит вам после операции, чтобы узнать о ходе восстановления. Вас также запишут на прием для последующего наблюдения.
Во время приема пластический хирург и медсестра/медбрат осмотрят молочную железу, чтобы убедиться, что она хорошо заживает. Если на момент выписки у вас установлены дренажи JP, ваш медицинский сотрудник может извлечь их все или некоторые из них.
Если на момент выписки у вас установлены дренажи JP, ваш медицинский сотрудник может извлечь их все или некоторые из них.
- Если расширитель тканей расположен под мышцами, ваш медицинский сотрудник извлечет дренаж JP при условии, что в течение 2 дней подряд суточный объем выделяемой жидкости составляет менее 30 мл (1 унция жидкости).
- Если расширитель тканей расположен над мышцами, то, возможно, дренажи JP будут извлечены не ранее, чем через 2 недели. Количество выводимой жидкости не будет иметь значения.
Обязательно примите душ перед этим приемом. Вы не сможете принимать душ до тех пор, пока места установки дренажей не заживут. Чаще всего для этого требуется 24–48 часов (1–2 дня) после извлечения дренажа.
Удаление дренажа JP
Большинство людей описывают удаление дренажа как легкое тянущее ощущение или чувство жжения, которое длится всего несколько минут. Вам не потребуется обезболивающее лекарство при снятии дренажа.
После удаления дренажа некоторое количество жидкости может продолжать выделяться из мест, где стоял дренаж. Накройте эту область стерильной марлевой салфеткой или повязкой Primapore™, которую вам выдаст медсестра/медбрат. Смените марлю и повязку, если они станут влажными. К этому времени места дренирования чаще всего заживают. Не принимайте душ до полного заживления места установки дренажа.
Накройте эту область стерильной марлевой салфеткой или повязкой Primapore™, которую вам выдаст медсестра/медбрат. Смените марлю и повязку, если они станут влажными. К этому времени места дренирования чаще всего заживают. Не принимайте душ до полного заживления места установки дренажа.
После удаления дренажа продолжайте носить хирургический бюстгальтер или собственный поддерживающий бюстгальтер. Он должен:
- быть удобным;
- не быть слишком тугим;
- не иметь «косточек» (проволочного каркаса).
Ваш врач также может порекомендовать закрывать места установки дренажей толстыми марлевыми салфетками для дополнительного прижатия. Они предотвращают скопление жидкости под кожей.
Вернуться к началу страницы
Чего ожидать в процессе расширения тканей
Во время второго или третьего визита к врачу вам сделают первое расширение тканей.
- При расположении расширителя тканей под мышцами медсестра/медбрат заполнит его жидкостью через порт.
 Для этого будет использоваться небольшая игла.
Для этого будет использоваться небольшая игла. - При расположении заполненного воздухом расширителя тканей поверх мышц медсестра/медбрат сначала удалит воздух. Воздух будет заменен на жидкость.
- При расположении заполненного жидкостью расширителя тканей поверх мышц медсестра/медбрат заполнит его дополнительной жидкостью.
Процедуры расширения тканей назначаются каждую неделю или раз в две недели. Сама процедура расширения тканей занимает всего лишь несколько минут. С каждой процедурой расширения оперированная молочная железа будет увеличиваться. Она не примет свою окончательную форму до установки постоянного имплантата.
Как повысить свой комфорт между процедурами расширения тканей
После каждой процедуры расширения вы можете ощущать скованность и наполненность в области молочной железы. Вы также можете ощущать некоторый дискомфорт в области плечей и спины. Чаще всего это проходит через несколько дней.
После расширения вы можете чувствовать боль в области груди как будто после тренировки.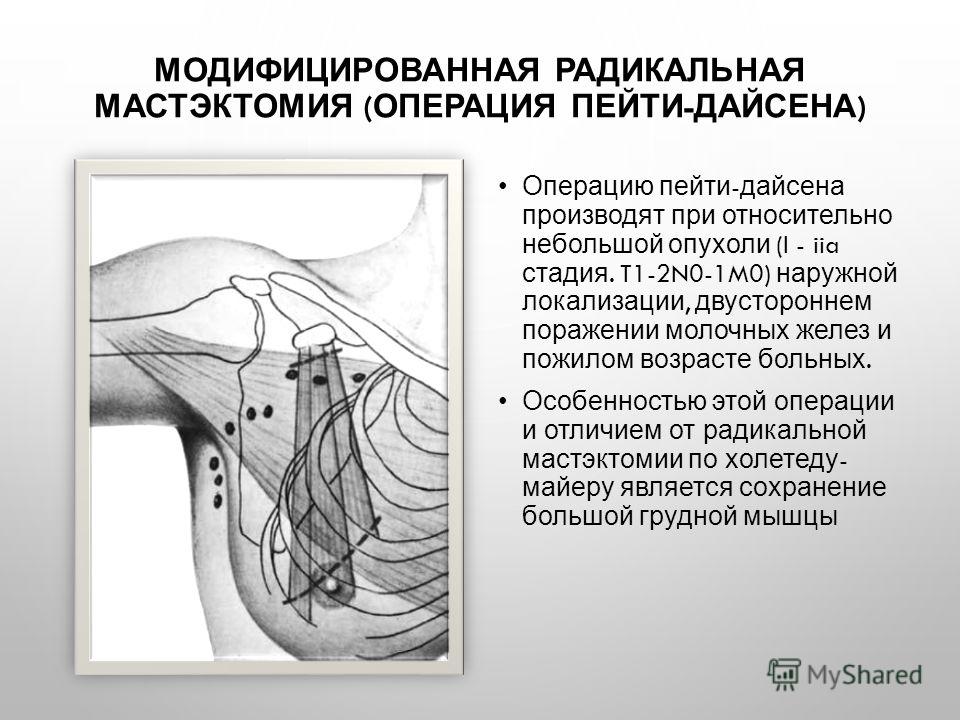 Есть несколько способов чувствовать себя более комфортно между процедурами расширения тканей.
Есть несколько способов чувствовать себя более комфортно между процедурами расширения тканей.
- Несколько раз в день принимайте теплый душ, чтобы помочь мышцам расслабиться.
- Принимайте безрецептурные обезболивающие лекарства (которые можно купить без рецепта), такие как acetaminophen (Tylenol®) или ibuprofen (Advil®).
- Наносите на кожу молочной железы увлажняющие кремы без отдушки (например, Eucerin® или Lubriderm®). Не наносите их прямо на место разреза в течение 6 недель после операции или пока не отпадут корки.
- Выполняйте физические упражнения для рук и плечевого пояса, предписанные медсестрой/медбратом. Вам выдадут бумажные копии всех инструкций. Вы также можете найти эти материалы по ссылке www.mskcc.org/pe/exercises_after_mastectomy. Возможно, вам будет проще выполнять упражнения на растяжку после душа, поскольку мышцы будут более расслабленными.
- Носите мягкие поддерживающие бюстгальтеры. Не носите бюстгальтеры на «косточках» (с проволочным каркасом).

Повседневные дела
После каждой процедуры расширения тканей вы можете заниматься повседневными делами. В период восстановления соблюдайте эти рекомендации для обеспечения безопасности и комфорта.
- Уже через несколько часов после приема вам можно вернуться к работе и несложным домашним делам.
- В течение 6 недель после операции рукой с подвергнутой лечению стороны нельзя поднимать вес тяжелее 5 фунтов (2,3 кг). Также нельзя поднимать домашних животных и детей.
- Уточните у хирурга-маммолога, сколько лимфоузлов было удалено во время операции. В зависимости от этого ограничения по подъему тяжестей могут измениться.
- Не проходите магнитно-резонансную томографию (magnetic resonance imaging (MRI)), пока у вас установлен расширитель тканей. Это связано с тем, что расширитель тканей оборудован металлическим портом. Можно проходить другие процедуры сканирования, такие как радионуклидная диагностика скелета, компьютерная томография (computed tomography (CT)) или рентген.

- Расширитель тканей может активировать устройства безопасности в аэропортах. Поговорите со своим медицинским сотрудником, если вы собираетесь в поездку. Вам выдадут справку, в которой будет подтверждено наличие у вас в груди медицинского устройства. Берите эту справку с собой в путешествия.
- Не купайтесь в бассейне, ванной или джакузи, пока ваш медицинский сотрудник не скажет вам, что это безопасно. Это позволит снизить риск раздражения или инфекции места разреза.
- Оперированные участки могут быть менее чувствительны, чем другие части тела. Не кладите на них электрогрелки или горячие и холодные компрессы. Это поможет предотвратить ожоги или повреждения кожи.
Занятия спортом
- Избегайте интенсивных физических упражнений в течение 4-6 недель после операции или пока ваш врач не скажет, что это безопасно. Например, нельзя заниматься различными видами бега или прыгать.
- Избегайте упражнений, при которых напрягаются или накачиваются мышцы грудной клетки.
 Проконсультируйтесь с вашим медицинским сотрудником о том, когда вы снова сможете начать выполнять физические упражнения этого типа.
Проконсультируйтесь с вашим медицинским сотрудником о том, когда вы снова сможете начать выполнять физические упражнения этого типа.
Вождение автомобиля
- За руль можно садиться после того, как плечо с подвергнутой лечению стороны обретет полную подвижность и вы перестанете принимать рецептурные обезболивающие средства.
- Если при поездке на большое расстояние на машине ремень безопасности находится прямо на расширителе тканей, подложите под ремень мягкую подкладку. Пристегиваться в автомобиле очень важно, поэтому всегда пристегивайте ремень безопасности.
Советы по выбору одежды
Расширитель тканей может быть несколько больше целевого размера. Если вам провели операцию на одной молочной железе, то к концу процесса расширения оперированная молочная железа может выглядеть больше, чем другая.
На разных стадиях реконструкции молочной железы для сохранения симметрии тела вы можете использовать наполнитель для бюстгальтера. Одним из таких наполнителей может быть мягкая накладка для молочной железы. Накладка для молочной железы представляет собой легкий нейлоновый мешочек. Ее размер можно регулировать для соответствия размеру другой молочной железы, добавляя или убирая хлопковый пух в мешочке. Это хорошо помогает, когда во время расширения молочная железа становится больше.
Накладка для молочной железы представляет собой легкий нейлоновый мешочек. Ее размер можно регулировать для соответствия размеру другой молочной железы, добавляя или убирая хлопковый пух в мешочке. Это хорошо помогает, когда во время расширения молочная железа становится больше.
Накладку для молочной железы можно купить в магазине Breast Boutique в Центре молочной железы и визуализации имени Эвелин Х. Лаудер (Evelyn H. Lauder Breast and Imaging Center). Breast Boutique находится по адресу: 300 East 66th Street на пересечении с Second Avenue. Для получения более подробной информации звоните по номеру телефона 646-888-5330.
Вы можете подкладывать в бюстгальтер мягкую марлю. Марлю можно взять у медсестры/медбрата. Меняйте марлевую подкладку каждый день, чтобы она всегда оставалась чистой.
Также рекомендуется носить:
- свободные блузки, топы и свитеры;
- темные вязаные топы под свободной блузкой, свитером или пиджаком;
- топы с диагональными полосками или асимметричным принтом;
- шейный платок или шаль;
- свободные платья на пуговицах;
- халаты.

Вернуться к началу страницы
После окончания процесса расширения тканей
Операция замены
Когда расширитель тканей достигнет нужных размеров, будет запланирован следующий этап реконструкции молочной железы. На следующем этапе будет проведена операция по замене расширителя тканей на постоянный грудной имплантат. Она называется операцией замены.
Если вы не проходите курс химиотерапии или радиотерапии, вам могут провести эту операцию примерно через 6–8 недель после завершения процесса расширения тканей. Если вы проходите курс химиотерапии или радиотерапии, вам будет необходимо дождаться окончания лечения.
В ходе операции замены ваш хирург будет использовать те же разрезы (хирургические надрезы), которые были сделаны в ходе мастэктомии. Вам удалят расширитель тканей и заменят его постоянным грудным имплантатом, который вы выберете вместе с пластическим хирургом. Операция замены для каждой стороны занимает около 1 часа. Если на другой молочной железе проводится процедура по приданию ей формы и размера, соответствующих оперированной молочной железе, то времени понадобится больше.
Домой можно будет отправиться после восстановления от анестезии (лекарства, под действием которого вы уснете на время операции). Это происходит в день операции, чаще всего через 3–4 часа после ее завершения.
Реконструкция соска и пересадка жировой ткани
На заключительных этапах пластики, при необходимости, выполняется реконструкция соска и пересадка жировой ткани. При пересадке жировой ткани из части тела удаляется жировая ткань, которая затем пересаживается в область молочной железы. Эта процедура позволяет улучшить форму молочной железы. Жировая ткань обычно берется с бедер, брюшной полости (живота) или молочной железы. Для получения дополнительной информации ознакомьтесь с материалом Инъекция жира после операции реконструкции молочной железы.
О процедуре реконструкции соска
Некоторые пациенты также нуждаются в реконструкции соска для воссоздания соска и околососкового кружка. Чаще всего эту процедуру выполняют через 2–4 месяца после установки постоянного имплантата. Варианты реконструкции соска и околососкового кружка перечислены ниже.
Варианты реконструкции соска и околососкового кружка перечислены ниже.
- 3D-татуировка соска и околососкового кружка Во время этой процедуры помощник врача воссоздаст сосок и околососковый кружок посредством татуировки. Татуировка не воссоздаст объем соска. Цвет и текстура татуировки будут соответствовать естественному соску. Для получения дополнительной информации ознакомьтесь с материалом Процедура татуажа в области соска и ареолы: что нужно знать.
- Реконструкция соска и околососкового кружка. Во время этой процедуры реконструкция соска и околососкового кружка выполняется с использованием кожи молочной железы. Иногда реконструкция соска и околососкового кружка выполняется с использованием кожного лоскута для пересадки. В ходе операции по пересадке кожного лоскута ткань пересаживается с одной части вашего тела на другую. Место, откуда берут ткань, называется донорским участком. Место, куда пересаживают ткань, называется участком-реципиентом.
 Реконструкция околососкового кружка может выполняться в операционной или в кабинете врача. Для получения дополнительной информации ознакомьтесь с материалом Реконструкция соска и околососкового кружка с пересадкой кожного лоскута.
Реконструкция околососкового кружка может выполняться в операционной или в кабинете врача. Для получения дополнительной информации ознакомьтесь с материалом Реконструкция соска и околососкового кружка с пересадкой кожного лоскута. - Комбинация этих 2 процедур.
В зависимости от вашей кожи и типа реконструкции 3D-татуировка может быть единственным возможным вариантом реконструкции околососкового кружка. Поговорите с вашим хирургом о том, какой из вариантов вам подходит.
Вернуться к началу страницы
Часто задаваемые вопросы о лимфедеме, связанной с лечением рака молочной железы
Поделиться
Время для прочтения:
Примерно 5 мин.
Эта информация отвечает на часто задаваемые вопросы о лимфедеме, связанной с лечением рака молочной железы.
Вернуться к началу страницы
Что такое лимфедема?
Нажмите для показа интерактивного изображения.
Лимфедема — это отек, который развивается, когда лимфатические сосуды в каком-либо месте вашего тела больше не могут отводить всю лимфатическую жидкость от этой области. В этом случае лимфатическая жидкость может накапливаться и вызывать отек.
В этом случае лимфатическая жидкость может накапливаться и вызывать отек.
Лимфедема может развиться в руке, кисти, пальцах, молочной железе или туловище на стороне операции (т. е. где были удалены лимфоузлы).
Вернуться к началу страницы
Каков у меня риск развития лимфедемы?
Риск развития лимфедемы зависит от того, как именно были удалены лимфатические узлы (см. рисунок 1). Для удаления лимфатических узлов могут проводить 2 типа операций: биопсия сигнального лимфоузла и удаление подмышечных лимфоузлов.
В ходе биопсии сигнального лимфоузла в области подмышки удаляется от одного до нескольких лимфоузлов для проверки на наличие раковых клеток. Риск развития лимфедемы после биопсии сигнального лимфатического узла невелик. По оценкам у не более 7 пациентов из каждых 100 человек, которым делали биопсию сигнального лимфоузла, может развиться лимфедема.
В ходе удаления подмышечных лимфоузлов в области подмышки удаляется больше лимфоузлов. Это делается для того, чтобы удалить дополнительные лимфоузлы, в которых могут быть раковые клетки. После удаления подмышечных лимфатических узлов риск развития лимфедемы выше, чем после биопсии сигнального лимфоузла. Примерно у 15–25 из каждых 100 человек, у которых удалили подмышечные лимфатические узлы, может развиться лимфедема.
После удаления подмышечных лимфатических узлов риск развития лимфедемы выше, чем после биопсии сигнального лимфоузла. Примерно у 15–25 из каждых 100 человек, у которых удалили подмышечные лимфатические узлы, может развиться лимфедема.
Рисунок 1. Оценка риска развития лимфедемы
Риск развития лимфедемы также может повыситься в случае повреждения лимфатической системы. К такому повреждению может привести:
- радиотерапия затронутой лечением подмышки;
- инфекция или серьезная травма (например, серьезный ожог) затронутой лечением руки, кисти, пальцев или молочной железы после операции;
- рост опухоли в подмышечной впадине или рядом с ней на стороне, подвергнувшейся операции;
- избыточный вес при диагностировании рака молочной железы;
- набор или сброс более 10 фунтов (4,5 кг) за месяц после операции.
Невозможно точно предугадать, у кого из пациентов разовьется лимфедема.
Вернуться к началу страницы
Что я могу сделать, чтобы снизить риск развития лимфедемы?
Выполнение следующих действий может помочь снизить риск развития лимфедемы.
- Поддерживайте здоровый вес тела или постарайтесь достичь его безопасными способами.
- Носите что-то тяжелое незатронутой лечением рукой или обеими руками, пока не восстановите силу с той стороны, которая была подвергнута лечению.
- Регулярно тренируйте и растягивайте мышцы, Обсудите со своим врачом или медсестрой/медбратом, какие упражнения подходят именно вам.
- Возобновляя физические упражнения и повседневные дела, обязательно делайте это медленно и постепенно. Если вы чувствуете дискомфорт, остановитесь и сделайте перерыв. Упражнения не должны причинять боль.
- В случае пореза или царапины на руке или кисти со стороны, затронутой лечением:
- Промойте участок водой с мылом.
- Нанесите антибактериальную мазь, например Bacitracin® или Neosporin®.
- Наложите повязку, например Band-Aid®.
- В случае ожога на руке или кисти со стороны, затронутой лечением:
- Приложите к пораженному участку холодный компресс или поместите его под прохладную водопроводную воду примерно на 10 минут.

- Промойте участок водой с мылом.
- Наложите повязку, например Band-Aid.
- Приложите к пораженному участку холодный компресс или поместите его под прохладную водопроводную воду примерно на 10 минут.
- Если вы заметили какие-либо признаки инфекции (такие как покраснение, отек, более теплая, чем обычно, в этом месте кожа или болезненность), позвоните своему медицинскому сотруднику.
Если вам удалили подмышечные лимфоузлы:
- Попросите своих медицинских сотрудников брать кровь на анализ, делать инъекции (уколы), вводить внутривенные (в/в) капельницы и измерять артериальное давление на незатронутой лечением руке.
- В некоторых ситуациях, если кровь нельзя взять из незатронутой лечением руки, можно использовать затронутую лечением руку. Медицинский сотрудник может рассказать вам о них.
- Если нельзя сделать инъекцию в незатронутую лечением руку, ягодичную мышцу, бедро или брюшную полость (живот), можно сделать инъекцию в затронутую лечением руку.
- Если артериальное давление невозможно измерить на незатронутой лечением руке, можно использовать затронутую лечением руку.

- Если лимфатические узлы были удалены с обеих сторон, поговорите со своим медицинским сотрудником о том, какую руку использовать безопаснее всего.
- Берегитесь солнечных ожогов. Пользуйтесь солнцезащитным средством с фактором SPF не менее 30. Наносите его как можно чаще.
- Пользуйтесь средством от насекомых для предотвращения их укусов.
- Ежедневно используйте лосьон или крем, чтобы защитить кожу затронутой лечением руки и кисти.
- Не обрезайте кутикулу на затронутой лечением руке. Вместо этого аккуратно отодвиньте ее специальной палочкой для кутикулы.
- Надевайте защитные перчатки, когда выполняете работы во дворе или в саду, моете посуду или используете сильнодействующие моющие средства или проволочные мочалки.
- Надевайте наперсток во время шитья.
- Будьте осторожны, брея зону подмышки на затронутой лечением руке. Возможно, лучше использовать электрическую бритву. В случае пореза во время бритья обработайте его, следуя приведенным выше инструкциям.

- Не прикладывайте грелки или горячие компрессы к затронутой лечением руке, плечу или грудной клетке.
- Не носите плотно прилегающие или тяжелые ювелирные украшения, а также одежду с тугими резинками, оставляющими след. Все это может вызвать отек.
Если вам сделали биопсию сигнального лимфатического узла:
- На затронутой лечением руке можно брать кровь на анализ, делать инъекции, ставить капельницы внутривенного введения и измерять артериальное давление. Однако просите медицинских сотрудников по возможности делать это на незатронутой лечением руке.
- Если вы начали замечать какие-либо признаки лимфедемы, всегда используйте незатронутую лечением руку. Если это невозможно, обсудите со своим медицинским сотрудником, какую руку использовать безопаснее всего.
Вернуться к началу страницы
Сколько времени развивается лимфедема?
Лимфедема может развиться сразу после операции или спустя месяцы, а то и годы.
Небольшой отек после операции — это нормальное явление. Этот отек может сохраняться до 6 недель, но он носит временный характер и постепенно исчезнет.
Этот отек может сохраняться до 6 недель, но он носит временный характер и постепенно исчезнет.
Вернуться к началу страницы
Каковы признаки лимфедемы?
- Чувство тяжести, боли или ломоты
- Ощущение стянутости кожи
- Снижение гибкости
- Отек
- Изменения на коже, такие как стянутость или вдавления (когда на коже остается след от надавливания)
Если у вас появился отек, вы можете заметить следующее:
- вены на кисти затронутой лечением руки менее заметны, чем на кисти другой руки;
- кольца на пальце(-ах) затронутой лечением руки сидят туже или не надеваются;
- рукав рубашки со стороны, подвергнутой лечению, сидит плотнее, чем обычно.
Вернуться к началу страницы
Что мне делать, если мне кажется, что у меня лимфедема?
Если вы заметили какие-либо признаки лимфедемы, позвоните своему медицинскому сотруднику.
Вернуться к началу страницы
Как лечить лимфедему?
Лечение лимфедемы может быть простым или интенсивным. Реабилитационный терапевт или физиотерапевт, специализирующийся на лимфедеме, поможет подобрать оптимальную программу для вас.
Реабилитационный терапевт или физиотерапевт, специализирующийся на лимфедеме, поможет подобрать оптимальную программу для вас.
Лечение включает 4 основных пункта:
- Уход за кожей. Перечисленные выше рекомендации — это примеры того, как можно заботиться о своей коже.
- Компрессия. Компрессия помогает вывести лимфатическую жидкость из отекшей области. Компрессию могут обеспечивать эластичные (растягивающиеся) предметы одежды, плотные эластичные компрессионные бинты и другая неэластичная (нетянущаяся) компрессионная одежда, которую зачастую надевают на ночь. Ваш лимфолог обсудит с вами наиболее оптимальные для вас варианты.
- Физические упражнения. Программа упражнений может помочь вам избавиться от отека. Выполняйте программу медленно и осторожно, чтобы мышцы привыкали к ней постепенно.
- Мануальный лимфодренаж. Мануальный лимфодренаж (Manual lymphatic drainage, MLD) — это щадящий массаж лимфатической системы, который может помочь вывести лимфатическую жидкость из отекшей области.
 Если у вас есть вопросы о MLD или массаже, проконсультируйтесь со своим лимфологом.
Если у вас есть вопросы о MLD или массаже, проконсультируйтесь со своим лимфологом.
Вернуться к началу страницы
Можно ли принимать какие-нибудь лекарства, чтобы уменьшить отек?
Нет. В настоящее время не существует одобренных лекарств для лечения лимфедемы.
Вернуться к началу страницы
Пройдет ли отек?
Отек может ослабевать, стабилизироваться или постепенно увеличиваться со временем. Выполнение программы по лечению отека поможет его контролировать.
Вернуться к началу страницы
Когда будет безопасно приступить к своим повседневным делам и упражнениям?
Вы можете медленно и постепенно вернуться к привычному образу жизни. Ваш лимфолог может порекомендовать вам носить компрессионную одежду или бандаж.
Мы рекомендуем вам продолжать заниматься тем, что вам нравится. Если у вас есть вопросы о возвращении к своему привычному образу жизни или лимфедеме, поговорите со своим медицинским сотрудником или лимфологом.
Вернуться к началу страницы
Вспомогательные службы
Национальная сеть больных лимфедемой (National Lymphedema Network)
Национальная сеть больных лимфедемой предоставляет учебные материалы и направление по месту жительства.
www.lymphnet.org
415-908-3681
Американское общество по борьбе с раком (American Cancer Society, ACS)
ACS предоставляет информацию о диагностике и лечении лимфедемы.
www.cancer.org
800-227-2345
Национальный институт рака (National Cancer Institute, NCI)
NCI предоставляет информацию о диагностике и лечении лимфедемы.
www.cancer.gov
800-4-CANCER (800-422-6237)
Программа Step Up, Speak Out
Программа Step Up, Speak Out предоставляет информацию и учебные материалы о лимфедеме.
www.stepup-speakout.org
Вернуться к началу страницы
You must have JavaScript enabled to use this form.
Поделитесь своим мнением
Поделитесь своим мнением
Ваш отзыв поможет нам скорректировать информацию, предоставляемую пациентам и лицам, ухаживающим за больными.
Вопросы опросника
| Questions | Да | В некоторой степени | Нет |
|---|---|---|---|
Вам было легко понять эту информацию? | Да | В некоторой степени | Нет |
Что следует объяснить более подробно?
Дата последнего обновления
Понедельник, Март 29, 2021
Мастэктомия | Медицина Джона Хопкинса
А
мастэктомия – операция по удалению молочной железы. Иногда другие ткани рядом с грудью, например
Иногда другие ткани рядом с грудью, например
как лимфатические узлы, также удаляются. Эта операция чаще всего используется для лечения груди.
рак. В некоторых случаях мастэктомия проводится для предотвращения рака молочной железы у женщин, которые
имеют высокий риск для него.
Мастэктомия | Обзор реконструкции груди
Мастэктомия — это удаление молочной железы, соска и ареолы для лечения рака молочной железы. В этом видео рассматриваются различные виды доступных операций мастэктомии.
Почему мне может понадобиться мастэктомия?
Мастэктомия может быть выполнена как часть лечения рака молочной железы.
Ваш врач, скорее всего, посоветует вам сделать мастэктомию, если:
- Опухоль большая
- Опухоль поражает более 1 участка молочной железы.

- Использование лучевой терапии не рекомендуется
Размер вашей груди также может помочь определить тип мастэктомии.
готово.
В некоторых случаях женщины с высоким риском развития рака молочной железы могут захотеть пройти
мастэктомия до развития рака. Сюда входят женщины с генами, сцепленными с
рак молочной железы, такой как ген BRCA1 или BRCA2. В этих случаях
мастэктомия делается, чтобы попытаться предотвратить возникновение рака молочной железы.
У вашего врача могут быть и другие причины рекомендовать мастэктомию.
Виды процедур мастэктомии
Существует несколько видов мастэктомии:
- Тотальная (простая) мастэктомия.
Этот метод удаляет всю грудь, включая сосок,
цветное кольцо вокруг соска (называемое ареолой), и большая часть
вышележащая кожа. - Модифицированная радикальная мастэктомия.
Удаляется вся грудь. К ним относятся сосок, ареола,
кожа над ней и подкладка над грудными мышцами. Некоторые из
Некоторые из
также удаляются лимфатические узлы под мышкой. Рак молочной железы часто
распространяется на эти лимфатические узлы. Затем он может распространиться на другие части
тело. В некоторых случаях также поражается часть мышцы грудной стенки.
удаленный. - Радикальная мастэктомия.
Удаляется вся грудь, включая сосок, ареолу,
кожа, лимфатические узлы под мышкой и грудная клетка
мышцы под грудью. Много лет это было стандартом
операция. Но сегодня это делается редко. Это может быть рекомендовано, когда грудь
рак распространился на грудные мышцы.
Некоторые новые методы мастэктомии могут предлагать больше вариантов хирургического вмешательства. Но больше
необходимы исследования, чтобы увидеть, работают ли эти методы для полного удаления
рак молочной железы или перестать начинаться или возвращаться после лечения. Новее
методы включают в себя:
- Мастэктомия с сохранением кожи.

Ткань молочной железы, сосок и ареола удаляются. Но большинство
кожа над грудью сохранена. Этот тип хирургии, кажется, работает
а также радикальная мастэктомия. Используется только при грудном вскармливании.
реконструкция проводится сразу после мастэктомии. Это может быть не
хороший метод для опухолей, которые являются большими или близко к поверхности кожи. - Мастэктомия с сохранением сосков.
Это похоже на кожную мастэктомию. Иногда это
называется тотальной мастэктомией с сохранением кожи. Все ткани молочной железы,
включая протоки, идущие вплоть до соска и ареолы,
удален. Но кожа соска и ареолы сохранены.
Ткани под и вокруг соска и ареолы тщательно обрабатываются.
вырезал и проверил врач патологоанатом. Если нет груди
раковые клетки находятся вблизи соска и ареолы, эти области
можно спасти. В противном случае этот метод не рекомендуется. Реконструкция
делается сразу после мастэктомии.
Операция по восстановлению груди после мастэктомии
Вы можете беспокоиться о том, как будет выглядеть ваша грудь после мастэктомии. В большинстве
случаях, операция по реконструкции груди может быть сделана. Эта операция восстанавливает
груди, так что это размер и форма вашей другой груди. Многие женщины имеют
реконструкция груди проводится одновременно с мастэктомией. Некоторые ждут и
сделать это как вторую операцию позже.
Поговорите со своим врачом о вариантах реконструктивной хирургии. Другой
Варианты после мастэктомии включают ношение протеза груди (грудной протез).
протез) или специальный бюстгальтер для мастэктомии.
Реконструктивная хирургия после рака молочной железы
Этот тип операции требует не только квалифицированного и опытного хирурга, но и команды врачей и медсестер, занимающихся лечением рака молочной железы. Пластические и реконструктивные хирурги Университета Джона Хопкинса специализируются на сложных процедурах реконструкции груди и успешно выполнили реконструкцию для сотен женщин, восстановив их представление о себе после лечения рака.
Узнайте больше о реконструкции груди
Каковы риски мастэктомии?
Все процедуры имеют определенный риск. Некоторые возможные осложнения мастэктомии
включать:
- Кратковременный (временный) отек груди
- Болезненность груди
- Твердость из-за рубцовой ткани, которая может образоваться в месте пореза
(разрез) - Раневая инфекция или кровотечение
- Отек (лимфедема) руки, если были удалены лимфатические узлы
- Боль в удаленной груди (фантомная боль в груди).
Этому могут помочь лекарства, физические упражнения или массаж.
После мастэктомии в молочной железе часто обнаруживают прозрачную жидкость (серому). Если
это вас беспокоит, его можно слить в кабинете хирурга. Если нужно, то
затем можно лечить компрессией. Или вы можете сделать инъекцию, которая
помогает укрепить пространство в груди, чтобы предотвратить накопление жидкости
там.
Скорее всего, у вас останется шрам на месте мастэктомии. У вас также может быть
тянущее чувство рядом или под рукой после операции.
Депрессия и чувство потери сексуальной идентичности могут возникнуть после
мастэктомия.
Операция по реконструкции груди редко вызывает осложнения. Но
проблемы могут возникнуть, когда вы лечитесь. Эти проблемы могут мешать
лучевое или химиотерапевтическое лечение.
Могут быть и другие риски в зависимости от вашего конкретного состояния здоровья. Быть
Обязательно обсудите любые проблемы с врачом перед операцией.
Как подготовиться к мастэктомии?
- Ваш врач объяснит вам процедуру и даст вам возможность
чтобы задать любые вопросы, которые могут у вас возникнуть. - Вам будет предложено подписать форму согласия, которая дает разрешение на
сделать процедуру. Внимательно прочитайте форму и задайте вопросы, если
что-то не ясно. - Ваш врач изучит вашу историю болезни.
 Он или она также
Он или она также
дать вам физический экзамен. Это чтобы убедиться, что вы в добром здравии
до операции. Вы также можете сдать анализы крови или другие анализы. - Вас попросят ничего не есть и не пить (поститься) в течение некоторого времени.
время до операции. Ваш хирург даст вам конкретные
инструкции. - Сообщите своему врачу, если вы беременны или думаете, что можете быть
беременная. - Сообщите своему поставщику, если вы чувствительны или имеете аллергию на какой-либо
лекарства, латекс, пластырь и анестезирующие препараты (местные и
общий). - Сообщите своему врачу обо всех лекарствах, которые вы принимаете. Это включает
как безрецептурные, так и отпускаемые по рецепту лекарства. Он также включает
витамины, травы и другие добавки. - Сообщите своему поставщику медицинских услуг, если у вас в анамнезе были нарушения свертываемости крови. Позволять
ваш врач знает, принимаете ли вы какие-либо лекарства, разжижающие кровь,
аспирин, ибупрофен или другие лекарства, влияющие на свертываемость крови.
Возможно, вам придется прекратить прием этих лекарств перед процедурой. - Вам могут дать лекарство, которое поможет вам расслабиться (седативное средство) перед
процедура. - У вашего поставщика медицинских услуг могут быть другие инструкции для вас, основанные на
на ваше состояние здоровья.
Что происходит во время мастэктомии?
Мастэктомия обычно требует пребывания в больнице. Процедуры могут отличаться
в зависимости от вашего состояния и практики вашего врача.
Как правило, мастэктомия следует этому процессу:
- Вас попросят снять одежду и дадут надеть халат.
- Внутривенный катетер может быть введен в вашу руку или кисть. Ты
будет дано лекарство через IV. Это поможет вам расслабиться или
погрузить вас в глубокий сон во время операции. - Вы будете лежать на спине на операционном столе.
- Частота сердечных сокращений, кровяное давление, дыхание и уровень кислорода в крови
будут проверены во время операции.
- Кожу над хирургическим участком обрабатывают стерильной салфеткой.
решение. - На вашей груди будет сделан надрез (разрез). Тип разреза
будет зависеть от типа мастэктомии у вас есть. (Области удалены
во время операции заштрихованы зеленым цветом на иллюстрации.) - Нижележащая ткань будет аккуратно вырезана и удалена.
- Лимфатические узлы могут быть удалены после того, как грудь или ткань молочной железы были удалены.
был удален. - Если вам делают реконструкцию груди вместе с мастэктомией,
пластический хирург сделает процедуру после мастэктомии. - Ткань молочной железы и любые другие удаленные ткани будут отправлены
в лабораторию на обследование. - В пораженный участок могут быть помещены одна или несколько дренажных трубок.
- Кожа будет закрыта швами или клейкими полосками.
- На это место будет наложена стерильная повязка или повязка.

Что происходит после мастэктомии?
В больнице
После процедуры вас отведут в послеоперационную палату и будут наблюдать
близко. Ваш процесс восстановления будет варьироваться в зависимости от типа процедуры
сделано и тип анестезии, которую вам дают. Как только ваше кровяное давление,
пульс и дыхание стабильны, и вы в сознании, вас отвезут в
ваша больничная палата.
Скорее всего, вы останетесь в больнице на 1-3 дня после мастэктомии.
Это будет зависеть от объема вашей операции и от того, была ли у вас грудь.
сделана реконструкция.
После мастэктомии может потребоваться лучевая терапия или химиотерапия. Твой
врач посоветует вам об этом в зависимости от вашей конкретной ситуации.
Дома
Вернувшись домой, держите операционную область чистой и сухой. Ваш врач будет
дать вам конкретные инструкции по купанию. Если не указано иное,
узкие полоски скотча поперек разреза могут намокнуть во время душа. Ты
может быть предписано заменить влажную повязку на чистую, сухую.
Вас проинструктируют о том, как ухаживать за дренажной трубкой. Этот
должны быть удалены примерно через 2 недели при первом последующем осмотре.
Интенсивность боли у вас будет разной. Это зависит от суммы и
расположение тканей, удаленных во время операции. Большая болезненность может длиться несколько
дней. Примите обезболивающее по рекомендации врача. аспирин и некоторые
другие обезболивающие могут увеличить вероятность кровотечения. Обязательно возьмите
только рекомендованные лекарства.
Если во время мастэктомии было выполнено удаление лимфатических узлов (диссекция),
врач может попросить вас сделать определенные упражнения. Они могут помочь вам размяться
область плеч и рук, а также помогает предотвратить отек. Болезненность после лимфатического узла
удаление может привести к тому, что вы будете держать руку и плечо очень неподвижно. Это может
сделайте вашу руку и плечо жесткими. Но переусердствовать с упражнениями тоже может навредить
ты. Поэтому начинайте упражнения медленно. Делайте их регулярно и прогрессируйте
Делайте их регулярно и прогрессируйте
каждый день понемногу. Вам могут посоветовать выполнять эти упражнения, даже если вы
не было удаления лимфатических узлов.
Вы часто можете вернуться к своей обычной деятельности через несколько недель, основываясь на
рекомендацию вашего врача. При этом избегайте делать что-либо
напряженный. Не делайте того, что требует чрезмерного использования руки, например,
мойка окон или уборка пылесосом в течение длительного времени. Ваш врач скажет вам
когда вы сможете снова сесть за руль и когда вы сможете вернуться к работе.
Если у вас есть проблемы с выздоровлением, ваш врач может направить вас
в волонтерское агентство или группу для поддержки.
Сообщите своему врачу, если у вас есть что-либо из следующего:
- Лихорадка или озноб
- Покраснение, отек или кровотечение или другие выделения из разреза
сайт - Усиление боли вокруг места разреза
- Отек, онемение или покалывание пораженной руки
Ваш врач может дать вам другие инструкции, в зависимости от вашей ситуации.
Уход за руками после удаления лимфатических узлов
Удаление лимфатических узлов может повлиять на отток лимфатической жидкости из руки.
шеи и грудной клетки на стороне поражения. Проблемы с лимфооттоком могут
вызвать отек руки. Вы также можете подвергаться большему риску заражения
от травмы руки. И есть более высокий риск образования тромбов в вашем
вены подмышек после операции в этой области.
Вам придется соблюдать определенные меры безопасности до конца жизни.
после удаления лимфатических узлов. Это поможет предотвратить проблемы в пострадавших
рука. Эти меры безопасности включают:
- В пораженную руку не вводят иглы или капельницы.
- Нет измерения артериального давления на пораженной руке
- Внимательно следуйте инструкциям по упражнениям для рук
- Избегайте травм, таких как царапины или осколки, на пораженной руке.
- Поднимите (поднимите) руку выше локтя, чтобы помочь
дренировать лимфатическую жидкость - Надевайте перчатки, работая в саду или выполняя любую другую деятельность, где есть
риск порезать пальцы или руки. Также наденьте перчатки
Также наденьте перчатки
при использовании сильнодействующих или агрессивных химикатов, таких как моющие средства или
бытовые чистящие средства. - Избегайте солнечных ожогов
- Используйте чистую бритву, чтобы побриться под мышкой.
- Избегайте ношения каких-либо тесных предметов на пораженной руке. Это включает
эластичные манжеты, тесные часы или другие украшения. - Используйте здоровую руку или обе руки для переноски тяжелых пакетов, сумок или
кошельки - Избегайте укусов или укусов насекомых, используя репелленты от насекомых или надев
длинные рукова
Ваш врач может дать вам другие инструкции, в зависимости от вашей ситуации.
Косметические проблемы после мастэктомии
Пациенты, перенесшие мастэктомию, могут опасаться появления
грудь(и) после процедуры. К счастью, реконструкция груди
возможна у большинства больных после мастэктомии. Ваш врач будет
Ваш врач будет
обсудить с вами варианты реконструктивной хирургии. Альтернатива
Решения по реконструкции после мастэктомии включают использование внешнего
протез или специальный бюстгальтер для мастэктомии.
Реконструкция после рака молочной железы | История Пэм
После того, как Пэм Виерра обратилась за вторым мнением к Джонсу Хопкинсу после того, как у нее диагностировали рак груди, она говорит, что ее реконструкция изменила ее жизнь, сделав ее в лучшей форме, чем когда-либо.
Одновременная реконструкция
Часто пациенты, нуждающиеся в мастэктомии, могут пройти реконструкцию груди.
операция во время той же процедуры. Одно преимущество для немедленной груди
реконструкция просыпается уже с зачатками грудного холмика
на месте.
Недостатком является необходимость рассмотрения вариантов реконструкции во время
уже стрессовое время перед операцией по поводу рака. Дополнительно, если есть
является рецидивом рака, может потребоваться модификация реконструкции.
Послеоперационные осложнения также могут потребовать дополнительных операций. Маленький
ревизионные операции или соответствующие процедуры на противоположной груди часто
необходимый.
Поэтапная реконструкция
Альтернативным решением немедленной реконструкции является поэтапный процесс,
где хирург помещает временный расширитель ткани для постепенного растяжения
мышцы и кожа при подготовке к имплантации или реконструкции.
общий результат может быть более симметричным, естественным и эстетичным.
Он служит заполнителем для учета радиации и любого дополнительного рака.
лечение должно быть завершено.
Отсроченная реконструкция
Некоторым женщинам неудобно взвешивать все варианты, в то же время
борется с онкологическим диагнозом. Другим просто нужно время, чтобы прийти в себя.
Другим просто нужно время, чтобы прийти в себя.
смириться с потерей груди(ей). Эти женщины могут предпочесть это
реконструктивная альтернатива, доступная после всех рекомендуемых онкологических заболеваний
лечение завершено.
Мастэктомия – клиника Майо
Обзор
Мастэктомия
Мастэктомия
Во время тотальной (простой) мастэктомии хирург удаляет ткань молочной железы, сосок, ареолу и кожу. Другие процедуры мастэктомии могут оставить некоторые части груди, такие как кожа или сосок. Операция по созданию новой груди не является обязательной и может быть проведена одновременно с мастэктомией или позже.
Мастэктомия — это операция по удалению всей ткани молочной железы из груди с целью лечения или профилактики рака молочной железы.
Для пациентов с раком молочной железы на ранней стадии мастэктомия может быть одним из вариантов лечения. Другим вариантом может быть органосохраняющая операция (люмпэктомия), при которой из груди удаляется только опухоль.
Выбор между мастэктомией и лампэктомией может быть трудным. Обе процедуры одинаково эффективны для предотвращения рецидива рака молочной железы. Но лампэктомия не подходит для всех больных раком молочной железы, и другие предпочитают мастэктомию.
Новые методы мастэктомии могут сохранить кожу груди и обеспечить более естественный вид груди после процедуры. Это также известно как мастэктомия с сохранением кожи.
Операция по восстановлению формы груди — так называемая реконструкция груди — может проводиться одновременно с мастэктомией или во время второй операции в более поздние сроки.
Продукты и услуги
Почему это делается
Мастэктомия используется для удаления всей ткани молочной железы, если у вас рак молочной железы или у вас очень высокий риск его развития. У вас может быть мастэктомия для удаления одной груди (односторонняя мастэктомия) или обеих грудей (двусторонняя мастэктомия).
Мастэктомия для лечения рака молочной железы
Мастэктомия может быть методом лечения многих типов рака молочной железы, в том числе:
- Протоковая карцинома in situ (DCIS) или неинвазивный рак молочной железы
- Рак молочной железы стадии I и II (ранняя стадия)
- Рак молочной железы III стадии (местнораспространенный) — после химиотерапии
- Воспалительный рак молочной железы — после химиотерапии
- Болезнь Педжета молочной железы
- Местно-рецидивирующий рак молочной железы
Ваш врач может порекомендовать мастэктомию вместо лампэктомии с облучением, если:
- У вас две или более опухоли в разных областях груди.

- У вас широко распространенные или злокачественные отложения кальция (микрокальцификаты) по всей груди, которые были определены как рак после биопсии молочной железы.
- Вы ранее проходили лучевую терапию области молочной железы, и рак молочной железы рецидивировал в молочной железе.
- Вы беременны, и радиация создает неприемлемый риск для вашего будущего ребенка.
- У вас была лампэктомия, но рак по-прежнему присутствует по краям (краю) прооперированной области, и есть опасения, что рак распространится на другие части молочной железы.
- Вы являетесь носителем генной мутации, которая повышает риск развития второго рака молочной железы.
- У вас большая опухоль по отношению к общему размеру вашей груди. У вас может не остаться достаточно здоровой ткани после лампэктомии для достижения приемлемого косметического результата.
- У вас заболевание соединительной ткани, такое как склеродермия или волчанка, и вы можете не переносить побочные эффекты облучения кожи.

Мастэктомия для предотвращения рака молочной железы
Вы также можете подумать о мастэктомии, если у вас нет рака молочной железы, но существует очень высокий риск развития этого заболевания.
Превентивная мастэктомия или мастэктомия, снижающая риск, включает удаление обеих молочных желез и значительно снижает риск развития рака молочной железы в будущем.
Профилактическая мастэктомия предназначена для лиц с очень высоким риском рака молочной железы, который определяется сильным семейным анамнезом рака молочной железы или наличием определенных генетических мутаций, повышающих риск рака молочной железы.
Записаться на прием в клинику Мэйо
Риски
Риски мастэктомии включают:
- Кровотечение
- Инфекция
- Боль
- Отек (лимфедема) на руке при расслоении подмышечного лимфатического узла
- Образование твердой рубцовой ткани в области хирургического вмешательства
- Боль в плече и скованность
- Онемение, особенно под рукой, в результате удаления лимфатических узлов
- Скопление крови в области хирургического вмешательства (гематома)
Как вы подготовитесь
Встретьтесь со своим хирургом, чтобы обсудить ваши варианты
Перед операцией вы встретитесь с хирургом и анестезиологом, чтобы обсудить вашу операцию, просмотреть историю болезни и определить план анестезии.
Это хорошее время, чтобы задать вопросы и убедиться, что вы понимаете процедуру, в том числе причины и риски операции.
Один из вопросов, который следует обсудить, — будет ли у вас реконструкция груди и когда. Одним из вариантов может быть проведение реконструкции сразу после мастэктомии, пока вы все еще находитесь под наркозом.
Реконструкция груди может включать:
- Использование расширителей груди с солевыми или силиконовыми имплантатами
- Использование собственных тканей организма (аутологичная реконструкция тканей)
- Использование комбинации реконструкции тканей и имплантатов
Реконструкция груди — это сложная процедура, которую выполняет пластический хирург, также называемый реконструктивным хирургом. Если вы планируете реконструкцию груди одновременно с мастэктомией, вы встретитесь с пластическим хирургом перед операцией.
Подготовка к операции
Вам будут даны инструкции о любых ограничениях перед операцией и другая информация, которую вам необходимо знать, в том числе:
- Расскажите своему врачу о любых лекарствах, витаминах или добавках, которые вы принимаете.
 Некоторые вещества могут помешать проведению операции.
Некоторые вещества могут помешать проведению операции. - Прекратите принимать аспирин или другие препараты, разжижающие кровь. За неделю или дольше до операции поговорите со своим лечащим врачом о том, каких лекарств следует избегать, поскольку они могут увеличить риск чрезмерного кровотечения. К ним относятся аспирин, ибупрофен (Advil, Motrin IB, другие) и другие обезболивающие, а также разжижающие кровь препараты (антикоагулянты), такие как варфарин (Coumadin, Jantoven).
- Не ешьте и не пейте за 8–12 часов до операции. Вы получите конкретные инструкции от вашей медицинской бригады.
- Подготовьтесь к пребыванию в больнице. Спросите своего врача, как долго вы пробудете в больнице. Возьмите с собой халат и тапочки, чтобы вам было удобнее в больнице. Возьмите с собой зубную щетку и что-нибудь, что поможет скоротать время, например книгу.
Что можно ожидать
Биопсия сторожевого узла
Биопсия сторожевого лимфатического узла
Биопсия сторожевого лимфатического узла позволяет выявить несколько первых лимфатических узлов, в которые впадает опухоль. Хирург использует безвредный краситель и слабый радиоактивный раствор, чтобы найти сигнальные узлы. Узлы удаляют и проверяют на наличие признаков рака.
Хирург использует безвредный краситель и слабый радиоактивный раствор, чтобы найти сигнальные узлы. Узлы удаляют и проверяют на наличие признаков рака.
Мастэктомия — это общий термин, используемый для обозначения нескольких методов удаления одной или обеих молочных желез. Кроме того, хирург может также удалить близлежащие лимфатические узлы, чтобы определить, распространился ли рак.
Во время диссекции подмышечных лимфатических узлов хирург удаляет несколько лимфатических узлов из подмышечной впадины на стороне опухоли.
При биопсии сторожевого лимфатического узла хирург удаляет только первые несколько узлов, в которые впадает опухоль (сторожевые лимфатические узлы).
Лимфатические узлы, удаленные во время мастэктомии, затем проверяются на наличие рака. Если рак отсутствует, дополнительные лимфатические узлы удалять не нужно. Если рак присутствует, хирург обсудит варианты, такие как облучение подмышки. Если это то, что вы решите сделать, больше не нужно будет удалять лимфатические узлы.
Удаление всей ткани молочной железы и большей части лимфатических узлов называется модифицированной радикальной мастэктомией. Новые методы мастэктомии удаляют меньше ткани и меньше лимфатических узлов.
Другие виды мастэктомии включают:
- Тотальная мастэктомия. Тотальная мастэктомия, также известная как простая мастэктомия, включает удаление всей молочной железы, включая ткань молочной железы, ареолу и сосок. Биопсия сигнального лимфатического узла может быть выполнена во время тотальной мастэктомии.
Мастэктомия с сохранением кожи. Мастэктомия с сохранением кожи включает удаление всей ткани молочной железы, соска и ареолы, но не кожи молочной железы. Также может быть выполнена биопсия сигнального лимфатического узла. Реконструкцию груди можно проводить сразу после мастэктомии.
Мастэктомия с сохранением кожи может не подходить для крупных опухолей.
- Мастэктомия с сохранением сосков.
 Мастэктомия с сохранением соска или ареолы включает удаление только ткани молочной железы с сохранением кожи, соска и ареолы. Также может быть выполнена биопсия сигнального лимфатического узла. Реконструкцию груди проводят сразу же после операции.
Мастэктомия с сохранением соска или ареолы включает удаление только ткани молочной железы с сохранением кожи, соска и ареолы. Также может быть выполнена биопсия сигнального лимфатического узла. Реконструкцию груди проводят сразу же после операции.
Перед процедурой
Ваш врач или медсестра сообщат вам, когда прибыть в больницу. Мастэктомия без реконструкции обычно занимает от одного до трех часов. Операция часто проводится амбулаторно, и большинство людей отправляются домой в тот же день после операции.
Если вам удаляют обе груди (двойная мастэктомия), рассчитывайте провести больше времени в хирургии и, возможно, еще один день в больнице. Если у вас реконструкция груди после мастэктомии, процедура также занимает больше времени, и вы можете остаться в больнице еще на несколько дней.
Если вам предстоит биопсия сторожевого узла, перед операцией в область вокруг опухоли или в кожу над опухолью вводят радиоактивный индикатор и синий краситель. Индикатор и краситель перемещаются к сигнальному узлу или узлам, что позволяет врачу увидеть, где они находятся, и удалить их во время операции.
Индикатор и краситель перемещаются к сигнальному узлу или узлам, что позволяет врачу увидеть, где они находятся, и удалить их во время операции.
Во время операции
Мастэктомия обычно проводится под общей анестезией, поэтому во время операции вы ничего не замечаете. Ваш хирург начинает с того, что делает эллиптический разрез вокруг груди. Ткань груди удаляется, и, в зависимости от вашей процедуры, другие части груди также могут быть удалены.
Независимо от типа мастэктомии, удаленные ткани молочной железы и лимфатические узлы будут отправлены в лабораторию для анализа.
Если вам делают реконструкцию груди одновременно с мастэктомией, пластический хирург согласует с маммологом доступность во время операции.
Один из вариантов реконструкции молочной железы включает размещение временных расширителей ткани в грудной клетке. Эти временные расширители сформируют новый бугорок груди.
Для женщин, которые будут проходить лучевую терапию после операции, одним из вариантов является размещение временных расширителей тканей в грудной клетке, чтобы удерживать кожу молочной железы на месте. Это позволяет отложить окончательную реконструкцию груди до окончания лучевой терапии.
Это позволяет отложить окончательную реконструкцию груди до окончания лучевой терапии.
Если вы планируете пройти лучевую терапию после операции, проконсультируйтесь с онкологом-радиологом перед операцией, чтобы обсудить преимущества и риски, а также то, как облучение повлияет на ваши варианты реконструкции молочной железы.
По окончании операции разрез ушивается наложением швов, которые либо рассасываются, либо снимаются позже. Вам также могут поставить одну или две маленькие пластиковые трубки в место удаления груди. Трубки будут отводить любые жидкости, которые накапливаются после операции. Трубки пришиваются на место, а концы прикрепляются к небольшому дренажному мешку.
После процедуры
После операции вы можете ожидать:
- Вас отвезут в послеоперационную палату, где будут контролировать ваше артериальное давление, пульс и дыхание
- Иметь повязку (бинт) на место операции
- Почувствуйте некоторую боль, онемение и пощипывание в области подмышек
- Получить инструкции о том, как ухаживать за собой дома, включая уход за разрезом и дренажами, распознавание признаков инфекции и понимание ограничений активности
- Поговорите с лечащим врачом о том, когда возобновить ношение бюстгальтера или протеза груди
- Получить рецепт на обезболивающее и, возможно, на антибиотик
Результаты
Результаты вашего патологоанатомического заключения должны быть доступны в течение недели или двух после мастэктомии. Во время вашего последующего визита ваш врач может объяснить отчет.
Во время вашего последующего визита ваш врач может объяснить отчет.
Если вам необходимо дополнительное лечение, ваш врач может направить вас к:
- Онкологу-радиологу для обсуждения лучевой терапии, которая может быть рекомендована, если у вас была большая опухоль, много лимфатических узлов с положительным результатом теста на рак, рак, который распространился на кожу или сосок, или рак, оставшийся после мастэктомии
- Врач-онколог для обсуждения других форм лечения после операции, таких как гормональная терапия, если ваш рак чувствителен к гормонам, или химиотерапия, или и то, и другое
- Пластический хирург, если вы планируете реконструкцию груди
- Консультант или группа поддержки , которые помогут вам справиться с раком молочной железы
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, посвященными тестам и процедурам, помогающим предотвращать, выявлять, лечить или управлять состояниями.

 После мастэктомии ваша кожа будет слабой и склонной к повреждениям. Ваши мышцы послужат барьером между кожей и расширителем тканей. Это поможет снизить давление от расширителя в период заживления кожи.
После мастэктомии ваша кожа будет слабой и склонной к повреждениям. Ваши мышцы послужат барьером между кожей и расширителем тканей. Это поможет снизить давление от расширителя в период заживления кожи.
 Для этого будет использоваться небольшая игла.
Для этого будет использоваться небольшая игла.
