Сосуды на лице близко расположены что делать: Видимые сосуды на лице или купероз. Что делать? — Клиника авторской косметологии
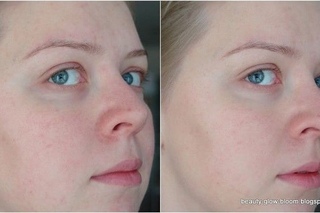
Видимые сосуды на лице или купероз. Что делать? — Клиника авторской косметологии
Купероз- это приобретённое патологическое состояние, которое требует должного ухода и последующего лечения.
Проявляется оно в виде стойкого локального расширения капилляров, приводящее к нарушению строения и функции сосудистой стенки , стойким застоем крови в этом патологическом участке. Визуально на лице можно увидеть сосудистые звёздочки часто на сухой и/или раздражённой коже.
- Прежде чем разобраться в лечении кожи при куперозе, давайте рассмотрим какие важные функции выполняют капилляры в кровоснабжении.
- Артерии поставляют обогащённую кислородом кровь из легких через сердце во все органы и кожу. Они соединяются с капиллярами , которые выделяют в верхний слой кожи воду, кислород и питательные вещества( аминокислоты, микроэлементы, нейротрансмиттеры и витамины. И забирают продукты распада внутриклеточного обмена и углекислый газ. Тем самым слаженная работа капилляров обеспечивает полноценное питание коже.

- Участвуют в терморегуляции организма, защищая кожу от перегрева или охлаждения. При охлаждении волокна капиллярная стенка раздувается, кровообращение замедляется. Тем самым в холод кожа хуже кровоснабжается кислородом. При высоких температурах капиллярная стенка сокращается и кровоток ускоряется.
Тем самым, можно сделать вывод, что при наличии купероза нарушается процесс питания и нормальной регуляции теплообмена. И при наличии этого состояния на коже лица, следует приступать к его лечению как можно скорее.
- Какие основные правила на этапе домашнего ухода?
- Исключить все агрессивные и абразивные средства очищения кожи. Утром чистую кожу достаточно умывать водой. Вечером использовать мягкое средство, назначенное по типу кожи вашим врачом-косметологом «мягкого» средства, которое при этом будет хорошо справляться с функцией очищения. Так на очищенную кожу крем ложится совершенно иным качественным образом.
- Минимизировать посещение саун, бань, длительного высокого и низкого температурного режима.
 Помните, что при куперозе капилляры находятся в состоянии стресса ( в коже присутствует воспалительный процесс) и любое охлаждение ( зимой в мороз) или перегрев ( бани, сауны) , или их резкие перепады будут приводить к усугублению процесса: сухости кожи, появлению новых сосудистых звёздочек, присоединению чувствительности и покраснения кожи.
Помните, что при куперозе капилляры находятся в состоянии стресса ( в коже присутствует воспалительный процесс) и любое охлаждение ( зимой в мороз) или перегрев ( бани, сауны) , или их резкие перепады будут приводить к усугублению процесса: сухости кожи, появлению новых сосудистых звёздочек, присоединению чувствительности и покраснения кожи. - Регулярное, последовательное и по назначению применение качественных косметологических средств. Если любить кожу, она всегда ответит благодарностью, а в часто рассматриваемом нами случае — уменьшению выраженности проявлений купероза . Наличие сосудоукрепляющих средств в кремах, дополнение домашнего ухода антиоксидантами сыворотками, защита сосудов от влияния ультрафиолетового и инфракрасного излучения с применением солнцезащитных кремов — все это благоприятно скажется на результате. Выбирать средства с хорошим составом на основе сырья высокого качества, это тоже очень важно при выборе средств в пользу того или иного, что значительно облегчает ваш выбор, если он сделан с рекомендацией лечащего врача.
 Специалисты клиники постоянно проходят обучение по космецевтике, так как напрямую в интересах врача и пациента иметь положительный эффект. Клиника зарекомендовала себя высоким качеством предлагаемой продукции.
Специалисты клиники постоянно проходят обучение по космецевтике, так как напрямую в интересах врача и пациента иметь положительный эффект. Клиника зарекомендовала себя высоким качеством предлагаемой продукции. - Внутреннее (эндогенное) воздействие на качество сосудистой стенки. Здесь речь идёт о восполнении всех дефицитов организма (витамины, минералы, макроэлементы), которые системно или частно влияют на проблему купероза и организма вцелом. Нарушение одного неизбежно приводит к запусканию каскада ряда нарушений.
- Исключить курение, ограничение злоупотребления алкоголем, нормированный режим питания и образ жизни. С никотиновой зависимостью пациенты попадают на длительный приём следств антиоксидантой защиты, что позволяет хоть как-то нивелировать воздействие никотина на сосудистую стенку. Спорт в свою очередь хорошо воздействует на лимфатическую систему, которая тесно связана с кровеносной и обеспечивает за хорошее и регулярное насыщение крови кислородом. Нормирование дня и ночи снижает гормональную нагрузку.

- Своевременное лечение купероза. Здесь очень важно обратить внимание на то, что плохая работа сосудов приводит к присоединению различных других патологий. На начальных этапах состояния проявления сосудистых звёздочек всегда минимальные и пациенты зачастую не занимаются лечением, обращаясь за лечением уже на более позднем запущенном этапе, который и по объёму и по энерго и бюджето- затратности будет более масштабным. Лечение купероза в нашей клинике проходит комплексным подходом, индивидуально к каждому пациенту с учётом его анамнестических данных и текущего состояния кожи. Современное лечение сводится к критериям безопасности с применением высококачественного оборудования и препаратов, эффективности методик с заботой о каждом пациенте на пролонгированный результат.
СОСУДЫ НА ЛИЦЕ (КУПЕРОЗ). ПРИЧИНЫ ВОЗНИКНОВЕНИЯ.
- Нарушения в работе сосудов. Капилляры (самые мелкие сосуды) располагаются на лице очень близко к кожному покрову, поэтому даже небольшие проблемы могут стать причиной их «просвечивания».
 Примечательно, что сосудистая сетка на лице появляется на носу, щеках и подбородке – тех областях, которые чаще всего подвергаются воздействию окружающих факторов.
Примечательно, что сосудистая сетка на лице появляется на носу, щеках и подбородке – тех областях, которые чаще всего подвергаются воздействию окружающих факторов. - Тонкая и сухая кожа лица. Не зря косметологи настаивают на том, что человеку с тонкой и сухой кожей лица необходимо регулярно проводить процедуры, которые будут улучшать ее структуру. Обычно для такой категории людей присущи и проблемы со стенками сосудов – они становятся хрупкими и неэластичными.
- Неправильное питание и вредные привычки. Именно эти факторы могут привести к нарушениям в работе внутренних органов и систем, а организм даст «сигнал» о проблемах именно появлением сосудистой сетки на лице.
- Эндокринные заболевания, нарушения работы печени, сердца и желудка. Купероз в таком случае тоже будет являться лишь сигналом к действию – организм таким образом требует повышенного внимания к себе, хотя все другие симптомы указанных заболеваний могут и отсутствовать.
- Прием гормональных контрацептивов.
 Обычно купероз появляется либо на фоне слишком длительного употребления противозачаточных гормональных средств, либо при их резкой отмене. Врачи не исключают, что сосудистая сетка на лице может возникнуть и при гормональном дисбалансе, вне зависимости от употребления специфических средств.
Обычно купероз появляется либо на фоне слишком длительного употребления противозачаточных гормональных средств, либо при их резкой отмене. Врачи не исключают, что сосудистая сетка на лице может возникнуть и при гормональном дисбалансе, вне зависимости от употребления специфических средств. - Долгое нахождение на солнце. Любители пляжей, соляриев должны знать, что ультрафиолетовые лучи способны негативно влиять на состояние кожи – она становится более тонкой, сухой. И уже этот факт способствует поражению сосудов ультрафиолетовыми лучами – появление купероза на лице неизбежно. Кстати, сосудистая сетка на лице часто появляется и у дачников-огородников, которые с полной отдачей, самозабвенно работают на грядках.
- Работа в «горячих цехах». Это касается таких профессий, как повар, банщик, металлург – под воздействием слишком высоких температур воздуха сосуды расширяются, некоторые теряют свою эластичность и появление купероза на лице в данном случае можно считать естественным процессом.
 Кстати, рассматриваемый косметический дефект не «обойдет стороной» и тех людей, которые слишком часто посещают баню и/или сауну, любят париться при очень высоких температурах.
Кстати, рассматриваемый косметический дефект не «обойдет стороной» и тех людей, которые слишком часто посещают баню и/или сауну, любят париться при очень высоких температурах. - Холодный воздух, мороз и ветер. Обратите внимание на торговцев на улице – практически у каждого можно выявить признаки купероза. Так проявляется длительное воздействие на кожу лица холодного ветра и мороза.
Не стоит игнорировать и факторы, которые могут повлиять на появление сосудистой сетки на лице – их нельзя назвать причинами, потому что соотношение вероятности появления купероза к исключению этого явления составляет 50/50. К таким факторам можно отнести:
- генетическую предрасположенность – купероз будет являться некой особенностью кожи;
- увлечение агрессивными косметологическими процедурами – пилинг, лазерные процедуры и другое;
- курение – сигаретный дым негативно влияет на сосуды, делает их ломкими и не эластичными;
- алкоголь – в некоторых случаях даже вполне умеренное употребление спиртных напитков приводит к появлению купероза, а уж о «профессионалах» и говорить не стоит;
- нервные перегрузки – стрессы, раздражительность и даже депрессии оказывают негативное влияние на работу сердечно-сосудистой системы, что и проявляется куперозом.

В нашем центре этот недуг легко можно устранить при помощи новейших лазерных технологий.
🔷 процедура по времени занимает около 20 — 30 мин.;
🔷 маленький период реабилитации;
🔷 щадящее и эффективное воздействие лазера;
🔷 количество проведения процедур определяется индивидуально с каждым пациентом;
🔷 процедуру проводит врач дерматолог, косметолог.
Купероз. Что делать с сосудистыми звездочками на коже?
Как правило, мы отправляемся к косметологу, чтобы решить мелкие проблемы. Сделать кожу более упругой, избавиться от ороговевших клеток или черных точек. Нам кажется это серьезным. Хотя есть вещи гораздо важнее. Например, дерматологические заболевания. Такие, как купероз.
Что такое купероз?
Купероз — истончение стенок сосудов, которое появляется в виде покраснения. Чаще всего купероз проявляется на лице: щеках, вокруг носа и на подбородке. Наиболее заметны сосудистые звездочки на тонкой чувствительной коже. У обладателей такой кожи капилляры близко расположены к поверхности, из-за чего заболевание более заметно.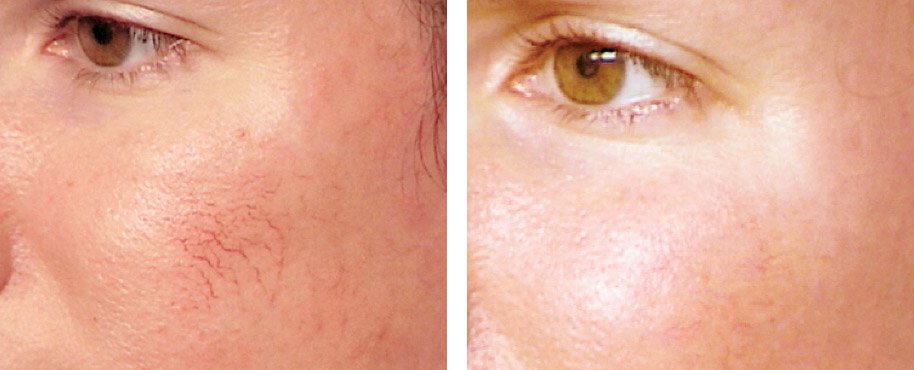
Очень часто купероз путают с розацеа. Отличить одно от другого очень просто. При куперозе кожа гладкая, а при розацеа она с уплотнениями.
Само заболевание может не доставлять человеку дискомфорт. Однако его обязательно стоит вылечить. Очень часто купероз появляется на начальных стадиях розацеа— заболевания, при котором появляются покраснения, гнойничковые высыпания, гиперкатроз.
Почему появляется купероз?
Истончение стенок сосудов не появляется в один момент. Обычно этому предшествуют другие факторы:
- вредные привычки: алкоголь, табак и другие токсичные вещества захламляют наш организм, увеличивая нагрузку на сосуды. У кого-то это может проявляется в виде отеков, а у кого-то сосуды истончаются и появляется купероз;
- наследственный фактор: вместе со слабыми сосудами человек может унаследовать предрасположенность к болезням сердечно-сосудистой системы;
- гормональные изменения: купероз на коже обычно появляется во время пубертатного периода, во время или после беременности, при болезнях щитовидной железы и других гормональных изменениях в организме;
- заболевания внутренних органов: ослабленные органы активнее омываются кровью, что несет дополнительную нагрузку для сосудов;
- другие причины: например, частая смена температурного режима.
 Такое может быть с работниками заводов, которые работают в холодном цеху. После смены они возвращаются к обычному температурному режиму, из-за чего и создается перепад.
Такое может быть с работниками заводов, которые работают в холодном цеху. После смены они возвращаются к обычному температурному режиму, из-за чего и создается перепад.
Из этого становиться понятно, что купероз — не просто кожный дефект. Это лакмусовая бумажка, которая свидетельствует о более серьезных изменениях в организме.
*Косвенно на истончение стенок сосудов влияет стресс и бессонница.
Нельзя лечить купероз у косметолога. В первую очередь нужно пройти полный осмотр в других врачей.
Как лечат купероз
- Подготовительный этап. Для начала нужно устранить все заболевания внутренних органов. Они и провоцируют появление сосудистых звездочек на коже. Если не вылечиться, то вскоре купероз вновь появиться на лице.
- Основной этап. Врач назначает процедуры и в некоторых случаях препараты для приема внутрь. Очень часто для укрепления стенок сосудов человеку назначают пить витаминные комплексы, содержащие жирные кислоты омега 3, 6, витамины K, P, C.
 Далее идет подбор процедуры. Ознакомившись с результатами обследования, врач назначает процедуру, к которой у человека нет противопоказаний. Чаще всего терапия делается в несколько сеансов.
Далее идет подбор процедуры. Ознакомившись с результатами обследования, врач назначает процедуру, к которой у человека нет противопоказаний. Чаще всего терапия делается в несколько сеансов. - Реабилитационный период. Во время лечения кожу нужно тщательно беречь от любых негативных факторов: спиртосодержащие средства, УФ излучение, табак, алкоголь и другие. Также следует отказаться от посещения бани и сауны, острой пищи. Эти факторы негативно влияют на сосуды, что в свою очередь замедляет процесс лечения.
- Превентивные меры. Если сосудистые звездочки проявились на лице единожды, это значит, что они могут появиться и во второй раз. Во избежание этого, врачи рекомендуют постоянно придерживаться рекомендаций, написанных выше.
Какие процедуры назначают при куперозе?
- Мезотерапия: подкожное введение полезных веществ поможет укрепить сосуды, благодаря чему вполне реально избавиться от купероза. Лучше всего использовать метод при небольших проявлениях заболевания.

- Лечебный пластический массаж. Выполняется специалистом. Обычный массаж при купирозе запрещен. Как правило, используется в комплексе с другими методиками. Благодаря повышению тонуса кожи, проявление сосудистого рисунка значительно уменьшается.
- Лазерное лечение: или же фотолечение. Во время процедуры капилляры поглощают высокоинтенсивный свет, благодаря чему сосуды сужаются. Для достижения эффекта нужно пройти курс, состоящий из 3-5 процедур. Результат сохраняется на 1-2 года, если ничего не менять. Когда человек устраняет истинную причину появления сосудистых звездочек, он может не переживать об их повторном появлении.
- Озонотерапия: предполагает введение кислородно-озоновой смеси в поврежденные сосуды через тонкую иглу. Благодаря этому очень быстро исчезают расширенные капилляры. Данная терапия также является хорошей профилактикой куперозу в будущем. Концентрированный кислород стимулирует выработку фибропластов, повышает число факторов роста и восстанавливает эластичность сосудистой стенки.

- Электрокоагуляция поможет в удалении сосудистых звездочек. По крайней мере эстетическую проблему это решит. Наиболее щадящий вариант, когда прижигание сосудов выполняется бесконтактным методом с помощью плазмы. Таким способом можно удалить даже явные проявления купероза. Нужно учитывать, что при непрофессиональном выполнении на обработанной области могут остаться небольшие рубцы или пигментные пятна.
Лечение купероза должно быть комплексным. Не стоит просто посещать косметолога в надежде избавиться от проблемы. Если не устранить внутренние проблемы организма — ничего не получиться. Аналогично не стоит забывать о внешней части, сделав акцент на внутренних органах. Капиллярная сетка просто так не исчезнет
Что нельзя делать при куперозе?
- Процедуры, предполагающие резкое расширение и сужение сосудов (например теплотерапию), пилинги с фруктовыми кислотами, rf лифтинг.
- Жесткие скрабы, маски-пленки, прогревающие маски.

- Посещать сауну, баню, делать солнечные ванны.
- Проводить вакуумный массаж или чистку лица.
- Использовать средства со спиртом, фруктовыми кислотами, протирать лицо кубиком льда.
*Уход при куперозе во многом похож на уход за чувствительной кожей.
ВЫВОД
По сути купероз не является отдельным заболеванием. Это реакция кожи на уже существующие другие заболевания. Вот почему на него стоит обратить внимание. Появление сосудистых звездочек может свидетельствовать о серьезных проблемах с организмом. И чем раньше вы о них избавитесь — тем лучше.
Купероз на лице [что это такое, причины и как избавиться]
Что такое купероз на лице: основные признаки
Сосудистые звездочки, сеточка, телеангиэктазия, купероз на лице — это разные названия для расширенных мелких сосудов (капилляров), просвечивающих сквозь кожу. Обычные места дислокации купероза:
- крылья носа;
- щеки;
- подбородок.

Тонкие красные или сизоватые прожилки, порой сливающиеся в пятна, — признак ломкости и слабости сосудов. Утратив эластичность, они не в состоянии сокращаться после нагрузки, и в них застаивается кровь.
Чаще всего склонность к куперозу на лице передается по наследству. И это незавидное наследство досталось примерно 10% людей, в основном светлокожим европейцам, относящимся к 1 и 2 фототипам (кельтскому и нордическому).
Вернуться к оглавлению
Причины купероза на лице
Факторов появления купероза на лице (сосудистых звездочек) довольно много, от легко поправимых до вполне серьезных.
- Дефицит витамина А.
- Истончение и повышенная чувствительность кожи. В качестве примера можно привести плотную мужскую кожу, которая из-за ежедневного бритья часто становится подвержена куперозу на лице.
- Прием гормональных препаратов (например, контрацептивов).
- Беременность. Сосуды могут чутко реагировать на изменения гормонального фона.

- Возрастные гормональные изменения.
- Длительное воздействие экстремальных температур. Например, здоровый румянец, вызванный морозом, может постепенно перерасти в устойчивую сосудистую сетку. Иногда покраснения провоцирует перегрев на солнце или в бане, особенно если речь идет о людях со светлой кожей.
- Неразумное закаливание.
Проверьте, готовы ли вы к наступлению зимы.
1 / 6
Каким средством вы умываетесь в холодное время года?
2 / 6
Воду какой температуры вы предпочитаете использовать для душа и/или умывания?
3 / 6
Какой бьюти-продукт вы используете зимой для защиты лица от мороза?
4 / 6
Часто ли вы пользуетесь зимой кремом для рук?
5 / 6
Какой ночной уход вы предпочитаете зимой?
6 / 6
Вы ухаживаете специально за кожей губ?
«Умываться ледяной водой, чтобы освежиться или проснуться, не стоит, — объясняет медицинский консультант Vichy Екатерина Турубара. — Резкие перепады температуры могут повредить хрупкие стенки капилляров. По той же причине закаливание с контрастным умыванием то горячей, то холодной водой — сомнительная процедура. Она подходит только абсолютно здоровой коже без намека на купероз или обезвоженность».
— Резкие перепады температуры могут повредить хрупкие стенки капилляров. По той же причине закаливание с контрастным умыванием то горячей, то холодной водой — сомнительная процедура. Она подходит только абсолютно здоровой коже без намека на купероз или обезвоженность».
- Злоупотребление таким сосудорасширяющим средством, как алкоголь.
- Хронический стресс. Нередко при эмоциональных нагрузках кровь в прямом смысле бросается в лицо.
- Купероз на лице может быть одним из признаков розацеа или других дерматологических и даже внутренних заболеваний. Тогда косметический подход не поможет. Нужна консультация врача. Именно он сможет разобраться в пробеме и назначить корректное лечение. Мы призываем не лечить купероз самостоятельно!
Чаще всего склонность к куперозу встречается у светлокожих европейцах. © iStock
Вернуться к оглавлению
Как правильно выбирать средства от купероза
Хорошее средство от купероза на лице подобрать непросто, поэтому ниже приводим перечень моментов, на которые стоит обратить внимание перед выбором. Убрать купероз — значит ответственно подойти к этому вопросу.
Убрать купероз — значит ответственно подойти к этому вопросу.
Раздражающие компоненты для лица с куперозом
Кожу с куперозом на лице можно смело отнести к чувствительной и сверхчувствительной. Но! Не вся косметика даже из этой категории подойдет при сосудистой сеточке и сосудах на лице. Какие ингредиенты противопоказаны такой коже?
- Абразивные частицы в скрабах.
«Тем, кто страдает куперозом на лице, лучше вообще отказаться от абразивных продуктов в пользу мягких гоммажей и пилингов», — советует Екатерина Турубара, медицинский консультант Vichy.
- Марганец (магнезия).
- Кофейные абразивные частицы (например, в скрабах).
- Разогревающие растительные экстракты: перец, имбирь, корица.
Полезные компоненты для кожи с куперозом
- Витамины А, С, Е, К, Р.
- Экстракт конского каштана.
- Успокаивающие компоненты: розовая вода, некоторые эфирные масла.

Все эти компоненты помогут убрать купероз на лице.
Розовая вода — полезный успокаивающий компонент при куперозе. © iStock
Вернуться к оглавлению
Обзор средств от купероза на лице
Рассказываем о фаворитах редакции Skin.ru
Очищающий мицеллярный гель для кожи лица и век Rosaliac Gel, La Roche-Posay
Удаляет даже самый стойкий макияж, успокаивает раздраженную кожу, склонную к покраснению и моментально ощутимо увлажняет кожу.
Очищающее средство для чувствительной кожи с экстрактом центеллы Centella Sensitive Facial Cleanser, Kiehl’s
Нежно очищает и успокаивает кожу, восстанавливая ее защитный барьер, оставляя после себя ощущение комфорта.
Мицеллярная вода с минералами Pureté Thermale, Vichy
Нежно очищает от макияжа, смягчает кожу, уменьшает признаки усталости. Предназначена для чувствительной кожи.
Предназначена для чувствительной кожи.
Успокаивающая и увлажняющая маска для лица с календулой и алоэ Calendula & Aloe Soothing Hydration Masque, Kiehl’s
Маска с текстурой геля моментально успокаивает и охлаждает кожу, интенсивно увлажняет ее и дарит ощущение комфорта.
Успокаивающая эмульсия для чувствительной кожи Life Plankton Elixir, Biotherm
Успокаивает и восстанавливает чувствительную кожу, защищает от агрессивных воздействий окружающей среды. Уже через 8 дней кожа укрепляется, морщины становятся менее заметны.
Успокаивающий витаминный тоник для лица с розовой водой для сухой и чувствительной кожи «Основной уход», Garnier
Розовая вода входит в состав тоника, который успокаивает и смягчает чувствительную кожу,мягко и нежно удаляя остатки загрязнений.
Ботаник-крем для лица с розовой водой для сухой и чувствительной кожи, Garnier
На 96% состоит из ингредиентов натурального происхождения. Успокаивает, смягчает, уменьшает раздражение, чувство дискомфорта, делает кожу более эластичной.
Успокаивает, смягчает, уменьшает раздражение, чувство дискомфорта, делает кожу более эластичной.
Увлажняющий крем для лица «Увлажнение эксперт» для сухой и чувствительной кожи, склонной к покраснениям, L’Oréal Paris
Хорошо увлажняет и успокаивает кожу, склонную к покраснениям, устраняет чувство стянутости, делает кожу нежной и бархатистой.
Крем для чувствительной кожи и кожи, склонной к покраснениям, Redness Neutralizer, SkinCeuticals
Снимает и предупреждает покраснения на чувствительной коже, охлаждает и успокаивает кожу, дарит ощущение комфорта.
Корректирующий дневной крем с тональным эффектом для кожи, склонной к покраснениям Rosaliac CC Crème, La Roche-Posay
Мгновенно корректирует недостатки и ухаживает за кожей: успокаивает, скрывает покраснения, выравнивает тон кожи.
Концентрат-активатор молодости двойного действия Advanced Génifique Sensitive, Lancôme
Содержит комплекс пробиотиков, которые помогают устранить раздражение, воспаление и укрепить защитный барьер кожи, а также феруловую кислоту и витамин Е — они прекрасно защищают от агрессивных факторов среды.
Успокаивающая минеральная маска, Vichy
Благодаря производным ментола приятно охлаждает кожу, успокаивает ее, интенсивно увлажняет и укрепляет защитный барьер кожи, уменьшая чувствительность.
Вернуться к оглавлению
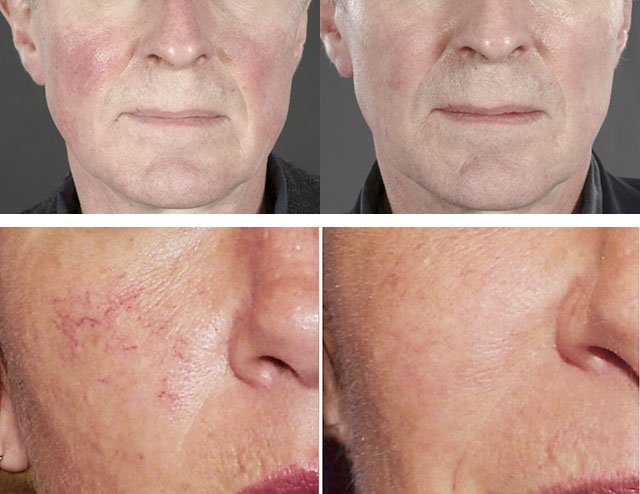
Как избавиться от купероза на лице у косметолога
Лазер с насадкой для удаления сосудов
Лазерное излучение проникает в кожу, и под воздействием высоких температур стенки сосуда склеиваются, кровоток в нем полностью прекращается, и сосудистая звездочка исчезает. И вот! Вы избавились от купероза на лице.
Фототерапия
Сосуд склеивается в результате светового импульсного воздействия. Процедура также помогает убрать купероз на лице. Приятный бонус — эффект фотоомоложения.
ЭЛОС-терапия
Электрооптическая синергия (ЭЛОС) исключает поврежденные капилляры из кровотока, избавляя лицо от купероза, сосудистой сеточки и красных пятен.
Микротоки
Щадящая общеукрепляющая и общеомолаживающая процедура хороша для профилактики купероза на лице, если он еще не слишком выражен.
Мезотерапия
Эту относительно травматичную для ломких сосудов процедуру можно причислить к поддерживающим — она предупредит рецидивы, когда купероз уже отступил. Мезотерапевтический витаминный коктейль помогает укрепить стенки капилляров. Но избавляться от купероза с помощью этого метода не стоит.
С куперозом можно бороться и косметологическими методами. © iStock
Вернуться к оглавлению
Меры предосторожности при наличии купероза на лице
Грамотный уход —– необходимое, но недостаточное условие, чтобы держать купероз на лице под контролем. При склонности к сосудистой сеточке важно соблюдать общие правила, которые касаются не только ухода за кожей.
- По возможности избегать перепадов температур. Осторожно относиться к разного рода закаливаниям с помощью контрастных обливаний, так же как к походам в баню. Это может провоцировать проявление купероза на лице.

- Жестко контролировать количество и качество потребляемого алкоголя, полностью исключить красное вино.
- Есть поменьше острой пищи и блюд с добавлением согревающих пряностей вроде корицы, гвоздики, имбиря.
- Грамотно выбирать косметику.
- Обязательно защищать кожу: летом — от солнца средствами с высоким SPF, зимой — от мороза, в том числе и с помощью кремов.
- С осторожностью относиться к развлечениям вроде яхтинга, сноубординга, связанным с экстремальными погодными условиями.
- Избегать положения «лицом вниз» — спать таким образом, работать, наклонившись и т.д.
- Не использовать разогревающие и распаривающие маски.
- Помнить, что массаж лица и инъекционные методики могут оказаться чересчур болезненными и спровоцировать обширные синяки.
Вернуться к оглавлению
Капиллярная дисплазия у детей, симптомы, лечение
Разновидность органной эмбриопатии, которая формируется из эмбриональных капилляров, проявляется на коже пятном с красноватым оттенком. Иначе такие пятна называются «винными» и представляют собой не только косметический, но и функциональный дефект. Уже в детском и впоследствии в подростковом возрасте на месте капиллярной дисплазии может возникать нарушение кровообращения.
Иначе такие пятна называются «винными» и представляют собой не только косметический, но и функциональный дефект. Уже в детском и впоследствии в подростковом возрасте на месте капиллярной дисплазии может возникать нарушение кровообращения.
Встречается примерно у 3 детей из 100.
Капиллярная дисплазия имеет различные формы. В кожной она рассматривается в первую очередь как косметический дефект. Так как она достаточно часто располагается на лице, то представляет собой проблему, из-за которой растущий ребёнок испытывает психологический дискомфорт. При отсутствии своевременного и подходящего лечения этот дефект способен приводить к напряжению, социальному дистанцированию, сложностям в общении со сверстниками.
Характерные особенности капиллярной ангиодисплазии
Международная ассоциация по изучению сосудистых аномалий ввела классификацию капиллярных мальформаций. Критерий деления — превалирующий тип сосудов. Соответственно, выделяют артериальную, венозную, лимфатическую, капиллярную и смешанную формы.
Патологию нередко путают с простыми гемангиомами. Однако клинически они имеют ряд отличий. Капиллярные ангиодисплазии окрашены в розовые, ярко-красные или багрово-синие оттенки, имеют неровные края и не выступают над поверхностью кожи. Могут располагаться на разных участках тела, включая лицо и конечности. Занимают значительную часть поверхности кожи. В младенческом возрасте при надавливании на пятно оно меняет цвет, во взрослом возрасте такая реакция капилляров исчезает.
Капиллярная дисплазия отличается от сосудистого родимого пятна. Последнее по мере роста ребёнка постепенно теряет цвет и исчезает, тогда как «винное пятно» остаётся и может лишь увеличиваться в размерах. Кроме того, по мере роста и утолщения сосудов пятно начинается выступать над поверхностью кожи, из-за чего нередко повреждается и кровоточит.
Современные методы лечения «винных пятен»
Борьбу с «винным пятном» ведут несколькими способами:
- хирургическое иссечение с подсадкой кожи;
- криодеструкция;
- лазерное удаление;
- удаление аппаратом IPL.

Хирургическое иссечение используется в редких случаях и тогда, когда подобрать другой метод невозможно. Это болезненная операция, оставляющая рубцы.
Криодеструкция предполагает воздействие на пораженный участок кожи очень низкими температурами. Сопряжена с некоторой болезненностью, после неё остается корочка, которая сходит, оставляя под собой чистую кожу.
Сегодня самым перспективным методом борьбы с «винными пятнами» является лазерная коагуляция сосудов.
В 1983 году учёные из Гарварда Рокс Андерсон и Джон Пэрриш опубликовали разработанную ими концепцию селективного фототермолиза, который можно было использовать и для лечения патологий такого рода. Этот метод базируется на принципиальной возможности тканей человеческого тела поглощать лазерное излучение определенной длины волны. Ткань в концепции воспринимается как сконцентрированные на определенном участке хромофоры, поглощающие только выделенную длину светового спектра.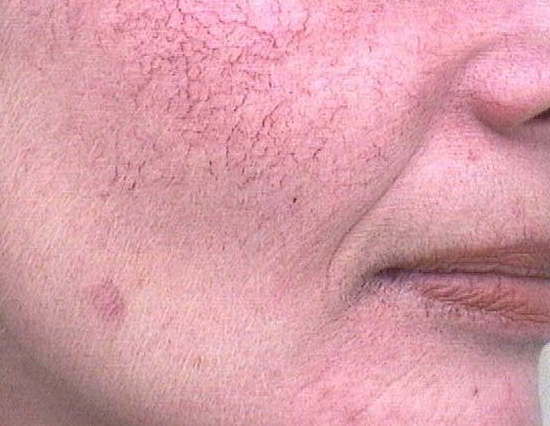
Лазер воздействует на хромофоры крови, а именно гемоглобин. Исследования помогли выявить и длину луча — от 511 нм до 578 нм.
В России первопроходцем стали Николай Алексеевич Данилин и Олег Ксенофонтович Скобелкин. Они опробовали аргоновый лазер в лечении сосудистых патологий, после чего его стали использовать и другие врачи: Наталья Евгеньевна Горбатова, Иван Сергеевич Воздвиженский, а лазер на парах меди — Никита Андреевич Поспелов.
Последний в своей работе продемонстрировал, что лазер на парах меди поглощается сосудами избирательно, не повреждая окружающие ткани. Лазер излучает волны двух видов:
-
зелёную 511 нм; - жёлтую 578 нм.
Зелёную волны способен поглощать меланин, жёлтую — оксигемоглобин. Воздействие такого лазера коагулирует сосуд шаг за шагом, не вызывая повреждений прилегающих тканей и органов. Начало выделенной вставки
Для полного удаления участка с капиллярной мальформацией необходимо провести от 2 до 20 сеансов лазерной коагуляции.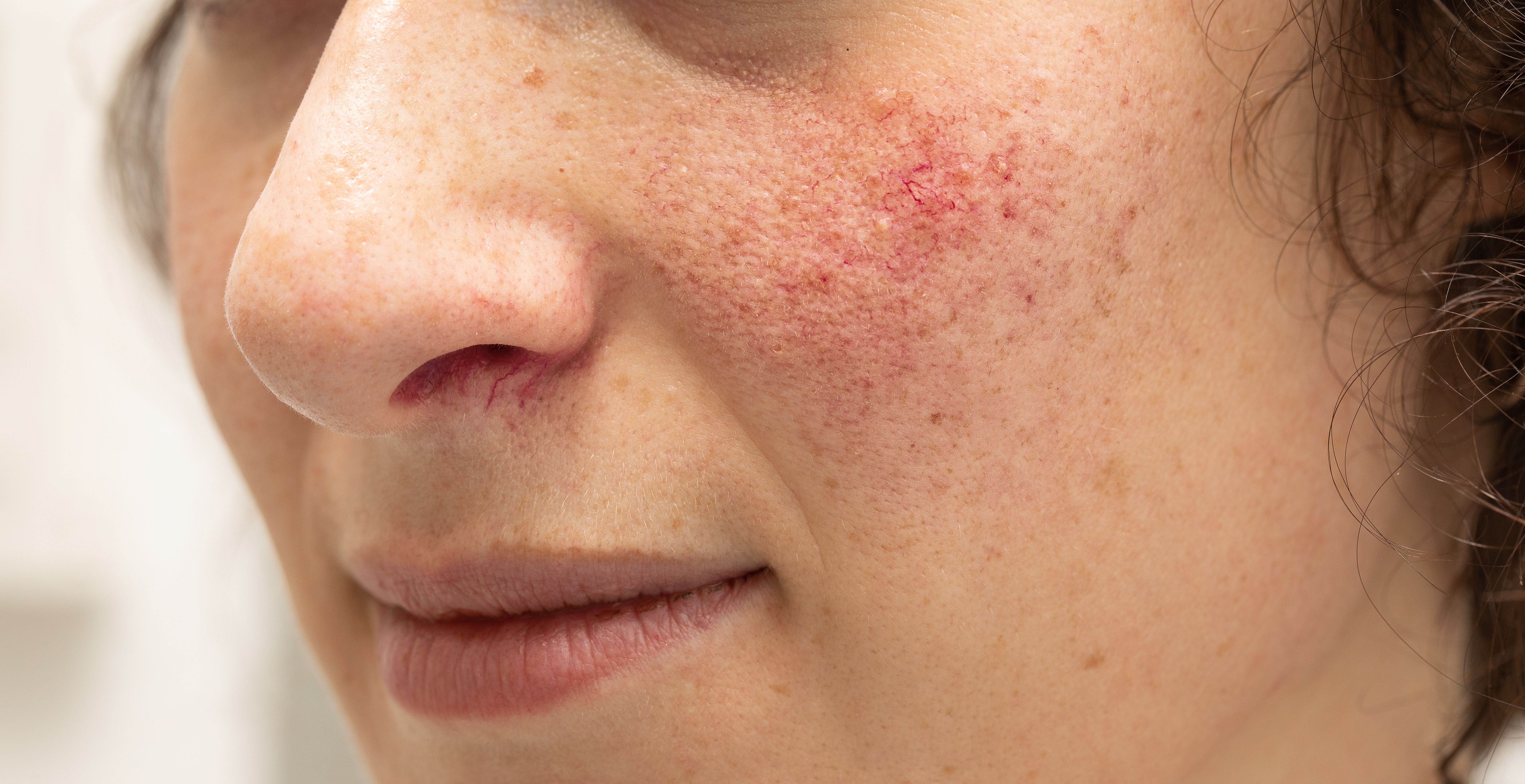
ILP-аппараты (Intense Pulsed Light — интенсивный импульсный свет) воздействуют на кожу световой энергией, которая трансформируется в тепловую. Под действием этой энергии разрушается гемоглобин, клетки отмирают, на их место приходят здоровые. На базе ILP-аппаратов разработана инновационная многомодульная платформа Lumenis М22, которая позволяет увеличить площадь обработки кожи до 4,5 см и имеет встроенное охлаждение, поэтому в процессе сеанса пациент не получает
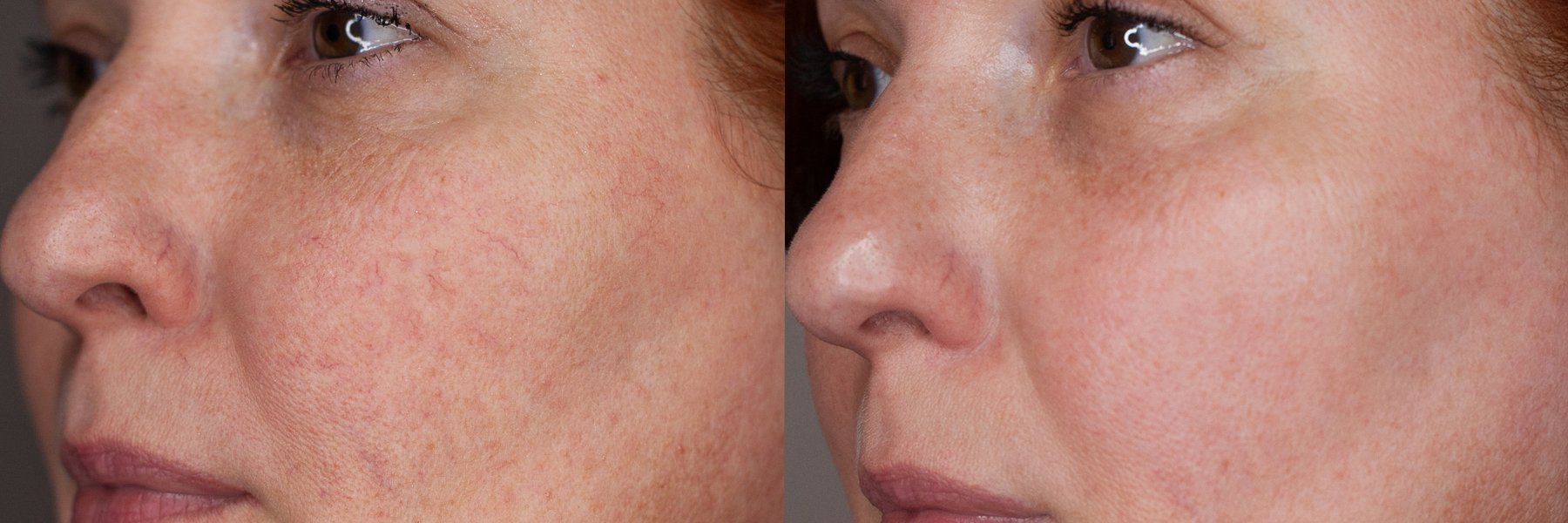
Сосудистые звездочки и купероз: вопросы пациентов
Вопрос:
Можно ли вывести лопнувшие капеляры? Если лазером, то не оставит ли он ожога?
Ответ:
После лазера временно (7-10 дней) могут быть синячки. Ожогов не бывает.
Вопрос:
Каким лазером производится удаление расширеных сосудов на лице? Сколько раз нужно повторить процедуру до полного избавления от этого недостатка? И в какое время года лучше производить удаление чтобы избежать нежелательных последствий?
Ответ:
Мы используем специальный сосудистый лазер на красителе, процедура проводится 1 или более раз (в зависимости от вида сосудов). Удалять можно в любое время года, если Вы будете пользоваться специальными солнцезащитными кремами.
Удалять можно в любое время года, если Вы будете пользоваться специальными солнцезащитными кремами.
Вопрос:
У меня очень красное лицо, когда холодно — синеватый оттенок, а когда смущаюсь или лгу — совсем бордовая. Можно ли как-то от этого избавиться?
Ответ:
Радикально — нет. Частично помогают специальный сосудистый лазер и лечебная косметика.
Вопрос:
Чем лучше удалить расширенные сосуды на крыльях носа: лазером или фотоомоложением? И каковы возможные последствия?
Ответ:
Расширенные сосуды на крыльях носа требуют нескольких сеансов лечения (как лазерного, так и фото), поскольку эта зона лица — самая проблематичная. Лазерное удаление сосудов на крыльях носа — более эффективно.
Вопрос:
У моего ребенка с рождения на лбу расширенные сосудики, врачи сказали, что это телеангиэктазии и что со временем они пройдут. Ребенку уже 3 года, но заметных изменений не происходит и дерматолог сказал, что их можно будет прижигать лазером или жидким азотом, но только после 15 лет. Я хотела бы узнать можно ли эти процедуры сделать раньше.
Ответ:
Сосудистые структуры можно удалить сосудистым лазером, но предварительно Вам необходима очная консультация врача дерматолога.
Вопрос:
Прочитала про сосуд. звездочки, видела фото. скажите, а могут они появляться на других частях тела? у меня например что-то похожее на грудной клетке и на левом предплечье. и что самое страшное их становится все больше. первая появилось давно (не помню точно когда), потом во время беременности появилось сразу 3, на предплечье, и еще 2 за последние два года. что это такое и можно ли это вылечить?
Ответ:
«Сосудистые звездочки» и ангиомы могут появляться на любых участках кожи. Точная причина их возникновения неизвестна. Метод лечения — удаление: проводится обработка сосудистым лазером. Для подтверждения диагноза необходима консультация врача-дерматолога.
Вопрос:
Мне 22 года. Примерно 8 лет, как у меня постоянно красные щеки. Врачи сказали, что близко расположены сосуды к поверхности кожи и ,что лазер не поможет (спошное покраснение, не видны сосуды). Скажите это уже на всю жизнь? Может есть что-то, что может ослабить красноту (фотоомоложение, например. Может какие мази,крема, уколы? Я мажу раз в неделю мазью синафлана, краснота полностью исчезает на 2 дня (на 3-й идет раздрожение). Мне все это так надоело. Очень стесняюсь этой красноты. А вот пластическая хирургия тоже не поможет? Ваше мнение об моей проблеме.
Ответ:
Все, что Вы перечислили (пластическая хирургия, фотоомоложение) в Вашей ситуации бессильно. Кроме того, мазь синафлана — гормональная, и Ваша кожа в настоящий момент гормонозависима. Плохо то, что синафлан провоцирует расширение сосудов и усиление красноты (синдром отмены). Поэтому использование этого препарата необходимо постепенно свести на нет. Вам нужно проконсультироваться с врачом для определения дальнейшей тактики.
Вопрос:
Дочке 7 лет. На лице появились телеангиоэктазии (сосудистые звездочки). Нужно ли их удалять (могут ли они исчезнуть самостоятельно). И в каком возрасте лучше удалять?
Ответ:
Телеангиэктазии могут исчезать в редких случаях. Удаление с помощью специального сосудистого лазера на красителе может быть проведено в любом возрасте, начиная с периода новорожденности. Эта методика бережная для кожи, не нарушает целостности кожного покрова, не оставляет рубцов.
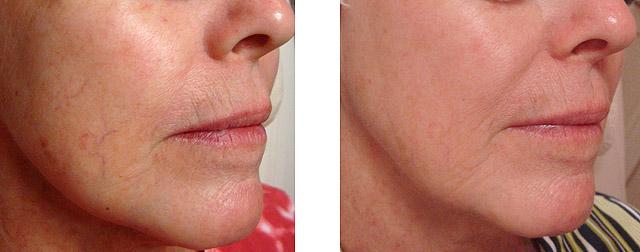
Мезотерапия при куперозе Москва
Купероз – заболевание, при котором на поверхности кожи появляются расширенные мелкие сосуды (телеангиэктазии).
Преимущественно поражается кожа щек около носа и зона декольте. Несмотря на отсутствие угрозы для жизни, такой косметический дефект может доставлять значительные неудобства и дискомфорт в общении с другими людьми. Самостоятельно возможно лишь скрывать расширенные сосуды средствами для макияжа, но такой метод позволяет лишь замаскировать проблему, а не избавиться от нее.
Принцип действия мезотерапии
Мезотерапия при куперозе на лице – один из наиболее эффективных вариантов лечения. Он основан на введении в кожу лекарственных коктейлей со специальным составом через тонкую иглу. Состав коктейлей и дозировка подбираются индивидуально с учетом особенностей организма и переносимости компонентов. Туда могут входить такие активные вещества как:
- Витамины жиро- и водорастворимые.
-
Микроэлементы. -
Вещества из лекарственных растений. -
Гиалуроновая кислота, коллаген, эластин. -
Лекарственные препараты.
Комплексный состав инъекций позволяет разнопланово действовать на сосудистую стенку, что ускоряет исчезновение сосудов.
Эффект от мезотерапии
Мезотерапия против купероза наиболее эффективна на начальной стадии болезни. Заметный результат наступает уже после 2-3 сеансов и закрепляется после полного курса. Ожидаемые эффекты:
- Омоложение кожи.
-
Уменьшение морщин и красноты. -
Улучшение микроциркуляция в коже. -
Укрепление сосудистой стенки, выравнивание цвета кожи.
Основной курс мезотерапии длится два месяца. Инъекции проводят один раз в неделю, затем для закрепления результата уколы назначаются один раз в месяц. Точную продолжительность курса и интервал между процедурами определяет врач.
Инъекции могут осуществляться ручным способом или с помощью аппарата для мезотерапии. При куперозе лица фракционная мезотерапия позволяет доставлять лечебные вещества к различным слоям дермы. Аппарат имеет несколько игл разной длины, которыми вводится лечебная смесь в пораженную кожу. Такой способ считается менее болезненным и более эффективным.
Побочные эффекты и противопоказания
Нежелательные эффекты во время мезотерапии возникают редко. В большинстве случаев процедура проходит без осложнений. Среди возможных побочных действий отмечают:
- Боль, покраснение, отек в месте укола.
-
Аллергические реакции. -
Гематомы.
Среди противопоказаний к процедуре выделяют:
- Беременность и период грудного вскармливания.
-
Повышенное артериальное давление. -
Невралгии лицевых нервов. -
Инфекционные заболевания в острой фазе. -
Психические болезни и некоторые другие состояния.
В целом мезотерапия хорошо переносится и редко становится причиной серьезных осложнений.
Лицевая артерия — обзор
ОСЛОЖНЕНИЯ ИСКЛЮЧЕНИЯ ПОДНИЖНЕЧЕННОЙ ЖЕЛЕЗЫ
Кровоизлияние из лицевой артерии и передней лицевой вены может произойти во время операции и быть сильным. Когда кровотечение происходит во время операции, необходимо соблюдать осторожность, чтобы не повредить нервы в непосредственной близости от кровоточащего сосуда. Тщательная идентификация, разделение и перевязка кровеносных сосудов важны для предотвращения этого осложнения. Образование гематомы в ране может произойти после операции, что может привести к значительному отеку дна рта и смещению языка, что может вызвать обструкцию верхних дыхательных путей. 98 Заболеваемость гематомой колеблется от 2% до 10%. 99–101 Лечение гематомы состоит из исследования раны, эвакуации гематомы и контроля кровоточащих сосудов.
Инфекция может возникнуть после удаления подчелюстной железы, а частота этого осложнения колеблется от 2% до 9%. 33,99–101 Это состояние возникает чаще, чем после паротидэктомии, вероятно, потому, что чаще поражаются инфицированные ткани. 102 Как и паротидэктомия, иссечение подчелюстной железы считается чистой хирургической процедурой.Периоперационные антибиотики обычно не используются, если до операции не было инфекции. 33 Лечение инфекции включает дренирование абсцесса, если он есть, и введение антибиотиков.
Наиболее частым осложнением удаления подчелюстной железы является повреждение краевой ветви лицевого нерва нижней челюсти. 98, 99 Нарушение депрессорной функции нижней губы является результатом повреждения этого нерва. Двустороннее повреждение этого нерва может привести к оральной недостаточности.Маргинальная нижнечелюстная ветвь лицевого нерва расположена глубоко от платизмы и до поверхностного слоя глубокой шейной фасции. Лучший способ избежать повреждения этого нерва — это знать анатомию области и нерва, а также аккуратно поднять нерв за пределы области операции. Необходимо тщательно спланировать и выполнить разрез, чтобы не повредить нерв. Разрез поверхностного слоя глубокой шейной фасции выполняется ниже нерва.Лицевая вена разделена, и, поскольку краевой нижнечелюстной нерв расположен поверхностно по отношению к вене, верхний сегмент вены может использоваться в качестве перевязки для поднятия фасции и нерва вверх с защитой нерва. Необходимо учитывать анатомическую изменчивость нерва. 103 — 104 Временный паралич краевого нижнечелюстного нерва обычно связан с травмой, вызванной растяжением нерва в результате ретракции или оперативного вмешательства. Частота временного пареза краевого нижнечелюстного нерва колеблется от 10% до 30%. 98–101,105 Перманентный паралич нерва встречается редко, 98, 100, 101, 105, 106 , но он может возникнуть после случайной перерезки нерва, повреждения электрокаутером или ущемления нерва лигатурой.
Травма язычного нерва, которая приводит к потере чувствительности передних двух третей ипсилатерального языка, является редким осложнением. Сообщается, что повреждение этого нерва происходит в 3–6% случаев. 99, 105, 106 Тщательная идентификация и защита язычного нерва важны во избежание повреждения нерва.Хроническое воспаление железы может привести к затруднению отделения язычного нерва от железы. Следует соблюдать особую осторожность, чтобы не повредить нерв во время отделения подчелюстного ганглия. Лингвальная невралгия может возникнуть, если наложить лигатуру слишком близко к основному стволу нерва. 107
Повреждение подъязычного нерва, вызывающее ипсилатеральный паралич языка, является редким осложнением удаления подчелюстной железы. 95, 106 Этот нерв также следует тщательно идентифицировать и сохранять во время диссекции.Нерв находится в непосредственной близости от язычных вен, и, если он закрыт, он может быть поврежден во время остановки кровотечения из этих сосудов. 105 Если нерв рассечен, необходимо восстановить нерв, чтобы минимизировать атрофию денервации ипсилатерального языка.
Необычные осложнения удаления подчелюстной железы включают ксеростомию, 108, 109 вкусовое потоотделение, 110, 111 синдром токсического шока, 112 и повреждение миелоидного нерва. 113, 114 Осложнения остаточного поднижнечелюстного протока после удаления железы включают оставшиеся камни 99 и хроническое воспаление. 115
Заметный рубец может появиться после иссечения подчелюстной железы, но этого можно избежать при правильном размещении разреза, предотвращении травмы края раны во время ретракции и тщательном закрытии раны. Гипертрофическое рубцевание и образование келоидов — необычные осложнения при заживлении ран.
Поверхностные артерии и вены лица и волосистой части головы
Поверхностные артерии и вены лица и волосистой части головы: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое».
—
Прочитайте больше.
Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Шахаб Шахид MBBS
•
Рецензент:
Димитриос Митилинайос MD, PhD
Последняя редакция: 17 июня 2021 г.
Время чтения: 14 минут
Сосудистая сеть лица и кожи головы может быть сложной и утомительной темой для изучения. Крошечные сосуды, снабжающие отдельные мышцы и кожу, многочисленны.Однако изучающий анатомию может быть уверен в том, что все они происходят из крупных сосудов, которые лежат глубже в шейном отделе. Например, лицевая артерия является четвертой ветвью наружной сонной артерии головы и дает начало многочисленным поверхностным артериям лица. Чтобы изучить сосуды, лучше всего рассматривать их как сеть, все взаимосвязанную и исходящую из машинного отделения сосудистой сети, сердца.
Это дает начало аорте, которая, в свою очередь, дает нам общие, внешние и внутренние сонные артерии.Внутренняя сонная артерия не имеет ветвей вне черепа (хотя сообщалось о редких исключениях), а внешняя сонная артерия дает начало всей сосудистой сети лица и кожи головы. Удобная мнемоника:
‘ S ome A natomists L ike F reaking O ut P oor M edical S студенческий
Это дает вам ветви наружная сонная артерия снизу вверх: S верхняя щитовидная железа, A глотка, L паховая, F аксиальная, O затылочная, P остериальная ушная раковина, M подмышечная височная верхняя височная .
| Артерии | Ветви наружной сонной артерии: S верхняя щитовидная железа Восходящий глоточный L паховый Лицевая O затылочная P остериальная ушная раковина M подмышечная S верхняя височная Мнемоника: S ome A natomists Ome 9 natomists 9011 9 |
| Вены | Дренаж в внутренние, передние и наружные яремные вены: F acial S апраорбитальный S верхнехлеарный S поверхностный височный T угловой лицевой остериальная ушная раковина Мнемоника: F или S ome S студенты S tudying T ime A фильтры P sychoosis |
В этой статье будет обсуждаться артериальное кровоснабжение и венозный дренаж лица и кожи головы.
Лицевая артерия
Лицевая артерия — 4-я ветвь наружной сонной артерии, ответвляющаяся в сонном треугольнике. Это очень извилистая артерия, которая служит функциональному назначению. Это означает, что артерия может приспосабливаться к движениям головы, а также к расширению глотки, а также к глотанию и мимическим движениям щек, губ и челюстей. Он возникает над восходящей глоточной артерией и проходит по диагонали вверх из-под шилоподъязычной и двубрюшной мышц.Сосуд над поднижнечелюстной железой переходит в желобок на задней поверхности.
Отсюда он изгибается вверх над телом нижней челюсти в тесной связи с нижней частью жевательной мышцы. Затем сосуд движется вперед и вверх через щечную область, чтобы достичь угла рта, а затем проходит вверх по боковой стороне наружного носа и заканчивается угловой артерией около медиальной комиссуры глаза.
Угловая артерия
Угловая артерия по существу является конечной ветвью лицевой артерии.Лицевая артерия — это четвертая ветвь наружной сонной артерии. Ветви сосуда плотно прилегают к угловатой головке верхней квадратной мышцы губы (также известной как levator labii superioris). Угловая вена также сопровождает артерию на этом пути.
В щечной области эта артерия разносит небольшие ветви, которые переходят в анастомоз с подглазничной артерией. Затем артерия продолжает снабжать orbicularis oris и слезный мешок и в конечном итоге заканчивается анастомозом с носовой ветвью глазной артерии (четвертой ветвью наружной сонной артерии).
Нижняя губная артерия
Лицевая артерия отдает ветвь, известную как нижняя губная артерия , , которая снабжает нижнюю губу. Он ответвляется близко к углу рта и проходит вверх и кпереди под треугольной мышцей (также известной как депрессор anguli oris). Он пронзает orbicularis oris и продолжает свое извилистое путешествие под нижним краем нижней губы. Он проходит под слизистой оболочкой и вышеупомянутой мышцей.Сосуд переходит в анастомоз с подбородочной ветвью нижней альвеолярной артерии. Затем он снабжает мышцы нижней губы и слизистую оболочку.
Верхняя губная артерия
Верхняя губная артерия — ветвь лицевой артерии, которая кровоснабжает верхнюю губу, носовую перегородку и нижнюю часть носа. Этот сосуд больше и более извилистый, чем его нижний собрат. Он следует так же, как и нижняя артерия, проходя между orbicularis oris и слизистой оболочкой, и проходит над верхним краем верхней губы.Верхняя губная артерия снабжает верхнюю губу, но также снабжает нос через несколько ветвей. Он также дает перегородочную ветвь, которая может снабжать кровью переднюю часть носа до кончика носа, а также выделяет крыловую ветвь, которая снабжает крыльями носа.
Ветви верхнечелюстной артерии
Верхнечелюстная артерия (7-я ветвь наружной сонной артерии) отдает подглазничную артерию . Он также отдает глазничные ветви и передние верхние альвеолярные артерии.Глазничные ветви снабжают нижнюю прямую мышцу, нижнюю косую мышцу и слезный мешок. Передние верхние альвеолярные артерии спускаются через передний альвеолярный канал, чтобы снабжать верхний резец, клыки и слизистую оболочку гайморовой пазухи.
Буккальная артерия
Щечная артерия — это небольшая артерия головы и ветвь второй части верхнечелюстной артерии (7-я ветвь наружной сонной артерии), кровоснабжающая щечную мышцу и щеку.
Нижняя альвеолярная артерия
Нижняя альвеолярная артерия — одна из 5 основных ветвей верхнечелюстной артерии. Он снабжает зубные впадины нижней челюсти. Этот сосуд становится ветвью резца (до резцовых зубов), подбородочной ветвью, которая выходит через подбородочное отверстие, подъязычной ветвью, которая является ветвью нижнего альвеолярного отростка непосредственно перед тем, как она входит в отверстие нижней челюсти. Он снабжает подъязычно-подъязычную мышцу и проходит в подъязычной борозде.
Подбородочная артерия
Подбородочная артерия — это еще одна ветвь лицевой артерии (самая большая шейная ветвь), которая отходит непосредственно перед входом лицевой артерии в поднижнечелюстную железу.Он проходит вперед по подъязычной мышце, ниже нижней челюсти и под двубрюшной мышцей. Он снабжает окружающие мышцы. Надглазничная артерия — это ветвь офтальмологической артерии, которая снабжает кожу лба, волосистой части головы, лобной пазухи, верхнего века, диплоэ и верхних пальцев, поднимающих пальпебры. Надратрохлеарная артерия — последняя ветвь глазной артерии. Концевые ветви сосуда анастомозируют с надглазничной артерией.
Более подробную информацию о верхнечелюстной артерии см. Ниже:
Другие ветви наружной сонной артерии
Задняя ушная артерия
Задняя предсердная артерия — это 6-я ветвь наружной сонной артерии, она довольно мала.Ориентиры, от которых он берет начало, — это шилоподъязычная и двубрюшная мышцы. Обычно он появляется напротив вершины шиловидного отростка. Артерия проходит вверху глубоко в околоушную железу и проходит вместе с шиловидным отростком. Он проходит дальше между сосцевидным отростком и хрящом наружного уха. Артерия снабжает кожу головы за ухом и само ухо.
Затылочная артерия
Затылочная артерия — пятая ветвь наружной сонной артерии.Чаще всего возникает напротив лицевой артерии. Затылочная артерия проходит под задней частью двубрюшной мышцы, чтобы получить доступ к затылочной области. Этот сосуд снабжает грудинно-ключично-сосцевидные мышцы задней части черепа и другие глубокие мышцы шеи и спины.
Поверхностная височная артерия
Поверхностная височная артерия — это восьмая и последняя ветвь наружной сонной артерии и, безусловно, большая артерия головы. Он обычно используется анестезиологами (анестезиологами), которые могут легко определить его пульс в височной области, над скуловой дугой и над козелком.Поперечная лицевая артерия — это ветвь поверхностной височной артерии (конечная ветвь наружной сонной артерии). Он снабжает околоушную железу, околоушный проток и жевательную мышцу.
Средняя височная артерия возникает из поверхностной височной артерии. Он поднимается над скуловой дугой и прободит височную фасцию, дает ветви к височной мышце и анастомозирует с глубокими височными ветвями внутренней верхнечелюстной артерии. скулово-орбитальная артерия — это случайная ветвь средней височной артерии, она проходит вдоль верхней границы скуловой дуги, между двумя слоями височной фасции и может также исходить из поверхностной височной артерии.Сосуд кровоснабжает orbicularis oculi и анастомозирует со слезной и глазной ветвями глазной артерии.
Изучите поверхностные кровеносные сосуды лица с помощью следующего прибора:
Вены лица
Лицевая вена
Лицевая вена — большой сосуд на лице, он гораздо менее извилистый, чем одноименная артерия. Он лежит кзади от лицевой артерии и начинается с боковой стороны носа. Он дренирует наружную небную вену и присоединится к ретромандибулярной вене.Затем образуется общая лицевая вена. Нижняя губная вена дренирует нижнюю губу, а верхняя губная вена дренирует верхнюю губу. Глубокая лицевая вена берет начало от крыловидного венозного сплетения и имеет значительные размеры. Сообщается с передней лицевой веной.
Надглазничная вена
Надглазничная вена начинается ото лба и сообщается с лобной ветвью поверхностной височной вены. Вена проходит ниже, выше лобной мышцы и обычно соединяется с лобной веной под медиальным углом глазничной впадины, образуя угловатую вену.Надглазничная вена дренирует лоб, бровь и верхнее веко.
Надрохлеарная вена
Надрохлеарная вена также известна как лобная вена. Берет начало во лбу в венозном сплетении и соединяется с некоторыми лобными ветвями поверхностной височной вены. Все эти вены сходятся в один ствол, близко к средней линии, которая обычно параллельна вену на другой стороне. Два ствола обычно соединяются поперечной ветвью у корня носа, называемой дугой носа.Эта дуга обычно принимает небольшие ответвления носа. В редких случаях парные супратрохлеарные вены объединяются, образуя единый ствол, который дренирует две угловатые вены у корня носа.
Поверхностная височная вена
Поверхностная височная вена начинается в латеральной части черепа в венозном сплетении с надглазничной веной и лобной веной. Она сочетается со своей партнерской веной на противоположной стороне, а также с затылочной и ушной венами.В это сплетение, рядом со скуловой дугой, впадают многочисленные вены. Это образует ствол, который соединяется со средней височной веной, выходящей из височной мышцы. Затем этот ствол войдет в околоушную железу и объединится с внутренней верхнечелюстной веной и создаст заднюю лицевую вену.
Поперечная лицевая вена
Поперечная вена лица начинает свой путь сбоку от черепа в венозном сплетении, которое также дренирует надглазничную, заднюю ушную, затылочную, лобную и противоположную поперечную лицевую вену.Эта сеть также дренирует теменные и лобные ветви, которые соединяются выше скуловой дуги и в конечном итоге образуют ствол объединенных вен. Средняя височная вена выходит из-под височной мышцы и соединяется с ней. Теперь вена проходит через задний корень скуловой дуги и затем входит в вещество околоушной железы. Теперь он встретится с внутренней верхнечелюстной веной, образуя большую заднюю лицевую вену.
Известны ли вам распространенных ошибок, мешающих изучению анатомии ? Прекратите делать их и продвигайте свое обучение!
Жила угловая
Угловая вена — это небольшая вена возле глаза, образованная комбинацией лобных и надглазничных вен.Отсюда он проходит снизу вместе с корнем носа, пока не достигнет глазничной впадины. В этот момент она становится передней лицевой веной. Вена получает кровь из носовых вен, которые проходят вдоль крыльев наружного носа и соединяются с верхней глазной веной через нософронтальную вену. Таким образом, устанавливается важный анастомоз между кавернозным синусом и передней лицевой веной.
Задняя ушная вена
Задняя ушная вена начинает свой путь сбоку от головы и также сообщается с затылочной и поверхностной височной венами через венозное сплетение.Оттуда она проходит вниз кзади к уху и соединяется с задним отделом задней лицевой вены. Теперь он образует наружную яремную вену. Он также отводит некоторые вены из внешнего уха и шилососцевидную вены.
Сводка
- Артериальное кровоснабжение лица и волосистой части головы происходит непосредственно от наружной сонной артерии.
- В основном в это вовлечены три ветви наружной сонной артерии; лицевая артерия, верхнечелюстная артерия и поверхностная височная артерия.
- Всегда помните мнемонику, чтобы вспомнить ветви наружной сонной артерии.
- Внутренняя яремная вена, передняя яремная вена и внешняя яремная вена отвечают за венозный отток лица (и головы и шеи в целом).
- Основные вены лица и волосистой части головы включают лицевую вену, которая отводится во внутреннюю яремную вену, и заднюю ушную раковину, которая отводится во внешнюю яремную вену, среди прочего (см. Обзорное изображение выше).
Поверхностные артерии и вены лица и волосистой части головы: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое».
—
Прочитайте больше.
Ким Бенгочеа, Университет Реджиса, Денвер
Показать ссылки
Ссылки:
- Sinnatamby, C.и Ласт Р. (2011). Анатомия Ласта. 12-е изд. Эдинбург: Черчилль Ливингстон / Эльзевьер.
- Хансен, Дж. И Неттер, Ф. (2014). Атлас анатомии человека Неттера. 5-е изд. Филадельфия, Пенсильвания: Сандерс Эльзевьер.
- Дрейк, Р. Фогл, В. Митчелл, А. и Грей, Х. (2010). Анатомия Грея для студентов. 2-е изд. Эдинбург: Черчилль Ливингстон / Эльзевьер.
- Мэнчелл, Э. и Брок, Д. (2011). Клиническая нейроанатомия Грея: анатомическая основа клинической неврологии.1-е изд. Филадельфия: Сондерс.
© Если не указано иное, весь контент, включая иллюстрации, является исключительной собственностью Kenhub GmbH и защищен немецкими и международными законами об авторских правах. Все права защищены.
Анатомия, голова и шея, лицевые мышцы — StatPearls
Введение
Лицевые мышцы — это поперечнополосатые мышцы, которые прикрепляются к костям черепа для выполнения важных повседневных функций, включая жевание и мимику.Эти мышцы расположены медиальнее ушей, выше нижней челюсти и ниже венечного шва черепа. Дефицит этих мышц может привести к значительному нарушению повседневной функции.
Лицевые мышцы червеобразного черепа действуют синхронно. Например, во время жевания периоральные мышцы лица активируются одновременно с orbicularis oris. В зависимости от жевания (правого, левого или центрального) и пережевываемого предмета измените схему вмешательства мышц всего лица, от поверхностных мышц до глубоких.Чтобы подчеркнуть эту концепцию и взять другой пример, существует тесная фасциальная связь между височной мышцей и букцинаторной мышцей. Нижние мышечные волокна букцинатора исходят из передней части глубокого сухожилия височной мышцы. Эти две мышцы работают над улучшением своих функций, от жевания до открытия и движения челюсти до речи.
Строение и функции
Лицевые мышцы выполняют 2 основные функции тела: жевание и мимику.Жевательные мышцы включают височную, медиальную крыловидную, латеральную крыловидную и жевательную мышцы (щечная мышца — важный элемент жевания). Еще одна важная функция — выражение лица. Большинство мимических мышц способствует проявлению мимики. Эти мышцы включают orbicularis oculi, nasalis, levator labii superioris alaeque nasi, depressor labii inferioris, procerus, ушные раковины, zygomaticus major, zygomaticus minor, buccinator, occipitofrontalis, corrugator supercilii, risorius, depressor anguliis oris.Orbicularis oculi отвечают за моргание глаз или закрытие века. Носовая мышца и верхняя губа alaeque nasi работают, приподнимая боковые стороны носа или «рыча». Нижняя губа, депрессор, вдавливает нос. Мышцы procerus и corrugator supercilii прикрепляются к лобной мышце между бровями и действуют, сжимая брови вместе. Функция ушных раковин заключается в перемещении ушей кпереди и кзади от лица. Большая и малая скуловые мышцы проходят над скуловой костью и помогают улыбаться, подтягивая мышцы вверх.Мышцы ризория расположены по краям рта и также работают при улыбке. Букцинатор позволяет человеку жевать, не кусая щеки, и выпускать воздух наружу. Затылочно-лобная мышца с двумя сообщающимися животами поднимает брови на лице. Волокна депрессора anguli действуют, сдавливая стороны рта во время хмурого взгляда, а orbicularis oris — сжимая верхнюю и нижнюю губы. Мышца подбородка — это основная мышца нижней губы, которая опускает нижнюю губу.
Поверхностные мышцы лица влияют на здоровье кожи и слизистых оболочек. Мышцы лица могут влиять на отдаленные анатомические области. Например, затылочно-лобная мышца имеет анатомическую непрерывность с подъемником века и теноновой капсулой спереди и сзади с субзатылочными мышцами. С клинической точки зрения аномальное напряжение этого миофасциального континуума может негативно повлиять на положение шеи, соотношение между взглядом и положением головы.
Мышцы лица вмешиваются в речь и сильно влияют на социальные отношения через выражение лица.
Эмбриология
Черепной нерв VII иннервирует большую часть лицевых мышц, и эти мышцы, так же как и VII черепной нерв, возникают во время беременности из второй глоточной дуги. Жевательные мышцы отходят от глоточной дуги вместе с ветвью V3 тройничного нерва. Существует взаимосвязь между мышцами и иннервацией каждой развивающейся дуги.Глоточные дуги также в примитивном смысле известны как жаберные дуги. Дуги покрыты эктодермой и возникают на четвертой неделе развития. Мышцы лица развиваются из мезодермы глоточной дуги. Клетки нервного гребня ответственны за индукцию черепных нервов в каждой дуге.
Кровоснабжение и лимфатика
Основное артериальное кровоснабжение лица осуществляется через несколько ветвей. Общая сонная артерия проникает в череп и снабжает несколько лицевых ветвей.Лицевая артерия пересекает лицо примерно от боковой нижней челюсти к краю рта. Ото рта к носу лицевая артерия становится угловатой артерией. От лицевой артерии отходят нижняя и верхняя губные артерии, кровоснабжая верхнюю и нижнюю губы и рот. Верхнечелюстная артерия ответвляется от общей сонной артерии и кровоснабжает верхнечелюстную область лица. Подбородочная артерия проходит под подбородком и снабжает мышцы, расположенные ниже нижней челюсти, — ответвляется поверхностная височная артерия около уха и снабжает лобную часть лица.
Венозное кровоснабжение лица осуществляется по нескольким венам. Угловая вена образована слиянием надхлебной и надглазничной вен. Угловая вена становится лицевой веной и проходит по лицу вместе с лицевой артерией. Лицевая вена отделяется от артерии и впадает во внутреннюю яремную вену. Лицевая вена отвечает за дренаж век, носа, губ, щеки и подбородочной области.
Лицо впадает в 4 основных лимфатических узла, которые называются подподбородочными, подчелюстными, преаурикулярными и околоушными.
Нервы
Иннервация лицевых мышц осуществляется двумя основными нервами. Лицевой нерв, или VII черепной нерв, служит основным двигательным компонентом. Лицевой нерв выходит из-под околоушной железы и проходит через все лицо. Лицевой нерв иннервирует мускулы выражения, позволяя человеку соответственно двигать лицом. Тройничный нерв, или черепной нерв V, служит сенсорным компонентом лица и кожи головы. Черепной нерв V имеет 3 основные ветви, которые кровоснабжают разные области лица.Офтальмологическая ветвь, или V1, снабжает область лба и выходит из черепа выше глазниц. Верхнечелюстная ветвь, или V2, иннервирует область кости верхней челюсти ниже глазницы. Нижнечелюстная ветвь, или V3, обеспечивает иннервацию области нижней челюсти, расположенной ниже носа. Эта ветвь V3 может способствовать как сенсорной, так и моторной иннервации лица. Моторный компонент V3 иннервирует жевательные мышцы. Все три ветви тройничного нерва обеспечивают общие соматические афферентные волокна, которые способствуют сенсорной иннервации лица.Шейные спинномозговые нервы также влияют на кожные ощущения лица, но тройничный нерв является основной иннервацией.
Мышцы
Мышцы лица имеют другие характеристики по сравнению со скелетной мускулатурой, конечностями и туловищем. На лице есть мышцы с более сложным рисунком иннервации экстрафузальных волокон; в них больше процент волокон медленного типа. Эти мышцы обладают круглыми или удлиненными тельцами, подобными Руффини, структуры которых являются ресурсом для функций проприоцепции: разной морфологии, но схожей функции по сравнению со скелетными мышцами остального тела.
Физиологические варианты
Лицевая артерия может иметь физиологический вариант индивидуума. Это важно для хирургического вмешательства в поставляемую область.
Хирургические аспекты
Лицевой нерв можно восстановить хирургическим путем, если он поврежден в результате трансплантации кабеля или восстановления первичного нерва. Первичное восстановление нерва обычно обеспечивает лучший результат для восстановления и включает уменьшение натяжения вокруг анастомозов. Однако поврежденный нерв можно электрически стимулировать только в течение 72 часов после травмы, поэтому раннее начало коррекции является обязательным.
Клиническая значимость
Паралич Белла
Паралич Белла (АД) — это состояние, при котором одностороннее лицо кажется «обвисшим», в то время как другая сторона лица нормальна как по внешнему виду, так и по функциям. Это вызвано дефицитом лицевого нерва или VII черепного нерва. АД является наиболее частой острой мононевропатией и наиболее частым диагнозом, связанным с парезом лицевого нерва (т. Е. Слабостью) или параличом (т. Е. Полной моторной потерей). Комитет по клинической практике 2013 г. дал следующие (строгие) рекомендации по ведению АД [1] [2] [3] [4]:
Комитет рекомендует назначать пероральные стероиды в течение 72 часов с момента появления симптомов у пациента. пациенты 16 лет и старше.
Клиницисты НЕ должны назначать только пероральное противовирусное лечение пациентам с впервые возникшим АД.
Клиницисты должны применять средства защиты глаз для пациентов, которым трудно или неспособно закрыть веко из-за слабости или паралича.
Другие состояния
Невралгия тройничного нерва — это ощущение боли от легкого раздражителя, такого как чистка зубов, вызванного контактом между сосудом и тройничным нервом.Это чаще встречается у женщин, чем у мужчин. Другая клиническая корреляция — использование местных анестетиков для блокирования нижнего альвеолярного нерва при выполнении стоматологических процедур. Нижний альвеолярный нерв является ветвью V3 тройничного нерва и проходит вдоль нижних зубов. [5] [6]
Прочие вопросы
Пациенты с идиопатическим параличом лицевых мышц могут получить пользу от физиотерапевтического процесса, включая электростимуляцию, использование ленты, ручные манипуляции и растяжку, упражнения на проприоцепцию и специфическую когнитивную стимуляцию каждой мышцы пациентом.[7] [8] [9]
Непрерывное обучение / вопросы для повторения
Рисунок
Голова Мышцы лица и шеи, эпикраниус, Galea aponeurotica, Frontalis, височная фасция, Auricularis Superior, Auricularis Anterior, Auricularis Posterior, Occipitalis, Sternocleidomas, Sternocleidomas Platysma, Trapezius, Orbicularis Oculi, Corrugator, Procerus Nasalis, (подробнее …)
Рисунок
Вены шеи, головы и лица и их ветви; Наружная и внутренняя яремная вена. Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
- Baugh RF, Basura GJ, Ishii LE, Schwartz SR, Drumheller CM, Burkholder R, Deckard NA, Dawson C, Driscoll C, Gillespie MB, Gurgel RK, Halperin J, Khalid AN, Kumar KA, Micco A, Munsell D, Розенбаум С., Воан В. Руководство по клинической практике: паралич Белла. Otolaryngol Head Neck Surg. 2013 ноябрь; 149 (3 доп.): S1-27. [PubMed: 24189771]
- 2.
- Донг С.Х., Юнг А.Р., Юнг Дж., Юнг С.И., Бюн Дж.Й., Пак М.С., Ким С.Х., Йео С. Рецидивирующий паралич Белла. Клин Отоларингол. 2019 Май; 44 (3): 305-312.[PubMed: 30672667]
- 3.
- Овусу Дж. А., Стюарт С. М., Боахен К. Паралич лицевого нерва. Med Clin North Am. 2018 ноя; 102 (6): 1135-1143. [PubMed: 30342614]
- 4.
- O TM. Медицинское лечение острого паралича лицевого нерва. Otolaryngol Clin North Am. 2018 декабрь; 51 (6): 1051-1075. [PubMed: 30297178]
- 5.
- Мэн Ф, Пэн К., Ян Дж. П., Цзи Ф. Х, Ся Ф, Мэн XW. Ботулинический токсин-А для лечения невралгии: систематический обзор и метаанализ. J Pain Res.2018; 11: 2343-2351. [Бесплатная статья PMC: PMC61
] [PubMed: 30349359]
- 6.
- Steinberg DI. Обзор: При невралгии тройничного нерва карбамазепин, ботулинический токсин типа А или лидокаин улучшают частоту ответа по сравнению с плацебо. Ann Intern Med. 2018 16 октября; 169 (8): JC43. [PubMed: 30326087]
- 7.
- Jeon Y, Ли Х. Синдром Рамзи Ханта. J Dent Anesth Pain Med. 2018 декабрь; 18 (6): 333-337. [Бесплатная статья PMC: PMC6323042] [PubMed: 30637343]
- 8.
- Де Стефани Э, Николини Y, Беллуардо М, Ferrari PF.Врожденный паралич лицевого нерва и обработка эмоций: случай синдрома Мебиуса. Гены поведения мозга. 2019 Янв; 18 (1): e12548. [PubMed: 30604920]
- 9.
- Бреннан А., Хики М. Ботулинический токсин в женском здоровье: обновление. Maturitas. 2019 Янв; 119: 21-24. [PubMed: 30502747]
Главные артерии головы и шеи
Голова и шея получают большую часть кровоснабжения через сонные и позвоночные артерии. В этой статье мы исследуем анатомию этой артериальной системы — ее анатомическое течение, ветви и клинические корреляции.
Сонные артерии
Начнем с начала сонных артерий. Правая общая сонная артерия , , возникает из разветвления плечевого ствола брахиоцефального ствола (правая подключичная артерия — другая ветвь). Эта бифуркация возникает примерно на уровне правого грудино-ключичного сустава.
Левая общая сонная артерия разветвляется непосредственно от дуги аорты . Левая и правая общие сонные артерии поднимаются вверх по шее, латеральнее, — к трахее и пищеводу.Они не дают ветвей на шее.
На уровне верхнего края щитовидного хряща (C4), сонные артерии разделяются на внешних и внутренних сонных артерий. Это раздвоение происходит в анатомической области, известной как каротидный треугольник.
Общая сонная артерия и внутренняя сонная артерия здесь немного расширены, эта область известна как каротидный синус и важна для определения и регулирования артериального давления.
Рис. 1.0 — Происхождение кровеносных сосудов верхней конечности. Обратите внимание, как левая общая сонная и подключичная артерии отходят непосредственно от дуги аорты. [/ Caption]
Рис. 1.1 — Боковая вена шеи, показывающая происхождение и бифуркацию общей сонной артерии. [/ caption]
[старт-клиническая]
Клиническая значимость: гиперчувствительность каротидного синуса
Каротидный синус — это расширенная часть общей сонной артерии и проксимальной внутренней сонной артерии.Он содержит барорецепторов : специализированные сенсорные клетки. Барорецепторы определяют растяжение как меру кровяного давления. Языко-глоточный нерв передает эту информацию в мозг, и она используется для регулирования кровяного давления.
У некоторых людей барорецепторы гиперчувствительны к растяжению. Внешнее давление на каротидный синус может вызвать замедление сердечного ритма и снижение артериального давления. Перфузия головного мозга снижается, и возникает обморок, .Таким пациентам не рекомендуется проверять пульс на сонном треугольнике.
Снаружи от каротидного синуса находится кластер из нервных клеток , известный как тело сонной артерии. Эти клетки действуют как периферических хеморецепторов ; обнаружение содержания O2 в крови и передача этой информации в мозг для регулирования частоты дыхания.
[окончание клинической]
Наружная сонная артерия
Наружная сонная артерия кровоснабжает области головы и шеи вне черепа.Происходя из общей сонной артерии, он поднимается по шее, проходя кзади к шейке нижней челюсти и кпереди к дольке уха.
Артерия заканчивается внутри околоушной железы путем разделения на поверхностную височную артерию и верхнечелюстную артерию. Всего дает начало шести филиалов:
- Верхняя артерия щитовидной железы
- Язычная артерия
- Лицевая артерия
- Восходящая глоточная артерия
- Затылочная артерия
- Задняя ушная артерия
Лицевая, верхнечелюстная и поверхностная височные артерии являются основными примечательными ветвями.Верхнечелюстная артерия снабжает глубокие структуры лица, в то время как лицевые и поверхностные височные артерии обычно снабжают поверхностные области лица.
[старт-клиническая]
Клиническая значимость: кровоснабжение кожи головы
Задняя предсердная артерия , затылочная и поверхностная височная артерии (вместе с двумя ветвями внутренней сонной артерии, надглазничной и надрохлеарной) в совокупности обеспечивают плотное кровоснабжение кожи головы.Травмы кожи головы могут вызвать обильное кровотечение по разным причинам:
- Стенки артерий плотно и тесно связаны с подлежащей соединительной тканью волосистой части головы. Это предотвращает их сужение, чтобы ограничить кровопотерю после травмы или разрыва.
- Множество анастомозов , образованных артериями, образуют очень плотно васкуляризованную область.
- Глубокие разрывы могут включать эпикраниальный апоневроз , который усугубляется противоположным натяжением затылочных и лобных мышц.
Несмотря на возможное сильное кровотечение, важно отметить, что костный череп получает кровь из альтернативного источника ( средняя менингеальная артерия ) и поэтому не подвергнется аваскулярному некрозу.
Рис. 1.2 — Кровоснабжение поверхностных структур лица. Обратите внимание на верхнечелюстную артерию до того, как она исчезнет в крылонебно-небной ямке, снабжая глубокие структуры лица. [/ Caption]
[окончание клинической]
[старт-клиническая]
Клиническая значимость: экстрадуральная гематома
Средняя менингеальная артерия — это ветвь верхнечелюстной артерии.Он уникален тем, что снабжает некоторые внутричерепные структуры (напомним, внешняя сонная артерия и ее ветви обычно снабжают экстракраниальных структур).
Средняя менингеальная артерия снабжает череп и твердую мозговую оболочку (внешний мембранный слой, покрывающий головной мозг). Перелом черепа в самом слабом месте, , птерион , может повредить или полностью разорвать ММА. Кровь будет скапливаться между твердой мозговой оболочкой и черепом, вызывая опасное повышение внутричерепного давления.Это известно как экстрадуральная гематома .
Повышение внутричерепного давления вызывает множество симптомов: тошноту, рвоту, судороги, брадикардию и слабость конечностей. Лечится с помощью диуретиков , в незначительных случаях и сверления заусенцев, в черепе, при более сильных кровотечениях.
Рис. 1.3 — Боковой вид черепа, показывающий путь менингеальных артерий. Обратите внимание на птерион, слабое место черепа, где передняя средняя менингеальная артерия находится под угрозой повреждения.[/подпись]
[окончание клинической]
Внутренняя сонная артерия
Внутренние сонные артерии не снабжают никакие структуры шеи, входя в полость черепа через сонный канал в каменистой части височной кости . Внутренняя сонная артерия поставляет в полость черепа:
[старт-клиническая]
Клиническая значимость: Атеросклероз сонных артерий
Набухание в области разветвления общей сонной артерии, сонного синуса, вызывает турбулентный кровоток .Это увеличивает риск образования атеромы в этой области, наиболее уязвимой для внутренней сонной артерии.
Атеросклеротическое утолщение внутренней оболочки этих артерий приведет к уменьшению кровотока к головному мозгу , что приведет к появлению разнообразных неврологических симптомов; головная боль, головокружение, мышечная слабость. Если кровоток полностью перекрыт, возникает церебральная ишемия (инсульт).
При подозрении на атеросклероз сонных артерий можно использовать исследование Doppler для оценки степени утолщения.В тяжелых случаях артерию можно открыть и удалить атероматозную оболочку интимы. Эта процедура называется каротидной эндартерэктомией .
[окончание клинической]
Позвоночные артерии
Рис. 1.4. Кровоснабжение мозга через позвоночные артерии [/ caption]
позвоночных артерий — это парные сосуды, которые отходят от подключичных артерий медиальнее передней лестничной мышцы. Они поднимаются вверх по задней поверхности шеи, проходя через отверстия в поперечных отростках шейных позвонков (известных как foramen transversarium).
Позвоночные артерии входят в череп через большое затылочное отверстие и сходятся, образуя базилярную артерию, которая продолжает кровоснабжение головного мозга. Позвоночные артерии не имеют ответвлений к шее или другим экстракраниальным структурам.
Другие артерии шеи
Шея снабжается не сонными артериями, а другими артериями. Правая и левая подключичные артерии дают начало тироцервикальному стволу . Из этого ствола возникает несколько сосудов, которые продолжают питать шею.
- Первая ветвь тироцервикального ствола — нижняя щитовидная артерия. Она снабжает щитовидную железу
- Восходящая шейная артерия выходит из нижней щитовидной артерии, поскольку она поворачивается кнутри в шее. Этот сосуд снабжает задних превертебральных мышц .
- Поперечная шейная артерия является следующей ветвью от тироцервикального ствола. Он пересекает основание сонного треугольника и снабжает трапециевидные и ромбовидные мышцы.
- Наконец, возникает надлопаточная артерия . Он снабжает заднюю часть плеча.
Рис. 1.5 — Вид шеи сбоку, демонстрирующий тироцервикальный ствол [/ caption]
Невралгия тройничного нерва | Johns Hopkins Medicine
Что такое невралгия тройничного нерва?
Невралгия тройничного нерва — это состояние, характеризующееся болью, исходящей от тройничного нерва, которая начинается в верхней части уха и разделяется на три части по направлению к глазу, щеке и челюсти.У нас есть два тройничных нерва на каждой стороне лица, но боль при невралгии тройничного нерва чаще всего поражает только одну сторону.
Боль при невралгии тройничного нерва не похожа на лицевую боль, вызванную другими проблемами. Он часто описывается как колющий, стреляющий или электрический по ощущениям и настолько серьезный, что пострадавший не может есть или пить. Боль проходит по лицу за считанные секунды, но по мере прогрессирования состояния боль может длиться минуты и даже дольше.
Невралгия тройничного нерва иногда называют тик дулуре, что означает «болезненный тик».«
Причины невралгии тройничного нерва
Невралгия тройничного нерва обычно возникает спонтанно, но иногда связана с травмой лица или стоматологическими процедурами.
Состояние может быть вызвано давлением кровеносного сосуда на тройничный нерв, также известным как сдавление сосудов. Со временем пульсация артерии, соприкасающейся с нервом, может привести к истиранию изоляции, которая называется миелином, в результате чего нерв становится незащищенным и очень чувствительным.
Возникающие в результате симптомы могут быть похожи на симптомы, вызванные проблемами с зубами, и иногда люди с невыявленной невралгией тройничного нерва исследуют несколько стоматологических процедур, чтобы контролировать боль.
Рассеянный склероз или опухоль, хотя и встречаются редко, также могут вызывать невралгию тройничного нерва. Исследователи изучают, может ли постгерпетическая невралгия (вызванная опоясывающим лишаем) быть связана с этим состоянием.
Симптомы невралгии тройничного нерва
Невралгия тройничного нерва чаще встречается у женщин, чем у мужчин, чаще встречается у пожилых людей (обычно от 50 лет и старше) и чаще возникает справа, чем слева. Обычно это не происходит по семейным делам.
Симптомы невралгии тройничного нерва могут включать:
- Эпизоды острой, сильной колющей боли в щеке или челюсти, которая может ощущаться как поражение электрическим током.Эпизоды боли могут быть вызваны любым прикосновением к лицу или зубам, включая бритье, нанесение макияжа, чистку зубов, прикосновение языка к зубу или губе, еду, питье или разговор — или даже легкий ветерок или удары воды по лицу.
- Периоды облегчения между эпизодами.
- Тревога от мысли о возвращении боли.
Боль при невралгии тройничного нерва
Тройничный нерв разделяется на три ветви: глазную, верхнечелюстную и нижнечелюстную.Каждая ветвь обеспечивает ощущение различных участков лица. В зависимости от того, какая ветвь и какая часть нерва раздражена, боль при невралгии тройничного нерва может ощущаться в любом месте лица. Чаще всего это ощущается в нижней части лица. Интенсивность боли исключительна: некоторые люди сообщают, что она более сильная, чем при сердечном приступе, отхождении камня в почках или даже при родах.
Обострение невралгии тройничного нерва может начаться с покалывания или онемения лица.Боль возникает прерывистыми приступами, которые длятся от нескольких секунд до двух минут, становятся все более частыми, пока боль не станет почти постоянной.
Обострения могут продолжаться в течение нескольких недель или месяцев, после чего наступает безболезненный период, который может длиться год и более. Хотя может казаться, что боль при невралгии тройничного нерва проходит, она всегда возвращается, часто с большей интенсивностью.
В некоторых случаях вместо острой колющей боли невралгия тройничного нерва проявляется в виде постоянной тупой боли.Этот и другие варианты симптомов иногда называют «атипичной невралгией тройничного нерва».
Диагноз невралгии тройничного нерва
Диагностика невралгии тройничного нерва включает физический осмотр и подробный анамнез, чтобы исключить другие причины лицевой боли. Ваш лечащий врач (обычно ваш лечащий врач или невролог) спросит о частоте и интенсивности боли, о том, что, кажется, вызывает ее и от чего становится лучше или хуже. Поскольку не существует единого теста на невралгию тройничного нерва, определение характера боли является ключом к постановке диагноза.
Ваш врач может также порекомендовать визуализацию или лабораторные тесты, такие как компьютерная томография или МРТ с высоким разрешением тройничного нерва и прилегающих областей. Эти тесты могут помочь определить, вызвана ли боль опухолью или аномалией кровеносных сосудов или недиагностированным рассеянным склерозом. Некоторые передовые методы МРТ могут помочь врачу увидеть, где кровеносный сосуд прижимается к ветви тройничного нерва.
Лечение невралгии тройничного нерва
Наиболее распространенные безрецептурные и рецептурные обезболивающие не работают для людей с невралгией тройничного нерва, но многие современные методы лечения могут уменьшить или устранить боль.Врач может порекомендовать один или несколько из следующих подходов:
Лекарства от невралгии тройничного нерва
Многие люди, страдающие невралгией тройничного нерва, успешно справляются с этим заболеванием в течение многих лет с помощью лекарств. В медикаментозной терапии невралгии тройничного нерва используются те же лекарства, которые прописывают для контроля припадков, в том числе карбамазепин, габапентин и аналогичные препараты. При приеме некоторых лекарств могут потребоваться регулярные анализы крови для проверки количества лейкоцитов, тромбоцитов, уровня натрия и функции печени.
Ваш невролог или терапевт может помочь вам выбрать лучшее лекарство и наиболее подходящую дозировку. Большинство пациентов начинают с низких доз, постепенно увеличивая дозу под клиническим наблюдением, пока не достигнут наилучшего обезболивания с наименьшим количеством побочных эффектов.
Блокада тройничного нерва
Нервная блокада — это инъекции (стероидного или другого препарата) в различные части нерва для уменьшения боли. Они могут временно облегчить боль людям с невралгией тройничного нерва.Для достижения желаемого облегчения обычно необходимы многократные инъекции, и эффект может иметь разную продолжительность для разных людей.
Хирургия невралгии тройничного нерва
Если лекарство больше не контролирует боль при невралгии тройничного нерва, несмотря на повышенную дозировку, или если побочные эффекты невыносимы, следует рассмотреть несколько хирургических процедур. Это помогает узнать об этих вариантах до того, как вам срочно понадобится помощь, чтобы у вас и вашего врача было время их оценить.Ваше общее состояние здоровья, возраст, уровень боли и доступность процедуры будут влиять на это решение. Большинство людей с невралгией тройничного нерва являются кандидатами на любой из вариантов хирургического лечения — ваш врач может помочь вам решить, какие из них и в каком порядке вам следует их рассматривать.
Операция по поводу невралгии тройничного нерва является деликатной и точной, поскольку пораженная область очень мала. Ищите опытных нейрохирургов, которые видят и лечат большое количество людей с невралгией тройничного нерва.
Ризотомия
Существует несколько видов ризотомии при невралгии тройничного нерва. Все они проводятся в амбулаторных условиях под общим наркозом в операционной. Хирург вводит длинную иглу через щеку на пораженной стороне лица и с помощью электрического тока (тепла) или химического вещества (глицерин или глицерин) ослабляет болевые волокна тройничного нерва. Для тех, кто впервые подвергается ризотомии при невралгии тройничного нерва, обычно рекомендуется химический подход.Те, у кого процедура повторяется, часто получают пользу как от химической, так и от термической обработки за один сеанс.
Процедура длится около 30 минут, и большинство пациентов уходят домой через несколько часов, практически не испытывая боли. Из трех хирургических вариантов ризотомия обеспечивает наиболее быстрое облегчение боли при невралгии тройничного нерва. Вы можете почувствовать припухлость или синяк на щеке. Ваш врач назначит обезболивающие и, при необходимости, даст вам план постепенного прекращения приема лекарств.
Ризотомия обеспечивает облегчение боли примерно у 80% пациентов с невралгией тройничного нерва, но это временное решение, которое обычно длится от одного до трех лет, пока нерв не отрастет.
Ризотомия — это рекомендованное хирургическое лечение для пациентов с невралгией тройничного нерва в результате рассеянного склероза (РС). Это минимально инвазивный метод, который можно безопасно повторить, поскольку боль с большей вероятностью вернется из-за прогрессирования рассеянного склероза.
Хирургия микрососудистой декомпрессии (МВД)
Операция по микрососудистой декомпрессии (МВД) считается наиболее длительным методом лечения невралгии тройничного нерва, вызванной сдавлением кровеносных сосудов, и помогает примерно 80% людей с этим диагнозом.Он подходит для людей с хорошим здоровьем, которые могут переносить хирургическое вмешательство и общую анестезию, и чей образ жизни может выдержать период восстановления от четырех до шести недель.
Цель операции МВД — отделить кровеносный сосуд от тройничного нерва, поместив между ними тефлоновую подушку. Хирург делает разрез за ухом и удаляет небольшой кусок черепа, чтобы получить доступ к тройничному нерву и окружающим кровеносным сосудам. Затем хирург накладывает подушку вокруг кровеносного сосуда, чтобы он больше не давил на нерв и не трогал его.Операция занимает от двух до трех часов, и пациенты могут провести до пары дней в больнице для выздоровления и наблюдения. Обезболивание с помощью МВД происходит быстро, но не сразу.
Риски этой операции включают утечку спинномозговой жидкости, потерю слуха (если поражен слуховой нерв) и онемение лица, которое в некоторых случаях может сохраняться. В редких случаях возможно кровотечение, инфекция, судороги и паралич.
У некоторых людей, перенесших операцию MVD, боль при невралгии тройничного нерва может вернуться, возможно, из-за возобновления роста кровеносных сосудов.Если это произойдет, ваш врач поможет вам выбрать другие варианты. Процедура МВД повторяется редко.
Стереотаксическая радиохирургия
Стереотаксическая радиохирургия, иногда известная как лечение кибер-ножом или гамма-ножом, — еще одна амбулаторная процедура, которую можно использовать для лечения невралгии тройничного нерва. Он включает в себя очень концентрированный и точный пучок излучения, который направляется на тройничный нерв для облегчения боли. Хирурги используют МРТ и компьютерную томографию, чтобы получить подробное изображение головы и определить местонахождение тройничного нерва.Затем они вместе с онкологами-радиологами и физиками проводят лучевую терапию, которая занимает около 45 минут.
Эта процедура безболезненна и проводится без анестезии. Около 70% пациентов испытывают значительное облегчение боли в течение нескольких недель после стереотаксической радиохирургии по поводу невралгии тройничного нерва. Облегчение может длиться несколько лет, но в некоторых случаях нерв может восстановиться после облучения и возобновить передачу боли.
Побочные эффекты минимальны и могут включать усталость и онемение лица, поэтому время восстановления короткое.Поскольку эта процедура включает в себя облучение головным мозгом высокими дозами, рекомендуется, чтобы пациенты получали ее не более двух раз в качестве лечения невралгии тройничного нерва.
Клинические испытания
Пациенты, которые попробовали лекарства и варианты хирургического вмешательства и продолжают испытывать изнуряющую боль, могут иметь право на участие в клинических испытаниях для лечения невралгии тройничного нерва. Эти исследования обычно исследуют новые лекарства, которые могут обеспечить желаемое обезболивание.
Поговорите со своим нейрохирургом, если вы заинтересованы в участии в клиническом исследовании невралгии тройничного нерва.
Иглоукалывание и другие методы интегративной медицины
Иглоукалывание включает введение тонких игл вдоль «триггерных точек» для облегчения боли. Некоторые люди с невралгией тройничного нерва сообщают, что иглоукалывание помогает снизить интенсивность и / или частоту обострений.
Медитация, оздоровительные клиники и программы изменения образа жизни также являются вариантами для тех, кто ищет более естественное лечение невралгии тройничного нерва или дополнительное лечение после операции.
Уход за любимым человеком с невралгией тройничного нерва
Боль при невралгии тройничного нерва и вызываемое ею беспокойство, хотя и не смертельное, могут подорвать качество жизни не только страдающего человека, но и окружающих его людей. Понимание серьезности боли, которую испытывает человек, и его приспособление — это первые шаги к уходу за близким человеком с невралгией тройничного нерва. Другие шаги могут включать:
- Помогать близкому человеку принимать лекарства и рассказывать об успехе лечения.
- Поощрение посещения врача и изучение других вариантов лечения, когда лекарства перестают работать.
- Помогает найти и согласовать встречи с врачами, которые могут предложить обследование и дополнительное мнение.
Очень важно работать в тесном сотрудничестве с опытными и отзывчивыми поставщиками медицинских услуг, которые могут помочь найти лучший терапевтический подход для каждого человека.
Пятна от портвейна и другие виды
Родинки — это цветные пятна на коже, которые либо присутствуют при рождении, либо появляются вскоре после рождения.Родинки могут быть разных цветов, включая коричневый, коричневый, черный, бледно-голубой, розовый, белый, красный или фиолетовый. Некоторые родинки — это всего лишь окраска поверхности кожи; другие возвышаются над поверхностью кожи или проникают в ткани под кожей.
Что вызывает родинки?
Причина появления большинства родинок неизвестна. Большинство из них не передаются по наследству. Существует множество народных сказок и мифов о причинах появления родинок, но ни одна из этих историй не объясняет истинные причины появления родинок.
Нужно ли лечить родинки?
Большинство родинок не нуждаются в лечении. Обычно они остаются стабильными по мере взросления ребенка. Однако некоторые области, которые могут напоминать опухоли кровеносных сосудов, называемые гемангиомами, могут нуждаться в лечении из-за их местоположения. Например, приподнятая гемангиома возле глаза ребенка может мешать зрению. В редких случаях родинки связаны с другими состояниями, такими как новообразования в печени, легких, желудке или кишечнике.
Типы родинок
Есть две основные категории родинок — сосудистые (связанные с кровеносными сосудами) родинки и пигментные родинки.Сосудистые родинки часто представляют собой отметины на коже розового, пурпурного или красного цвета, которые появляются до или вскоре после рождения. Пигментные родинки — это отметины на коже, которые присутствуют при рождении. Знаки могут иметь цвет от коричневого или черного до голубоватого или серо-голубого.
Узнайте больше о пигментных родинках.
Гемангиомы и ваша кожа
Гемангиома — это распространенный тип сосудистой опухоли, которая может возникнуть в раннем возрасте и напоминает родимое пятно. Обычно это безболезненно и безвредно, и его причина неизвестна.Цвет родинки возникает из-за обширного развития кровеносных сосудов на этом участке.
Типы гемангиом и родимых пятен включают:
- Гемангиомы клубники (также называемые клубничным пятном, сосудистым невусом, капиллярной гемангиомой, простой гемангиомой) могут появляться на любом участке тела, но чаще всего встречаются на лице, волосистой части головы, спине и т. Д. или грудь. Они состоят из мелких, плотно упакованных кровеносных сосудов. Они могут отсутствовать при рождении и развиваться в течение первых нескольких недель после этого.Обычно они быстро растут, сохраняют фиксированный размер, а затем ослабевают. В большинстве случаев гемангиомы клубники исчезают к 10 годам. На месте гемангиомы может остаться небольшое изменение цвета или морщинистость кожи.
- Кавернозные гемангиомы (также называемые кавернозными ангиомами или каверномами) похожи на гемангиомы клубники, но расположены более глубоко. Они могут выглядеть как красно-синяя губчатая масса ткани, наполненная кровью. Некоторые из этих поражений могут исчезнуть сами по себе — обычно, когда ребенок приближается к школьному возрасту.
- Винные пятна — это плоские родимые пятна от пурпурного до красного цвета, образованные расширенными кровеносными капиллярами. Эти родинки чаще всего встречаются на лице и могут различаться по размеру. Пятна от портвейна часто остаются стойкими (если не лечить).
- Пятна лосося (также называемые укусами аистов) — очень распространенные родимые пятна, которые появляются у новорожденных. Эти отметины представляют собой небольшие кровеносные сосуды (капилляры), которые видны сквозь кожу. Чаще всего они встречаются на лбу, веках, верхней губе, между бровями и на задней части шеи.Часто эти отметины исчезают по мере роста младенца.
Каковы признаки красных родинок?
Признаки красных родинок включают:
- Отметки на коже, которые появляются до или вскоре после рождения
- Отметки на коже, напоминающие кровеносные сосуды
Как диагностируются красные родинки?
В большинстве случаев медицинский работник может диагностировать красную родинку по внешнему виду кожи. Более глубокие родинки можно подтвердить с помощью таких тестов, как МРТ, УЗИ, КТ или биопсия.
Как лечить гемангиомы и красные родинки?
Многие капиллярные родинки, такие как пятна лосося и клубничные гемангиомы, являются временными и не требуют лечения. При необратимых поражениях может помочь скрывающая косметика. Местный тимолол, препарат бета-адреноблокатора, можно безопасно использовать при растущих гемангиомах. Пероральные кортикостероиды могут уменьшить размер гемангиомы, которая быстро растет и препятствует зрению или жизненно важным структурам.
Новым и очень многообещающим средством лечения серьезных гемангиом является пропраналол, лекарство, обычно используемое для лечения высокого кровяного давления.
Пятна от портвейна на лице можно вылечить в молодом возрасте с помощью импульсного лазера на красителе для достижения наилучших результатов.
Другие методы лечения красных родинок могут включать:
- Криотерапию (замораживание)
- Лазерная хирургия
- Хирургическое удаление
В некоторых случаях родинки не лечат, пока ребенок не достигнет школьного возраста. Однако гемангиомы лечат раньше, если они нарушают жизненно важные функции, такие как зрение или дыхание, или вызывают у ребенка застенчивость.
Можно ли предотвратить гемангиомы и красные родинки?
В настоящее время не существует известного способа предотвратить появление гемангиом или красных родинок.
Тромбоз кавернозного синуса — NHS
Тромбоз кавернозного синуса — сгусток крови в кавернозных синусах. Это может быть опасно для жизни.
Кавернозные синусы — это полые пространства, расположенные под головным мозгом за каждой глазницей. Главный кровеносный сосуд, называемый яремной веной, переносит кровь через кавернозные синусы от мозга.
Сгусток крови может образоваться, когда инфекция лица или черепа распространяется на кавернозные синусы. Сгусток крови развивается, чтобы предотвратить дальнейшее распространение инфекции, но он может ограничить кровоток из мозга, что может повредить мозг, глаза и нервы, проходящие между ними. Иногда тромбы могут образовываться без инфекции.
Подробнее о причинах тромбоза кавернозного синуса.
Симптомы тромбоза кавернозного синуса включают:
- острая и сильная головная боль, особенно вокруг глаз
- опухоль и выпуклость глаза (глаз) и окружающих тканей
- боль в глазах, часто очень сильная
- двойное зрение
Подробнее о симптомах тромбоза кавернозного синуса.
Когда обращаться к вашему GP
Обратитесь к терапевту, если вы испытываете стойкую и сильную головную боль, которой не было раньше, или если у вас появляется боль в глазах или отек одного или обоих глаз.
Хотя маловероятно, что это результат тромбоза кавернозного синуса, стойкую головную боль обычно необходимо исследовать.
После обследования вас могут направить на обследование, включая компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и анализы крови.
Лечение тромбоза кавернозного синуса
Тромбоз кавернозного синуса требует лечения в стационаре.
В большинстве случаев вы будете лечиться в отделении интенсивной терапии, так что за вами можно будет внимательно наблюдать.
Антибиотики
Антибиотики являются основным средством лечения тромбоза кавернозного синуса. Лечение будет начато как можно скорее, даже до того, как тесты подтвердят, что причиной является бактериальная инфекция.
Если позже тесты покажут, что бактериальная инфекция не вызвала состояние, лечение антибиотиками может быть прекращено.
Большинству людей потребуются антибиотики в течение нескольких недель, чтобы полностью вывести инфекцию из организма. Антибиотики будут вводиться через внутривенную капельницу, непосредственно подключенную к одной из ваших вен.
Некоторые люди могут испытывать побочные эффекты при приеме антибиотиков. Обычно они легкие и могут включать диарею, тошноту и кожную сыпь.
Антикоагулянты
Вам также могут дать лекарство, называемое гепарином, чтобы помочь растворить сгусток и предотвратить дальнейшее образование сгустков.Гепарин является антикоагулянтом, что означает, что он делает кровь менее липкой.
Некоторым людям также необходимо принимать таблетки антикоагулянта в течение нескольких месяцев или дольше после выписки из больницы.
Кортикостероиды
Некоторым людям также назначают стероидные препараты (кортикостероиды). Кортикостероиды могут уменьшить воспаление и отек в теле.
Дренаж хирургический
Если симптомы тромбоза кавернозного синуса были вызваны инфекцией, распространяющейся из фурункула или синусита, может потребоваться слить гной с этого места.Это можно сделать с помощью иглы или во время операции.
Как долго длится лечение?
Обычно требуется несколько недель лечения антибиотиками, чтобы инфекция исчезла. Однако полное выздоровление может занять много времени, и может пройти несколько месяцев, прежде чем вы выздоровеете достаточно, чтобы выписаться из больницы.
Осложнения тромбоза кавернозного синуса
Тромбоз кавернозного синуса — очень серьезное заболевание.Даже при своевременном лечении может умереть до 1 из 3 человек с этим заболеванием.
У некоторых выживших людей из-за повреждения мозга разовьются долгосрочные проблемы со здоровьем, такие как постоянные головные боли и припадки или некоторая потеря зрения.
Подробнее об осложнениях тромбоза кавернозного синуса.
Кто пострадал?
Трудно сказать точно, сколько людей страдает тромбозом кавернозного синуса, но считается, что это случается очень редко.
Заболевание поражает людей всех возрастов и чаще встречается у женщин, чем у мужчин. Это может быть связано с тем, что беременность и прием оральных контрацептивов могут сделать женщину более уязвимой для образования тромбов.
Последняя проверка страницы: 26 апреля 2018 г.


 Помните, что при куперозе капилляры находятся в состоянии стресса ( в коже присутствует воспалительный процесс) и любое охлаждение ( зимой в мороз) или перегрев ( бани, сауны) , или их резкие перепады будут приводить к усугублению процесса: сухости кожи, появлению новых сосудистых звёздочек, присоединению чувствительности и покраснения кожи.
Помните, что при куперозе капилляры находятся в состоянии стресса ( в коже присутствует воспалительный процесс) и любое охлаждение ( зимой в мороз) или перегрев ( бани, сауны) , или их резкие перепады будут приводить к усугублению процесса: сухости кожи, появлению новых сосудистых звёздочек, присоединению чувствительности и покраснения кожи.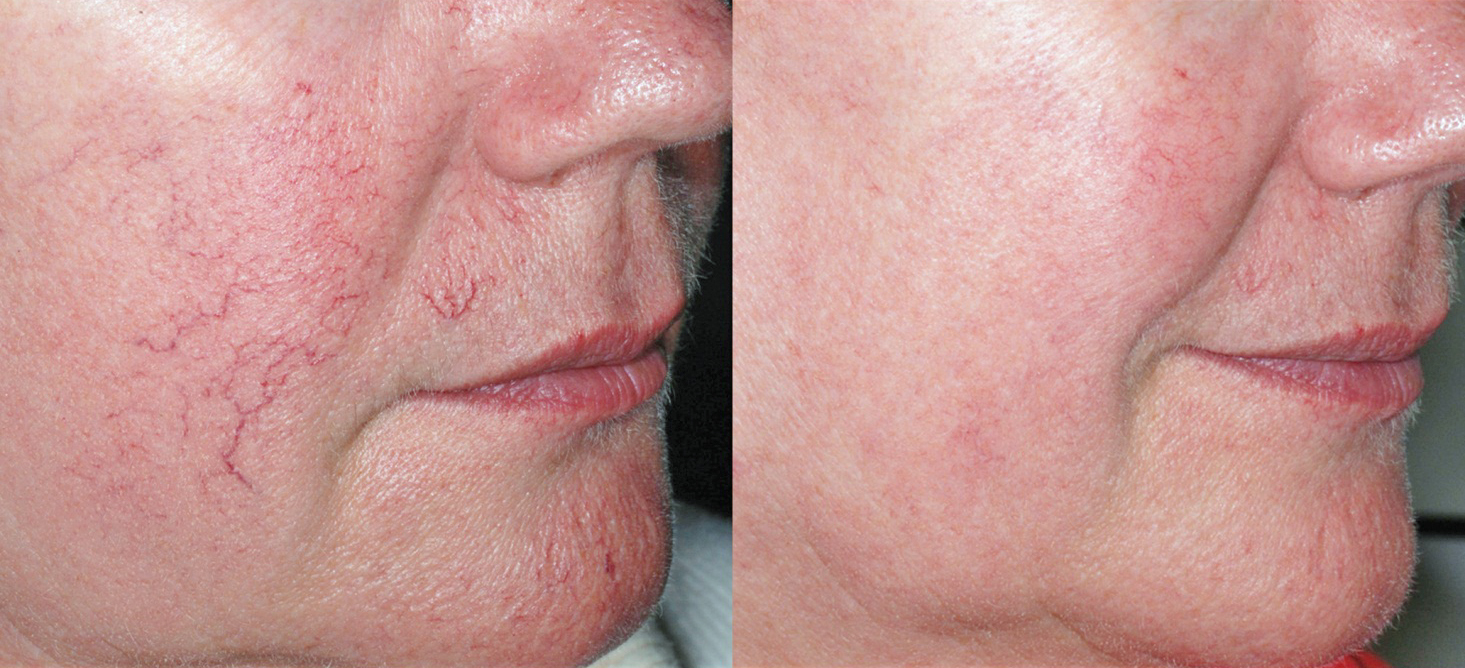 Специалисты клиники постоянно проходят обучение по космецевтике, так как напрямую в интересах врача и пациента иметь положительный эффект. Клиника зарекомендовала себя высоким качеством предлагаемой продукции.
Специалисты клиники постоянно проходят обучение по космецевтике, так как напрямую в интересах врача и пациента иметь положительный эффект. Клиника зарекомендовала себя высоким качеством предлагаемой продукции.
 Примечательно, что сосудистая сетка на лице появляется на носу, щеках и подбородке – тех областях, которые чаще всего подвергаются воздействию окружающих факторов.
Примечательно, что сосудистая сетка на лице появляется на носу, щеках и подбородке – тех областях, которые чаще всего подвергаются воздействию окружающих факторов.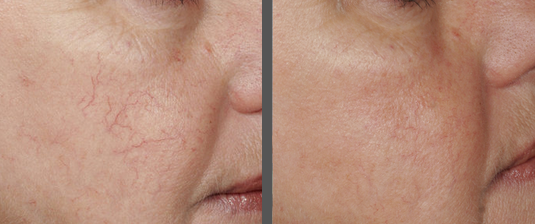 Обычно купероз появляется либо на фоне слишком длительного употребления противозачаточных гормональных средств, либо при их резкой отмене. Врачи не исключают, что сосудистая сетка на лице может возникнуть и при гормональном дисбалансе, вне зависимости от употребления специфических средств.
Обычно купероз появляется либо на фоне слишком длительного употребления противозачаточных гормональных средств, либо при их резкой отмене. Врачи не исключают, что сосудистая сетка на лице может возникнуть и при гормональном дисбалансе, вне зависимости от употребления специфических средств. Кстати, рассматриваемый косметический дефект не «обойдет стороной» и тех людей, которые слишком часто посещают баню и/или сауну, любят париться при очень высоких температурах.
Кстати, рассматриваемый косметический дефект не «обойдет стороной» и тех людей, которые слишком часто посещают баню и/или сауну, любят париться при очень высоких температурах.
 Такое может быть с работниками заводов, которые работают в холодном цеху. После смены они возвращаются к обычному температурному режиму, из-за чего и создается перепад.
Такое может быть с работниками заводов, которые работают в холодном цеху. После смены они возвращаются к обычному температурному режиму, из-за чего и создается перепад.
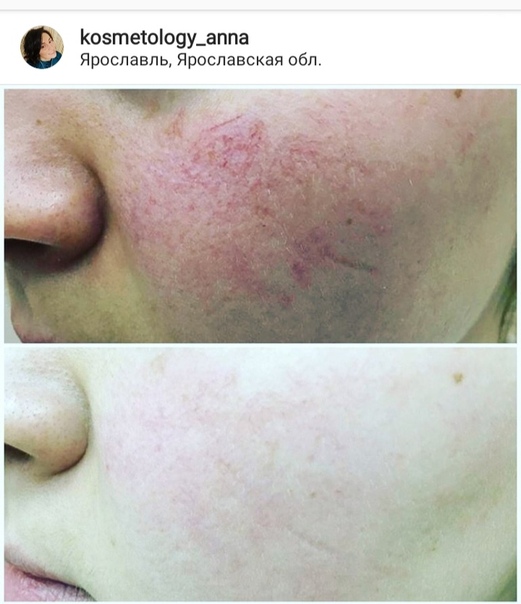 Далее идет подбор процедуры. Ознакомившись с результатами обследования, врач назначает процедуру, к которой у человека нет противопоказаний. Чаще всего терапия делается в несколько сеансов.
Далее идет подбор процедуры. Ознакомившись с результатами обследования, врач назначает процедуру, к которой у человека нет противопоказаний. Чаще всего терапия делается в несколько сеансов.