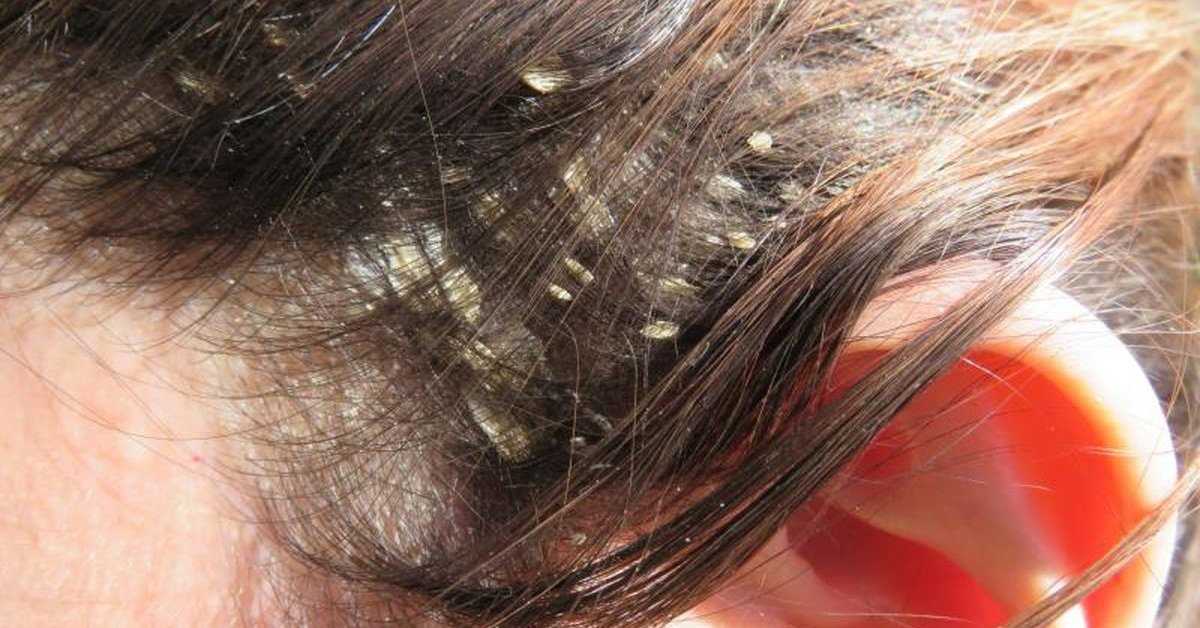
Шелушится за ухом: Шелушение кожи в ушах
ᐈ Почему за ушами могут появляться шишки? Возможные причины
Чаще всего узелки и даже шишки, которые формируются за ушами, являются безвредными. Появление таких новообразований может сигнализировать о необходимости проведения медикаментозного лечения. Но, стоит заметить, что такие симптомы редко говорят о наличии опасной болезни.
Причины формирования шишек за ушами
Существует целый ряд проблем со здоровьем, которые могут послужить причиной формирования узлов и шишек за ушами. Наиболее вероятно, что такая проблема может появиться при следующих заболеваниях:
- мастоидит;
- средний отит;
- инфекция;
- абсцесс;
- лимфаденопатия;
- акне;
- жировая киста.
При обнаружении каких-либо подозрительных новообразований, например, шарика за ухом следует незамедлительно обратиться к врачу. Специалисты нашей клиники готовы провести обследование, определить причины развития недуга и назначить необходимое лечение.
Мастоидит
При развитии ушной инфекции, в отсутствии должного лечения, нередко возникают осложнения. Мастоидит – достаточно серьезная ушная инфекция, развивающаяся в сосцевидном отростке, костном выступе за органом слуха. Такое инфекционное заболевание может привести к появлению наполненной гноем кисты. Пациент обычно ощущает такие образования, как маленькие шишки за ухомили практически незаметные комки.
Средний отит
Средний отит – еще одна из разновидностей ушной инфекции, которая может иметь как вирусное, так и бактериальное происхождение. Для такого заболевания характерно появление шишки за ухом,которая достаточно болезненна и может вызвать отек. Такая болезнь приводит к заметной даже невооруженному глазу опухоли.
Лечение таких патологий предполагает применение сильнодействующих антибиотиков, которые способны не только облегчить проявление симптомов, но и побороть инфекцию. Правильное лечение может быть назначено лишь опытным врачом, который проведет полноценное обследование для подтверждения диагноза.
Инфекционные заболевания
Если за ухом появилась шишка, то вполне возможно, что причина такой патологии кроется в осложнении вирусной инфекции. Отек в области лица и шеи может быть вызван целым рядом заболеваний:
- мононуклеоз;
- ангина;
- корь;
- ветряная оспа.
Лечение перечисленных болезней должно производиться под пристальным наблюдением врачей.
Лимфаденопатия
Лимфаденопатия – вторичная инфекция горла или уха, начинающая свое развитие из лимфатических узлов. Эти органоподобные структуры представляют собой небольшие образования, расположенные по всему человеческому телу, включая таз, подмышки, шею и уши.
При развитии инфекционных заболеваний лимфатические узлы будут воспаляться, что является реакцией иммунной системы на возбудители заболевания. Расположенные за ушами шишки будут постепенно увеличиваться в размере. Поэтому при подозрении на лимфаденопатию необходимо незамедлительно обратиться к квалифицированным специалистам.
Абсцесс
При заражении тканей и клеток в воспаленной области может развиться абсцесс. Такой процесс является естественной реакцией человеческого организма на инфекцию и представляет собой попытку убить болезнетворные вирусы и бактерии. Накапливаемые в области заражения лимфоциты постепенно отмирают и превращаются в гной. Абсцесс обычно является достаточно теплым на ощупь и весьма болезненным.
Акне
Болезнь акне возникает в результате засорения волосяных фолликул и встречается преимущественно у подростков. После скопления жира и мертвых кожных клеток в порах могут сформироваться прыщи или узелки. В некоторых случаях новообразования могут иметь достаточно внушительный размер, твердую структуру и достаточно сильную болезненность.
В нашей клинике вы можете записаться на консультацию к опытному врачу, который проведет осмотр, подскажет, что делать, если за ухом шишка, и при необходимости назначит дополнительные обследования.
Здравствуйте! У меня с сентября 2016 года начались заболевания ушей.
 …
…
Вопрос
Александр
Здравствуйте!
У меня с сентября 2016 года начались заболевания ушей.
Появились периодические боли в ушах и неприятные ощущения.
Я пошел к врачу и он назначил мне таблетки «Лоратадин», «Левомиколь» на турунде в каждое ухо, «Амоксицилин» — 7 дней.
Состояние нормализовалось, но через 3 месяца появилась серная пробка слева, а также зуд и шелушение в ушах.
Я пошел к другому врачу и он поставил диагноз «хронический двухсторонний наружный отит». Врач назначил мазь «Тридерм» 2 раза в день 21 день,
капли «Анауран» 3 капли по 3 раза в день 10 дней. Также врач сказал не мочить уши водой (я перед мытьем головы закладываю в уши ватку, смоченную
вазилиновым маслом).
Через два месяца снова появились серные пробки уже в обоих ушах. Врач назначил «дифлюкан» 100 мг — 7 дней, «ломилан» — 30 дней, «тридерм» — 21 день
(мазать 21 день, затем две недели перерыв и еще 21 мазать), капли «Кандибиотик» по 3 капли 3 раза в день 7 дней.
После лечения все нормализовалось но через 8-9 месяцев снова началось шелушение и зуд в ушах. Я мазал «Тридермом» по схеме 21 день мазать, две недели
Я мазал «Тридермом» по схеме 21 день мазать, две недели
перерыв, 14 дней мазать. Это был конец 2017 года. Затем все нормализовалось.
В конце 2018 года под новый год у меня образовалась серная пробка слева. Врач удалил пробку 3 января и назначил «кандибиотик» 3 капли 3-4 раза в день 10 дней.
Далее 6 сентября 2019 года снова появились серные пробки. Врач удалил пробки и назначил капли «Анауран» 3 капли 3 раза в день 7 дней.
В сентябре 2020 года снова началось зуд и шелушение в ушах. Поставили диагноз «Острый левосторонний наружный отит».
(Ухудшение состояния ушей было связано с переходом на новую работу. Я работаю сборщиком корпусов металлических судов с июля 2020 года. Работа очень грязная и шумная. Я использовал беруши, которыми скорее всего натёр кожу, и возможно занёс инфекцию)
Врач назначил капли «Кандибиотик» (14 суток) или «Анауран» (7 суток). Также я сделал анализ — взятие биоматериала на микрофлору из ушей. У меня обнаружили стафилококк в ушах в количестве 10 в 8 степени КОЕ/мл.
После применения капель состояние улучшилось, но в середине ноября снова появился зуд и шелушение в ушах, а также гнойные выделения и боль в левом ухе.
Я снова пошел к врачу, было воспаление в одном ухе.
Также врач отметил умеренную гипермию и отек кожи ушей. Врач назначил уколы антибиотиком «Цефазолин» внутримышечно 2 раза в день 5 дней.
Также таблетки Аллервей 7 дней, крем Акридерм 21 день, капли «Нормакс» 3-4 капли 3 раза в день 10 дней.
После крема Акридерм я сделал перерыв 14 дней, затем мазал уши мазью «Супироцин Б» 10 дней.
Я вылечил на тот момент наружный отит.
В феврале 2021 года снова начался зуд в ушах. Врач назначил Тридерм курсом 21 день мазать, две недели перерыв, 21 день мазать. Врач сказал я могу сам мазать Тридермом курсами, когда начинается зуд. Также обязательно не мочить уши.
Затем снова появился зуд и я мазал уши Тридермом май, июнь. Затем снова сентябрь, октябрь. Тридерм помогает, но через некоторое время опять начинается зуд и небольшое шелушение кожи ушей. Врач говорит что вылечить окончательно можно только используя мазь, и не мочить уши.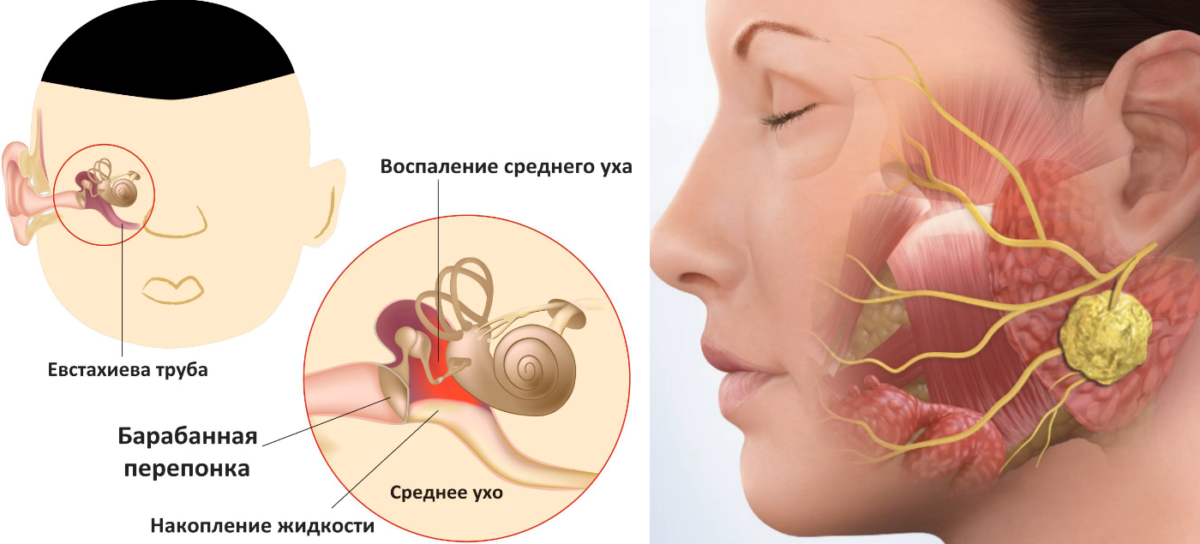 Уши я мочил последний раз в июле на море.
Уши я мочил последний раз в июле на море.
У меня такое ощущение что у меня уже образовалось привыкание к «Тридерму» и он слабо помогает, т.к. явно от него только временный эффект.
Также я сделал анализ крови на аллергены в октябре. У меня обнаружили завышенные эозинофилы — 5,3% (норма 1-5 %)
Также оказались завышенные суммарные имунноглобулины класса Е в сыворотке (lgE) 115.10 МЕ/мл (норма 0 — 100)
Возможно это связано с зудом и шелушением в ушах.
В декабре пойду к аллергологу.
Сейчас снова начался зуд и небольшое шелушение кожи ушей. Пока ничего не использовал. Чаще чешется правое ухо и по ночам. Хотя и утром и днём и вечером тоже бывает.
Помогите пожалуйста разобраться с этим зудом и шелушением. Главный вопрос для меня сейчас можно ли окончательно вылечить наружный отит и как это сделать?
Ответ
Здравствуйте, Александр! Благодарю за подробное описание Вашей проблемы. По описанию выделю сразу несколько провоцирующих факторов. Частое использование берушей и , как Вы сказали — «грязная» работы это, те факторы, которые приводят к острому воспалительному процессу. Повышенный аллергический фон может приводить к шелушению ушей. Также при следующем обострении рекомендуем сдать посев из уха и сдать повторно по окончанию курса лечения. Также не стоит забывать, что это может быть экзема наружных слуховых проходов и Вам потребуется консультация дерматолога.
Повышенный аллергический фон может приводить к шелушению ушей. Также при следующем обострении рекомендуем сдать посев из уха и сдать повторно по окончанию курса лечения. Также не стоит забывать, что это может быть экзема наружных слуховых проходов и Вам потребуется консультация дерматолога.
Сыпь за ушами: причины, симптомы и лечение
Нежная кожа за ушами является частым источником сыпи. Но их может быть трудно идентифицировать и лечить, потому что вы сами не можете хорошо видеть пораженный участок.
Существует множество потенциальных причин сыпи за ушами: от раздражения кожи, вызванного средствами по уходу за волосами, до грибковых инфекций.
Сыпь за ушами может вызывать зуд, покраснение, отек и шелушение кожи, которые могут варьироваться от раздражающих до болезненных. Вот некоторые из распространенных причин сыпи за ушами.
Экзема (атопический дерматит)
Экзема — это зудящее кожное заболевание, которое может поражать область кожи за ушами, а также большинство областей самого уха. Симптомы экземной сыпи за ушами включают:
Симптомы экземной сыпи за ушами включают:
- трещины на коже
- покраснение
- шелушение
Большинство людей с ушной экземой замечают шелушение кожи в месте соприкосновения мочки уха с кожей.
Контактный дерматит
Контактный дерматит возникает при контакте с чем-то, на что у вас аллергия или что раздражает кожу. Уши уязвимы для контактного дерматита, потому что вы можете использовать средства по уходу за кожей или волосами, которые раздражают кожу. Некоторые духи, косметика и серьги (особенно изготовленные из никеля) также могут вызывать контактный дерматит.
Симптомы контактного дерматита за ухом включают:
- сухость кожи
- покраснение, раздражение кожи
- кожный зуд
причина.
Грибковая инфекция
Грибковые инфекции могут поражать складки кожи, например, за ушами. Симптомы включают:
- образование волдырей
- жжение
- зуд
- шелушение
- шелушение кожи
Стригущий лишай — это еще один тип грибковой инфекции, который может вызывать красные круглые язвы на коже. Иногда у человека может быть более одного кольца, похожего на сыпь, за ухом.
Иногда у человека может быть более одного кольца, похожего на сыпь, за ухом.
Себорейный дерматит
Себорейный дерматит, также известный как перхоть или дерматит, представляет собой состояние, при котором на коже головы образуются белые или желтые чешуйки. Задняя часть ушей также может быть поражена.
Другие симптомы включают зуд, толстые корки на коже и иногда прозрачные или желтые выделения. Корочки могут отслаиваться.
Кольцевидная гранулема
Кольцевидная гранулема — это заболевание кожи, которое может вызывать появление красных приподнятых участков кожи. Иногда он вызывает симптомы, похожие на стригущий лишай. У вас может быть только один или несколько участков кожи.
В дополнение к красной сыпи вы также можете заметить глубокие округлые образования на коже пораженного участка, если у вас кольцевидная гранулема.
Красный плоский лишай
Красный плоский лишай — это аутоиммунное заболевание, которое может вызывать воспаление кожи, в том числе в ушах и вокруг них. Врачи называют это отическим красным плоским лишаем. Состояние может даже вызвать потерю слуха у некоторых людей.
Врачи называют это отическим красным плоским лишаем. Состояние может даже вызвать потерю слуха у некоторых людей.
Другие симптомы красного плоского лишая включают звон в ушах, кровотечение, боль и выделения из ушей.
Rosea
Pityriasis rosea — кожное заболевание, вызывающее розовую шелушащуюся сыпь, которая может чесаться или не чесаться.
У большинства людей с этим заболеванием сначала возникает заболевание вирусного типа, такое как насморк, боль в горле и необъяснимая усталость. Сыпь, связанная с розеей, может длиться несколько месяцев. Заболевание чаще всего поражает людей в возрасте от 10 до 35 лет.
Краснуха
Краснуха, также известная как краснуха, представляет собой вирусную инфекцию, вызывающую сыпь, которая может появиться за шеей и ушами. Сыпь обычно вызывает появление розовых или красных пятен, которые могут объединяться в пятна. Начиная с лица и головы, сыпь может распространяться вниз.
Другие симптомы краснухи включают:
- потерю аппетита
- головную боль
- зуд, который длится до трех дней
- боль в суставах
- отек суставов
- насморк
- увеличение лимфатических узлов
Изобретение вакцины против краснухи, включая вакцину против кори, эпидемического паротита и краснухи (MMR), сделало краснуху более редким заболеванием. Однако заразиться вирусом все же можно.
Однако заразиться вирусом все же можно.
Волчанка
Волчанка — это аутоиммунное заболевание, которое может вызывать появление сыпи или язв на коже. Не у всех людей с волчанкой будут симптомы, связанные с кожей.
Волчанка может вызывать сыпь, которая появляется на участках кожи, наиболее подверженных воздействию солнца, таких как руки, уши, лицо, ноги и шея.
Волчаночная сыпь обычно вызывает красную шелушащуюся кожу с округлыми или кольцеобразными поражениями. Воздействие солнечного света обычно вызывает их ухудшение.
Корь
Корь — это вирусная инфекция, которая может вызывать сыпь, которая начинается на лице и за ушами, а затем распространяется на остальные части тела. Корь может быть тяжелой и иногда смертельной инфекцией, особенно у детей. Хотя современные вакцины помогли снизить заболеваемость корью в Соединенных Штатах, это заболевание по-прежнему поражает людей во всем мире.
Корь вызывает кожную сыпь, которая может проявляться в виде плоских красных пятен, соединяющихся друг с другом. Состояние очень заразно и может вызывать такие симптомы, как высокая температура, боль в горле, кашель, воспаление глаз и насморк.
Состояние очень заразно и может вызывать такие симптомы, как высокая температура, боль в горле, кашель, воспаление глаз и насморк.
Младенцы и дети младшего возраста также могут испытывать сыпь за ушами из-за заболеваний, которые обычно не возникают у взрослых.
Одним из примеров является интертриго за ушами. Это кожное заболевание возникает в кожных складках, иногда при затекании слюны у ребенка за уши. Кожа может стать красной, горячей на ощупь, а иногда и болезненной.
Родители могут лечить опрелость, нанося кремы с цинком или другие средства защиты от влаги, чтобы влажность не повреждала кожу.
Другим заболеванием, которое может вызвать сыпь за ушами, является болезнь рук, ног и рта. Это состояние часто встречается у детей в детских садах и дошкольных учреждениях. Помимо красной сыпи с образованием пузырей, у ребенка может быть лихорадка, боль в горле и насморк.
Себорейный дерматит (колыбельный дерматит) — еще одно возможное состояние, поражающее детей.
Ниже приведены некоторые примеры распространенных источников сыпи за ушами.
Лечение сыпи за ушами обычно зависит от основной причины. Сохранение кожи чистой, сухой и увлажненной часто может помочь в лечении сыпи.
Медицинское лечение
Врач может назначить лечение, если сыпь за ушами вызвана грибковой или бактериальной инфекцией. К ним относятся пероральные или местные противогрибковые препараты или антибиотики. Это особенно верно, если кожа кровоточит и трескается или выглядит инфицированной.
Домашние средства
Если сыпь вызвана аллергическим дерматитом, отказ от вещества, вызвавшего сыпь, может помочь уменьшить появление сыпи. Вот некоторые другие домашние процедуры, которые могут помочь:
- Очистите пораженный участок теплой водой с мылом. Всегда мойте руки до и после прикосновения к сыпи.
- Нанесите мазь против зуда без запаха или крем с антибиотиком для кожи в зависимости от ваших симптомов. Неплотно накройте пораженный участок повязкой, позволяя коже дышать.

- Не царапайте пораженный участок.
- Прикладывайте компрессы, покрытые тканью, при опухании кожи за ушами.
Иногда врач может диагностировать кожную сыпь путем визуального осмотра пораженного участка и сбора анамнеза.
Если врач не уверен, что может быть причиной сыпи, он может взять мазок или соскоб кожи (биопсия) и отправить его в лабораторию. Затем лаборант может определить бактерии, вирус или грибок, которые могут вызывать сыпь.
Обратитесь к врачу, если ваши попытки вылечить сыпь в домашних условиях не улучшают ее внешний вид. Если сыпь кровоточит или мокнет (желтая жидкость выходит из области сыпи), вызовите врача.
Если у вас есть признаки инфекции, такие как лихорадка, необъяснимая усталость или покраснение и отек кожи, обратитесь к врачу.
Сыпь за ушами может быть частым явлением, но может привести к инфицированию. Всегда вызывайте врача, если сыпь становится хуже и распространяется на другие участки кожи.
Экзема уха: симптомы, причины и лечение
Обзор
Экзема внутреннего и наружного уха.
Что такое ушная экзема?
Экзема уха (атопический дерматит) — это состояние, при котором кожа становится сухой, обесцвеченной, зудящей и бугристой. Он может появиться снаружи уха или внутри ушного канала.
Экзема повреждает барьерную функцию кожи («клей» вашей кожи). В результате ваша кожа становится более чувствительной и более склонной к инфекциям и сухости.
В чем разница между псориазом и ушной экземой?
Псориаз и ушная экзема — это два разных кожных заболевания. Они отличаются тем, где на вашем теле появляется болезнь, как сильно она чешется и как выглядит.
Псориаз — это хроническое кожное заболевание, которое не проходит. Люди с псориазом имеют толстые, обесцвеченные участки кожи (бляшки), покрытые белыми или серебристыми чешуйками.
Ушная экзема поражает кожу в ушах, на них и вокруг них. Экзема также вызывает более сильный зуд, чем псориаз. Многие люди, особенно дети, могут заболеть как экземой, так и псориазом.
Кого поражает ушная экзема?
Ушная экзема может возникнуть у всех, у кого есть уши. Тем не менее, это чаще встречается у людей с:
Тем не менее, это чаще встречается у людей с:
- экземой в личном или семейном анамнезе.
- Астма.
- Аллергия на окружающую среду.
- Сенная лихорадка (аллергический ринит).
Насколько распространена ушная экзема?
Экзема очень распространена и может развиться на любом участке кожи, включая уши. Приблизительно от 15% до 30% детей страдают экземой, и от 2% до 10% взрослых.
Как ушная экзема влияет на мой организм?
Экзема уха поражает ваши уши, в том числе:
- Наружные уши (ушные раковины), включая мочки ушей.
- Ваши внутренние уши, включая слуховые проходы.
- За ушами.
- Кожа между ушами и лицом.
Ваша кожа может зудеть, изменять цвет, появляться неровности, высыхать или утолщаться.
В тяжелых случаях ушной экземы кожа может трескаться или выделяться (мокнуть) густой желтой или белой жидкостью (гноем). Вы также можете испытывать звон в ушах (звон в ушах) или потерю слуха, если у вас тяжелая форма ушной экземы в ушных каналах.
Симптомы и причины
Как выглядит ушная экзема?
Симптомы ушной экземы включают:
- Кожный зуд.
- Сухая кожа.
- Бесцветная сыпь.
- Бугорки на коже.
- Кожистые участки кожи.
- Хрустящая кожа.
- Отек.
Экзема уха не болит. Однако, если вы поцарапаете экзему уха, вы можете повредить кожу, что приведет к инфекции, которая может вызвать боль.
Почему у меня экзема в ушах?
Экзема может развиться на любом участке кожи, включая уши. В ушах могут развиться различные типы экземы, в том числе:
- Аллергическая экзема ( контактный дерматит ) : Ваша иммунная система чрезмерно реагирует на незначительные раздражители или аллергены, если у вас аллергическая экзема. Эта чрезмерная реакция может воспалить вашу кожу. К распространенным раздражителям и аллергенам относятся серьги, средства по уходу за волосами и кожей, продукты питания, пыльца, сотовые телефоны или наушники.

- Астеатотическая экзема : Астеатотическая экзема обычно поражает людей в возрасте 65 лет и старше. Изменения погоды или температуры вызывают астеатозную экзему, которая имеет тенденцию к обострению в зимний период. Низкая влажность (сухой воздух) может вызвать сухость и зуд кожи. Жёсткое мыло, шерсть и средства по уходу за волосами и кожей также могут вызывать его.
- Себорейный дерматит : Себорейный дерматит обычно поражает жирные части тела, включая уши, кожу головы, нос и грудь. Никто точно не знает, что вызывает себорейный дерматит, но причиной может быть избыток определенного типа дрожжей на поверхности кожи.
Заразна ли ушная экзема?
Экзема уха не заразна. Вы не можете передать ушную экзему другому человеку через контакт кожа к коже.
Диагностика и тесты
Как диагностируется ушная экзема?
Ваш лечащий врач осмотрит ваши уши. Они будут искать общие признаки экземы, включая обесцвечивание и сухость. Они могут использовать инструмент с подсветкой (отоскоп), чтобы заглянуть внутрь вашего уха. Они также спросят о ваших симптомах.
Они могут использовать инструмент с подсветкой (отоскоп), чтобы заглянуть внутрь вашего уха. Они также спросят о ваших симптомах.
Какие анализы будут проводиться для диагностики ушной экземы?
Ваш лечащий врач обычно может диагностировать ушную экзему после медицинского осмотра. Однако, если есть какие-либо сомнения, они могут провести следующие тесты:
- Кожный тест на аллергию.
- Анализы крови для выявления причин сыпи, которые могут быть не связаны с ушной экземой.
- Биопсия кожи для отличия одного типа дерматита от другого.
Управление и лечение
Как избавиться от экземы в ушах?
Чтобы избавиться от ушной экземы, важно определить ее причину. Попытайтесь определить, что вызывает или усугубляет ушную экзему, а затем избегайте этого. Цель состоит в том, чтобы уменьшить зуд и дискомфорт, а также предотвратить инфекцию и дополнительные вспышки.
Следующие домашние средства могут облегчить ушную экзему:
- Избегайте обычных аллергенов, включая серьги из никеля, кобальта или меди.

- Используйте увлажнитель воздуха, если сухой воздух вызывает сухость кожи.
- Носите теплую шапку, закрывающую уши, когда вы находитесь на улице в холодную погоду.
- Не трите и не царапайте кожу.
- Нанесите гидрокортизоновый крем или мазь. Гидрокортизон представляет собой кортикостероид в сочетании с обезболивающим анестетиком. Снимает зуд и изменение цвета.
- Увлажняйте кожу кремом или мазью. Лосьоны обычно не работают. Наносите несколько раз в день, в том числе после ванны или душа. Увлажняющие средства помогают удерживать влагу в коже.
- Купайтесь или принимайте душ в теплой, а не горячей воде. Аккуратно промойте уши. Ограничьте время пребывания в воде до 15 минут.
- Используйте мягкое мыло и средства по уходу за волосами и кожей, не содержащие отдушек, красителей и спирта. Ищите продукты с пометкой «без запаха», «гипоаллергенный» или «для чувствительной кожи».
- Используйте мягкое хозяйственное мыло и тщательно прополощите одежду.

- Используйте средства для ухода за кожей, содержащие керамиды. Эти продукты заменяют часть «клея» (барьера), отсутствующего на вашей коже.
- Носите одежду из хлопка. Шерсть, шелк и другие ткани могут сушить кожу.
- Принимайте безрецептурные антигистаминные препараты при сильном зуде.
- Принимайте лекарства, отпускаемые по рецепту. Ваш лечащий врач может прописать стероидные кремы, таблетки, уколы или ушные капли. Долгосрочные риски включают побочные эффекты, такие как высокое кровяное давление, увеличение веса и истончение кожи. Существуют более новые лекарства, называемые местными иммуномодуляторами (ТИМ), которые показывают прогресс в лечении пациентов, которые не реагируют на другие виды лечения. Они изменяют иммунный ответ организма на аллергены и имеют меньше побочных эффектов.
- Попробуйте фототерапию. Фототерапия использует ультрафиолетовый свет, обычно ультрафиолетовый B (UVB), от специальных ламп. Ультрафиолетовые световые волны, присутствующие в солнечном свете, могут помочь при некоторых кожных заболеваниях, включая экзему.

Поможет ли вазелин от ушной экземы?
Вазелин (Vaseline™) или мази для ухода за кожей (Aquaphor™) могут помочь в лечении ушной экземы. Эти продукты увлажняют и защищают пораженную кожу. Они гипоаллергенны и обладают антибактериальными и противогрибковыми свойствами, которые помогают излечить вашу кожу.
Аккуратно промойте уши теплой проточной водой с мягким мылом. Затем с помощью ватного тампона нанесите на уши небольшое количество вазелина или мази для ухода за кожей. Старайтесь не прикасаться к ушам, чтобы грязь или бактерии не попали в эту область.
Как скоро после лечения мне станет лучше?
При правильном лечении ушная экзема должна пройти через одну-три недели. Однако никакое лечение не может претендовать на устранение симптомов экземы уха в 100% случаев. Вы можете сталкиваться с воспалениями на ушах или в ушах до конца жизни. Как только вы определите причину своих обострений, вы сможете предотвратить их частое появление.
Профилактика
Как снизить риск?
Существуют меры, которые вы можете предпринять, чтобы предотвратить вспышки ушной экземы:
- Установите режим ухода за кожей и следуйте рекомендациям своего лечащего врача по поддержанию здоровья кожи.

- Избегайте шерсти и шелка, которые могут высушить кожу.
- Используйте мягкое мыло для принятия ванны или душа и промокните кожу насухо, а не трите ее. Нанесите увлажняющий крем или мазь сразу после высыхания кожи, чтобы запечатать влагу. Повторно наносите крем или мазь два-три раза в день.
- Принимайте ванну или душ с теплой, а не с горячей водой.
- Пейте не менее восьми стаканов воды каждый день. Вода помогает коже оставаться влажной.
- Избегайте резких перепадов температуры и влажности.
- Ограничьте воздействие известных раздражителей и аллергенов.
- Не царапайте и не трите раздраженную кожу.
Перспективы/прогноз
Чего мне ожидать, если у меня ушная экзема?
Если у вас ушная экзема, с ней, как правило, можно справиться, если правильно ухаживать за кожей и проводить лечение. Однако обострения симптомов могут возникать на протяжении всей жизни.
Можно ли вылечить ушную экзему?
Экзема уха — это хроническое заболевание, а это значит, что лекарства от него нет. Тем не менее, лечение очень эффективно для уменьшения симптомов сухой, зудящей кожи.
Тем не менее, лечение очень эффективно для уменьшения симптомов сухой, зудящей кожи.
Жить с
Как мне позаботиться о себе?
Многие люди живут с ушной экземой. Однако это может быть непросто.
Иногда ушная экзема может исчезнуть. Это периоды «ремиссии». Целью правильного ухода за кожей и лечения является предотвращение воспалений. Обязательно избегайте всего, что вызывает ушную экзему, увлажняйте кожу, принимайте лекарства и следуйте рекомендациям своего лечащего врача.
Когда мне следует обратиться к врачу?
Обратитесь к врачу, как только заметите симптомы. Немедленно лечитесь.
Какие вопросы я должен задать своему врачу?
- Как определить, что у меня ушная экзема?
- Какая у меня ушная экзема?
- Если у меня нет ушной экземы, какое еще кожное заболевание у меня может быть?
- Есть ли конкретная марка увлажняющего крема или мази для ухода за кожей, которую вы рекомендуете?
- Есть ли крем или мазь, отпускаемые по рецепту, которые вы можете выписать?
- Должен ли я обратиться к дерматологу или другому специалисту?
- Какого мыла, лосьонов, средств по уходу за волосами и других средств по уходу за кожей следует избегать?
- Какие лекарства вы рекомендуете?
- Какие домашние процедуры вы рекомендуете?
Записка из клиники Кливленда
Ушная экзема раздражает и смущает, и она может вызывать тревогу, если влияет на ваш слух.