Шелушатся ладони и ступни у взрослого: Ладонно-подошвенный синдром и ладонно-подошвенная кожная реакция
Гипергидроз
Гипергидроз — это повышенное выделение пота. Он может появляться на всей поверхности тела, а также локально — на ладонях, стопах, в подмышечных впадинах, в паху. Пораженный участок тела иногда приобретает розоватый оттенок. При тяжелой форме заболевания поверхность кожи может шелушиться, быть размягченной, в частности, на подошве стоп. Бактерии, которые скапливаются на больном участке тела, могут стать причиной неприятного запаха.
Если ладони и стопы потеют при тревожных ситуациях, это — нормальная реакция организма на стрессовую ситуацию. Также вполне естественно, если обильно потеет вся поверхность тела при повышенной температуре, когда человек болеет. Однако если влага выделяется достаточно часто, то это — повод обратиться к врачу за консультацией.
Часто обильное потоотделение вызвано нарушением функций щитовидной железы, понижением уровня сахара в крови или расстройством работы отдела нервной системы, который отвечает за потоотделение. Для того чтобы определить причину заболевания, врач может назначить анализы крови, которые определят уровень сахара в крови и покажут, все ли в порядке в работе щитовидной железы. Для выявления причины заболевания может также понадобиться полное обследование состояния здоровья организма.
Для выявления причины заболевания может также понадобиться полное обследование состояния здоровья организма.
Как же справиться с этой деликатной проблемой? Существует несколько эффективных способов, которые уменьшат выделение влаги:
Раствор хлорида алюминия.
Уменьшить влажность ладоней, стоп и подмышечных впадин поможет раствор хлорида алюминия. Необходимо высушить влажную поверхность, нанести раствор и закрыть полиэтиленовой пленкой. Делать процедуру нужно на ночь. Эффект от этого метода обычно наступает через 1 неделю. Если вы заметите раздражение кожи, то пленку применять не следует.
Водный ионофорез.
Кроме того, для решения этой проблемы применяется физиотерапевтическое лечение — водный ионофорез. Методика заключается в воздействии небольшими импульсами электрического тока на место потоотделения. Выделение влаги в результате этой процедуры снижается.
Помощь психолога.
Если повышенное потоотделение вызвано тревогой или чувством страха, то необходимо обратиться за консультацией к профессиональному психологу. Грамотный специалист поможет преодолеть тревожные состояния в различных жизненных ситуациях. Вы станете чувствовать себя более уверенно и расслабленно, в результате чего потоотделение уменьшится.
Грамотный специалист поможет преодолеть тревожные состояния в различных жизненных ситуациях. Вы станете чувствовать себя более уверенно и расслабленно, в результате чего потоотделение уменьшится.
Успокаивающие препараты.
Помимо этого, можно прибегнуть к седативным препаратам, которые успокаивают нервную систему. Медикаменты помогают устранить потоотделение, связанное с тревогой. Некоторые лекарства можно приобрести в аптеке без рецепта, другие — только по назначению врача. Перед приемом седативных препаратов необходимо проконсультироваться с вашим врачом.
Ежедневная гигиена.
Чтобы избежать неприятного запаха, нужно ежедневно принимать душ и пользоваться дезодорантом. Регулярная гигиена устраняет микробы, которые вызывают запах. Выбирайте мыло, содержащее антисептик, например хлоргексидин, а дезодорант — хлоргидроокись алюминия. Большинство средств содержат этот компонент. Также можно использовать антибактериальные кремы или лосьоны, в составе которых есть антибиотики. Например, клиндамицин и эритромицин.
Например, клиндамицин и эритромицин.
Инъекции Ботокса и Диспорта.
В современной косметологии для лечения гипергидроза применяются препараты Ботокс и Диспорт. Косметолог делает несколько инъекций препарата в проблемную зону внутримышечно. В результате блокируется поступление сигналов нервной системы к мышцам и потливость проходит. Со временем препараты рассасываются организмом и полностью выводятся из него. Они абсолютно безопасны для здоровья. Инъекции необходимо периодически повторять. В среднем одной процедуры хватает на полгода — год. В нашей Клинике мы предлагаем эту методику. Она эффективно решает проблему повышенного потоотделения.
Профилактика потливости.
В качестве профилактики потливости врачи рекомендуют следовать этим нехитрым советам. Летом следует соблюдать температурный режим — носить легкую, свободную одежду из натуральных тканей, хлопка. Синтетику лучше полностью исключить. Не ешьте слишком горячую пищу, которая может вызвать повышенное потоотделение, а также ограничьте потребление кофе, алкоголя или полностью откажитесь от этих напитков. Питайтесь правильно, принимайте витамины и необходимые микроэлементы. Необходима регулярная физическая нагрузка, занятия спортом. Делайте небольшую зарядку с утра. Почаще бывайте на природе, гуляйте в парках. Относитесь к жизни философски, доброе отношение к людям и окружающему миру успокоит вашу нервную систему.
Питайтесь правильно, принимайте витамины и необходимые микроэлементы. Необходима регулярная физическая нагрузка, занятия спортом. Делайте небольшую зарядку с утра. Почаще бывайте на природе, гуляйте в парках. Относитесь к жизни философски, доброе отношение к людям и окружающему миру успокоит вашу нервную систему.
Приглашаем вас в нашу Клинику для решения проблемы повышенного потоотделения. Позвоните нам прямо сейчас и запишитесь на прием к врачу. Наши врачи имеют большой опыт в лечении этого заболевания. Мы поможем вам быстро и эффективно избавится от гипергидроза.
Поражение кожи при сахарном диабете
Главная / Статьи / Поражение кожи при сахарном диабете
Сахарный диабет — это хроническое заболевание, оказывающее негативное влияние на весь организм человека. Зачастую жизнь людей, живущих с диабетом, осложняется не только необходимостью постоянного контроля уровня сахара (глюкозы) в крови, поражениями глаз, почек, сердечно-сосудистой системы, но и различными нарушениями со стороны кожи
Кожа больных диабетом подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают мозоли, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются.
При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают мозоли, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются.
Некоторые дерматологические проявления могут выступать в качестве «сигнальных признаков» еще не установленного диагноза «сахарный диабет». Как правило, о заболевании свидетельствуют кожный зуд, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии), диффузное выпадение волос.
Этиология кожных поражений при диабете безусловно связана с нарушениями углеводного обмена. Для предотвращения развития осложнений пациентам необходимо постоянно контролировать уровень сахара в крови. Чем ближе этот показатель к «недиабетическому», тем меньше вероятность появления и развития осложнений.
Сухость кожи при сахарном диабете
При повышенном уровне сахара (глюкозы) в крови организм больного диабетом выделяет избыточное количество мочи и теряет жидкость.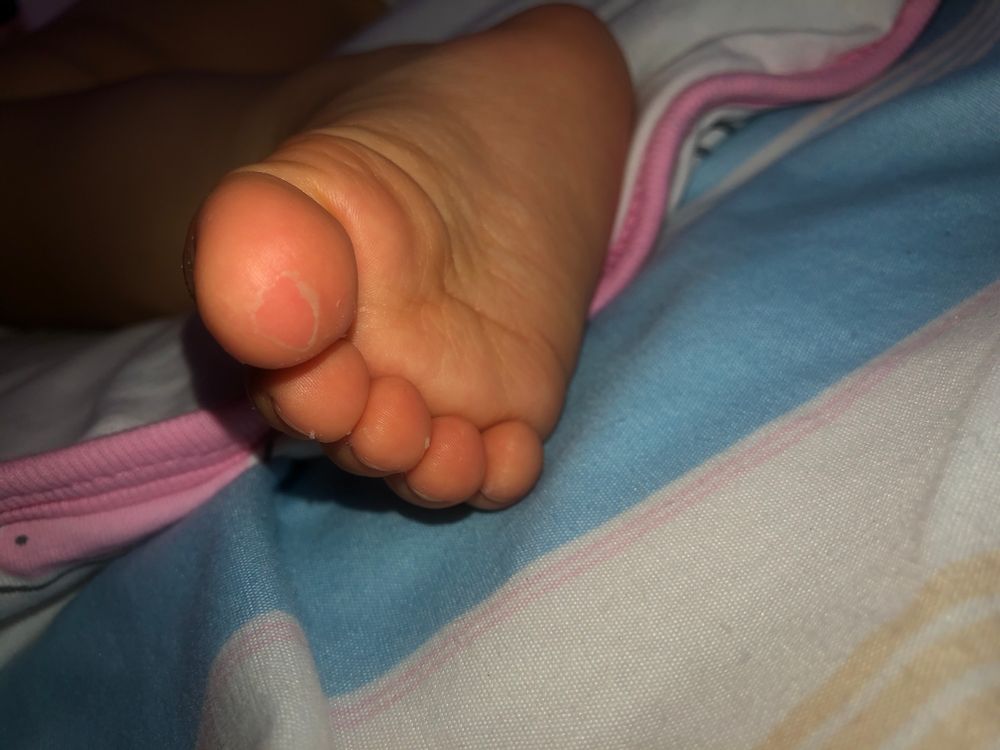 Это значит, что обезвоживается и кожный покров: кожа становится сухой и шелушащейся. Нарушается работа сальных и потовых желез. Возникает неприятный зуд, образуются трещины, повышается риск развития кожных инфекций.
Это значит, что обезвоживается и кожный покров: кожа становится сухой и шелушащейся. Нарушается работа сальных и потовых желез. Возникает неприятный зуд, образуются трещины, повышается риск развития кожных инфекций.
Соблюдение правил гигиены кожи позволяет предотвратить кожные поражения. Но больной коже не подходят обычные косметические средства, например, туалетное мыло: оно понижает кислотность кожи, уменьшая ее сопротивляемость к микробам. Поэтому умываться, мыть руки и ноги надо рН-нейтральным мылом. А лицо вообще лучше очищать водными лосьонами или косметическим молочком.
Большое внимание следует уделять коже кистей и стоп. Поддержание чистоты кожных покровов, использование специальных увлажняющих и смягчающих косметических средств является необходимой ежедневной процедурой для больных диабетом. Наиболее эффективными являются косметические средства, содержащие мочевину.
Гиперкератоз при сахарном диабете
Гиперкератоз (избыточное образование мозолей) является одной из основных причин образования диабетических язв.![]() При ношении тесной обуви постоянное давление на определенное место может вызвать образование мозоли. Обычно они возникают на подошве (натоптыши), на верхней поверхности пальца, иногда — на боковой стороне и в межпальцевом промежутке. Образовавшаяся мозоль давит на кожу, вызывая кровоизлияние под ней, которое впоследствии может привести к образованию трофической язвы. Сухость кожи зоны пяток приводит к ее ороговению, появлению трещин, которые доставляют много неудобств при ходьбе и также могут инфицироваться.
При ношении тесной обуви постоянное давление на определенное место может вызвать образование мозоли. Обычно они возникают на подошве (натоптыши), на верхней поверхности пальца, иногда — на боковой стороне и в межпальцевом промежутке. Образовавшаяся мозоль давит на кожу, вызывая кровоизлияние под ней, которое впоследствии может привести к образованию трофической язвы. Сухость кожи зоны пяток приводит к ее ороговению, появлению трещин, которые доставляют много неудобств при ходьбе и также могут инфицироваться.
Пациенты с сахарным диабетом должны носить удобную, лучше всего специальную ортопедическую обувь, чтобы избежать деформации стоп, образования мозолей и потертостей. Уже сформировавшуюся мозоль ни в коем случае нельзя срезать или распаривать ногу в горячей воде. Запрещено использовать мозольную жидкость и пластыри. Средством выбора в таких случаях являются специальные смягчающие и увлажняющие кремы, содержащие большое количество (около 10%) мочевины. Применять их лучше всего 2-3 раза в день: наносить на чистую кожу, желательно после обработки пемзой, и следить за тем, чтобы крем не попал в область между пальцами.
Трофические язвы при сахарном диабете
Диабетические язвы появляются, когда инфицированные ранки не были пролечены правильным образом. При образовавшихся трофических язвах больные сахарным диабетом проходят лечение в кабинете «Диабетической стопы». Общие принципы лечения заключаются в использовании современных перевязочных материалов (альгинаты, повязки из полиуретановой пены, гидрогели и т.п.), регулярной обработке раны не содержащими спирта антибактериальными средствами и грамотном применении антибиотиков.
Инфицирование порезов и мелких поражений кожи при сахарном диабете
У больных сахарным диабетом зачастую возникает инфицирование кожи в местах инъекций инсулина и забора крови на анализ. Мелкие порезы кожи при подстригании ногтей также могут стать входными воротами инфекции. Из-за нарушения нервной проводимости (диабетическая нейропатия) у больных диабетом снижена болевая чувствительность, и даже серьезные повреждения кожи могут остаться незамеченными, что приведет в конечном итоге к инфицированию. Поэтому больные сахарным диабетом уделяют значительное внимание состоянию кожи, проходят специальное обучение по программе «Диабетическая стопа».
Поэтому больные сахарным диабетом уделяют значительное внимание состоянию кожи, проходят специальное обучение по программе «Диабетическая стопа».
Для обработки мелких ранок ни в коем случае нельзя рекомендовать использовать спиртосодержащие растворы (йод, бриллиантовый зеленый) или раствор перманганата калия. Лучше всего обработать перекисью водорода, фурацилином, хлоргексидином или нанести специальные косметические средства, содержащие антибактериальные компоненты. При появлении признаков воспаления (его признаками являются покраснение, отек, болезненность) больному следует немедленно показаться врачу.
Грибковое поражение ногтей и кожи (микоз) при сахарном диабете
Источником грибковой инфекции является попадание на кожу возбудителей микозов. Ослабление иммунной защиты у больных диабетом приводит к тому, что грибок начинает активно размножаться. Поражения грибковыми инфекциями у больных с сахарным диабетом встречаются в 2 с лишним раза чаще, чем у здоровых людей.
Микоз ногтевой пластины (онихомикоз) проявляется изменением цвета ногтя, ее утолщением или расслоением. Утолщенный ноготь создает дополнительное давление на палец в обуви, в результате может образоваться диабетическая язва. Для уменьшения толщины ногтя пациенты с диабетом регулярно проводят механическую обработку пластины: шлифовку пилкой или пемзой.
Зуд, раздражение в складках кожи или в межпальцевом пространстве свидетельствуют о наличии грибкового поражения кожи. Для профилактики возникновения микозов кожи можно рекомендовать пациентам ежедневное применение косметических кремов, содержащих фунгицидные и антибактериальные комплексы. Грибковые инфекции прекрасно лечатся современными препаратами, как пероральными, так и для местного применения при условии, что они не повышают влажность между пальцами.
Для больных диабетом характерны повышенная потливость, нарушения терморегуляции, особенно в складках кожи, в результате чего возникают опрелости. Для предотвращения развития грибковой инфекции места с опрелостями рекомендуется обрабатывать тальком или профилактическими кремами, содержащими окись цинка.
Синдром диабетической стопы
Общеизвестно, что при диабете риск поражения стоп значительно выше, чем у других людей. Синдром диабетической стопы (СДС) — комплекс гнойно-деструктивных поражений нижних конечностей при диабете — является одним из серьезных осложнений сахарного диабета, часто приводящим к ампутации ноги. Достаточно красноречиво об этом свидетельствует хотя бы тот факт, что риск развития гангрены стоп у больных с диабетом выше в 10-15 раз.
При поражении периферических нервных окончаний кожа ног перестанет ощущать боль, изменения температуры, прикосновения. Это грозит высоким риском травмы. Больной может наступить на острый предмет, получить ожог, натереть ногу — и не почувствовать этого. Нарушения капиллярного кровотока (микроангиопатия) резко снижают способность раны заживать.
К проявлениям СДС относятся: трофические язвы; хронические, долго незаживающие гнойные раны; флегмоны стопы; остеомиелит костей стопы; гангрены одного или нескольких пальцев, всей стопы или ее части.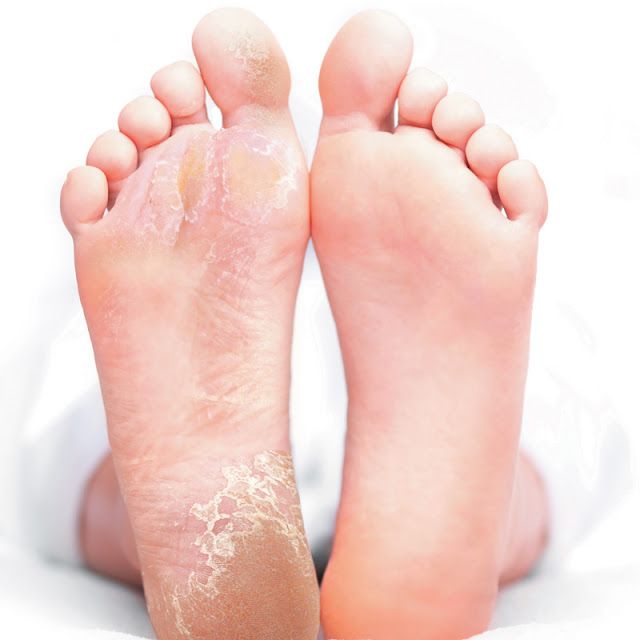 Лечение диабетической стопы очень сложное и затратное, зачастую больные приходят к врачу уже на такой стадии развития осложнения, что спасти жизнь может только ампутация. Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Лечение диабетической стопы очень сложное и затратное, зачастую больные приходят к врачу уже на такой стадии развития осложнения, что спасти жизнь может только ампутация. Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Забота о ногах при диабете значительно отличается от обычной гигиены у людей без сахарного диабета. Главным моментом лечения диабетической стопы является коррекция уровня сахара в крови, поэтому лечение проводит, как правило, хирург вместе с эндкринологом. Без коррекции углеводного обмена добиться хороших результатов в лечении инфекционных заболеваний кожи практически невозможно.
Для пациентов разработаны специальные правила по уходу за ногами, в поликлиниках работают кабинеты или отделения «Диабетической стопы».
Сегодня больные сахарным диабетом могут найти в аптеках все необходимое для специального ухода за кожей. Достаточный выбор дорогих импортных и эффективных, но доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений
Достаточный выбор дорогих импортных и эффективных, но доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений
Синдром акрального шелушения кожи: MedlinePlus Genetics
Описание
Синдром акрального шелушения кожи — кожное заболевание, характеризующееся безболезненным шелушением верхнего слоя кожи. Термин «акраль» относится к тому факту, что шелушение кожи при этом состоянии наиболее заметно на руках и ногах. Иногда шелушение также происходит на руках и ногах. Шелушение обычно проявляется с рождения, хотя это состояние также может начаться в детстве или в более позднем возрасте. Шелушение кожи усугубляется воздействием тепла, влажности и других форм влаги, а также трением. Кожа под ней может быть временно красной и зудящей, но обычно она заживает без образования рубцов. Синдром акрального шелушения кожи не связан с какими-либо другими проблемами со здоровьем.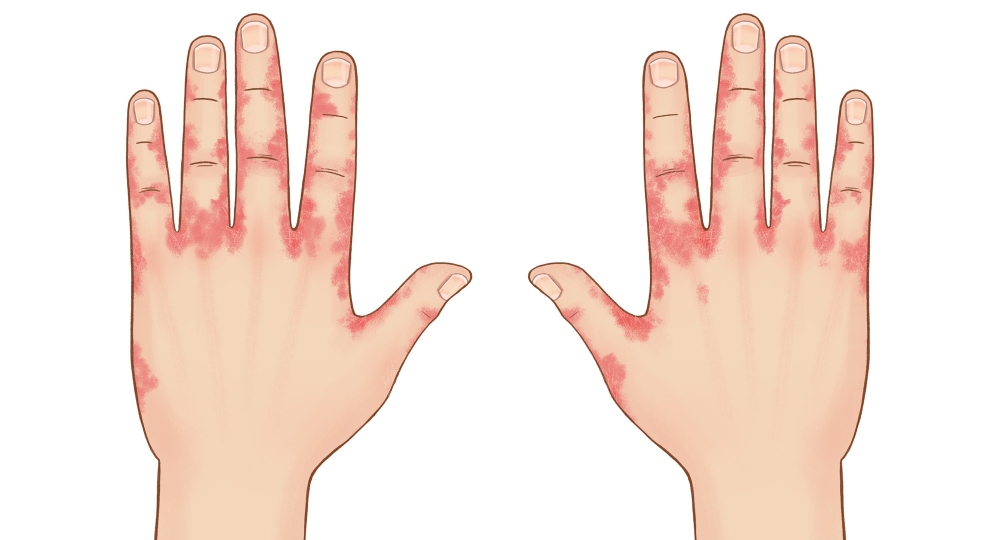
Частота
Синдром акрального шелушения кожи — редкое заболевание, о нескольких десятках случаев которого сообщалось в медицинской литературе. Однако, поскольку его признаки и симптомы, как правило, слабо выражены и похожи на симптомы других кожных заболеваний, это состояние, вероятно, не диагностируется.
Причины
Синдром акрального шелушения кожи вызывается мутациями в гене TGM5 . Этот ген дает инструкции для создания фермента под названием трансглютаминаза 5, который является компонентом внешнего слоя кожи (эпидермиса). Трансглютаминаза 5 играет критическую роль в формировании структуры, называемой ороговевающей клеточной оболочкой, которая окружает клетки эпидермиса и помогает коже образовывать защитный барьер между телом и окружающей средой.
Генные мутации TGM5 снижают выработку трансглютаминазы 5 или не позволяют клеткам вырабатывать любой из этих белков. Недостаток трансглютаминазы 5 ослабляет ороговевшую клеточную оболочку, что позволяет самым наружным клеткам эпидермиса легко отделяться от подлежащей кожи и отслаиваться. Это шелушение наиболее заметно на руках и ногах, вероятно, потому, что эти области, как правило, сильно подвержены влаге и трению.
Это шелушение наиболее заметно на руках и ногах, вероятно, потому, что эти области, как правило, сильно подвержены влаге и трению.
Наследование
Это состояние наследуется по аутосомно-рецессивному типу, что означает, что обе копии гена в каждой клетке имеют мутации. Каждый из родителей человека с аутосомно-рецессивным заболеванием несет по одной копии мутировавшего гена, но обычно у них нет признаков и симптомов заболевания.
Другие названия этого состояния
- APSS
- Синдром шелушения кожи, акральный тип
Дополнительная информация и ресурсы
Информация о генетическом тестировании
- Реестр генетического тестирования: Синдром шелушения кожи 2
Информационный центр генетических и редких заболеваний
- Синдром акрального шелушения кожи
Ресурсы поддержки и защиты интересов пациентов
- Информация о заболеваниях
- Национальная организация редких заболеваний (NORD)
Каталог генов и болезней от OMIM
- СИНДРОМ ШЕЛУШЕНИЯ КОЖИ 2
Научные статьи в PubMed
- PubMed
Ссылки
- Кэссиди А.
 Дж., ван Стенсел М.А., Стейлен П.М., ван Гил М., ван дер Велден Дж., Морли
Дж., ван Стенсел М.А., Стейлен П.М., ван Гил М., ван дер Велден Дж., Морли
С.М., Терринони А., Мелино Г., Канди Э., Маклин В.Х. Гомозиготная миссенс-мутация в
TGM5 подавляет активность эпидермальной трансглютаминазы 5 и вызывает акральный пилинг.
кожный синдром. Am J Hum Genet. 2005 декабрь; 77 (6): 909-17. дои: 10.1086/497707. Epub
2005 г., 11 октября. Цитирование в PubMed или бесплатная статья на PubMed Central - Киритси Д., Косгареа И., Францке К.В., Шуманн Х., Оджи В., Кольхазе Дж.,
Bruckner-Tuderman L, Has C. Синдром акрального шелушения кожи с мутациями гена TGM5
может напоминать простой буллезный эпидермолиз у молодых людей. Джей Инвест
Дерматол. 2010 июнь; 130 (6): 1741-6. doi: 10.1038/jid.2010.23. Epub 2010 Feb 18. Нет
реферат имеется. Цитата в PubMed - Павлович С., Крунич А.Л., Буль Т.К., Меденица М.М., Фонг К., Арита К., МакГрат Дж.А.
Синдром акрального шелушения кожи: клинически и генетически гетерогенное заболевание.
Педиатр Дерматол. 2012 май-июнь;29(3): 258-63. дои:
2012 май-июнь;29(3): 258-63. дои:
10.1111/j.1525-1470.2011.01563.х. Epub 2011, 8 ноября. Цитирование в PubMed - Пигорс М., Кирици Д., Кобзару К., Швигер-Бриэль А., Суарес Дж., Фалетра Ф., Ахо Х.,
Makela L, Kern JS, Bruckner-Tuderman L, Has C. Мутации TGM5 влияют на эпидермальный слой.
Дифференциация синдрома акрального шелушения кожи. Джей Инвест Дерматол. 2012
Октябрь; 132 (10): 2422-2429. doi: 10.1038/jid.2012.166. Epub 2012, 24 мая. Цитирование в PubMed - Щецинская В., Нестерук Д., Вертхайм-Тисаровска К., Гринблатт Д.Т., Баты Д.,
Браун Ф., Лю Л., Озоэмена Л., Террон-Квятковски А., МакГрат Дж. А., Меллерио Дж. Э.,
Мортон Дж., Возняк К., Ковалевски С., Хас С., Мосс С. Недопознание акрала
синдром шелушения кожи: 59новые случаи с 15 новыми мутациями. Бр Дж Дерматол. 2014
Ноябрь; 171 (5): 1206-10. дои: 10.1111/bjd.12964. Epub 2014, 20 октября. Цитирование на PubMed
.
.
.
Шелушение кожи
Шелушение кожи
- Ведущее дерматологическое общество врачей общей практики
- Автор сайта — Dr Tim Cunliffe (подробнее)
ПОСЛЕДНЕЕ ОБНОВЛЕНИЕ: 3 октября 2022 г.
Введение
Несмотря на то, что существует множество состояний, которые могут вызывать шелушение кожи, в этой главе, изложенной ниже, основное внимание уделяется менее распространенным хроническим состояниям шелушения, таким как синдромы шелушения кожи.
- Клинические данные
- Изображения
- Ведение
Клинические данные
Состояния, связанные с акральным пилингом
Эксфолиативный кератолиз
- Распространенное заболевание, в основном наблюдаемое у молодых людей в летние месяцы и, вероятно, чаще у тех, кто потеет в виде маленьких белых колец или очень поверхностных волдырей на пальцах или ладонях, которые вскоре шелушатся. Подошвы поражаются реже
- Состояние самокупирующееся, и его можно улучшить с помощью смягчающих средств
Другие распространенные причины
- Экзема рук/ног
- Юношеский подошвенный дерматоз
- Скарлатина
- Болезнь Кавасаки
- Врожденный или семейный акральный пилинг очень редко
- Это аутосомно-рецессивное заболевание.
 Это означает, что человек с APSS унаследовал дефектную копию гена от обоих родителей 90 028.
Это означает, что человек с APSS унаследовал дефектную копию гена от обоих родителей 90 028. - Признаки и симптомы шелушения кожи обычно появляются вскоре после рождения , но могут развиваться и в более позднем возрасте
- Основной симптом безболезненное шелушение кожи на руках и ногах. Пациенты также могут испытывать зуд и эритему. Симптомы могут ухудшиться при воздействии воды, пота, тепла или трения
- Одним из основных дифференциальных диагнозов является локализованный простой буллезный эпидермолиз
80
80 тяжелобольные дети Синдром акрального шелушения кожи (APSS)
Болезнь Оудсхорна (син. кератолитическая зимняя эритема)
- Редкое аутосомно-доминантное заболевание, впервые описанное в округе Саут-Прованс, округ Капешор, округ Оудтсхор. Африка
- Симптомы, как правило, проявляются в любом возрасте, начиная с младенчества и заканчивая ранней взрослой жизнью
- В отличие от синдромов шелушения кожи, основные обострения в холодный сухой климатический период
- Состояние клинически характеризуется периодическим и рецидивирующим центробежным шелушением с эритемой, особенно ладоней и подошв
- В более тяжелых случаях подобные пятна можно найти на конечностях, ягодицах и туловище.
 Поражения также могут быть кольцевидными или полициклическими
Поражения также могут быть кольцевидными или полициклическими
.
Состояния, связанные с генерализованным шелушением
Помимо стафилококкового синдрома обожженной кожи, синдрома Стивенса-Джонсона/токсического эпидермального некролиза и пустулезного псориаза генерализованное шелушение кожи может следовать из ряда широко распространенных воспалительных и буллезных высыпаний. В приведенном ниже списке перечислены все редкие заболевания.
Синдромы шелушения кожи (PSS)
- Синдром шелушения кожи (PSS) относится к группе из редких аутосомно-рецессивных состояний, характеризующихся эпизодическое или стойкое, поверхностное, бессимптомное, самопроизвольное шелушение кожи и гистологически путем отделения рогового слоя от зернистого на подкорнеальном уровне
- Симптомы обычно присутствуют при рождении или в раннем детстве , а затем становятся стойкими или эпизодическими .
 Симптомы, как правило, обостряются летом
Симптомы, как правило, обостряются летом - ПСШ проявляется либо акралом (как описано ранее), либо обобщенное распределение (или оба). При генерализованной форме шелушение широко распространено, причем ладони и подошвы обычно, но не всегда остаются незатронутыми. Некоторые случаи по-прежнему трудно классифицировать.
- ПСШ также может быть классифицирован как невоспалительный (тип А) или воспалительный (тип В): туловище, конечности и иногда лицо. Гистологическое исследование показывает ортокератотический эпидермис с отслоением, которое происходит либо в нижней части рогового слоя, либо непосредственно над зернистым слоем
- Тип B (воспалительный) PSS — характеризуется эритематозными мигрирующими пятнами с шелушащейся каймой, зудом и тенденцией к атопии. Гистология может показать отсутствие рогового слоя или несколько слоев паракератоза, которые обычно отделяются от зернистого слоя.
 Также можно наблюдать псориазоформный акантоз и периваскулярную инфильтрацию мононуклеарными лейкоцитами
Также можно наблюдать псориазоформный акантоз и периваскулярную инфильтрацию мононуклеарными лейкоцитами
Эритрокератодермия
- 0097 гиперкератотические бляшки , отчетливые участки эритемы и иногда шелушение
- Клинически и генетически гетерогенная группа эритрокератодермий включает несколько редких генетических заболеваний кожи, в том числе аутосомно-доминантную вариабельную эритрокератодермию и прогрессирующую симметричную эритрокератодермию
- Большинство пациентов поступают в младенчестве
- Поражения кожи при вариабельной эритрокератодермии и прогрессирующей симметричной эритрокератодермии имеют много общего:
- Вариабельная эритрокератодермия (EKV)
- В большинстве случаев первоначально проявляются четко очерченными кольцевидными или полициклическими эритематозными пятнами .
 Эпизоды обычно длятся от минут до часов, хотя могут длиться и дни. Могут присутствовать мелкие чешуйки или шелушение. Наблюдаются очень заметные различия в количестве, размере, форме, распределении и расположении поражений
Эпизоды обычно длятся от минут до часов, хотя могут длиться и дни. Могут присутствовать мелкие чешуйки или шелушение. Наблюдаются очень заметные различия в количестве, размере, форме, распределении и расположении поражений - Со временем развивается гиперкератоз , который может быть генерализованным или локализованным с четко очерченными, желто-коричневыми, утолщенными, шероховатыми, гиперкератотическими бляшки с ярко выраженными кожными отметинами. Наиболее часто поражается фигура 9.0097 Симметричное поражение разгибательных поверхностей, боковых отделов туловища и ягодиц. Изгибы, лицо и скальп, как правило, сохраняются
- Примерно в 50% случаев гиперкератоз поражает ладони и подошвы, что часто связано с шелушением
- Бляшки относительно стабильны и сохраняются от месяцев до лет, но они могут также очистить полностью
- Поражения наиболее распространены в детстве. Улучшение и периодическое очищение кожи не являются чем-то необычным, поскольку возраст пациента составляет 9 лет.
 0028
0028 - На ранних стадиях EKV, до развития гиперкератоза, он может иметь сходство с более обширной формой болезни Оудсхорна (описанной выше), хотя последняя будет обостряться в течение зимы с преимущественным поражением ладоней, подошв, и конечностей
- Прогрессирующая симметричная эритрокератодермия (ПСЭК)
- Заболевание вызывает фиксированных оранжево-красных гиперкератотических бляшек , которые постепенно распространяются в детстве. Наиболее часто поражаются щеки, верхняя часть туловища, ягодицы и разгибательные поверхности
- В отличие от EKV нет мигрирующей эритемы
- Часто поражаются ладони и подошвы
Ихтиозы
масштабирование в отличие от шелушения , хотя Синдром Нетертона характеризуется различной степенью эритемы, с эпизодическим шелушением кожи, а позже характерной серпигинозной мигрирующей кольцевидной/полициклической сыпью с обоюдоострыми чешуйками
 главу Ихтиоз
главу Ихтиоз Изображения
Пожалуйста, обратитесь к примечаниям о правах на изображения внизу страницы в отношении отдельных изображений
владение.
1
2
3
4
5
6
7
8
9
10
11
12
13
14
15
16
17
18
19
20
21
Менеджмент
- Не существует известного лечения, которое могло бы вылечить эти состояния, хотя смягчающие средства могут обеспечить облегчение симптомов
- Лечение, которое иногда предоставляется в рамках вторичной медицинской помощи, включает системное ретиноиды (в основном ацитретин) , и иногда фототерапия
Заявление об отказе от ответственности — автор PCDS не может нести ответственность за любые вводящие в заблуждение или неверные утверждения, и ведение отдельных пациентов остается прямой обязанностью конкретного врача. Однако мы надеемся, что посетители этого сайта смогут связаться с нами по поводу комментариев, которые считаются вводящими в заблуждение или неверными, чтобы мы могли продолжать улучшать сайт.
Однако мы надеемся, что посетители этого сайта смогут связаться с нами по поводу комментариев, которые считаются вводящими в заблуждение или неверными, чтобы мы могли продолжать улучшать сайт.
Права на изображение — PCDS благодарит Dermatoweb, DermQuest (Galderma) и других, предоставивших изображения. Все указанные лица и организации сохраняют авторские права на соответствующие изображения. Этот веб-сайт является некоммерческим и содержит изображения только в образовательных целях. Любое загруженное изображение должно использоваться только в учебных целях, а не для публикации или коммерческого использования. Уведомление и кредит должны быть предоставлены PCDS или другим указанным участникам.
Быстрые ссылки
Медицинские изображения
Для PCDS важно создать собственный банк изображений, поэтому мы приветствуем оригинальные изображения из нашего
для читателей, особенно с цветом кожи:
- Для медицинских работников: пожалуйста, загрузите и
отправить декларацию по электронной почте
форму согласия и изображения на pcds@pcds.

 Дж., ван Стенсел М.А., Стейлен П.М., ван Гил М., ван дер Велден Дж., Морли
Дж., ван Стенсел М.А., Стейлен П.М., ван Гил М., ван дер Велден Дж., Морли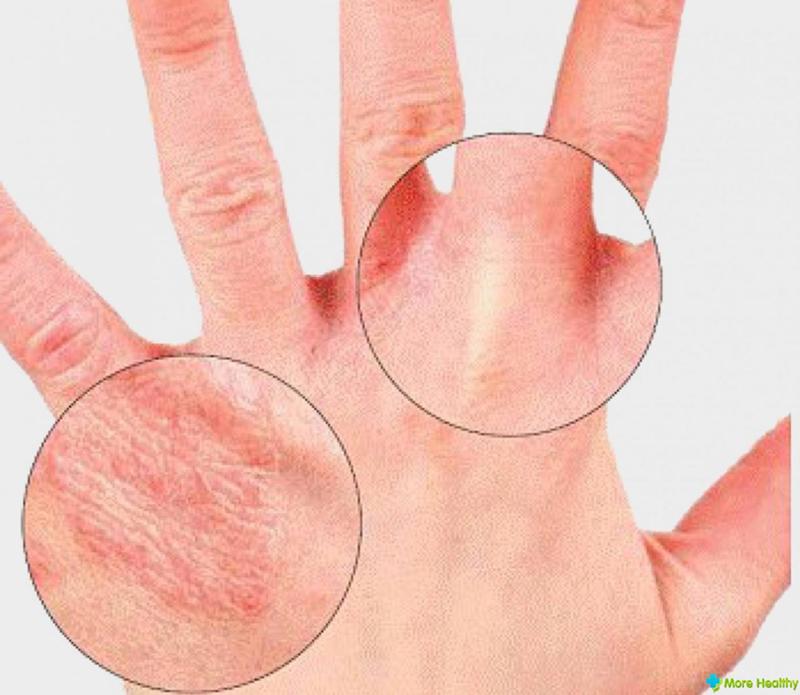 2012 май-июнь;29(3): 258-63. дои:
2012 май-июнь;29(3): 258-63. дои: Это означает, что человек с APSS унаследовал дефектную копию гена от обоих родителей 90 028.
Это означает, что человек с APSS унаследовал дефектную копию гена от обоих родителей 90 028. Поражения также могут быть кольцевидными или полициклическими
Поражения также могут быть кольцевидными или полициклическими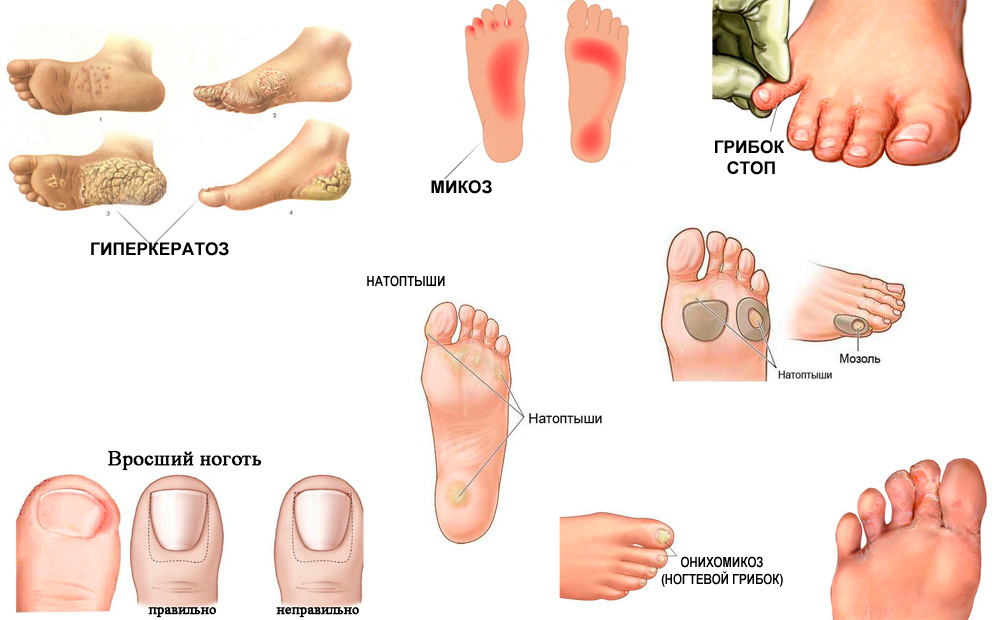 Симптомы, как правило, обостряются летом
Симптомы, как правило, обостряются летом  Также можно наблюдать псориазоформный акантоз и периваскулярную инфильтрацию мононуклеарными лейкоцитами
Также можно наблюдать псориазоформный акантоз и периваскулярную инфильтрацию мононуклеарными лейкоцитами Эпизоды обычно длятся от минут до часов, хотя могут длиться и дни. Могут присутствовать мелкие чешуйки или шелушение. Наблюдаются очень заметные различия в количестве, размере, форме, распределении и расположении поражений
Эпизоды обычно длятся от минут до часов, хотя могут длиться и дни. Могут присутствовать мелкие чешуйки или шелушение. Наблюдаются очень заметные различия в количестве, размере, форме, распределении и расположении поражений 0028
0028