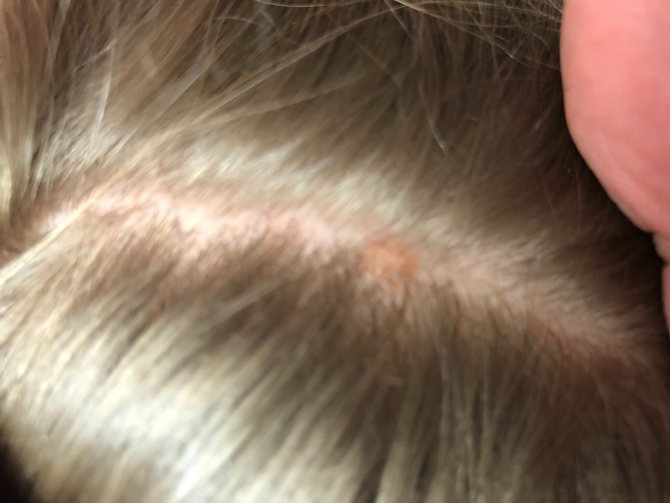
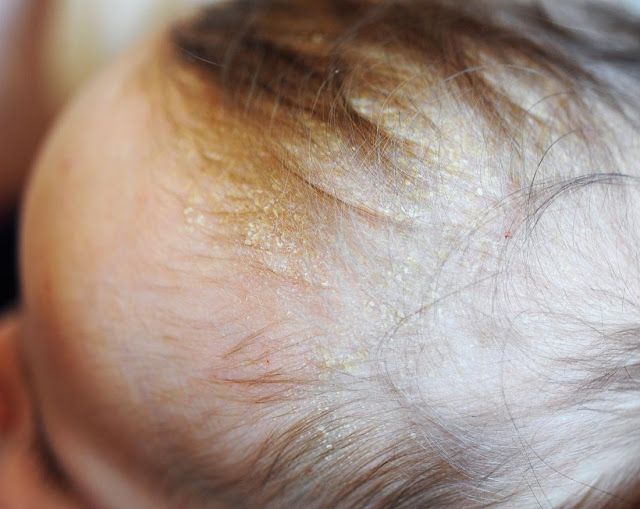
Шелушащиеся красные пятна на голове: Красные пятна на коже головы: причины и лечение
Заболевания кожи
В США и Европе кожные заболевания стоят на 4-м месте по количеству полученной инвалидности. Поэтому нельзя недооценивать разнообразные высыпания, зуд, боль, изменение цвета кожных покровов, шелушение — при любых отклонениях от нормы, тем более не проходящих длительное время, нужно обращаться к специалисту.
При обширном кожном зуде обычно обращаются к терапевту, при локализованном зуде или высыпаниях — к дерматологу. Они при необходимости выписывают направление к узким специалистам — дерматовенерологу (болезни кожи, вызванные ИППП), трихологу (проблемы кожи волосистой части головы), дерматокосметологу (эстетические проблемы кожи).
Нередко проблемы с кожным покровом сигнализируют о заболеваниях других органов, и тогда дерматологи работают совместно с эндокринологами, гематологами, онкологами, гинекологами, аллергологами и другими специалистами.
Когда назначают исследования кожи?
В норме кожа равномерно окрашена, умеренно влажная, гладкая. Если какой-то показатель изменяется, перемены приносят явный дискомфорт, симптомы долго не проходят, необходимо обратиться к врачу.
Если какой-то показатель изменяется, перемены приносят явный дискомфорт, симптомы долго не проходят, необходимо обратиться к врачу.
Кожа неоднородна, и заболевания поражают разные её слои: псориаз и чесотка — эпидермис, фурункулёз — дерму, целлюлит — подкожно-жировую клетчатку и т. д. Первым этапом любого исследования становятся осмотр и опрос человека, далее на основании первичных внешних признаков и полученных сведений врач решает, какие анализы пациенту необходимо сдать, чтобы диагностировать заболевание. Устный опрос выявляет длительность состояния, причины — по версии пациента, регулярность (было ли подобное ранее или в первый раз), симптомы общего состояния, наличие хронических заболеваний и заболеваний у родственников, коллег, особенности рациона, бытовых и рабочих условий и т. д.
Специалист делает визуальное исследование и при необходимости назначит тесты:
-
при разнообразных высыпаниях в естественных складках кожи, на волосистой части головы, шее, лице; -
при мелких белёсых чешуйках в области носогубного треугольника, на волосистой части головы, на спине, под мышками, в других местах; -
при зуде, жжении; -
при появлении бляшек, покрытых чешуйками, обычно — на коленных и локтевых сгибах, в местах выделения суставов, на ладонях, подошвах, на волосистой части головы; -
при кровоподтёках, отёках, язвах; -
при появлении папиллом; -
при обнаружении пятен неясного происхождения; -
при угрях, прыщах и прочих отклонениях кожных покровов от нормы; -
при некоторых неспецифических симптомах.
Виды диагностики кожных заболеваний
1. Общий анализ крови
-
по лейкоцитам, лейкоцитарной формуле определяется наличие/отсутствие воспалительного процесса; -
по эритроцитам, гемоглобину — белокровие, наличие внутренних кровотечений; -
по базофилам и эозинофилам — наличие/отсутствие/сила аллергического процесса.
Кровь здорового человека содержит не более 5 % эозинофилов. Увеличение их доли вызывает подозрение на аллергию. Однако высокое число эозинофилов характерно и для инвазии паразитами, потому требуются дополнительные тесты.
2. Общий анализ мочи. Позволяет судить о наличии/отсутствии воспалительного процесса, определять, присутствуют ли заболевания почек, других связанных органов.
3. Биохимия крови. С помощью этого анализа судят о метаболических процессах в организме, получают максимально полную, системную картину его работы.
4. Анализ кала. С помощью этого анализа выявляют паразитов, которые могут служить причиной аллергической реакции, воспалительных процессов кожных покровов.
5. Иммунограмма. С помощью иммунограммы подтверждают предварительно поставленный диагноз. В ходе исследования кровь тестируют на иммуноглобулины: если они повышены — заболевание развивается.
6. Микроскопия соскобов. Соскобы выполняют при подозрении на чесотки и микотические (грибковые) инфекции. Для анализа используют чешуйки из очага поражения, подозрительных ходов, которые помещают на предметное стекло и изучают.
7. Эпикутанные и интракутанные кожные тесты при аллергических состояниях. В некоторых клинических ситуациях детям и взрослым необходимо пройти аллергологическое обследование, например — больным с аллергическим ринитом, бронхиальной астмой, атопическим дерматитом, пищевой аллергией, реакцией на лекарственные средства и т. д.
д.
При эпикутанном способе аллерген наносят на кожу, чтобы выявить раздражитель в случаях с отсроченным гиперчувствительным ответом к контактному аллергену. Интракутанные (внутрикожные, интрадермальные) способы используют, чтобы обнаружить немедленный гиперчувствительный ответ на лекарство, пчелиный яд и некоторые другие раздражители. Интрадермальные тесты обладают высокой точностью. однако их недостаток — большое число ложноположительных результатов.
8. Микологические, бактериологические, вирусологические, серологические тесты при дерматозах, вызванных микроорганизмами
Чтобы определить микроорганизмы-возбудители заболеваний, используют:
-
соскобы чешуек, ногти, волосы, которые специальным образом обрабатывают и исследуют под микроскопом, — так определяют патогенные грибы; -
отделимое из уретры, мазок — для определения гонококков, прочих возбудителей ЗППП; -
мазки-отпечатки на клетки Тцанка с поверхностей, поражённых эрозиями, — для определения акантолитической пузырчатки; -
соскобы кожи — для определения чесоточного клеща; -
тканевый сок, собранный со дна твёрдых шанкров, — для определения бледных трепонем; -
культуральные исследования (посевы патологического биоматериала) — для определения возбудителя пиодермии, микозов (в том числе латентных форм), ЗППП и носительства деоматофитов.
9. Иммунофлюоресцентные тесты при аутоиммунных заболеваниях
К аутоиммунным заболеваниям кожи относят пузырные дерматозы — герпетиформный дерматит Дюринга, пузырчатка (истинная и все её разновидности), пемфигоиды. В основе этих заболеваний — иммунный ответ организма, направленный на межклеточные контакты кожи. Так, вульгарная пузырчатка характеризуется появлением антител к десмосомам, пемфигоид — антитела к гемидесмосомам.
Развившаяся болезнь хорошо диагностируется с помощью серологических тестов — антитела выявляются примерно у 80 %. Но при начальных формах и поражении слизистых антител в крови нет, потому используют прямое и непрямое иммунофлюоресцентное обследование.
Прямая иммунофлюоресценция выявляет на криостатных кожных срезах IgG и комплемент. Непрямая иммунофлюоресценция выявляет в кровяном и жидкостном содержании пузырей высокие титры Ig G к десмосомам — чем выше титры, тем тяжелее течение заболевания.
10. Ангиографические исследования при сосудистых нарушениях. К сосудистым нарушениям кожи — ангиомам — относят плотно расположенные кровеносные и лимфатические сосуды. Ангиомы располагаются на и под кожей, меняют её окраску на красную и с явным фиолетовым оттенком.
Различают:
- гемангиомы — патологические скопления-опухоли из кровеносных сосудов, окрашенные в красный или фиолетовый цвет. Особенно распространены детские гемангиомы, которые у 2/3 детей исчезают примерно к 7 годам, однако оставляют на коже «цветные» следы или рубцы;
- пламенеющие невусы — розовые, красные, фиолетовые уплощённые пятна, по своей природе — врождённые пороки кровеносных сосудов;
- лимфангиомы — разного размера бугорки на коже, образованные скоплением лимфатических сосудов;
- пиогенные гранулемы — приподнятые мясистые красные, красно-коричневые образования, влажные или покрытые коркой, которые образованы усиленно растущими капиллярами и отёком прилегающей ткани;
- паукообразные ангиомы — ярко-красные пятна с центральным кровеносным сосудом и отходящими от него капиллярами в виде лапок паука.

Если повреждение кожи носит только косметический характер, врач посоветует способ, как от него избавиться. Но иногда требуются ангиографические исследования — контрастные исследования кровеносных сосудов с использованием рентгена, КТ, МРТ и т. д.
11. Гистологическое исследование. Гистологические исследования кожи подтверждают или исключают предварительный диагноз, служат для определения стадии заболевания, распространённости опухоли. Всё это необходимо для правильной диагностики, прогноза и эффективного лечения.
Для биопсии выбирают типичный элемент, предпочтительно — свежий первичный. Если высыпания распространённые, то биоматериал берут из такого очага, удаление которого вызовет минимальные косметические, функциональные дефекты. Биопсию проводят под местным обезболиванием, используя скальпель или методы пункционной биопсии, электрохирургии.
12. Аллергические тесты
Аллергические тесты
Для определения аллергена специалисты пользуются разными тестами:
- прик-тестами (нанесение капель с аллергеном на кожу, затем прокол через каплю прик-ланцетом) — для выявления сенсибилизации к бытовым, эпидермальным, пыльцевым, лекарственным, грибковым и другим аллергенам;
- скарификационными (царапины специальными ланцетами с аллергенами в случаях, когда прик-тест невозможен) — обладают высокой специфичностью. однако часто дают ложноположительный результат;
- аппликационными, или Patch-тестами (аллерген наносится на пластырь, который приклеивают на спину или на плечо) — для определения контактного и атопического дерматита.
Оценка кожных тестов проходит спустя 20 минут, 6 часов или 24—48 часов, в зависимости от аллергена. Результат теста может быть отрицательным, слабоположительным, положительным или сомнительным.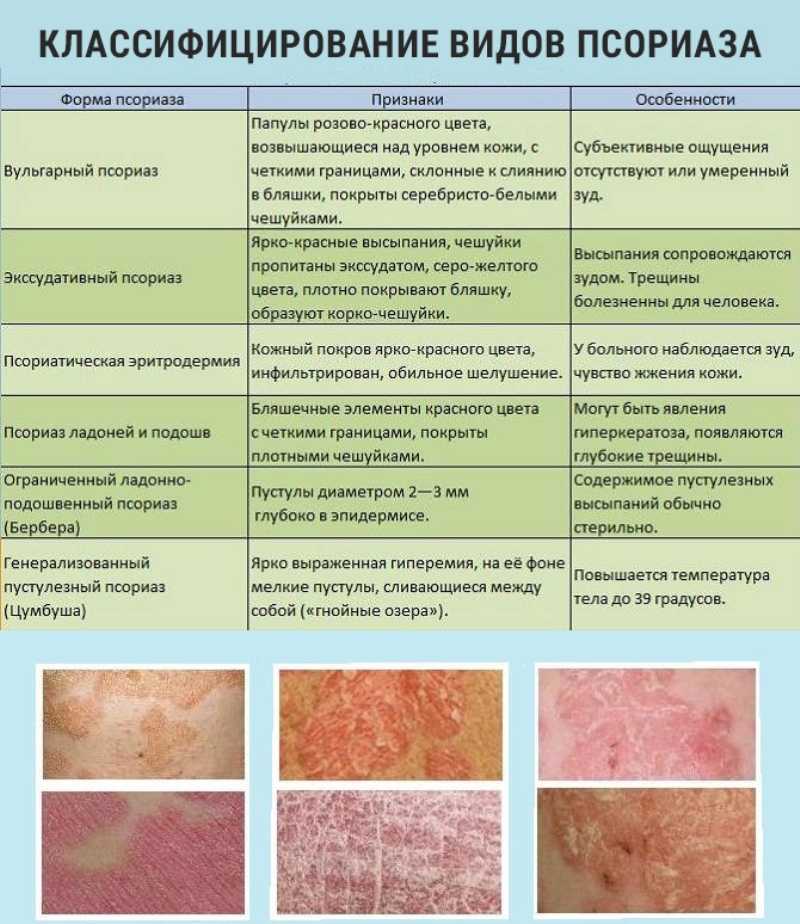
Дополнительные исследования
Серологическое (изучение антител и антигенов в сыворотке крови). При высокой чувствительности к определённому аллергену в крови увеличивается содержание антител класса IgE, которые в нормальном состоянии составляют примерно ~0,001 % от всех иммуноглобулинов. Чтобы узнать раздражитель, определяют аллергенспецифичные антитела.
Исследование сыворотки крови начинается с определения общего уровня иммуноглобулина Е (IgE). Однако примерно у 30 % людей, подверженных аллергии, общий иммуноглобулин в норме, а повышенный его уровень может наблюдаться и при инвазии гельминтами, некоторых других заболеваниях.
Затем выявляют конкретный раздражитель, определяя специфические IgG-антитела, например — к пищевым продуктам, пыльце и т. д.
Микроскопическое (изучение мазка под микроскопом). Цитологическое исследование проводят с целью морфологической оценки клеточного состава, изменений в клетках (ядро, цитоплазма, их отношение). По полученным данным делают предварительные диагнозы доброкачественных, злокачественных опухолей, других неопухолевых поражений.
По полученным данным делают предварительные диагнозы доброкачественных, злокачественных опухолей, других неопухолевых поражений.
Патоморфологическое (биопсия). Биопсия кожи проводится с целью микроскопического выявления патологии — кожных нераковых заболеваний (например, псориаза, системной красной волчанки, склеродермии, узелкового периартериита, амилоидоза, туберкулёза кожи и др.), рака кожи, бактериальных кожных инфекций, грибковых инфекций.
Результаты исследования готовы через 1—6 недель. Осложнением такого метода могут стать рубцы, однако в некоторых случаях биопсия просто необходима для получения точного анализа и назначения эффективного лечения.
Стоимость услуг в АО «СЗДЦМ»
В Северо-Западном центре доказательной медицины вы сможете пройти все исследования кожи по назначению врача.
В лабораториях, медицинских центрах и лабораторных терминалах АО «СЗЦДМ» работают опытные специалисты, все отделения оснащены современным лабораторным оборудованием и препаратами. мы гарантируем вам высокую точность исследований, безопасность и конфиденциальность.
мы гарантируем вам высокую точность исследований, безопасность и конфиденциальность.
Кожа головы красная и чешется
Когда кожа головы красная и сильно чешется – скорее всего вы столкнулись с заболеванием дерматологической группы: псориазом или себорейным дерматитом.
Симптоматика проявления очень похожа с другими болезнями, поэтому подтвердить диагноз может только врач после осмотра пациента. При возникновении первых признаков незамедлительно обратитесь к дерматологу.
Содержание
- 1 Диагностируем симптомы и ищем лечение красных пятен на волосистой части головы
- 2 Псориаз – бич современного мира: на коже головы появились болячки или красные пятна, фото
- 2.1 На голове появились красные пятна: причины и симптоматика
- 2.2 Традиционное лечение и народные рецепты
- 3 На голове появились красные пятна и шелушатся: себорейный дерматит
- 3.1 На голове чешутся красные пятна: как бороться, лечение себореи
- 4 Аллергия как она есть: красные пятна на голове
- 5 Красное пятно на голове и выпадают волосы – грибок
- 5.
 1 Ужасная трихофития или стригущий лишай
1 Ужасная трихофития или стригущий лишай
- 5.
- 6 Итог
Диагностируем симптомы и ищем лечение красных пятен на волосистой части головы
Если кожа головы красная и появилась перхоть – это первые признаки того, что организм перестал работать стабильно. Данные симптоматические проявления могут быть связаны не только со многими заболеваниями дерматологической группы, но и с системными нарушениями.
Даже если возникшая проблема не сильно тревожит – все равно нужно обратиться к врачу. Устранить заболевание на ранней стадии – значит обезопасить себя от необратимых последствий, которые могут стать причиной развития других болезней.
Красноватые пятна на голове и перхоть у человека могут появляться по нескольким причинам:
- Развитие аллергической реакции на разные источники: продукты питания, бытовую химию, средства гигиены и прочее.
- Если человек страдает себорейным дерматитом, который считается одним из наиболее распространенных заболеваний кожного покрова во всем мире.

- При появлении псориаза – для него свойственным является быстрое обновление клеток, в результате чего кожа сильно шелушится и становится красной.
- Если человек болеет отрубевидным лишаем или другими грибковыми заболеваниями.
Если причиной появления красных высыпаний на коже головы и зуда стало развитие аллергической реакции – в большинстве случаев достаточно устранить аллерген и оказать надлежащий уход кожному покрову. В случаях, когда источником возникновения является другое заболевание, незамедлительно обратитесь к врачу. При дерматите головы красные пятна начинают зудеть, но такие же проявления могут наблюдаться у псориаза, себореи или лишая.
Пытаться самостоятельно устранить проблему не стоит, поскольку симптомы могут указывать на многие заболевания. Не зная причины возникновения болезни, вы можете усугубить состояние, приведя ситуацию к необратимым последствиям.
Псориаз – бич современного мира: на коже головы появились болячки или красные пятна, фото
В большинстве случаев псориазом страдают люди в хронической форме с редкими рецидивами. Красные, шелушащиеся пятна появляются в голове не сразу, постепенно распространяясь по кожному покрову. Если не предотвратить прогрессирование заболевания – пораженная область будет увеличиваться. Появление таких пятен может сопровождаться еще и раздражением кожи, сильным зудом, поскольку в тканях происходит воспалительный процесс.
Красные, шелушащиеся пятна появляются в голове не сразу, постепенно распространяясь по кожному покрову. Если не предотвратить прогрессирование заболевания – пораженная область будет увеличиваться. Появление таких пятен может сопровождаться еще и раздражением кожи, сильным зудом, поскольку в тканях происходит воспалительный процесс.
Псориаз может начать развиваться в организме человека при наличии следующих факторов:
- слабо развитая иммунная система;
- генетическая предрасположенность к заболеванию;
- злоупотребление наркотиками, алкоголем и курением;
- частые стрессы;
- перенесенные травмы головы.
Полностью излечиться от псориаза невозможно, но перенести его очаг в «тихое течение» возможно. Лечение красноты, зуда и воспаления происходит с помощью медикаментозных препаратов на основе дегтя и кетоконазола. В качестве дополнительной терапии доктор может выписать назначение на проведение физиотерапии и прохождение санитарно-курортного курса.
Если в процессе лечения были выявлены другие инфекционные заболевания – назначаются антибиотики, а при моральном истощении пациента ему приписывают психотропные препараты, способствующие снятию напряжения, улучшению сна.
Псориаз не несет угрозы здоровью и жизни человека, но вызывает массу эстетических недостатков, особенно у мужчин. Скрыть красные пятна и шелушение под короткой стрижкой практически невозможно.
На голове появились красные пятна: причины и симптоматика
В случаях, когда чешется голова и кожа краснеет, не все обращают внимание на данные процессы, поскольку причин возникновения зуда очень много. Большинство из них являются естественными и не несут за собой никаких последствий.
Но бывают случаи, что зуд и появление перхоти – первые признаки развития инфекционных заболеваний: псориаза, дерматита и других. Причиной их формирования могут быть:
- частые стрессы;
- неправильный образ жизни;
- плохое питание;
- ослабленный иммунитет;
- генетическая предрасположенность.

Чесаться кожа начинает по причине возникновения воспалительного процесса на пораженных участках. Для снижения зуда доктор выписывает медикаментозные препараты и корректирует образ жизни пациента: частоту применения гигиенических процедур, питание и активность человека в течение дня.
Традиционное лечение и народные рецепты
Покраснение и появление зуда лечатся путем применения комплексной терапии по устранению очага возникновения. Пациент принимает назначенные препараты и проходит физиотерапию, в таких ситуациях рекомендуются специализированные санатории.
В большинстве случаев доктор назначает седативные, антигистаминные и гипосенсибилизирующие средства. Они обладают высокой токсичностью и не могут приниматься без назначения.
От чешущихся красных пятен на голове могут помочь травяные отвары и настойки по народной рецептуре. Несмотря на безобидный состав и целебные свойства – их нельзя использовать в качестве основного препарата для лечения заболевания.
На голове появились красные пятна и шелушатся: себорейный дерматит
Красные пятна не всегда появляются на голове по причине развития инфекционных заболеваний или попадания в организм аллергенов, провоцирующих аллергическую реакцию.
Себорейный дерматит – одно из распространенных заболеваний кожного покрова, требующих своевременного лечения. Для него характерными являются следующие симптомы: зуд, раздражение, покраснение кожи головы. Себорейный дерматит может проявляться и другими симптомами:
- образовываются на коже красные пятна или розоватого оттенка;
- выпадают волосы;
- повышается сальность кожного покрова;
- появляется частый зуд в отдельных участках или по всей голове.
Во время шелушения на пораженных участках образовывается перхоть несвойственного желтоватого оттенка. Данный процесс происходит очень активно и обильно, поэтому обычным шампунем вывести чешуйки невозможно. При себорейном дерматите может шелушиться не только пятно на голове, но и пораженные участки усов, бороды, бровей.
На голове чешутся красные пятна: как бороться, лечение себореи
Красные пятна, перхоть на коже головы могут стать первыми признаками развития себорейного дерматита. Диагностировать заболевание сможет только дерматолог, выписав дальнейшую терапию. Специалист будет рекомендовать пересмотреть свой образ жизни, а также заменить шампунь для мытья волос на более совместимый с типом кожи.
Шелушащиеся красные пятна на голове чаще всего появляются из-за ослабленной иммунной системы, которая не в состоянии бороться с инфекцией. Для ее нормализации выписываются соответствующие медикаментозные препараты. На период лечения стоит отказаться от курения и приема алкогольных напитков и включить в ежедневное питание больше продуктов, богатых на витамины.
Аллергия как она есть: красные пятна на голове
Красные пятна, которые появляются на голове, могут быть причиной развития не только инфекционных заболеваний, но и попадания в организм человека аллергена, провоцирующего соответствующую реакцию.
Самолечением в таких случаях заниматься не стоит, поскольку определить реальный источник может только доктор после осмотра. Симптомы аналогичные аллергической реакции наблюдаются при:
- крапивнице;
- холодовом типе;
- эритеме на голове у мужчин.
Стоит обратить внимание, что дерматит атопического типа, как и экзема, относятся к хроническим аллергическим заболеваниям. Медлить с их лечением не стоит – красные пятна на коже головы с каждым днем начинают все больше чесаться, поражая большие площади кожного покрова.
Красное пятно на голове и выпадают волосы – грибок
Грибковые заболевания являются распространенным явлением по всему миру. Они могут возникать по разным причинам, проявляясь по-разному. Если кожные заболевания по типу себореи или псориаза не передаются от носителя к здоровому человеку, то грибок может распространяться в обществе.
При подозрении у себя наличия грибковой болезни – предпримите соответствующие меры, защитив домашних от возможного заражения.
Ужасная трихофития или стригущий лишай
Данное заболевание является наиболее тяжелой формой инфекционного типа, лечение которого протекает долго и сложно. Во время развития грибка на коже головы появляются островки, на которых волосы не могут расти, тем самым образовывая лысины.
Пятна краснеют, появляются черные точки и воспаление. При первом подозрении на развитие стригущего лишая – незамедлительно обратитесь к доктору. Данное заболевание развивается быстро, и своевременно не оказанная помощь может повлечь за собой тяжелые последствия. Подробней о этом заболевании и его лечении вы можете узнать в этой статье.
Лечение красной кожи, шелушения и воспаления в большинстве случаев происходит с использованием медицинских препаратов. Большая часть из них обладает высокой степенью токсичности – без решения врача принимать их категорически запрещено.
Итог
Независимо от того, какой источник стал развитием грибковых и инфекционных заболеваний на кожном покрове – не пренебрегайте лечением.
Своевременно оказанная помощь поможет быстро устранить болезнь с минимальными последствиями после ее исчезновения. Придерживаясь общих гигиенических правил, вы обрекаете себя на долгую и счастливую жизнь без псориаза, себорейного дерматита, лишая и других заболеваний кожного покрова.
Кожные заболевания волосистой части головы
Существует ряд заболеваний и состояний кожи головы, которые варьируются от легких до крайне серьезных.
Воспалительные заболевания кожи головы
Себорейный дерматит (перхоть)
Причина себорейного дерматита неизвестна. Существует два типа себорейного дерматита: младенческий себорейный дерматит, обычно наблюдаемый у новорожденных и младенцев, и себорейный дерматит взрослых, обычно наблюдаемый у взрослых среднего возраста.
Себорейный дерматит проявляется в виде желтоватых жирных чешуек на коже головы. Нижняя кожа красная. При легкой форме поражаются только очаговые участки кожи головы, но в более тяжелых случаях может наблюдаться диффузное шелушение и покраснение. Себорейный дерматит может поражать кожу над бровями, внутреннюю поверхность щек, грудь, спину и пах. Состояние может быть или не быть зудящим. Это не грибковая инфекция, хотя сообщалось, что с ней связаны дрожжевые инфекции. У пациентов с ВИЧ-инфекцией может развиться очень тяжелый себорейный дерматит.
Себорейный дерматит может поражать кожу над бровями, внутреннюю поверхность щек, грудь, спину и пах. Состояние может быть или не быть зудящим. Это не грибковая инфекция, хотя сообщалось, что с ней связаны дрожжевые инфекции. У пациентов с ВИЧ-инфекцией может развиться очень тяжелый себорейный дерматит.
Лечение себорейного дерматита состоит из мягких антисептических или противогрибковых шампуней и мягких местных стероидных лосьонов или гелей. Состояние склонно к рецидивам.
Псориаз кожи головы
Псориаз — это воспалительное заболевание кожи, характеризующееся повышенной скоростью обновления клеток кожи. Он проявляется в виде бляшек с толстыми чешуйками на коже и волосистой части головы. Поражения кожи проявляются в виде дискретных чешуйчатых бляшек на волосистой части головы и вдоль линии роста волос и часто распространяются на лоб и бока скальпа. Бляшки розовые и покрыты серебристыми чешуйками. Псориаз также может привести к изменениям ногтей. Состояние обычно без зуда.
Состояние обычно без зуда.
Псориаз волосистой части головы лечится шампунем с каменноугольной смолой и мазью с каменноугольной смолой или местным стероидным спреем или гелем.
Контактный дерматит и кожная аллергия
Контактный дерматит — это воспалительное состояние, вызванное внешним агентом. Раздражающий контактный дерматит кожи головы может возникнуть из-за чрезмерного использования лечебного шампуня, химических веществ, таких как отбеливатель или лосьон для химической завивки, или чрезмерного нагревания кожи головы. Многие препараты для местного применения для волос и кожи головы могут вызывать кожную аллергию, наиболее распространенной из которых является аллергия на краску для волос. Другими возможными аллергенами являются отдушки в лосьонах для волос, химические вещества в лосьонах для химической завивки и лекарства/консерванты в шампунях и лосьонах для волос/кожи головы.
Дерматит проявляется в виде зудящих, чешуйчатых, красных пятен на коже головы, линии роста волос и ушах. В острой фазе могут быть кисты, может возникнуть отек, который может распространяться на веки.
В острой фазе могут быть кисты, может возникнуть отек, который может распространяться на веки.
Если у вас есть симптомы контактного дерматита, вам следует обратиться к врачу для лечения и обследования для определения причины. Чтобы не допустить рецидива, можно принять профилактические меры. Может потребоваться пластырный тест, чтобы установить причину аллергии.
Красный плоский лишай
Красный плоский лишай — это воспалительное заболевание кожи, которое может привести к образованию рубцов на коже головы. Причина неизвестна.
Начинается в виде красновато-пурпурного пятна или бляшки на коже головы и может увеличиваться при выпадении волос. Впоследствии пораженная кожа рубцуется и лысеет. Кожа часто зудит, а также может поражать внутреннюю часть рта и ногти.
На других частях тела красный плоский лишай проявляется в виде синеватых, зудящих, шелушащихся пятен. Красный плоский лишай обычно проходит спонтанно через несколько лет.
Чтобы предотвратить рубцевание и постоянное облысение, красный плоский лишай кожи головы следует лечить на ранней стадии с помощью местных стероидов или внутриочаговых инъекций стероидов на пораженную кожу.
Дискоидная красная волчанка (ДКВ)
Это аутоиммунное заболевание, поражающее преимущественно кожу и проявляющееся в виде лысых, шелушащихся красных пятен на коже головы. Кожа истончается, и в пятнах видны выступающие капилляры. Выпадение волос на этих рубцовых участках является очевидным и часто необратимым. Состояние безболезненное и не зудящее. Другие участки кожи, например. лицо и уши также часто поражаются. Такие поражения кожи часто чувствительны к солнцу. Лабораторные исследования, включая биопсию кожи, необходимы для подтверждения диагноза.
DLE следует лечить немедленно, чтобы предотвратить прогрессирующее рубцевание и облысение. Существуют эффективные методы лечения этого заболевания, но рубцовые поражения обычно не поддаются лечению. Иногда могут поражаться внутренние органы, такие как легкие, почки и сердце, что приводит к состоянию, называемому системной красной волчанкой. Таким образом, больные должны регулярно проходить осмотры у своего врача.
Очаговая алопеция
Это аутоиммунное заболевание кожи, которое часто поражает волосистую часть головы, вызывая появление одного или нескольких залысин. Ему часто не предшествует покраснение или зуд. Пучки волос внезапно выпадают в течение нескольких дней, оставляя после себя полностью залысины. Кожа под ним выглядит нормальной. Причина очаговой алопеции неизвестна. Большинство пациентов выздоравливают спонтанно через несколько месяцев. В тяжелых случаях может поражаться вся кожа головы, что приводит к полному облысению. В редких случаях заболевание может быть связано с другими кожными заболеваниями, такими как заболевания щитовидной железы.
Ему часто не предшествует покраснение или зуд. Пучки волос внезапно выпадают в течение нескольких дней, оставляя после себя полностью залысины. Кожа под ним выглядит нормальной. Причина очаговой алопеции неизвестна. Большинство пациентов выздоравливают спонтанно через несколько месяцев. В тяжелых случаях может поражаться вся кожа головы, что приводит к полному облысению. В редких случаях заболевание может быть связано с другими кожными заболеваниями, такими как заболевания щитовидной железы.
Лечение состоит из внутриочаговых инъекций стероидов или регулярной обработки пораженной кожи химическими веществами. Вам следует проконсультироваться с врачом для начала лечения.
Опухоли и родимые пятна на коже головы
Сальные невусы
Сальные невусы — это родимые пятна, происходящие из сальных желез кожи. Они присутствуют при рождении, сначала в виде слабого желтоватого пятна, которое становится приподнятым, шероховатым и похожим на бородавку по мере взросления ребенка. Поражение обычно появляется на коже головы, но иногда может возникать на лице и шее. Поражение протекает бессимптомно. Она часто увеличивается в период полового созревания, и существует очень небольшой риск развития рака на родимых пятнах во взрослом возрасте. Их можно удалить хирургическим путем.
Поражение обычно появляется на коже головы, но иногда может возникать на лице и шее. Поражение протекает бессимптомно. Она часто увеличивается в период полового созревания, и существует очень небольшой риск развития рака на родимых пятнах во взрослом возрасте. Их можно удалить хирургическим путем.
Себорейный кератоз (себорейные бородавки, пигментные пятна)
Это доброкачественные новообразования на коже головы или других частях тела. Они выглядят как дискретные, четко очерченные коричневатые или черные пятна или приподнятые шишки с плоской вершиной разного размера и могут иметь как гладкую, так и шероховатую поверхность. Они обычно возникают у пожилых людей и очень часто встречаются у людей старше 50 лет. Поражения часто появляются на лице, но некоторые могут возникать на коже головы.
Эти безвредные поражения не сопровождаются какими-либо симптомами и не требуют лечения, но могут быть разрушены и удалены с помощью применения жидкого азота, электрохирургии, бритья или лазерной хирургии в косметических целях. Узнайте больше о возможностях косметической хирургии кожи
Узнайте больше о возможностях косметической хирургии кожи
здесь.
Солнечные кератозы
Солнечные кератозы представляют собой предраковые поражения кожи на коже лица и волосистой части головы, подвергающейся воздействию солнца. На коже головы они возникают у лысеющих людей, которые длительное время находились на солнце. Они часто наблюдаются у светлокожих людей, а также у людей среднего и старшего возраста. Солнечные кератозы проявляются в виде нечетко очерченных красных чешуйчатых пятен на коже. Поверхность поражения выглядит и ощущается шероховатой, как мелкая наждачная бумага. Образование безболезненное и не чешется. Если не лечить солнечный кератоз, он может перерасти в рак кожи.
Солнечные кератозы необходимо уничтожить, чтобы остановить раковую трансформацию. Обычно его уничтожают с помощью аппликаций с жидким азотом или местного противоракового крема, например. 5-фторурацил. Пациенты с солнечным кератозом должны избегать дальнейшего пребывания на солнце и ежедневно пользоваться солнцезащитным кремом. Новые поражения следует лечить по мере их появления. Биопсия кожи может быть необходима, чтобы установить, развился ли рак.
Новые поражения следует лечить по мере их появления. Биопсия кожи может быть необходима, чтобы установить, развился ли рак.
Ангиосаркома
Это редкий рак кровеносных сосудов кожи. Он имеет тенденцию появляться на коже головы, лица и ушей. Обычно это происходит у пожилых пациентов и обычно проявляется в виде одиночных или сгруппированных синевато-красных узелков или бляшек на коже головы, лица или ушей. Поражения иногда могут быть слегка болезненными, но часто безболезненными. Ранняя диагностика имеет важное значение. Для подтверждения диагноза необходима биопсия кожи.
Пациентов с ангиосаркомой направляют на лечение к онкологу. Локализованные поражения можно удалить хирургическим путем, но большие поражения требуют лучевой терапии. Прогноз при ангиосаркоме, как правило, неблагоприятный.
Инфекции кожи головы
Грибковая инфекция (стригущий лишай, опоясывающий лишай)
Инфекция дерматомикоза кожи головы вызывается грибковой инфекцией и чаще встречается у детей, чем у взрослых. Проявляется по-разному, в зависимости от степени тяжести и источника инфекции. В легких случаях грибковая инфекция проявляется в виде зудящих шелушащихся пятен на коже головы. Волосяные фолликулы и волосы инфицируются, инфицированные волосы ломаются и выпадают, оставляя залысины. Кожа под ним может быть красной и воспаленной. При тяжелом заражении (часто от инфицированных домашних животных) кожа головы становится очень красной, нежной и заболоченной. Из воспаленной кожи может выделяться гной, и могут образовываться фурункулы/абсцессы (так называемые керионы). Зараженные волосы выпадают, и может образоваться корка.
Проявляется по-разному, в зависимости от степени тяжести и источника инфекции. В легких случаях грибковая инфекция проявляется в виде зудящих шелушащихся пятен на коже головы. Волосяные фолликулы и волосы инфицируются, инфицированные волосы ломаются и выпадают, оставляя залысины. Кожа под ним может быть красной и воспаленной. При тяжелом заражении (часто от инфицированных домашних животных) кожа головы становится очень красной, нежной и заболоченной. Из воспаленной кожи может выделяться гной, и могут образовываться фурункулы/абсцессы (так называемые керионы). Зараженные волосы выпадают, и может образоваться корка.
Грибковые инфекции кожи головы можно эффективно лечить пероральными противогрибковыми препаратами и надлежащим уходом за волосами. Источник инфекции, т.е. домашних животных, следует лечить одновременно, чтобы предотвратить рецидив. Раннее распознавание и лечение грибковой инфекции предотвратит необратимое рубцевание и облысение. Немедленно обратитесь к врачу, если вы подозреваете, что у вас грибковая инфекция кожи головы.
Бактериальные инфекции волосяных фолликулов (фолликулит, фурункулы)
Бактериальная инфекция волосяных фолликулов вызывает фолликулит кожи головы или воспаление волосяных фолликулов/пор. Фолликулит кожи головы проявляется в виде прыщей на коже головы. Небольшие дискретные красные комочки болезненны и часто разбросаны по разным участкам кожи головы, при этом могут образовываться пустулы. Некоторые люди более восприимчивы к такой инфекции, чем другие. Если инфекция становится слишком частой, необходимо провести тесты, чтобы выяснить, есть ли какие-либо отклонения в иммунной системе.
Фолликулит можно эффективно лечить соответствующими пероральными антибиотиками. Хорошая гигиена, регулярное мытье кожи головы и волос мягким антисептическим шампунем помогут предотвратить рецидивы. Иногда длительные пероральные антибиотики могут быть необходимы для подавления инфекций.
Опоясывающий лишай (Herpes Zoster)
Опоясывающий лишай вызывается вирусом, который также вызывает ветряную оспу. Пациенты с опоясывающим лишаем всегда болели ветряной оспой в прошлом, поскольку опоясывающий лишай представляет собой реактивацию вируса ветряной оспы. Часто наблюдается у людей со сниженным иммунитетом, т.е. после вирусной инфекции, рака и т. д.
Пациенты с опоясывающим лишаем всегда болели ветряной оспой в прошлом, поскольку опоясывающий лишай представляет собой реактивацию вируса ветряной оспы. Часто наблюдается у людей со сниженным иммунитетом, т.е. после вирусной инфекции, рака и т. д.
Кожные высыпания появляются в виде линейной картины после распределения ветви нерва. Непосредственно перед появлением кожных высыпаний часто предшествуют боль и зуд. Очень болезненная сыпь в виде волдырей вскоре сменяется эрозиями и корками на пораженных участках кожи, например. на лбу и передней части головы или на шее и задней части головы. Состояние является самоограничивающимся и должно пройти примерно через две недели. Однако сильная боль может сохраняться в течение нескольких месяцев после исчезновения поражений кожи.
Пожилые люди подвержены более высокому риску развития
постгерпетическая невралгия. Пациенты с опоясывающим лишаем должны обратиться к врачу, и им может потребоваться обследование на предмет любой основной причины снижения иммунитета.
Опоясывающий лишай можно эффективно лечить, если принять соответствующие противовирусные препараты очень рано (в течение 48 часов после появления симптомов). Пероральные противовирусные препараты могут уменьшить продолжительность и тяжесть опоясывающего лишая. Немедленно обратитесь к врачу, если вы подозреваете, что у вас опоясывающий лишай.
Почему на моем члене появились красные пятна?
Почему на моем члене появились красные пятна?
Пресс
Введите
искать
iCliniq
/
Статьи о здоровье
/
Красные пятна на пенисе
/
Почему на моем члене появляются красные пятна?
Дерматологи и уход за кожей
Данные проверены
Написано
Доктор Сумитра. С
и медицинский
рассмотрен доктором Нидхином Варгезе
Опубликовано 06 июня 2022 г. и последний раз проверено 11 ноября 2022 г.
— 5 минут чтения
Abstract
Красные пятна на половом члене могут появиться из-за раздражения или инфекции. В этой статье мы обсудим различные состояния, вызывающие появление красных пятен на половом члене.
В этой статье мы обсудим различные состояния, вызывающие появление красных пятен на половом члене.
Содержание
Введение
Какие различные состояния вызывают появление красных пятен на половом члене?
Заключение
Введение
Красные пятна на половом члене могут возникать из-за раздражения или инфекции (обычно инфекции, передающиеся половым путем). Это может быть нормальным состоянием и имеет тенденцию происходить часто, поскольку кожа полового члена чрезвычайно чувствительна. Но в некоторых случаях это может быть связано с серьезными факторами и требует немедленного лечения.
При каких состояниях появляются красные пятна на половом члене?
Красные пятна на половом члене могут быть вызваны различными состояниями. Он может распространяться через открытый порез или рану. Если сифилис диагностирован на ранних стадиях, его можно лечить инъекцией пенициллина. Но если состояние становится тяжелым, оно может повлиять на другие части тела, такие как сердце и мозг. Сифилис также может передаваться от инфицированной матери к ребенку, что называется врожденным сифилисом.
Но если состояние становится тяжелым, оно может повлиять на другие части тела, такие как сердце и мозг. Сифилис также может передаваться от инфицированной матери к ребенку, что называется врожденным сифилисом.
Первым признаком заражения сифилисом является появление язвы на половом члене или в месте проникновения инфекции в организм. Некоторые из других симптомов — боль в горле, лихорадка, сыпь на других частях тела и выпадение волос. В тяжелых стадиях это повлияет на различные части тела.
Пенициллин — единственный препарат, способный творить чудеса. В случае, если у пациента аллергия на пенициллин, то пациенту рекомендуется пройти процесс десенсибилизации для получения инъекции пенициллина.
2. Генитальный герпес — Генитальный герпес вызывается вирусом простого герпеса (ВПГ) и передается половым путем. Он проявляется в виде красных пятен на половом члене, наполненных гноем. Он распространяется через порезы на коже или слизистой оболочке рта и половых органов. Вирус простого герпеса преимущественно обнаруживается в слюне, сперме и вагинальных выделениях. Дети, рожденные через естественные родовые пути, как правило, заражаются герпесом от инфицированной матери.
Вирус простого герпеса преимущественно обнаруживается в слюне, сперме и вагинальных выделениях. Дети, рожденные через естественные родовые пути, как правило, заражаются герпесом от инфицированной матери.
Первым признаком инфекции будет красная язва на гениталиях (пенис, влагалище или рот). Эти волдыри заполняются гноем, который вызывает зуд. Другие симптомы включают общий дискомфорт, боль, рубцевание или кровоточащие язвы и т. д.
Генитальный герпес нельзя вылечить, но его можно лечить, чтобы предотвратить появление новых волдырей и быстрое заживление существующих язв. Ацикловир, фамцикловир и валацикловир. В случае серьезной инфекции поможет внутривенное введение Ацикловира.
3. Баланит — Нетяжелое состояние. Баланит характеризуется воспалением головки полового члена (гланса) из-за инфекции или плохой гигиены. Это вызовет боль и дискомфорт, и с ними можно справиться с помощью местных лекарств. Признаками баланита, поражающего головку полового члена, являются красные язвы, неприятный запах, болезненное мочеиспускание, упругость кожи, покраснение кожи, опухшие железы и т. д.
д.
Баланит можно лечить противогрибковыми таблетками, такими как флуконазол, и местными противогрибковыми средствами, такими как клотримазол и нистатин. В некоторых случаях назначают мягкие местные стероиды.
4. Чесотка — Чесотка – кожное заболевание, вызываемое восьминогим чесоточным клещом человека. Клещ имеет тенденцию проникать в кожу и постоянно питаться ею. Он может легко передаваться через контакт с кожей и в основном во время полового контакта. Он практически незаметен невооруженным глазом и может поражать людей всех возрастов и полов.
Признаками чесотки являются кожный зуд, язвы или волдыри на половом члене и других участках тела, шелушение кожи и сыпь.
Лечение чесотки будет включать такие лекарства, как крем с перметрином, лосьон с бензилбензоатом, лосьон с линданом и серная мазь.
5. Контагиозный моллюск — Это относительно несерьезное состояние, вызванное вирусом оспы. Он может легко передаваться от одного человека к другому при совместном использовании постельного белья, полотенец или любых материалов. Это может произойти у людей всех возрастных групп, но обычно встречается у детей. Оба пола страдают одинаково. Он проявляется волдырями или язвами по всему телу, включая гениталии. Язвы будут телесного цвета, твердыми, блестящими и куполообразными. Часто вызывает ощущение зуда. Рекомендуется не чесать и не ковырять язвы, потому что вирус будет распространяться на все части тела, вызывая сильный дискомфорт.
Это может произойти у людей всех возрастных групп, но обычно встречается у детей. Оба пола страдают одинаково. Он проявляется волдырями или язвами по всему телу, включая гениталии. Язвы будут телесного цвета, твердыми, блестящими и куполообразными. Часто вызывает ощущение зуда. Рекомендуется не чесать и не ковырять язвы, потому что вирус будет распространяться на все части тела, вызывая сильный дискомфорт.
Контагиозный моллюск не требует лечения, так как язвы заживают сами по себе в период от шести до восемнадцати месяцев. Но в случае, если пациентов беспокоят большие язвы и распространение инфекции, врач может предложить следующие методы лечения.
Можно заморозить бугорки (криохирургия) жидким азотом.
Также рекомендуется уничтожать неровности с помощью лазера.
Также доступно местное применение кремов, содержащих йод и салициловую кислоту, Кантаридин и Имихимод для отшелушивания кожи.
6. Зуд спортсмена — Зуд спортсмена не является серьезным заболеванием, но проявляется ощущением зуда. Это вызвано плесневым грибком, называемым дерматофитами. Люди с избыточным весом, подростки и мужчины чаще всего заболевают зудом спортсменов. Характеризуется наличием красных пятен на половых органах, сыпью, шелушением кожи, жжением, болезненными ощущениями. Зуд Джока можно легко лечить безрецептурными противогрибковыми кремами, мазями, спреями и порошками. Клотримазол — наиболее часто назначаемый препарат.
Зуд спортсмена — Зуд спортсмена не является серьезным заболеванием, но проявляется ощущением зуда. Это вызвано плесневым грибком, называемым дерматофитами. Люди с избыточным весом, подростки и мужчины чаще всего заболевают зудом спортсменов. Характеризуется наличием красных пятен на половых органах, сыпью, шелушением кожи, жжением, болезненными ощущениями. Зуд Джока можно легко лечить безрецептурными противогрибковыми кремами, мазями, спреями и порошками. Клотримазол — наиболее часто назначаемый препарат.
7. Молочница — Она также известна как молочница и не передается половым путем. Он может распространяться при контакте с инфекцией. Его вызывает Candida albicans. Головка полового члена будет иметь покраснение, красные язвы, белые выделения, толстую крайнюю плоть и жжение. Его можно лечить противогрибковыми кремами и таблетками. Наиболее часто назначаемыми препаратами являются Клотримазол и Миконазол.
8. Генитальная экзема — Генитальная экзема вызывается такими факторами окружающей среды, как стресс и курение. Это состояние кожи, проявляющееся зудом и воспалением. Из всех четырех типов атопический дерматит поражает половой член, особенно половой член. На пораженном половом члене появляются красные пятна и сыпь. Другие симптомы включают сухую, чешуйчатую и покрытую корками кожу, отек и раздражение. Генитальную экзему можно лечить местными антибиотиками, такими как мупироцин, и местными кортикостероидами, такими как гидрокортизон.
Это состояние кожи, проявляющееся зудом и воспалением. Из всех четырех типов атопический дерматит поражает половой член, особенно половой член. На пораженном половом члене появляются красные пятна и сыпь. Другие симптомы включают сухую, чешуйчатую и покрытую корками кожу, отек и раздражение. Генитальную экзему можно лечить местными антибиотиками, такими как мупироцин, и местными кортикостероидами, такими как гидрокортизон.
9. Контактный дерматит — Возникает при контакте кожи с веществом, вызывающим аллергию. Это имеет тенденцию вызывать волдыри, наполненные гноем, которые иногда лопаются. Он также показывает признаки зуда, отека и шелушения кожи.
Контактный дерматит не требует специального лечения, так как он проходит сам по себе. В некоторых случаях дерматолог назначит мягкие местные или пероральные кортикостероиды для облегчения признаков и симптомов. К врачу следует обращаться в случае вскрытия волдыря, лихорадки или распространения инфекции за пределы полового члена.
10. Генитальный псориаз — Считается, что псориаз представляет собой нарушение иммунитета, на которое влияют такие факторы, как стресс и инфекция. Для него характерны красные пятна на половом члене, зуд, сухость кожи, которая кровоточит, боль, отек и жжение. Генитальный псориаз можно лечить местными кортикостероидами, такими как гидрокортизон, ретиноидами, такими как сориатан, и фототерапией.
11. Бовеноидный папулез — Бовеноидный папулез — редкое заболевание, передающееся половым путем и вызываемое вирусом папилломы человека (ВПЧ) 16 типа. На половых органах появляются красные пятна. Он заживает сам по себе, но в случае легкой инфекции будет назначен местный фторурацил. При необходимости также назначают криохирургию и лазерную хирургию.
Заключение
Появление красных пятен на половом члене может быть следствием различных реакций. Некоторые из них могут быть нормальными, а некоторые могут нуждаться в тщательном лечении. Поэтому желательно обратиться к врачу при обнаружении чего-то подозрительного. Однако при правильном лечении с большинством состояний можно справиться.
Поэтому желательно обратиться к врачу при обнаружении чего-то подозрительного. Однако при правильном лечении с большинством состояний можно справиться.
- ЧЕСОТКА: ДИАГНОСТИКА И ЛЕЧЕНИЕ
https://www.aad.org/public/diseases/a-z/scabies-treatment - КОНТАГИОЗНЫЙ МОЛЛЮСК: ОБЗОР
https://www.aad.org/public/diseases/a-z /molluscum-контагиозный-обзор - Бовеноидный папулез
https://rarediseases.org/rare-diseases/bowenoid-papulosis/#:~:text=Bowenoid%20Papulosis%20is%20a%20rare,solid%2C%20raised%20and%20sometimes%20velvety
Последнее рассмотрение по адресу:
11 ноя 2022 — Чтение через 5 мин.
РЕЙТИНГ
Поставьте свою оценку
❤
15
Доктор Сумитра. С
Стоматология
Метки:
- Красные пятна на пенисе
Комплексное второе медицинское заключение. Отправьте заявку
Связанные вопросы и ответы
Пожалуйста, помогите мне с красными пятнами на моем члене.
Запрос:
Здравствуйте доктор,
У меня есть красные пятна на члене, и они очень чешутся по своей природе. Теперь на моем пенисе появилось что-то похожее на сыпь. Сейчас пользуюсь кремом Candid B. Помогите мне, пожалуйста. Читать полностью »
Могут ли лекарства от астмы и уровень IgE повлиять на результаты теста на ВИЧ?
Запрос:
Здравствуйте доктор,
У меня был возможный контакт с ВИЧ пять месяцев назад. Ровно на 45-й день мне сделали тест на ВИЧ четвертого поколения, и ВИЧ-1, и ВИЧ-2 не реагировали. На 105-й день я сделала тест на антитела ELFA HIV 1 и 2, который также не дал результатов. Я также сделал вирусную нагрузку плазмы EDTA HI … Читать полностью »
Являются ли заполненные жидкостью красные пятна на головке полового члена бактериальной или грибковой инфекцией?
Запрос:
Здравствуйте доктор,
Мне 26 лет. Пять лет назад я лечился от баланита. Но опять же, на головке полового члена появляются какие-то красные пятна и очаги, заполненные жидкостью. Поэтому я связалась с тем же дерматологом, и он предложил мне использовать крем Кетоконазол 2% два раза в день и таблетку Флуконазол… Читать полностью »
Поэтому я связалась с тем же дерматологом, и он предложил мне использовать крем Кетоконазол 2% два раза в день и таблетку Флуконазол… Читать полностью »
Самые популярные статьи
У вас есть вопрос по Красные пятна на половом члене или ?
Спросите врача онлайн
* гарантированный ответ в течение 4 часов.
Отказ от ответственности: Никакой контент, опубликованный на этом веб-сайте, не предназначен для замены профессиональной медицинской диагностики, консультации или лечения квалифицированным врачом. Обратитесь за советом к своему врачу или другому квалифицированному медицинскому работнику, если у вас возникнут вопросы относительно ваших симптомов и состояния здоровья, чтобы поставить полный медицинский диагноз. Не откладывайте и не пренебрегайте обращением за профессиональной медицинской консультацией из-за того, что вы прочитали на этом сайте. Прочтите наш редакционный процесс, чтобы узнать, как мы создаем контент для статей и запросов о здоровье.




 1 Ужасная трихофития или стригущий лишай
1 Ужасная трихофития или стригущий лишай