Розовый лишай медикаментозное лечение: Мази от розового лишая: эффективные и проверенные средства
Розовый лишай у ребенка — причины, симптомы, диагностика и лечение
Розовый лишай у ребенка — это кожное заболевание инфекционно-аллергической природы, которое принадлежит к группе папулезно-сквамозных дерматозов. Патология проявляется зудящими красными высыпаниями на туловище, лице и волосистой части головы, которые покрыты тонкими чешуйками и напоминают папиросную бумагу. Для диагностики заболевания проводится тщательный осмотр кожных покровов, назначаются лабораторные тесты (гемограмма и биохимический анализ крови, микроскопия чешуек, серологические исследования). Лечение включает рациональный уход за поврежденной кожей, местные средства с гормонами и антигистаминными препаратами для снятия зуда и дискомфорта.
Общие сведения
Розовый лишай (болезнь Жибера, питириаз розовый, розеола шелушащаяся) по клинической классификации в дерматологии относят к папулосквамозным дерматозам, к той же группе, что и псориаз.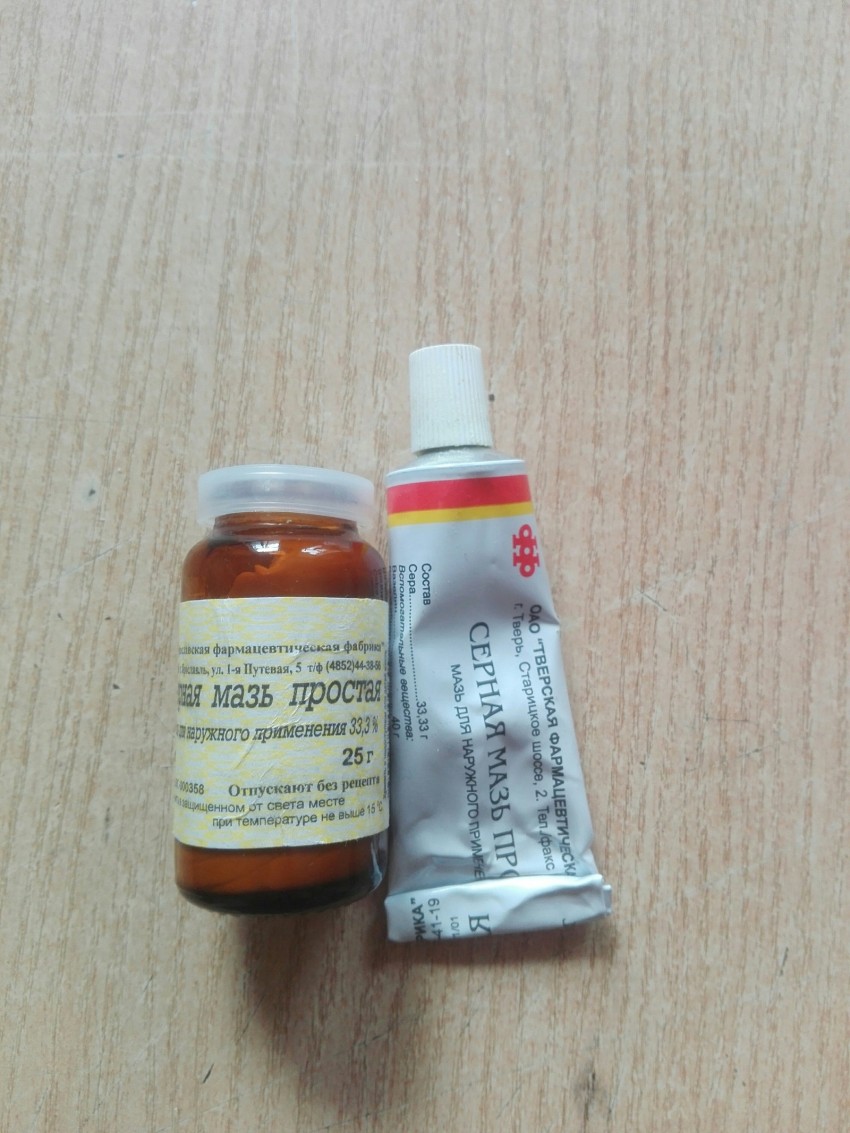 Патология составляет до 3,5% среди всех случаев дерматозов детского возраста. Она встречается с одинаковой частотой у мальчиков и девочек, пик заболеваемости приходится на возраст 10-18 лет. Младших школьников и дошкольников розовый лишай поражает редко, а случаи болезни у малышей до 2 лет не зафиксированы.
Патология составляет до 3,5% среди всех случаев дерматозов детского возраста. Она встречается с одинаковой частотой у мальчиков и девочек, пик заболеваемости приходится на возраст 10-18 лет. Младших школьников и дошкольников розовый лишай поражает редко, а случаи болезни у малышей до 2 лет не зафиксированы.
Розовый лишай у ребенка
Причины
Этиология заболевания до сих пор не установлена. Большинство ученых сходятся во мнении, что питириаз провоцируется у ребенка вирусами герпеса 6 и 7 типа, но убедительные научные доказательства этого факта отсутствуют. Другая теория причиной болезни называет аллергизацию организма, вызванную хроническими инфекционными очагами. Среди предрасполагающих факторов лишая у детей называют вирусные кишечные и респираторные инфекции, склонность к аллергическим реакциям.
Основной провоцирующий фактор развития заболевания — снижение иммунитета, что обуславливает высокую частоту встречаемости розового лишая весной и осенью, в периоды сезонных авитаминозов. Риск появления дерматоза увеличивается при острых травмах кожи (порезах, ссадинах, ушибах), при неправильном уходе за телом (несоблюдении гигиены, использовании слишком грубых мочалок и полотенец, косметики с аллергенами и вредными синтетическими компонентами).
Риск появления дерматоза увеличивается при острых травмах кожи (порезах, ссадинах, ушибах), при неправильном уходе за телом (несоблюдении гигиены, использовании слишком грубых мочалок и полотенец, косметики с аллергенами и вредными синтетическими компонентами).
Патогенез
Механизм развития болезни Жибера окончательно не изучен. Предположительно, розовый лишай имеет инфекционно-аллергическую природу. Типичные кожные изменения вызваны воспалительными изменениями в толще эпидермиса и дермы, образованием цитокинов, иммунных комплексов и иммуноглобулинов. Эти реакции приводят к нарушению процессов кератинизации, избыточному образованию ороговевших клеток.
Симптомы
Розовый лишай преимущественно дебютирует продромальными расстройствами, которые включают головные боли, ломоту в теле, недомогание и слабость. Они возникают за 1-3 дня до специфических кожных очагов. Большинство детей не замечает этих признаков или не акцентирует на них внимание, считая обычной усталостью, поэтому симптомы выявляются только при подробном опросе ребенка и родителей на приеме у врача.
В 80% случаев дерматоз проявляется материнской бляшкой — большим красным пятном округлой или овальной формы, края которого слегка возвышаются над поверхностью кожи. Эпидермис в области поражения покрыт небольшими беловатыми чешуйками, которые внешне напоминают папирусную бумагу. Бляшка имеет типичную локализацию: спина, живот или грудь, иногда у ребенка поражается лицо и волосистая часть головы. На ногах розовый лишай не возникает.
Постепенно происходит распространение кожных поражений от первичного очага в разные стороны. Вокруг большой бляшки появляются небольшие красные пятна и волдыри, внешне напоминающие крапивницу, которые имеют четкие границы и округлые очертания. По форме они похожи на «медальоны», располагаются по линиям Лангера. Высыпания покрываются такими же чешуйками, как и материнская бляшка. Иногда образуются крупные пузыри, наполненные прозрачным содержимым.
В детском возрасте розовый лишай Жибера характеризуется более активным воспалительным процессом и инфильтрацией, по сравнению со взрослыми, поэтому элементы сыпи сопровождаются интенсивным зудом и дискомфортом. Неприятные кожные и субъективные симптомы сохраняются у ребенка в течение 4-8 недель. В большинстве случаев питириаз возникает один раз в жизни, но бывают случаи рецидива дерматоза.
Неприятные кожные и субъективные симптомы сохраняются у ребенка в течение 4-8 недель. В большинстве случаев питириаз возникает один раз в жизни, но бывают случаи рецидива дерматоза.
Осложнения
Если лечение не проводится, ребенок может расчесывать кожу до крови, что является входными воротами для бактериальной инфекции. При этом развивается пиодермия — множественные гнойничковые высыпания на коже, сопровождающиеся болезненностью, зудом, жжением. Еще одно возможное осложнение дерматоза — экзематизация, которая характеризуется появлением типичных для экземы поражений кожи на участках, где возник розовый лишай.
Диагностика
Для постановки предварительного диагноза достаточно клинического осмотра у детского дерматолога, который выявляет материнскую бляшку, «медальоны» и другие характерные проявления розового лишая. Диагностическую ценность имеет установление связи между началом сыпи и перенесенной вирусной инфекцией, переохлаждением, снижением иммунитета. Чтобы верифицировать диагноз и обосновать лечение, назначаются лабораторные методы:
Чтобы верифицировать диагноз и обосновать лечение, назначаются лабораторные методы:
- Анализы крови. В показателях гемограммы врач обращает внимание на уровень лейкоцитов и соотношение разных форм, что может указать на существующий вирусный или иммунный воспалительный процесс в организме ребенка. По показаниям рекомендуют биохимическое исследование крови, оценку острофазовых белков и расширенную иммунограмму.
- Микроскопия соскоба кожи. Некоторые элементы розового лишая напоминают микотическую инфекцию. Чтобы правильно подобрать лечение, врач исследует образец чешуек под микроскопом: если мицелий грибов при диагностике не обнаружен, подтверждается диагноз болезни Жибера.
- Серологические реакции. У детей из групп риска необходимо исключить сифилитическую розеолу, для чего применяют ряд лабораторных методов. Для скрининговой диагностики используется РИФ, а при сомнительных результатах исследование дополняют реакцией Вассермана (РСК) и реакцией иммобилизации бледных трепонем.

Лечение розового лишая у ребенка
Лечение начинается с адекватных гигиенических мер, модификации диеты и образа жизни. Чтобы не провоцировать новые высыпания, необходимо максимально ограничить травматизацию кожи. Поэтому врачи разрешают короткий гигиенический душ 1 раз в день с использованием гипоаллергенного мыла или геля. После купания нельзя растирать тело ребенка полотенцем. Одежда должна быть из натуральных тканей, не вызывающих потливость и раздражения.
Поскольку розовый лишай может быть связан с аллергизацией организма, лечение дополняют гипоаллергенной диетой. Из рациона исключают мед, цитрусовые, орехи и другим продукты, которые чаще всего приводят к сенсибилизации ребенка. Детям запрещают загорать и длительное время находится на солнце. Поскольку кремы с SPF могут вызвать дополнительное раздражение кожи, их не применяют; если лишай возник летом, то воздерживаются от длительных прогулок на открытом солнце.
Зачастую заболевание не требует медикаментозных мероприятий, самостоятельно разрешается спустя 1-1,5 месяца. Медикаментозное лечение требуется при интенсивных субъективных симптомах лишая или в случае обширного поражения кожного покрова. Для терапии болезни Жибера детям назначают препараты из нескольких фармакологических групп:
Медикаментозное лечение требуется при интенсивных субъективных симптомах лишая или в случае обширного поражения кожного покрова. Для терапии болезни Жибера детям назначают препараты из нескольких фармакологических групп:
- Кортикостероиды. Лечение дискомфорта и зуда, связанных с дерматозом, проводится с помощью кремов и мазей с топическими противовоспалительными гормонами. Детям наносят невсасывающиеся составы с минимальной концентрацией глюкокортикоидов.
- Антигистаминные средства. Таблетированные лекарства рекомендованы при сильном отеке кожи и мучительном зуде, который не купируется местными средствами. Обычно используют современные медикаменты 2-3 поколения, которые хорошо переносятся ребенком и не вызывают сонливости.
- Гипосенсибилизирующие препараты. В детской дерматологии вводят тиосульфат натрия в виде перорального раствора или внутривенных инъекций. Он обладает высокой способностью к детоксикации, эффективен для купирования активного иммунного воспалительного процесса.

- Антибиотики. Противомикробное лечение назначается по строгим показаниям, если у ребенка диагностированы хронические очаги инфекции (тонзиллит, риносинусит, холецистит). Подбор терапии осуществляют эмпирическим путем, в основном применяют макролиды и пенициллины.
Прогноз и профилактика
У большинства детей выздоровление занимает 1-2 месяца, а своевременно начатое лечение ускоряет этот процесс. Осложнения при розовом лишае отмечаются редко, они не опасны для жизни, поэтому прогноз для всех вариантов течения розового лишая благоприятный. Учитывая неясные этиопатогенетические особенности питириаза, меры специфической профилактики не разработаны. Рекомендуются предупреждение вирусных болезней и санация хронических очагов инфекции.
Как лечить розовый лишай: таблетки, мази, народные способы
Розовый лишай – это болезнь Жибера, имеющая инфекционно-аллергическую природу и поражающая кожные покровы. Известна под названием розеола шелушащаяся. Зачастую она развивается после переохлаждения организма или перенесенной инфекции. В группу риска попадают люди со слабым иммунитетом.
Известна под названием розеола шелушащаяся. Зачастую она развивается после переохлаждения организма или перенесенной инфекции. В группу риска попадают люди со слабым иммунитетом.
Развитие заболевания начинается с внедрения в организм вируса или бактерии. Сами же бляшки на коже обусловлены аллергической реакцией – ответом организма на деятельность возбудителя.
Стоит ли проводить лечение розового лишая Жибера? Доктор по фамилии Жибер в 1860 г. выдвинул предположение о том, что патология не требует специфической терапии, поскольку способна исчезать самостоятельно. Такой подход во врачебной практике имеет место и поныне.
Общие принципы лечения лишая розового типа
Препараты, целенаправленно воздействующие на возбудителя инфекции, еще не изобретены. Доктора считают, что если больной не станет усугублять течение процесса, со временем он может приостановиться.
Если же на теле появились вторичные элементы, следует бережно относиться к телу, не допускать трения и давления на бляшки. Пренебрежение этим правилом грозит сильным раздражением кожных покровов и ухудшением течения болезни.
Пренебрежение этим правилом грозит сильным раздражением кожных покровов и ухудшением течения болезни.
Пациентам, жалующимся на нестерпимый зуд, показано медикаментозное лечение розового лишая в виде приёма препаратов группы антигистаминов. Для снятия местной симптоматики прописывают мази с содержанием слабых кортикостероидов (Гидрокортизон). Для наружной обработки годятся водно-взбалтываемые смеси, среди которых хорошо себя показывает Циндол.
Важная роль среди всех терапевтических мероприятий, направленных на ликвидацию лишайных очагов, отводится питанию. Врачи рекомендуют придерживаться гипоаллергенной диеты, постулаты которой требуют исключения таких продуктов, как:
- цитрусовые плоды;
- яйца;
- шоколад и продукты с его содержанием;
- красные фрукты и ягоды;
- орехи;
- черный чай;
- кофе;
- спиртное;
- острые блюда;
- соленья, пряности, маринады.
Больной должен соблюдать молочно-растительную диету, отдавать предпочтение зерновым завтракам и продуктам, обогащенным железом. Пить полезно минеральную воду и компоты из свежих фруктов.
Пить полезно минеральную воду и компоты из свежих фруктов.
Мясо молодых животных и бульоны, сваренные из него, студни, субпродукты, жареная рыба, икра, бобовые, грибные бульоны и кремовая кондитерская продукция при болезни Жибера могут употребляться в ограниченном количестве.
Медикаменты против розового лишая
Из таблетированных медикаментов пациентам показаны антигистаминные и противовирусные лекарства, антибиотики и гормоны коры надпочечников.
1. Например, средство противовирусного воздействия Ацикловир прописывают для остановки деятельности вируса и прекращения распространения бляшек по телу.
Также препарат стимулирует иммунную систему. Принимать его желательно в первые часы проявления патологии. Схема приёма лекарства – по 1 таблетке 5 р. в сутки.
2. Антигистаминные таблетки для лечения розового лишая Тавегил препятствуют влиянию гистамина, вырабатываемому организмом. Он является причиной аллергических реакций, сопутствующих патологии. Медикамент снимает зуд и не допускает образования новых пятен. Пьют его по 1 таблетке утром и на ночь.
Медикамент снимает зуд и не допускает образования новых пятен. Пьют его по 1 таблетке утром и на ночь.
3. Антибиотик-макролид под названием Эритромицин действует как нарушитель выработки белков в микроскопических возбудителях и останавливает их активность. Приём средства в первые дни болезни приводит к снижению численности вирусов. Чтобы ускорить процесс выздоровления, медикамент следует принимать до 5-го дня болезни каждые 6 часов по 1 – 2 таблетки.
4. Как лечить розовый лишай Гидрокортизоном – гормоном коры надпочечников?
Препарат, дающий противовоспалительный эффект, наносят тонким слоем на бляшки 2 – 3 р. в день. В результате унимается зуд и исчезает отёчность элементов. Лекарство замедляет развитие аллергии.
5. Для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации показаны таблетки Активированного угля. Они вбирают токсины, засоряющие организм. Принимают их по 4 шт. за полчаса до еды трижды в сутки.
Ультрафиолетовое облучение при болезни Жибера проводят ежедневно на протяжении нескольких суток от начала ее проявления.
Процедура разрушительно действует на молекулы белка возбудителя и уменьшает количество бляшек. Также она даёт профилактику в плане гнойных осложнений.
Наружная обработка лишайных очагов
Фармацевтами разработано несколько видов мази от розового лишая:
- Лоринден A – стероид с салициловой кислотой, снимающий зуд и отёчность. Уменьшает шелушение лишайных бляшек, устраняет воспаление и тормозит аллергию. В первые дни на бляшки розеолы тонкий слой Лориндена наносят 2 – 3 р. в сутки, затем манипуляцию совершают 1 – 2 р. в день. Общий курс лечения – 3 недели.
- Синалар – сочетанный препарат антибактериального вещества и глюкокортикоида, снимающий зуд, воспаление и отёчность. Мазь осветляет и смягчает кожу. После нанесения на больные участки средство распределяют тонким слоем и осторожно втирают.
- Флуцинар – гормональный медикамент противоаллергического воздействия, унимающий зуд и решающий проблему шелушения очагов розеолы. Избавляет бляшки от чешуек и улучшает цвет покровов.
 Наносят средство тонким слоем пару раз в день.
Наносят средство тонким слоем пару раз в день.
Как лечить розовый лишай с помощью мазей показано на фото.
Паста Лассара – это салицилово-цинковая мазь, которая даёт противовоспалительный и противомикробный эффект. Средство устраняет красноту тканей, делает очаги не заметными, сужает капилляры и выравнивает тон кожи. Наносить его следует тонким слоем или один, или два раза в день.
Избавиться от розеолы шелушащейся поможет и салициловая кислота. Пользуются ею в течение 4 дней наряду с мазью Целестодерм-B. Лечение выглядит так:
- обработка бляшек кислотой;
- нанесение тонкого слоя мази;
- ношение хлопкового белья;
- избегание попадания влаги на кожу.
При возникновении необходимости в принятии душа проводят повторную обработку проблемных участков. Количество манипуляций, совершаемых в один день, определяется тяжестью течения болезни. Врачи рекомендуют смазывать бляшки 3 р. в сутки.
Видео: клиника, диагностика и лечение розового лишая.
Народные способы лечения розеолы шелушащейся
Чем лечить розовый лишай без медикаментов?
1. Хорошего эффекта можно добиться от конского щавеля, залитого горячей водой в равном соотношении (хватит по 1 ст. л.). Смесь томят полчаса на водяной бане и используют для компрессов. Процедуру разрешается выполнять несколько раз в день.
2. Яблочный уксус для наружной обработки лишайных зон применяют после того, как он будет разбавлен до слегка кисловатого вкуса и утраты способности обжигать покровы. В растворе смачивают мягкую ткань и протирают ею бляшки от 5 до 7 р. в день.
3. Лечение розового лишая у человека проводят кисломолочной продукцией и капустой. Для этого на размятый овощной лист выкладывают творог или сметану и фиксируют его к пораженному участку. Продукты имеют способность снимать раздражение с кожи.
4. Самодельную мазь против лишая готовят из сухих измельченных соцветий календулы и вазелина в доле 5: 1. После 2-дневного настаивания средство станет пригодным к лечению лишайных высыпаний.
Как правильно лечить розовый (цветной, отрубевидный) лишай
Чтобы отрубевидный лишай не возвращался, нужно правильное лечение под обязательным контролем врача.
Отрубевидный лишай – это хроническое грибковое поражение рогового (наружного) слоя кожи. Также отрубевидный лишай называют цветным и розовым. Возбудителем этого заболевания является грибок рода Malassezia. Страдают цветным лишаем, в основном, взрослые и подростки, у детей или пожилых этот вид возникает редко.
Причины розового лишая
Отрубевидный лишай практически не заразен, и возникает под действием таких факторов:
Эндокринные нарушения
Иммунодефицит
Хронические заболевания органов пищеварения
Нарушение функций кожи
Повышенная потливость и химический состав пота
Одежда из синтетики
Также немалую роль в возникновении цветного лишая играет индивидуальная предрасположенность к этому заболеванию.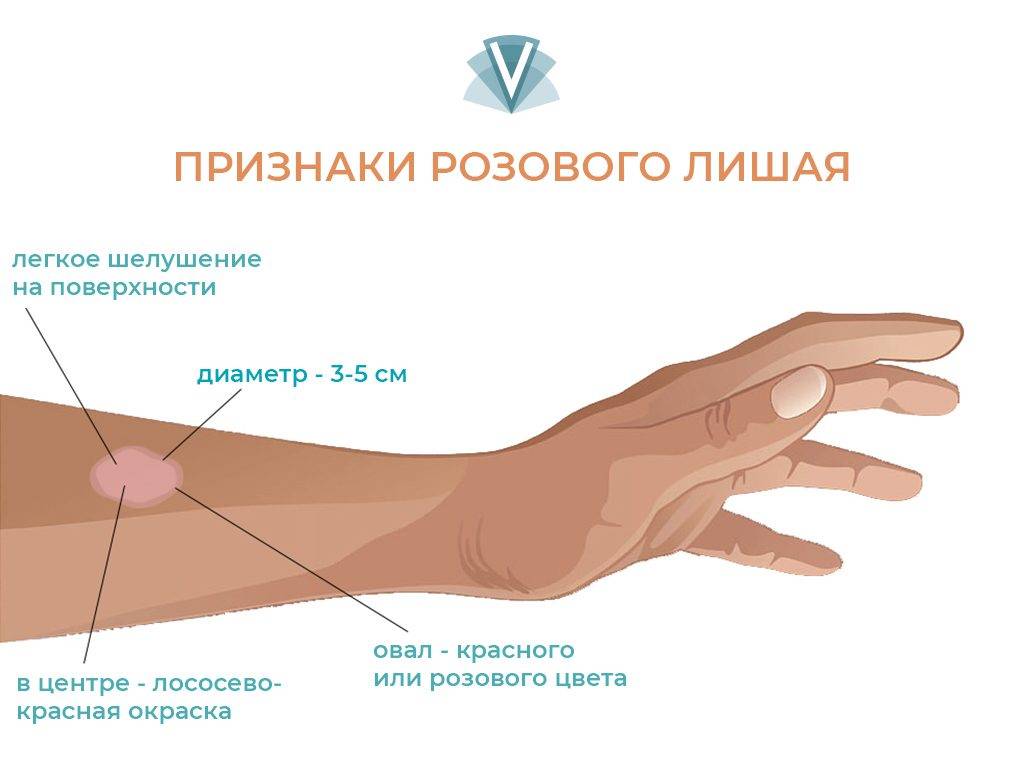
Признаки отрубевидного лишая
Главный симптом розового лишая – появление слабо шелушащихся пятен разной формы, небольшого размера на коже. Они могут появиться на спине, груди, шее, плечах, ногах, подмышками и на голове. Цвет пятен, чаще всего, желто-розовый либо темно-коричневый. Отрубевидный лишай, если не начать лечение вовремя, поражает все большую поверхность кожи, мелкие пятна сливаются, образовывая крупные воспаленные участки, которые будет трудно убрать. Места на коже, пораженные розовым лишаем, не загорают.
К основному симптому отрубевидного лишая могут добавиться повышенная потливость и зуд.
Диагностика розового лишая
При диагностике цветного лишая важно не перепутать его со вторичным сифилисом либо витилиго. Для этого, кроме осмотра, используют кожный соскоб и исследование с помощью лампы Вуда, под светом которой участки пораженной кожи приобретают красно-желтый цвет. Также используют йодную пробу Бальзера, смазывая зараженную кожу йодом и протирая ее спиртом после, – пораженные участки окрашиваются значительно сильнее здоровых.
Как лечить цветной лишай правильно?
Бессистемное лечение или самолечение розового лишая очень нежелательны, поскольку возможны рецидивы заболевания. Народные рецепты ни в коем случае не могут заменить консультацию врача и медикаментозную терапию. Лечат отрубевидный лишай, подобно любому грибковому заболеванию, специальными противогрибковыми препаратами. Чем больше времени прошло с появления первых симптомов, тем более серьезные меры принимаются. Обычно хватает наружного применения препаратов в виде шампуней, спреев, лосьонов и растворов. Мази лучше не использовать, поскольку их нанесение на волосистые участки затруднительно. Чаще всего назначают препараты, которые содержат производные имидазола (бифоназол, сертоконазол, кетоконазол) и шампуни с сульфидом селена.
Если случай отрубевидного лишая тяжелый, требуется и внутренний прием антимикотиков, что позволит предотвратить рецидивы и сократить сроки лечения. Эффективным является нанесение лечебных составов на все тело, выдерживая их согласно инструкции до исчезновения поражений кожи (после 2-3 применений), после чего к этому подсоединяется прием противогрибкового препарата в капсулах либо таблетках. Действие изнутри поможет предотвратить новое распространение на поверхности кожи отрубевидного лишая с потом. Но прием антимикотиков без средств наружного применения обычно не эффективен.
Действие изнутри поможет предотвратить новое распространение на поверхности кожи отрубевидного лишая с потом. Но прием антимикотиков без средств наружного применения обычно не эффективен.
До излечения от розового лишая нужно ежедневно менять и гладить утюгом одежду, а в рационе питания должно быть минимальное количество углеводов и сахара.
Теги:
дерматология,
лишай,
как лечить лишай,
Читайте нас в социальных сетях
Подпишитесь на обновления
препараты в форме мазей и таблеток
Когда диагностируется болезнь Жибера, на коже человека появляются розовые групповые высыпания, имеющие круглую или овальную форму. Внешне они напоминают бляшки с четко очерченными краями и пустотой внутри. Со временем полость заполняется чешуйками, имеющими желтоватый оттенок. Заболевание длится от 4 до 6 месяцев. За это время наблюдается цикличное возникновение одних бляшек и исчезновение других. Иногда этот процесс сопровождается появлением зуда, повышением температуры тела, воспалением лимфоузлов. В этом случае требуется медикаментозное лечение розового лишая у человека. Препараты подбираются индивидуально с учетом особенностей течения болезни, ее клинических проявлений.
В этом случае требуется медикаментозное лечение розового лишая у человека. Препараты подбираются индивидуально с учетом особенностей течения болезни, ее клинических проявлений.
Диагностика и симптомы
И у взрослых, и у детей розовый лишай возникает одинаково: сначала на коже – чаще всего на шее, спине или груди – появляется большая материнская бляшка. Диаметр – до 5 см. Спустя неделю, вокруг нее возникают вторичные высыпания меньшего размера (в полтора раза). Центральная часть бляшек желтеет, края начинают шелушиться. На протяжении месяца одни высыпания бледнеют и пропадают, а рядом появляются новые. Больной в этот период может жаловаться на слабость, ломоту в теле. У некоторых появляется выраженный зуд, его интенсивность возрастает после горячего душа или эмоциональном потрясении. Болезнь Жибера имеет один характерный симптом – сыпь располагается по линиям Лангера, вдоль которых наблюдается максимальное растяжение кожи.
Для постановки точного диагноза иногда хватает одного врачебного осмотра. Опытный дерматолог легко отличит проявления розового лишая от псориаза. Однако нередко к врачам обращаются люди, у которых симптомы сохраняются дольше 6 месяцев. В этом случае необходимо провести дополнительную диагностику. Она позволяет отбросить сомнения по поводу диагноза заболеваний: вторичный сифилис, псориаз – имеет схожую симптоматику. Для уточнения диагноза с краев бляшки сгребаются частички кожи и отправляются на гистологию. Дополнительно проводится бактериологический посев соскоба, который выявляет инфекционного возбудителя болезни или грибок.
Опытный дерматолог легко отличит проявления розового лишая от псориаза. Однако нередко к врачам обращаются люди, у которых симптомы сохраняются дольше 6 месяцев. В этом случае необходимо провести дополнительную диагностику. Она позволяет отбросить сомнения по поводу диагноза заболеваний: вторичный сифилис, псориаз – имеет схожую симптоматику. Для уточнения диагноза с краев бляшки сгребаются частички кожи и отправляются на гистологию. Дополнительно проводится бактериологический посев соскоба, который выявляет инфекционного возбудителя болезни или грибок.
Лечение препаратами
Чаще всего описываемая реакция кожи проходит самостоятельно. Однако для профилактики рецидивов и возможных осложнений назначается медикаментозная терапия. Так как болезнь Жибера имеет инфекционно-аллергическую природу, в схему лечения включаются:
- Глюкокортикостероиды (гормоны).
- Антигистаминные средства.
- Подсушивающие мази.
- Антибиотики.
- Противогрибковые препараты.

Если заболевание только набирает силу, больным прописываются натуральные масла и болтушки. Они смягчают и успокаивают кожу. Схема лечения сложных случаев составляется по индивидуальным показаниям. Врач может назначать лекарства из следующего списка:
Акридерм
Противоотечный и противовоспалительный препарат, подавляющий процессы, связанные с «цветением» розового лишая. Он восстанавливает кожные покровы, стимулируя регенерацию на клеточном уровне. Для достижения лечебных результатов достаточно наносить мазь на пораженные участки раз в сутки на протяжении двух недель.
- Противопоказания: родинки, открытые раны, инфекционные болезни эпидермиса.
- Побочные эффекты: гастрит, язвенная болезнь, онемение кожных покровов.
- Передозировка маловероятна.
Серная мазь
Средство, обладающие антиэкссудативным действием. Смягчает огрубевшие участки, мягко устраняет воспалительный процесс. Главное преимущество мази – безопасность для здоровья человека. Ею можно пользоваться при лечении розового лишая у беременных женщин и детей старше. Лекарство наносится непосредственно на бляшки и интенсивно втирается в кожу. Применение серной мази от розового лишая проводится до полного выздоровления.
Ею можно пользоваться при лечении розового лишая у беременных женщин и детей старше. Лекарство наносится непосредственно на бляшки и интенсивно втирается в кожу. Применение серной мази от розового лишая проводится до полного выздоровления.
- Противопоказания: возраст до трех лет, индивидуальная непереносимость.
- Передозировка: не выявлена.
- Побочные эффекты: аллергическая реакция.
Цинковая мазь
Прекрасный антисептик на основе ацикловира. Его активные вещества при проведении местного лечения не проникают в кровоток, поэтому риск развития интоксикации исключается. Мазь наносится тонким слоем. Обработку пораженных участков необходимо проводить три раза в сутки. Курс лечения – до полного исчезновения бляшек. Нельзя использовать при нарушениях кожного покрова, при наличии язв и нагноений.
- Противопоказания: индивидуальная непереносимость компонентов мази, возраст до трех лет, беременность и кормление грудью.
- Передозировка: маловероятна.

- Побочные эффекты: гипертермия, кожный зуд.
Микозорал
Противогрибковый препарат. Основное действующее вещество – кетоконазол – эффективно против микроспорий и трихофитий. Чтобы предупредить развитие цикличности розового лишая, необходимо обрабатывать не только бляшки, но и здоровую кожу рядом с каждым очагом. Длительность терапии – одна неделя.
- Противопоказания: нарушение целостности кожи, гиперчувствительность к составу.
- Передозировка: маловероятна.
- Побочные эффекты: жжение, крапивница, контактный дерматит.
Тербинафин
Противогрибковое лекарство нового поколения. Обладает противовоспалительным действием,снимает зуд. Выпускается в форме таблеток, крема и мази. Для лечения розового лишая используется местная терапия: средство тонким слоем наносится на бляшки и втирается в них. Заодно обрабатываются участки здоровой кожи, расположенные рядом. Для достижения нужного эффекта мазь используют дважды в сутки.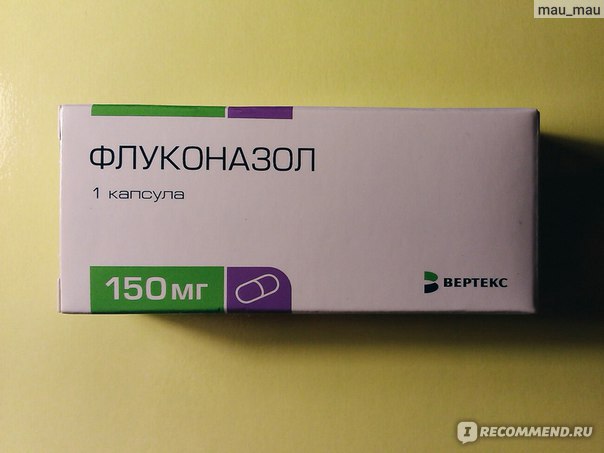
- Противопоказания: печеночная недостаточность, период кормления грудью, детский возраст до трех лет, гиперчувствительность к компонентам лекарства.
- Передозировка: головокружение, рвота, частое мочеиспускание, крапивница.
- Побочные эффекты: тошнота, диарея, тромбоцитопения, анафилактоидные реакции.
Эритромицин
Антибиотик, принадлежащий к группе макролидов. В начальных стадиях розовый лишай лечится при помощи мази. Одна дневная доза (2 грамма) делится на четыре приема. При тяжелых формах дозировка увеличивается вдвое. Обычно семи дней достаточно, чтобы очистить кожу от высыпаний, но при необходимости курс разрешено продлевать еще на неделю. Данный антибиотик при розовом лишае назначается потому, что имеет мало побочных эффектов.
- Противопоказания: гиперчувствительность, отсутствие слуха, период лактации.
- Передозировка: печеночная недостаточность.
- Побочные эффекты: крапивница, эозинофилия, анафилактический шок, тошнота, гастралгия, тахикардия.

Флуцинар
Синтетический глюкокортикостероид, обладающий антиаллергическим и противовоспалительным эффектом. Назначается при ярко выраженном зуде и раздражениях большой площади. Данная мазь при розовом лишае применяется следующим образом: тонким слоем наносится на пораженный участок и втирается в края бляшек. Препарат очищает поверхность высыпаний от чешуек и выравнивает цвет кожи. Применяется при лечении тяжелых форм заболевания. Один курс не должен превышать десять дней.
- Противопоказания: наличие угревой сыпи, любые опухолевые образования на коже, индивидуальная непереносимость компонентов препарата.
- Передозировка: раздражение.
- Побочные эффекты: волчаночноподобный синдром, атрофия кожи, пурпура, гирсутизм.
Тавегил
Антигистаминное средство, которое быстро снимает зуд. Лечебный эффект начинается уже через несколько часов после приема таблетки. Выбирая данный препарат для лечения розового лишая, важно помнить, что он снижает работоспособность и вызывает сонливость.
- Противопоказания: патологии нижних отделов системы дыхания, беременность, лактация, возраст до 6 лет, гиперчувствительность к компонентам.
- Передозировка: угнетающее или стимулирующее действие центральной нервной системы.
- Побочные эффекты: слабость, усталость, затруднения в выделении мокроты, тошнота, рвота, гемолитическая анемия, диплопия, шум в ушах.
Клотримазол
Противогрибковый препарат. Он быстро убивает инфекцию, устраняет зуд, смягчает воспаленную кожу, способствует сокращению площади поражения, ускоряя выздоровление. Средство наносится тонким слоем два раза в сутки в течение недели. При необходимости курс продлевается еще на семь дней.
- Противопоказания: первые триместры беременности, лактация, возраст до двух лет.
- Передозировка: маловероятна.
- Побочные эффекты: жжение, покраснение кожи, выраженный зуд.
Салициловая мазь
Обладает противовоспалительным и противомикробным эффектом. Это хороший антисептик, который одновременно лечит и дезинфицирует проблемные участки кожи. Наносить мазь от розового лишая нужно дважды в день палочкой с ватным шариком на конце. Первые признаки улучшения должны появиться через два дня использования. Красные высыпания посветлеют.о временем цвет на пораженных участках станет ровным и сольется со здоровой кожей. Осуществлять местное лечение необходимо до полного выздоровления. Средство продается в аптеках, выпускается в темных стеклянных баночках или в трубах.
Это хороший антисептик, который одновременно лечит и дезинфицирует проблемные участки кожи. Наносить мазь от розового лишая нужно дважды в день палочкой с ватным шариком на конце. Первые признаки улучшения должны появиться через два дня использования. Красные высыпания посветлеют.о временем цвет на пораженных участках станет ровным и сольется со здоровой кожей. Осуществлять местное лечение необходимо до полного выздоровления. Средство продается в аптеках, выпускается в темных стеклянных баночках или в трубах.
- Противопоказания: возраст детей до года, почечная недостаточность, индивидуальная непереносимость компонентов мази.
- Передозировка: маловероятна.
- Побочные эффекты: местные аллергические реакции (зуд, покраснение кожи).
Ацикловир
Противовирусный препарат, выпускается в виде таблеток и мазей. Активные компоненты проникают в клетки патогенной флоры и разрушают их ДНК. Замечено, что при проведении лечения розового лишая ацикловиром бляшки быстро бледнеют, становятся менее заметными, новые высыпания не возникают. Пользоваться мазью нужно аккуратно. Она наносится тонким слоем и растирается до полного впитывания в кожу. Процедуру необходимо повторять три раза в день, курс – неделя. Эффективность терапии возрастает при одновременном использовании мази и таблетированной формы препарата. Ацикловир при розовом лишае следует принимать только после консультации с лечащим врачом.
Пользоваться мазью нужно аккуратно. Она наносится тонким слоем и растирается до полного впитывания в кожу. Процедуру необходимо повторять три раза в день, курс – неделя. Эффективность терапии возрастает при одновременном использовании мази и таблетированной формы препарата. Ацикловир при розовом лишае следует принимать только после консультации с лечащим врачом.
- Противопоказания: возраст детей до двух лет, индивидуальная непереносимость средств на основе пуриновых нуклеозидов, беременность, лактация.
- Передозировка: симптомы отравления.
- Побочные эффекты: дисперсионные расстройства (головная боль, тошнота, рвота, нарушения со стороны ЖКТ)
Болтушка Циндол
Недорогое средство, обладающее антисептическим и противовоспалительным действием. Используется для очищения кожи, дезинфекции пораженных участков и купирования болевых ощущений. Применение Циндола при розовом лишае помогает эффективно бороться с вирусами, другими патогенными микроорганизмами.
- Противопоказания: индивидуальная непереносимость компонентов средства.
- Передозировка: маловероятна.
- Побочные эффекты: легкие аллергические реакции.
Из прочитанного выше становится понятным, что назначение лекарственных средств должно производиться в индивидуальном порядке. Однако даже правильно составленная терапевтическая схема окажется неэффективной, если больной не будет соблюдать правило «десяти нельзя».
Во время лечения болезни противопоказано:
- Часто мыться (намокание способствует прогрессу аллергической реакции) и использовать моющие средства, мочалки. Любые гели, имеющие химическую формулу, стимулируют появление новых очагов поражения. Мочалки оставляют на коже микроскопические ссадины, в которые попадают болезнетворные микроорганизмы и активно там размножаются.
- Купаться в бассейнах. При их очистке используется хлор, который провоцирует обострение розового лишая.
- Сильно потеть. В поте много солей, которые на поврежденный участок усиливают раздражение.

- Расчесывать пятна. Подобные действия провоцируют появление вторичной инфекции, которая ухудшает состояние больного.
- Массажировать пораженную кожу. Подобная процедура стимулирует кровообращение, приток крови сделает бляшки розового лишая заметнее.
- Носить тесную одежду, шерстяные или синтетические вещи. Они плохо впитывают пот, провоцируют появление раздражения.
- Посещать бани и сауны. Там присутствует повышенная влажность, высокие температуры. Такие условия приводят к расширению кровеносных сосудов и стимулируют распространение сыпи.
- Загорать. Длительное пребывание под палящими лучами солнца запускает прогресс воспалительных реакций, которые протекают в период «цветения» розового лишая.
- Употреблять пищу, способную вызывать аллергию. Продукты, содержащие загустители, красители, консерванты, усиливают выработку гистамина, который дает старт развитию описываемого заболевания.
- Применять косметические средства для ухода за телом. Они сушат кожу.

До сих пор медики не пришли к единому мнению, следует ли лечить розовый лишай. В пользу отказа от терапии говорит тот факт, что этиология заболевания изучена недостаточно. Это значит, что любая терапия носит лишь симптоматический характер. Использование сильных средств (гормонов) обеспечивает быстрый эффект, но препятствует выработке иммунитета против болезни Жибера. Розовый лишай – болезнь, склонная к самоизлечению, поэтому принимать решение в пользу сокращения сроков ее активного течения необходимо в каждом конкретном случае. Выбор медикаментозных средств стоит предоставить лечащему врачу.
симптомы, чем лечить, мази от лишая
Розовый лишай у детей явление не частое, но если вы столкнулись с этим недугом, следует лучше узнать о нем. Обычно, эта болезнь самоизлечивается, но вы можете помочь своему ребенку перенести неприятные симптомы, обладая нужной информацией и получив полезные советы.
Что представляет собой розовый лишай
Что же это за зверь и с чем его едят? Прежде всего, нужно сказать, что природу розового лишая полностью не изучили. Розовый лишай Жибера, как еще его называют, имеет характер острого дерматологического заболевания.
Розовый лишай Жибера, как еще его называют, имеет характер острого дерматологического заболевания.
Причины возникновения:
- сильное переохлаждение;
- перегрев организма;
- ослабление иммунитета после вакцинации, простудных заболеваний;
- снижение иммунитета из-за авитаминоза в осеннюю и весеннюю пору;
- в результате аллергической реакции на некоторые продукты питания;
- в период искусственного вскармливания, во время замены смеси;
Симптомы и протекание болезни
Среди первых симптомов, можно заметить овальные, округлые и четко очерченные бляшки. Такие материнские бляшки, появляются на груди, животике и бедрах. По центру очага, наблюдается небольшое шелушение, закрашенное в розовый или красноватый цвет.
Параллельно у ребенка наблюдается небольшая повышенная температура, вялость, недомогание, могут увеличиться лимфатические узлы. Такие симптомы, проявляются не всегда, из-за этого в первые дни возникновения недуги, часто родители на них не обращают внимания.
На десятый день, тело покрывается розовой или красной сыпью, с желтизной. Сыпь приобретает овальную форму с отечностями по краям, поражая боковые поверхности туловища, спину, бедра, плечи, иногда шею и лицо. Для деток, характерно высыпание на голове, между волос появляется бледно-розовое и сильно шелушащееся пятно.
Оно неприятно зудит, может онеметь или покалывать. Если ребенку оказать неправильное лечение, болезнь осложняется как экзематизация или пиодермия.
Как провести диагностику
Прежде чем лечить розовый лишай у ребенка в домашних условиях, необходимо поставить правильный диагноз. Вы сразу заметите появление розовых пятен, которые ребенок будет чесать. Также, обратите внимание на шелушение в центре пятна. Более квалифицированную диагностику, может оказать дерматолог.
Врачу, достаточно будет провести визуальный осмотр или сделать дерматоскопию. Дерматоскопия, это несложная и безболезненная процедура с помощью специального прибора, который увеличит новообразование в десятикратном размере.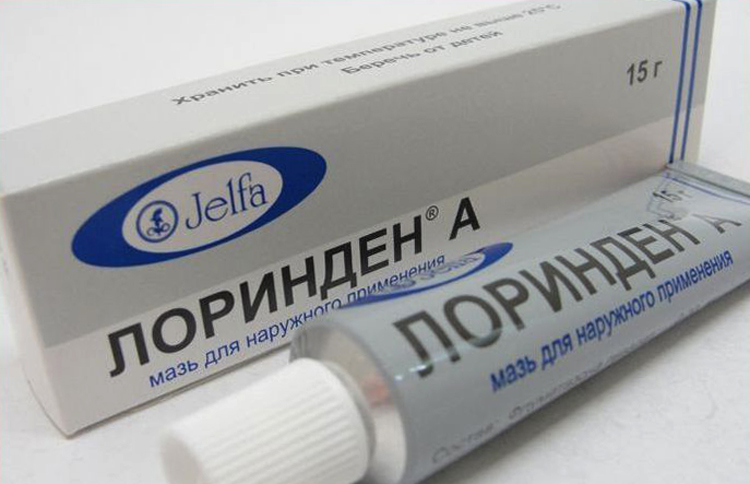
Иногда требуется сделать биопсию кожи для гистологического исследования, чтоб исключить парапсориаз. В запущенных случаях, когда ребенку не была оказана своевременная помощь, происходит инфекционное осложнение. Тогда, требуется взять соскоб из очага пораженного пятна, и провести бактериологический посев.
В случае когда, розовый лишай у детей, имеет не характерную окраску, он может напоминать другие дерматологические заболевания. Иногда лишай схожий на симптомы вторичного сифилиса. Тогда врачи делают RPR-тест на определение сифилиса. Но это бывает в крайне редких случаях.
Заразно ли заболевание
Если в семье ребенок не один, важно знать, заразен ли розовый лишай у детей. Поскольку это инфекционно-аллергическое заболевание, то оно имеет вирусного возбудителя. А вирусы, как известно, легко передать воздушно-капельным путем, а также заразиться при близком контакте с носителем. В целях профилактики, больного ребенка, лучше оградить от других деток.
Если это затруднительно, позаботьтесь о дезинфекции помещения, проведите следующие профилактические меры:
- Нужно обработать все игрушки дезинфицирующим средством, подойдет антибактериальное мыло. Для мягких игрушек, можно устроить стирку с детским порошком.
- Если в доме на полу лежат ковры, это прекрасная среда обитания для бактерий. В обязательном порядке их нужно почистить, продезинфицировав специальным средством.
- Гладить и стирать вещи заболевшего ребенка, следует отдельно от других вещей.
- Часто проветривайте квартиру, регулярно делая влажную уборку применяя дезинфицирующие средства.
Как вылечить лишай Жибера
Лечение розового лишая у детей предполагает правильный уход за пораженными участками. Недуга может излечиться самостоятельно, но если взрослому человеку легче будет перенести симптомы, то маленьким детям, сложно перетерпеть зуд и дискомфорт по телу. Болезнь протекает на протяжении восьми недель, оставляя за собой следы в виде пигментных пятен.
По поводу пятен, не переживайте, через месяц после болезни, они сами исчезнут. Вы можете помочь своему ребенку, немного ускорить процесс выздоровления, устраняя кожный зуд медикаментами и укрепляя иммунитет.
Во время лечения также нужно придерживаться следующих рекомендаций:
- Лучше посадить ребенка на гипоаллергенную диету. При этом исключить соленую, острую, сладкую, кислую, сильно жирную пищу, а также консервы.
- По возможности уменьшить количество водных процедур.
- При купании малыша, нельзя использовать жесткую мочалку, лучше без нее.
- Тщательно выбирать моющее средство, оно также может быть раздражителем аллергии.
- Выбирать одежду из хлопчатобумажных тканей, хотя бы для нательного белья.
Медикаментозное лечение
Если очень сильно выраженный зуд, врач может назначить антигистаминный препарат. Также может приписать кортикостероидную и пртивозудную мазь, для облегчения симптомов. Итак, рассмотрим далее, какие препараты помогут вылечить розовый лишай у ребенка:
- Этакридин лактат, желатиновые капсулы, принимать по 0.
 005 г или 0.03 г, в зависимости от возраста ребенка, не больше 2 раз в сутки, в течение десяти дней.
005 г или 0.03 г, в зависимости от возраста ребенка, не больше 2 раз в сутки, в течение десяти дней. - Препарат Аскорутин назначают для улучшения сопротивляемости иммунитета болезни. В состав входят группа витаминов, которые способствуют укреплению сосудистых стенок. Дозировку назначают по возрасту ребенка, обычно это одна таблетка дважды в день.
- Финистил в каплях и таблетках устранит неприятный зуд. Рассчитать дозировку лучше у врача.
- Противозудные антигистаминные препараты такие как Зодак, Сурастин, Цетрин, Кларитин, Зиртек.
- При осложнениях врач может назначить антибиотики широкого спектра действия.
Заболевших деток, для повышения эффективности лечения, защищают от солнечных лучей, чтобы избежать перегрева. Одевайте ребенку панамку, хлопчатобумажную одежду, обеспечьте дитя обильным питьем. В профилактических целях, кожа обрабатывается антисептиками.
Розовый лишай у детей можно вылечить с помощью аптечных мазей. Наружные мази устраняют воспаление, уменьшают зуд и ускоряют процесс выздоровления.
Наружные мази устраняют воспаление, уменьшают зуд и ускоряют процесс выздоровления.
Рассмотрим чем мазать розовый лишай, и какие мази эффективнее:
- Мази содержащие глюкокортикоиды. В аптеке можно приобрести препараты Фторокорт, Флуцинар, Гиоксизон. Их нужно поровну смешать с кремом Унна и нанести на ранки.
- Для деток подходит Серная мазь. Она препятствует дальнейшее развитие микробов, быстро устраняет воспаление. Наносить ее, следует до полного исчезновения пятен по три раза в сутки.
- Риодоксоловая мазь от розового лишая, обладает противовоспалительными и антибактериальными свойствами. Наносить ее нужно по 2-3 раза в сутки в течение трех недель.
- Для защиты нежной кожи у грудного ребенка, используют Циндол. В составе суспензии находится цинк, который хорошо подсушивает пятнышки, снимает воспаление и останавливает размножение микробов. Его нужно нанести на лишай три раза в сутки.
- Появившийся лишай у детей до года, подсушивают пастой Лассара.
 Паста имеет антисептические и антибактериальные свойства. А салициловая кислота, в ее составе, хорошо отбеливает и выравнивает кожу малыша. Наносить можно по 2-3 раза в день.
Паста имеет антисептические и антибактериальные свойства. А салициловая кислота, в ее составе, хорошо отбеливает и выравнивает кожу малыша. Наносить можно по 2-3 раза в день. - С помощью мази Флуцинар, вы устраните кожное шелушение на лишайной бляшке. Наносить по 2 раза в день в течение двух недель.
К еще одному способу лечения розового лишая у детей можно отнести антипаразитную жидкость Демьяновича. Средство обладает противогрибковым свойством и действует в очагах болезни. Применяется для лечения разноцветных лишаев, демодекоза, чесотки. Метод Демьяновича предполагает лечение розового лишая у детей в домашних условиях. Для этого обрабатывайте лишай жидкостью на протяжение 20 дней, стараясь больше намазывать центр очага.
Эффективные народные средства
Перед тем как лечить розовый лишай народными средствами, убедитесь в правильно поставленном диагнозе. Народные методы, это эффективная альтернатива медикаментозному лечению, кроме того их легко проводить в домашних условиях.
Народные методы, это эффективная альтернатива медикаментозному лечению, кроме того их легко проводить в домашних условиях.
Для самостоятельного лечения розового лишая, предлагаем следующий перечень народных средств:
- Приготовьте компресс, используя отвар конского щавеля. На столовую ложку щавеля, один стакан воды. Отваром смачиваем ватный тампон и помещаем на зараженные участки на 15 минут.
- Можно просто смазать лишайные пятна, настойкой из чистотела, подойдет также салициловая кислота.
- Неплохое лечение в домашних условиях, микстура из глицерина, окиси цинка с добавлением воды в равном количестве. Такой смесью обрабатываю больную кожу один раз в день.
- Для перорального применения, в аптеке можно приобрести, настойку корня солодки.
- Очень хорошо борется с инфекцией отвар ромашки, его используют для компресса.
- Наверняка у каждого в холодильнике отыщется капустный лист и любой кисломолочный продукт. Такие продукты снимают воспаление и смягчают кожу.
 Просто нанесите на капусту кисломолочный продукт и приложите к больному месту.
Просто нанесите на капусту кисломолочный продукт и приложите к больному месту. - Для увлажнения кожи, готовят мазь с помощью вазелина или растительного масла. Сухие цветы календулы нужно смешать с маслом или вазелином, и увлажнить сухую поверхность лишая.
- Некоторые обрабатывают кожу пеплом из бумаги или сигареты, втирая его в пораженное место.
Любое народное средство, это только дополнительная помощь, но не полноценное лечение. Используйте такие методы, если нет возможности посетить дерматолога. Но когда розовый лишай поражает кожу ребенка, лучше обратиться к врачу и получить квалифицированную помощь.
Эритромицин при розовом лишае
Болезнь Жибера или розовый лишай имеет по одним источникам вирусную природу, согласно другим – инфекционную или аллергическую. Его открыватель доктор Жибер не смог определить возбудителя, но точно описал симптоматику и терапию. Лечение розового лишая у человека проходит медикаментозно в домашних условиях. Для облегчения состояния используются средства народной медицины и специальное питание. Адекватные методы корректировки состояния выбирает только врач после того, как поставлен диагноз.
Что такое розовый лишай Жибера?
Болезнь Жибера – дерматологический недуг невыясненной этиологии. В литературе встречается название простудного лишая. В медицине он получил код по мкб 10 L42. Начинает развиваться после сезонного простудного заболевания или стресса. В этот период локальный иммунитет кожного покрова на нуле и не противостоит возбудителям.
На начальной стадии недуга на коже появляется одиночное материнское пятно красного цвета. Материнский очаг дает начало новым высыпаниям. Возникновение поражения кожи проходит безболезненно, и длительное время может оставаться без внимания. При быстром лечении материнская бляшка не успевает стать рассадником недуга и розовый лишай Жибера или питириаз не распространяется на обширные площади.
Симптомы и признаки розового лишая у человека
Болезнь Жибера имеет схожую симптоматику с другими дерматологическими недугами. Основными симптомами являются:
- Высыпания диаметром до 2, 5 см. Фото в интернете демонстрируют основные места локализации на теле;
- Шелушение кожного покрова;
- Зуд и дискомфортные ощущения. Появляется болезненность при обширном поражении или нервном напряжении. В периоды длительного стресса при розовом лишае повышается локально в зоне поражения температура.
Иногда может возникать дополнительный симптом или меняться классическая картина болезни Жибера.
Причины возникновения болезни
Вызван недуг, по мнению дерматологов, вирусами, грибками или специфическими аллергенами. Виновника болезни Жибера определяют только методом гистологического исследования соскобов высыпания. Причины появления высыпания на теле:
- Сезонное ослабление иммунитета;
- Контакт с домашними животными;
- Сильные аллергены в еде или контакт с ними кожного покрова;
- Сильное единичное или постоянное нервное напряжение.
Фото: как выглядит розовый лишай на коже лица и тела
Кожа при розовом лишае поражается единичными пятнами или групповыми конгломератами. В равной степени поражается тело и лицо. Цвет высыпания красный или розовый. При длительных стрессах кожные поражения могут приобретать насыщенный цвет кожи. Шелушения при болезни Жибера похожи на ряд кожных заболеваний. Поэтому для точности диагноза необходима диагностика.
Для точной постановки диагноза розового лишая дерматологи используют:
- Визуальный осмотр пораженных участков кожи. Учитывают диаметр, цвет, локализацию высыпания;
- Описание симптомов;
- Гистологическое исследование соскобов с кожи.
Это позволит подобрать адекватную терапию фармакологическими препаратами, народными средствами и избежать осложнения. Быстро вылечить лишай могут современные аптечные препараты.
Лечение розового лишая – как и чем лечить?
После проведения диагностики и постановки диагноза у больных возникает вопрос: чем лечить розовый лишай. Терапия при заболевании кожи проводится:
- Фармакологическими средствами: мази, кремы, растворы, таблетки;
- Народными рецептами;
- Специальным лечебным питанием.
Лечение выбирает в индивидуальном порядке дерматолог. Это поможет избежать последствий неадекватной терапии и осложнений.
Мази, кремы и болтушка
Лечение розового лишая проводится кремообразными препаратами. Они локально воздействуют на пораженную кожу, убирают зуд и не приносят вреда внутренним органам. Название мазей и растворов, кремов от розового лишая: Адвантан, Клотримазол, Гидрокортизон, Ацикловир, Акридерм, Целестодерм В, Белосалик. Некоторые средства опишем подробно.
Ацикловир мазь (зовиракс)
Лекарство Зовиракс имеет в основе вещество ацикловир. Этот противовирусный препарат воздействует на генном уровне на возбудителей болезни Жибера, нарушает его жизнедеятельность. Фармакологическая форма в виде крема наносится на шелушения и высыпания ватным тампоном несколько раз за сутки. Интервал между процедурами – до 4 часов. Максимальная длительность терапии недуга кожи – до 10 дней.
Для лечения розового лишая Жибера используют лекарство для наружного применения. Они создано на основе глюкокортикостероидов. Фармакологическое воздействие блокирует гистаминовые соединения и предотвращает развитие кожных аллергических реакций. Для терапии розового лишая наносят мазь 3-4 раза в день. За курс лечения выравнивается цвет кожи, пропадают шелушения.
Противовоспалительный препарат для наружного применения предупреждает скопление нейтрофилов в зоне поражения кожи при розовом лишае. Лекарство используют для детей от 2 лет. Терапия длится не больше 1 недели. При необходимости проводится повторный курс до полного удаления высыпания при болезни Жибера. Противопоказания: заболевания кровеносной системы, беременность и лактация.
Нестероидный противовоспалительный препарат борется с грибковыми поражениями кожи при болезни Жибера. Лекарство восстанавливает локальные защитные силы кожного покрова и ускоряет регенерацию. Терапия длится до 10 дней. Для лечения мазь наносят тонким слоем ватным диском на пораженную кожу несколько раз в день.
Антигистаминный препарат гидрокортизона бутират. Он локально воздействует на клеточные механизмы возникновения аллергической реакции. Фармакологическое действие лекарства неопасно для беременных и лактирующих женщин. Для лечения высыпания мазь наносят тонким шаром с помощью ватного диска на кожу. Курс терапии при розовом лишае: до 14 дней. Противопоказания: порезы и раны на коже.
Для лечения розового лишая применяется специальная болтушка. Ее по рецепту дерматолога изготавливают в аптеках. Основу составляют: окись цинка, спирт, глицерин и дополнительные средства. Болтушка нарушает защитный слой вирусов и грибков, ускоряет регенерацию кожи и подсушивает высыпания при розовом лишае. Наносят на кожу ватной палочкой до 3 раз в день. Перед применением содержимое флакона взболтать.
Салицилово-цинковая мазь (Паста Лассара)
Основа пасты Лассара: салициловая кислота и цинк. Лекарственный тандем борется с основными возбудителями болезни Жибера. Антисептическое действие предотвращает распространение высыпания на новые участки. Салициловая кислота подсушивает шелушения и ускоряет регенерацию кожи. Наносят на розовый лишай мазь 3-4 раза в день ватным диском или палочкой. Курс лечения зависит от стадии болезни Жибера.
Таблетки используются как популярное медикаментозное средство при розовом лишае. Они помогают снять симптомы, восстановить локальный иммунитет кожного покрова. Препараты назначает дерматолог. Для этого необходим анализ крови и полная диагностика. Это позволяет выбрать адекватную терапию. Для лечения используют флуконазол, эритромицин, тавегил,
Противогрибковое средство нового поколения. Имеет высокую степень всасывания слизистой оболочкой верхнего отдела пищеварительной системы, поэтому приниматься может независимо от еды. При попадании в организм, лекарство повышает локальный иммунитет кожи. Лекарственное вещество – флуконазол. Лечить розовой лишай нужно по схеме: люди старше 15 лет: 8 таблеток за первые сутки. Со вторых суток доза составляет 4 таблетки. Длительность лечения: от 5 дней.
Основу препарата составляет антибиотик эритромицин. Эффективно действует на грамм положительные и грамм отрицательные микроорганизмы-возбудители кожных болезней. Антибиотик нарушает процесс синтеза внутри микроорганизма, что приводит к гибели виновника розового лишая. Виды таблеток: по 100 и 250 мг.
- дети от 14 лет и взрослые. Доза рассчитывается индивидуально в зависимости от веса. За сутки не более 500 мг препарата;
- от 4 месяцев и до 14 лет. Доза рассчитывается индивидуально по 25 мг на кг веса.
Противопоказания: лактация и беременность.
Антигистаминный препарат. Основу лекарства составляет: клемастина гидрофумарат. При попадании в организм, нарушает деятельность гистаминовых рецепторов и не допускает развития аллергических реакций. Имеет фармакологическую форму таблеток. Выпускается в упаковках по 5 и 10 в пластинке.
Терапия при болезни Жибера:
- старше 12 лет: 1 штучка два раза в сутки;
- от 6 до 12 лет: 0,5 штуки дважды в день.
Лечение народными средствами в домашних условиях
Для лечения розового и опоясывающего лишая нетрадиционная медицина предлагает народные методы. Отзывы помогают выбрать лекарство, которое поможет снять симптомы, предупредить осложнение. При регулярном использовании средств, отваров, мази розовый лишай проходит быстро. Длительность терапии зависит от поражения кожи, первичный случай или рецидив и других факторов. Дальше расскажем более подробно о том, как лечить розовый лишай в домашних условиях.
- Йод. 10% спиртовым раствором протирают пятно. Спина, шея, зона под грудью перестанет шелушиться через 14 дней лечения. Мазать йодом очаги болезни – не чаще 1 раза в 5 дней. За этот период кожа заживает. Процедура болезненная, поэтому детей нужно лечить другими народными средствами. Может использоваться тандем – активированный уголь и йод. Раз в 5 дней мажут растолченным углем, потом йодом.
- Раствор борной кислоты. Курс терапии при розовом лишае и других кожных болезнях длится до 21 дня. Начальная стадия проходит быстрее. Для лечения готовится насыщенный раствор. Концентрация лекарственного средства такова, что оно начинает выпадать в осадок. Лекарство наносят ватным тампоном на пораженный кожный покров несколько раз в день. Борная кислота не вытирается, кожа высыхает сама.
- Яблочный уксус. При розовом лишае народное средство быстро снимает дискомфорт, убирает покраснение. В сутки прикладывают 5 раз компрессы из чистого яблочного уксуса на кожные высыпания. Длительность терапии: до 14 дней.
- Облепиховое масло. Поможет убрать высыпание на коже за несколько дней. Эффективное лечение состоит из периодического протирания розового лишая натуральным средством. Для ускорения заживления, восстановления иммунитета рекомендуется принимать облепиховое масло вовнутрь.
Избавиться от болезни Жибера на ноге и других частях тела реально с помощью специального лечебного питания. Аллергия отступит, а инфекция прекратит вредить коже после гипоаллергического меню. Врач-иммунолог, дерматолог или диетолог подбирает индивидуально для пациента питание при поражении розовым лишаем кожи.
Под запрет попадают:
- соусы на основе химических компонентов промышленного производства. Синтетический продукт – сильный аллерген;
- мясные и рыбные деликатесы копченные, запеченные или зажаренные;
- орехи, ягоды и фрукты красного и оранжевого цвета, виноград;
- цитрусовые в любом виде;
- шоколад и какао;
- алкоголь любых видов;
- газированные напитки;
- кондитерские сладости;
- продукты пчеловодства;
- куриные яйца в любом виде.
Показаны продукты зеленого цвета, нежирные молокопродукты и мясо постных сортов. При приготовлении используется щадящая температурная обработка. Для нормализации водного баланса используют столовые минеральные воды, травяные отвары и компот. Диета дает результат при розовом лишае через 2-3 недели.
Профилактика лишая Жибера
Розовый лишай на голове не требует профилактических мероприятий. Чтобы заболевание не поразило кожные покровы, достаточно выполнять общие советы дерматолога и вести здоровый образ жизни. Предупредить развитие кожного недуга и заражение могут:
- Спокойный образ жизни. В напряженные периоды прием легких седативных препаратов;
- Гигиена кожных покровов после контакта с домашними или бродячими животными;
- Индивидуальная одежда. Меняться с близкими людьми или членами семьи вещами недопустимо. Строга эта мера в периоды ослабленного иммунитета, когда высока вероятность лишая;
- Обогащать рацион витаминами натурального и искусственного происхождения. Дефицит витаминов провоцирует развитие лишая, а сильный иммунитет позволяет уберечь туловище от вируса розового лишая.
Пациенты задают дерматологам вопрос: можно ли принимать душ при розовом лишае? Гигиена кожного покрова прежде всего. Поэтому необходимы ежедневные водные процедуры. Вода не является разносчиком, и возбудитель не захватывает новые участки кожи. Специальные дерматологические средства убирают зуд и сыпь, выравнивают цвет кожи, предупреждают обострения. На период лишая Жибера врачи не рекомендуют принимать ванны, а мыться в душе – можно.
Профилактика розового лишая помогает предупредить развитие и других инфекционных и вирусных болезней кожи.
Заразен ли розовый лишай и как передается заболевание
Болезнь Жибера развивается не у всех. Пациенты задают дерматологу вопрос: заразен или нет недуг, передается ли другим людям. Человек с сильным иммунитетом, который придерживается здорового образа жизни и не имеет вредных привычек, не получит питириаз даже при тесном контакте с пораженными кожными покровами больного. Высыпание, бляшка часто развиваются у детей, которые находятся длительное время в коллективах, у взрослых с ослабленными защитными силами. Получить шелушение и заразиться можно после:
- контакта с больным животным;
- в бассейне или сауне;
- при использовании одежды, индивидуальных вещей, личного и постельного белья больного.
Видео: как избавиться от розового лишая навсегда
Дерматологические заболевания всегда связаны с косметическими проблемами и определенным дискомфортом. Здесь мы поговорим о том, какие препараты врачи советуют использовать для лечения розового лишая у человека и какой тактики следует придерживаться, чтобы получить наиболее эффективный терапевтический результат.
Эффективные медикаментозные средства
Поскольку розовый лишай, или болезнь Жильбера, относится к заболеваниям инфекционно-аллергической природы, естественно, что для избавления от него следует применять определенные фармацевтические препараты.
На разных этапах заболевания обычно придерживаются определенной тактики:
- При незначительных проявлениях достаточно коррекции режима, образа жизни и рациона питания, что способствует нормализации защитных функций организма.
- Локальное поражение кожных покровов лечат антибактериальными и противогрибковыми мазями, а также болтушками, препятствующими зуду.
- Помимо диеты и местного лечения розового лишая применяют антибиотики, противогрибковые и противоаллергические таблетки, иммуностимуляторы и витамины.
Однако течение болезни и выраженность симптомов, в зависимости от возраста, пола и состояния иммунной системы пациента, может быть разной и заниматься самолечением крайне нежелательно.
Используя какое-либо лекарство, например, мазь по совету аптекаря, самостоятельно, возможно временно избавиться от розоватых пятен на коже, но гарантии на излечение нет никакой. Подходящее лекарство должен подобрать врач-дерматолог.
От проявлений розового лишая у человека помогут избавиться различные лекарственные средства местного применения, обладающие противогрибковым, противовирусным и противобактериальным действием. Кроме того, что мази эффективно снимают воспаление, они снижают чувство зуда.
Наиболее хорошо людям, пораженным болезнью Жильбера, помогает комплексное применение различных медикаментозных препаратов.
Салициловая мазь
Недорогой и доступный антисептик с подсушивающим действием прекрасно борется с микробами, поражающими кожу. Мазью с концентрацией действующего вещества 2% смазывают розовые пятна 1-2 раза в день в течение 2 недель минимум. В некоторых случаях, например при большом количестве лишайных розеол, врач-дерматолог может выписать 5%-й препарат.
Салициловая мазь противопоказана детям до 1 года.
Салицилово-цинковая паста
Другое название этой смеси – паста Лассара. Она выпускается в тубах или темных стеклянных баночках, широко доступна в аптечной сети. Комбинация салициловой кислоты и цинка обеззараживает, снимает раздражение, ускоряет эпидермальную регенерацию.
Как и мазь, салицилово-цинковую пасту запрещено применять детям первого года жизни. Помимо этого, она противопоказана пациентам с индивидуальной непереносимостью, почечной и печеночной недостаточностью.
Мазь с березовым дегтем
Как и многие другие растительные компоненты, березовый деготь широко используется не только в народной медицине, но также в дерматологии и косметологии.
Его применяют для лечения себореи, экземы, лишаев и других дерматитов. Деготь входит в состав многих лечебных и косметических мазей, поскольку оказывает противовоспалительное, бактерицидное и ранозаживляющее действие.
Дегтярную мазь можно приобрести в аптеке, а можно изготовить самостоятельно. Она наносится на лишайные розеолы два раза в день. Место нанесения прикрывают повязкой. Курс лечения в среднем 10 дней.
Лоринден
Широко используемый в дерматологии крем, содержащий синтетический глюкокортикостероид и антисептики. Лоринден обладает умеренным противовоспалительным действием и легко проникает в роговой слой эпидермиса.
Благодаря угнетению выброса гистамина крем оказывает противоаллергическое и противовоспалительное действие, снижает зуд. Входящий в его состав клиохинол борется с грампозитивными и грамнегативными бактериями, имеет слабую антимикотическую активность.
За счет локального сужения сосудов в коже, смазанной Лоринденом, уменьшаются экссудативные реакции, снижается синтез белков и отложение коллагена.
- гиперчувствительность к флуметазону, другим глюкокортикостероидам, клиохинолу и остальным компонентам крема;
- вирусные заболевания, вызванные герпес-вирусом;
- туберкулез кожи;
- кожные новообразования;
- воспаления и трофические язвы при варикозе;
- пеленочный дерматит.
Нельзя применять Лоринден для смазывания кожи вокруг рта, при ожогах и открытых ранах.
Синафлан
Как и предыдущий препарат, Синафлан представляет собой мазь, содержащую синтетический кортикостероид – ацетонид флуоцинолона. Он снижает проявления воспалительной реакции кожи, уменьшая локальное накопление лейкоцитов и макрофагов. Препятствует развитию аллергии благодаря своему антигистаминному и антиэкссудативному действию. Хорошо снимает зуд.
Курс лечения Синафланом не должен превышать 2 недели. Не рекомендовано наносить мазь на лицо и кожу молочных желез. Противопоказан детям младше 2 лет.
Синалар
Комбинированный дерматологический крем на основе антибиотика и кортикостероида. Хорошо снимает воспаление и помогает избавиться от зуда. Как и другие мази, в состав которых входят синтетические гормоны, Синалар нельзя использовать дольше 14 дней.
При передозировке могут возникнуть фолликулиты, телеантиэктезии и гипертрихоз.
Противопоказано применять Синалар при мокнущей экземе, ожогах, поврежденных кожных покровах.
Клотримазол
Мазь обладает широкой противогрибковой активностью и угнетающе действует на дерматофиты, плесневые, дрожжевые и диморфные грибки, а также другие возбудители кожных инфекций, чувствительные к клотримазолу.
Поскольку наибольшая концентрация активного вещества сохраняется в ретикулодерме и верхнем слое эпидермиса, развитие системных реакций и побочных эффектов маловероятно.
Помимо лечения розового и других лишаев, применяется при эритразме, кандидозном баланите и вульвите. Для наиболее эффективного терапевтического действия лучше смазывать все пораженные участки одновременно.
Клотримазол не назначают для лечения инфекций кожи лица и ногтей. Противопоказан новорожденным и недоношенным детям.
Флуцинар
Гель, содержащий флуционолона ацетонид – высокоактивный синтетический стероид, оказывает сильное противовоспалительное, сосудосуживающее, антиаллергическое действие. Быстро избавляет от зуда.
Используется для кратковременного лечения тяжелых и острых форм неинфекционных воспалительных заболеваний кожи, например:
- различных лишаев;
- псориаза;
- себореи;
- системной красной волчанки;
- атопического дерматита;
- мультиформной эритемы;
- аллергической экземы.
Флуцинар противопоказан при вирусных и бактериальных кожных инфекциях, периоральном и пеленочном дерматитах, трофических язвах, ожогах, онкологических заболеваниях.
Акридерм
Содержащая бетаметазона дипропионат мазь Акридерм применяется только наружно. Подобно другим синтетическим глюкокортикостероидам, бетаметазон снижает зуд поврежденных участков, препятствует покраснению и воспалению.
Акридерм назначают для лечения неинфекционных дерматитов и дерматозов. Терапевтический курс не должен превышать 2 недели.
Не рекомендовано использование бетаметазона дипропионата беременным, женщинам в лактационном периоде и детям до 12 лет.
- острые и поствакцинальные вирусные инфекции;
- розовые угри;
- бактериальные дерматозы, в т. ч. кожный туберкулез и сифилис;
- периоральный дерматит;
- грибковые заболевания, в т. ч. кандидозы;
- острые офтальмологические заболевания.
Нельзя наносить Акридерм под оклюзионные повязки, например, гипс.
Зовиракс
Главное вещество мази Зовиракс – ацикловир. Это противовирусный препарат, эффективный против вируса простого герпеса І и ІІ типа. Для лечения розового и других лишаев применяется редко, но в исключительных случаях может быть назначен дерматологом. В основном используется в лечении герпесных инфекций губ, лица и слизистых оболочек носа.
Противопоказанием является лишь гиперчувствительность к ацикловиру и валацикловиру или же других компонентов мази.
Зовиракс противопоказан детям до 12 лет, а его применение беременными и кормящими матерями разрешено только в том случае, когда по мнению врача терапевтический эффект превышает риск.
Запрещено наносить мазь на слизистые оболочки рта и гениталии.
Таблетки при розовом лишае
Чтобы победить болезнь, поразившую обширные участки кожи и предупредить развитие осложнений, связанных с вторичным присоединением вирусов, бактериальной флоры или грибков, врач может назначить пероральные препараты. Какие же таблетки помогут избавиться от розового лишая?
Ампициллин
Это препарат с широким спектром бактерицидного действия. Позволяет победить инфекции, вызванные грамположительной и грамотрицательной микрофлорой, кроме штаммов, продуцирующих пенициллиназу.
При розовом лишае назначают 250-500 мг каждые 5 часов. В случае тяжелой запущенной формы дозу увеличивают.
Ампициллин противопоказан при:
- аллергии на пенициллин;
- инфекционном мононуклеозе;
- лейкемии;
- ВИЧ-инфекции;
- заболеваниях ЖКТ, вызванных приемом антибиотиков;
- почечной им печеночной недостаточности.
При передозировке могут возникнуть тошнота и рвота, кандидоз, крапивница.
Эритромицин
Макролид системного применения Эритромицин проявляет бактериостатическую активность даже относительно высокочувствительных микроорганизмов. Благодаря своему широкому спектру действия и быстрому угнетению роста бактериальной флоры, он существенно сокращает время терапии цветного лишая.
Нельзя применять Эритромицин при аллергии к макролидам и почечной недостаточности.
Поскольку одновременное назначение данного препарата со многими другими лекарственными средствами запрещено, заниматься самолечением нельзя. Эритромицин пьют только по рекомендации врача.
Тетрациклин
Основной представитель антибиотиков тетрациклинового ряда. Активный против многих микроорганизмов, как грамположительных, так и грамотрицательных, а также лептоспир, риккетсий, спирохет, возбудителей орнитоза и трахомы. В обычных дозах действует бактериостатически. Его назначают 4 раза в день, по 0,25 г. Курс лечения 5-7 дней.
Противопоказано лечение Тетрациклином при:
- аллергии на другие антибиотики;
- повышенной чувствительности к препаратам для местной анестезии, например, лидокаину или прокаину;
- системной красной волчанке;
- грибковых заболеваниях;
- патологиях печени;
- почечной недостаточности.
Беременным и кормящим матерям, а также детям младше 12 лет Тетрациклин не назначают.
Флуконазол
Мощное селективное противогрибковое средство, предназначенное для системной терапии. Активное вещество хорошо адсорбируется организмом и применяется не только для лечения, но и профилактики грибковых инфекций, оказывая иммуностимулирующее действие.
Поскольку Флуконазол имеет некоторые особенности одновременного приема с другими препаратами, его назначение следует обсудить с лечащим врачом.
Во время беременности лечение Флуконазолом разрешено лишь в случае крайней необходимости.
Орунгал
Действующим веществом Орунгала является интраконазол, который как и Флуконазол обладает системным антимикотическим эффектом. Как правило, его назначают на 1 неделю, по 2 капсулы ежедневно.
Относительными противопоказаниями являются:
- возраст до 5 лет;
- беременность;
- заболевания печени и почек с проявлением почечной недостаточности;
- сердечно-сосудистая недостаточность.
При передозировке возможны головные боли, гипокалиемия, периферические отеки, сыпь, диспепсические расстройства.
Супрастин
Относится к антигистаминным препаратам I-го поколения группы этилендиаминов. При пероральном приеме быстро всасывается и терапевтический эффект наблюдается уже через 15 минут. Механизм его действия основан на блокировании Н1- гистаминовых рецепторов, что, в свою очередь, снижает покраснение и воспаление поврежденной кожи.
Поскольку природа розового лишая инфекционно-аллергическая, то назначение антигистаминных препаратов полностью оправдано.
Важно! Супрастин нельзя назначать при бронхиальной астме!
Тавегил
Тоже является селективным антагонистом Н1- гистаминовых рецепторов первого поколения. Он быстро снимает симптомы аллергии и уменьшает зуд. Терапевтический эффект одной таблетки Тавегила длится до 12 часов.
В связи с тем, что большинство антигистаминных препаратов усиливают седативное действие других препаратов, которые угнетают центральную нервную систему, во время их приема не следует водить машину и употреблять алкоголь.
Эриус
Противоаллергический препарат третьего поколения. Активное действующее вещество Эриуса – дезлоратадин – активный метаболит лоратадина. Он также селективно блокирует рецепторы гистамина и снижает капиллярную проницаемость, в следствие чего аллергены не попадают в общее кровеносное русло.
Благодаря тому, что дезлоратадин не способен преодолеть гематоэнцефалический барьер, Эриус не оказывает такого седативного действия, как препараты первого поколения.
В случае превышения турапевтической дозы возможно повышение печеночных проб, тошнота, тахикардия, бессонница.
Ксизал
Подобно Эриусу, Ксизал относится к антигистаминным препаратам нового поколения, но активным веществом в данном случае выступает левоцетиризин – метаболит цетиризина, который также относится к группе конкурентных антагонистов Н1-рецепторов.
Ксизал предупреждает развитие и снижает выраженность аллергических проявлений, оказывает противовоспалительное и протиотечное действие, препятствует появлению зуда.
Препятствиями к назначению левоцетиризина являются тяжелая почечная недостаточность и некоторые редкие генетические заболевания.
Витамины
В процессе лечения розового лишая нельзя забывать про восстановление защитных механизмов организма пациента. Именно поэтому целесообразно принимать витамины. Наряду с мазями и таблетками они значительно укрепляют иммунную систему, усиливают регенеративные способности кожи и благоприятно влияют на нее.
В комплекс лечебных мероприятий, направленных на восстановление здоровья кожных покровов огромное значение имеют витамины А и Е. Они могут приниматься как самостоятельно, так и в составе витаминно-минеральных комплексов, содержащих также витамины группы В, аскорбиновую и никотиновую кислоты, цинк, железо и других микроэлементы.
Розовый лишай приносит заболевшему массу неудобств. Это не только косметические дефекты и воспаление, но также, если болезнь зашла достаточно далеко, неприятный зуд. Все лечебные мероприятия при этом должны быть направлены не только на облегчение симптомов, но и на восстановление здоровья целого организма.
Мази, различные таблетки, витамины и другие средства способны принести ожидаемый результат, но только в том случае, если дозы назначены адекватно, а сроки лечения подобраны правильно. С этим поможет врач-дерматолог.
Не бойтесь обращаться за помощью к специалистам, ведь лучше находиться под наблюдением опытного доктора, чем в последствии лечить результаты возможных осложнения.
Розовый лишай Жибера (другое название – «розеола шелушащаяся») относится к острым дерматитам. Хотя болезнь встречается часто, природа возникновения этого кожного недуга до конца не изучена.
Среди причин, вызывающих болезнь, врачи называют стрессы, ослабление иммунитета, аллергические реакции, гормональные нарушения. Причиной также могут бить грибковое заражение и вирус герпеса 7 поколения.
Риск инфицирования – крайне низок. Чаще лишай поражает молодых людей от 14 до 30 лет, хотя встречается у всех без исключения возрастов.
Мази и кремы для лечения
Для ускорения выздоровления можно прибегнуть к лечебным кремам и мазям, направленным на подавление воспалительного процесса, обладающим антибактериальными, антигистаминными свойствами.
Среди наиболее эффективных средств борьбы с розовым лишаем Жибера – синафлан, локоид, клотримазол, белодерм, акридерм, ацикловир, эритромицин, гидрокортизон, преднизолон. Хороший эффект дают также цинковая и салициловая мази, мазь на основе календулы. Нельзя использовать мази, содержащие серу.
Мази увлажнят кожный покров, предотвратят нагноение, снимут неприятный зуд, смягчат процесс шелушения и поспособствуют регенерации кожного покрова. Их наносят на бляшки лишая тонким слоем, от двух до шести раз в день. При необходимости – протирают бляшки влажными ватными тампонами с добавлением яблочного уксуса. Бляшки розового лишая можно также смазывать облепиховым, персиковым, лавандовым маслом, а также – маслами пихты, зверобоя, шиповника.
Какие таблетки попить
Лечение розового лишая не требует каких-либо сильных медикаментозных препаратов в виде таблеток. Обычно назначаются лекарства, снимающие негативные эффекты, легкие недомогания, возникающие при болезни.
- Таблетки, снижающие температуру (Аспирин или его более дорогие заменители)
- Таблетки, устраняющие аллергические проявления (чаще всего – Супрастин)
- Таблетки, снимающие головную боль (анальгетики, спазмолитические препараты)
Антибиотики при розовом лишае
Антибиотики назначают в тех случаях, когда происходят прогрессирующие, активные воспалительные процессы. Поводом для назначения антибиотиков может быть инфицирование и нагноение пораженных лишаем участков кожи, интенсивное «осыпание» тела бляшками лишая. Подумать об антибиотиках следует и в тех редких случаях, когда лишай не проходит в течение полутора месяцев.
Хорошо зарекомендовали себя при розовом лишае Жибера такие антибиотики, как эритромицин, азитромицин. Эти препараты должен назначать только врач.
Другие препараты
- Можно ли мазать йодом розовый лишай? Йод Категорически противопоказан при лечении розового лишая. Несмотря на его мощные антисептические свойства, йод может ухудшить состояние больного, вызвать сильное раздражение, жжение, пересушить кожу и спровоцировать интенсивное шелушение, которое травмирует кожные покровы. Не рекомендуется также применение препаратов на спирту, это может повлечь за собой ухудшение клинической картины, а в отдельных случаях – спровоцировать экзему, избавиться от которой нелегко.
- Циндол при розовом лишае. Поистине целебное действие на розовый лишай оказывает Циндол (который называют часто «болтушкой» и используют против угревой или аллергенной сыпи). При нанесении «Циндола» моментально исчезает зуд и ощущение сухости, а пятна быстро бледнеют и проходят.
- Фукорцин. Отличный эффект дает «Фукорцин». Препарат блокирует вирус герпеса и предотвращает распространение лишая по коже, обладает также подсушивающим эффектом, антимикробным и антигрибковым действием, обеззараживающими свойствами. Если при расчесывании возникли мелкие ранки, ссадины или микроскопические пузырьки с жидкостью внутри – «Фукорцин» поможет быстрому заживлению. После применения данного препарата следует смазывать кожу увлажняющим кремом, маслом или мазью, чтобы предупредить пересыхание кожи.
- Можно ли мазать лишай зеленкой? Бриллиантовая зелень («зеленка») менее вредна при розовом лишае, чем йод. Кроме того, она помогает «проявить» границы бляшек, которые не заметны. Чтобы обеспечить щадящий эффект, зеленку можно разбавить дистиллированной или кипяченой водой.
- Можно ли использовать Димексид? При тяжелых осложнениях (нагноения, абсцессы) может помочь Димексид, Дексаметазон (в таблетках). Препарат назначается после консультации с лечащим врачом.
- Уколы Дексаметазон. Уколы Дексаметазона, способствующие быстрому выздоровлению от розового лишая, назначают также в целях повышения сопротивляемости организма общим инфекциям. Курс лечения может назначить только врач.
Какие витамины пить при розовом лишае
Витамины укрепляют организм в целом, повышают иммунитет, мобилизуют организм для сопротивления болезни и дают необходимую энергию для выздоровления, восстановления.
Особых предпочтений здесь нет – все витамины необходимы ослабленному организму. Лучший вариант – поливитамины, где соблюдается необходимый баланс.
О назначении витаминных инъекций нужно говорить с лечащим врачом, который подберет нужный сбалансированный состав.
Диета при розовом лишае
Во время лечения розового лишая Жибера крайне важно соблюдать диету, чтобы избежать нежелательных обострений дерматита. Что нужно есть и от чего следует воздерживаться?
- Следует исключить алкоголь, он провоцирует воспалительный процесс, «смазывает» клиническую картину, несовместим с целым рядом медикаментов. Кроме того, спирт оказывает раздражающее действие на лишай.
- Необходимо вычеркнуть на время лечения из рациона острые, жирные, маринованные, копченые продукты.
- Следует исключить черный шоколад, орехи, а также сладости и все, что может вызвать аллергию.
- В рацион следует ввести как можно больше растительной пищи (овощи и фрукты), кисломолочных продуктов.
- В рационе должно быть сливочное и растительное масло.
- Рекомендуются отварные мясные и рыбные блюда, грибы. Следует избегать жареных блюд.
- В качестве гарнира лучше остановиться на различных кашах, особенно полезна гречневая, полбяная, «Геркулес».
- Полезными будут натуральные соки – яблочный, виноградный и другие.
- Нежелательны цитрусовые и соки из них.
- На время лечения стоит воздержаться от крепкого черного кофе и черного чая.
- Из напитков лучше предпочесть чаи с мятой, мелиссой, боярышником, зеленый чай, отвар шиповника, «успокоительные» травяные сборы.
Профилактика розового лишая
Во время течения этого острого дерматита следует неукоснительно придерживаться общих правил:
- Исключить водные процедуры в виде душа, ванн и купания в водоемах, во избежание разнесения бляшек-деток по всему телу.
- При гигиенических процедурах лучше обтираться влажным полотенцем, смоченным в воде с яблочным уксусом.
- На время прекратить физические нагрузки, чтобы исключить воздействие пота на розовый лишай: воздействие пота может спровоцировать нежелательное обострение.
- Не пользоваться мочалками, банными губками.
- Не допускать длительного пребывания под прямыми лучами солнца.
- Стараться носить натуральное белье, не надевать изделия из синтетики и шерсти во избежание контакта с поврежденной кожей
- Не следует пользоваться без острой необходимости кремами, гелями, молочком для тела, а при высыпании бляшек на лице, шее, руках – исключить косметику вообще на время лечения.
- Чтобы не допустить рецидивов заболевания, следует беречь организм от простудных заболеваний и аллергических реакций.
Розеола шелушащаяся исчезает так же, как и появляется, даже если не предпринимать никакого лечения. Бляшки исчезают обычно через некоторое время (от 2 до 6 недель), но с помощью медикаментозного вмешательства можно ускорить выздоровление и свести к минимуму ощущение дискомфорта, вызываемые болезнью Жибера. Прежде, чем приступить к медикаментозному лечению розового лишая, необходимо проконсультироваться с врачом, чтобы не возникло непредвиденных аллергических реакций, а лечение было успешным и не привело к усилению дискомфорта.
Не знаете как подобрать клинику или врача по приемлемым ценам? Единый центр записи по телефону +7 (499) 519-32-84 .
01 Авг 2019
332
Лечение розового лишая у человека: физиопроцедуры
Розовый лишай (болезнь Жибера) – заболевание кожи неизвестной этиологии, склонное к самостоятельному разрешению в течение определенного промежутка времени. Чаще встречается у взрослых в возрасте 20-40 лет. Болеют как женщины, так и мужчины. Этот вид лишая не заразен, хоть и предполагается его инфекционное происхождение. Имеется связь с вирусными инфекциями, переохлаждением. Заболеваемость возрастает в холодное время года.
Клиническая картина
В начале болезни в большинстве случаев на коже появляется крупная бляшка от 2 до 5 см в диаметре, слегка возвышающаяся над уровнем кожи, с нежным шелушением в центре. Это так называемая материнская бляшка. У некоторых больных таких бляшек может быть несколько или не быть вообще. Через пару недель сыпь распространяется. Ее элементы представляют собой отечные округлые пятна розоватого цвета с западением и шелушением в центре, диаметром около 2-3 см, их край приподнят и имеет яркую окраску. Располагаются высыпания преимущественно по линиям Лангера (условные линии натяжения на коже), они симметричны, склонны к периферическому росту.
Чаще поражается кожа туловища, конечностей, иногда шеи и лица. Характерно, что на ладонях и стопах высыпаний не бывает. Больных может беспокоить зуд кожи, особенно выражен он у эмоциональных пациентов. У части больных жалобы отсутствуют. Вследствие того, что элементы сыпи появляются не одновременно, они могут находиться на разных стадиях развития, когда одни только образовались, а другие уже подвергаются обратному развитию. Разрешение процесса начинается с центра бляшки, кожа бледнеет, отшелушивается, в этот период сыпь напоминает кольцо, затем исчезает и периферический венчик, оставляя после себя гиперпигментацию.
Реже встречаются атипичные формы розового лишая:
- уртикарная;
- везикулезная;
- фолликулярная;
- папулезная.
При неадекватном лечении, под влиянием водных процедур, ультрафиолета, раздражения кожи грубым нательным бельем, постоянным трением высыпания могут сливаться между собой, образуя таким образом участки эритродермии, и болезнь имеет более тяжелое течение.
Заболевание может дебютировать с симптомов интоксикации, которые предшествуют появлению элементов сыпи. У больных увеличиваются лимфатические узлы, повышается температура, беспокоит головная боль, слабость, недомогание, а иногда мышечные и суставные боли.
Диагностика
Диагностика розового лишая обычно не вызывает затруднений у специалиста. Учитываются клинические проявления, история болезни (связь с инфекцией, переохлаждением), характер сыпи. Несколько сложнее обстоят дела с нетипичными формами, они могут маскироваться под другую патологию. Данное заболевание необходимо дифференцировать с сифилитическими поражениями кожи, инфекционными сыпями, псориазом, микозами, отрубевидным лишаем и др. Обязательно больным назначается клинический анализ крови и мочи, анализ крови на реакцию Вассермана для исключения сифилиса, соскобы с очага поражения и микроскопия препаратов для выявления возможных грибковых заболеваний. При затруднении диагностики может проводиться гистологическое исследование.
Лечение
Неосложненные типичные формы розового лишая специального лечения не требуют, обычно самопроизвольное выздоровление наступает через 4-6 недель. На этот период больным рекомендуется ограничить водные процедуры, пребывание на солнце, соблюдать гипоаллергенную диету. Желательно избегать физических нагрузок, перегрева, так как пот негативно влияет на пораженную кожу. Нельзя дополнительно травмировать кожу (растираться жестким полотенцем, использовать мочалку).
При осложненном течении болезни (генерализации процесса, развитии эритродермии, аллергических проявлениях) показано проведение терапии.
Медикаментозное лечение
- Антигистаминные препараты (хлоропирамин, клемастин, лоратадин, цетиризин) назначаются на 7-10 дней.
- Гипосенсебилизирующие средства (хлорид кальция, тиосульфат натрия).
- Использование болтушек и паст с цинком, нафталаном, борной кислотой.
- Местная терапия глюкокортикоидами.
Применяются эмульсии, крема, мази на основе гидрокортизона, метилпреднизолона, бетаметазона.
Не рекомендуется применение противогрибковых препаратов и раздражающих мазей, йода, спиртовых растворов. Это может утяжелить заболевание.
Физиотерапевтическое лечение
Лечение физическими факторами дополняет медикаментозное, ускоряет выздоровление. Цель физиотерапии – остановить прогрессирование болезни и уменьшить ее проявления.
Основные физические методы лечения розового лишая:
- Ультрафиолетовая средневолновая терапия (оказывает общеукрепляющее и десенсебилизирующее действие, повышает защитные функции кожи, стимулирует выброс эндогенных кортикостероидов надпочечниками).
- Ультразвуковая терапия (повышает неспецифическую резистентность организма, улучшает реактивные свойства кожи, микроциркуляцию, ускоряет регенерацию тканей).
- Лазеротерапия (повышает общую сопротивляемость, иммунитет, улучшает обмен веществ и процессы регенерации).
- Лазерное облучение крови (нормализует работу иммунной системы и способствует репарации тканей).
- Дарсонвализация (улучшает трофику тканей и кровообращение, уменьшает воспаление).
- Лекарственный электрофорез с противозудными средствами на участки поражения, а также электрофорез с седативными препаратами на воротниковую зону.
- Магнитотерапия (способствует уменьшению воспаления, улучшает иммунитет).
- Иглорефлексотерапия (улучшает кровообращение, повышает защитные функции организма).
Заключение
Прогноз относительно выздоровления благоприятный. После перенесенного заболевания остается стойкий иммунитет. Розовый лишай не склонен к рецидивированию. При слабом иммунитете заболевание имеет более тяжелое течение, может затягиваться до 6 месяцев. Самостоятельно, без уточнения диагноза специалистом, нельзя применять никакие мази и прочие средства, чтобы не нанести вред своему здоровью. Заболеваний с похожими признаками множество, а лечение абсолютно разное.
Европейская клиника «Сиена-Мед», специалист рассказывает о розовом лишае и его лечении:
Здоровьесберегающий канал, специалист рассказывает о средствах лечения розового лишая:
Красный плоский лишай — дерматолог в Дартмуте, Массачусетс
Красный плоский лишай — кожное заболевание, которое также часто встречается во рту. Это также может повлиять на ваши гениталии, кожу головы, ногти
и ногти на ногах.
КАК ВЫГЛЯДИТ ЛИШЕННЫЙ ПЛАН?
Красный плоский лишай на разных частях тела выглядит несколько иначе. Ниже описано, что вы видите на каждой части тела.
Кожа
На коже часто можно увидеть несколько блестящих пурпурных бугорков.Эти шишки могут сильно зудеть. Люди также видят тонкие белые кружевные линии на шишках. Если неровности продолжают появляться на одном и том же месте, могут образоваться толстые участки шероховатой чешуйчатой кожи. Чаще всего возникают неровности на запястьях, пояснице и лодыжках.
Рот
Красный плоский лишай может образовываться на деснах, языке и на внутренней стороне щек. Иногда поражаются губы. Чаще всего это вызывает ажурные белые линии или выступающие белые пятна на внутренней стороне щек. У человека тоже могут быть белые пятна.
Иногда это может выглядеть как покраснение и припухлость во рту. Также могут развиться болезненные язвы и язвы. Во рту может ощущаться болезненность или жжение.
Красный плоский лишай
Гениталии
При развитии красного плоского лишая на гениталиях на коже появляются пурпурные бугорки. Как и кожа, эти шишки могут чесаться. Красный плоский лишай появляется на наружных половых органах и слизистой оболочке влагалища. Слизистая оболочка становится красной и сырой. Как и кожа, эти шишки могут вызывать зуд, а также образовываться болезненные язвы и шрамы.
Гвозди
У людей с красным плоским лишаем на коже он может развиться и на ногтях. Иногда поражается более одного ногтя. Пораженные ногти теряют блеск. Они могут расщепляться и истончиваться. Могут появиться бороздки и гребни. Банки для ногтей
темнеют, утолщаются и отделяются от ногтевого ложа. Ноготь может перестать расти или отвалиться. В редких случаях ноготь может исчезнуть, навсегда оставив человека без гвоздя.
Скальп
Эта форма красного плоского лишая встречается редко.Это заболевание называется планопилярным лишаем, или LPP, и часто начинается с небольших бугорков на коже черепа. Могут появиться покраснение, зуд и появление чешуйчатых пятен. Кожа головы может ощущаться болезненной или гореть. Некоторые люди видят заметное выпадение волос, которое может быть временным или постоянным, если образуется рубцевание.
КТО ПОЛУЧАЕТ ЛИШЕННЫЙ ПЛАН?
Красный плоский лишай может заболеть любой. Чаще всего встречается у взрослых среднего возраста. Красный плоский лишай во рту возникает у женщин чаще, чем у мужчин.
ЧТО ВЫЗЫВАЕТ ЛИШЕННЫЙ ПЛАН?
Причина появления красного плоского лишая не выяснена.Красный плоский лишай не является типом рака и не заразен.
Красный плоский лишай может быть аутоиммунным заболеванием. Это означает, что иммунная система принимает часть тела за инородный объект. Когда это происходит, иммунная система начинает атаковать кожу, вызывая красный плоский лишай.
Иногда иммунная система реагирует таким образом, потому что лекарство или заболевание, например инфекция, вызывает реакцию. Если это причина вашего красного плоского лишая, необходима точная диагностика.Возможно, вам потребуется сменить лекарство или вылечить соответствующее заболевание.
Может быть связь между красным плоским лишаем и инфицированием вирусом гепатита С. Многие люди с гепатитом С также имеют красный плоский лишай. Ваш дерматолог может проверить, есть ли у вас этот вирус.
Своевременная диагностика и лечение важны и по другим причинам. Лечение может предотвратить обострение болезни. Когда вас беспокоят симптомы, лечение может принести облегчение и ускорить заживление.
КАК ДЕРМАТОЛОГ ДИАГНОЗИРУЕТ ЛИШЕННЫЙ ПЛАН?
Дерматолог часто может определить, есть ли у вас красный плоский лишай, осмотрев вашу кожу, ногти и рот.Чтобы убедиться, что у вас красный плоский лишай, дерматологу может потребоваться биопсия. Это медицинская процедура, выполняемая в кабинете дерматолога, при которой удаляется кусочек кожи для исследования под микроскопом. Ваш дерматолог может назвать это биопсией. Иногда вам могут потребоваться анализы крови, чтобы исключить другие заболевания.
Ваш дерматолог также может спросить, какие лекарства вы принимаете. У некоторых людей возникает аллергическая реакция на лекарство. Эта реакция может выглядеть как красный плоский лишай. Если это произойдет, возможно, вам придется сменить лекарства.
Ваш стоматолог может обнаружить красный плоский лишай во рту во время осмотра и посоветовать вам обратиться к дерматологу. У очень немногих людей развивается аллергическая реакция на зубные пломбы, которые могут выглядеть во рту как красный плоский лишай. Если ваш дерматолог подозревает это, вам может потребоваться тестирование на аллергию.
КАК ЛЕЧИТЬ ЛИШЕННЫЙ ПЛАН?
Нет лекарства от красного плоского лишая. Часто проходит само по себе. Легкие случаи на коже могут не нуждаться в лечении. Многие случаи красного плоского лишая проходят в течение двух лет.Примерно у 1 из 5 человек будет вторая вспышка. У некоторых людей красный плоский лишай может появляться и исчезать в течение многих лет.
Красный плоский лишай
Красный плоский лишай во рту часто длится дольше, чем красный плоский лишай на коже. Во рту лечить может быть труднее. Лечение рекомендуется при красном плоском лишае рта и половых органов. Если у вас есть боль или серьезный случай, лечение необходимо.
Не существует одобренного Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) лечения красного плоского лишая.Ваш дерматолог может предложить следующие варианты лечения, которые могут принести некоторое облегчение:
• Кортикостероиды:
- Для местного применения (наносится на кожу): Крем или мазь для уменьшения отека, покраснения и зуда
- Перорально (внутрь) или для инъекций: Таблетки (например, преднизон) или уколы могут помочь, когда красный плоский лишай сохраняется в течение длительного времени или у пациента много шишек или болезненных язв
- ПУВА-терапия: Тип световой обработки, которая помогает очистить кожу
- Ретиноевая кислота: Наносится на кожу или назначается в виде таблеток для очищения кожи
- Мазь такролимуса или крем пимекролимуса: Обычно используется для лечения другой кожной проблемы, экземы, также было показано, что она полезна при лечении красного плоского лишая
Иногда красный плоский лишай может быть стойким.Ваш дерматолог может комбинировать два или более лечения, чтобы избавиться от ваших признаков и симптомов.
По мере заживления красного плоского лишая на коже часто остаются темно-коричневые пятна. Эти пятна безвредны и могут исчезнуть без лечения. Если это не так, обратитесь к дерматологу, чтобы узнать о вариантах лечения.
КАК УПРАВЛЯТЬ ЛИЦЕНЗИОННЫМ ПЛАНОМ?
- Следуйте советам дерматолога, как справиться с красным плоским лишаем. Ваш дерматолог поможет вам справиться с этим распространенным заболеванием и почувствовать себя
- Применить и принять лекарство в соответствии с указаниями. Хотя многие люди не нуждаются в лечении, если вы получали лекарство для лечения красного плоского лишая, следование инструкциям и его прием в соответствии с указаниями повысят эффективность вашего
- Если у вас на коже красный плоский лишай, старайтесь не чесать. Спросите дерматолога о способах предотвращения
- Если у вас красный плоский лишай полости рта,
• Ограничьте употребление табака и алкоголя или вообще бросьте курить.
Красный плоский лишай полости рта увеличивает риск рака полости рта.Если вы курите, жуете табак или пьете, это еще больше увеличивает ваш риск.
• Прекратите есть продукты и напитки, которые могут ухудшить красный плоский лишай во рту.
К ним относятся острая пища, цитрусовые фрукты и соки, помидоры и продукты, приготовленные из помидоров, хрустящие и соленые закуски и напитки, содержащие кофеин.
Сертифицированный дерматолог — это врач, специализирующийся на диагностике и лечении медицинских, хирургических и косметических состояний кожи, волос и ногтей.Чтобы узнать больше о красном плоском лишае или найти дерматолога в вашем районе, посетите сайт aad.org или позвоните по бесплатному телефону (888) 462-DERM (3376).
Весь контент разработан исключительно Американской академией дерматологии.
Авторские права © Американской академии дерматологии и Американской академии дерматологической ассоциации.
Изображения использованы с разрешения Американской академии дерматологии Национальная библиотека дерматологических учебных слайдов
Американская академия дерматологии
стр.O. Box 1968, Des Plaines, Illinois 60017
Центр общественной информации AAD: 888.462.DERM (3376) Ресурсный центр для членов AAD: 866.503.SKIN (7546) За пределами США: 847.240.1280
Интернет: aad.org
Электронная почта: [электронная почта защищена]
Article — JDDonline — Journal of Drugs in Dermatology
Кожный плоский лишай поражает 0,2–1% взрослых во всем мире, в основном в возрасте от 30 до 60 лет, с преобладанием женщин 3: 2. Несмотря на связь с HCV и возможную роль контактных аллергенов, патогенез остается неясным. 1 Зуд и неприглядные бляшки вызывают серьезные физиологические и социальные проблемы, которые могут сохраняться годами. Люди с неконтролируемым зудом рискуют заразиться от постоянного расчесывания. Лечение первой линии включает местные и пероральные кортикостероиды и / или ультрафиолетовое излучение. Если это не помогает, пероральная терапия второй линии включает иммунодепрессанты, такие как азатиоприн, микофенолат, циклоспорин и метотрексат, противомалярийный гидроксихлорохин и антибиотик метронидазол.
Метронидазол обычно используется для лечения анаэробных бактерий и простейших, обычно в дозе 500 мг BID. 2 Побочные эффекты ограничивают долгосрочное использование; к ним относятся периферическая невропатия, энцефалопатия, боль в животе и диарея. 3,4 Диарея, вызванная Clostridium difficile (C. diff), может быть очень тяжелой и даже смертельной. По оценкам, в 2017 году 223900 случаев привели к смерти 12800 человек. 5 Ежегодные расходы системы здравоохранения превышают 6 миллиардов долларов. 6 Поскольку пероральный прием метронидазола сопряжен с риском этих побочных эффектов, а красный плоский лишай часто требует длительного лечения, более безопасный способ продлить кожный эффект лечения метронидазолом и предотвратить рецидив может быть полезным при красном плоском лишае.Местный метронидазол давно используется для лечения розацеа, 7 , и, поскольку он доставляет метронидазол в кожу, он также потенциально может продлить кожный ответ после прекращения пероральной терапии. Исследование 1998 г. подтверждает это утверждение, демонстрируя статистически значимое снижение частоты рецидивов среди пациентов с розацеа, получавших только пероральный метронидазол, по сравнению с пероральным приемом метронидазола для местного применения. 7 Исследования эффектов местного применения метронидазола при лечении красного плоского лишая на сегодняшний день не опубликованы.
Мы сообщаем о расширении эффективности метронидазола за счет местного применения метронидазола после прекращения перорального приема метронидазола у здоровой 27-летней женщины с диффузным красным плоским лишаем на предплечьях, боках, спине, бедрах и голенях (рис. 1). Биопсия показала красный плоский лишай / полосатый лишай, причем клиническая картина благоприятствовала первому. Фототерапия не соответствовала ее графику. Трехмесячный курс приема метронидазола 250 мг 3 раза в сутки привел к улучшению на 90%. Через 3 месяца пациент решил прекратить прием перорального метронидазола из-за риска возникновения C. difficile.В этот момент возник вопрос, как продолжить, казалось бы, успешное лечение, поэтому пациентку перевели на местный метронидазол, который она принимала в течение 1 месяца. В течение этого месяца поражения стали полностью плоскими и остаются таковыми с тех пор (рис. 2). Остаточная гиперпигментация медленно исчезает без лечения. Хотя для установления причинно-следственной связи необходима дальнейшая работа, мы и наша семья считаем, что местный метронидазол, возможно, помог продолжить разрешение красного плоского лишая.
Ни один из авторов не раскрывает каких-либо конфликтов.
1. Арнольд Д.Л., Кришнамурти К. Красный плоский лишай. [Обновлено 10 августа 2020 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв.
2. Weir CB, Le JK. Метронидазол. [Обновлено 28 июня 2020 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK539728/.
3. Рой У, Панвар А., Пандит А., Дас С.К., Джоши Б. Клинический и нейрорадиологический спектр энцефалопатии, вызванной метронидазолом: наш опыт и обзор литературы. J Clin Diagn Res . 2016; 10 (6): OE01-OE9. DOI: 10.7860 / JCDR / 2016 / 19032.8054.
4. Эрнандес Серуелос А., Ромеро-Кесада Л.С., Рувалькаба Ледесма Дж.С., Лопес Контрерас Л. Терапевтическое использование метронидазола и его побочные эффекты: обновленная информация. Eur Rev Med Pharmacol Sci . 2019; 23 (1): 397-401. DOI: 10.26355 / eurrev_201901_16788.
5. CDC. Устойчивые к антибиотикам микробы: новые угрозы. Центры по контролю и профилактике заболеваний. Опубликовано 18 июня 2020 г. Проверено 15 сентября 2020 г. https: // www.cdc.gov/drugresistance/most-угрозs.html.
6. Zhang S, Palazuelos-Munoz S, Balsells EM, Nair H, Chit A, Kyaw MH. Стоимость госпитального лечения инфекции Clostridium difficile в США — метаанализ и исследование моделирования. BMC Infect Dis . 2016; 16 (1): 447. Опубликовано 25 августа 2016 г. doi: 10.1186 / s12879-016-1786-6.
7. Даль М.В., Кац Н.И., Крюгер Г.Г. и др. Метронидазол местного применения поддерживает ремиссию розацеа. Arch Dermatol . 1998; 134 (6). DOI: 10.1001 / archderm.134.6.679.
Изолированный плоский плоский лишай конъюнктивы: диагностическая проблема | Роговица | JAMA дерматология
Фон
Красный плоский лишай — распространенное воспалительное аутоиммунное заболевание неизвестной этиологии, которое обычно поражает кожу и слизистые оболочки. Изолированный плоский плоский лишай — чрезвычайно редкое проявление, которое чаще всего поражает веки, конъюнктиву и роговицу, что приводит к тяжелым рубцам и клинически неотличимо от других причин рубцового конъюнктивита.
Наблюдения
Мужчина 79 лет обратился с жалобами на хронический кератоконъюнктивит, резистентный к многократному местному лечению. Обследование с помощью щелевой лампы выявило диффузную двустороннюю гиперемию конъюнктивы, субэпителиальный фиброз и симблефарон с выраженным укорочением нижнего свода конъюнктивы. Других поражений кожи или слизистых оболочек не было. Окрашивание гематоксилин-эозином выявило акантоз, очаговое утолщение базальной мембраны и плотный субэпителиальный мононуклеарный инфильтрат.Прямая иммунофлуоресценция продемонстрировала линейное отложение лохматого фибриногена вдоль базальной мембраны, что указывает на красный плоский лишай. Ультраструктурное исследование выявило заметное расширение интерфазы эпителий-собственная пластинка с заметной фрагментацией, редупликацией и ретикуляцией плотной пластинки базальной мембраны. Пациент успешно лечился системными иммунодепрессантами.
Выводы
Изолированный плоский плоский лишай конъюнктивы — исключительная и серьезная причина рубцового конъюнктивита.Отличить это необычное проявление от других воспалительных заболеваний с поражением конъюнктивы крайне важно для раннего начала соответствующей терапии, чтобы избежать необратимого повреждения зрительной функции.
Красный плоский лишай (LP) — распространенное воспалительное состояние неизвестной этиологии, которое обычно поражает кожу и слизистые оболочки, особенно ротовую полость и гениталии. Поражение глаз нечасто и очень часто связано с поражением кожи или полости рта.Изолированная глазная LP — чрезвычайно редкое проявление, которое чаще всего затрагивает веки, конъюнктиву и роговицу и может привести к тяжелым рубцам, клинически неотличимым от других причин рубцового конъюнктивита. Здесь мы сообщаем о случае LP с исключительно поражением глаз и характеризуем иммунопатологические и ультраструктурные особенности этого заболевания.
Мужчина 79 лет был направлен из отделения офтальмологии для оценки хронического кератоконъюнктивита неизвестного происхождения, не поддающегося лечению несколькими местными препаратами (лубрикантами, антибиотиками и кортикостероидами).Обзор истории болезни выявил хроническую глаукому, лечившуюся дорзоламидом и тимололом малеатом, и двустороннюю операцию по удалению катаракты. Пациент обратился с жалобами на сильную светобоязнь и снижение остроты зрения. Физикальное обследование выявило тяжелый рубцовый конъюнктивит с образованием симблефарона (рис. 1). Биомикроскопия со щелевой лампой показала выраженную диффузную гиперемию конъюнктивы, субэпителиальный фиброз и форнекулярные симблефары с укорочением нижнего свода. Тщательное дерматологическое обследование не выявило других повреждений на коже, слизистой оболочке полости рта или половых органов.
Рисунок 1.
Фотография левого глаза, сделанная щелевой лампой, на которой видна диффузная выраженная гиперемия конъюнктивы, субэпителиальный фиброз и подмышечные симблефары с укорочением нижнего свода.
Образец биопсии конъюнктивы был взят из нижнего свода правого глаза. Гистопатологическое исследование выявило эпителиальный акантоз, очаговое утолщение базальной мембраны и плотный полосообразный инфильтрат лимфоцитов, гистиоцитов и плазматических клеток с экзоцитозом мононуклеарных клеток и скудных интраэпителиальных апоптозных клеток (тельца Сиватта).
Прямое исследование иммунофлуоресценции пораженной слизистой оболочки продемонстрировало линейное отложение лохматого фибриногена вдоль зоны базальной мембраны, что свидетельствует о ЛП (рис. 2). Отложения IgG, IgA, IgM или C3 не были обнаружены, а непрямое иммунофлуоресцентное исследование сыворотки крови пациента не выявило признаков циркулирующего IgG против эпителия или зоны базальной мембраны на расщепленной соли коже. Антитела против BP180, Dsg1 и Dsg3 не были обнаружены иммуноферментным анализом.
Рис. 2.
Волнистое отложение фибриногена в зоне базальной мембраны методом прямой иммунофлуоресценции (исходное увеличение × 200).
Ультраструктурное исследование конъюнктивы выявило заметное расширение дермально-эпидермальной интерфазы с выраженной фрагментацией, редупликацией и ретикуляцией плотной пластинки. Фрагментированный и анастомозирующий слои lamina densa были разделены тонким фибриллярным и разветвляющимся материалом с характеристиками, соответствующими волокнам ретикулина.Также можно было наблюдать взаимное расположение цитоплазмы фибробластов и воспалительных клеток между утолщенными слоями базальной мембраны. Очаговое увеличение уплотнения коллагена в сосочковом слое дермы также наблюдалось вместе с воспалительным дермальным инфильтратом, состоящим в основном из рассеянных плазматических клеток и лимфоцитов. Также отмечался эпизодический интраэпителиальный экзоцитоз.
Было назначено лечение дексаметазоном 0,1% для местного применения 5 раз в день, которое было прекращено при появлении трофической язвы роговицы на левом глазу.Затем назначали 2% -ный циклоспорин местного применения; однако пациентка не переносила его из-за сильного жжения в глазах. Было начато пероральное лечение метилпреднизолоном (0,5 мг / кг / сут) и азатиоприном (доза, соответствующая ферментативной активности тиопурин-S-метилтрансферазы). Прогрессивное улучшение наблюдалось через 6 недель лечения. Системная терапия метилпреднизолоном была отменена через 4 недели, а лечение пероральным азатиоприном было продолжено. Через 8 месяцев наблюдения новых обострений заболевания не наблюдалось.
Красный плоский лишай — воспалительное заболевание слизистых оболочек кожи, которое может проявляться различными клиническими проявлениями. Патогенетические механизмы ЛП до сих пор остаются неизвестными; однако большая часть имеющихся данных подтверждает, что повреждение эпителия является результатом апоптоза кератиноцитов, опосредованного Т-клетками, который запускается еще не идентифицированным антигеном у генетически предрасположенных людей. Сообщалось, что вирусы, аутоиммунные явления, лекарства, вакцины и контактные аллергены являются потенциальными этиологическими факторами. 1
Классическая кожная форма LP характеризуется блестящими фиолетовыми многоугольными папулами с плоской вершиной и поверхностной сетью тонких белых линий (штрихов Уикхема). Поражения могут появиться где угодно на поверхности тела, чаще всего на передних сторонах запястий, лодыжек и поясничной области. Вовлечение слизистых оболочек в кожную ЛП является обычным явлением и проявляется в виде ретикулярных беловатых пятен, преимущественно на слизистой оболочке щек, губ и гениталий.Этот подтип ЛП обычно протекает доброкачественно, со спонтанной ремиссией в большинстве случаев через 1-2 года. Оральная ЛП без кожных поражений считается отдельным субъектом с хроническим непрекращающимся течением, иногда связанным с вирусной инфекцией гепатита С. Слизистая оболочка щеки и язык являются наиболее часто поражаемыми участками, также могут возникать поражения на других поверхностях слизистых оболочек, таких как задний проход, гениталии и верхний пищеварительный тракт. Поражение конъюнктивы встречается редко и обычно проявляется как хронический рубцовый кератоконъюнктивит в сочетании с другими клиническими проявлениями ЛП. 1 -12 Красный плоский лишай с поражением только конъюнктивы является исключительным явлением. Согласно критериям нашего обзора, ранее было зарегистрировано только 6 случаев изолированной ЛП конъюнктивы.
Pakravan et al 13 сообщили о 2 случаях: (1) 57-летняя женщина с историей ревматоидного артрита и вторичного синдрома Шегрена, которая была направлена для дальнейшего лечения тяжелого сухого кератоконъюнктивита, который не поддавался лечению множественными топическими препаратами. лекарства и (2) 86-летний мужчина с историей послеоперационного эндофтальмита после комбинированной экстракции катаракты и трабекулэктомии, у которого был хронический кератоконъюнктивит и блефарит, связанные с розовыми угрями, которые не поддавались комбинированному лечению пероральными тетрациклинами и местными кортикостероидами.Биомикроскопия со щелевой лампой у обоих пациентов выявила признаки рубцового конъюнктивита, а подробное медицинское обследование не выявило каких-либо других поражений на коже, слизистой оболочке полости рта или половых органов. В обоих случаях была проведена биопсия конъюнктивы для гистопатологического и иммунофлуоресцентного исследования, результаты которой подтвердили диагноз ЛП. Симптомы контролировались с помощью местного 1% преднизолона ацетата и 0,05% местного циклоспорина. Эти пациенты не болели через 20 и 18 месяцев наблюдения соответственно.
Thorne et al. 4 охарактеризовали 6 случаев ЛП с рубцовым конъюнктивитом. Только одна из них, 51-летняя женщина с двусторонним симблефароном, обратилась исключительно с поражением глаз. Диагноз подтвержден иммунопатологическими данными. Симптомы контролировались с помощью местного циклоспорина, 2%, 4 раза в день. После 6-месячного наблюдения у нее не появилось никаких других глазных симптомов.
Brewer et al, 5 недавно описали серию из 11 пациентов с глазной LP, у 3 из которых было изолированное глазное заболевание.Все 3 пациента имели рубцовый конъюнктивит и ответили на местное лечение.
Дифференциальный диагноз этого необычного и тяжелого подтипа ЛП должен быть установлен с другими клинически неотличимыми заболеваниями, проявляющимися как рубцовый конъюнктивит, такими как пемфигоид слизистой оболочки, вульгарная пузырчатка, болезнь трансплантат против хозяина, синдром Стивенса-Джонсона и паранеопластическая пузырчатка. Окончательный диагноз имеет решающее значение, поскольку стойкое и хроническое воспаление может привести к прогрессирующему субэпителиальному фиброзу, синехиям, вторичной сухости глаз, энтропиону, трихиазу и помутнению роговицы, которые неизменно связаны с серьезной потерей остроты зрения и слепотой. 2 , 7
Лекарства первой линии включают местные кортикостероиды и циклоспорин. Пациентам, не отвечающим на местное лечение, может быть полезна системная терапия системными кортикостероидами и другими иммунодепрессантами, такими как циклоспорин, азатиоприн или микофенолят мофетил. Наш пациент не ответил или не переносил местное лечение, и хороший клинический ответ был получен при применении пероральных кортикостероидов и азатиоприна.
В заключение, изолированное ПОЛ конъюнктивы является необычным заболеванием, которое следует добавить к списку заболеваний, ведущих к необратимому рубцеванию кератоконъюнктивита.Для постановки правильного диагноза клиническое подозрение должно быть подтверждено проведением биопсии конъюнктивы для гистопатологического и иммунофлуоресцентного исследования. Повышение осведомленности дерматологов и офтальмологов об этом маловероятном диагнозе представляется важным для начала агрессивного противовоспалительного лечения на ранней стадии, чтобы избежать необратимой потери зрения.
Для корреспонденции: Эдуардо Розас Муньос, доктор медицины, отделение дерматологии, Больница дель Мар, Парк де Салют Мар, Муниципальный институт расследованийо Медика, Пасео Маритим 25-29, E-08003 Барселона, Испания (docrozas @ yahoo.com).
Принята к публикации: 6 октября 2011 г.
Вклад авторов: Доктора Розас Муньос, Мартинес-Эскала, Хуанпере, Арментия, Пухоль и Эрреро-Гонсалес имели полный доступ ко всем данным в исследовании и несут ответственность за целостность и точность данных. анализ. Концепция и дизайн исследования : Розас Муньос, Пухоль и Эрреро-Гонсалес. Сбор данных : Розас Муньос, Мартинес-Эскала, Хуанпере, Арментия и Эрреро-Гонсалес. Анализ и интерпретация данных : Розас Муньос, Мартинес-Эскала, Пухоль и Эрреро-Гонсалес. Составление рукописи : Розас Муньос, Мартинес-Эскала, Хуанпере и Арментия. Критический пересмотр рукописи на предмет важного интеллектуального содержания : Розас Муньос, Арментия и Эрреро-Гонсалес.
Раскрытие финансовой информации: Не сообщалось.
1.Фархи
DDupin
N Патофизиология, этиологические факторы и клиническое ведение красного плоского лишая полости рта, часть I: факты и противоречия. Clin Dermatol 2010; 28
(1)
100-10820082959Google ScholarCrossref 2. Neumann
RDutt
CJFoster
CS Иммуногистопатологические особенности и терапия красного плоского лишая конъюнктивы. Am J Ophthalmol 1993; 115
(4)
494-5008470722Google Scholar3.Diniz
CMVieira
LARigueiro
MPVasconcelos
Mde Freitas
D Красный плоский лишай, приводящий к двустороннему рубцующему кератоконъюнктивиту: отчет о болезни [на португальском]. Arq Bras Oftalmol 2008; 71
(6)
881-88519169527Google ScholarCrossref 4. Торн
JEJabs
Д.А. Никольская
OVMimouni
DAnhalt
GJNousari
HC Красный плоский лишай и рубцующий конъюнктивит: характеристика пяти случаев. Am J Ophthalmol 2003; 136
(2)
239–24312888044Google ScholarCrossref 5. Пивовар
JDEkdawi
NSTorgerson
RR
и другие. Красный плоский лишай и рубцовый конъюнктивит: течение заболевания и ответ на терапию у 11 пациентов. J Eur Acad Dermatol Venereol 2011; 25
(1)
100-10420477930Google ScholarCrossref 6.Eisen
D Оценка поражения кожи, гениталий, волосистой части головы, ногтей, пищевода и глаз у пациентов с красным плоским лишаем полости рта. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1999; 88
(4)
431- 43610519750Google ScholarCrossref 7.Hutnik
CMProbst
ЛЕБЕРТ
WLHooper
PLTokarewicz
ACHeathcote
JG. Прогрессирующий рефрактерный кератоконъюнктивит, связанный с красным плоским лишаем. Can J Ophthalmol 1995; 30.
(4)
211-2147585315Google Scholar8.Hahn
JMMeisler
DMLowder
CYTung
RCCamisa
C Рубцующийся конъюнктивит, связанный с паранеопластическим красным плоским лишаем. Am J Ophthalmol 2000; 129
(1)
98-9
MKMootha
В.В. Двусторонний кератоконъюнктивит, ассоциированный с красным плоским лишаем. Роговица 2004; 23
(1)
100-10514701968Google ScholarCrossref 10.Макнаб
А.А. Обструкция слезных канальцев при красном плоском лишае. Орбита 1998; 17
(3)
201-2021 2048729Google ScholarCrossref 11.Crompton
DO Иммуносупрессивное лекарственное лечение сухого кератита, в том числе на примере красного плоского лишая конъюнктивы. Aust N Z J Surg 1968; 38
(2)
143–1465247977Google Scholar12.Setterfield
Дж. Ф.Нил
С.Ширлав
Пижамный
и другие. Вульвовагинальный десневой синдром: тяжелая подгруппа красного плоского лишая с характерными клиническими признаками и новой ассоциацией с аллелем HLA DQB1 * 0201 класса II. J Am Acad Dermatol 2006; 55
(1)
98-11316781300Google ScholarCrossref 13.Pakravan
МКлесерт
TRAkpek
Е.К. Изолированный красный плоский лишай конъюнктивы. Br J Офтальмол 2006; 90
(10)
1325–132616980648Google ScholarCrossref
Глазная розацеа — обзор
Арлекинское изменение цвета кожи — необычное кожное явление, наблюдаемое у новорожденных в виде преходящих доброкачественных эпизодов резко очерченной эритемы на половине новорожденного с одновременным побледнением контралатерального цвета.Это саморазрешающееся явление обычно возникает в условиях гипоксии, как при недоношенных или врожденных пороках сердца. Двое новорожденных с врожденными пороками сердца продемонстрировали изменение цвета «арлекин» [10]. В одном случае кожа показала курс, связанный с дозой системного простагландина E 1 , что указывает на возможную связь.
У доношенной девочки с транспозицией магистральных сосудов и интактной внутрижелудочковой перегородкой на 10-й день жизни развилась мигрирующая макулярная эритема.Изменение цвета было бледным, без изменений поверхности, и распространялось в основном на голову и шею, с несколькими пятнами на туловище и границах средней линии. Корреляции между изменением цвета и положением ребенка не было. Событие длилось несколько часов и разрешилось спонтанно, без кожных последствий. Внутривенное введение дифенгидрамина не дало эффекта. На момент этого эпизода ребенок был клинически стабильным и находился на ИВЛ с нормальными показателями жизнедеятельности и кислотно-щелочным балансом.Лекарства включали PGE 1 в виде непрерывной инфузии, фуросемид, мидазолам, морфин и панкуроний (дозы не указаны). Через день была проведена операция по переключению артерий, и PGE 1 был отменен. После отмены PGE 1 дальнейшего изменения цвета или сыпи не наблюдалось.
Доношенной девочке с атрезией легочной артерии и интактной внутрижелудочковой перегородкой на третьи сутки жизни была выполнена баллонная дилатация клапана легочной артерии.Восемь дней спустя у нее появилась бледная желтая эритема, охватившая несколько областей головы и шеи, а также половину туловища с резкими границами по средней линии. Изменение цвета не реагировало на внутривенное введение дифенгидрамина. Эпизод длился 30 минут и разрешился спонтанно. Лекарствами в то время были PGE 1 в виде непрерывной инфузии, фуросемид, пропранолол, мидазолам, морфин и панкуроний (дозы не указаны). В тот же день, когда произошел первый эпизод изменения цвета, у нее развилась сердечно-сосудистая нестабильность с низким уровнем насыщения кислородом.После интубации и вентиляции ей был введен болюс PGE 1 (доза не указана). Изменение цвета повторилось, показывая заметную макулярную эритему с мигрирующим рисунком на лице и шее, а также по обе стороны от средней линии туловища. Эритема была более яркой и обширной, чем в предыдущем эпизоде, и не зависела от положения. Изменение цвета не зависело от внутривенного введения дифенгидрамина или местного гидрокортизона. Этот второй эпизод периодически повторялся в течение следующих 8 дней, становясь значительно менее выраженным, поскольку PGE 1 постепенно отлучался от груди.После изъятия PGE 1 дальнейшего изменения цвета не наблюдалось.
Глазная розацеа — обзор — touchOPHTHALMOLOGY
Глазная розацеа — хроническое воспалительное заболевание, которое может проявляться в различных проявлениях, таких как хронический блефароконъюнктивит, дисфункция мейбомиевых желез, васкуляризация роговицы, инфильтрация, рубцевание и, хотя редко, даже перфорация. Сообщалось, что почти от половины до двух третей случаев это связано с розовыми угрями, заболеванием, характеризующимся преходящей или стойкой эритемой, телеангиэктазией, папулами, пустулами или фиматозными изменениями, влияющими на выпуклость центральной части лица, особенно щек, подбородок, нос и центральный лоб. 1,2 Однако примерно в 20% случаев поражение глаз может предшествовать поражению кожи. 2 Поражение роговицы, потенциально опасное для зрения, может наблюдаться примерно у одной трети пациентов. 1,2 Целью этого обзора является краткое обсуждение клинических проявлений, диагностических критериев, новейших инструментов исследования и различных вариантов лечения заболевания.
Эпидемиология
- Розацеа — хроническое заболевание среднего возраста, обычно проявляющееся в возрасте от 30 до 50 лет с течением ремиссий и рецидивов. 3
- Хотя он чаще встречается у людей со светлой кожей, его появление у темнокожих людей, возможно, недооценивается из-за сложности выявления лицевых проявлений у таких пациентов. 4,5
- Находки на лице у женщин встречаются в 2–3 раза чаще, чем у мужчин, но последние более склонны к развитию фиматозных изменений. 6 Однако глазные болезни одинаково распространены между обоими полами. 7
- Детская розацеа — это недиагностируемая сущность из-за отсутствия во многих случаях черт лица или из-за того, что покраснение лица может быть ошибочно принято за здоровое сияние у детей, а не связано с основной патологией. 8
Патофизиология
Точная этиология и патогенез розацеа еще четко не определены, однако на основе спектра клинических данных были предложены различные гипотезы. К ним относятся следующие.
- Сосудистый компонент — было высказано предположение, что эритема, отек и телеангиэктазия вызваны расширением или недостаточностью кровеносных сосудов, при этом лицо особенно уязвимо из-за его высокой васкуляризации.Сообщалось о значительном расширении кровеносных сосудов при всех подтипах розацеа. 9
- Нервно-сосудистый компонент. Было высказано предположение, что это основной механизм на основе повышенной чувствительности кожи к вредным тепловым раздражителям, которая может наблюдаться у этих пациентов. 10
- Воспаление — розацеа считается воспалительным заболеванием. Кателицидины, семейство антимикробных пептидов, участвующих в врожденном и адаптивном иммунном ответе, были обнаружены в более высоких уровнях в коже, пораженной розацеа, 11 , причем кателицидин LL-37, в частности, вовлечен в патогенез.Было обнаружено, что провоспалительные цитокины, такие как интерлейкин (IL) 1α, матриксная металлопротеиназа (MMP) 8, MMP 9 и фактор некроза опухоли (TNF) α, повышены в слезах, 12,13 в то время как уровни IL-10, противовоспалительные цитокины, подавленные у пациентов с розацеа. 14 Фактор роста эндотелия сосудов (VEGF) и его рецепторы также были обнаружены в более высоких концентрациях в коже пациентов с розацеа. 15 Несмотря на то, что эти медиаторы были идентифицированы, первичный механизм инициации воспаления все еще не ясен.
- Demodex infestation — Demodex folliculorum клещи были обнаружены в более высокой плотности соскобов кожи или поверхностных стандартизированных биопсиях кожи пациентов с розацеа, и сообщалось о снижении плотности клещей после лечения. 16,17 Заражение Demodex может привести к активации иммунных механизмов или может действовать как вектор для других микроорганизмов, таких как Bacillus olenorium , которые могут вторично вызывать воспалительную реакцию путем активации Toll-подобных рецепторов. 18
- Генетическая предрасположенность — поскольку розацеа часто поражает несколько членов семьи, предполагается наличие генетического компонента, хотя генетическая основа все еще не ясна. 19 Положительный семейный анамнез может быть обнаружен примерно у одной трети пациентов с педиатрической розацеа. 20
- Факторы окружающей среды и образа жизни, например суровый климат, длительное воздействие солнечного света, алкоголя и острой пищи 21 , также считаются предрасполагающими к возникновению розацеа.
Вполне вероятно, что лежащая в основе генетическая предрасположенность проявляется под воздействием факторов окружающей среды. Нарушение регуляции генов также может быть ответственным за нарушение медиаторов воспаления и / или нестабильность нервно-сосудистого компонента.
Клинические проявления
Глазные проявления обычно двусторонние, но часто неспецифические. По этой причине заболевание может оставаться недиагностированным или недооцененным, особенно если кожные признаки незаметны.Интересно, что корреляция между тяжестью кожных и глазных изменений не была установлена. 22,23 Таким образом, у пациента с незначительными изменениями кожи может наблюдаться серьезное поражение глаз и наоборот.
Симптомы
Обычные глазные симптомы, о которых сообщают пациенты с глазной розацеа, включают: ощущение инородного тела, напряжение глаз, жжение, раздражение, покраснение глаз или светобоязнь. 22,24 В редких случаях пациент может иметь нечеткое зрение из-за сухости глаз и / или поражения роговицы.Хроническая эпифора, вторичная по отношению к точечному стенозу из-за лежащего в основе хронического воспаления глаза, может быть другим симптомом. 25 Вторичные инфекции также могут возникать на пораженной глазной поверхности, при этом серия случаев грибкового кератита была описана у пациентов с глазной розацеа, которые длительное время лечились пероральным доксициклином и периодически применяемыми местными стероидами. 26
Знаки
Часто наблюдаемые глазные признаки в различных комбинациях — это блефарит ( Рисунок 1A ), телеангиэктазия по краям века, которая часто приводит к утолщению века ( Рисунок 1B ), дисфункция мейбомиевых желез и папиллофолликулярная реакция конъюнктивы век ( Рисунок 2A и B ).Другими распространенными признаками являются инъекция, в основном в межпальпебральную бульбарную конъюнктиву ( Рисунок 3A и B ), смещение устьев мейбомиевых желез кзади, чрезмерная себорейная секреция, воротнички вокруг ресниц и неровность края век. 27 Пациенты, особенно в детской возрастной группе, также могут иметь рецидивирующие гордеолы и халазии из-за дисфункции мейбомиевых желез. 28,29 Опасные для зрения осложнения могут возникать из-за поражения роговицы в виде точечной кератопатии ( Рисунок 4A, и B ), неправильного эпителия роговицы ( Рисунок 4C ), васкуляризации роговицы ( Рисунок 5C ) инфильтрация, изъязвление и, в редких случаях, перфорация ( Рисунок 5B , D – F ). 30–33 Кожная розацеа может проявляться в форме эритемы, телеангиэктатических сосудов или папул на центральной части лица, включая лоб, щеки, нос и подбородок, что может быть связано с ринофимой носа у взрослых ( Рисунок 5A ). Описан также рубцовый конъюнктивит, поражающий в основном нижнее веко и формирование симблефарона после операции на конъюнктиве. 30,34,35 Пациенты с глазным розацеа часто имеют нестабильную слезную пленку, о чем свидетельствует уменьшение времени разрыва слезной пленки (TBUT), точечная кератопатия и снижение значений теста Ширмера. 36 Сообщается также о снижении толщины роговицы у пациентов с глазным розацеа, возможно, вследствие дефектной слезной пленки, при этом исследования сообщают о хорошей корреляции между временем разрыва слезной пленки (TBUT) и толщиной роговицы. 37,38 В недавнем исследовании анализатор Ocular Response Analyzer у пациентов с глазным розацеа показал плохие биомеханические свойства роговицы с более низким гистерезисом роговицы и фактором сопротивления роговицы по сравнению со здоровыми людьми. Тем не менее, топографические данные роговицы, среднее ВГД по Гольдману (внутриглазное давление) и компенсированное ВГД роговицы оказались одинаковыми в обеих группах. 39 Было обнаружено, что осмолярность слезной пленки повышается у пациентов с глазным розацеа, что свидетельствует о дисфункции мейбомиевых желез у таких пациентов. 40
Детская окулярная розацеа
У детей глазная розацеа часто ошибочно диагностируется, потому что почти в 55% случаев глазные проявления предшествуют поражению кожи. 41 Детская розацеа может проявляться двусторонним заболеванием, но могут наблюдаться асимметричные или односторонние проявления в виде хронического блефароконъюнктивита, фликтенулярного кератоконъюнктивита или точечной кератопатии нижних отделов тела 29,42 или у ребенка могут наблюдаться рецидивирующие халазия и горда. 29,41
Диагностика
На сегодняшний день не введен диагностический тест для подтверждения окулярного / кожного розацеа. 43,44 Таким образом, высокий индекс подозрительности у пациентов с рецидивирующим бельфароконъюнктивитом, гордеолой, халазией, инфильтратами роговицы, истончением или перфорацией без травм или другой окончательной причины в анамнезе имеет решающее значение для правильной диагностики этого состояния, особенно в случаях без дерматологического вмешательства. . Симптоматическое лечение без лечения основной патологии часто может быть связано с неадекватным ответом.Определенные диагностические критерии были установлены комитетом экспертов Национального общества по борьбе с розацеа (NRS), в котором глазная розацеа была классифицирована как отдельный подтип в дополнение к другим трем подтипам эритематозно-телеангиэктатической, папулопустулезной и фиматозной розацеа ( Таблица 1 ) .43
NRS 43 также классифицировал глазную розацеа на три степени тяжести (степень 1 — легкая, степень 2 — умеренная, степень 3 — тяжелая) ( см. Таблицу 2 ).
Диагностика розацеа глаза у детей
В разных исследованиях были даны разные диагностические критерии.Cetinkaya et al., , 45, , описали педиатрическую глазную розацеа как комбинацию болезни мейбомиевых желез, хронического блефарита, рецидивирующей халязии и давних симптомов раздражения глаз, покраснения и светобоязни, которые не поддаются обычному медицинскому лечению. Недавняя публикация Coimbra et al. , 46, предоставили предложенный диагностический критерий, согласно которому присутствует ≥3 из пяти критериев (, таблица 3, ).
Дифференциальные диагнозы Дети
Кератоконъюнктивит, вызванный вирусом простого герпеса, хламидийный конъюнктивит, весенний кератоконъюнктивит, импетиго, недостаточность лимбальных стволовых клеток. 29
Взрослые
Стафилококковый и себорейный блефарокератоконъюнктивит, дисфункция мейбомиевых желез, сухой глаз, синдром Стивенса-Джонсона, рубцовый пемфигоид, атопический кератоконъюнктивит, поражение глаз из-за нарушений соединительной ткани.
Расследования
Диагноз розацеа остается в основном клиническим, хотя некоторые исследования, такие как оттискная цитология, 47,48 конфокальная микроскопия, 49,50 и мейбография 51,52 , могут служить дополнительными инструментами для ведения этих пациентов.
Оттискная цитология бульбарной и конъюнктивы век
Цитология оттиска у пациентов с глазным розацеа показала эпителиальную метаплазию и снижение плотности бокаловидных клеток по сравнению с нормальными пациентами. 47,48
Конфокальная микроскопия
In vivo конфокальная микроскопия использовалась для количественной оценки изменений в роговице, мейбомиевых железах и щеке, а также для количественной оценки инвазии демодексом у пациентов с подтвержденным испарительным сухим глазом, связанным с дисфункцией мейбомиевых желез, связанным с розацеа. 49 Доказательства заражения демодексом и увеличения плотности клещей с последующим уменьшением плотности после адекватного лечения были продемонстрированы с помощью отражательной конфокальной микроскопии (ОКМ) щеки и лба у пациентов с клиническим диагнозом лицевого розацеа. Результаты этого исследования показали, что ОКМ эквивалентна поверхностной стандартизированной биопсии кожи (SSSB) в диагностике и последующем наблюдении за пациентами с розацеа. 50
Мейбография
Глазная розацеа связана с испарительным сухим глазом из-за дисфункции мейбомиевых желез и потери мейбомиевых желез.Потеря мейбомиевых желез может быть объективно задокументирована с помощью мейбографии, и исследования показали более высокие мейбо-баллы у пациентов с окулярной розацеа по сравнению со здоровыми людьми. 51,52
Лечение
Лечение окулярной розацеа зависит от тяжести глазных проявлений, а также от связи с системным заболеванием.
Гигиена крышки с использованием детских шампуней-скрабов, теплых компрессов для выражения секреции мейбомиевых желез и слезных добавок являются первой линией лечения и довольно эффективны.Смазывающие гели или мази необходимы при более симптоматических симптомах сухого глаза, в то время как мази с антибиотиками на краях век полезны при переднем блефарите. 53,54
Тетрациклины для перорального применения используются в качестве дополнительной терапии к местным средствам 55 и эффективны благодаря своим противовоспалительным свойствам (ингибирование ММП 9, провоспалительного медиатора), а также антиангиогенным свойствам. 56 Другие пероральные агенты, включая азитромицин, эритромицин и метронидазол, также оказались эффективными, особенно для педиатрических пациентов или пациентов с непереносимостью доксициклина.Общий принцип при лечении розацеа заключается в продолжении лечения в течение длительного периода (> 3 месяцев) с постепенным снижением дозы для предотвращения рецидивов. 57
Тетрациклины
Их вводят в виде таблеток по 500 мг два раза в день в течение 2–3 недель с постепенным уменьшением дозы в зависимости от клинического состояния. Побочные эффекты включают расстройство желудка, светочувствительность, идиопатическую внутричерепную гипертензию, изменение цвета зубов и токсичность для печени. 58
Доксициклин
Его можно назначать по 100 мг один или два раза в день в течение 6–12 недель.Многие пациенты могут рецидивировать после прекращения лечения и, следовательно, нуждаться в длительной поддерживающей терапии. Однако это связано с такими побочными эффектами, как диарея, тошнота, рвота, светочувствительность и риск ожога кожи. Более низкая доза 40 мг (считающаяся достаточной для противовоспалительного действия) также оказалась эффективной для длительной поддерживающей терапии 59,60 и фактически является единственным тетрациклином, который одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США. (FDA) одобрен для использования до 16 недель при розацеа с симптоматическим улучшением, наступающим к 6 неделям лечения.В дополнение к уменьшению частоты и тяжести побочных эффектов, более низкая доза не оказывает неблагоприятного воздействия на микрофлору глаза и, следовательно, предрасполагает к меньшему риску устойчивости к антибиотикам. 60
Миноциклин
Миноциклин — еще один препарат из группы тетрациклинов, который, как было показано, улучшает симптомы умеренной и тяжелой дисфункции мейбомиевых желез и розацеа, но имеет побочные эффекты в виде пигментации кожи, ногтей, губ, зубов, конъюнктивы, склеры, и другие поверхности тела. 61 Побочные эффекты обычно возникают, когда он используется в дозировке 100–200 мг всего за 1 год.
Тетрациклины, особенно доксициклин, являются основой лечения пациентов с умеренным / тяжелым заболеванием или пациентов, которым не помогают местные лекарства; однако они противопоказаны для использования беременным женщинам и детям младше 8 лет, так как они могут вызвать нарушение развития костей и зубов и изменение цвета зубов (вызывая сероватый оттенок). 62
Азитромицин
Азитромицин, макролидный антибиотик, оказался полезным при таких расстройствах, как розацеа, благодаря своей способности подавлять выработку воспалительных цитокинов, таких как IL-1, IL-6, IL-8, TNFα и лейкотриен (LT ) B4. 63 Он имеет меньше побочных эффектов, лучшее соблюдение и ограниченное лекарственное взаимодействие. Исследование эффективности азитромицина у пациентов с папулопустулезной розацеа с поражением глаз показало улучшение кожных поражений и глазных симптомов при пероральном приеме 500 мг в день в течение трех дней в неделю, принимаемых последовательно в течение 4 недель. 24 Наилучшие результаты азитромицина достигаются через 4 недели и сохраняются до 12 недель. 64 Для пролонгированного действия препарат можно применять в течение нескольких месяцев в уменьшенных дозировках. Исследование, сравнивающее пероральный азитромицин с доксициклином в течение 3 месяцев, показало, что оба препарата одинаково эффективны, но в группе азитромицина было больше пациентов с диареей, а в группе доксициклина было несколько пациентов, которые испытывали боль в эпигастрии. 65
Азитромицин для местного применения
Азитромицин для местного применения быстро проникает в ткани и остается в нем в течение продолжительных периодов времени, что требует менее частого дозирования и обеспечивает лучшее соблюдение режима лечения. 66 Таким образом, он может рассматриваться как вариант лечения пациентов с окулярной розацеа без поражения кожи, позволяющий избежать системных побочных эффектов доксициклина. 66 1,5% капли азитромицина показали свою эффективность при фликтенулярном кератоконъюнктивите у детей пациентов с окулярной розацеа. 41
Эритромицин
Пероральный эритромицин может использоваться у педиатрических пациентов, где применение местных лекарств затруднено. Его применяют в дозировке 30–50 мг / кг / сут в течение не менее 3 месяцев и длительно в случае рецидива. 28 Побочные эффекты включают желудочно-кишечные расстройства, и, следовательно, азитромицин предпочтительнее эритромицина.
Метронидазол
Метронидазол перорально 20–30 мг / кг / день в течение 3–6 месяцев может использоваться в качестве альтернативного варианта лечения, особенно у педиатрических пациентов. Избегают длительной терапии из-за риска периферической невропатии. 67 Актуальный гель метронидазола эффективно используется при кожных поражениях или переднем блефарите. 68
Стероиды для местного применения
Стероиды для местного применения рекомендуются для краткосрочного применения в случаях, когда не разрешается воспаление поверхности глаза, стерильные инфильтраты роговицы, эписклерит, склерит и ирит. 54 Длительное использование стероидов связано с побочными эффектами, включая глаукому и образование катаракты. Стероиды с низкой активностью, такие как лотепреднол, фторметалон и римекселон, являются более безопасными вариантами, но следует избегать длительного лечения.В случаях рецидива после отмены стероидов было показано, что добавление местного циклоспорина в качестве стероидсберегающего средства является полезным. 68
Циклоспорин для местного применения
Циклоспорин для местного применения представляет собой иммуномодулятор, который подавляет активацию Т-клеток и, таким образом, индукцию воспалительных цитокинов. 69 Применяется при глазной розацеа с 1980-х годов. Arman et al. 70 обнаружили, что местный циклоспорин более эффективен, чем доксициклин, с точки зрения облегчения симптомов и улучшения слезоотделения и стабильности у пациентов с изменениями глаз, связанными с розацеа, и жалобами на сухость глаз.В отличие от стероидов для местного применения, циклоспорин А для местного применения имеет лучший профиль безопасности и, таким образом, может использоваться в течение более длительных периодов времени у пациентов с глазной розацеа. 71
Роль омега-3 жирных кислот
Омега-3 жирные кислоты оказались эффективными для лечения дисфункции мейбомиевых желез и синдрома сухого глаза. 72 Есть ограниченные исследования эффективности омега-3 жирных кислот при глазном куперозе. Рандомизированное контролируемое исследование продемонстрировало их роль в облегчении симптомов у пациентов и улучшении воспаления края век и функции мейбомиевых желез у пациентов с синдромом сухого глаза, связанным с розацеа, после лечения в течение минимум трех месяцев. 73
Пациентам с более легкой формой заболевания можно адекватно лечить с помощью местных мер, таких как гигиена век и местных лекарств, в то время как пациентам с умеренным и тяжелым заболеванием может потребоваться системное лечение и / или местные стероиды / иммунодепрессанты на долгосрочной основе в зависимости от клинической необходимости. .
Оперативное лечение
Хирургическое лечение может потребоваться в связи с последствиями хронического воспаления век и поверхности глаза.
- Разрез и выскабливание при рецидивирующем халазии.
- Тканевые адгезивы, такие как цианоакрилатный клей , а также бандажные контактные линзы для небольших перфораций роговицы.
- Трансплантация амниотической мембраны : Трансплантация амниотической мембраны оказалась полезной в случаях язвы роговицы и / или десцеметоцеле, вторичных по отношению к окулярной розацеа, благодаря своим противовоспалительным свойствам и стимулированию эпителизации роговицы. 74,75 Jain et al. 33 сообщили об успешном использовании амниотической мембраны при глазном розацеа с периферическими изъязвлениями роговицы, если цианоакрилатный клей не может закрыть перфорацию, несмотря на неоднократные попытки ( Фигуры 5B , D – F ).
- Кератопластика , пластинчатая или проникающая, может потребоваться для более крупных перфораций роговицы и для оптических целей в случаях помутнения роговицы после купирования воспаления глаза. Тектоническая пластинчатая кератопластика оказалась полезной в случаях перфорации роговицы малого и среднего размера. Большие центральные перфорации роговицы могут потребовать сквозной кератопластики. 76
Перспективы на будущее
Продолжаются поиски окончательного диагностического биомаркера розацеа в целом и глазной розацеа в частности.Исследования изменений в гликозилировании слезы и слюны у пациентов с глазным розацеа документально подтвердили заметно увеличенное количество сульфатированных О-гликанов по сравнению с контрольной группой, у которой преобладали фукозилированные N-гликаны. 44
Присутствие сульфатированных О-гликанов на уровнях выше нормы можно использовать в качестве биомаркера при наличии признаков и симптомов, указывающих на глазную розацеа. Исследования проточного цитометрического анализа медиаторов / биомаркеров воспаления, гликомик и секвенирования генов могут открыть новые возможности для понимания этиопатогенеза заболевания и методов лечения.
Заключение
Высокий индекс подозрительности, осведомленность о множестве признаков (например, телеангиэктазии края век, заболевание мейбомиевых желез, хронический блефароконъюнктивит) и тщательное обследование век и поверхности глаза могут уменьшить количество пациентов с глазной розацеа, которые часто остаются невыявленными. Легкое заболевание можно эффективно лечить с помощью местных мер, таких как гигиена век, применение мази с антибиотиком от блефарита и заменителей слезы. При хроническом и среднетяжелом / тяжелом заболевании может потребоваться дополнительное лечение пероральным доксициклином, пероральным или местным азитромицином, краткосрочными местными стероидами и местным циклоспорином для контроля активности заболевания, а также для предотвращения рецидивов.
Доктор Шарон Маршанд, MD
Красный плоский лишай — кожное заболевание, которое также часто встречается во рту. Это также может повлиять на ваши гениталии, кожу головы, ногти
и ногти на ногах.
КАК ВЫГЛЯДИТ ЛИШЕННЫЙ ПЛАН?
Красный плоский лишай на разных частях тела выглядит несколько иначе. Ниже описано, что вы видите на каждой части тела.
Кожа
На коже часто можно увидеть несколько блестящих пурпурных бугорков. Эти шишки могут сильно зудеть.Люди также видят тонкие белые кружевные линии на шишках. Если неровности продолжают появляться на одном и том же месте, могут образоваться толстые участки шероховатой чешуйчатой кожи. Чаще всего возникают неровности на запястьях, пояснице и лодыжках.
Рот
Красный плоский лишай может образовываться на деснах, языке и на внутренней стороне щек. Иногда поражаются губы. Чаще всего это вызывает ажурные белые линии или выступающие белые пятна на внутренней стороне щек. У человека тоже могут быть белые пятна.
Иногда это может выглядеть как покраснение и припухлость во рту. Также могут развиться болезненные язвы и язвы. Во рту может ощущаться болезненность или жжение.
Красный плоский лишай
Гениталии
При развитии красного плоского лишая на гениталиях на коже появляются пурпурные бугорки. Как и кожа, эти шишки могут чесаться. Красный плоский лишай появляется на наружных половых органах и слизистой оболочке влагалища. Слизистая оболочка становится красной и сырой. Как и кожа, эти шишки могут вызывать зуд, а также образовываться болезненные язвы и шрамы.
Гвозди
У людей с красным плоским лишаем на коже он может развиться и на ногтях. Иногда поражается более одного ногтя. Пораженные ногти теряют блеск. Они могут расщепляться и истончиваться. Могут появиться бороздки и гребни. Банки для ногтей
темнеют, утолщаются и отделяются от ногтевого ложа. Ноготь может перестать расти или отвалиться. В редких случаях ноготь может исчезнуть, навсегда оставив человека без гвоздя.
Скальп
Эта форма красного плоского лишая встречается редко.Это заболевание называется планопилярным лишаем, или LPP, и часто начинается с небольших бугорков на коже черепа. Могут появиться покраснение, зуд и появление чешуйчатых пятен. Кожа головы может ощущаться болезненной или гореть. Некоторые люди видят заметное выпадение волос, которое может быть временным или постоянным, если образуется рубцевание.
КТО ПОЛУЧАЕТ ЛИШЕННЫЙ ПЛАН?
Красный плоский лишай может заболеть любой. Чаще всего встречается у взрослых среднего возраста. Красный плоский лишай во рту возникает у женщин чаще, чем у мужчин.
ЧТО ВЫЗЫВАЕТ ЛИШЕННЫЙ ПЛАН?
Причина появления красного плоского лишая не выяснена.Красный плоский лишай не является типом рака и не заразен.
Красный плоский лишай может быть аутоиммунным заболеванием. Это означает, что иммунная система принимает часть тела за инородный объект. Когда это происходит, иммунная система начинает атаковать кожу, вызывая красный плоский лишай.
Иногда иммунная система реагирует таким образом, потому что лекарство или заболевание, например инфекция, вызывает реакцию. Если это причина вашего красного плоского лишая, необходима точная диагностика.Возможно, вам потребуется сменить лекарство или вылечить соответствующее заболевание.
Может быть связь между красным плоским лишаем и инфицированием вирусом гепатита С. Многие люди с гепатитом С также имеют красный плоский лишай. Ваш дерматолог может проверить, есть ли у вас этот вирус.
Своевременная диагностика и лечение важны и по другим причинам. Лечение может предотвратить обострение болезни. Когда вас беспокоят симптомы, лечение может принести облегчение и ускорить заживление.
КАК ДЕРМАТОЛОГ ДИАГНОЗИРУЕТ ЛИШЕННЫЙ ПЛАН?
Дерматолог часто может определить, есть ли у вас красный плоский лишай, осмотрев вашу кожу, ногти и рот.Чтобы убедиться, что у вас красный плоский лишай, дерматологу может потребоваться биопсия. Это медицинская процедура, выполняемая в кабинете дерматолога, при которой удаляется кусочек кожи для исследования под микроскопом. Ваш дерматолог может назвать это биопсией. Иногда вам могут потребоваться анализы крови, чтобы исключить другие заболевания.
Ваш дерматолог также может спросить, какие лекарства вы принимаете. У некоторых людей возникает аллергическая реакция на лекарство. Эта реакция может выглядеть как красный плоский лишай. Если это произойдет, возможно, вам придется сменить лекарства.
Ваш стоматолог может обнаружить красный плоский лишай во рту во время осмотра и посоветовать вам обратиться к дерматологу. У очень немногих людей развивается аллергическая реакция на зубные пломбы, которые могут выглядеть во рту как красный плоский лишай. Если ваш дерматолог подозревает это, вам может потребоваться тестирование на аллергию.
КАК ЛЕЧИТЬ ЛИШЕННЫЙ ПЛАН?
Нет лекарства от красного плоского лишая. Часто проходит само по себе. Легкие случаи на коже могут не нуждаться в лечении. Многие случаи красного плоского лишая проходят в течение двух лет.Примерно у 1 из 5 человек будет вторая вспышка. У некоторых людей красный плоский лишай может появляться и исчезать в течение многих лет.
Красный плоский лишай
Красный плоский лишай во рту часто длится дольше, чем красный плоский лишай на коже. Во рту лечить может быть труднее. Лечение рекомендуется при красном плоском лишае рта и половых органов. Если у вас есть боль или серьезный случай, лечение необходимо.
Не существует одобренного Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) лечения красного плоского лишая.Ваш дерматолог может предложить следующие варианты лечения, которые могут принести некоторое облегчение:
• Кортикостероиды:
- Для местного применения (наносится на кожу): Крем или мазь для уменьшения отека, покраснения и зуда
- Перорально (внутрь) или для инъекций: Таблетки (например, преднизон) или уколы могут помочь, когда красный плоский лишай сохраняется в течение длительного времени или у пациента много шишек или болезненных язв
- ПУВА-терапия: Тип световой обработки, которая помогает очистить кожу
- Ретиноевая кислота: Наносится на кожу или назначается в виде таблеток для очищения кожи
- Мазь такролимуса или крем пимекролимуса: Обычно используется для лечения другой кожной проблемы, экземы, также было показано, что она полезна при лечении красного плоского лишая
Иногда красный плоский лишай может быть стойким.Ваш дерматолог может комбинировать два или более лечения, чтобы избавиться от ваших признаков и симптомов.
По мере заживления красного плоского лишая на коже часто остаются темно-коричневые пятна. Эти пятна безвредны и могут исчезнуть без лечения. Если это не так, обратитесь к дерматологу, чтобы узнать о вариантах лечения.
КАК УПРАВЛЯТЬ ЛИЦЕНЗИОННЫМ ПЛАНОМ?
- Следуйте советам дерматолога, как справиться с красным плоским лишаем. Ваш дерматолог поможет вам справиться с этим распространенным заболеванием и почувствовать себя
- Применить и принять лекарство в соответствии с указаниями. Хотя многие люди не нуждаются в лечении, если вы получали лекарство для лечения красного плоского лишая, следование инструкциям и его прием в соответствии с указаниями повысят эффективность вашего
- Если у вас на коже красный плоский лишай, старайтесь не чесать. Спросите дерматолога о способах предотвращения
- Если у вас красный плоский лишай полости рта,
• Ограничьте употребление табака и алкоголя или вообще бросьте курить.
Красный плоский лишай полости рта увеличивает риск рака полости рта.Если вы курите, жуете табак или пьете, это еще больше увеличивает ваш риск.
• Прекратите есть продукты и напитки, которые могут ухудшить красный плоский лишай во рту.
К ним относятся острая пища, цитрусовые фрукты и соки, помидоры и продукты, приготовленные из помидоров, хрустящие и соленые закуски и напитки, содержащие кофеин.
Сертифицированный дерматолог — это врач, специализирующийся на диагностике и лечении медицинских, хирургических и косметических состояний кожи, волос и ногтей.Чтобы узнать больше о красном плоском лишае или найти дерматолога в вашем районе, посетите сайт aad.org или позвоните по бесплатному телефону (888) 462-DERM (3376).
Весь контент разработан исключительно Американской академией дерматологии.
Авторские права © Американской академии дерматологии и Американской академии дерматологической ассоциации.
Изображения использованы с разрешения Американской академии дерматологии Национальная библиотека дерматологических учебных слайдов
Американская академия дерматологии
стр.O. Box 1968, Des Plaines, Illinois 60017
Центр общественной информации AAD: 888.462.DERM (3376) Ресурсный центр для членов AAD: 866.503.SKIN (7546) За пределами США: 847.240.1280
Интернет: aad.org
Эл. Почта: [email protected]
Офис Шарон Шерл, MD
Розацеа (роза-Ай-ша) — распространенное кожное заболевание. Часто это начинается с тенденции покраснеть или покраснеть легче, чем у других людей.
Покраснение может медленно распространяться за пределы носа и щек на лоб и подбородок.Даже уши, грудь и спина могут все время быть красными.
Розацеа может вызывать не только покраснение. Признаков и симптомов так много, что у розацеа есть четыре подтипа:
- Эритематотелангиэктатическая розацеа : покраснение, покраснение, видимые кровеносные сосуды.
- Папулопустулезная розацеа : Покраснение, отек и высыпания, похожие на угри.
- Phymatous rosacea : Кожа утолщается и имеет бугристую текстуру.
- Глазная розацеа : Глаза красные и раздраженные, веки могут опухать, и у человека может быть ячмень.
Со временем люди с розацеа часто видят стойкое покраснение в центре лица.
Известные лица розацеа:
Если вы живете с розацеа, вы в хорошей компании. Некоторые известные люди боролись с розацеа:
- Билл Клинтон.
- Диана, принцесса Уэльская.
- W.C. Филдс (кинозвезда 1920-1930-х гг.).
Розацеа вызывает не только покраснение лица. Есть много признаков (которые вы видите) и симптомов (то, что чувствует человек) розацеа.
Поскольку у розацеа так много признаков и симптомов, ученые создали 4 подтипа розацеа. У некоторых людей одновременно имеется несколько подтипов розацеа. Каждый подтип требует разного обращения.
Подтип 1: Покраснение лица, покраснение, видимые кровеносные сосуды
Признаки и симптомы
- Покраснение и покраснение в центре лица.
- Видны разорванные кровеносные сосуды (сосудистые звездочки).
- Опухшая кожа.
- Кожа может быть очень чувствительной.
- Кожа может покалывать и гореть.
- Сухая кожа, шероховатость или шелушение.
- Имеют тенденцию краснеть или краснеть легче, чем другие люди.
Подтип 2: прыщи, похожие на угри
Признаки и симптомы
- Высыпания, похожие на угри, обычно на очень красных участках кожи.
- Прорывы, похожие на угри, как правило, приходят и уходят.
- Кожа жирная.
- Кожа может быть очень чувствительной.
- Кожа может гореть и покалывать.
- Видны разорванные кровеносные сосуды (сосудистые звездочки).
- Выступающие участки кожи, называемые бляшками (бляшками).
Подтип 3: Утолщение кожи
Признаки и симптомы
Этот подтип встречается редко. Когда это происходит, у человека часто сначала появляются признаки и симптомы другого подтипа розацеа. Признаки этого подтипа:
- Неровная текстура кожи.
- Кожа начинает утолщаться, особенно часто на носу. Когда кожа на носу утолщается, это называется ринофима (ржи-NO-тьфу-ма).
- Кожа может утолщаться на подбородке, лбу, щеках и ушах.
- Видны разорванные кровеносные сосуды.
- Поры выглядят большими.
- Кожа жирная.
Подтип 4: В глаза
Признаки и симптомы
У некоторых людей глаза поражаются розацеа. Глаза могут иметь одно или несколько из следующего:
- Водянистый или налитый кровью вид.
- Ощущение песка, часто кажется песком в глазах.
- Глаза горят или жалят.
- Глаза очень сухие.
- Глаза чешутся.
- Глаза, чувствительные к свету.
- Расплывчатое зрение.
- Видны разорванные кровеносные сосуды на веке.
- Киста на веке.
- Человек не видит так хорошо, как раньше.
Розацеа может повлиять на качество жизни
Розацеа поражает не только кожу и глаза. Поскольку розацеа является хроническим (длительным) кожным заболеванием, оно может снизить качество жизни человека. Многие люди сообщают о проблемах на работе, в браке и при знакомстве с новыми людьми.Опросы и исследования показывают, что жизнь с розацеа может вызвать:
- Чувство разочарования и смущения: в опросах, проведенных Национальным обществом розацеа, 41 процент заявили, что розацеа заставляет их избегать контактов с общественностью или отказываться от социальных мероприятий.
- Беспокойство: люди беспокоятся, что их розацеа ухудшится или появятся шрамы. Люди беспокоятся о побочных эффектах лекарств, используемых для лечения розацеа.
- Низкая самооценка: исследования, проведенные Национальным обществом розацеа, показали, что почти 70 процентов людей, живущих с розацеа, заявили, что это состояние снижает их уверенность в себе и самооценку.
- Проблемы, связанные с работой: Исследования, проведенные Национальным обществом по поводу розацеа, показывают, что при тяжелой форме розацеа 70 процентов людей говорят, что болезнь влияет на их взаимодействие на работе. Почти 30 процентов говорят, что из-за розацеа они пропускают работу.
- Беспокойство и депрессия: жизнь с кожным заболеванием, которое неожиданно обостряется, может заставить людей поверить в то, что у вас проблемы с алкоголем. Это может вызвать беспокойство и депрессию.
Кажется, что лечение улучшает качество жизни человека.Исследования показывают, что, когда у людей становится меньше признаков и симптомов розацеа, качество их жизни улучшается.
В уход за кожей входит:
- Лекарство от купероза.
- Солнцезащитный крем (ношение его каждый день может помочь предотвратить обострения).
- Смягчающее средство, помогающее восстановить кожу.
- Лазеры и другие виды световой обработки.
- Антибиотики (наносятся на кожу и в таблетках).
- Дерматологи могут удалить утолщение кожи на носу и других частях лица с помощью:
- Лазеры.
- Дермабразия (процедура, удаляющая кожу).
- Электрокаутеризация (процедура, при которой в кожу пропускается электрический ток).
Когда розацеа поражает глаза, дерматолог может дать вам инструкции по мытью век несколько раз в день и рецепт на лекарства для глаз.
Результат:
Нет лекарства от розацеа. Люди часто болеют розацеа годами.
В одном исследовании исследователи спросили 48 человек, обращавшихся к дерматологу по поводу розацеа, об их розацеа.Более половины (52 процента) страдали тошнотворным розацеа. Эти люди болели розацеа в среднем 13 лет. У остальных людей (48 процентов) розацеа исчезла. Люди, у которых розацеа исчезла, страдали от розацеа в среднем 9 лет.
У некоторых людей обострения розацеа остаются на всю жизнь. Лечение может предотвратить обострение розацеа. Лечение также может уменьшить количество высыпаний, похожих на прыщи, покраснение и количество обострений.
Чтобы получить наилучшие результаты, люди с розацеа также должны знать, что вызывает их розацеа, стараться избегать этих триггеров и следовать плану ухода за кожей при розацеа.
Условия, которые мы лечим
Угри
Угри — наиболее распространенное заболевание кожи в Соединенных Штатах. Хотя это обычное явление, точной информации о прыщах может быть недостаточно.
У кого появляются прыщи?
Если
Киста прыщей
Киста прыщей образуется, когда поры заполняются маслом отмерших клеток кожи и бактериями. Киста глубоко проникает в кожу и может повредить
Актинический кератоз (также называемый солнечным кератозом)
Актинический кератоз или АК — это грубое, сухое, чешуйчатое пятно или нарост, образующийся на коже.
АК образуется при сильном повреждении кожи ультрафиолетом
Алопеция (выпадение волос)
Кто страдает облысением?
У миллионов людей выпадают волосы.Некоторые люди видят, как их волосы снова отрастают, ничего не делая. Остальные нуждаются в лечении
Атопический дерматит / экзема
Это распространенное кожное заболевание у детей. Дети часто заболевают атопическим дерматитом (АД) в течение первого года жизни. Если ребенок заболевает AD в течение этого
Атипичная родинка (диспластическая)
Родинка этого типа может выглядеть как меланома. Это не меланома. Но риск заболевания меланомой повышается, если у вас есть одно из следующего:
4
Базально-клеточная карцинома
Базальноклеточная карцинома (BCC) — наиболее распространенная форма рака кожи.В США диагностировано более двух миллионов случаев этого рака кожи
Постельные клопы
Клопы — крошечные насекомые, питающиеся человеческой кровью. Они прячутся в темных местах рядом с тем, где спят люди, и обычно выползают, чтобы покормиться, пока люди
Черные / белые точки
Если закупоренная пора остается открытой, она может выглядеть черной и называется черной точкой.
Если закупоренная пора закрывается, верхняя часть выпуклости выглядит более
.
Врожденная родинка
Когда человек рождается с родинкой, родинка называется врожденной.Примерно 1 из 100 человек рождается с родинкой. Эти родинки различаются на
Сухая кожа
Сухая кожа — обычное дело. Это может произойти в любом возрасте и по многим причинам. Увлажняющий крем часто помогает восстановить сухую кожу.
Иногда людям нужен
Экзема
Экзема — это слово, обозначающее раздраженную кожу. Доктора на самом деле не знают, почему одни дети и взрослые болеют экземой, а другие — нет. Они думают, что это может быть
Облысение по женскому типу
Наиболее частой причиной выпадения волос является заболевание, называемое наследственной потерей волос.Около 80 миллионов мужчин и женщин в Соединенных Штатах имеют это
.
Грибковые инфекции
Грибы — это одноклеточные или многоклеточные организмы, вызывающие кожные инфекции. Грибы могут быть настоящими патогенами, вызывающими инфекции у здоровых людей, или
Остроконечные кондиломы
Остроконечные кондиломы — это кондиломы, которые появляются в области гениталий. Может быть 1 бородавка или скопление бородавок. Люди получают эти бородавки, беря в руки
человека.
Простой герпес
Простой герпес — распространенная вирусная инфекция.Если у вас когда-либо был герпес или волдырь от лихорадки, вы заразились вирусом простого герпеса. Герпес
Ульи
Крапивница — это рубцы на коже, которые часто чешутся. Эти рубцы могут появиться на любом участке кожи. Ульи различаются по размеру от кончика пера до
.
Красный плоский лишай
Многие люди болеют красным плоским лишаем (LY-kin) (PLAN-us). Это заболевание может развиваться на одной или нескольких частях тела. Может появиться на коже или внутри
Меланома
Меланома — это разновидность рака кожи.Заболеть меланомой может любой человек. При раннем обнаружении и лечении показатель излечения составляет почти 100%.
Разрешено расти, меланома
Мелазма
Меланодермия (muh-LAZ-muh) — распространенная кожная проблема. Это вызывает появление коричневых или серо-коричневых пятен на лице. У большинства людей он появляется на щеках, мост
Родинки
Родинки — обычное явление. Практически у каждого взрослого есть несколько родинок. Взрослые со светлой кожей часто имеют больше родинок. У них может быть от 10 до 40 родинок на коже.
Контагиозный моллюск
Контагиозный моллюск (muh-luhs-kum) (kən-tā-jē-ō-səm) — распространенное кожное заболевание. Это вызвано вирусом. Этот вирус легко передается от человека к
.
Нуммулярный дерматит
Люди, страдающие этой кожной проблемой, часто видят на своей коже отчетливые язвы в форме монеты (числа) или овальной формы. Нуммулярный дерматит часто появляется после
.
Розовый лишай
Люди любого возраста и цвета кожи заболевают розовым отрубевидным лишаем, но чаще встречается это кожное заболевание:
От 10 до 35 лет.В течение
г.
Дерматит, вызванный ядовитым плющом
Многие люди получают сыпь от ядовитого плюща, ядовитого дуба и ядовитого сумаха. Эта сыпь вызвана маслом, содержащимся в растениях. Это масло называется урушиол
.
Розацеа
Розацеа (роза-Ай-ша) — распространенное кожное заболевание. Часто это начинается с тенденции покраснеть или покраснеть легче, чем у других людей.
Покраснение может
Себорейный дерматит
Это очень распространенное кожное заболевание, вызывающее сыпь.Когда появляется эта сыпь, она часто похожа на изображенную выше. Скин обычно имеет
Себорейный кератоз
Себорейный кератоз, как правило, вызывает следующее:
Начните с небольших шероховатых шишек, затем постепенно утолщаются и образуют бородавчатую поверхность.
Есть восковая,
Опоясывающий лишай / опоясывающий лишай
Опоясывающий лишай может заразиться любой, кто переболел ветряной оспой. После того, как ветряная оспа пройдет, вирус остается в организме. Если вирус повторно активируется (просыпается),
Рак кожи
Даже один и тот же тип рака кожи может сильно отличаться от человека к человеку.Из-за этого сложно взглянуть на картинку и определить, есть ли у вас кожа
.
Опоясывающий лишай разноцветный
У всех нас на коже живут дрожжи. Когда дрожжи выходят из-под контроля, человек может получить кожное заболевание, называемое разноцветным лишаем. Дрожжи типа
Бородавки
Бородавки — это небольшие безвредные образования, которые чаще всего появляются на руках и ногах. Иногда они выглядят плоскими и гладкими, иногда —
.
.



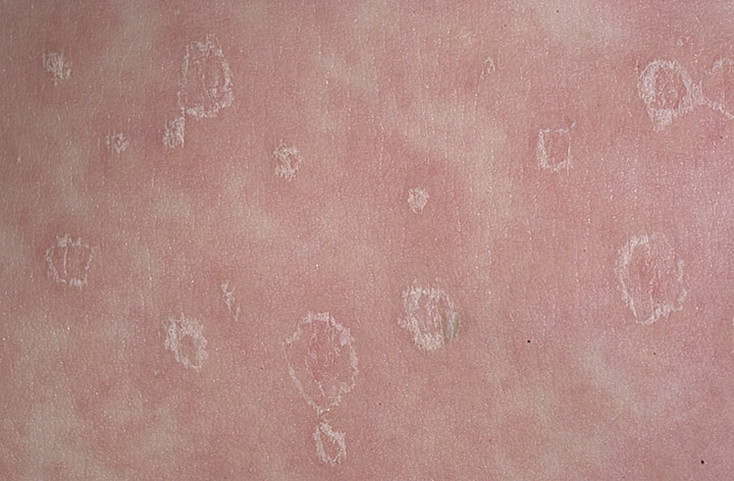 Процедура разрушительно действует на молекулы белка возбудителя и уменьшает количество бляшек. Также она даёт профилактику в плане гнойных осложнений.
Процедура разрушительно действует на молекулы белка возбудителя и уменьшает количество бляшек. Также она даёт профилактику в плане гнойных осложнений. Наносят средство тонким слоем пару раз в день.
Наносят средство тонким слоем пару раз в день.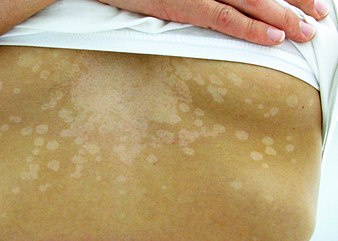





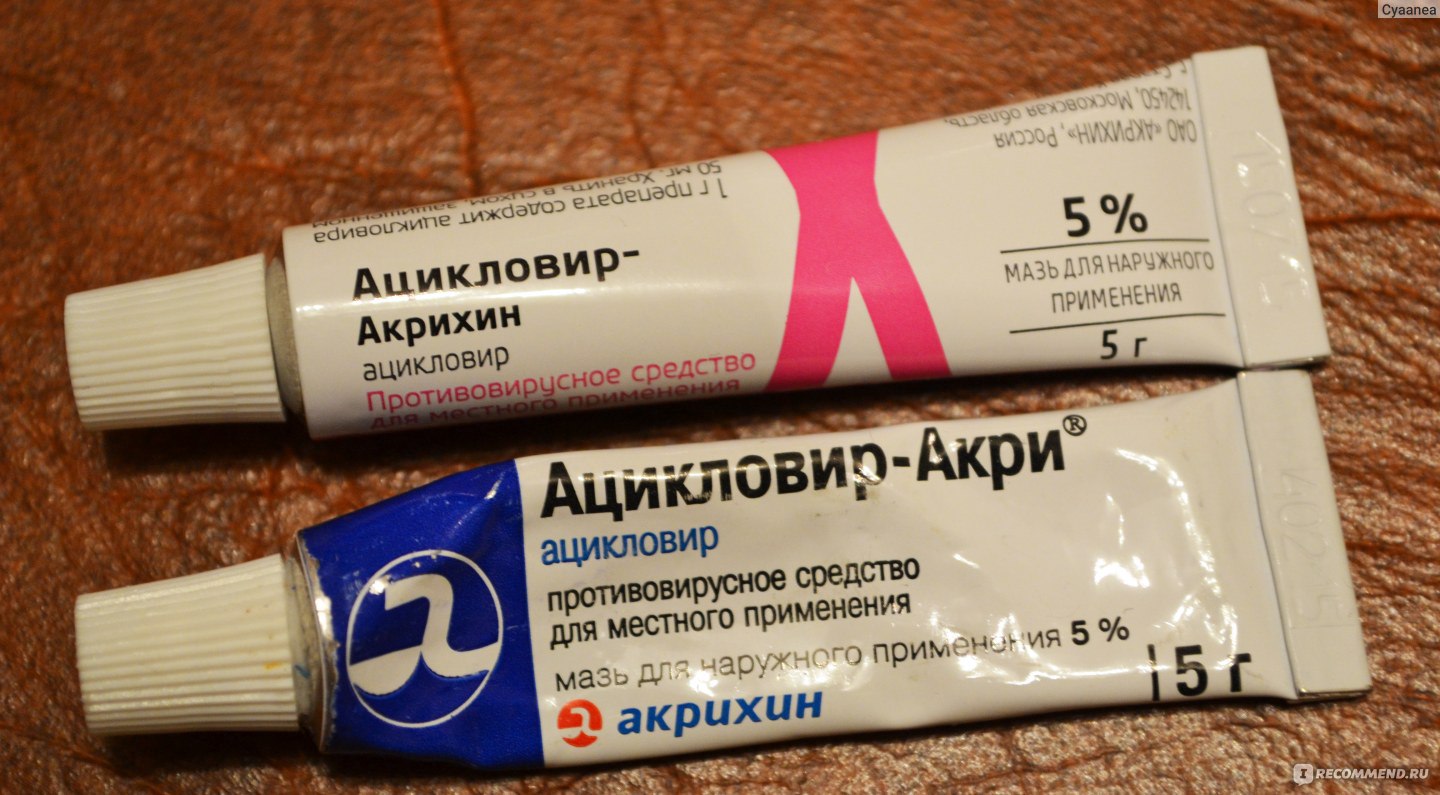 005 г или 0.03 г, в зависимости от возраста ребенка, не больше 2 раз в сутки, в течение десяти дней.
005 г или 0.03 г, в зависимости от возраста ребенка, не больше 2 раз в сутки, в течение десяти дней. Паста имеет антисептические и антибактериальные свойства. А салициловая кислота, в ее составе, хорошо отбеливает и выравнивает кожу малыша. Наносить можно по 2-3 раза в день.
Паста имеет антисептические и антибактериальные свойства. А салициловая кислота, в ее составе, хорошо отбеливает и выравнивает кожу малыша. Наносить можно по 2-3 раза в день. Просто нанесите на капусту кисломолочный продукт и приложите к больному месту.
Просто нанесите на капусту кисломолочный продукт и приложите к больному месту.