Пятно шелушащееся на лице: Пятна на коже — виды, причины, диагностика и лечение
Как убрать красные пятна на лице? Способы лечения — Medicalaser
Кожа лица ежедневно подвергается воздействию десятков вредных факторов. Ветер, солнечные лучи, касания руками — все это лишь небольшая частица внешних раздражителей, которые день за днем повреждают кожу лица, и которым мы стараемся активно противостоять. Мы используем защитные кремы, выполняем комплексный уход за кожей, начиная от очищения и заканчивая масками и пилингами два раза в неделю. Но, что делать, если появились красные пятна на щеках или как удалить красные точки на лице? Чтобы разобраться с этими вопросами, необходимо определить, чем вызваны эти образования.
Красные пятна на лице: что это может быть и как их убрать?
Контактный дерматит
Это покраснение, жжение и даже отечность участка лица, вызванные реакцией кожи на соприкосновение с аллергенами или с раздражителями. Контактный дерматит может возникать на лице после нанесения неподходящей косметики, уходовых средств и иногда после прикасания к подбородку и щекам одежды, например, выстиранной новым порошком. В острой форме реакция может проявляться не только в виде покраснения и раздражения, но и усугубляться в виде пузырьков и невыносимого зуда.
В острой форме реакция может проявляться не только в виде покраснения и раздражения, но и усугубляться в виде пузырьков и невыносимого зуда.
Как убрать багровые пятна на лице, вызванные контактным дерматитом, рассказывает, как правило, дерматолог или косметолог. Поэтому рекомендуем обратиться к врачу при первых симптомах. В домашних условиях, первым делом, важно прекратить контакт кожи с возможными раздражителями. Это в большинстве случаев позволяет исправить ситуацию, и за несколько дней раздражение проходит. Чтобы устранить зуд, врачи назначают антигистаминные средства.
Атопический дерматит
Это хроническое нарушение, которое возникает в детстве и рецидивирует во взрослом возрасте в виде красных пятен, сыпи и шелушения кожи на лице. Причин возникновения атопического дерматита множество: генетические факторы, нарушения защитного барьера кожи, внешняя среда, климат.
Например, спровоцировать атопический дерматит может: использование декоративной и уходовой косметики, употребление в пищу арахиса, молочных продуктов, сои, проживание в условиях повышенного уровня пыли, наличие плесени дома и даже поражение кожи золотистым стафилококком. Что делать, если появились красные пятна на лице? В этом случае ответ прост — необходимо обратиться к дерматологу, ведь в отличие от контактного дерматита, атопический дерматит не проходит сам по себе.
Что делать, если появились красные пятна на лице? В этом случае ответ прост — необходимо обратиться к дерматологу, ведь в отличие от контактного дерматита, атопический дерматит не проходит сам по себе.
Инфекционный дерматит
Как убрать красные пятна на лице, вызванные инфекционным дерматитом? Все зависит от источника инфекции — бактерий или микробов. Для этого следует обратиться к терапевту, который в зависимости от причин нарушения назначит антибиотики для борьбы с бактериальной инфекцией или антигистаминные средства против микробов.
Лечение препаратами необходимо пройти прежде, чем убрать красные пятна на лице с помощью аппаратных процедур. Если же после медикаментозного лечения на коже остались постакне следы, их можно безболезненно удалить с помощью лазерной терапии.
Дискоидная красная волчанка
Это хроническое иммунное заболевание, которое поражает кожу, в том числе и кожу лица. В отличие от волчанки, которую часто ошибочно диагностировали в сериале «Доктор Хауз» (системной красной волчанки), дискоидная форма болезни затрагивает только кожу и в 40% случаев полностью излечима. В борьбе с дискоидной красной волчанкой применяется терапевтическое лечение: назначаются гормональные средства, поливитамины и цитостатические препараты, которые помогают подавить инфекцию.
В борьбе с дискоидной красной волчанкой применяется терапевтическое лечение: назначаются гормональные средства, поливитамины и цитостатические препараты, которые помогают подавить инфекцию.
Блашинг-синдром
Неконтролируемое покраснение щек или всего лица при волнении — это и есть блашинг-синдром или эритродермия. Причин нарушения может быть множество, которые в результате влияют на вегетативную нервную систему, а она в свою очередь контролирует тонус сосудов.
Как убрать красные пятна на лице вызванные блашинг-синдромом? Здесь важно выявить, почему появляется покраснение: из-за психологических факторов, карциноидного синдрома, приливов в предменопаузе или из-за приема лекарственных препаратов. Исходя из причин назначается терапевтическое, медикаментозное или хирургическое лечение.
Розацеа
Это хроническое заболевание кожи лица, которое может проявляться в виде красных пятен на лбу, веках, носу, щеках. С прогрессированием заболевания в месте поражения появляются мелкие сосуды, а затем возникает жжение и высыпания подобны угревой сыпи.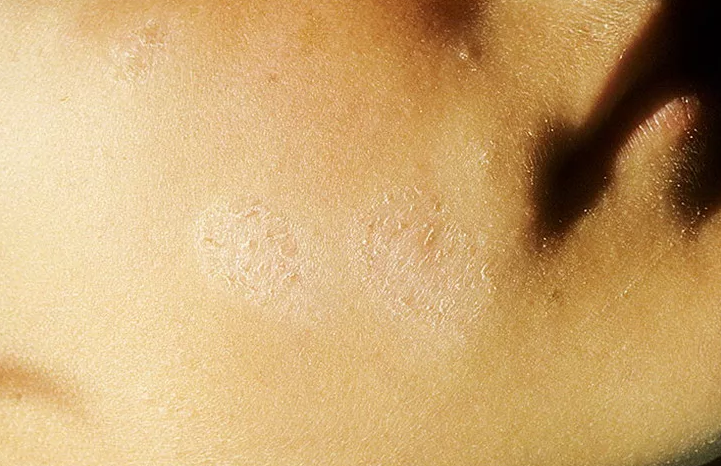
Для лечения розацеа применяют терапевтическое и медикаментозное лечение в комплексе с лазерное терапией, которая позволяет удалить сосудистую сетку, убрать покраснения и выровнять поверхность кожи. Удаление красных пятен на лице лазером происходит быстро и безболезненно.
Ангиома
В этой статье мы рассказываем, как убрать красные пятна на лице, но также несколько затронем тему красных точек. Почему на лице появляются красные точки и как их убрать?
Чаще всего говоря о красных точках на лице подразумевают ангиомы — сосудистые образования похожие на плоские или объемные родинки. Они возникают по разным причинам, в том числе и из-за врожденной предрасположенности, гормональных нарушений, травм или постоянного пребывания на солнце. Для лечения ангиом применяется лазерное удаление красных точек на лице.
Лазерное удаление красных пятен на лице — универсальный способ вернуть красоту коже
Каждое из вышеупомянутых нарушений приводит к появлению красных пятен на лице, однако требует специфического терапевтического и медикаментозного лечения.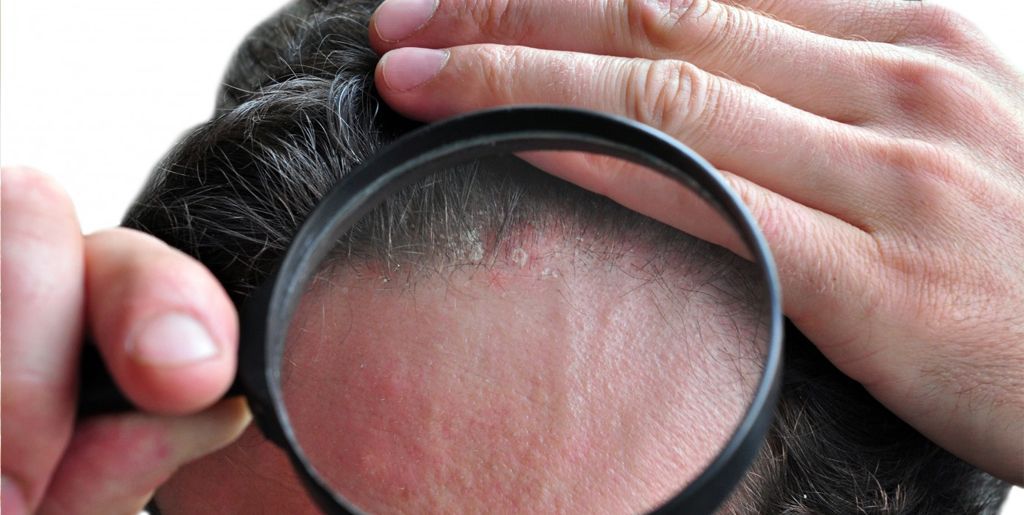 Что касается лазерной терапии, то она отлично себя зарекомендовала в комплексе с этими методиками.
Что касается лазерной терапии, то она отлично себя зарекомендовала в комплексе с этими методиками.
Лечение лазером позволяет устранить дефекты кожи на лице, с которыми не справляются терапевтические методы:
- безболезненно выровнять поверхность кожи;
- убрать шрамы и рубцы;
- удалить сосудистую сетку и поверхностные образования;
- убрать покраснения.
Также лазерное терапия не требует обезболивания, не повреждает кожу и окружающие ткани и не оставляет ожогов и рубцов. В зависимости от дефекта для борьбы с красными пятнами и точками используются различные типы лазеров, которые позволяют устранить различные недостатки неинвазивным аппаратным методом.
диагностика в Германии EMEX Medical GmbH
Красные пятна на коже могут возникать по разным причинам. Это не самостоятельное заболевание, а симптом.
Красные пятна могут распространяться по всему телу или встречаться локально, например, на груди, лице, шее или животе. Двусторонняя сыпь часто свидетельствует о внутренней реакции организма, а неровные пятна указывают на воздействие внешних факторов.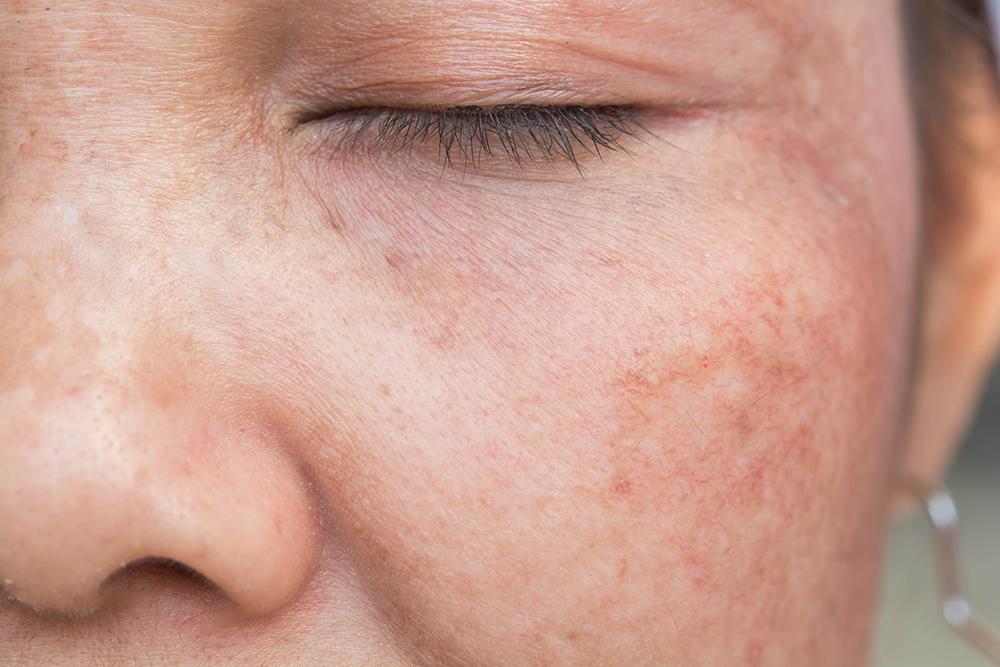 Красные пятна на коже могут появляться и исчезать, чесаться, жечь и опухать – все это важно учитывать для дерматологической диагностики красных пятен.
Красные пятна на коже могут появляться и исчезать, чесаться, жечь и опухать – все это важно учитывать для дерматологической диагностики красных пятен.
Дерматологическое обследование в Германии
Причины появления красных пятен
У появления красных пятен может быть множество причин, например, они могут быть реакцией организма на заражение вирусами или бактериями. Это также может быть защитной реакцией организма на аллерген.
К основным причинам появления красных пятен относятся:
- кожные заболевания,
- аллергические реакции,
- генетические факторы и патологии,
- гормональные изменения.
Чтобы понять причину появления красных пятен, при их появлении, стоит проконсультироваться с врачом, который сможет найти комплексный подход и провести качественную диагностику в Германии.
Томас Ружичка: клиника Мюнхена
Заболевания, которые наиболее часто провоцируют появление красных пятен
- Акне.
 Акне является наиболее распространенным заболеванием кожи в Германии — типичны гнойные прыщи и красные узелки, которые встречаются преимущественно на лице, а также на спине, груди, руках и плечах.
Акне является наиболее распространенным заболеванием кожи в Германии — типичны гнойные прыщи и красные узелки, которые встречаются преимущественно на лице, а также на спине, груди, руках и плечах. - Атопический дерматит. Это хроническое заболевание кожи, которое обычно характеризуется воспаленной кожей и зудом. Кроме того кожа часто сухая и шелушащаяся. Красные пятна могут быть неровными и хроническими.
- Псориаз. При псориазе на коже образуются красные воспаленные пластинки, которые покрыты белыми чешуйками. Иногда сыпь может сильно чесаться.
- Красный плоский лишай. Когда он развивается на коже или слизистых оболочках, появляется большая группа красноватых, зудящих узелков. Они особенно распространены на внутренней стороне запястий или лодыжек и на голени.
- Розацеа. Характеризуется расширенными венами и пятнистой красной кожей на лице. Покраснение носа, щек и лба может со временем перерасти в пустулы.

- Чесотка. При чесотке красную зудящую сыпь вызывают паразит – чесоточный клещ. Красную сыпь могут вызывать и другие паразиты, например, лобковые вши, которые в первую очередь вызывают сыпь в подмышках, груди и на лобке.
- Грибок кожи. Грибковые заболевания кожи характеризуются слегка покрасневшими, зудящими, чешуйчатыми участками кожи. В зависимости от типа возбудителя они могут оседать на самых разных участках тела, особенно часто они появляются в складках кожи.
- Инфекционные болезни. В дополнение к кожным заболеваниям, причиной красных пятен на коже могут стать инфекции. Покраснение может возникать при сифилисе, гепатите, болезни Лайма, лихорадке Денге.
Аллергическая реакция как причина появления красных пятен
Красные пятна на теле могут возникать в результате аллергической реакции. Аллергены могут воздействовать на организм через кожу или слизистые оболочки. В случае аллергии, помимо кожной сыпи, часто есть другие симптомы, такие как насморк, кашель или зуд.
У вас может быть аллергия на различные вещества, такие как пыльца, определенные продукты питания или косметика. Контакт с химическими веществами или использование таких лекарств, как пенициллин, также могут вызвать красную сыпь.
Кроме того, красные пятна на коже могут возникать как часть солнечной аллергии.
Лечение детской аллергии в Германии
Красные пятна у детей
У детей красные пятна на коже могут появляться при прорезывании зубов или же как следствие ряда «детских болезней», большинство из которых, однако встречается не только у детей.
- Трехдневная лихорадка. Трехдневная лихорадка обычно возникает у детей в возрасте от одного до трех лет. Сначала это проявляется высокой температурой, а затем и бледно-красной сыпью. Маленькие красные пятна появляются в основном на шее и на туловище, но могут также распространяться на лицо.
- Ветряная оспа. Ветрянка поражает в основном детей дошкольного и школьного возраста.
 Когда инфекция возникает, по всему телу, особенно на лице и на туловище появляются красные волдыри, что сопровождается зудом.
Когда инфекция возникает, по всему телу, особенно на лице и на туловище появляются красные волдыри, что сопровождается зудом. - Краснуха. Обычно первоначально проявляется такими симптомами, как увеличение лимфатических узлов или умеренная температура. Позже возникает типичная сыпь, которая часто начинается за ушами и распространяется от лица по всему телу.
- Скарлатина. Характеризуется тяжелым заболеванием горла и лихорадкой. При дальнейшем течении болезнь часто сопровождается густой мелкозернистой сыпью и малиново-красным языком.
- Корь. Корь может поражать детей старше шести месяцев. Симптомы схожи с гриппом — лихорадка, кашель, насморк. Во второй фазе болезни появляются красные пятна, которые через некоторое время сливаются друг с другом. В отличие от ветряной оспы, красная сыпь при кори не чешется.
Диагностика красных пятен в Германии
Если вы обнаружили красные пятна на вашем теле, нужно проконсультироваться с врачом. У нас на сайте Вы можете подать запрос на лечение в Германии. Это особенно необходимо, если сыпь возникла внезапно и без видимой причины. Посещение врача необходимо, если вы страдаете и от других симптомов, таких как одышка, лихорадка, боль.
У нас на сайте Вы можете подать запрос на лечение в Германии. Это особенно необходимо, если сыпь возникла внезапно и без видимой причины. Посещение врача необходимо, если вы страдаете и от других симптомов, таких как одышка, лихорадка, боль.
Если причина появления кожных аномалий неясна, то после подробного опроса и оценки сыпи врач назначит анализ крови для диагностики красных пятен. Также для диагностики красных пятен может потребоваться образец кожи. В случае подозрения на аллергию врач может выполнить тест на аллергию.
Проверить состаяния здоровья с помощью онлайн-теста.
Срочная консультация по телефону +49 1793 909 532
Запрос на лечение
Подать запрос
Покраснение кожи: причины, фото и лечение
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Healthline показывает вам только бренды и продукты, которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте. Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
- Оцените ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все утверждения о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует ли он лучшим отраслевым практикам?
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.
Узнайте больше о нашем процессе проверки.
Было ли это полезно?
Почему моя кожа краснеет?
От солнечного ожога до аллергической реакции, есть много вещей, которые могут вызвать покраснение или раздражение кожи. Это может быть связано с тем, что дополнительная кровь приливает к поверхности кожи, чтобы бороться с раздражителями и способствовать заживлению. Ваша кожа также может стать красной от напряжения, например, после интенсивной тренировки.
Ваша кожа также может стать красной от напряжения, например, после интенсивной тренировки.
Это не всегда повод для беспокойства, но покраснение кожи может вызывать раздражение и дискомфорт. Это может также сопровождаться другими симптомами. Выяснение основной причины может помочь вам вылечить кожу и предотвратить повторение этого.
Многие состояния могут вызвать покраснение кожи. Вот 21 возможная причина.
Внимание: впереди графические изображения.
Опрелости
- Сыпь на участках, соприкасавшихся с подгузником
- Кожа выглядит красной, влажной и раздраженной
- Теплая на ощупь
Прочитать статью о опрелостях полностью.
Ожог первой степени
- Самая легкая форма ожоговой травмы, поражает только первый слой кожи.
- Болезненная, сухая, красная область белеет при надавливании.
- Кожа может шелушиться, но пузырей нет.
- Боль и покраснение исчезнут через несколько дней.

Прочитайте статью полностью об ожогах первой степени.
Аллергическая экзема
- Может напоминать ожог
- Часто встречается на кистях и предплечьях
- Кожа зудит, краснеет, шелушится или шелушится
0014
Читать статью полностью аллергическая экзема.
Розацеа
- Хроническое заболевание кожи, которое проходит через циклы угасания и рецидива
- Рецидивы могут быть вызваны острой пищей, алкогольными напитками, солнечным светом, стрессом и кишечными бактериями Helicobacter pylori
- Различают четыре подвида розацеа, охватывающая широкий спектр симптомов
- Общие симптомы включают покраснение лица, припухлость, красные бугорки, покраснение лица, сухость кожи и повышенную чувствительность кожи
Прочитать статью о розацеа полностью.
Ожоги
Это состояние требует неотложной медицинской помощи. Может потребоваться неотложная помощь.
- Тяжесть ожогов классифицируется как по глубине, так и по размеру
- Ожоги первой степени: небольшой отек и сухая, красная, нежная кожа, которая белеет при надавливании
- Ожоги второй степени: очень болезненные, прозрачные, мокнущие волдыри и кожа, которая кажется красной или имеет различную пятнистую окраску
- Ожоги третьей степени: белый или темно-коричневый/рыжевато-коричневый цвет, с кожистым внешним видом и низкой или отсутствующей чувствительностью к прикосновению
Прочитать статью об ожогах полностью.
Контактный дерматит
- Появляется через несколько часов или дней после контакта с аллергеном
- Сыпь имеет видимые границы и появляется там, где ваша кожа коснулась раздражающего вещества 1 Волдыри, которые плачут, сочится или покрывается коркой
Прочитайте статью полностью о контактном дерматите.
Химический ожог
Это состояние требует неотложной медицинской помощи. Может потребоваться неотложная помощь.
Может потребоваться неотложная помощь.
- Это происходит при контакте кожи, слизистых оболочек или глаз с химическим раздражителем, таким как сильная кислота или основание.
- Концентрация химического вещества, продолжительность контакта и способ контакта будут определять тяжесть симптомов и срочность лечения.
- Оказание первой помощи при химических ожогах включает удаление химического вещества, вызвавшего ожог (в том числе снятие любой одежды или украшений, которые соприкасались с химическим веществом), и ополаскивание кожи теплой, медленной проточной водой в течение 10–20 минут (и не менее 20 минут). минут при химических повреждениях глаз).
Прочитать статью о химических ожогах полностью.
Лекарственная аллергия
Это состояние требует неотложной медицинской помощи. Может потребоваться неотложная помощь.
- Легкая зудящая красная сыпь может появиться через несколько дней или недель после приема лекарства
- Тяжелая лекарственная аллергия может быть опасной для жизни, ее симптомы включают крапивницу, учащенное сердцебиение, отек, зуд и затрудненное дыхание
- Другие симптомы включают лихорадку , расстройство желудка и крошечные фиолетовые или красные точки на коже
Прочитайте полную статью об аллергии на лекарства.
Целлюлит
Это состояние требует неотложной медицинской помощи. Может потребоваться неотложная помощь.
- Вызывается бактериями или грибками, проникающими через трещины или порезы кожи
- Красная, болезненная, опухшая кожа с выделениями или без них, которая быстро распространяется
- Горячая и болезненная на ощупь сыпь может быть признаком серьезной инфекции, требующей медицинской помощи
Прочитайте статью о целлюлите полностью.
Скарлатина
- Возникает одновременно с инфекцией ангины или сразу после нее
- Красная кожная сыпь по всему телу (но не на руках и ногах)
- Сыпь состоит из крошечных бугорков, образующих ее почувствуйте себя «наждачной бумагой»
- Ярко-красный язык
Читать статью о скарлатине полностью.
Ангионевротический отек
- Это форма сильного отека под поверхностью кожи.
- Может сопровождаться крапивницей и зудом.

- Это вызвано аллергической реакцией на аллерген, такой как пища или лекарство.
- Дополнительные симптомы могут включать спазмы желудка и обесцвеченные пятна или сыпь на руках, руках и ногах.
Читать статью об отеке Квинке полностью.
Тромбофлебит
- Это воспаление поверхностной вены вызывается тромбом.
- Обычно поражает ноги.
- Симптомы включают болезненность, повышение температуры, покраснение и видимое нагрубание вдоль вены.
Читать статью о тромбофлебите полностью.
Костная инфекция
- Костная инфекция, также называемая остеомиелитом, возникает, когда бактерии или грибки проникают в кость.
- Кости могут инфицироваться в результате миграции бактерий или грибков, поражающих окружающие ткани или кровоток, или в результате проникающих ранений или хирургических вмешательств, обнажающих кость.
- Симптомы включают боль, покраснение, отек, скованность и повышение температуры в инфицированной части тела.

- Также могут возникать лихорадка и озноб.
Прочитайте статью полностью об инфекциях костей.
Остеосаркома
- Этот рак кости обычно развивается в большеберцовой кости (большеберцовой кости) около колена, бедренной кости (бедренной кости) около колена или плечевой кости (плечевой кости) около плеча.
- Это наиболее распространенный вид рака костей у детей.
- Общие признаки включают боль в костях (при движении, в покое или при подъеме предметов), переломы костей, отек, покраснение и хромоту.
Читать статью об остеосаркоме полностью.
Солнечный ожог
- Поверхностный ожог наружного слоя кожи
- Покраснение, боль и отек
- Сухая, шелушащаяся кожа
- Более тяжелые ожоги с образованием волдырей могут возникать после длительного пребывания на солнце
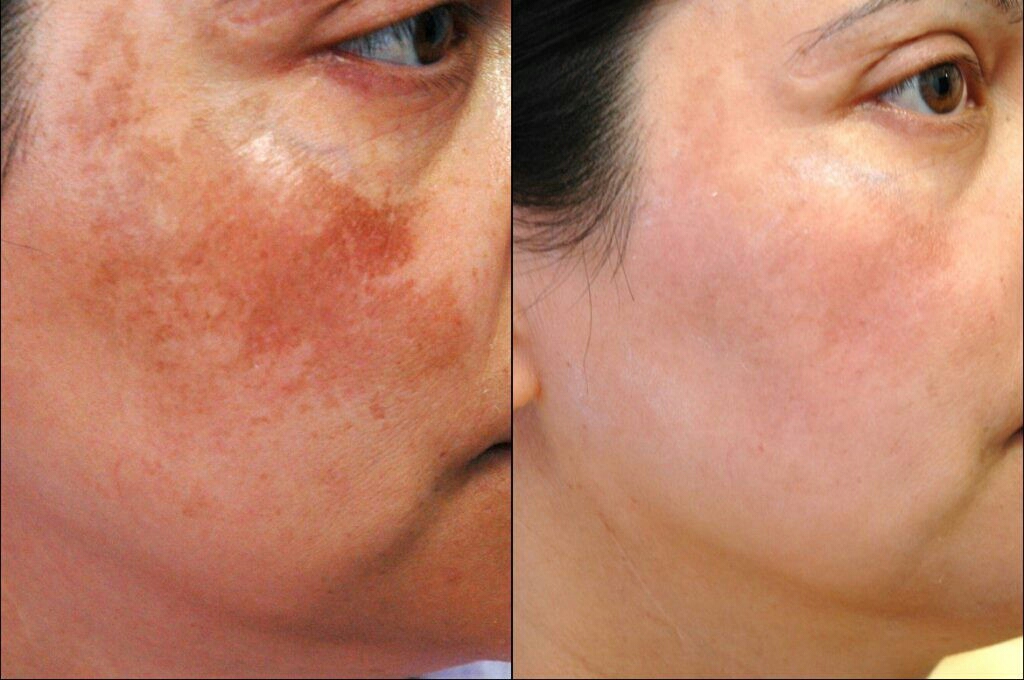
- Кожная инфекция вызывается широким спектром инфекционных агентов, включая бактерии, грибки, вирусы.
 и паразиты.
и паразиты. - Общие симптомы включают покраснение кожи, болезненность, зуд и сыпь.
- Обратитесь к врачу, если у вас жар, озноб, гнойные волдыри, повреждение кожи, сильная боль или кожная инфекция, которая не проходит или прогрессирует.
- Покраснение или припухлость в месте укуса
- Зуд и болезненность в месте укуса
- Боль в пораженной области или в мышцах
- Жар вокруг места укуса
- Эта раздражающая кожная сыпь возникает из-за сочетания тепла, пота и трения.
- Вызывается закупоркой потовых желез.
- Тепловая сыпь появляется на частях тела, которые трутся друг о друга, например, между внутренней поверхностью бедер или под мышками.

- На поверхности кожи появляются небольшие прозрачные или белые бугорки, наполненные жидкостью.
- Еще одним симптомом являются зудящие, горячие или покалывающие красные волдыри на коже.
- Чешуйчатые, серебристые, резко очерченные кожные пятна
- Обычно локализуются на волосистой части головы, локтях, коленях и нижней части спины
- Может вызывать зуд или бессимптомно псориаз.
Стригущий лишай
- Чешуйчатые высыпания округлой формы с приподнятой каймой
- Кожа в середине кольца выглядит чистой и здоровой, края кольца могут распространяться наружу
- Зуд
Прочитайте статью о стригущем лишае полностью.
Опоясывающий лишай
- Очень болезненная сыпь, которая может вызывать жжение, покалывание или зуд, даже если нет волдырей
- Сыпь, состоящая из скоплений заполненных жидкостью пузырьков, которые легко лопаются и выделяют жидкость
- Сыпь в виде линейной полосы рисунок, который чаще всего появляется на туловище, но может встречаться и на других частях тела, включая лицо
- Сыпь может сопровождаться небольшой лихорадкой, ознобом, головной болью или утомляемостью
Читать статью о черепице полностью.

Основным симптомом, связанным с покраснением кожи, является покраснение кожи различных цветов. Покраснение может возникать на разных участках тела. Вот несколько примеров симптомов, которые могут сопровождать покраснение кожи:
- волдыри
- шишки
- жжение
- покраснение
- крапивница
- зуд
- сыпь
- тепло на коже
- язвы
- опухоль
Причины покраснения кожи сильно различаются и могут включать раздражители, солнце и укусы насекомых. Примеры кожных заболеваний, сопровождающихся покраснением кожи, включают:
- укусы
- целлюлит
- контактный дерматит
- опрелости
- экзема
- аллергическая экзема
9 0011 потница
- аллергия на лекарства
- псориаз
- стригущий лишай
- розацеа
- скарлатина
- опоясывающий лишай
- ожоги кожи
- кожные инфекции
- солнечные ожоги
- воспаление лимфатических узлов
- ожоги первой степени
- химические ожоги
- ангионевротический отек
- тромбоплеб ит
- костная инфекция
- остеосаркома
- Ожигание, которое вдвое больше, чем у вашей ладони
- Сложности дыхания
- Экстремальная боль
- Потеря сознания
- покраснение близко или на глаза укус животного, даже если вы сделали прививку от столбняка.
Обратитесь к поставщику медицинских услуг или дерматологу по поводу других симптомов, которые не считаются неотложной медицинской помощью. Если у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Ваш лечащий врач осмотрит покраснение кожи. Если ваши симптомы приходят и уходят, они будут слушать ваше описание. Они зададут вам несколько вопросов. Это могут быть:
- Чем вы занимались до того, как заметили покраснение кожи?
- Принимаете ли вы какие-либо новые лекарства или используете какие-либо новые средства по уходу за кожей или чистящие средства?
- Были ли у вас в семье кожные заболевания?
- Испытывали ли вы раньше подобное покраснение кожи?
- Были ли вы рядом с другими людьми, у которых может быть похожая сыпь?
Эти и другие вопросы могут помочь вашему лечащему врачу выяснить, что могло вызвать покраснение вашей кожи.

Дополнительное тестирование может включать взятие образца кожи или биопсию пораженного участка или тестирование на аллергию, чтобы определить, реагирует ли ваша кожа на определенные раздражители.
Узнайте у своего поставщика медицинских услуг, может ли состояние вашей кожи быть заразным, и какие шаги вы можете предпринять, чтобы предотвратить его распространение. Это может гарантировать, что вы не передадите покраснение кожи кому-либо еще.
Лечение покраснения кожи зависит от того, что его вызвало. Примеры могут включать в себя избегание раздражителя или аллергена, который в первую очередь вызвал покраснение кожи.
Другие методы лечения покраснения кожи включают:
- мытье пораженного участка водой с мылом
- прием лекарств, таких как антигистаминные препараты, для уменьшения раздражения
- применение местных средств по уходу за кожей, таких как лосьон с каламином, для уменьшения покраснения кожи
уход за пораженным участком чистота и сухость обычно помогают уменьшить покраснение кожи.
 Если причиной покраснения кожи является инфекция, врач может назначить антибиотики для уменьшения симптомов инфекции.
Если причиной покраснения кожи является инфекция, врач может назначить антибиотики для уменьшения симптомов инфекции.Застойный дерматит и язвы: причины, симптомы и профилактика
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Healthline показывает вам только бренды и продукты, которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте. Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
- Оцените ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все утверждения о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует ли он лучшим отраслевым практикам?
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.

Узнайте больше о нашем процессе проверки.
Было ли это полезно?
Если у вас застойный дерматит, у вас могут появиться красные пятна или язвы, а также опухшие лодыжки и ноги. Это может произойти из-за состояния здоровья, такого как травма, недавняя операция или тромб в ноге.
Застойный дерматит — это воспаление кожи, которое развивается у людей с плохим кровообращением. Чаще всего это происходит в нижних конечностях, потому что именно там обычно собирается кровь.
Когда кровь скапливается или скапливается в венах нижних конечностей, давление на вены увеличивается. Повышенное давление повреждает ваши капилляры, которые представляют собой очень маленькие кровеносные сосуды. Это позволяет белкам просачиваться в ваши ткани. Эта утечка приводит к накоплению клеток крови, жидкости и белков, и это накопление вызывает отек ног. Этот отек называется периферическим отеком.
Люди с застойным дерматитом обычно испытывают отек ног и ступней, открытые язвы или зуд и покраснение кожи.

Одна из теорий состоит в том, что белок под названием фибриноген может быть ответственен за изменения, которые вы видите на своей коже. Когда фибриноген просачивается в ваши ткани, ваше тело превращает его в активную форму белка, которая называется фибрином. По мере просачивания фибрин окружает ваши капилляры, образуя так называемые фибриновые манжеты. Эти фибриновые манжеты могут предотвратить попадание кислорода в ваши ткани. А когда ваши клетки не получают достаточного количества кислорода, они могут повредиться и погибнуть.
Симптомы застойного дерматита включают:
- изменение цвета кожи
- зуд
- шелушение
- язвы
Вы также можете испытывать симптомы венозной недостаточности, в том числе:
- опухоль ноги
- боль в икрах
- болезненность в икрах
- тупая боль или тяжесть в ногах, которые усиливаются, когда вы стоите
На ранних стадиях застойного дерматита кожа на ногах может выглядеть тонкой.
 Ваша кожа также может чесаться, но постарайтесь не поцарапать ее. Расчесывание может привести к растрескиванию кожи и вытеканию жидкости.
Ваша кожа также может чесаться, но постарайтесь не поцарапать ее. Расчесывание может привести к растрескиванию кожи и вытеканию жидкости.Со временем эти изменения могут стать постоянными. Ваша кожа может со временем утолщаться, затвердевать или становиться темно-коричневой. Это называется липодерматосклероз. Он также может выглядеть комковатым.
На последних стадиях застойного дерматита ваша кожа повреждается и образуется язва или язва. Язвы от застойного дерматита обычно образуются на внутренней стороне лодыжки.
Нарушение кровообращения вызывает застойный дерматит. Как правило, плохое кровообращение является результатом хронического (длительного) состояния, называемого венозной недостаточностью. Венозная недостаточность возникает, когда по венам возникают проблемы с доставкой крови к сердцу.
В венах ног есть односторонние клапаны, благодаря которым кровь течет в правильном направлении, то есть к сердцу. У людей с венозной недостаточностью эти клапаны становятся слабыми.
 Это позволяет крови течь обратно к стопам и скапливаться в ногах вместо того, чтобы продолжать течь к сердцу. Это скопление крови вызывает застойный дерматит.
Это позволяет крови течь обратно к стопам и скапливаться в ногах вместо того, чтобы продолжать течь к сердцу. Это скопление крови вызывает застойный дерматит.Варикозное расширение вен и застойная сердечная недостаточность также являются известными причинами отека ног и застойного дерматита.
Большинство состояний, вызывающих застойный дерматит, обычно развиваются у людей с возрастом. Однако есть также несколько причин, не связанных с возрастом, в том числе:
- хирургическое вмешательство, например, использование вены ноги для операции шунтирования
- тромбоз глубоких вен ноги
- травматическое повреждение голеней
Застойный дерматит влияет на людей с плохим кровообращением. Это распространено среди взрослых старше 50 лет. Женщины болеют им чаще, чем мужчины.
Ряд заболеваний и состояний могут увеличить риск развития застойного дерматита, в том числе:
- высокое кровяное давление
- венозная недостаточность (возникает, когда ваши вены затрудняют доставку крови от ног к сердцу)
- варикозное расширение вен ( опухшие и расширенные вены, которые видны под кожей)
- застойная сердечная недостаточность (возникает, когда ваше сердце не может эффективно перекачивать кровь)
- почечная недостаточность (возникает, когда ваши почки не могут удалять токсины из крови)
- ожирение
- травмы голеней
- многочисленные беременности
- тромбоз глубоких вен ног (сгусток крови в венах ног)
Ваш образ жизни также может влиять на риск.
 У вас может быть более высокий риск развития застойного дерматита, если вы:
У вас может быть более высокий риск развития застойного дерматита, если вы:- имеете очень избыточный вес
- мало двигаетесь
- сидите или стоите без движения в течение длительного периода времени
Обратитесь к врачу, если вы заметили ногу опухоль или любые симптомы застойного дерматита, особенно если симптомы включают:
- боль
- покраснение
- открытые раны или язвы
- гнойные выделения
Вы можете связаться с лечащим врачом в вашем районе с помощью инструмента Healthline FindCare.
Чтобы диагностировать застойный дерматит, врач внимательно осмотрит кожу на ногах. Ваш врач может также заказать ультразвуковую допплерографию вен. Это неинвазивный тест, который использует звуковые волны для проверки кровотока в ногах.
Есть несколько способов лечения застойного дерматита в домашних условиях:
- Старайтесь не стоять и не сидеть в течение длительного времени.
- Поддерживайте ноги, когда сидите.

- Носите компрессионные чулки.
- Носите свободную одежду, чтобы не раздражать кожу.
Покупайте компрессионные чулки в Интернете.
Спросите своего врача о типах кремов и мазей для кожи, которые вы можете использовать. Избегайте использования следующих продуктов:
- ланолин
- каламин и другие лосьоны, которые сушат кожу
- мази с антибиотиками для местного применения, такие как неомицин, из-за возможных аллергических реакций
- бензокаин и другие обезболивающие препараты
Ваш врач может порекомендовать вам накладывать влажные повязки на кожу и может прописать стероидные кремы и мази для местного применения. Ваш врач может также назначить антибиотики, если ваша кожа заразится. Хирургия может быть рекомендована для исправления варикозного расширения вен, если они становятся болезненными.
Лечение состояний, вызывающих венозную недостаточность (таких как высокое кровяное давление и застойная сердечная недостаточность), также может помочь контролировать застойный дерматит.

90 023
Читать статью полностью на солнечные ожоги.
Кожная инфекция
Прочитайте полную статью о кожных инфекциях.
Укусы и укусы
Это состояние требует неотложной медицинской помощи. Может потребоваться неотложная помощь.
Прочитайте статью об укусах и укусах полностью.
Тепловая сыпь
Прочитайте статью о потнице полностью.
Псориаз
Покраснение кожи может быть временным или острое, состояние.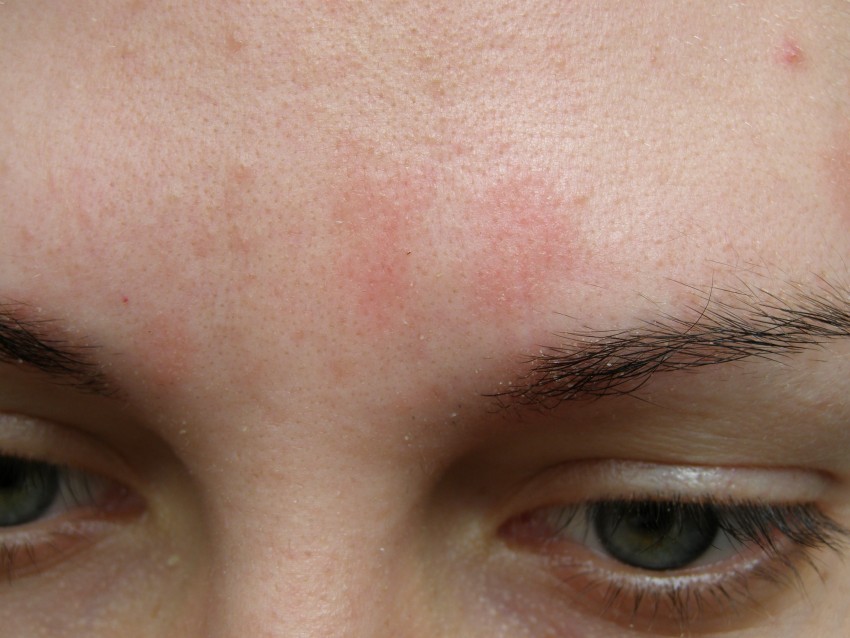 Это также может быть хроническим заболеванием, которое постоянно появляется снова.
Это также может быть хроническим заболеванием, которое постоянно появляется снова.
Вам следует немедленно обратиться к врачу, если у вас возникнут какие-либо из следующих симптомов, связанных с покраснением кожи:

 Акне является наиболее распространенным заболеванием кожи в Германии — типичны гнойные прыщи и красные узелки, которые встречаются преимущественно на лице, а также на спине, груди, руках и плечах.
Акне является наиболее распространенным заболеванием кожи в Германии — типичны гнойные прыщи и красные узелки, которые встречаются преимущественно на лице, а также на спине, груди, руках и плечах.
 Когда инфекция возникает, по всему телу, особенно на лице и на туловище появляются красные волдыри, что сопровождается зудом.
Когда инфекция возникает, по всему телу, особенно на лице и на туловище появляются красные волдыри, что сопровождается зудом.

 и паразиты.
и паразиты.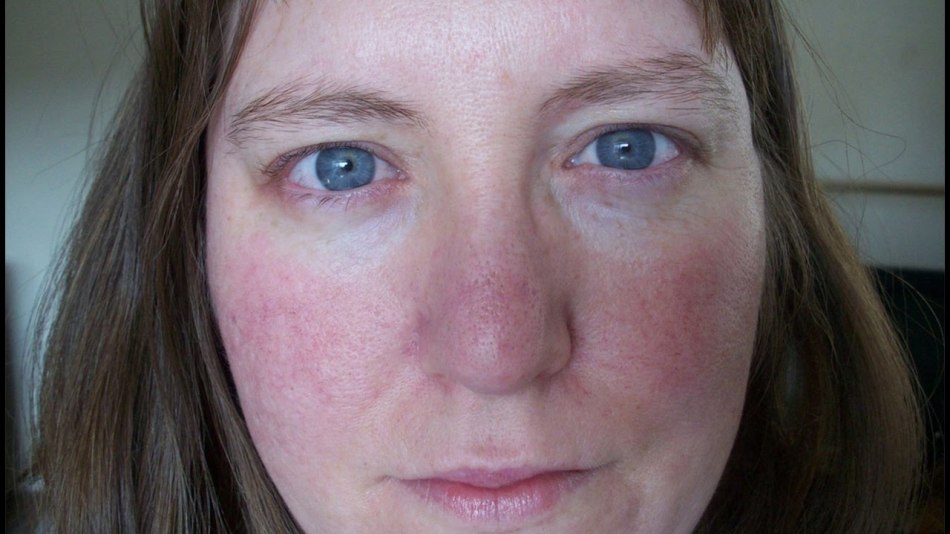


 Если причиной покраснения кожи является инфекция, врач может назначить антибиотики для уменьшения симптомов инфекции.
Если причиной покраснения кожи является инфекция, врач может назначить антибиотики для уменьшения симптомов инфекции.

 Ваша кожа также может чесаться, но постарайтесь не поцарапать ее. Расчесывание может привести к растрескиванию кожи и вытеканию жидкости.
Ваша кожа также может чесаться, но постарайтесь не поцарапать ее. Расчесывание может привести к растрескиванию кожи и вытеканию жидкости.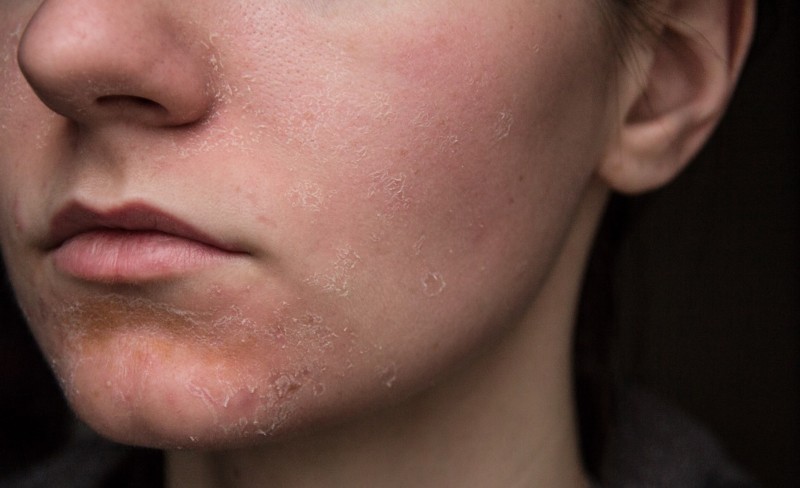 Это позволяет крови течь обратно к стопам и скапливаться в ногах вместо того, чтобы продолжать течь к сердцу. Это скопление крови вызывает застойный дерматит.
Это позволяет крови течь обратно к стопам и скапливаться в ногах вместо того, чтобы продолжать течь к сердцу. Это скопление крови вызывает застойный дерматит. У вас может быть более высокий риск развития застойного дерматита, если вы:
У вас может быть более высокий риск развития застойного дерматита, если вы:
