Противомикробные мази для кожи: Протимікробні і противірусні препарати для лікування захворювань шкіри | Інтернет-Аптека
инструкция по применению, доставка на дом
Характеристики
| Минимальный возраст от. | 1 лет |
| Количество в упаковке | 1 шт |
| Максимальная допустимая температура хранения, °С | 20 °C |
| Срок годности | 60 мес |
| Условия хранения | В сухом месте |
| Форма выпуска | Мазь |
| Вес | 40 г |
| Страна-изготовитель | Россия |
| Порядок отпуска | Без рецепта |
| Действующее вещество | Диоксометилтетрагидропиримидин (Dioxomethyltetrahydropyrimidine)Хлорамфеникол (Chloramphenicolum) |
| Сфера применения | Противомикробные |
| Фармакологическая группа | D06C Антибиотики в комбинации с другими противомикробными препаратами |
| Зарегистрировано как | Лекарственное средство |
Описание
Мазь белого или белого с желтоватым оттенком цвета
Действующие вещества
Диоксометилтетрагидро-пиримидин+Хлорамфенико
Форма выпуска
Мазь
Состав
Состав на 1 г препарата: действующие вещества — диоксометилтетрагидропиримидин (метилурацил) — 40 мг, хлорамфеникол — 7,5 мг, вспомогательные вещества — макрогол-1500 — 190,5 мг, макрогол-400 — 762 мг.
Показания
Гнойные раны (в т.ч. инфицированные смешанной микрофлорой) в первой (гнойно-некротической) фазе раневого процесса.
Противопоказания
Повышенная чувствительность к компонентам препарата, детский возраст до 1 года (у новорожденных биотрансформация хлорамфеникола проходит более медленно, чем у взрослых).
Применение при беременности и кормлении грудью
Применение при беременности возможно только в случае, если польза для матери превышает риск для плода. В период лактации следует либо прекратить применение препарата, либо кормление грудью.
Способ применения и дозы
Местно. Препаратом пропитывают стерильные марлевые салфетки, которыми рыхло заполняют рану. Возможно введение в гнойные полости через катетер (дренажную трубку) с помощью шприца. В этом случае мазь предварительно подогревают до 35-36°С. Перевязки производят ежедневно, один раз в день, до полного очищения раны от гнойно-некротических масс. При больших раневых поверхностях суточная доза мази в пересчете на хлорамфеникол не должна превышать 3 г. Длительность лечения зависит от тяжести и течения заболевания.
Длительность лечения зависит от тяжести и течения заболевания.
Побочные действия
Аллергические реакции (кожные высыпания)
Передозировка
О случаях передозировки препарата Левомеколь® мазь не сообщалось
Взаимодействие с другими препаратами
Случаи взаимодействия или несовместимости с другими лекарственными средствами не описаны.
Особые указания
Влияния на способность к управлению транспортными средствами и работе с механизмами не оказывает.
Условия хранения
При температуре не выше 20ºС. Хранить в недоступном для детей месте.
инструкция по применению, доставка на дом
Характеристики
| Количество в упаковке | 1 шт |
| Максимальная допустимая температура хранения, °С | 25 °C |
| Срок годности | 42 мес |
| Условия хранения | В сухом месте |
| Форма выпуска | Мазь |
| Вес | 25 г |
| Страна-изготовитель | Россия |
| Порядок отпуска | Без рецепта |
| Действующее вещество | Диоксометилтетрагидропиримидин (Dioxomethyltetrahydropyrimidine) |
| Сфера применения | Флебология |
| Фармакологическая группа | D11AX Прочие препараты для лечения заболеваний кожи |
| Зарегистрировано как | Лекарственное средство |
Действующие вещества
Диоксометилтетрагидро-пиримидин
Форма выпуска
Мазь
Состав
В 100 г мази содержится: Диоксометилтетрагидропиримидин (метилурацил) 10 гВспомогательные вещества: вазелин — 45 г, ланолин безводный — 31. 5 г, вода очищенная — 13.5 г.
5 г, вода очищенная — 13.5 г.
Фармакологический эффект
Иммуностимулирующее средство, диоксометилтетрагидропиримидин. Способствует нормализации обмена нуклеиновых кислот, ускоряет процессы клеточной регенерации в ранах, ускоряет рост и грануляционное созревание ткани и эпителизацию (в т.ч. в быстропролиферирующих клетках слизистой оболочки ЖКТ), стимулирует эритро- и лейкопоэз, клеточные и гуморальные факторы иммунитета. Обладает анаболической активностью, противовоспалительным действием. При наружном применении оказывает также фотопротекторное действие.
Показания
В качестве эпителизирующего средства при:Ранах;Ожогах;Фотодерматозах;Дерматитах;Пролежнях;Опрелости;Абсцессах;Фурункулах
Противопоказания
Повышенная чувствительность к препарату.
Меры предосторожности
Лекарственные формы метилурацила следует применять строго по соответствующим показаниям.
Применение при беременности и кормлении грудью
Препарат можно использовать во время беременности, лактации.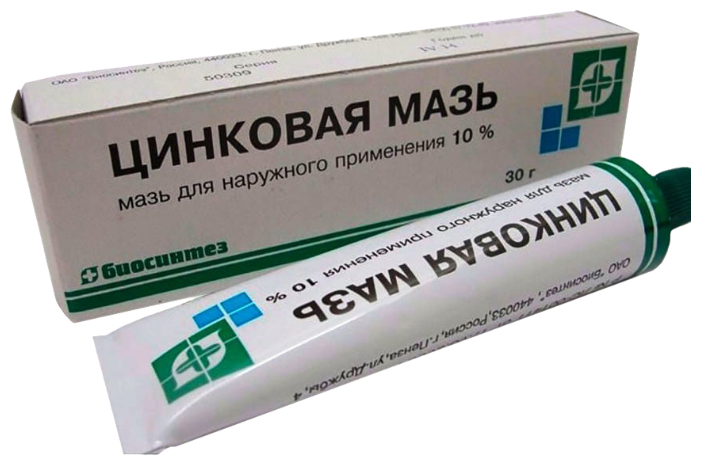
Способ применения и дозы
Мазь наносят на поврежденные участки ежедневно по 5-10 г ежедневно в течение 15 – 30 дней. Мазь используют в рыхлых тампонах при лучевом дерматите и поздних лучевых повреждениях влагалища.
Побочные действия
Крайне редко: гиперемия, зуд.
Взаимодействие с другими препаратами
Метилурациловая мазь совместима с наружными аппликациями сульфаниламидов, антибиотиков и антисептических средств.
Особые указания
Не применять по истечении срока годности, указанного на упаковке.
Местные антибактериальные препараты в дерматологии — PMC
1. Gelmetti C. Местные антибиотики в дерматологии. Дерматол Тер. 2008; 21: 187–95. [PubMed] [Google Scholar]
2. Джульярд К.Н., Милберн П.Б. Мазь с антибиотиком в лечении болезни Гровера. Кутис. 2007; 80: 72–4. [PubMed] [Google Scholar]
3. Petersen CS, Thomsen K. Крем с фузидиевой кислотой при лечении плазмоклеточного баланита. J Am Acad Дерматол. 1992; 27: 633–4. [PubMed] [Google Scholar]
J Am Acad Дерматол. 1992; 27: 633–4. [PubMed] [Google Scholar]
4. Mahler V, Hornstein OP, Kiesewetter F. Плазмоклеточный гингивит: лечение 2% фузидиевой кислотой. J Am Acad Дерматол. 1996;34:145–146. [PubMed] [Google Scholar]
5. Гонул М., Чакмак С.К., Сойлу С., Килич А., Гул У., Эргул Г. Успешное лечение сливного и сетчатого папилломатоза местным мупироцином. J Eur Acad Dermatol Venereol. 2008; 22:1140–2. [PubMed] [Google Scholar]
6. Липский Б.А., Хоуи С. Местная антимикробная терапия для лечения хронических ран. Клин Инфекция Дис. 2009;49:1541–9. [PubMed] [Google Scholar]
7. Космадаки М., Кацамбас А. Местное лечение акне. Клин Дерматол. 2017;35:173–178. [PubMed] [Академия Google]
8. Lowe NJ, Rizk D, Grimes P, Billips M, Pincus S. 20% крем с азелаиновой кислотой при лечении гиперпигментации лица у темнокожих пациентов. Клин Тер. 1998; 20: 945–59. [PubMed] [Google Scholar]
9. Лассус А. Л. Местное лечение акне. Двойное слепое исследование и оценка эффекта различных концентраций геля бензоилпероксида. Curr Med Res Oin. 1987; 1: 370–3. [PubMed] [Google Scholar]
Curr Med Res Oin. 1987; 1: 370–3. [PubMed] [Google Scholar]
10. Дхаван С.С. Сравнение 2 гелей для местного применения клиндамицина 1%-бензоилпероксида 5%, используемых один раз в день для лечения вульгарных угрей. Кутис. 2009 г.;83:265–72. [PubMed] [Google Scholar]
11. Thiboutot D, Zaenglein A, Weiss J, Webster G, Calvarese B, Chen D. Водный гель с фиксированной комбинацией клиндамицина фосфата 1,2% и бензоилпероксида 2,5% для лечения один раз в день. вульгарных угрей средней и тяжелой степени: оценка эффективности и безопасности у 2813 пациентов. J Am Acad Дерматол. 2008; 59: 792–800. [PubMed] [Google Scholar]
12. Pariser DM, Westmoreland P, Morris A, Gold MH, Liu Y, Graeber M. Долгосрочная безопасность и эффективность уникального комбинированного геля с фиксированной дозой адапалена 0,1% и бензоилпероксида. 2,5% для лечения вульгарных угрей. J Препараты Дерматол. 2007;6:899–905. [PubMed] [Google Scholar]
13. Adler BL, Kornmehl H, Armstrong AW. Антибиотикорезистентность при лечении акне. ДЖАМА Дерматол. 2017;1538:810–1. [PubMed] [Google Scholar]
ДЖАМА Дерматол. 2017;1538:810–1. [PubMed] [Google Scholar]
14. Al-Salama ZT, Deeks ED. Дапсон 7,5% гель: обзор вульгарных угрей. Am J Clin Дерматол. 2017;18:139–45. [PubMed] [Google Scholar]
15. Stein Gold LF, Jarratt MT, Bucko AD, Grekin SK, Berlin M, Bukhalo M, et al. Эффективность и безопасность геля дапсона, принимаемого один раз в день, 7,5% для лечения подростков и взрослых с вульгарными угрями: первое из двух одинаково спланированных, крупных, многоцентровых, рандомизированных, контролируемых плацебо-контролируемых испытаний. J Препараты Дерматол. 2016;15:553–61. [PubMed] [Академия Google]
16. Eichenfield LF, Lain T, Frankel EH, Jones TM, Chang-Lin JE, Berk DR, et al. Эффективность и безопасность геля дапсона 7,5% один раз в день для лечения подростков и взрослых с вульгарными угрями: второе из двух одинаково спланированных, больших, многоцентровых, рандомизированных, контролируемых плацебо-контролируемых испытаний. J Препараты Дерматол. 2016;15:962–9. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
17. Schöfer H, Simonsen L. Фузидовая кислота в дерматологии: обновленный обзор. Евр Дж Дерматол. 2010;20:6–15. [PubMed] [Академия Google]
18. Koning S, van der Sande R, Verhagen AP, van Suijlekom-Smit LWA, Morris AD, Butler CC, et al. Вмешательства при импетиго. Кокрановская система базы данных, ред. 2012: CD003261. doi: 10.1002/14651858.CD003261.pub3. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Ньюман В., Оллвуд М., Оукс Р.А. Использование геля метронидазола для контроля запаха зловонных поражений. Паллиат Мед. 1989; 3: 303–5. [Google Scholar]
20. van Rijen M, Bonten M, Wenzel R, Kluytmans J. Мупироциновая мазь для профилактики Инфекции, вызванные Staphylococcus aureus , у назальных носителей. Кокрановская система базы данных, ред. 2008: CD006216. 10.1002/14651858.CD006216.pub2. [PMC free article] [PubMed] [Google Scholar]
21. Nenoff P, Haustein UF, Hittel N. Активность надифлоксацина (OPC-7251) и семи других противомикробных агентов в отношении аэробных и анаэробных грамположительных бактерий, выделенных из бактериальной кожи. инфекции. Химиотерапия. 2004; 50:196–201. [PubMed] [Google Scholar]
инфекции. Химиотерапия. 2004; 50:196–201. [PubMed] [Google Scholar]
22. Plewig G, Holland KT, Nenoff P. Клиническая и бактериологическая оценка 1% крема надифлоксацина у пациентов с вульгарными угрями: двойное слепое сравнительное исследование III фазы по сравнению с 2% кремом эритромицина. Евр Дж Дерматол. 2006; 16:48–55. [PubMed] [Академия Google]
23. Джейкобс М.Р., Аппельбаум П.С. Надифлоксацин: хинолон для местного лечения кожных инфекций и возможность системного применения его активного изомера, WCK 771. Мнение эксперта по фармакологии. 2006; 7: 1957–66. [PubMed] [Google Scholar]
24. Yan K, Madden L, Choudhry AE, Voigt CS, Copeland RA, Gontarek RR. Биохимическая характеристика взаимодействия нового производного плевромутилина ретапамулина с бактериальными рибосомами. Противомикробные агенты Chemother. 2006; 50:3875–81. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Паукнер С., Ридл Р. Плевромутилины: сильнодействующие препараты для устойчивых клопов — механизм действия и резистентность. Колд Спринг Харб Перспект Мед. 2017;7:a027110. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Колд Спринг Харб Перспект Мед. 2017;7:a027110. [Бесплатная статья PMC] [PubMed] [Google Scholar]
26. Harrington AT, Black JA, Clarridge JE. Активность ретапамулина in vitro и закономерности чувствительности к противомикробным препаратам в продольной коллекции метициллинрезистентных золотистых стафилококков изолятов из Медицинского центра по делам ветеранов противомикроб. Агенты Чемотер. 2016;60:1298–303. [Бесплатная статья PMC] [PubMed] [Google Scholar]
27. Odou MF, Muller C, Calvet L, Dubreuil L. Активность in vitro против анаэробов ретапамулина, нового местного антибиотика для лечения кожных инфекций. J Антимикробная химиотерапия. 2007; 59: 646–51. [PubMed] [Google Scholar]
28. Koning S, van der Wouden JC, Chosidow O, Twynholm M, Singh KP, Scangarella N, et al. Эффективность и безопасность ретапамулиновой мази при лечении импетиго: рандомизированное двойное слепое многоцентровое плацебо-контролируемое исследование. Бр Дж Дерматол. 2008; 158:1077–82. [PubMed] [Академия Google]
2008; 158:1077–82. [PubMed] [Академия Google]
29. Spann CT, Tutrone WD, Weinberg JM, Scheinfeld N, Ross B. Актуальные антибактериальные средства для ухода за ранами: A Primer. Дерматол Хирург. 2003; 29: 620–6. [PubMed] [Google Scholar]
30. Уайт Р.Дж., Купер Р. Сульфадиазин серебра: обзор доказательств. Раны Великобритании. 2005; 1:51–61. [Google Scholar]
31. Картотто Р. Антимикробные средства местного действия при ожогах у детей. Ожоговая травма. 2017;5:33. [Бесплатная статья PMC] [PubMed] [Google Scholar]
32. Кирснер Р.С., Орстед Х., Райт Дж.Б. Матриксные металлопротеиназы при нормальном и нарушенном заживлении ран: потенциальная роль нанокристаллического серебра. Раны. 2002; 13 (Приложение C): 5–12. [Академия Google]
33. Макдоннелл Г., Рассел А. Антисептики и дезинфицирующие средства: активность, действие и устойчивость. Clin Microbiol Rev. 1999; 12:147–79. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Болон М. Гигиена рук. Заразить Dis Clin N Am. 2011; 25:21–43. [PubMed] [Google Scholar]
Заразить Dis Clin N Am. 2011; 25:21–43. [PubMed] [Google Scholar]
35. Williamson DA, Carter GP, Howden BP. Текущие и появляющиеся актуальные антибактериальные и антисептические средства: агенты, действие и модели резистентности. Clin Microbiol Rev. 2017;30:827–60. [Бесплатная статья PMC] [PubMed] [Google Scholar]
36. Масиас Дж.Х., Альварес М.Ф., Аррекин В., Муньос Дж.М., Масиас А.Е., Альварес Дж.А. Хлоргексидин предотвращает повторную колонизацию кожными бактериями в большей степени, чем триклозан. Am J Infect Control. 2016;44:1530–4. [PubMed] [Google Scholar]
37. Рассел А.Д. Активность биоцидов в отношении микобактерий. J Appl Bacteriol Symp. 1996;81:87С–101С. [PubMed] [Google Scholar]
38. Zhang D, Wang XC, Yang ZX, Gan JX, Pan JB, Yin LN. Предоперационный антисептик хлоргексидином по сравнению с повидон-йодом для предотвращения инфекции области хирургического вмешательства: метаанализ и последовательный анализ рандомизированных контролируемых испытаний. Int J Surg. 2017;44:176–84. [PubMed] [Академия Google]
Int J Surg. 2017;44:176–84. [PubMed] [Академия Google]
39. Паркс А.В., Харпер Н., Хервадкар А., Памфри Р. Анафилаксия на хлоргексидиновый компонент Инстиллагеля: серия случаев. Бр Джей Анаст. 2009; 102: 65–8. [PubMed] [Google Scholar]
40. Maley AM, Arbiser Gentian violet: лекарство 19-го века вновь появляется в 21-м веке. J Exp Дерматол. 2013;22:775–80. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Okano M, Noguchi S, Tabata K, Matsumoto Y. Гецианвиолет для местного применения при кожных инфекциях и назальном носительстве MRSA. Int J Дерматол. 2000;39: 942–4. [PubMed] [Google Scholar]
42. Stoff B, MacKelfresh J, Fried L, Cohen C, Arbiser JL. Нестероидная альтернатива импетигинизированной экземе в отделении неотложной помощи. J Am Acad Дерматол. 2010;63:537-9. [PubMed] [Google Scholar]
43. Берриос Р.Л., Арбисер Дж.Л. Эффективность генцианвиолета и аналогичных продуктов, обычно используемых для лечения пиодермий. Дерматол клин. 2011;29:69–73. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
44. Зубко Е.И., Зубко М.К. Совместное ингибирующее действие перекиси водорода и йода на виды бактерий и дрожжей. Примечания BMC Res. 2013;6:272. [Бесплатная статья PMC] [PubMed] [Google Scholar]
45. Milani M, Bigardi A, Zavattarelli M. Эффективность и безопасность крема со стабилизированной перекисью водорода (Crystacide) при вульгарных угрях легкой и средней степени тяжести: рандомизированное контролируемое исследование по сравнению с гелем бензоилпероксида. Curr Med Res Opin. 2003; 192:135–138. [PubMed] [Google Scholar]
46. Capriotti K, Capriotti JA. Препараты йодофора для местного применения: химия, микробиология и клиническое применение. Dermatol Online J. 2012; 18:1. [PubMed] [Google Scholar]
47. Zamora JL. Химическая, микробиологическая характеристика и токсичность растворов повидон-йода. Am J Surg. 1986;151:400–6. [PubMed] [Google Scholar]
48. Mitani O, Nishikawa A, Kurokawa I, Gabazza EC, Ikeda M, Mizutani H. Улучшение заживления ран путем местного применения мази, содержащей низкую концентрацию повидон-йода. J Уход за ранами. 2016;25:521–9. [PubMed] [Google Scholar]
Улучшение заживления ран путем местного применения мази, содержащей низкую концентрацию повидон-йода. J Уход за ранами. 2016;25:521–9. [PubMed] [Google Scholar]
49. McMurry LM, Oethinger M, Levy SB. Триклозан влияет на синтез липидов. Природа. 1998; 394: 531–2. [PubMed] [Google Scholar]
50. Schweizer HP. Триклозан: широко используемый биоцид и его связь с антибиотиками. FEMS Microbiol Lett. 2001; 202:1–7. [PubMed] [Академия Google]
51. Макнамара П.Дж., Леви С.Б. Триклозан: поучительная история. Противомикробные агенты Chemother. 2016;60:7015–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
52. Soni S, Soni UN. Антибактериальная и противогрибковая активность некоторых эфирных масел in vitro. Int J Pharm Pharm Sci. 2014; 6: 586–91. [Google Scholar]
53. Reuter Reuter J, Merfort I, Schempp CM. Ботанические средства в дерматологии: обзор, основанный на фактических данных. Am J Clin Дерматол. 2010; 11: 247–7. [PubMed] [Академия Google]
54. Набави С.М., Марчезе А., Изади М., Куртид В., Даглиа М., Набави С.Ф. Растения рода Thymus как антибактериальные средства: от фермы до аптеки. Пищевая хим. 2015; 173:339–47. [PubMed] [Google Scholar]
Набави С.М., Марчезе А., Изади М., Куртид В., Даглиа М., Набави С.Ф. Растения рода Thymus как антибактериальные средства: от фермы до аптеки. Пищевая хим. 2015; 173:339–47. [PubMed] [Google Scholar]
55. Гупта С., Бхат Г. Антибактериальное действие масла нима на устойчивый к метициллину золотистый стафилококк. J Med Plant Stud. 2016;41:1–3. [Google Scholar]
56. Сайкалы С.К., Хачемун А. Мед и заживление ран: обновление. Am J Clin Дерматол. 2017;18:237–51. [PubMed] [Академия Google]
57. Азиз З., Хасан БАР. Эффекты меда по сравнению с сульфадиазином серебра для лечения ожогов: систематический обзор рандомизированных контролируемых испытаний. Бернс. 2017;43:50–7. [PubMed] [Google Scholar]
58. Menezes de Pádua CA, Schnuch A, Lessmann H, Geier J, Pfahlberg A, Uter W. Контактная аллергия на сульфат неомицина: результаты многофакторного анализа. Фармакоэпидемиол Препарат Саф. 2005; 14: 725–33. [PubMed] [Google Scholar]
59. Morris SD, Rycroft RJG, White IR, Wakelin SH, McFadden JP. Сравнительная частота реакций патч-тестов на местные антибиотики. Бр Дж Дерматол. 2002; 146:1047–51. [PubMed] [Академия Google]
Сравнительная частота реакций патч-тестов на местные антибиотики. Бр Дж Дерматол. 2002; 146:1047–51. [PubMed] [Академия Google]
60. Грин К.М., Холден Ч.Р., Гаукродгер Д.Дж. Контактная аллергия на местные лекарства становится более распространенной с возрастом: исследование, стратифицированное по возрасту. Контактный дерматит. 2007; 56: 229–31. [PubMed] [Google Scholar]
61. Gehrig K, Warshaw E. Аллергический контактный дерматит на местные антибиотики: эпидемиология, ответственные аллергены и лечение. J Am Acad Дерматол. 2008; 58:1–21. [PubMed] [Google Scholar]
62. Beutner KR, Lemke S, Calvarese B. Взгляд на безопасность 1% геля метронидазола: кумулятивное раздражение, контактная сенсибилизация, фототоксичность и потенциал фотоаллергии. Кутис. 2006; 77: 12–7. [PubMed] [Академия Google]
63. Симпсон Э.Л., Лоу Св., Сторрс Ф.Дж. Распространенность аллергии на растительные экстракты у пациентов с контактным дерматитом. Дерматит. 2004; 15:67–72. [PubMed] [Google Scholar]
64. Biedenbach DJ, Bouchillon SK, Johnson SA, Hoban DJ, Hackel M. Восприимчивость staphylococcus aureus к местным агентам в Соединенных Штатах: дозорное исследование. Клин Тер. 2014; 36: 953–60. [PubMed] [Google Scholar]
Biedenbach DJ, Bouchillon SK, Johnson SA, Hoban DJ, Hackel M. Восприимчивость staphylococcus aureus к местным агентам в Соединенных Штатах: дозорное исследование. Клин Тер. 2014; 36: 953–60. [PubMed] [Google Scholar]
65. Williamson DA, Carter GP, Howden BP. Текущие и появляющиеся актуальные антибактериальные и антисептические средства: агенты, действие и модели резистентности. Clin Microbiol Rev. 2017;30:827–60. [Бесплатная статья PMC] [PubMed] [Google Scholar]
66. McNeil JC, Hulten KG, Kaplan SL, Mason O. Снижение чувствительности к ретапамулину, мупироцину и хлоргексидину среди изолятов Staphylococcus aureus , вызывающих инфекции кожи и мягких тканей у здоровых детей. Противомикробные агенты Chemother. 2014;58:2878–83. [Бесплатная статья PMC] [PubMed] [Google Scholar]
67. Ruiz G, Turner T, Nelson E, Sparks L, Langland J. Бактериальное развитие устойчивости к растительным противомикробным препаратам. J Эвол Здоровье. 2017; 2:1–5. [Академия Google]
68. Нельсон РРС. Селекция устойчивости к эфирному маслу Melaleuca alternifolia у Staphylococcus aureus . J Антимикробная химиотерапия. 2000; 45: 549–50. [PubMed] [Google Scholar]
Нельсон РРС. Селекция устойчивости к эфирному маслу Melaleuca alternifolia у Staphylococcus aureus . J Антимикробная химиотерапия. 2000; 45: 549–50. [PubMed] [Google Scholar]
69. Бангерт С., Леви М., Хеберт А.А. Тенденции лечения бактериальной резистентности и импетиго: обзор. Педиатр Дерматол. 2012; 29: 243–8. [PubMed] [Google Scholar]
Местные антибиотики при кожных инфекциях: когда они уместны?
Этому изделию 5 лет и 11 месяцев; некоторый контент может быть устаревшим.
Устойчивость к антибиотикам и контроль ДерматологияИнфекции
В сообществе многие пациенты имеют инфекции кожи и мягких тканей, которые являются относительно незначительными, т.е. царапины и царапины или легкий фолликулит. Эти типы инфекций обычно не требуют лечения антибиотиками, поскольку они обычно улучшаются при соблюдении правил гигиены кожи, т. е. чистка и покрытие поражения. Назначение местного антисептика (а не местного антибиотика) является прагматичным следующим шагом, если гигиенические вмешательства недостаточны.
е. чистка и покрытие поражения. Назначение местного антисептика (а не местного антибиотика) является прагматичным следующим шагом, если гигиенические вмешательства недостаточны.
Пожалуйста, войдите, чтобы сохранить эту статью.
Что нужно знать врачам, назначающим лекарства:
- При оказании первичной медико-санитарной помощи многие кожные инфекции относительно незначительны и не требуют лечения антибиотиками. Управление
следует сосредоточиться на надлежащих мерах гигиены кожи и испытании местного антисептика - Не назначайте местные антибиотики пациентам с инфицированной экземой, для лечения ран, других кожных инфекций,
или первая линия для импетиго. Если требуется лечение антибиотиками, назначьте пероральные препараты - Местные антибиотики могут быть подходящими в качестве варианта второй линии для пациентов с областями локализованного импетиго, если
лечение с помощью мер гигиены и местных антисептиков не разрешило поражения или для Staphylococcus aureus носовой
деколонизация - Если назначен антибиотик для местного применения, пациенты должны быть проинструктированы о необходимости его применения не более семи дней.

Практика сохранения незавершенной трубы в качестве меры «первой помощи» для членов семьи не должна поощряться
Для получения дополнительной информации об изменении роли местных антибиотиков в Новой Зеландии см.: «Местные антибиотики
при кожных инфекциях – нужно ли их вообще назначать?»
Лишь немногие клинические ситуации требуют местного применения антибиотиков потертости и царапины
или легкий фолликулит. Эти типы инфекций обычно не требуют лечения антибиотиками, так как они, как правило, улучшаются.
с хорошими мерами гигиены кожи, например. чистка и покрытие поражения.
1 Рецепт местного антисептика
(а не местный антибиотик) является прагматичным следующим шагом, если гигиенических вмешательств недостаточно, хотя рекомендации
использование антисептиков различается, и существует относительное отсутствие доказательств их эффективности. 2–4
Если у пациента есть инфекция, требующая лечения антибиотиками, т.е. у них обширная инфекция, системные симптомы
или сопутствующие заболевания, которые подвергают их более высокому риску заражения или плохого заживления, в большинстве случаев назначают пероральные, а не местные
антибиотик.
Из-за растущей резистентности эксперты по инфекционным заболеваниям рекомендуют применять местные антибиотики в очень ограниченном количестве.
роль в клинической практике. 2, 5 В настоящее время существуют две клинические ситуации, в которых их использование все еще может быть целесообразным.
являются:
- В качестве варианта второй линии для пациентов с областями локализованного импетиго (например, менее трех поражений), если лечение первой линии
лечение с помощью гигиенических мер и местных антисептиков не разрешило поражения в течение надлежащего периода времени,
например пять-семь дней. Если назначен местный антибиотик, следует использовать фузидиевую кислоту; мупироцин предназначен для
лечения инфекции MRSA. Во многих случаях импетиго более целесообразно лечение пероральными антибиотиками - Некоторым пациентам с рецидивирующими кожными инфекциями, вызванными Staphylococcus aureus , может потребоваться деколонизация носа либо
фузидиевая кислота или мупироцин, если известна чувствительность. Если изолят устойчив к обоим местным антибиотикам
Если изолят устойчив к обоим местным антибиотикам
или имеется активная инфекция, могут потребоваться пероральные антибиотики (см. ниже)
Информацию о доступных лекарствах см. в разделе «Антибиотики и антисептики для местного применения, доступные в Новой Зеландии»
Если прописаны местные антибиотики, проинструктируйте пациента использовать лекарство только до семи дней и выбросить
трубку по истечении этого времени. Практика сохранения незаконченной трубки в качестве первой помощи домочадцам.
следует сильно препятствовать. 5
Антибиотики и антисептики местного действия, доступные в Новой Зеландии
Два антибиотика местного действия и два антисептика местного действия для применения на коже в настоящее время субсидируются в Новой Зеландии. *
Антибиотики для местного применения: 6
- Фузидиевая кислота (фузидат натрия) крем или мазь 2% – тюбик 15 г, полностью субсидируется
- Мупироцин мазь 2% – туба 15 г, частично субсидируется
Антисептики для местного применения: 6
- Крем с перекисью водорода 1% – тюбик 15 г, полностью субсидированный (также доступен без рецепта в тюбике 10 г или 25 г)
- Повидон-йодная мазь 10% – тюбик 25 г, полностью субсидируемая (также доступна без рецепта в различных тюбиках
размеры)
* Доступны другие антибиотики для местного применения, напр. от акне и инфекций глаз и носа, включая фузидиевую кислоту
от акне и инфекций глаз и носа, включая фузидиевую кислоту
в виде глазного геля (Фуциталмик). Составные препараты, т.е. фузидовая кислота + бетаметазона валерат (Фуцикорт, частично субсидируется)
и гидрокортизон + натамицин + неомицин (пимафукорт, полностью субсидируемый). Применение этих лекарств
не рассматривается в этом ресурсе, однако аналогичные ограничения при назначении должны также применяться к этим лекарствам.
Краткую информацию о национальных и индивидуальных данных о назначении этих лекарственных средств для местного применения см. в: «Назначение
лекарственных средств местного действия при кожных инфекциях»
Ограничение использования фузидиевой кислоты при лечении импетиго
Импетиго считается самокупирующимся состоянием, хотя лечение часто начинают для ускорения выздоровления и уменьшения
распространение инфекции. 7 Однако не хватает качественных научно обоснованных исследований оптимального ведения
импетиго. 2 Согласно недавнему мнению экспертов, лечение первой линии у большинства детей с
умеренное импетиго – хорошая гигиена кожи и наружные антисептические препараты.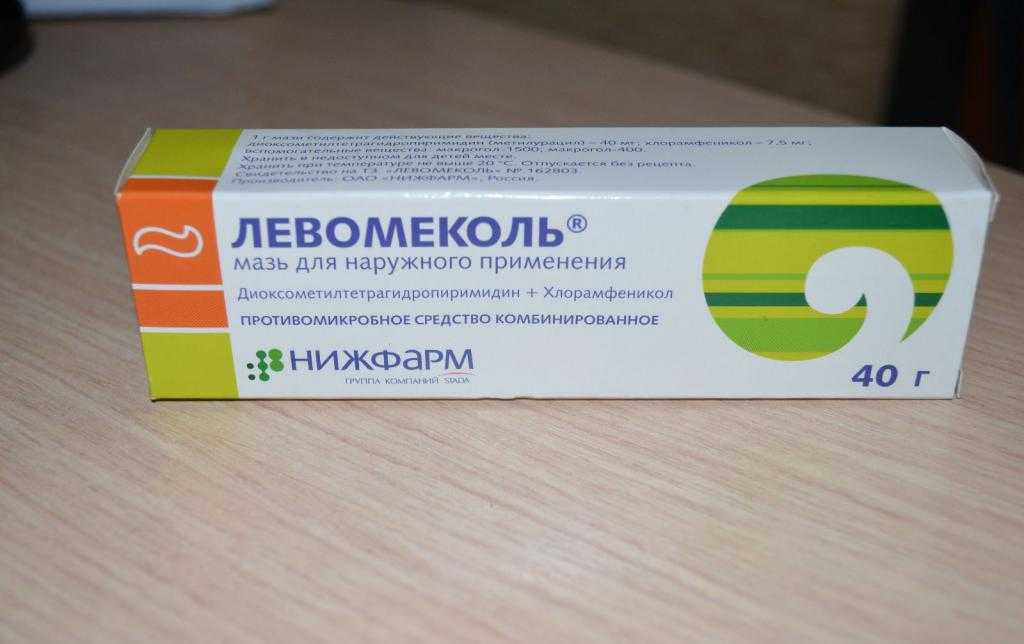
Для получения дополнительной информации о современных взглядах на роль местных антибиотиков см.:
www.goodfellowunit.org/podcast/topical-antibiotics-emma-best
Меры гигиены кожи у детей с импетиго должны начинаться с сообщения «очистить, обрезать (ногти) и покрыть», которое
также относится к пациентам с другими кожными инфекциями или травмами. 2 Посоветуйте родителям или опекунам использовать
чистой тряпкой, смоченной в теплой воде, аккуратно удалить корочки с очагов поражения. Специалисты по инфекционным заболеваниям
затем порекомендуйте применение местного антисептика, такого как перекись водорода или повидон-йод.
Эти антисептические препараты также могут помочь в смягчении участков с корками. Родители и опекуны
следует рекомендовать держать пораженные участки покрытыми повязками, чтобы уменьшить распространение инфекции
другим. Ребенка следует исключить из школы или дошкольного учреждения до тех пор, пока высыпания не подсохнут, или в течение 24 часов после
было начато пероральное лечение антибиотиками. 8 Если
8 Если
необходимо обследовать и лечить других членов домохозяйства, которые могут быть инфицированы.
Пероральные антибиотики рекомендуются, если:
- Поражения обширны или широко распространены
инфекция - Присутствуют системные симптомы
- Хорошая гигиена и местная антисептическая обработка не дали результатов
Пероральным антибиотиком первого выбора должен быть флуклоксациллин. Соответствующая доза для ребенка:
- Флуклоксациллин: 12,5 мг/кг/доза, четыре раза в день, в течение пяти дней (максимум 500 мг/доза)
Альтернативные пероральные антибиотики при аллергии или непереносимости флуклоксациллина включают эритромицин, ко-тримоксазол
(первый выбор при наличии MRSA) и цефалексин.
Фузидиевая кислота для местного применения должна рассматриваться только как вариант второй линии для областей с очень локализованным импетиго (например,
менее трех поражений), если первоначальные меры оказались безуспешными.
Деколонизация пациентов с рецидивирующими кожными инфекциями
Пациентам с рецидивирующими кожными инфекциями и членам их семей может потребоваться деколонизация для уменьшения S.
карета aureus .
Первоначальное внимание должно быть уделено хорошей личной гигиене и деколонизации окружающей среды. 9 Если этот подход
не увенчались успехом, и у пациента продолжают возникать рецидивирующие кожные инфекции, могут потребоваться антибиотики.
Рекомендовать усиление мер личной гигиены
Пациентам следует рекомендовать усилить личную гигиену и не пользоваться общими предметами, такими как бритвы, полотенца
или белье. Регулярное использование антибактериального мыла или моющих средств и еженедельные ванны с разбавленным отбеливателем часто
отстаивается, хотя доказательная база для этого изменчива. 8–11 Одним из подходов является назначение триклозана
1% в виде жидкого мыла для снижения бактериальной нагрузки на кожу. Его можно использовать ежедневно от пяти до
семь дней затем сократили до одного или двух раз в неделю. Триклозан 1% полностью субсидируется в
Триклозан 1% полностью субсидируется в
Флакон 500 мл при условии рецидива Инфекция S. aureus , и рецепт подтверждается соответствующим образом.
Рекомендуется деколонизация окружающей среды
Экологические меры должны включать очистку поверхностей, к которым регулярно прикасаются, и частую стирку одежды, полотенец
и белье. 9 Использование тепла, т.е. горячая вода, горячий цикл сушки или глажка, при стирке полотенец и белья
часто рекомендуется. Есть некоторые доказательства в поддержку этой практики и / или использования отбеливателя с активированным кислородом. 13
Антибиотики показаны при рецидивирующих кожных инфекциях, несмотря на другие меры
Если у пациента сохраняются рецидивирующие кожные инфекции, несмотря на оптимальные меры по уходу и гигиене, личная деколонизация
с антибиотиками может потребоваться, а также рассматривается для членов семьи. 9 Мазок из носа для определения
у пациента S. aureus следует запросить колонизацию носа, если это еще не было сделано. Учитывать
aureus следует запросить колонизацию носа, если это еще не было сделано. Учитывать
обсуждение соответствующего режима деколонизации с экспертом по инфекционным заболеваниям, поскольку рекомендации могут отличаться в зависимости от
к локальным моделям сопротивления. Отсутствует консенсус в отношении наиболее эффективного метода деколонизации и увеличения
устойчивость к антибиотикам продолжает стимулировать исследования альтернативных вариантов как в Новой Зеландии, так и во всем мире.
Например, антисептик повидон-йод, используемый интраназально, был предложен в качестве альтернативы местному антибиотику.
но последовательные доказательства его эффективности отсутствуют. 12, 14
Местное лечение антибиотиками
мупироцин или фузидиевая кислота в зависимости от результатов чувствительности) следует наносить на носовые ходы два раза в день в течение пяти
до семи дней. Их не следует назначать, если у пациента все еще есть активная кожная инфекция, поскольку кожная инфекция может
источник, из которого восстанавливается носовое носительство. Надлежащие меры личной гигиены и меры по деколонизации окружающей среды должны быть постоянными.
Надлежащие меры личной гигиены и меры по деколонизации окружающей среды должны быть постоянными.
Пероральное лечение антибиотиками – хотя международные руководства не рекомендуют рутинное использование
пероральные антибиотики для деколонизации, эта стратегия может иметь значение, когда меры первой линии оказались безуспешными
или когда есть активная инфекция. 15 Назначение комбинации пероральных антибиотиков (обычно двух)
признаны эффективными для деколонизации, однако, возможно, их придется использовать одновременно с местными антибиотиками для
добиться искоренения S. aureus из носа. 12, 15 Выбор пероральных антибиотиков обычно
производиться после консультации с врачом-инфекционистом или клиническим микробиологом и, кроме того,
ориентируйтесь на результаты чувствительности мазков из носа. Типичный пероральный режим для взрослых с рецидивирующими кожными инфекциями
будет включать как рифампицин* (например, 300 мг два раза в день), так и флуклоксациллин (например, 500 мг три или четыре раза в день). ** 12,
** 12,
15 Оба пероральных антибиотика принимаются в течение одной недели, а затем повторяются в течение одной недели каждый месяц в течение трех-шести месяцев.
* Для рецепта на рифампицин требуется разрешение специалиста. Это может быть
получить от инфекциониста или клинического микробиолога
в общественной лаборатории и соответствующим образом подтвержден рецепт
** Альтернативные флуклоксациллину антибиотики включают ко-тримоксазол или доксициклин (используется в комбинации с рифампицином)
Многим пациентам с легкими бактериальными кожными инфекциями антибиотики не требуются
Фолликулит часто проходит самостоятельно
Фолликулит — это собирательный термин для группы кожных заболеваний, которые могут быть вызваны бактериальной инфекцией,
также вызваны грибками и вирусами. Стерильный фолликулит может быть результатом окклюзии, т.е. от применения смягчающих средств
(особенно мази на основе парафина) или лейкопластырные повязки. 16 Кроме того, факторы окружающей среды, т.е.
16 Кроме того, факторы окружающей среды, т.е.
жаркая, влажная погода, бритье и другие формы удаления волос, лекарства, такие как местные или пероральные кортикостероиды и иммунодепрессанты
все они могут способствовать фолликулиту. 16, 17
Поверхностный фолликулит — это легкое, самоизлечивающееся состояние, и пациентам обычно не требуются местные или пероральные антибиотики.
уход. Лечение должно быть сосредоточено на эффективной гигиене кожи, избегании или лечении любой основной причины и местных антисептиках. 17 Если
кожные поражения распространяются, сохраняются или рецидивируют, может потребоваться пероральный прием антибиотиков, таких как флуклоксациллин.
Фурункулы (фурункулы) и карбункулы лечат разрезом и дренированием
Более крупные поражения, такие как фурункулы и карбункулы, которые распространяются в подкожную клетчатку и флюктуируют, должны быть
удалось только с разрезом и дренированием. Пациенты обычно не нуждаются в лечении антибиотиками, если нет сопутствующего
целлюлит или пациент становится системно нездоровым. 18 Пероральный антибиотик, напр. флуклоксациллин, будет
18 Пероральный антибиотик, напр. флуклоксациллин, будет
уместно в этих ситуациях.
Прагматичный подход к лечению кожных инфекций
Хотя ведение кожных инфекций в первичной медико-санитарной помощи не может основываться на убедительной доказательной базе, консенсус
экспертов по инфекционным заболеваниям заключается в том, что, учитывая рост показателей резистентности к антибактериальным препаратам в Новой Зеландии, местные антисептики
а обучение передовым методам гигиены кожи представляет собой прагматичный подход к лечению пациентов с кожными инфекциями.
Было ясно показано, что неправильное использование местных антибиотиков связано с быстрым ростом резистентности. Клиницисты
нужно помнить об этом и соответствующим образом изменить свое управление.
Благодарность
Благодарим доцента Марка Томаса , специалиста по инфекционным заболеваниям Оклендского университета и Оклендской городской больницы за экспертную оценку этой статьи.
Ссылки
- Tsai J-YC, Anderson P, Broome L, et al. Управление противомикробными препаратами с использованием аптечных данных для школы под руководством медсестры
клиники в уездном Департаменте здравоохранения округа Манукау для лечения стрептококкового фарингита группы А и кожных инфекций. НЗМЖ 2016;129: 29–38. - Фогель А., Леннон Д., Бест Э. и др. Куда отсюда? Лечение импетиго у детей как резистентность к фузидиазу
появляется кислота. НЗМЖ 2016; 129:77–83. - Кук Дж. Когда можно избежать антибиотиков при воспалении кожи и бактериальной колонизации: обзор местного лечения. Curr Opin Infect Dis 2014; 27:125–129.
- Лейтч С., Лейтч А., Тидман М. Количественная оценка дерматологических антисептиков. Clin Exp Дерматол 2015;40:912–5.
- Уильямсон Д., Ричи С., Бест Э. и др. Ошибка в мази: местное применение противомикробных препаратов и резистентность в Нью-Йорке
Зеландия. НЗМЖ 2015; 128:103–9. - Формуляр Новой Зеландии (NZF).
 НЗФ v56. 2017. Доступно на: www.nzf.org.nz (по состоянию на февраль 2017 г.).
НЗФ v56. 2017. Доступно на: www.nzf.org.nz (по состоянию на февраль 2017 г.). - Yeoh D, Bowen A, Carapetis J. Импетиго и чесотка – бремя болезни и современные стратегии лечения. J Инфекция 2016;72:S61-7.
- Импетиго (школьные язвы). Министерство здравоохранения. 2017. Доступно:
http://www.health.govt.nz/your-health/conditions-and-treatments/diseases-and-illnesses/impetigo-school-sores (по состоянию на февраль 2017 г.).
- Creech C, Al-Zubeidi D, Fritz S. Профилактика рецидивирующих стафилококковых кожных инфекций. Infect Dis Clin N Am 2015; 29: 429–64.
- Fritz S, Camins B, Eisenstein K, et al. Эффективность мероприятий по эрадикации носительства золотистого стафилококка в
пациенты с внебольничными инфекциями кожи и мягких тканей: рандомизированное исследование. Инфекционный контроль Hosp Epidemiol
2011; 32:872–80. - Каплан С., Форбс А., Хаммерман В. и др. Рандомизированное исследование «отбеливающих ванн» в сочетании с обычными гигиеническими мерами в сравнении с обычными
только гигиенические мероприятия для профилактики рецидивирующих инфекций. Clin Infect Dis 2014; 58: 679–82.
Clin Infect Dis 2014; 58: 679–82. - Septimus E, Schweizer M. Деколонизация в профилактике инфекций, связанных с оказанием медицинской помощи. Clin Microbiol Rev 2016; 29: 201–22.
- Бокмюль Д. Гигиена белья – как добиться большего, чем чистота. J Appl Microbiol 2017; epub перед печатью.
http://dx.doi.org/10.1111/jam.13402 - Андерсон М., Дэвид М., Шольц М. и др. Эффективность кожного и назального йодсодержащего препарата против резистентных к мупироцину
метициллин-устойчивый золотистый стафилококк и S. aureus в передних отделах ноздрей. Противомикробные агенты Chemother 2015; 59: 2765–73. - Лю С., Байер А., Косгроув С. и др. Клинические практические рекомендации Американского общества инфекционистов для
лечение инфекций, вызванных метициллинрезистентным золотистым стафилококком, у взрослых и детей. Clin Infect Dis;52:e18-55. - Окли А. Фолликулит. ДермНет, Новая Зеландия. Доступна с:
http://www.dermnetnz.org/topics/folliculitis/ (по состоянию на февраль 2017 г.


 Если изолят устойчив к обоим местным антибиотикам
Если изолят устойчив к обоим местным антибиотикам НЗФ v56. 2017. Доступно на: www.nzf.org.nz (по состоянию на февраль 2017 г.).
НЗФ v56. 2017. Доступно на: www.nzf.org.nz (по состоянию на февраль 2017 г.). Clin Infect Dis 2014; 58: 679–82.
Clin Infect Dis 2014; 58: 679–82.