Под носом красные пятна: Красные пятна возле носа, шелушение — Вопрос дерматологу
Фурункул носа: причины, диагностика и лечение
Консультация со специалистом:
Фурункул не является редким заболеванием, такой диагноз ставят более, чем в половине случаев гнойно-воспалительных заболеваний кожи. В 17% локализуется на лице или носу. В зависимости от того, насколько тяжело протекает заболевание, человек может утратить работоспособность на срок до 3 недель.
У фурункула есть и народное название — чирей. Патология чаще возникает у взрослых людей, в 70% случаев гнойное воспаление поражает мужчин. Для людей, склонных к фурункулезу, опасно межсезонье. Осенью и весной организм более уязвим, чем в обычное время.
Важно! Фурункул — это не безобидный прыщик. Это серьезный диагноз, требующий лечения в клинике. Если болезнь не лечить или делать это ненадлежащим образом, с большой степенью вероятности могут развиться тяжелейшие осложнения, вплоть до общего заражения крови и летального исхода.
Лечением фурункула носа занимается врач-отоларинголог.
Что такое фурункул носа
Гнойные воспаления на кожи бывают нескольких видов. Но именно при фурункулезе гнойное воспаление не ограничивается только волосяным фолликулом, в процесс вовлекаются ткани, которые окружают очаг воспаления.
Возбудитель болезни — золотистый либо эпидермальный стафилококк. При неблагоприятных внешних обстоятельствах или снижении иммунных сил организма, защитный барьер кожи ослабевает. Вредоносные микроорганизмы проникают через внешние повреждения внутренней поверхности ноздрей или наружного кожного покрова. Ведь когда у человека снижен иммунитет, ослабевают и защитные свойства кожи. То есть пот человека и выделяемое из пор кожное сало уже не обладают достаточными защитными свойствами.
В устье волосяного фолликула проникает инфекция и запускает болезненный и опасный воспалительный процесс. Место воспаления нагнаивается и наполняется смесью белых кровяных клеток, бактерий и клеток кожи. Далее инфекция опускается по корню волоса внутрь фолликулы. Воспаляются окружающие ткани, образуются гнойные массы. Гнойное содержимое накапливается под слоем кожи, которая окружает устье волоска.
Место воспаления нагнаивается и наполняется смесью белых кровяных клеток, бактерий и клеток кожи. Далее инфекция опускается по корню волоса внутрь фолликулы. Воспаляются окружающие ткани, образуются гнойные массы. Гнойное содержимое накапливается под слоем кожи, которая окружает устье волоска.
Важно! Венозная сеть на лице устроена так, что воспаление может распространяться буквально по всем тканям. При этом может возникнуть тромбоз кавернозного синуса — закупорка сосудов пазухи головного мозга.
Позвоните прямо сейчас
+7 (495) 215-56-90
Записаться
Почему появляется фурункул в носу
Главная причина — активность возбудителей заболевания, стафилококков и стрептококков. У большинства людей эти микроорганизмы постоянно живут на слизистых оболочках — в том числе, и носа, но здоровый организм держит их жизнедеятельность под контролем. Чтобы колония микроорганизмов начала расти и наносить вред организму необходимы предрасполагающие факторы:
Чтобы колония микроорганизмов начала расти и наносить вред организму необходимы предрасполагающие факторы:
- трещинки, ссадины и другие механические повреждения слизистой оболочки носовой полости. Это могут быть микротравмы кожи при повышенном потоотделении, зудящие расчесы при экземах и дерматитах. А также царапины, порезы и даже неаккуратно удаленные из ноздрей внутренние волоски;
- очаги хронической инфекции — кариес, хронические тонзиллит, гайморит, ангины;
- гнойничковые высыпания на носу и щеках;
- переохлаждение организма;
- недостаток витаминов, несбалансированные диеты, физические перегрузки;
- перенесенный стресс;
- тяжелые хронические заболевания — онкология, ВИЧ, сахарный диабет;
- нарушение правил личной гигиены — редкое мытье лица, жизнь в антисанитарных условиях, привычка касаться лица грязными руками, самостоятельное выдавливание гнойничков;
- тяжелые условия труда, вредное производство, частый контакт с загрязненным воздухом, агрессивными химическими веществами;
- гормональный сбой.

Как протекает болезнь
Фурункул носа может возникнуть на его крыльях или кончике, вестибулярной части носовой полости, передней часть перегородки.
Заболевание проходит через одинаковые стадии, независимо от того, где в какой части носа локализуется фурункул и какими патогенными микроорганизмами вызвано воспаление. Этапы развития патологии таковы:
- Начальная стадия. Внезапно отекает участок носа. Он краснеет, границы пятна не имеют четкой формы. Место, где вскоре появится фурункул, сильно болит, неприятные ощущения усиливаются при попытке его прощупать. Вскоре отечность распространяется на прилегающие ткани – щеку, губу, участок под носом.
- Стадия инфильтрации. На болезненном участке вырастает конусовидный бугорок – инфильтрат. Он постоянно причиняет боль: ноющую – в любом положении тела пациента и резкую — при надавливании на бугорок. Отечность увеличивается.
 Этап длится 1–3 дня.
Этап длится 1–3 дня. - Стадия формирования абсцесса. Наступает спустя 3–7 дней с момента появления первых болезненных признаков. На верхней точке инфильтрата сквозь утончившуюся кожу можно увидеть стержень – гнойник желтоватого цвета. В ближайшие 2–3 суток он сформируется в «головку» нарыва, фурункул размягчается. Процесс созревания сопровождается сильнейшим напряжением мягких тканей носа и постоянной болью. Все это время пациент испытывает нарастающую слабость, у него повышается температура, могут возникнуть ломота в суставах и головные боли.Это симптомы общей интоксикации.
Боль усиливается при движении челюстями: разговоре или приеме пищи. Ночью пациент не может полноценно отдохнуть, так как боль становится сильнее.
- Этап разрешения. Нарыв вскрывается: самостоятельно или после вмешательства хирурга. Некоторое количество гноя истекает наружу, выходит стержень, спрессованный из отмерших клеток, и погибший волос.
 Образовавшийся «кратер» организм самостоятельно очищает и заполняет молодой соединительной тканью. Первые 3–4 дня на месте фурункула заметен рубец, но через несколько недель он становится менее заметен.
Образовавшийся «кратер» организм самостоятельно очищает и заполняет молодой соединительной тканью. Первые 3–4 дня на месте фурункула заметен рубец, но через несколько недель он становится менее заметен.
Иногда фурункул «отболевает» и рассасывается сам, без вскрытия и извлечения содержимого.
На этом этапе пациенту становится лучше, общие симптомы ослабевают.
Лабораторный анализ крови, проведенный на стадии инфильтрации, укажет на воспалительный процесс. При инструментальном обследовании врач выявит:
- образование тромбов в зоне угловой вены — у края орбиты глаза в направлении кавернозных вен твердой мозговой оболочки;
- увеличение лимфатических узлов;
- отечность век, переполнение кровью кровеносных сосудов слизистой оболочки глаза, затрудненное движение глазных яблок;
- ухудшение зрения.
Внимание! Ни при каких условиях не вскрывайте фурункулы носа самостоятельно.
Кровоток в тканях головы проходит интенсивно и возбудитель воспаления в считанные минуты может попасть в главный круг кровообращения или ткани головы. А это уже чрезвычайная ситуация, которая приведет к развитию сепсиса и, возможно, смерти.
Какие могут быть осложнения
Фурункулы носа сопровождаются осложнениями в 20–25% случаев. Основные причины следующие:
- попытки самостоятельно выдавить фурункул;
- неадекватное лечение, в том числе — самостоятельное, народными средствами;
- случайное нанесение травмы, в том числе — во сне.
Содержимое фурункула содержит патогенные микроорганизмы, которые инфицируют соседние участки тканей. Наиболее опасно и неприятно, когда нескольких гнойников сливаются в одно обширное гнойное поражение кожи. Несколько фурункулов, одновременно возникших на теле пациента — это более тяжелое заболевание — фурункулез.
Среди осложнений заболевания:
- Глазные патологии.
 Это изменения венозного оттока и отек конъюнктивы, смещение глазного яблока вперед (выпученные глаза), воспаление глазницы, слепота.
Это изменения венозного оттока и отек конъюнктивы, смещение глазного яблока вперед (выпученные глаза), воспаление глазницы, слепота. - Флебит вен лица, острое хроническое воспаление сосудов, разрушающее венозные стенки. Симптомы флебита: боль и покраснения в месте, где располагается пораженный сосуд, отек верхнего и нижнего век и мягких тканей (мешка) под глазом. Зона воспаления уплотнена, у пациента повышается температура тела в среднем до 38,5 С, озноб и общая мышечная слабость.
- Септический тромбоз венозного синуса. При этом также повышается температура, появляется озноб и потливость, налицо бурный инфекционный синдром — тошнота и рвота, головокружения, потеря сознания. Генерализованный сепсис при фурункуле носа наблюдается реже.
- Местные осложнения – гаймориты, фронтиты и воспаления носовой перегородки.
- Воспаления мозговых оболочек – арахноидит, менингит, абсцесс головного мозга.
Как установить диагноз
В большинстве случаев диагноз можно поставить на основании внешнего осмотра и риноскопии, а также выслушав жалобы пациента. Даже на начальной стадии без труда различимы отечно-инфильтративные изменения тканей носа и лица. Пациент жалуется боль в области, где начинает развиваться фурункул, головную боль и недомогание.
Даже на начальной стадии без труда различимы отечно-инфильтративные изменения тканей носа и лица. Пациент жалуется боль в области, где начинает развиваться фурункул, головную боль и недомогание.
При осмотре врач постарается выявить возможные начальные признаки сепсиса. В числе первых анатомических зон риска — веки, глазницы, основание черепа, внутричерепные вены.
Для того, чтобы подтвердить диагноз, врач назначит лабораторные исследования:
- общий анализ крови с определением количества нейтрофилов и СОЭ;
- анализ крови и мочи на содержание углеводов. Таким образом будет исключена возможность заболевания сахарным диабетом;
- анализ мазка из носа на чувствительность к антибиотикам.
Может случиться, что невозможно точно установить причину возникновения заболевания или есть вероятность, что инфекция распространится в придаточные пазухи носа. Тогда пациенту полагается рентгенография лицевого скелета, либо КТ лицевого скелета и МРТ головного мозга.
При сложном анамнезе врач направит пациента на консультацию к врачам смежных специальностей.
Как лечить фурункул в носу
На стадии инфильтрации врач назначит консервативное лечение лекарственными препаратами. По определенной схеме будет необходимо принимать:
- антибиотики;
- антигистаминные препараты, они уменьшат отек и устранят возможные проявления аллергии;
- обезболивающие и жаропонижающие средства;
- мази с противовоспалительным и антимикробным действием;
- антикоагулянты — они призваны предупредить развитие внутричерепных осложнений;
- витаминные комплексы, которые способствуют укреплению иммунитета.
Кроме того, врач составит схему правильного питания и порекомендует физиотерапевтические процедуры. Например — сухое тепло, УВЧ-терапию.
Когда у фурункула сформируется плотный гнойный стержень, по решению лечащего врача возможно проведение хирургического вскрытия абсцесса и удаление гнойных масс. После чего в рану помещают дренаж и накладывают антисептическую повязку. Дренаж будет находиться в месте резекции некоторое время, пока не прекратится выделение гноя и полость фурункула не очистится. После чего дренаж удалят, но продолжат накладывать повязки с антисептическими мазями. Это поможет организму справиться с патологией как можно быстрее.
После чего в рану помещают дренаж и накладывают антисептическую повязку. Дренаж будет находиться в месте резекции некоторое время, пока не прекратится выделение гноя и полость фурункула не очистится. После чего дренаж удалят, но продолжат накладывать повязки с антисептическими мазями. Это поможет организму справиться с патологией как можно быстрее.
Если некротический стержень отходит тяжело, пациенту показаны протеолитические ферменты — специальные вещества, расщепляющие пептидные связи между аминокислотами в белках и пептидах.
Если врач назначает хирургическое вскрытие фурункула, волноваться не стоит. Место манипуляции обезболят местными анестетиками или введут кратковременный наркоз.
После вскрытия абсцесса пациент должен продолжать принимать антибиотики и другие лекарственные препараты по установленной схеме.
При рецидиве заболевания лечение направлено на то, чтобы укрепить иммунитет. Для применяется:
Для применяется:
- Аутогемотерапия – введение пациенту его собственной крови под кожу или в мышцу.
- Облучение крови лазером или ультрафиолетом.
- Введением специальных иммуномодулирующих вакцин – гамма-глобулина. стафилококкового анатоксина. Терапия может быть назначена после проведения иммунограммы (тестирование по результатам анализа венозной или артериальной крови).
- Системная антибиотикотерапия. Проводится по специальным показаниям, если заболевание протекает тяжело или фурункул располагается в особенно опасном месте. Например, в районе носогубного треугольника.
- Коррекция хронических и сопутствующих патологий.
Лечение фурункула при беременности
В организме будущей мамы происходит гормональная перестройка, иммунитет снижается. При погрешностях в соблюдении личной гигиены в носу может развиться фурункул.
Такой очаг воспаления угрожает здоровью и мамы, и малыша. Поэтому необходимо посетить врача и подобрать лекарства, которые разрешено применять при беременности. Это могут быть антибиотики, мази и антисептические средства.
Поэтому необходимо посетить врача и подобрать лекарства, которые разрешено применять при беременности. Это могут быть антибиотики, мази и антисептические средства.
Когда фурункул входит в стадию абсцесса, врач может предложить хирургическое вскрытие гнойника.
Во время беременности гораздо опаснее проводить лечение самостоятельно или пытаться выдавить фурункул. Особенности гормонального статуса в этот период могут привести к лавинообразному развитию осложнений.
Фурункул в носу у ребенка
Если воспаление возникло в носу у ребенка, обязательно обратитесь к врачу. Заболевание может указывать на скрытые патологии. Их нужно выявить как можно раньше, так как от этого зависит, насколько успешным будет лечение.
Важно! Никогда не используйте в отношении ребенка рецепты народной медицины и не покупайте медикаменты по совету друзей. Стремясь обезопасить ребенка от «химии» и антибиотиков, вы можете спровоцировать развитие сепсиса.
Фурункул у малыша развивается так же, как и у взрослого человека. Принципы лечения аналогичны. Если врач сочтет это необходимым, гнойник вскроют под кратковременным наркозом, погрузив малыша в непродолжительный сон.
Если пациент вовремя обратился в поликлинику и соблюдал рекомендации врача — прогноз излечения заболевания благоприятный. Возможно, вы больше никогда с этим заболеванием не столкнетесь.
Если случилось осложнение — внутричерепная патология, тяжелое, декомпенсированное заболевание – выздоровление зависит от состояния пациента и эффективности лечения.
Чтобы предупредить развитие фурункула, важно избегать травм носа и прилежащих к нему тканей, соблюдать правила личной гигиены, вовремя лечить любые гнойные заболевания. Важно следить за состоянием иммунитета и лечить эндокринные патологии.
Поделиться:
Позвоните прямо сейчас
+7 (495) 215-56-90
Записаться
Полипы носа.
 Полное описание: причины, симптомы, диагностика, лечение
Полное описание: причины, симптомы, диагностика, лечение
Полипы в носу – это достаточно частая патология, как среди взрослого населения, так и среди детей. Данное заболевание проявляется не сразу – симптомы начинают проявляться только спустя некоторое время, именно тогда, когда сами полипы в носу становятся внушительных размеров и начинают вызывать дискомфорт.
Каковы причины появления полипов в носу?
Во-первых, их могут вызвать частые инфекционные или простудные заболевания, которые сопровождаются насморком.
Во-вторых, хронические воспаления околоносовых пазух, это может быть гайморит или фронтит.
В-третьих, искривление носовой перегородки, узкие носовые ходы, а это, в свою очередь, приводит к нарушению дыхательного процесса и увеличению слизистой оболочки носа.
В-четвертых, генетическая предрасположенность.
В-пятых, аллергия или патологическая реакция иммунной системы.
Какие бывают виды полипов носа?
Полипы могут быть как злокачественными, так и доброкачественными.
Доброкачественные представлены в виде простых новообразований и могут находиться в организме годами и не приносить никакого вреда. Человек может даже не догадываться, что они у него есть, пока полипы в носу не начнут расти и вызывать дискомфорт и препятствовать нормальному дыхательному процессу.
Злокачественные же наросты могут выделять кровь, слизь, а также метастазироваться. Поэтому очень важно своевременно провести диагностику.
Несмотря на свою локализацию, полипы в носу могут:
- возникнуть в области воспаления – доброкачественные;
- появиться из клеток, которые «пережили» дегенеративные изменения – могут быть как доброкачественные, так и злокачественные;
- появиться в процессе разрастания здоровой ткани – доброкачественные.
В зависимости от локализации выделяют два типа полипов в носу:
- антрохоанальные – локализируются в слизистой гайморовой пазухи.
 В основном появляются у детей;
В основном появляются у детей; - этмоидальные – возникают из слизистой носа, которая выстилает решетчатый лабиринт. Они развиваются сразу на обеих сторонах носовой перегородки. Могут возникать как у детей, так и у взрослых.
Нужно отметить, что существует множество разных классификаций, но классическим вариантом является группировка полипов по локализации, доброкачественности и злокачественности. Но самостоятельно не стоит определять вид нароста, так как можно неправильно его идентифицировать и в дальнейшем нанести вред организму. Никогда не нужно заниматься самолечением. Поэтому следует вовремя обратиться к ЛОРу, а он уже и установит природу возникновения полипов и их вид.
Образуются полипы носа чаще всего в результате раздражения слизистой оболочки, которое происходит довольно длительное время.
Иногда причиной является и аллергия. Полиповидная масса имеет самую разнообразную форму.
Таким образом, мы видим, что причины данного заболевания могут быть разные, конкретную причину может назвать только квалифицированный врач. Поэтому не стоит искать корень вашего заболевания самостоятельно, лучше это доверить профессионалу.
Что такое полипы и какова их природа?
Полипы – это доброкачественные опухоли, что начинают расти в носовых пазухах и могут достигать полости рта, при этом закрывая дыхательные каналы. А это, в свою очередь, является причиной не только проблем с дыхательной системой, а также и общей усталости и вялости.
Такая болезнь проявляется в первую очередь заложенностью носа, которую можно легко перепутать с обычным насморком. Следовательно, чтобы такого не допустить, нужно быть осведомленным в причинах и симптомах возникновения полипов в носу, а также своевременно обратиться к врачу.
Образование наростов вызвано избыточным разрастанием слизистой носа, в результате длительного воспалительного процесса. Проблема состоит в том, что слизистая оболочка носа борется с происходящими в ней воспалениями, но со временем её функции и возможности истощаются. Следовательно, оболочка больше не может противостоять, а поэтому возникает процесс её увеличения за счет гипертрофического разрастания, а как следствие возникают наросты.
Проблема состоит в том, что слизистая оболочка носа борется с происходящими в ней воспалениями, но со временем её функции и возможности истощаются. Следовательно, оболочка больше не может противостоять, а поэтому возникает процесс её увеличения за счет гипертрофического разрастания, а как следствие возникают наросты.
Полипы в носу: симптомы
Полип носа – это нечувствительное, безболезненное образование круглой формы, которое вызывает такие симптомы:
— возникновение головной боли. Данный симптом появляется вследствие сдавливания ткани нервных окончаний. Следовательно, наблюдается недостаток кислорода, что, в свою очередь, вызывает кислородное голодание мозга;
— боль, связанная с воспалением придаточных носовых пазух;
— чувство заложенности носа, оно сопровождается затруднением или невозможностью носового дыхания. Это связано с тем, что слизистая разрастается и перекрывает канал носового хода. Таким образом, пациент не может правильно дышать носом, а это может вызвать не только дискомфорт, но и недостаток воздуха. А отсюда и выплывает общая усталость и изнеможенность;
Таким образом, пациент не может правильно дышать носом, а это может вызвать не только дискомфорт, но и недостаток воздуха. А отсюда и выплывает общая усталость и изнеможенность;
— слизистые или слизисто-гнойные выделения, а также насморк;
— чихание. При полипах в носу возникает чихание как реакция защиты от нароста. Это объясняется тем, что полип прикасается к ресничкам, а они классифицируют его как инородный предмет;
— проблемы с обонянием. Данный симптом может проявиться даже в полной потере восприятия запахов, так как нарушается работа рецепторов, которые отвечают за восприятие запахов;
— нарушение голоса. Так как нос принимает участие в образовании голоса, то при полипозе мы можем наблюдать гнусавость.
Часто мы не обращаем внимания на первичную симптоматику данного заболевания, иногда даже путаем с обычной простудой и насморком. Но тут нужно быть предельно внимательным, чтобы окончательно не запустить болезнь. Следовательно, при первых же симптомах заболевания нужно обратиться к ЛОРу, чем раньше будет поставлен диагноз, тем проще, быстрее и легче будет лечение.
Следовательно, при первых же симптомах заболевания нужно обратиться к ЛОРу, чем раньше будет поставлен диагноз, тем проще, быстрее и легче будет лечение.
Консультацию можно получить по телефону: +7(495) 961-27-67
Стадии развития заболевания
Говоря о развитии данного заболевания, то можно выделить три главных стадии развития наростов в носоглотке.
Первая стадия – полипы занимают небольшую часть носовой перегородки. Если это доброкачественные наросты, то человек их даже не почувствует, и они будут себе спокойно и дальше расти и развиваться.
Вторая стадия – развитие их и разрастание. На этой стадии могут возникнуть разного рода слизисто-гнойные выделения.
Третья стадия – полипы полностью перекрывают промежуток между перегородкой и стенками носа. Следовательно, на этой стадии происходит полное закупоривание носа.
Полипы носа: диагностика и лечение
Диагностика полипоза
Своевременная диагностика может помочь избежать дальнейшего развития болезни, а также хирургического вмешательства. После диагностики квалифицированный врач сможет легко установить степень развития болезни, а также причины. А далее, сделав из этого вывод, уже назначить нужное лечение.
После диагностики квалифицированный врач сможет легко установить степень развития болезни, а также причины. А далее, сделав из этого вывод, уже назначить нужное лечение.
Для того чтобы оценить степень поражения, запущенности болезни, пациент должен пройти компьютерную томографию. Тут нужно отметить, что наша клиника имеет самый современный томограф, который входит в 5-ку лучших в Москве.Следовательно, можно не сомневаться в правильности и адекватности полученных результатов, так как мы работаем только с лучшим оборудованием. Поэтому обратившись к нам, вы можете пройти качественное обследование у профессионалов своего дела.
С целью диагностики также проводится задняя риноскопия и пальпирование носоглотки. Данные виды обследования нужны в первую очень для уточнения запущенности болезни и правильного подбора метода лечения и профилактики.
Как избиваться от наростов?
Сейчас в современных клиниках и медицинских центрах могут предложить два способа лечения этого заболевания. Первый – это консервативный, то есть при помощи медикаментов. Второй – хирургический. Данное лечение направлено в первую очередь на восстановление здорового носового дыхания, а также предотвращение дальнейшего развития проблемы. А какой вариант лечения подходит вам, это уже должен сказать врач, так как на подбор вариантов лечения влияет множество факторов, начиная от причины и симптомов, заканчивая стадией развития болезни.
Первый – это консервативный, то есть при помощи медикаментов. Второй – хирургический. Данное лечение направлено в первую очередь на восстановление здорового носового дыхания, а также предотвращение дальнейшего развития проблемы. А какой вариант лечения подходит вам, это уже должен сказать врач, так как на подбор вариантов лечения влияет множество факторов, начиная от причины и симптомов, заканчивая стадией развития болезни.
— Консервативный способ лечения
Данный способ лечения предполагает медикаментозную терапию. В большинстве случаев такой подход имеет свои результаты, следовательно, полипы в носу уменьшаются, а потом и вовсе пропадают. Но для того, чтобы начать лечиться таким способом, нужно обратиться за консультацией к врачу-ЛОРу, который поможет установить первопричину их возникновения, а потом подобрать нужную терапию.
Консервативный способ подразумевает под собой также и проведение целого ряда процедур, которые направлены на очищение носовой полости. Это прогревания и инъекции.
Это прогревания и инъекции.
Кроме того, такой вариант лечения заключается также в устранении факторов, которые влияют на рост полипов, а также лечение от инфекционных заболеваний носовой части. А после проведения медикаментозной терапии обычно следует иммунокорригующая.
Чтобы медикаментозная терапия имела эффект, нужно избегать всякого рода инфекций, грибков, а также не контактировать с бытовыми, пыльцевыми аллергенами.
Очень важно, чтобы врач правильно установил природу полипов, это даст возможность исключить процесс их возобновления. А в дальнейшем данное заключение поможет избежать рецидивов, так как ни одно лечение не может дать стопроцентной гарантии, что полипы не возникнут снова.
— Хирургическое лечение
Порой случается так, что медикаментозное лечение не приносит никаких результатов, или же полипы выросли уже до предела, поэтому врач прибегает к хирургическому вмешательству. Показания к данному виду лечения такие:
Показания к данному виду лечения такие:
- гнойно-воспалительные процессы;
- опухлость носовых пазух.
Существует два вида хирургического вмешательства:
- удаление при помощи хирургических инструментов – полипэктомия. Операционное вмешательство состоит в иссечении нароста при помощи лазера или же хирургических инструментов. Вмешательство происходит непосредственно через нос;
- эндоскопическая процедура предполагает удаление полипа при помощи маленького носового телескопа. Сама же операция занимаем мало времени, кроме того, производится промывание носовых пазух.
Данный метод практически всегда эффективен, хотя и приносит немалый вред организму. После данного лечения следует особо тщательно следить за гигиеной носа, чтобы не допустить возврата болезни в ближайшее время. Следует строго придерживаться рекомендаций врача.
Но нужно сказать, что данные методы все равно не могут гарантировать того, что полипы не появятся вновь. Но отличным результатом будет, если рецидив случится не раньше чем через 6 или 7 лет после окончания лечения.
Но отличным результатом будет, если рецидив случится не раньше чем через 6 или 7 лет после окончания лечения.
В первые дни после операции, чтобы эффективность лечения была максимальной, рекомендуется тщательно придерживаться правил гигиены носовой полоти, убирать слизь, корочки.
Как избежать образования полипов в носу?
Достаточно придерживаться простых рекомендаций:
- несколько раз в год посещать ЛОРа;
- быстрое и оперативное лечениеинфекционных и простудных заболеваний;
- избегание стрессовых ситуаций;
- сбалансированное питание, насыщение организма всеми нужными витаминами и микроэлементами;
- ранняя диагностика и ликвидация процессов воспаления в носоглотке. Недопущение перехода заболевания в острую хроническую форму.
Нужно помнить, что основой для успешного и быстрого лечения можно назвать своевременное обращение к квалифицированным специалистам, которые не только назначат лечение, но установят причины возникновения заболевания.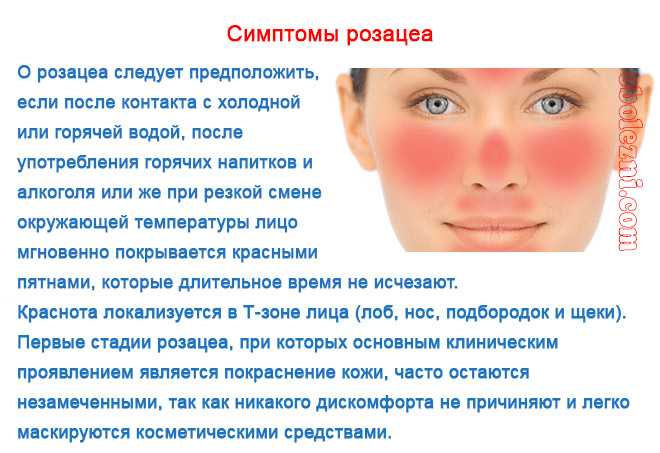
Консультацию можно получить по телефону: +7(495) 961-27-67
Как итог, можно сказать, что полипы в носу – это очень распространенное заболевание. Залогом для его успешного лечения является своевременная диагностика полипов. Поэтому не нужно откладывать поход к ЛОРу в долгий ящик, если у вас возникло инфекционное заболевание носоглотки, или же просто стало трудно дышать носом, а голос приобрел гнусавость. Так как все эти симптомы могут говорить о том, что полипы находятся уже на последней стадии своего развития, следовательно, и лечение их должно быть более агрессивным.
К сожалению, предупредить их появление практически невозможно. Процесс образования идет несколько лет. Лечат недуг с помощью лекарственных препаратов, а также хирургическим путем. Аллергические полипы имеют склонность к рецидивам.
Удаление полипов из носа операционным методом длится около часа.
Операция проводится под местной анестезией, а период восстановления составляет 1-3 недели. Иногда полипы удаляют при помощи лазера. Такая операция длится 15–20 мин и практически безболезненна.
Иногда полипы удаляют при помощи лазера. Такая операция длится 15–20 мин и практически безболезненна.
Однако данный метод подходит не всем больным. Во-первых, он возможен только при наличии одного полипа, а во-вторых, лазер не удаляет полипозную ткань из пазух.
Если у вас есть предрасположенность к подобному заболеванию, следите за состоянием своего иммунитета. При наличии аллергии регулярно посещайте аллерголога и придерживайтесь назначенного им курса лечения.
Если вы столкнулись с подобной проблемой, обратитесь в лечебно-диагностический центр «Клиника Здоровья». Мы располагаем новейшей технической базой, что значительно облегчает диагностирование заболевания, а опыт наших врачей и их ответственный подход гарантируют ваше быстрое выздоровление.
В центре «Клиника Здоровья» врач-отоларинголог удалит полипы и даст вам рекомендацию, как постараться не допустить их повторного роста.
Записаться на консультацию вы можете по телефону +7(495) 961-27-67
Красное пятно на носу: причины и лечение
Красное пятно на носу может быть вызвано многими причинами, такими как акне, розацеа и веснушки. Обычно они не вызывают беспокойства, но могут указывать на что-то более серьезное, например, рак кожи.
Обычно они не вызывают беспокойства, но могут указывать на что-то более серьезное, например, рак кожи.
Некоторые красные пятна также могут быть симптомом другого основного заболевания.
В этой статье рассматриваются возможные причины, некоторые варианты лечения и когда следует обратиться к врачу.
Некоторые возможные причины появления красного пятна на носу включают:
Акне
Кожа носа содержит большое скопление сальных или сальных желез. Это делает кожу более уязвимой для закупорки пор и скопления бактерий, вызывающих прыщи.
Прыщи, как правило, красные и раздраженные, иногда с белым центром гноя внутри. Человек также может испытывать легкую припухлость вокруг пор.
Люди должны стараться воздерживаться от выдавливания прыщей.
Веснушки или родинки
Веснушки немного отличаются от родинок.
Веснушки — это небольшие пятна на коже, которые появляются в результате избытка меланина или кожного пигмента.
Некоторые люди рождаются с веснушками, а у других они появляются из-за многократного пребывания на солнце. Они могут казаться красными или светло-коричневыми и увеличиваться, становясь более заметными при многократном воздействии солнца.
Они могут казаться красными или светло-коричневыми и увеличиваться, становясь более заметными при многократном воздействии солнца.
Родинки, с другой стороны, представляют собой небольшие поражения кожи, которые обычно коричневого цвета и имеют круглую или овальную форму.
Родинки также имеют кровеносные сосуды, а веснушки — это просто скопление избыточного пигмента. Родинки также могут превращаться в раковые клетки. И родинки, и веснушки могут иметь чешуйчатую или неровную текстуру.
Бывает трудно отличить веснушку от родинки. Дерматолог может осмотреть нос человека, если человек не уверен, является ли выпуклость на его носу веснушками или родинками.
Рак кожи
Рак кожи может развиваться на носу, вызывая появление красной шишки или чешуйчатого пятна. Существуют различные типы рака кожи, в том числе:
- Меланома : Один из самых смертоносных типов рака кожи, меланома обычно коричневого или черного цвета.
 Однако они также могут иметь красные тона, а также розовый, белый или синий. Обычно они начинаются как родинки и со временем меняют размер, форму или цвет.
Однако они также могут иметь красные тона, а также розовый, белый или синий. Обычно они начинаются как родинки и со временем меняют размер, форму или цвет. - Базальноклеточная карцинома: Базальноклеточная карцинома обычно растет на лице. Они могут вызывать красные пятна на коже или шишки, которые иногда вызывают зуд. Иногда они могут казаться болезненными, но плохо заживают и не исчезают со временем.
- Плоскоклеточная карцинома: Плоскоклеточная карцинома имеет тенденцию расти на участках, подверженных воздействию солнца, например на лице. Они часто приобретают вид бородавок и вызывают грубые, чешуйчатые пятна на коже. Иногда они могут покрываться коркой или кровоточить.
Если человек подозревает, что у него может быть раковая опухоль на коже, ему следует как можно скорее обратиться к дерматологу. Дерматолог может выполнить биопсию (образец кожи), чтобы определить, являются ли клетки раковыми.
Паукообразная ангиома
Паукообразная ангиома — тип поражения с паукообразным внешним видом. Поражение напоминает «тело» с центральной красной областью, от которой расходятся маленькие кровеносные сосуды, похожие на ноги паука.
Поражение напоминает «тело» с центральной красной областью, от которой расходятся маленькие кровеносные сосуды, похожие на ноги паука.
Паукообразные ангиомы обычно возникают на носу, а также на щеках. У некоторых людей они указывают на основное заболевание, в том числе:
- цирроз печени
- ревматоидный артрит
- гиперактивность щитовидной железы
Однако не у всех людей с ангиомой паука есть основное заболевание. Беременные женщины и те, кто сильно недоедает, также подвержены большему риску развития паукообразных ангиом.
Обычно безболезненны.
Системная красная волчанка
Системная красная волчанка или волчанка — это аутоиммунное заболевание, при котором организм человека атакует здоровые клетки. По данным Американского фонда волчанки, примерно у 66% людей с волчанкой развивается кожное заболевание.
Характерным симптомом заболевания является «сыпь в виде бабочки», которая распространяется от переносицы к обеим щекам и очень напоминает бабочку. Сыпь имеет тенденцию ухудшаться, когда человек находится на солнце.
Сыпь имеет тенденцию ухудшаться, когда человек находится на солнце.
Розацеа
Розацеа — кожное заболевание, при котором на носу и щеках появляются красные бугорки неправильной формы.
Существуют различные виды розацеа. Некоторые могут вызывать шишки, в то время как другие могут включать «прорывы», которые вызывают прыщи с диффузным покраснением.
Розацеа может заставить человека выглядеть так, как будто он постоянно краснеет. По данным Американской академии дерматологии, около 14 миллионов человек в США страдают розацеа.
Актинический кератоз
Актинический кератоз — это предраковое состояние кожи, которое может возникнуть в результате чрезмерного воздействия ультрафиолета. Состояние вызывает небольшие сухие или шелушащиеся участки кожи, которые могут быть красными, розовыми, коричневыми или белыми.
По данным Фонда рака кожи, около 5–10% поражений актиническим кератозом превращаются в рак кожи.
Лечение красного пятна на носу зависит от основной причины.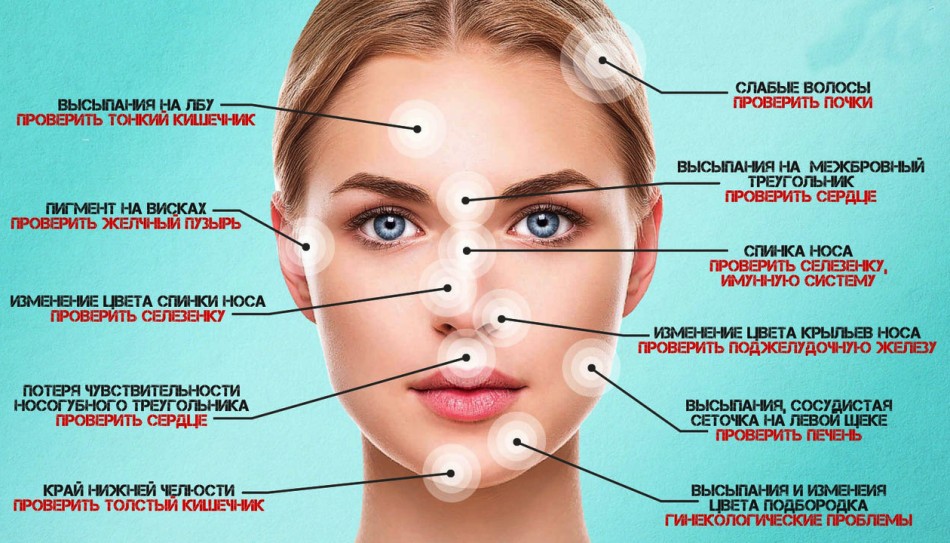 В разделах ниже перечислены некоторые варианты лечения по причинам.
В разделах ниже перечислены некоторые варианты лечения по причинам.
Акне
Средства, уменьшающие количество кожного сала и бактерий, вызывающих акне, могут помочь очистить прыщ и предотвратить его повторное появление. Примеры этих методов лечения включают перекись бензоила и салициловую кислоту.
Веснушки или родинки
Родинки и веснушки обычно не требуют лечения. Однако они могут указывать на то, что человеку может потребоваться ограничить пребывание на солнце.
Людям следует всегда наносить солнцезащитный крем перед выходом на улицу, чтобы избежать дальнейшего развития изменений клеток кожи.
Рак кожи или предраковые состояния
Если врач обнаруживает рак кожи или предраковое состояние, он, скорее всего, порекомендует хирургическое удаление.
В качестве альтернативы они могут прописать лекарства для местного применения, которые разрушат клетки и уменьшат их внешний вид.
Паукообразная ангиома
Иногда, если врач лечит основную причину паукообразной ангиомы, симптом может улучшиться. Врач также может использовать специальный импульсный лазер на красителе, чтобы разрушить мелкие кровеносные сосуды, которые придают паутинообразным ангиомам красный цвет.
Врач также может использовать специальный импульсный лазер на красителе, чтобы разрушить мелкие кровеносные сосуды, которые придают паутинообразным ангиомам красный цвет.
Розацеа
Дерматологи могут лечить розацеа с помощью лекарств, таких как антибиотики и местное лечение. Они также могут посоветовать человеку избегать распространенных триггеров розацеа, таких как употребление острой пищи и перегревание.
Человек должен обратиться к врачу, если у него появилось красное пятно на носу, которое не заживает или кажется заживающим, но затем возвращается. Поражения, которые кровоточат, или родинка, которая меняет размер и форму, также могут вызывать беспокойство.
Если человек беспокоится, он может поговорить со своим дерматологом. Дерматолог может осмотреть кожу человека и при необходимости выполнить биопсию, чтобы определить возможную причину.
Красные пятна на носу обычно не вызывают беспокойства. Например, они могут быть вызваны такими распространенными заболеваниями, как прыщи и веснушки на коже.
Однако, если человек замечает какие-либо изменения в родинке или поражении кожи, ему следует поговорить со своим дерматологом, чтобы выяснить, не может ли пятно быть чем-то более серьезным.
Красное пятно на носу: причины и методы лечения
Красное пятно на носу может быть вызвано многими причинами, такими как акне, розацеа и веснушки. Обычно они не вызывают беспокойства, но могут указывать на что-то более серьезное, например, рак кожи.
Некоторые красные пятна также могут быть симптомом другого основного заболевания.
В этой статье рассматриваются возможные причины, некоторые варианты лечения и когда следует обратиться к врачу.
Некоторые возможные причины появления красного пятна на носу включают:
Акне
Кожа носа содержит большое скопление сальных или сальных желез. Это делает кожу более уязвимой для закупорки пор и скопления бактерий, вызывающих прыщи.
Пятна от угревой сыпи имеют тенденцию быть красными и раздраженными, иногда с белым центром гноя внутри. Человек также может испытывать легкую припухлость вокруг пор.
Человек также может испытывать легкую припухлость вокруг пор.
Люди должны стараться воздерживаться от выдавливания прыщей.
Веснушки или родинки
Веснушки немного отличаются от родинок.
Веснушки — это небольшие пятна на коже, которые появляются в результате избытка меланина или кожного пигмента.
Некоторые люди рождаются с веснушками, а у других они появляются из-за многократного пребывания на солнце. Они могут казаться красными или светло-коричневыми и увеличиваться, становясь более заметными при многократном воздействии солнца.
Родинки, с другой стороны, представляют собой небольшие поражения кожи, которые обычно коричневого цвета и имеют круглую или овальную форму.
Родинки также имеют кровеносные сосуды, а веснушки — это просто скопление избыточного пигмента. Родинки также могут превращаться в раковые клетки. И родинки, и веснушки могут иметь чешуйчатую или неровную текстуру.
Бывает трудно отличить веснушку от родинки. Дерматолог может осмотреть нос человека, если человек не уверен, является ли выпуклость на его носу веснушками или родинками.
Дерматолог может осмотреть нос человека, если человек не уверен, является ли выпуклость на его носу веснушками или родинками.
Рак кожи
Рак кожи может развиваться на носу, вызывая появление красной шишки или чешуйчатого пятна. Существуют различные типы рака кожи, в том числе:
- Меланома : Один из самых смертоносных типов рака кожи, меланома обычно коричневого или черного цвета. Однако они также могут иметь красные тона, а также розовый, белый или синий. Обычно они начинаются как родинки и со временем меняют размер, форму или цвет.
- Базально-клеточная карцинома: Базальноклеточный рак обычно растет на лице. Они могут вызывать красные пятна на коже или шишки, которые иногда вызывают зуд. Иногда они могут казаться болезненными, но плохо заживают и не исчезают со временем.
- Плоскоклеточная карцинома: Плоскоклеточная карцинома имеет тенденцию расти на участках, подверженных воздействию солнца, например на лице.
 Они часто приобретают вид бородавок и вызывают грубые, чешуйчатые пятна на коже. Иногда они могут покрываться коркой или кровоточить.
Они часто приобретают вид бородавок и вызывают грубые, чешуйчатые пятна на коже. Иногда они могут покрываться коркой или кровоточить.
Если человек подозревает, что у него может быть раковая опухоль на коже, ему следует как можно скорее обратиться к дерматологу. Дерматолог может выполнить биопсию (образец кожи), чтобы определить, являются ли клетки раковыми.
Паукообразная ангиома
Паукообразная ангиома — тип поражения с паукообразным внешним видом. Поражение напоминает «тело» с центральной красной областью, от которой расходятся маленькие кровеносные сосуды, похожие на ноги паука.
Паукообразные ангиомы обычно возникают на носу, а также на щеках. У некоторых людей они указывают на основное заболевание, в том числе:
- цирроз печени
- ревматоидный артрит
- гиперактивность щитовидной железы
Однако не все люди с ангиомой паука имеют основное заболевание. Беременные женщины и те, кто сильно недоедает, также подвержены большему риску развития паукообразных ангиом.
Обычно безболезненны.
Системная красная волчанка
Системная красная волчанка или волчанка — это аутоиммунное заболевание, при котором организм человека атакует здоровые клетки. По данным Американского фонда волчанки, примерно у 66% людей с волчанкой развивается кожное заболевание.
Характерным признаком заболевания является «сыпь в виде бабочки», которая распространяется от переносицы к обеим щекам и очень напоминает бабочку. Сыпь имеет тенденцию ухудшаться, когда человек находится на солнце.
Розацеа
Розацеа — кожное заболевание, при котором на носу и щеках появляются красные бугорки неправильной формы.
Существуют различные виды розацеа. Некоторые могут вызывать шишки, в то время как другие могут включать «прорывы», которые вызывают прыщи с диффузным покраснением.
Розацеа может заставить человека выглядеть так, будто он постоянно краснеет. По данным Американской академии дерматологии, около 14 миллионов человек в США страдают розацеа.
Актинический кератоз
Актинический кератоз представляет собой предраковое состояние кожи, которое может возникнуть в результате чрезмерного воздействия ультрафиолета. Состояние вызывает небольшие сухие или шелушащиеся участки кожи, которые могут быть красными, розовыми, коричневыми или белыми.
По данным Фонда рака кожи, около 5–10% поражений актиническим кератозом превращаются в рак кожи.
Лечение красного пятна на носу зависит от основной причины. В разделах ниже перечислены некоторые варианты лечения по причинам.
Угревая сыпь
Средства, уменьшающие количество кожного жира и бактерий, вызывающих угревую сыпь, могут помочь избавиться от прыща и предотвратить его повторное появление. Примеры этих методов лечения включают перекись бензоила и салициловую кислоту.
Веснушки или родинки
Родинки и веснушки обычно не требуют лечения. Однако они могут указывать на то, что человеку может потребоваться ограничить пребывание на солнце.
Людям следует всегда наносить солнцезащитный крем перед выходом на улицу, чтобы избежать дальнейшего развития изменений клеток кожи.
Рак кожи или предраковые состояния
Если врач обнаруживает рак кожи или предраковое состояние, он, скорее всего, порекомендует хирургическое удаление.
В качестве альтернативы они могут прописать лекарства для местного применения, которые разрушат клетки и уменьшат их внешний вид.
Паукообразная ангиома
Иногда, если врач лечит основную причину паукообразной ангиомы, симптом может улучшиться. Врач также может использовать специальный импульсный лазер на красителе, чтобы разрушить мелкие кровеносные сосуды, которые придают паутинообразным ангиомам красный цвет.
Розацеа
Дерматологи могут лечить розацеа с помощью лекарств, таких как антибиотики и местное лечение. Они также могут посоветовать человеку избегать распространенных триггеров розацеа, таких как употребление острой пищи и перегревание.


 Этап длится 1–3 дня.
Этап длится 1–3 дня. Образовавшийся «кратер» организм самостоятельно очищает и заполняет молодой соединительной тканью. Первые 3–4 дня на месте фурункула заметен рубец, но через несколько недель он становится менее заметен.
Образовавшийся «кратер» организм самостоятельно очищает и заполняет молодой соединительной тканью. Первые 3–4 дня на месте фурункула заметен рубец, но через несколько недель он становится менее заметен. Это изменения венозного оттока и отек конъюнктивы, смещение глазного яблока вперед (выпученные глаза), воспаление глазницы, слепота.
Это изменения венозного оттока и отек конъюнктивы, смещение глазного яблока вперед (выпученные глаза), воспаление глазницы, слепота. В основном появляются у детей;
В основном появляются у детей; Однако они также могут иметь красные тона, а также розовый, белый или синий. Обычно они начинаются как родинки и со временем меняют размер, форму или цвет.
Однако они также могут иметь красные тона, а также розовый, белый или синий. Обычно они начинаются как родинки и со временем меняют размер, форму или цвет. Они часто приобретают вид бородавок и вызывают грубые, чешуйчатые пятна на коже. Иногда они могут покрываться коркой или кровоточить.
Они часто приобретают вид бородавок и вызывают грубые, чешуйчатые пятна на коже. Иногда они могут покрываться коркой или кровоточить.