Пластика нижнего века после удаления базалиомы: Пластика нижних век (нижняя блефаропластика)
Пластика нижних век (нижняя блефаропластика)
Пластика нижних век (нижняя блефаропластика) это операция, направленная на устранение возрастных изменений в области нижних век. Производится удаление избытков кожи, мышцы, частичное удаление и/или перераспределение жировой клетчатки в области нижнего века. При необходимости производится фиксация нижнего века с целью сохранения его опорной функции. Разрезы на нижних веках заживают быстро и практически бесследно за счет хорошего кровоснабжения, тонкой кожи и естественных складок кожи в которых послеоперационный рубец практически не виден.
Пластика нижних век (нижняя блефаропластика) это операция, направленная на устранение возрастных изменений в области нижних век. Производится удаление избытков кожи, мышцы, частичное удаление и/или перераспределение жировой клетчатки в области нижнего века. При необходимости производится фиксация нижнего века с целью сохранения его опорной функции. Разрезы на нижних веках заживают быстро и практически бесследно за счет хорошего кровоснабжения, тонкой кожи и естественных складок кожи в которых послеоперационный рубец практически не виден.
Пластика нижних век: планирование операции
Показанием к пластике нижних век являются:
- жировые грыжи, приводящие к формированию «мешков» под глазами;
- избытки кожи и круговой мышцы глаза, что приводит к морщинистости и провисанию нижнего века;
- слезные борозды, то есть типичные для стареющего века западения под внутренней частью нижнего века. Слезные борозды образуются в результате нависания тканей века в сочетании с опущением тканей, покрывающих край глазницы, и относящихся собственно к средней зоне лица.
При планировании операции на нижних веках необходимо оценить эластичность кожи и тургор тканей нижнего века и учитывать это при последующей операции. В отличие от верхних век, нижние – очень чувствительны к чрезмерному удалению избытков кожи. Это может приводить к округлению нижнего века и нарушению смыкания век. Во избежание таких неприятностей кожа на нижних веках удаляется очень экономно. Небольшие излишки кожи на нижнем веке можно скорректировать лазерной шлифовкой или химическим пилингом. Лазерное или химическое воздействие приведет к дополнительному сокращению кожи и разглаживанию мелких морщин. При таком подходе существенно снижается риск такого осложнения как выворот нижнего века с нарушением смыкания век из-за чрезмерного удаления кожи.
Во избежание таких неприятностей кожа на нижних веках удаляется очень экономно. Небольшие излишки кожи на нижнем веке можно скорректировать лазерной шлифовкой или химическим пилингом. Лазерное или химическое воздействие приведет к дополнительному сокращению кожи и разглаживанию мелких морщин. При таком подходе существенно снижается риск такого осложнения как выворот нижнего века с нарушением смыкания век из-за чрезмерного удаления кожи.
У молодых людей могут встречаться заметные мешки на нижних веках без возрастных изменений кожи век. Это связано с врожденной слабостью соеденительнотканных перегородок, фиксирующих жировую клетчатку глазницы в местах ее выхода под кожу век. При этом жировые грыжи нижних век образуются значительно раньше чем возрастные изменения на лице. В таких случаях жировые грыжи удаляются из внутреннего (трансконъюнктивального) доступа без разреза кожи.
Пластика нижних век производится в условиях общей анестезии (наркоз).
Пластика нижних век: подготовка к операции
Как и при других пластических операциях пациент проходит стандартное обследование не более чем за 2 недели до операции. За 2 недели до операции и неделю после операции желательно прекратить прием препаратов ацетилсалициловой кислоты и прочих препаратов, которые могут способствовать повышению кровоточивости. Непосредственно перед операцией хирург фотографирует пациента и наносит разметку на кожу нижних век.
Пластика нижних век: ход операции
Классический доступ: под наркозом, после введения под кожу раствора местного анестетика с сосудосуживающим препаратом производится разрез кожи по заранее нанесенной разметке. Из разреза отслаивается кожа и выделяется круговая мышца глаза, делается доступ через круговую мышцу к жировым грыжам. После этого производится удаление избытков жировой клетчатки нижнего века. При необходимости часть жира перераспределяется на костный край орбиты в область слезной борозды и фиксируется в этом положении рассасывающимися швами.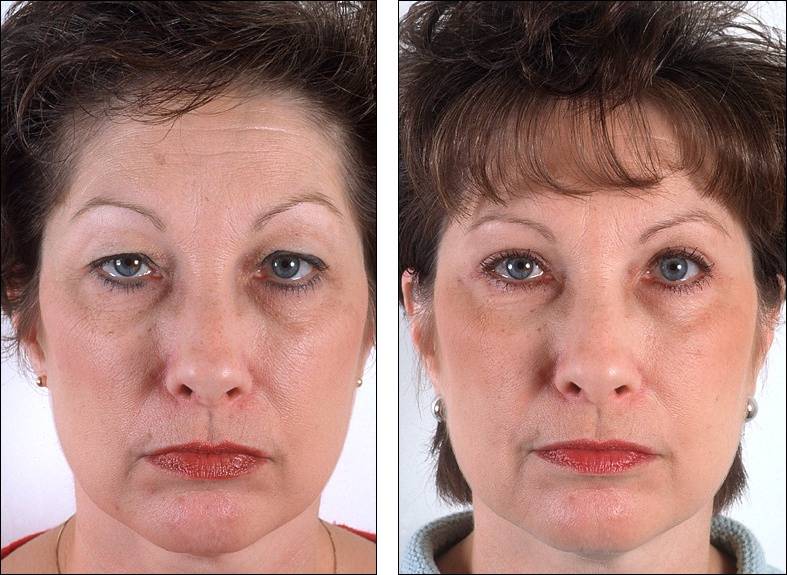 Далее оцениваются избытки кожи и круговой мышцы глаза, удаляются и послойно производится ушивание операционной раны. Круговая мышца глаза ушивается рассасывающимися швами, кожа – косметическим нерассасывающимся (съемным) швом. При необходимости выделяется фрагмент круговой мышцы в области наружного угла глаза, подтягивается кверху и кзади и подшивается к надкостнице глазницы. Этот маневр укрепляет нижнее веко и производится с целью профилактики округления нижнего века и/или его выворота.
Далее оцениваются избытки кожи и круговой мышцы глаза, удаляются и послойно производится ушивание операционной раны. Круговая мышца глаза ушивается рассасывающимися швами, кожа – косметическим нерассасывающимся (съемным) швом. При необходимости выделяется фрагмент круговой мышцы в области наружного угла глаза, подтягивается кверху и кзади и подшивается к надкостнице глазницы. Этот маневр укрепляет нижнее веко и производится с целью профилактики округления нижнего века и/или его выворота.
При опущении тканей средней зоны лица из того же доступа, что применяется для омоложения нижнего века, можно частично выделить ткани средней зоны лица, переместить их вверх и фиксировать. При этом можно получить более гладкие и эстетически благоприятные контуры окологлазничной области. При выраженном опущении средней зоны лица такую операцию хорошо сочетать с эндоскопической подтяжкой средней зоны лица, дополнив указанный разрез на нижнем веке разрезами на виске и во рту. При таком сочетании мы получим наиболее эстетически благоприятный результат у пациентов старшей возрастной категории, так как возрастные изменения нижних век у них, как правило, акцентируются опущением средней зоны, что приводит к максимальным эстетически неблагоприятным изменениям окологлазничной области.
Трансконъюнктивальный доступ: при наличии мешков под глазами без избытков кожи на нижних веках производится разрез на конъюнктиве нижнего века, через который выделяются и удаляются избытки жировой клетчатки. Разрез ушивается рассасывающейся (несъемной) нитью. При наличии глубокой слезной борозды такой способ также позволяет перераспределить часть жира на нижний край глазницы и сгладить слезную борозду. Операция не сопровождается разрезом кожи, менее травматична, но возможности ее ограничены удалением жира и коррекцией слезной борозды. Трансконъюнктивальный доступ используется, как правило, у пациентов младше 35 лет.
Пластика нижних век: послеоперационный период
Болезненные ощущения после пластики нижних век практически отсутствуют. Отек большей частью проходит за 4 — 5 суток. Гематомы постепенно рассасываются за 10 – 16 суток. Полностью отек проходит от 3 – 4 недель до 2 месяцев в зависимости от объема операции. Небольшие уплотнения, которые внешне уже не заметны, в области нижних век могут сохраняться до 4 месяцев и постепенно проходят к 6 месяцу после операции. Первые 3 суток после операции применяется охлаждение тканей (лед) для уменьшения отека и гематом. Швы снимаются поэтапно – на 3 (адаптирующие) и на 7 сутки (внутрикожные). Рубец после пластики нижних век очень тонкий и теряется в складках нижнего века, поэтому практически не заметен уже через 1 – 2 месяца. Иногда при коррекции выраженных возрастных изменений нижних век наблюдается умеренное округление нижних век, но это временное явление и постепенно проходит в течение 2 месяцев после операции. Реабилитационные процедуры (физиотерапия) и специальные косметические средства (крема, мази) несколько ускоряют процесс схождения отеков и заживления тканей. Окончательный результат операции оценивается через 6 месяцев.
Отек большей частью проходит за 4 — 5 суток. Гематомы постепенно рассасываются за 10 – 16 суток. Полностью отек проходит от 3 – 4 недель до 2 месяцев в зависимости от объема операции. Небольшие уплотнения, которые внешне уже не заметны, в области нижних век могут сохраняться до 4 месяцев и постепенно проходят к 6 месяцу после операции. Первые 3 суток после операции применяется охлаждение тканей (лед) для уменьшения отека и гематом. Швы снимаются поэтапно – на 3 (адаптирующие) и на 7 сутки (внутрикожные). Рубец после пластики нижних век очень тонкий и теряется в складках нижнего века, поэтому практически не заметен уже через 1 – 2 месяца. Иногда при коррекции выраженных возрастных изменений нижних век наблюдается умеренное округление нижних век, но это временное явление и постепенно проходит в течение 2 месяцев после операции. Реабилитационные процедуры (физиотерапия) и специальные косметические средства (крема, мази) несколько ускоряют процесс схождения отеков и заживления тканей. Окончательный результат операции оценивается через 6 месяцев.
Пластика верхних и нижних век — GK Klinika
Подходит ли Вам эта операция?
Во время консультации Вы расскажете пластическому хирургу, какой результат Вы хотели бы получить, что бы Вы хотели изменить. Это поможет пластическому хирургу лучше понять и оценить Ваши желания, и посоветовать, подходит ли Вам эта операция.
Мы рекомендуем эту операцию, если:
– избыток кожи верхнего века закрывает естественную складку на коже верхних век;
– избыток кожи верхнего века нависает над глазом, мешает полю зрения;
– верхние веки выглядят «словно опухшие», отекшие, глаза всегда выглядят уставшими;
– на нижних веках выраженный избыток кожи, видны «мешки» под глазами.
Для чего необходима консультация?
Пластический хирург в нашей GK Клинике осмотрит Ваши веки, оценит их размер, форму, качество кожи, ее избыток. Очень важно проинформировать врача, если у Вас были глазные операции или операции век. Пластический хирург ознакомит Вас со всеми недостатками и преимуществами этой операции. Вместе с ним Вы обсудите, какие веки Вы хотите иметь.
Пластический хирург ознакомит Вас со всеми недостатками и преимуществами этой операции. Вместе с ним Вы обсудите, какие веки Вы хотите иметь.
Во время консультации необходимо указать, какие лекарственные препараты Вы употребляете, какие операции у Вас были, не повышено ли Ваше артериальное давление, не страдаете ли Вы сахарным диабетом, болезнями щитовидной железы, не употребляете ли аспирин или другие лекарственные препараты, влияющие на свертываемость крови. Не забудьте сказать, если у Вас есть аллергия на лекарства. Скажите хирургу, если носите контактные линзы или у вас есть какие-либо проблемы со зрением (был ли у Вас когда-либо диагностирован синдром «сухих глаз»).
Необходима ли специальная подготовка для операции по пластике век?
Если Вы курите, то до операции необходимо уменьшить число сигарет. До операции рекомендуется не употреблять аспирин и другие лекарственные препараты, уменьшающие свертываемость крови.
Как будет проходить операция?
Операция проходит под общей или местной анестезией, она длится примерно один час.
При выполнении пластики верхних век делается разрез в естественной складке кожи верхнего века. Через этот разрез удаляется избыток кожи и жировой ткани. Так как разрез идет по естественной складке кожи, после заживления, рубец на коже становится невидимым.
При выполнении пластики нижних век разрез делается или на несколько миллиметров ниже ресничного края нижнего века или по внутренней стороне нижнего века со стороны соединительной оболочки глаза. При наличии выворота края нижнего века, дополнительно может быть откорректирована эта проблема. Как и во время пластики верхних век, разрезы на коже делаются так, чтобы они естественным образом шли по складке кожи. Таким образом после заживления они становятся невидимыми.
Для выравнивания кожи нижних век часто используется коррекция кожи при помощи лазера или другого средства по омоложению кожи.
Как проходит процесс восстановления, будет ли необходим специальный уход?
Обычно можно возвращаться домой в тот же или на следующий день после операции. В первые сутки после операции рекомендуется накладывать холодный компресс на место разреза, чтобы уменьшить отечность тканей и синяки. С солнцезащитными очками Вы можете выходить на улицу уже на следующий день. Неделю после операции рекомендуется не носить контактных линз.
В первые сутки после операции рекомендуется накладывать холодный компресс на место разреза, чтобы уменьшить отечность тканей и синяки. С солнцезащитными очками Вы можете выходить на улицу уже на следующий день. Неделю после операции рекомендуется не носить контактных линз.
Очень ли видны швы?
Обычно швы едва видны, так как они идут по естественной складке кожи.
Реконструктивно-пластическая офтальмохирургия
Проводимые операции
Операции после травмы
В нашей клинике выполняется множество разнообразных реконструктивных операций после механических травм, ожогов, придаточного аппарата глаза: посттравматическом птозе, завороте, вывороте века, лагофтальме, деформации глазной щели, рубцовых изменениях.
Блефаропластика (пластика века)
Данное вмешательство осуществляется амбулаторно под местной анестезией и заключается в омоложении век.
Офтальмохирург удаляет лишнюю кожу, которая с возрастом растягивается, мышцу и жировую клетчатку, которая формируется в так называемые мешки. При этом шов верхнего века скрывается в естественной складке, а нижнего – за ресницами.
Заворот и выворот века
Заворот – аномалия положения век, при которой край века и ресницы направлены к глазному яблоку. Заворот бывает односторонний или двусторонний, чаще нижних, реже верхних век.
Выворот – аномалия положения века, при которой его край и ресницы отстают от глазного яблока, конъюнктивальная поверхность обращена кнаружи, что вызывает лагофтальм и слезотечение.
Опущение верхнего века (птоз)
Опущение века или птоз также можно лечить с помощью реконструктивно-пластической хирургии. Благодаря этому лечению достигается правильное положение век.
Устранение лагофтальма
Лагофтальм — состояние, связанное с неполным закрытием глаза (веки не смыкаются, в связи с чем нередко возникает воспаление роговицы) при параличе лицевого нерва, врожденной патологии век, их рубцовом вывороте, при различных опухолях и в результате хирургических вмешательств по их удалению.
Лечение патологий слезных путей (зондирование, стеноз, каналикулит)
В каждом конкретном случае вид анестезии выбирается индивидуально в зависимости от сложности лечения.
На прием в клинику может попасть любой пациент как по направлению лечащего врача, так и самостоятельно.
Дополнительная информация и предварительная запись на прием офтальмохирурга по телефону горячей линии 8-800-500-70-27.
В клинике также проводится лечение следующих видов заболеваний:
- Халязион
- Папиллома, гемангиомы, базалиомы, атеромы, ксантелазмы, невусы, кисты и др.новообразования
- Птеригиум
- Пингвекула
- Колобома
- Трихиаз
Лечение проводится в клиниках «ЛЕНАР» г. Пятигорска и г. Нальчика.
Подробная информация и запись на прием по телефону 8-800-500-70-27 (звонок по РФ бесплатный).
Записаться на приём
Операции на веках | центр Коновалова
ХАЛАЗИОН
Халазион – зона локального воспаления в хряще века, возникающая после закупорки выводного протока сальной железы.Это видимый, четко очерченный подкожный узелок в веке. Если халазион не разрешается через 3-4 недели медикаментозного лечения, то возможно его удаление. Выполняется разрез и выскабливание содержимого (кюретаж).
ВЫВОРОТ ВЕКА
Выворот века – выворот наружу края века, может сопровождаться слезотечением, раздражением глаза или века.
Причина: возрастной, паралитический, рубцовый, аллергический, механический, врожденный. Воспаленный, вывернутый край века лечится теплыми компрессами и антибактериальной мазью. В качестве временной меры можно подклеивать веки в правильном положении лейкопластырем. Радикальное лечение обычно требует хирургического вмешательства.
ЗАВОРОТ ВЕКА
Заворот века — заворот края века, при котором ресницы обращены к глазу и контактируют с роговицей.
Причина: возрастной, рубцовый, спастический, врожденный. Временной мерой может служить отворачивание края века от глаза и подклеивание его лейкопластырем. Для постоянной коррекции часто необходимо хирургическое лечение.
Пластика верхних и нижних век (блефаропластика)
Блефаропластика (от греч Blepharon – веко) это косметическая операция устранения избытков кожи и жировой ткани в области верхних и нижних век, одна из древнейших косметических операций. Упоминания об операциях иссечения избытков кожи век имеются в работах Авиценны. Эта операция позволяет устранить «мешки» под глазами, складки и морщины вокруг глаз, однако, не устраняет мелкие мимические морщины в подглазничной области, в области наружных углов глаз ( «гусиные лапки») и на лбу.
С эстетической целью проводятся операции по поводу блефарохалазиса ( «нависания» кожи верхних век), жировых грыж ( «мешков») нижних век наружным и внутренним доступами, в том числе- без наружных разрезов, а также удаление эпикантуса и формирование «европейской складки» верхнего века.
Использование микрохирургической технологии и шовного материала позволяет проводить операции минимально травматично для тканей. Это препятствует грубому рубцеванию и позволяет получить лучший косметический эффект.
Когда показана блефаропластика?
Глаза являются эстетическим центром лица, поэтому пластика век применяется как для улучшения внешнего вида в целом, так и для устранения признаков старения в этой области.
Какие признаки старения устраняет блефаропластика?
Избытки кожи и жировой ткани в области верхних век (нависающие кожные складки) и нижних век ( «мешки» под глазами).
Что достигается при помощи блефаропластики?
Глаза играют важнейшую роль в общении людей и являются областью, на которую, прежде всего, обращают внимание. Не случайно большая часть декоративной косметики, продающейся в мире, предназначена именно для век. Однако во многих случаях эстетические дефекты этой области можно исправить только хирургическим путем. На консультации хирурга можно получить исчерпывающие сведения о возможностях блефаропластики в то или ином случае. Часто эстетический эффект бывает очень выражен, но всегда нужно помнить что, как и при любой косметической операции, возможно лишь улучшение существующего состояния. Ожидание абсолютного совершенства нереалистично.
Однако во многих случаях эстетические дефекты этой области можно исправить только хирургическим путем. На консультации хирурга можно получить исчерпывающие сведения о возможностях блефаропластики в то или ином случае. Часто эстетический эффект бывает очень выражен, но всегда нужно помнить что, как и при любой косметической операции, возможно лишь улучшение существующего состояния. Ожидание абсолютного совершенства нереалистично.
Необходима ли госпитализация?
Блефаропластика проводится без госпитализации, под местной анестезией.
Как проводится операция?
Существует большое количество методик эстетической блефаропластики. Методы операций могут сильно отличаться в разных ситуациях и зависят от имеющихся условий, выраженности признаков старения, избытков кожи и жировой ткани, а также решения хирурга.
Классические методики блефаропластики предполагают разрезы кожи верхних и нижних век, располагающиеся вдоль естественных складок и удаление избытков кожи и выпячиваний жировой ткани. Разрезы ушиваются косметическим швом.
Остаются ли рубцы после операции?
Рубцы — неизбежное следствие разрезов кожи и последующего заживления. Однако рубцы остающиеся после блефаропластики находятся в естественных складках и почти незаметны. Шов верхнего века располагается в естественной складке и при открытых глазах не виден, шов нижнего века проходит под ресницами. Кроме того, спустя некоторое время после операции рубцы бледнеют и могут практически исчезнуть.
Что можно ожидать после операции?
Блефаропластика придает лицу более молодой, энергичный и отдохнувший вид. Взгляд становится более выразительным и привлекательным. Абсолютная симметрия не может быть гарантирована, поскольку лицо имеет естественную ассиметричность.
Какие осложнения бывают после блефаропластики?
В течение 2-3 недель может быть заметен отек тканей. Синяки обычно проходят через 7-14 дней после операции. Чтобы избежать осложнений, необходимо тщательно соблюдать рекомендации хирурга.
Чтобы избежать осложнений, необходимо тщательно соблюдать рекомендации хирурга.
Сколько длится послеоперационный период?
Швы снимают на 3-5 сутки после операции, в течение 1 суток защитные наклейки прикрывают линию шва. Через 7 дней можно пользоваться декоративной косметикой. Солнцезащитные очки прекрасно защищают не только от ультрафиолета, но и от посторонних взглядов, поэтому рекомендуется их использовать в течение 1-2 недель после операции.
Хирург Розко Т. Е.
нижние и верхние веки, до операции
нижние и верхние веки, после операции
нижние веки, до операции
нижние веки, после операции
нижние веки, до операции
нижние веки, после операции
нижние веки, до операции
нижние веки, после операции
до трансконъюнктивальной пластики нижних век
после операции
до пластики верхних век
после пластики верхних век
ПРОЦЕДУРА PELLEVE
Что такое Pellevé?
Это современная технология, разработанная компанией Ellman International, Inc. США. Метод Pellevé предназначен для подтяжки и омоложения кожи.
Подходит ли Вам процедура Pellevé?
Кожа век отличается наибольшей тонкостью и нежностью, поэтому изменения здесь особенно заметны. Если возрастные изменения выражены, оптимальный результат достигается при использовании процедуры в сочетании с пластикой век.
Кем одобрена процедура Pelleve?
Управление по контролю за качеством пищевых продуктов и лекарственных препаратов (FDA) Департамента здравоохранения США одобрило процедуру Pellevé, так как она абсолютно безопасна. Одобрение подкреплено научными исследованиями, доказывающими, что уже после первой процедуры лечения все пациенты отметили эффект подтянутой кожи.
Оборудование для проведения процедуры Pellevé
Используется высокочастотный радиоволновой аппарат нового поколения «Сургитрон™ DF® S5» 4,0 МГц производства компании Ellman International (США).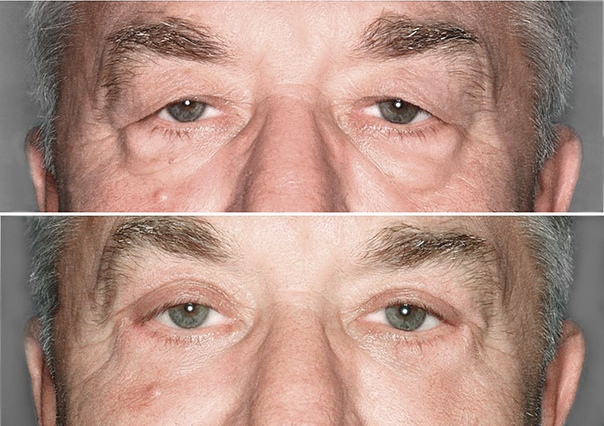 Электроды Pelleve GladeSafe обеспечивают точную, контролируемую передачу радиоволн в глубокие слои кожи. Оптимальное число процедур 2-3 на курс.
Электроды Pelleve GladeSafe обеспечивают точную, контролируемую передачу радиоволн в глубокие слои кожи. Оптимальное число процедур 2-3 на курс.
Технология Pelleve
Лечебный эффект достигается за счет эндогенного тепла, выделяемого подкожно-жировой клетчаткой при сопротивлении радиоволнам. Происходит сокращение волокон коллагена и стимуляция образования нового коллагена. Ремоделирование коллагена и неоколлагеногенез приводят к омоложению, подтяжке кожи, уменьшению выраженности морщин.
Показания к применению технологии Pellevé™
Нависающая морщинистая кожа век, выраженная сетка поверхностных морщин, «гусиные лапки»-морщины в виде лучистости у наружного угла глаз.
В чем преимущества технологии Pellevé™ для пациента?
- Современная технология
- Безопасность для пациента. Радиоволны высокой частоты наиболее физиологичны и безопасны для человека
- Опыт успешного клинического применения, подтвержденный исследованиями
- Отсутствие необходимости в анестезии
- Отсутствие осложнений
- Отсутствие восстановительного периода — немедленное возвращение к обычной активности
Противопоказания для проведения процедуры технологии Pellevé™
- воспаление кожи
- злокачественные новообразования
- системные заболевания крови
- повышение температуры тела
- беременность
Категорическими противопоказаниями к проведению процедуры:
- наличие кардиостимулятора
- наличие металлических имплантов в зоне обработки
Удаление новообразования на веке в Екатеринбурге
Лечение новообразований на веке глаза может быть медикаментозным и хирургическим. Это зависит от типа новообразования и стадии его развития.
Лечение новообразований на веке глаза может быть медикаментозным и хирургическим. Это зависит от типа новообразования и стадии его развития. В нашей клинике точно диагностируют и успешно удаляют:
Это зависит от типа новообразования и стадии его развития. В нашей клинике точно диагностируют и успешно удаляют:
- доброкачественные новообразования на веке — папилломы, халязионы, фибромы и др.;
- злокачественные новообразования — аденокарциномы, раковые опухоли, саркомы;
- местнодеструирующие — невусы, базалиомы.
Мы приглашаем на удаление новообразований век в Екатеринбурге жителей города и области, взрослых и детей, пациентов с разными стадиями и причинами развития патологий. Обращайтесь при первых признаках заболевания (уплотнения, пятна, зуд) и при уже сформировавшихся новообразованиях век — лечение будет полноценным и эффективным!
Удаление новообразований на веках в клинике «Мединвест»
Здесь работают офтальмохирурги с большим опытом выявления и лечения таких заболеваний. Каждому пациенту обеспечивается:
- Тщательная диагностика. У нас есть все необходимое оборудование для постановки точного диагноза и выявления всех особенностей конкретного случая.
- Амбулаторное удаление новообразований. На нижнем или на верхнем веке операция проводится быстро, ложиться в стационар по такому поводу не нужно.
- Косметическая коррекция. После удаления новообразований на верхних или нижних веках при необходимости выполняется пластика для восстановления эстетичного внешнего вида век.
- Послеоперационное наблюдение. Здесь вы получаете полноценное лечение и сопровождение до полного выздоровления, а также рекомендации по профилактике.
Запись на прием
Вы можете записаться на прием на нашем сайте или по телефону на удобное для вас время. Обращайтесь при появлении новообразований и подозрениях на их развитие — мы поможем избавиться от подобных проблем на любой стадии заболевания.
Отдел орбитальной и глазной реконструктивно-пластической хирургии — ФГБНУ «НИИГБ»
Отдел является современным научным подразделением, основными направлениями деятельности которого являются разработка и внедрение в клиническую практику методов диагностики, коррекции и лечения различной патологии вспомогательного аппарата глаза и орбиты. Наши сотрудники оказывают высококвалифицированную медицинскую помощь на уровне мировых стандартов по целому спектру заболеваний век и орбиты.
Наши сотрудники оказывают высококвалифицированную медицинскую помощь на уровне мировых стандартов по целому спектру заболеваний век и орбиты.
Сотрудники отделения являются продолжателями дела блестящего офтальмохирурга – профессора Груши Олега Васильевича, крупного ученого-новатора, разработавшего не один десяток оригинальных операций во многих областях офтальмологии, а также создавшего школу реконструктивной хирургии век и орбит.
Патология век
Аномалии положения век (заворот и выворот нижнего века, птоз верхнего века, ретракция век) являются одной из ведущих причин обращения в наш отдел. Для коррекции этих состояний применяются различные хирургические методики, целью которых является достижение оптимального функционального и косметического результата. Лечение этой патологии чаще всего хирургическое, при необходимости мы проводим пересадку биологических тканей или синтетических имплантатов, свободную кожную пластику. Кроме того, применяются и оригинальные нехирургические и малоинвазивные методы коррекции положения век при различных патологических состояниях.
Пальпебральный имплантат
В нашем отделе проводится лечение различных новообразований век, как доброкачественных (невусы, папилломы, кератомы, ксантелазмы и т. д.), так и злокачественных (базально-клеточный рак (базалиома), плоско-клеточный рак и т. д.). Кроме того, мы проводим лечение воспалительных образований век: халазион, ячмень. В зависимости от размера и распространенности новообразования возможно применение различных оперативных методик, целью которых является удаление образования и пластика образовавшегося дефекта. В отделе применяются авторские методики закрытия дефектов после удаления новообразований век.
Паралитический лагофтальм. На основе разработанного и внедренного нами в клиническую практику инновационного пальпебрального имплантата (патент RU 2395258 С1) созданы технологии комплексной реабилитации пациентов с лицевым параличом и лагофтальмом, позволяющие значительно повысить качество жизни пациентов с этим заболеванием.
Пальпебральный имплантат
На второй международной выставке «Импортозамещение» было подтверждено, что предложенный имплантат превосходит по характеристикам иностранные аналоги (пост-релиз на сайте РАН).
Имплантат для коррекции положения верхнего века является единственным имплантатом, постановка которого разрешена в нашей стране (рег. удостоверение ФСР 2012/13385).
Патология орбиты
Травма орбиты (травма глазницы). Очень часто деформации средней зоны лица и, в частности, орбит сопровождаются такими симптомами, как дислокация глаза (энофтальм, гипофтальм), нарушение его подвижности, косоглазие. Данные изменения могут приводить к возникновению бинокулярного двоения (диплопия). Отсроченное хирургическое лечение может привести к стойким функциональным нарушениям и даже к инвалидизации. Только современная и точная диагностика повреждений орбиты может позволить составить прогноз и выработать тактику лечения, необходимую для полноценной реабилитации пациентов. Отдельно необходимо выделить осложнения медицинских процедур и хирургических вмешательств (ятрогенная травма) во время челюсно-лицевых операций и операций на придаточных пазухах носа.
Мы проводим реконструктивно-пластические операции на орбите любой сложности с использованием различных имплантационных материалов.
Воспалительные заболевания орбиты – это целая группа заболеваний со схожей клинической картиной. Совместно со специалистами ведущих учреждений Москвы (Клиника нефрологии, внутренних и профессиональных болезней имени Е. М. Тареева, УКБ №3 ПМГМУ им. И.М. Сеченова, Федеральное государственное бюджетное учреждение «Эндокринологический научный центр» МЗ РФ, Клиника болезней уха, горла и носа УКБ №1 ПМГМУ им. И.М. Сеченова и др.) проводится лечение воспалительных заболеваний орбиты, таких как эндокринная офтальмопатия, гранулематоз с полиангиитом (Вегенера), псевдотумор и саркоидоз орбиты.
Эндокринная офтальмопатия — воспалительное заболевание орбиты, возникающее на фоне патологии щитовидной железы. Для него характерны следующие симптомы: экзофтальм, отеки век, изменение положения век, неполное смыкание век (лагофтальм), расширение глазной щели, косоглазие, двоение. При тяжелом течении заболевания возможно значительное снижение зрительных функций вплоть до полной необратимой потери зрения. В нашем отделе возможно проведение всех видов лечения эндокринной офтальмопатии, как медикаментозного (пульс-терапия высокими дозами глюкокортикоидов), так и хирургического. Мы проводим все этапы хирургической реабилитации этих пациентов, включая костную декомпрессию орбиты (в том числе с целью уменьшения экзофтальма), коррекцию косоглазия и операции на веках. Нами накоплен самый большой в РФ опыт (более 200 операций) проведения костной декомпрессии орбиты, в том числе с участием ЛОР-хирурга, что позволило достичь впечатляющих результатов.
Для него характерны следующие симптомы: экзофтальм, отеки век, изменение положения век, неполное смыкание век (лагофтальм), расширение глазной щели, косоглазие, двоение. При тяжелом течении заболевания возможно значительное снижение зрительных функций вплоть до полной необратимой потери зрения. В нашем отделе возможно проведение всех видов лечения эндокринной офтальмопатии, как медикаментозного (пульс-терапия высокими дозами глюкокортикоидов), так и хирургического. Мы проводим все этапы хирургической реабилитации этих пациентов, включая костную декомпрессию орбиты (в том числе с целью уменьшения экзофтальма), коррекцию косоглазия и операции на веках. Нами накоплен самый большой в РФ опыт (более 200 операций) проведения костной декомпрессии орбиты, в том числе с участием ЛОР-хирурга, что позволило достичь впечатляющих результатов.
Анофтальмический синдром. При анофтальмическом синдроме задачей хирургического лечения является создание условий для ношения косметического протеза, что позволяет достичь наилучшего эстетического результата после удаления глазного яблока. С этой целью проводят постановку орбитальных имплантатов, а также применяют нехирургические инъекционные методики коррекции положения протеза и заполнения дефицита мягких периорбитальной области.
Опухоли орбиты. Мы выполняем операции по поводу орбитального херувизма, проводим биопсию и хирургическое лечение различных новообразований орбиты, в том числе кавернозной гемангиомы, остеомы, дермоидной кисты. Операции проводят с использованием самого современного оборудования, что позволяет избежать повреждения здоровых тканей и минимизировать риск послеоперационных осложнений.
Косметическая хирургия
При наличии возрастных изменений периокулярной области возможно проведение как хирургической коррекции (блефаропластика), так и современных малоинвазивных процедур, таких как радиоволновой лифтинг (Pelleve), контурная пластика и введение ботулотоксина типа А.
Сотрудничество
В отделе ведется активная научная работа, направленная на поиск новых подходов к диагностике и лечению заболевания век и орбиты. Проводятся клинические исследования, в том числе совместно с другими учреждениями Москвы и зарубежными центрами. Сотрудниками отдела получено более 30 патентов на изобретения. Ежегодно сотрудники отдела принимают активное участие в работе российских и зарубежных конференций, публикуются в отечественных и зарубежных научных журналах.
Мы сотрудничаем:
1. ФГБУ «Национальный медицинский исследовательский центр эндокринологии» МЗ РФ
2. Клиника болезней уха, горла и носа УКБ №1 Сеченовского Университета
3. Клиника нефрологии, внутренних и профессиональных болезней имени Е. М. Тареева, УКБ №3 Сеченовского Университета
4. ФГБУ Научно-клинический центр оториноларингологии ФМБА РФ
5. Клиника эндокринологии УКБ №2 Сеченовского Университета
6. ФГБНУ «Российский научный центр хирургии им. акад. Б.В. Петровского»
В нашем отделе представлен полный спектр современных и уникальных методов диагностики и лечения (консервативного и хирургического). Разработаны собственные инновационные методики, защищенные патентами и описанные в отечественной и зарубежной литературе.
Базалиома | Heidelberg Mannheim — Plastische und ästhetische Chirurgie PD. Dr. Dacho
В большинстве случаев базальноклеточная карцинома развивается на участках кожи, подверженных воздействию солнца, т.е. в области головы и шеи, редко на туловище, в задней части рук или в других местах. Зачастую, на начальном этапе, развитие базалиомы начинается с появления небольшого выпуклого бугорка или новообразования на коже в форме узелка. Как правило, они не вызывают дискомфорта и часто становятся заметными уже при развитии небольшой кровоточащей язвы.
Базалиома растет очень медленно, обычно в течение многих лет. Этот вид рака кожи является наиболее распространенным видом злокачественного заболевания, которое никогда не распространяется (не дает метастазов) на другие органы и части тела. Однако развитие патологии может происходить вширь, в окружающие ткани и разрушать их (например в мышцы, кости). Таким образом, базалиома разрастается локально и делает это достаточно агрессивно, что является признаком её злокачественности.
Однако развитие патологии может происходить вширь, в окружающие ткани и разрушать их (например в мышцы, кости). Таким образом, базалиома разрастается локально и делает это достаточно агрессивно, что является признаком её злокачественности.
Эта информация важна для пациентов, так как стоит помнить, что после локального удаления базальноклеточной карциномы, в большинстве случаев достигается полное излечение от этого недуга.
У пациента с диагнозом базальноклеточная карцинома значительно возрастает риск рецидива. Поэтому настоятельно рекомендуется тщательно обследоваться перед операцией (для обнаружения любой дополнительной массы базальных клеток), а в рамках профилактики и после операции у лечащего дерматолога.
Поскольку базалиома может выглядеть абсолютно по-разному и обычно не распознается пациентом сразу как злокачественная опухоль, рекомендуется любое новообразование на коже, в целях диагностики, показывать специалисту.
Показания к операции по удалению базалиомы
• Диагностика дерматолога
• Общее обследование здоровья и физического состояния
пациента
Узелковая базалиома может быть диагностирована по виду без дополнительных анализов или после биопсии.
Наиболее безопасное и эффективное лечение базальноклеточной карциномы — это хирургическое удаление. В некоторых случаях используются альтернативные варианты лечения, которые, ваш лечащий врач обсуждает с вами уже индивидуально.
Хирургические удаление базальноклеточной карциномы состоит из двух этапов:
- Первый этап — Удаление базалиомы:на этом этапе необходимо удалить все части опухоли. Полное удаление проводится после микроскопического исследования удаленного соскоба патологоанатомом, который оповещает нас о результате исследования обычно через 24 часа. Снимаются тонкие слои новообразования и изучаются под микроскопом. Процедура повторяется до того момента, пока срез не станет «чистым». При операции могут быть затронуты мышцы, нервные окончания и сосуды.

- Второй этап — Зашивание раны: это происходит во время второй операции путем растягивания, смещения, перемещения, пересадки или трансплантации кожи. Любая соответствующая хирургическая техника подбирается индивидуально и подробно обсуждается с пациентом перед операцией.
Маленькие образования базальноклеточной карциномы удаляются в амбулаторных условиях под местным наркозом. По желанию, пациенту могут быть выписаны успокоительные средства, а сама процедура проходить под дополнительным кардиоваскулярным контролем. Удаление более крупных образований базальных клеток — проводится под общим наркозом.
Преимущества операции по удалению базальноклеточной карциномы
• Гистологически гарантированное удаление опухоли
• Вполне возможна гистологическая диагностика опухоли
Сразу после операции в области раны может появиться отёк и синяки, которые достаточно быстро проходят сами по себе. После операции следует обратиться к своему лечащему врачу, который поможет вам правильно ухаживать за раной, а также удалить нити после хирургического вмешательства.
Шрамы и рубцы, возникшие в результате операции, со временем становятся незаметными, и в идеальном случае, через несколько месяцев, от них не остаётся и следа. Если рубцы всё же остались, при необходимости, проводится реконструкция кожи. Однако принимать решение, стоит ли проводить корректирующую операцию, рекомендуется не ранее чем через 6-12 месяцев после удаления базалиомы.
После соответствующей диагностики, стоимость операции по удалению базалиомы, как правило, полностью оплачивается медицинской страховкой пациента.
Ремонт рака кожи лица и век
Рак кожи век чаще всего возникает на нижнем веке, но может быть обнаружен в любом месте на краях век, в углах глаза, коже бровей или на прилегающих участках лица. Обычно они выглядят как безболезненные возвышения или узелки. Иногда ресницы деформируются или отсутствуют. Могут быть изъязвления пораженной области, а также кровотечение, образование корок и / или нарушение нормальной структуры кожи.Такие результаты требуют оценки и могут потребовать биопсии для подтверждения диагноза рака кожи.
Иногда ресницы деформируются или отсутствуют. Могут быть изъязвления пораженной области, а также кровотечение, образование корок и / или нарушение нормальной структуры кожи.Такие результаты требуют оценки и могут потребовать биопсии для подтверждения диагноза рака кожи.
Наиболее распространенными видами рака кожи являются базальноклеточная карцинома и плоскоклеточная карцинома. Оба типа увеличиваются локально и обычно не распространяются (метастазируют) в отдаленные части тела. Однако со временем, если его не удалить полностью, любой из этих типов вторгнется в соседние строения. Важно знать, что базальноклеточный и плоскоклеточный карциномы растут относительно медленно.Таким образом, при раннем обнаружении и своевременном и соответствующем лечении повышаются шансы на полное удаление опухоли и минимизацию количества ткани, пораженной карциномой. Карцинома сальных желез и злокачественная меланома являются более серьезными формами рака кожи, поскольку они могут распространяться (метастазировать) в другие части тела. Эти типы рака кожи требуют быстрого и агрессивного лечения из-за угрозы раннего распространения.
Есть два очень важных принципа в лечении рака кожи век — полное удаление и восстановление.Полное удаление опухоли имеет решающее значение для минимизации возможности рецидива, с которым еще труднее справиться. В большинстве случаев мы работаем с высококвалифицированным хирургом-дерматологом, который иссекает опухоль с помощью специальной процедуры («метод Мооса») для обеспечения полного удаления. Иногда доктор Левин может удалить опухоль и попросить патолога проверить границы ткани («замороженный участок»), чтобы убедиться, что опухоль полностью удалена.
После удаления опухоли обычно требуется реконструктивная операция.Существует множество отличных методов восстановления практически любого хирургического дефекта. Операция будет специально адаптирована к дефекту, который появляется после удаления опухоли. Независимо от техники, цели остаются прежними: реконструировать веко так, чтобы оно функционировало должным образом, защищало глаз, сохраняло зрение и имело удовлетворительный косметический вид.
Независимо от техники, цели остаются прежними: реконструировать веко так, чтобы оно функционировало должным образом, защищало глаз, сохраняло зрение и имело удовлетворительный косметический вид.
Любая форма лечения рака кожи век оставляет шрам. Однако всегда стараются свести к минимуму рубцы и получить оптимальные косметические результаты.После операции процесс заживления может занять от шести месяцев до одного года. После заживления раны необходимо проконсультироваться с доктором Левином или лечащим врачом, чтобы предотвратить повторение рака кожи. В случае развития нового рака его можно обнаружить на ранней стадии и незамедлительно лечить.
Галерея — Лечение рака кожи
Пациенту удалили рак кожи нижнего правого века.Веки показаны до и после двухэтапной реконструкции доктором Левиным.
Мужчина 43 лет перенес реконструкцию правого нижнего века после операции Мооса по поводу базальноклеточного рака.
У мужчины 67 лет был удален базально-клеточный рак кожи на нижнем левом веке.Веки показаны до и после одноэтапной реконструкции доктором Левиным.
У этого пациента был рак кожи левого нижнего века (вверху слева). После удаления рака кожи (вверху справа) нижнее веко воссоздается путем «заимствования» из верхнего века (процедура Хьюза: тарсо-конъюнктивальный лоскут с кожным трансплантатом) (внизу слева).На этом этапе глаза (частично) зашиваются закрытыми. Через четыре недели веки разделяются, и нижнее веко воссоздается (внизу справа). (Двухэтапная реконструкция).
Через четыре недели веки разделяются, и нижнее веко воссоздается (внизу справа). (Двухэтапная реконструкция).
У мужчины 76 лет удален рак кожи нижнего правого века. Веки показаны до и после одноэтапной реконструкции доктором Левиным.
У этого пациента был удален рак кожи с левого нижнего века.Веки показаны до и после одноэтапной реконструкции доктором Левиным.
У этого пациента был удален рак кожи с правого нижнего века. Веки показаны до и после двухэтапной реконструкции доктором Левиным. (Процедура Хьюза: тарсо-конъюнктивальный лоскут с кожным трансплантатом)
У мужчины 55 лет удален рак кожи нижнего левого века.Веки показаны до и после одноэтапной реконструкции доктором Левиным с лоскутом и кожным трансплантатом из-за уха.
У женщины 87 лет удален рак кожи нижнего правого века. Веки показаны до и после одноэтапной реконструкции доктором Левиным.
У этого пациента был удален рак кожи с правого нижнего века.Веки показаны до и после двухэтапной реконструкции доктором Левиным.
У мужчины 60 лет удален рак кожи нижнего правого века. Веки показаны до и после одноэтапной реконструкции доктором Левиным.
Веки показаны до и после одноэтапной реконструкции доктором Левиным.
У этого пациента был удален рак кожи с правого верхнего века.Веки показаны до и после одноэтапной реконструкции с пересадкой кожи доктором Левиным.
У этого пациента рак кожи переместился с боковых (наружных) частей как верхнего, так и нижнего века. Веки показаны до и после одноэтапной реконструкции доктором Левиным.
Иссечение рака кожи века Фотоальбом до и после
Фотоальбом до и после
- Пациент, видящий прямо
- Пациент, видящий сбоку
У этого пациента был большой рак кожи левого нижнего века (базальноклеточная карцинома).Дерматолог провел операцию Мооса по удалению рака кожи (который расположен между черной рамкой, как показано выше). Пациент потерял более 33% нижнего века в результате операции Мооса. Доктор Зумалан провел реконструктивную операцию на веках, чтобы исправить дефект. Для исправления дефекта использовали лоскут для продвижения кожи / мышц. Послеоперационные фотографии сделаны через 3 месяца после операции. Обратите внимание на естественный результат, нормальное положение и контур век.
- Пациент, смотрящий прямо
У этого пациента был подтвержденный биопсией базально-клеточный рак кожи правого медиального кантального (века) века.Он был удален дерматологом, прошедшим курс обучения Мооса. Рак кожи затронул и ее систему слезных протоков. Доктор Зумалан смогла реконструировать свой дефект с помощью кожных лоскутов. Ее слезный проток также был реконструирован с использованием силиконовых трубок в качестве стентов.
 Ее послеоперационная фотография была сделана через шесть месяцев после операции и отметила естественный результат с очень хорошо зажившими разрезами. Система слезных протоков остается открытой и функционирует нормально.
Ее послеоперационная фотография была сделана через шесть месяцев после операции и отметила естественный результат с очень хорошо зажившими разрезами. Система слезных протоков остается открытой и функционирует нормально.- Видящая сторона пациента
Этой пациентке был поставлен диагноз атипичное пигментное поражение (пре-меланома) на правом нижнем веке.Лечение потребовало полного иссечения с несколькими миллиметрами свободной краевой ткани. Ей было выполнено удаление новообразования и реконструкция века. Для заполнения дефекта использовали лоскут местной кожной мышцы. Процедура также называется кожно-реконструктивным лоскутом Тензель.
- Пациент, смотрящий прямо
1) У этого пациента была рецидивирующая плоскоклеточная карцинома левого века. Он затронул медиальную (ближайшую к носу) часть его верхнего и нижнего века.
2) План хирургии заключался в том, чтобы пациенту было выполнено иссечение опухоли по Моосу дерматологом, прошедшим обучение по Моосу. Черным контуром обозначена область резекции, которая была необходима для очистки опухоли и получения четких (свободных от опухолей) краев.
3) Эта фотография (вверху справа) была сделана через 6 месяцев после хирургического вмешательства. У пациента была значительная потеря ткани в медиальной части век, и ему пришлось пройти через два локальных кожных и мышечных лоскута, чтобы мобилизовать локальную ткань для закрытия дефекта.Он также потерял слезные протоки во время удаления опухоли, но с тех пор остался без опухоли и очень доволен косметическими результатами.
Если это небольшой дефект, часто локальные ткани могут быть перегруппированы или собраны вместе для восстановления века. Если это большой дефект, как показано на фото ниже, то до 80 процентов нижнего века смещается вместе с системой слезных протоков. В таких случаях ткань верхнего века часто требуется для восстановления дефекта с помощью процедуры, называемой лоскутом Хьюза (также известного как тарсоконъюнктивальный лоскут), названного в честь одного из пионеров окулопластической хирургии, доктора Э.
 Венделл Хьюз. Ткань берется с верхнего века, как показано на следующей фотографии, и переносится на нижнее веко. К сожалению, веко закрывается как минимум на месяц, пока не появится лоскут. Затем проводится вторая операция по «удалению» лоскута и восстановлению века до нормального внешнего вида.
Венделл Хьюз. Ткань берется с верхнего века, как показано на следующей фотографии, и переносится на нижнее веко. К сожалению, веко закрывается как минимум на месяц, пока не появится лоскут. Затем проводится вторая операция по «удалению» лоскута и восстановлению века до нормального внешнего вида.- Пациент видит прямо
1) На этой фотографии выше показана плоскоклеточная карцинома правого нижнего века, которая после полного удаления осталась с дефектом, охватывающим отметки, нарисованные на фотографии.Резекция также затронула систему слезных протоков нижнего века. Этот конкретный пациент очень хорошо себя чувствовал после первого этапа и в тот же день вернулся домой с небольшим дискомфортом.
2) Пациенту была проведена операция второго этапа, которая была проведена через несколько недель, чтобы отсоединить лоскут и реконструировать верхнее и нижнее веко, чтобы расположить их как можно ближе к их естественному дооперационному положению. У нее нет рака, теперь она видит этим глазом (вверху справа), у нее хорошее положение и контур нижнего века.Обратите внимание, что она потеряла ресницы на нижнем веке, что произошло после удаления опухоли при первичном удалении.
- Пациент, видящий сторону
1) У этого пациента был плоскоклеточный рак верхнего правого века (верхнее левое фото). Маркировочный карандаш был нарисован вокруг поражения перед его иссечением.
2) После того, как было доказано, что биопсия является злокачественной, хирург, прошедший обучение по программе MOHS, провел операцию MOHS, чтобы полностью удалить поражение и обеспечить свободные границы здоровой ткани.(Среднее фото).
3) Затем, после того, как хирург Минздрава завершил резекцию, доктор Зумалан устранил дефект с использованием местных лоскутов для продвижения ткани. Этот снимок сделан через три недели после операции.
Навигация по сообщениям
Заявление об ограничении ответственности:
* Индивидуальные результаты могут отличаться.
Все изображения до и после показа являются реальными пациентами, которые дали согласие на публикацию своих изображений на нашем сайте. Индивидуальные результаты будут отличаться в зависимости от пациента и доктора.Christopher Zoumalan не гарантирует никаких результатов показанных процедур. Все изображения предназначены только для справочных и иллюстративных целей.
Фотографии рака кожи век | Мериар Рэй Табан MD
До После
Описание процедуры
Перед
После
Описание процедуры
Перед (слева) мужчина 84 лет с базальноклеточным раком правой глазной складки.(В центре) Сразу после удаления рака кожи правого нижнего века. Спустя (справа) 2 месяца после реконструкции рака правого нижнего века.
Перед
После
Описание процедуры
Женщина 65 лет с базальноклеточным раком правого нижнего века (фото слева). Центральное фото сразу после процедуры Мооса по удалению рака кожи век. На правом фото через 2 месяца после реконструкции рака правого нижнего века латеральным лоскутом Тензеля.Обратите внимание на естественный внешний вид с минимальными скрытыми рубцами и полной функцией век.
Перед
После
Описание процедуры
Мужчина 56 лет с большим дефектом века после удаления базальноклеточного рака века с последующей реконструкцией с использованием нескольких лоскутов для закрытия дефекта с естественными результатами и хорошей функцией. Показаны интраоперационные фотографии и фотографии через 3 месяца после операции.
Перед
После
Описание процедуры
Мужчина 34 лет, перенес операцию на веках по удалению множественной ксанталазмы век (отложения холестерина на веках). Показаны фотографии до и через 2 месяца после удаления холестериновых отложений с век.
Показаны фотографии до и через 2 месяца после удаления холестериновых отложений с век.
Перед
После
Описание процедуры
Мужчина 34 лет, перенес операцию на веках по удалению множественной ксанталазмы век (отложения холестерина на веках).Показаны фотографии до и через 2 месяца после удаления холестериновых отложений с век.
Перед
После
Описание процедуры
До (слева) и после (справа) операции по поводу ксанталазмы больших век (глаза закрыты).
Перед
После
Описание процедуры
Женщина 80+ лет с почти полным дефектом правого нижнего века после иссечения рака кожи века (базальноклеточная карцинома).Под местной анестезией прошла реконструкция век с использованием латерального лоскута и трансплантата кожи века. Обратите внимание на естественный вид результатов с минимальным рубцеванием и нормальной функцией глаз.
Перед
После
Описание процедуры
Мужчина 60 лет с базальноклеточным раком левого нижнего века. Рак кожи века был удален, а веко реконструировано под седативной анестезией.Обратите внимание на естественный внешний вид с минимальным рубцеванием. Показаны фотографии до (слева) и через 3 месяца после операции (справа), а также полная функция век.
Перед
После
Описание процедуры
Мужчина 70+ лет с большим дефектом левого нижнего века после процедуры Мооса по удалению рака кожи века (базальноклеточная карцинома). Ему была проведена реконструкция рака кожи нижнего века левого века.Показаны фотографии до и через 3 месяца после операции.
Ему была проведена реконструкция рака кожи нижнего века левого века.Показаны фотографии до и через 3 месяца после операции.
Перед
После
Описание процедуры
Женщина среднего возраста с большим доброкачественным поражением левого нижнего века по линии роста ресниц. Поражение века иссечено под местной анестезией в офисе, без наложения швов. Показаны фотографии до и через 2 недели после.
Перед
После
Описание процедуры
Фотографии пациента с большим раком кожи левого нижнего века с резекцией и реконструкцией по Моосу до (слева), в интраоп (в центре) и через 3 месяца после (крайний справа).
Перед
После
Описание процедуры
Женщина 57 лет с раком кожи правого века / виска (базально-клеточная карцинома) с дефектом Мооса перенесла реконструктивную операцию на веке. Показаны фотографии до и через 3 месяца после операции.
Перед
После
Описание процедуры
Женщина 77 лет перенесла операцию Мооса по удалению крупноклеточной карциномы века и щеки с последующей реконструкцией века.Показаны фотографии до и через 3 месяца после реконструкции кожи век.
Перед
После
Описание процедуры
Мужчина 80+ лет с базальноклеточным раком левого нижнего века перенес реконструкцию кожи левого нижнего века после операции Мооса.
Перед
После
Описание процедуры
Женщина 79 лет, с базальноклеточным раком левого нижнего века, хирургическое удаление п / п МЗ, перенесла реконструкцию левого века. Показаны фотографии до и через 3 месяца после операции по поводу рака кожи век.
Показаны фотографии до и через 3 месяца после операции по поводу рака кожи век.
Перед
После
Описание процедуры
Мужчина 68 лет, с большим дефектом правого века и носа после операции Мооса по удалению базальноклеточного рака, перенес реконструкцию века. Показаны фотографии до и через 6 недель после реконструкции кожи век.
Перед
После
Описание процедуры
Женщина 76 лет, перенесла рак кожи правого нижнего века (базальноклеточный рак), резекция Мооса и реконструкция века.Показаны фотографии до и после операции на веках https://www.tabanmd.com/wp-content/uploads/2018/04/7-150×150.jpgos.
Перед
После
Описание процедуры
Мужчина 40 лет с дефектом правого нижнего века после процедуры Мооса по удалению базальноклеточной карциномы правого нижнего века, возникшей в результате солнечного повреждения у светлокожего человека (фото справа). Обратите внимание, что почти половина нижнего века отсутствует.Затем ему была проведена реконструкция рака кожи правого нижнего века под местной анестезией. Показаны фотографии до и через 3 месяца после операции.
Перед
После
Описание процедуры
Молодая красивая женщина с дефектом после операции Мооса по удалению рака кожи левого нижнего века (базальноклеточная карцинома) перенесла реконструкцию левого нижнего века. Показаны фотографии до и через 2 месяца после операции по поводу рака кожи век.Обратите внимание на сохранение естественного контура нижнего века и формы глаза.
Перед
После
Описание процедуры
Женщине среднего возраста под местной анестезией выполнено удаление холестеринового налета (ксанталазмы) век плюс верхняя и нижняя блефаропластика (четырехугольная блефаропластика).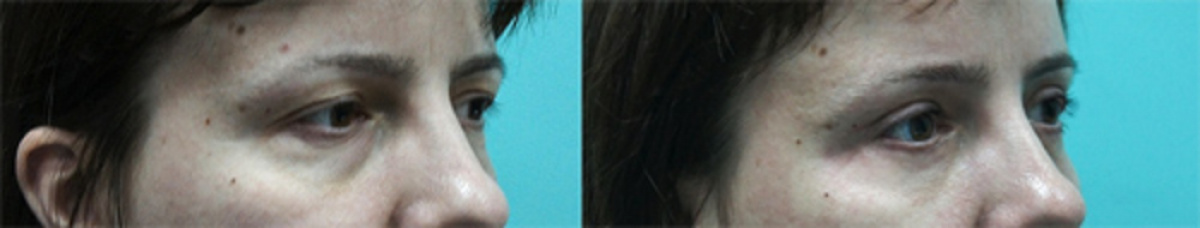 Показаны фотографии до и через 3 месяца после операции на веках.
Показаны фотографии до и через 3 месяца после операции на веках.
Перед
После
Описание процедуры
Женщине среднего возраста под местной анестезией выполнено удаление холестеринового налета (ксанталазмы) век плюс верхняя и нижняя блефаропластика (четырехугольная блефаропластика).Показаны фотографии до и через 3 месяца после операции на веках.
Перед
После
Описание процедуры
Женщина 70+ лет с втягиванием левого нижнего века и невозможностью закрыть левый глаз (лагофтальм) вследствие перенесенной ранее хирургической операции по поводу рака кожи. Ей была проведена полная реконструкция левого нижнего века (с использованием лоскута Хьюса от верхнего века) и операция ретракции века с кожным трансплантатом.Показаны фотографии до операции и через 3 месяца после операции.
Перед
После
Описание процедуры
Женщина 38 лет, под местной анестезией перенесла косметическую операцию на веках по удалению ксантелазмы верхнего века (отложения холестерина под кожей век). Показаны фотографии до и через 1 месяц после процедуры.
* Заявление об ограничении ответственности: результаты варьируются от пациента к пациенту.Результат не гарантирован.
В центре внимания рак кожи век: раннее выявление и лечение
Ваши глаза могут сфокусироваться на крохотном осколке пальца извивающегося ребенка, знаке остановки вдалеке или мигающих звездах в нескольких световых годах от вас. Вы можете закатить глаза, флиртовать с ними, подумать и выразить радость или отчаяние без слов. Когда вы думаете о том, какие у вас прекрасные глаза, разве вы не сделали бы что-нибудь, чтобы их защитить?
Крепкие костные впадины, называемые орбитами, защищают ваши глаза. Однако окружающая их тонкая ткань, в том числе верхнее и нижнее веко, чрезвычайно уязвима для повреждения ультрафиолетовыми лучами солнца. Из-за этого немеланомный рак кожи на веках и вокруг них является обычным явлением.
Однако окружающая их тонкая ткань, в том числе верхнее и нижнее веко, чрезвычайно уязвима для повреждения ультрафиолетовыми лучами солнца. Из-за этого немеланомный рак кожи на веках и вокруг них является обычным явлением.
Могут помочь большая шляпа и солнцезащитные очки, защищающие от ультрафиолета, и солнцезащитный крем, если вы действительно используете его вокруг глаз. Многие люди не попадают в область вокруг глаз при нанесении продуктов, в основном из-за проблем с чувствительностью. Согласно небольшому британскому исследованию, даже среди тех, кто регулярно пользуется солнцезащитным кремом на лице, чаще всего пропускаются пятна вокруг век.Чтобы узнать, какой тип солнцезащитного крема использовать вокруг глаз, см. Статью «Спросите эксперта».
Вам поставили диагноз?
Подавляющее большинство случаев рака кожи вокруг глаз представляют собой базальноклеточные карциномы (BCC). Хотя BCC редко распространяются на лимфатические узлы или за их пределы, они могут вырасти достаточно большими, чтобы вызвать уродство вокруг ваших глаз. Плоскоклеточный рак (ПКР) составляет небольшой процент случаев рака век. Этот тип имеет более высокую вероятность распространения и в небольшом количестве случаев может стать опасным для жизни.Меланома, более опасная форма рака кожи, может возникать вокруг и в глазу, но это случается гораздо реже.
Если вам только что поставили диагноз немеланомный рак кожи возле глаза, это может показаться страшным, но не паникуйте, говорит дерматолог из Нью-Йорка и хирург Моса Дезире Ратнер, доктор медицины. «Это обычное место для развития рака кожи, и хирурги-дерматологи знают, как с ними бороться. Даже если ты будешь напуган, для нас это обычное дело ».
Лечение выбора
Операция по Моосу является предпочтительным методом лечения большинства немеланомных видов рака кожи около глаз.Специально обученные хирурги-дерматологи проводят эту процедуру поэтапно, в то время как пациент выжидает между каждым этапом. После удаления слоя ткани хирург Мооса исследует 100 процентов краев опухоли под микроскопом в местной лаборатории. Если какие-либо раковые клетки остаются, хирург знает, где они находятся, и удаляет другой слой ткани только в этом точном месте, а затем выполняет лабораторную работу с этим образцом. Врач повторяет этот процесс до тех пор, пока не останутся раковые клетки. Этот метод имеет очень высокую эффективность излечения, сохраняет наибольшее количество здоровых тканей и оставляет наименьший возможный шрам.
После удаления слоя ткани хирург Мооса исследует 100 процентов краев опухоли под микроскопом в местной лаборатории. Если какие-либо раковые клетки остаются, хирург знает, где они находятся, и удаляет другой слой ткани только в этом точном месте, а затем выполняет лабораторную работу с этим образцом. Врач повторяет этот процесс до тех пор, пока не останутся раковые клетки. Этот метод имеет очень высокую эффективность излечения, сохраняет наибольшее количество здоровых тканей и оставляет наименьший возможный шрам.
«Даже если вы ранее лечились от рака кожи, вы можете испытывать брезгливость по поводу операции возле глаз», — говорит доктор Ратнер. Она хочет успокоить твои страхи. «Во время операции Мооса я могу делать большую часть этого с закрытыми глазами пациентов, поэтому им не нужно видеть, что происходит», — говорит она. «Если опухоль находится прямо на краю века, я закапываю обезболивающую каплю в этот глаз, а затем вставляю непрозрачную контактную линзу. Это позволяет пациентам комфортно открывать глаза, пока я работаю ».
Как только лабораторные исследования показывают, что раковых клеток больше нет, хирург закрывает рану.Часто есть способ сшить края вместе по естественной линии вокруг глаза, чтобы после заживления его почти не было видно. Ваш шрам может оказаться немного длиннее, чем вы думали, но на то есть веские причины. «Иногда, сдвигая края кожи вместе, — объясняет доктор Ратнер, — необходимо удалить лишнюю ткань, чтобы избежать морщин или комков, которые могли бы отвлечься от элегантного ремонта».
Иногда хирург Мооса может работать со специалистом по заживлению ран.«Если рак кожи находится около слезного протока, на краю века или очень велик, перед операцией я могу направить пациента на консультацию к окулопластическому хирургу (офтальмологу, который специализируется на пластической хирургии вокруг глаз). Затем, в день операции, хирург-окулопластик выполняет закрытие после того, как я удалил опухоль ».
Восстановление после операции на веках
Некоторым пациентам может потребоваться носить повязку на глаза в течение нескольких дней. Отеки и синяки являются обычным явлением после операции вокруг глаз.«Я говорю всем своим пациентам, которым сделали операцию около глаза, что у них, вероятно, впоследствии будет синяк под глазом. Если они этого не сделают, они будут приятно удивлены. Если операция была на верхнем веке, предупреждаю, что оно может опухнуть. Может помочь сон с поднятой головой «. А благодаря силе тяжести отек довольно быстро проходит в течение нескольких дней.
Отеки и синяки являются обычным явлением после операции вокруг глаз.«Я говорю всем своим пациентам, которым сделали операцию около глаза, что у них, вероятно, впоследствии будет синяк под глазом. Если они этого не сделают, они будут приятно удивлены. Если операция была на верхнем веке, предупреждаю, что оно может опухнуть. Может помочь сон с поднятой головой «. А благодаря силе тяжести отек довольно быстро проходит в течение нескольких дней.
Для полного заживления шрама требуется от шести месяцев до года, — объясняет доктор Ратнер. «У некоторых пациентов может развиться гипертрофический или приподнятый рубец, особенно на нижних веках, потому что, когда вы моргаете или поднимаете брови, тело ощущает это напряжение и тянется назад.Но у нас есть процедуры, такие как инъекции стероидов, которые могут сгладить утолщенные шрамы, если они становятся неудобными или заметными ».
Предупреждающие признаки рака кожи век
Реконструкция нижнего века Статья
Непрерывное образование
Правильная функция век необходима для поддержания здоровья глазных яблок. Пациентам с онкологическими заболеваниями или с травматическими повреждениями век необходимо уделять особое внимание сохранению не только внешнего вида век, но и их функции.В этом упражнении рассматривается техника реконструкции нижнего века, ее показания, противопоказания и возможные осложнения.
Цели:
- Просмотрите анатомию нижнего века.
- Опишите показания к реконструкции нижнего века.
- Обобщите осложнения реконструкции нижнего века.
- Определите, как координация ухода между межпрофессиональной командой для улучшения результатов для пациентов, перенесших реконструкцию нижних век.
Введение
Правильная функция век необходима для поддержания здоровья глазных яблок. Пациентам с онкологическими заболеваниями или с травматическими повреждениями век необходимо уделять особое внимание сохранению не только внешнего вида век, но и их функции.[1] [2]
Пациентам с онкологическими заболеваниями или с травматическими повреждениями век необходимо уделять особое внимание сохранению не только внешнего вида век, но и их функции.[1] [2]
Анатомия и физиология
Понимание передней и задней пластинок века имеет решающее значение при реконструкции века. Передняя пластинка включает кожу и круговую мышцу глаза, а задняя пластинка включает конъюнктиву и предплюсну. При реконструкции века важно заниматься реконструкцией как передней, так и задней ламеллы. Свободные кожные трансплантаты или свободные трансплантаты тарсоконъюнктивы могут использоваться для замещения дефектов передней или задней ламел, когда они прикреплены к васкуляризированной ткани, то есть трансплантаты свободных передних или задних ламелл могут быть выполнены только тогда, когда остается противоположная здоровая и васкуляризованная пластинка.Свободная пластика передней и задней ламеллярной пластинки обычно не выполняется одновременно, поскольку это может привести к нарушению сосудистой сети.
Показания
Наиболее распространенным раком кожи век является базально-клеточная карцинома (BCC), которая чаще встречается на нижнем веке. Рак век можно лечить с помощью иссечения карциномы с контролем замороженных срезов краев ткани или с помощью хирурга Мооса для удаления поражения. Реконструкция нижнего века из-за резекции является распространенной проблемой в офтальмопластической хирургии.Другие виды рака и травм также могут привести к дефектам нижних век. Существуют различные методы реконструкции нижнего века, которые зависят от размера дефекта, а также от конкретных факторов пациента. [3] [4] [5] [6]
Персонал
Может быть полезно поработать с хирургом Мооса для тщательного удаления карциномы. После этого следует реконструкция, проводимая окулопластическим хирургом.
Техника
Небольшие дефекты век на всю толщину, обычно до 25% ширины века, часто можно закрыть непосредственно, противопоставив два свободных края. Прямое закрытие обычно требует закрытия в два слоя: один слой для закрытия предплюсны и один слой для закрытия кожи. Край крышки обычно закрывается горизонтальным матрасом, чтобы обеспечить выворот края раны и способствовать заживлению без надреза. У пациентов с очень слабыми веками иногда таким образом можно закрыть более крупные дефекты. Для дефектов от 25% до 50% ширины века вариант может включать боковую кантотомию и нижний кантолиз, чтобы обеспечить дополнительную слабость, с последующим прямым закрытием.Боковой кантолиз позволяет растянуть латеральное нижнее веко дальше кнутри, чтобы закрыть дефект. Также может выполняться надкостничный лоскут от латерального к латеральному краю орбиты для увеличения опоры задней ламеллы, что позволяет закрыть более крупный дефект.
Прямое закрытие обычно требует закрытия в два слоя: один слой для закрытия предплюсны и один слой для закрытия кожи. Край крышки обычно закрывается горизонтальным матрасом, чтобы обеспечить выворот края раны и способствовать заживлению без надреза. У пациентов с очень слабыми веками иногда таким образом можно закрыть более крупные дефекты. Для дефектов от 25% до 50% ширины века вариант может включать боковую кантотомию и нижний кантолиз, чтобы обеспечить дополнительную слабость, с последующим прямым закрытием.Боковой кантолиз позволяет растянуть латеральное нижнее веко дальше кнутри, чтобы закрыть дефект. Также может выполняться надкостничный лоскут от латерального к латеральному краю орбиты для увеличения опоры задней ламеллы, что позволяет закрыть более крупный дефект.
При дефектах среднего размера от 33% до 66% можно использовать полукруглый мышечно-кожный ротационный лоскут Тензеля, начинающийся от латерального угла глазной щели и проходящий вверх и в боковом направлении полукруглым образом, чтобы задействовать переднюю пластинчатую ткань.Затем лоскут поворачивают в положение над дефектом века. Хотя этот лоскут предназначен для устранения дефекта передней ламеллы (кожи и мышц), он не затрагивает дефект задней ламеллы (конъюнктивы и предплюсны). Лоскут надкостницы может быть выполнен вместе, чтобы обеспечить поддержку задней ламеллы, а также увеличить возможность закрытия более крупного дефекта.
Наконец, при больших дефектах, тарсоконъюнктивальный лоскут, процедура Хьюза, может быть выполнена при дефектах до 100% нижнего века.Тарзоконъюнктивальный лоскут — это лоскут верхнего века, включающий только часть предплюсны и конъюнктивы, который опускается и ушивается в дефект нижнего века. Это обеспечивает замену задней ламели. Обычно сохраняется около 4 мм нижней предплюсны нижнего века для поддержания устойчивости верхнего века. Затем переднюю пластинку можно заменить либо местными лоскутами, если имеется достаточная дряблость кожи, либо трансплантатом кожи на всю толщину, обычно из верхнего века. В конце операции лоскут закрывает верхнее и нижнее веко, что обычно не позволяет пациенту видеть через этот глаз. Затем через четыре-шесть недель может быть проведена процедура второго этапа, чтобы отделить веки и изменить края век. В качестве альтернативы ротационный лоскут Mustarde, похожий на лоскут Tenzel, но большего размера, может обеспечить замену более крупной передней ламеллы для реконструкции более крупного дефекта нижнего века.
В конце операции лоскут закрывает верхнее и нижнее веко, что обычно не позволяет пациенту видеть через этот глаз. Затем через четыре-шесть недель может быть проведена процедура второго этапа, чтобы отделить веки и изменить края век. В качестве альтернативы ротационный лоскут Mustarde, похожий на лоскут Tenzel, но большего размера, может обеспечить замену более крупной передней ламеллы для реконструкции более крупного дефекта нижнего века.
Правильная высота и поддержка нижнего века необходимы для предотвращения послеоперационного выворота и втягивания.Можно выбрать выполнение временной тарсорафии (для соединения верхнего века с нижним) или тарсорафии швом Frost (для соединения обоих краев века с бровью) для дополнительной поддержки. Если до операции или после нее отмечается значительная дряблость век, может потребоваться коррекция эктропиона с помощью латеральной полоски предплюсны. Это может быть необходимо, особенно в сочетании с первой или второй процедурой Хьюза. Это также может быть необходимо при дефекте кожи только нижнего века, например, когда иссечение рака кожи не включает дефект задней ламеллы, если нижнее веко дряблое.Рубцовые изменения при заживлении иногда могут предрасполагать нижнее веко к рубцовому эктропиону.
Кроме того, можно выполнить подтяжку средней части лица для устранения больших дефектов нижних век и больших дефектов передней ламеллы. При использовании этого метода хирургу по-прежнему требуется задняя пластинка, полученная либо из верхнего века (тарзоконъюнктивальный лоскут Хьюза), либо, возможно, из трансплантата твердого неба, чтобы избежать закрытия глаза, а затем передняя пластинка будет предоставлена через середину лица.[7] [8] [9] [10]
Осложнения
Осложнения могут включать несостоятельность трансплантата или лоскута, образование рубцовой ткани, расхождение, инфекцию, эктропион, рецидив, неровные края век, приводящие к ощущению инородного тела, сухости глаз и необходимости дальнейшей хирургической операции для оптимизации структуры и функции века.
Клиническая значимость
Настройка реконструкции необходима для обеспечения подходящей операции для каждого пациента.Например, дряблость век является фактором, определяющим, какие процедуры возможны и наиболее полезны для пациента. Другие факторы, которые следует учитывать, — это возраст пациента и состояние другого глаза. Например, лоскут Хьюза можно избежать у ребенка, если это возможно, поскольку блокировка зрения на 4-6 недель может привести к депривационной амблиопии, если ребенок находится в амблиогенном возрасте. Точно так же, если у пациента монокуляр и он не может видеть контралатеральным глазом, по возможности, может быть важно не блокировать видящий глаз в течение четырех-шести недель с помощью лоскута Хьюза.
Наконец, как и при любом лечении рака, важно вести наблюдение для выявления рецидива карциномы. [11]
Улучшение результатов команды здравоохранения
Лучше всего придерживаться межпрофессионального командного подхода к наблюдению за этими пациентами. Для выявления рецидива карциномы важно тщательное наблюдение. Практикующие медсестры первичного звена, фельдшеры и медсестры должны участвовать в регулярном наблюдении, как и хирург.[Уровень V]
Принципы периокулярной реконструкции после удаления кожных злокачественных новообразований
Реконструкция периокулярных дефектов после удаления кожных злокачественных новообразований может представлять трудности для глазно-лицевых и реконструктивных хирургов. Сложная анатомия век и лица требует точной реставрации, чтобы избежать послеоперационных проблем с функциональной анестезией. Различные реконструктивные процедуры, основанные на общих принципах, локализации и размере дефекта, могут применяться для достижения восстановления с наилучшими функциональными и эстетическими результатами.
1. Введение
С возрастом злокачественные новообразования кожи вокруг глаз становятся более распространенными. Наиболее распространенными видами рака кожи, которые присутствуют в периокулярной области, являются базальноклеточная карцинома, плоскоклеточная карцинома, сальноклеточная карцинома и злокачественная меланома [1]. Эти опухоли обычно диагностируются с помощью послеоперационной биопсии. После удаления опухоли в периокулярной области реконструкция дефекта требует понимания различий и использования лоскутов мягких тканей и кожных трансплантатов [2–9].Лоскуты обычно предпочтительнее трансплантатов, потому что однородность цвета и текстуры кожи с большей вероятностью приводит к лучшему объединению с окружающей тканью [10]. Были описаны многие методы, и читатель должен ознакомиться с наиболее часто используемыми процедурами, описанными в этой статье [2, 3, 6–9, 11]. Поскольку веко представляет собой слоистую структуру, необходима соответствующая послойная реконструкция с целью восстановления периокулярной функции и минимизации любых послеоперационных осложнений [4, 12].Необходимо стремиться к правильному объему и форме век [4, 13].
Наиболее распространенными видами рака кожи, которые присутствуют в периокулярной области, являются базальноклеточная карцинома, плоскоклеточная карцинома, сальноклеточная карцинома и злокачественная меланома [1]. Эти опухоли обычно диагностируются с помощью послеоперационной биопсии. После удаления опухоли в периокулярной области реконструкция дефекта требует понимания различий и использования лоскутов мягких тканей и кожных трансплантатов [2–9].Лоскуты обычно предпочтительнее трансплантатов, потому что однородность цвета и текстуры кожи с большей вероятностью приводит к лучшему объединению с окружающей тканью [10]. Были описаны многие методы, и читатель должен ознакомиться с наиболее часто используемыми процедурами, описанными в этой статье [2, 3, 6–9, 11]. Поскольку веко представляет собой слоистую структуру, необходима соответствующая послойная реконструкция с целью восстановления периокулярной функции и минимизации любых послеоперационных осложнений [4, 12].Необходимо стремиться к правильному объему и форме век [4, 13].
2. Иссечение опухоли
Удаление периокулярных новообразований требует четких хирургических границ, что может быть достигнуто с помощью микрографической хирургии Моха, исследования замороженных тканей или постоянных срезов [14]. Замороженные срезы некоторых типов опухолей, таких как меланома и карцинома сальных клеток, могут быть трудными для интерпретации и могут потребовать фиксации формалином для обеспечения полного удаления опухоли. Прикрепление опухоли к костной орбите требует дополнительных методов, описанных ниже.
3. Вовлечение костей орбиты
Если опухоль прикреплена к надкостнице, обычно достаточно удалить пораженный сегмент надкостницы и заусенить нижележащую кость. Пациент должен находиться под постоянным наблюдением опухоли с визуализацией. При значительном разрушении костной ткани опухолью следует провести остеотомию с удалением пораженного сегмента [15]. Любые острые края, образовавшиеся в результате удаления, должны быть закруглены, чтобы предотвратить проникновение в мягкие ткани. Следует прикрыть обнажения твердой мозговой оболочки, однако следует избегать первичной костной пластики.
Следует прикрыть обнажения твердой мозговой оболочки, однако следует избегать первичной костной пластики.
4. Принципы реконструкции века
Реконструкция века после удаления опухоли разрабатывается в зависимости от размера и глубины дефекта, наличия латерального или медиального угла глазной щели, а также наличия вовлечения слезной системы. Каждый врач разработает план реконструкции, основанный на знакомстве, опыте и предпочтениях с различными методами восстановления век.Конечной целью любой реконструкции века является создание стабильного края века, обеспечение правильных размеров и натяжения века в открытом и закрытом состоянии, достижение симметрии века без шероховатых или неровных внутренних поверхностей и оптимизация эстетики [16].
Существуют фундаментальные правила, которым необходимо следовать при каждой реконструкции. Сначала хирург должен оценить дефект. Дефекты частичной толщины включают кожу и круговые мышцы, тогда как дефекты полной толщины распространяются от кожи через конъюнктиву.При использовании свободных трансплантатов сосудистым источником должна быть передняя или задняя пластинка. Свободные трансплантаты, заменяющие переднюю пластинку, нельзя размещать на свободном трансплантате, реконструирующем заднюю пластинку, и наоборот из-за отсутствия кровоснабжения. Лоскут для продвижения orbicularis может быть успешно вставлен между двумя свободными трансплантатами [17]. Дефекты, затрагивающие заднюю пластинку, можно восстановить с помощью трансплантатов из твердого неба, носовой хондромукозы, верхней предплюсны (на основе ножки или свободной) или ушного хряща [18].Переднюю пластинку лучше всего реконструировать путем переноса соседних тканей. Полнослойные кожные трансплантаты из верхнего века, внутренней части плеча, ретроаурикулярной или надключичной ткани могут использоваться, если прилегающей ткани недостаточно. У детей на амблиогенной стадии развития следует избегать процедур, которые включают совместное использование век, таких как лоскут Cutler-Beard или тарсоконъюнктивальный лоскут Хьюза [19]. Если дефект был заменен кожным трансплантатом, новая ткань должна быть должным образом закреплена на месте, чтобы избежать послеоперационного смещения века.
Если дефект был заменен кожным трансплантатом, новая ткань должна быть должным образом закреплена на месте, чтобы избежать послеоперационного смещения века.
Важно придерживаться системного подхода к реконструкции век [20]. Дефекты края века могут быть закрыты определенными методами в зависимости от того, насколько удалено горизонтальное веко. Если рана затрагивает менее 20 процентов верхнего или нижнего края века у молодых людей и до 30 процентов у пожилых пациентов, ее можно в первую очередь закрыть. Дополнительную длину можно получить, выполнив боковую кантотомию и кантолиз. Полукруглый лоскут Tenzel можно использовать для реконструкции дефектов, которые включают от 25 до 50 процентов верхнего или нижнего века.При дефектах, охватывающих более 50 процентов края нижнего века, можно использовать тарсоконъюнктивальный лоскут Хьюза с кожным трансплантатом на всю толщину или ротационный лоскут Mustarde с задним пластинчатым трансплантатом (рис. 1). Лоскут предплюсны предпочтителен и может быть открыт через 2-3 недели. При дефектах более 50 процентов верхнего века можно использовать ножку Cutler-Beard или лоскут Леоне [21].
5. Реконструкция кантальной кости
Медиальный и латеральный угол глазного дна — это участки, где несколько эстетических единиц перекрываются и представляют трудности при попытке сохранить уникальные характеристики в этой области [22].Соответствующее горизонтальное натяжение века важно, потому что оно снижает вероятность неправильного положения века и обнажения роговицы [12]. Правильная фиксация века вдоль медиального и латерального угла глазной щели важна для правильного функционирования и эстетики. Лоскуты, использующие надкостницу, могут использоваться для восстановления кантальных связок, которые структурно поддерживают заднюю пластинку. Если используются свободные кожные трансплантаты, они могут быть помещены поверх надкостничных лоскутов. Необходимо учитывать отрицательные векторы, поэтому необходимо, чтобы надкостничный лоскут располагался достаточно высоко над глазом, чтобы избежать нежелательного обнажения [3, 7, 11, 12]. Если часть надкостницы удаляется во время удаления опухоли, угол наклона глазной щели можно реконструировать, используя вместо этого небольшую титановую пластинку, фиксируемую швами. Небольшие дефекты (менее 1 см) можно заживить вторичным натяжением.
Если часть надкостницы удаляется во время удаления опухоли, угол наклона глазной щели можно реконструировать, используя вместо этого небольшую титановую пластинку, фиксируемую швами. Небольшие дефекты (менее 1 см) можно заживить вторичным натяжением.
6. Реконструкция задней ламели
Реконструкция задней ламели лучше всего проводить с использованием трансплантатов из предплюсны [23]. Предпочтительны свободные трансплантаты из предплюсны противоположного века или трансплантат на основе ножки из предплюсны, прилегающей к дефекту.Верхняя и нижняя предплюсны различаются размерами: верхнее веко составляет 10–12 мм, а нижнее — 4–5 мм. Другими альтернативами являются слизистая оболочка твердого неба и хрящи уха или носа. Когда во время удаления опухоли иссекается значительное количество мягких тканей, жировые трансплантаты дермы могут использоваться для восстановления недостаточного объема, чтобы обеспечить правильное положение века [4, 24].
7. Реконструкция передней ламеллы
Лоскуты соседних тканей предпочтительны, потому что цвет и текстура ткани наиболее похожи на исходную ткань, которая была удалена из-за воздействия аналогичных условий окружающей среды [2, 3, 7, 9, 14] (Фигура 2).Альтернативные варианты включают трансплантаты свободной кожи с верхнего века, ретроаурикулярной, надключичной и внутренней части руки (рис. 3). При недостаточном количестве доступных кожных трансплантатов полной толщины приемлемы кожные трансплантаты на разделенную толщину. Однако трансплантаты с разделенной толщиной сокращаются после операции. По сравнению с задней пластиной, тип реконструкции передней ламели больше влияет на конечный эстетический результат [3, 25]. Расслабляющие разрезы для лоскутов полезны, когда они делаются вдоль прилегающих эстетических элементов.Чтобы избежать втягивания и эктропиона века, необходимо контролировать вертикальное натяжение кожи нижнего века [3, 7, 9, 11, 14].
8. Конструкция лоскута
Лицо и веки имеют обширное кровоснабжение.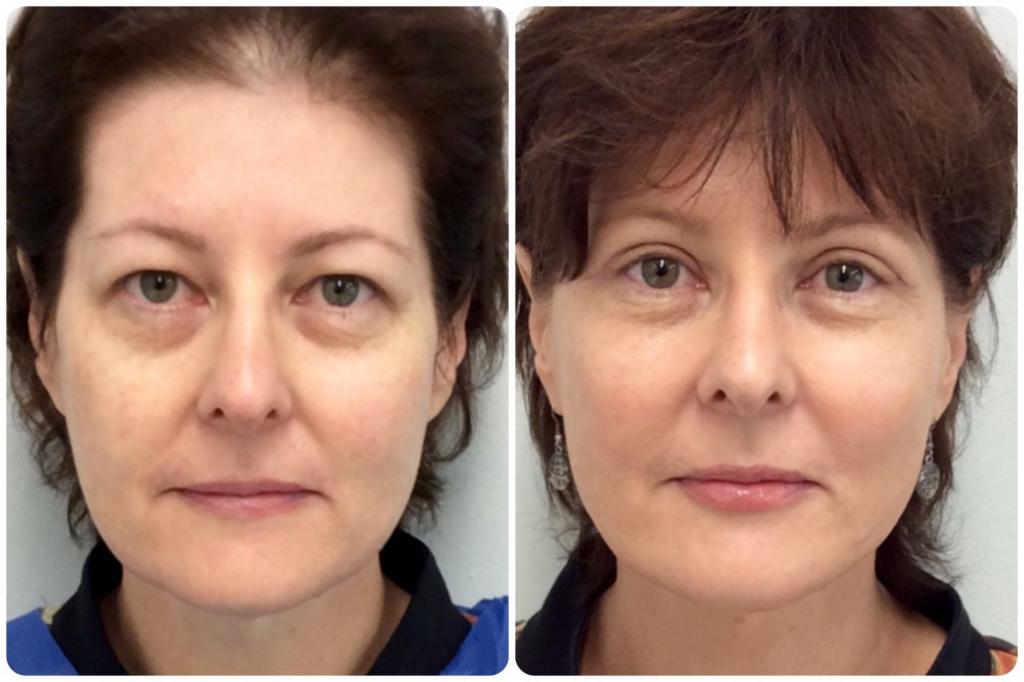 Из-за этого конструкция вращающихся лоскутов на основе конкретного артериального кровотока не требуется (рис. 4). Подкожное сосудистое сплетение может обеспечивать адекватный кровоток для поддержки случайных лоскутов. Осложнения чаще встречаются у пациентов, перенесших в анамнезе операции на лице, курение, сосудистые заболевания и лучевую терапию.
Из-за этого конструкция вращающихся лоскутов на основе конкретного артериального кровотока не требуется (рис. 4). Подкожное сосудистое сплетение может обеспечивать адекватный кровоток для поддержки случайных лоскутов. Осложнения чаще встречаются у пациентов, перенесших в анамнезе операции на лице, курение, сосудистые заболевания и лучевую терапию.
Важно минимизировать горизонтальное натяжение, поэтому разрезы следует делать по линиям расслабленного натяжения кожи [2, 5, 7, 9, 22]. Это способствует правильному заживлению ран и снижает вероятность некроза тканей и неправильного положения век. В большинстве случаев проблема напряжения уменьшается благодаря тому факту, что многие пациенты с раком кожи являются пожилыми людьми с повышенной эластичностью кожи. Эверсия раны лучше всего достигается с помощью матрасных швов и приводит к эстетичному закрытию по сравнению с простыми непрерывными швами [26].Более глубокие швы в слое поверхностной мышечно-апоневротической системы (SMAS) могут использоваться для минимизации натяжения раны [2, 3, 11]. Эти швы в SMAS также могут быть наложены «задним ходом» с более глубоким прикреплением к надкостнице [3, 5–7, 24]. Дефекты средней зоны лица требуют наложения швов, имитирующих опору глазнично-малярной связки.
9. Осложнения
Несмотря на все усилия хирурга, иногда могут возникать осложнения (см. Таблицу 1). Примерно в 10% случаев может потребоваться дополнительная операция для исправления неправильного положения век.Этот показатель может быть выше у пациентов с лучевой терапией, курением и ранее перенесенными операциями. Может потребоваться вторичная пересадка кожи. Пациенты с большими опухолями или периневральной инвазией подвергаются особому риску рецидива, и индекс подозрительности у этих пациентов должен оставаться высоким.
| ||||||||||||||||||||
10.
 Заключение
Заключение
Реконструкция периорбитальных дефектов после операции Моха требует особого внимания как к эстетическим аспектам, так и к функции век [2, 3, 7, 8, 12, 25]. Было описано множество различных методов и принципов, и хирург имеет некоторую свободу действий для достижения наилучшего результата [2, 3, 6–8, 11, 25]. Хотя важно следовать систематическому алгоритму реконструкции, мы считаем, что каждый пациент уникален, и план должен быть сформулирован для каждого человека в соответствии с фундаментальными принципами.
Благодарность
Эта статья была поддержана неограниченным грантом Исследовательского центра по предотвращению слепоты, Нью-Йорк, США.
Удаление опухолей век, шишек и рака кожи в Денвере, Колорадо
Вернуться в реконструктивную хирургию
Неровности, шишки и поражения век
Шишки, шишки и поражения век очень распространены. Большинство этих опухолей и поражений являются доброкачественными и затрагивают потовые железы, сальные железы, фолликулы ресниц и элементы кожи. У них необычные названия, например, гидроцистома или себорейный кератоз, но они совершенно не опасны.Некоторые опухоли век являются злокачественными, наиболее распространенным из которых является рак кожи, известный как базальноклеточная карцинома.
Д-р Фанте является автором окончательной главы о реконструкции век в хирургическом учебнике №1 по этому предмету: авторитетном документе Local Flaps in Facial Reconstruction , , который считается одним из важнейших в образовании по пластической хирургии. Наша команда является одной из самых опытных и уважаемых в этой области и будет использовать наилучшие возможные стратегии для восстановления нормального внешнего вида и функций, когда потребуется реконструкция век.
Типы рака век
Рак век широко классифицируется как эпителиальная опухоль, то есть он находится на внешней поверхности. Около 90 процентов всех случаев рака век — это базальноклеточная карцинома кожи. Если учесть количество солнечного света, которое получают веки, неудивительно, что здесь распространен рак кожи.
Если учесть количество солнечного света, которое получают веки, неудивительно, что здесь распространен рак кожи.
- Базальноклеточная карцинома — Под плоскоклеточными клетками в нижнем эпидермисе расположены круглые клетки, известные как базальные клетки.Около 80 процентов всех видов рака кожи возникают из-за этого слоя кожи. Базально-клеточная карцинома чаще всего начинается на нижнем веке в виде приподнятых жемчужных бугорков, которые легко кровоточат. Обычно он растет медленно, но в конечном итоге может повредить веки и глаза.
- Плоскоклеточный рак — Этот рак кожи образуется в верхнем слое эпидермиса, который состоит в основном из плоскоклеточных клеток. Он встречается гораздо реже, чем базальноклеточная карцинома, но растет более агрессивно и может распространяться на близлежащие ткани.Это может начаться в предраковой форме, называемой актиническим кератозом, которая проявляется в виде чешуйчатого красного пятна, которое не заживает.
- Сальная карцинома — Третий по частоте рак век, сальная карцинома, чаще всего встречается у людей среднего и пожилого возраста. Обычно он начинается в мейбомиевых железах, которые вырабатывают масло, смазывающее глаза и предотвращающее испарение слез. Эта агрессивная опухоль часто возникает на верхнем веке, где больше желез.
- Меланома — К счастью, эта опасная опухоль на веках встречается редко.Это может начаться как коричневая или бледная масса, и если ее не лечить, она может распространиться через кровоток в другие части тела.
Варианты лечения опухоли / выпуклости на веке и рака кожи
В центре глаз и лица Fante мы используем различные методы лечения опухолей век, как злокачественных, так и доброкачественных. Обычно мы начинаем с биопсии, чтобы определить тип опухоли. Основываясь на этой информации, большинство доброкачественных опухолей не требуют другого лечения, тогда как раковые опухоли обычно полностью удаляются.
- Биопсия — При биопсии опухоли, чтобы определить, является ли она злокачественной, она может быть как послеоперационной (взятие части опухоли), так и эксцизионной (взятие всей опухоли). Если новообразование оказывается доброкачественным, может потребоваться эксцизионная биопсия.
- Хирургия Мооса или замороженного участка — Мы используем операцию Мооса, когда это возможно, из-за хрупкости век. Используя эти методы, хирург или дерматолог удалит видимый рак века вместе с фрагментами здоровой кожи на краю опухоли.Затем эту краевую ткань немедленно исследуют под микроскопом, чтобы увидеть, есть ли еще какие-либо раковые клетки. Если раковые клетки все еще присутствуют, они удаляют дополнительное кольцо ткани, пока раковые клетки не исчезнут. Как только рак исчезнет, можно провести реконструкцию, чтобы восстановить функции и внешний вид в лучшем виде.
- Криохирургия — Хотя это не операция с использованием скальпеля, криохирургия может быть эффективным методом удаления раковых или предраковых опухолей без удаления дополнительных тканей.В криохирургии жидкий азот используется для замораживания и уничтожения раковых клеток. Замороженные клетки и волдыри на коже, их отслаивание и реконструкция обычно не требуется. Этот процесс проще, чем операция по Моосу или замороженному сечению, но вероятность успеха не так высока.
- Лучевая и химиотерапия — Лучевая и химиотерапия обычно не являются лучшими единственными методами лечения рака век, но иногда являются частью лечения запущенных или сложных опухолей. Некоторым пациентам мы можем порекомендовать дистанционную лучевую терапию и такие препараты, как 5-фторурацил, аминолевулиновая кислота, имиквимод и висмодегиб.
Когда необходима химиотерапия при раке век?
Химиотерапия для лечения рака век обычно назначается в качестве местного лечения. Его можно использовать в качестве нехирургического лечения некоторых базальноклеточных карцином с низким риском, плоскоклеточных карцином in situ и некоторых карцином сальных желез век.
Какие типы операций по удалению рака кожи доступны?
Чтобы вылечить рак кожи в определенной части вашего тела, мы должны удалить все клетки рака кожи.Для этого мы систематически наносим на карту края (также называемые краями) раковой опухоли и вырезаем ее таким образом, чтобы можно было исследовать края под микроскопом. Когда все края свободны от оставшихся раковых клеток, можно начинать реконструкцию.
Оригинальный метод был разработан доктором Фредериком Моосом из Университета Висконсина в 1938 году, и в настоящее время его проводят исключительно дерматологи, сертифицированные Моосом, по всей территории США. В Колорадо мы работаем с несколькими исключительно талантливыми специалистами по Моосу.Дерматолог Мооса удаляет рак и исследует образцы под микроскопом. Пациентам комфортно в кабинете дерматолога Мооса, и они могут принести с собой развлекательные материалы, например книгу, журнал или планшет, чтобы посмотреть свои любимые шоу, пока врач проводит обследование тканей. Если опухоль небольшая, дерматолог Мооса иногда может исправить эту область. Если он большой, пациента направят к хирургу на реконструкцию в тот же день или на следующий день в качестве второго этапа.Реконструкция век обычно сложна, и пациентов почти всегда направляют к окуло-лицевому пластическому хирургу, например, доктору Фанте или доктору Гёксу.
Чтобы избежать двухэтапного процесса операции Мооса и сложной реконструкции, был разработан другой метод, названный «Хирургия замороженного участка», который позволяет удалить и реконструировать рак кожи в хирургическом центре или больнице за один этап, пока пациент получает седативное средство. Основное отличие состоит в том, что микроскопическое исследование краев рака кожи проводится сертифицированным патологоанатомом.При раке кожи век д-р Фанте или д-р Гёкс иссекают видимый рак, патолог удостоверяет, что края (или края) свободны от опухоли, а затем д-р Фанте или д-р Гоэкс выполнят реконструкцию, все время пациент удобно отдыхает в сопровождении анестезиолога. Для некоторых пациентов это проще и менее напряженно. Показатели успеха как для хирургии Мооса, так и для операции на замороженном участке примерно одинаковы при излечении более 99%.
Для некоторых пациентов это проще и менее напряженно. Показатели успеха как для хирургии Мооса, так и для операции на замороженном участке примерно одинаковы при излечении более 99%.
Кто является кандидатом на операцию по удалению рака кожи?
Операции по Моосу и замороженному сечению стали золотым стандартом в лечении базальноклеточного и плоскоклеточного рака век и лица.Из-за минимального иссечения нормальной кожи и тщательной реконструкции, которые определяют эти операции, они особенно подходят для видимых раковых образований кожи. Операции Mohs и Frozen Section могут быть уместны, когда рост не имеет определенных границ, когда рак кожи быстро растет и когда пациент хочет получить наилучший эстетический результат. Их также часто проводят при рецидивирующих новообразованиях рака кожи. Если вам интересно, подходят ли вам эти стратегии, запланируйте консультацию и обследование у доктора Ф.Фанте или доктор Гокс.
Преимущества хирургии Мооса
Команда центра глаз и лица Fante использует операцию Mohs или Frozen Section, когда это возможно, для удаления опухолей век. Это связано с тем, что этот метод сводит к минимуму количество удаляемых здоровых тканей в дополнение к опухоли и устраняет догадки, связанные с поиском границ опухоли.
Постоянно проверяя внешние края удаленной ткани на наличие оставшихся раковых клеток, практически нет сомнений в том, что вся опухоль была удалена полностью.Вот почему операция Моса или Frozen Section имеет самый высокий процент успеха среди всех операций по поводу рака кожи — до 99 процентов. Иногда операцию по удалению рака и любую необходимую реконструкцию выполняет один и тот же хирург. Иногда два этапа выполняют разные специалисты.
Требуется ли анестезия для хирургии рака век?
Операция на веках выполняется амбулаторно с использованием только местного анестетика, местного анестетика с пероральными или внутривенными седативными средствами, или местного анестетика с общей анестезией. Квалифицированный окуло-лицевой пластический и реконструктивный хирург делает это заключение на основе нескольких факторов, включая выполняемую технику, предполагаемую продолжительность процедуры и решаемую проблему. Во время вашей консультации по хирургии век д-р Фанте или д-р Гёкс обсудят подробности вашего случая.
Квалифицированный окуло-лицевой пластический и реконструктивный хирург делает это заключение на основе нескольких факторов, включая выполняемую технику, предполагаемую продолжительность процедуры и решаемую проблему. Во время вашей консультации по хирургии век д-р Фанте или д-р Гёкс обсудят подробности вашего случая.
Сколько времени длится операция по удалению рака кожи?
Операция по удалению рака кожи — это упрощенный процесс, который включает систематическое удаление тканей с последующим немедленным микроскопическим исследованием.Пациентам, которым назначена эта процедура, обычно рекомендуется очистить свой календарь в день операции. В большинстве случаев операция по удалению рака выполняется менее чем за 4 часа. Однако предсказать это невозможно, потому что процесс завершается только после того, как микроскопическое исследование слоя ткани не обнаруживает раковых клеток.
Какой вид реконструкции век может потребоваться после удаления рака кожи век?
Многие виды рака настолько малы, что доктор Фанте или докторGoecks может восстановить веко с помощью тщательного наложения швов, которые уважают красоту и функциональность области вокруг глаз. Однако иногда более крупные раковые опухоли кожи требуют более сложной реконструкции с использованием местных лоскутов прилегающих тканей других век, носа, щеки или виска. Иногда также необходимы кожа и другие трансплантаты из других частей тела. Если система отвода слезы во внутреннем углу глаза повреждена раком, может потребоваться защитить или восстановить ее, чтобы впоследствии из глаза не было чрезмерной жидкости.К счастью, во всех этих случаях пациенты и их семьи обычно приятно удивляются тому, насколько нормально выглядят и работают глаза после завершения заживления. Доктор Гокс и доктор Фанте являются всемирно известными экспертами в этой области и с 2005 года являются авторами авторитетных глав по реконструкции век в лучшем учебнике по этой теме «Локальные лоскуты в восстановлении лица».
Посмотреть нашу фотогалерею
Может ли опухоль века вернуться после операции?
Если опухоль доброкачественная и удалить ее только часть, то, конечно, она может вырасти снова.В зависимости от размера и внешнего вида может иметь смысл или не иметь смысла агрессивно удалять доброкачественную опухоль, поскольку операция обычно создает небольшой шрам.
Точно так же, если некоторые раковые клетки были пропущены хирургическим путем, опухоль может вернуться. Однако, как упоминалось выше, операция по Моосу или замороженному сечению имеет невероятно высокий уровень успеха для полного удаления опухоли.
Конечно, удаление одного вида рака кожи с век не означает, что со временем не может развиться еще одна новая опухоль.
Восстановление после операции по реконструкции век
Ваше выздоровление будет зависеть от типа реконструктивной хирургии. Например, можно использовать прямое закрытие, если количество удаленной ткани не слишком велико. Затем кожные швы снимут через 7-10 дней, а более глубокие — через 6-12 недель. Для более пораженных опухолей могут потребоваться кожные трансплантаты и использование кожных лоскутов, прикрепленных к кровоснабжению. Оба эти варианта требуют большего времени восстановления, а иногда и дополнительных процедур.
Из-за деликатного характера области вокруг глаз синяки и «синяки под глазом» очень распространены и обычно длятся 1-2 недели. Доктор Фанте и доктор Гокс часто назначают глазные капли и / или мази с антибиотиками. Временная сухость глаз — обычное явление, а боль — нечасто. Слегка нечеткое зрение может возникнуть из-за мазей, но изменение рецепта очков происходит редко. В худшем случае необходимо временно закрыть веки одного глаза на несколько недель. Тем не менее, опыт Drs.Fante, Hawes и Goecks обеспечат наилучшие результаты с восстановлением функции век и минимальным рубцеванием.
Через какое время после операции на веках вы можете водить машину?
Как анестезия, так и обезболивающие могут мешать координации и суждению.


 Ее послеоперационная фотография была сделана через шесть месяцев после операции и отметила естественный результат с очень хорошо зажившими разрезами. Система слезных протоков остается открытой и функционирует нормально.
Ее послеоперационная фотография была сделана через шесть месяцев после операции и отметила естественный результат с очень хорошо зажившими разрезами. Система слезных протоков остается открытой и функционирует нормально.