Отзывы заполнение носослезной борозды гиалуроновой кислотой: Коррекция носослезной борозды | Отзывы покупателей
Коррекция носослезной борозды — «Серьезная процедура, много нюансов. Очень подробный отзыв! +обновление спустя 13 месяцев»
Моя проблема – уставший внешний вид. Я долго не понять, в чем именно дело. Питание, режим дня, витамины, отпуск. Хорошая кожа, но лицо какое-то усталое. Под глазами не то, чтобы синяки, скорее впадины. При ровном направленном в лицо свете у зеркала выгляжу неплохо, а при боковом – просто изможденная старуха. Консилеры, тональники, витамины – все не то. Неужели это может исправить только пластический хирург?
И однажды случайно я узнаю про то, что это исправимо с помощью особой процедуры у косметолога!!!! Конечно, я стала изучать информацию.
Диагноз — не достаточность объемов ткани в преорбитальной зоне и ярко выраженная носослезная борозда. Плюс ко всему у меня тонкая кожа век и просвечивают близко расположенные сосуды. Отеков у меня не бывает ( и на том спасибо).
Коррекция носослезной борозды
С помощью специального инструмента (канюли) в мягкие ткани вводится препарат на основе гиалуроновой кислоты. Другими словами, специальный косметологический гель ( его еще называют «филлер» ), который постепенно рассасывается без вреда для организма. Аналогичными филлерами косметологи увеличивают губы, скулы, выравнивают горбинки на носу и корректируют носогубные складки. Гель восполняет недостаток объема своих тканей, по обещаниям косметологов держится 5-11 месяцев.
Другими словами, специальный косметологический гель ( его еще называют «филлер» ), который постепенно рассасывается без вреда для организма. Аналогичными филлерами косметологи увеличивают губы, скулы, выравнивают горбинки на носу и корректируют носогубные складки. Гель восполняет недостаток объема своих тканей, по обещаниям косметологов держится 5-11 месяцев.
Выбор специалиста
Перед тем как решиться, я долго искала врача и собирала информацию о методике. Процедура относительно новая и отзывов о ней в действительности не много. Я не нашла среди подруг и знакомых тех, кто уже делал и мог посоветовать хоть что-то. Редкие отзывы в интернете, немного отрывочной информации на профифорумах. Филерами очень многие увеличивают губы ( это повальная мода), а про область глаз почти никто и не знает ничего. На профи форумах косметологи бурно обсуждают конкретные препараты и их производителей, ругают криворуких специалистов и почти не дают дельных рекомендаций. Выбирая специалиста, я смотрела работы и искала отзывы.
Выбирая специалиста, я смотрела работы и искала отзывы.
Идти в крутую клинику я не решилась по ряду причин. 1. Цена – меня не устраивала 2. Специалисты этих клиник – все те же темные лошадки, информации о них почти нет . 3. Фотографий работ до и после — тоже нет.
Получалась лотерея, только за огромные деньги.
Частный врач-косметолог, на котором я остановила свой выбор, активно пиарится в инстаграмм. У нее было больше всех работ в данной области и наиболее правдоподобные фотографии. ( У других «мастеров» было значительно меньше работ, неинформативные фотографии с разных ракурсов до и после, а то и вовсе ворованые и фотошопленые картинки). В основном мастер занимается губами, реже – скулы, носы, нити.
Но я отдавала себе отчет, что это была тоже лотерея, но с более адекватной ценой и более-менее подтвержденным опытом.
Цена
Я заплатила за услугу 10 тысяч. В крупных клиниках цена варьируется от 15-30 тыс.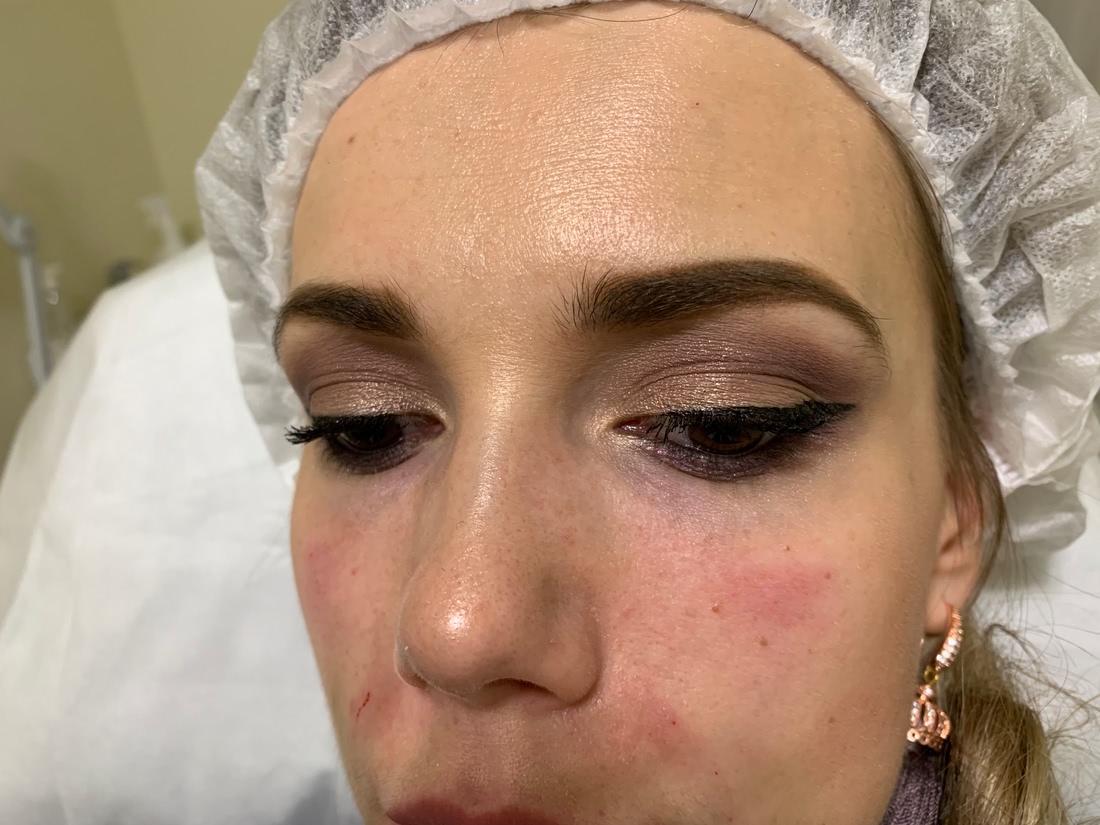
Лично для меня цена 10 тыс ощутима, особенно с учетом регулярности ее проведения и знания о стоимости препаратов.
Филлер – Принцесс Волюм 1 мл.
Процесс
И теперь о том, как все происходило и что из этого получилось.
В кабинете косметолога я провела 1.5 часа. За это время мы обсудили план действий, нанесли обезболивающее, сделали ботокс в межбровье и собственно коррекцию преорбитальной области.
Обезболивали мне каким-то жирным кремом и полной анестезии ( как обезбаливающий укол у стоматолога) он не дал. Процедура почти безболезненная, но приятной я назвать ее не могу. Терпимо, очень даже. Но это вам не массаж тибетскими чашами J.
Во время процедуры желательно не дергаться и смотреть наверх. Моргать можно)
Прокалывают кожу в верхней части щеки иглой и в дырочку запускают тонкий гибкий зонд – канюлю. На каждый глаз 4 прокола. Сначала один глаз, потом второй.
Один из проколов был не очень удачным – попали в сосуд. Появилась маленькая гематома и пришлось колоть вторую дырку.
Появилась маленькая гематома и пришлось колоть вторую дырку.
Мои впечатления от результата.
Сразу после процедуры
Впечатления и эмоции от результата у меня не однозначные: я счастлива и расстроена одновременно….
Как только все закончилось – я подошла к зеркалу – красавица! Правда освещение у косметолога в кабинете – ужасное ( галогеновые точечные и частично перегоревшие лампы толком не освещают лицо). Толком ничего не рассмотришь. Ощущения на лице специфические, на правой стороне сразу чувствовалась небольшая отечность и врач сказала, что небольшой отек будет пару дней. Следов от уколов почти не было было видно, кроме одного неудачного прокола. Пальцами трогать лицо я не стала (и очень зря). Получила беглые устные рекомендации от врача, расплатилась и поехала домой. На радостях даже чек не попросила…
Рекомендации врача:
« Периодически прижимать гель пальчиками первые пару дней,для лучшего распределения, не спать лицом в подушку, не пить алкоголь. Окончательный результат будет через 2 недели »
Окончательный результат будет через 2 недели »
Дома у зеркала я расстроилась. Свет падал по-другому и видны были неровности ввиде небольших комков. Я потрогала пальцами и поняла, что гель лежит неравномерно: то пусто, то густо. У одного глаза ближе к носу был один большой ком, там и отек как раз.
Время было позднее, бежать и звонить было врачу я не могла. Стала прижимать и расправлять гель, как делал косметолог и ямы выправились.
На следующий день лицо под глазами и в зоне щек слегка отекло. С одной стороны больше, с другой меньше. Визуально отек не большой, но ощущения тяжести на лице не очень приятны. Выйти в магазин за хлебом без проблем, но собеседование или важную встречу лучше отложить. У меня еще и синячок был от прокола… Я сидела дома, благо такая работа домашняя была на тот момент.
Спадал отек долго, только на 6й день стало легче. Я по-прежнему ощущала, что с одной стороны геля больше, чем с другой. Даже пришла показаться своему мастеру.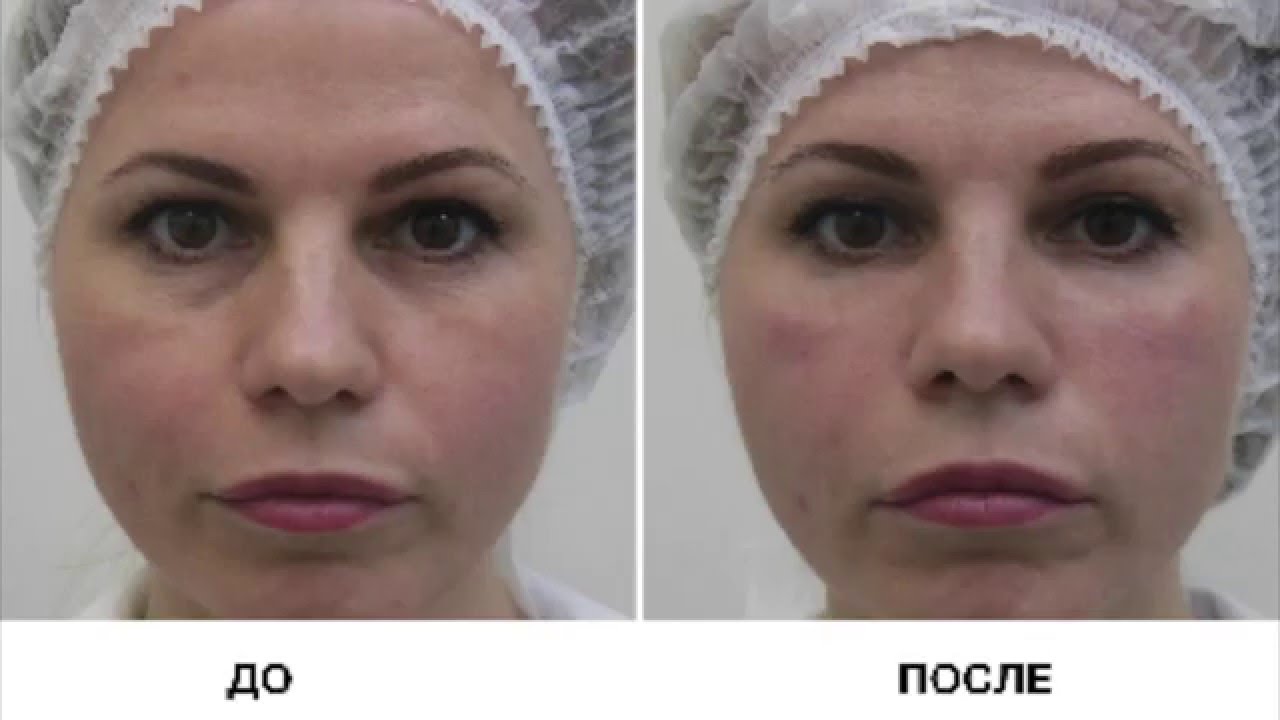 Она посмотрела, поплющила этот ком и сказала, что результат будет через две недели. На мои сомнения, что количество препарата не равноценно на оба глаза пожала плечами: Мол, все хорошо и симмметрично, это отек.
Она посмотрела, поплющила этот ком и сказала, что результат будет через две недели. На мои сомнения, что количество препарата не равноценно на оба глаза пожала плечами: Мол, все хорошо и симмметрично, это отек.
Спустя 2 недели могу сделать выводы.
Результат неплохой , самой процедуре ставлю четверку. В целом, своей задачей филлер справился: впадины преорбитальной зоны стала значительно меньше. Но сами носослезные борозды ниже преорбитальной зоны все равно немного видны.
К самому мастеру у меня есть претензии ( и я уверена, что для многих эти недочеты будут существенными):
- Все –таки ассиметрия есть. Визуально это заметно, но не очень сильно. Если прощупать пальцами – явно разное количество геля. С той стороны где больше – результат прекрасный. А там где мало — хочется–добавить еще. Минус доктору , потому что не увидеть ассиметрию и открещиваться под видом « у вас все нормально» — не профессиональный подход. Ошибся – признай ошибку, исправь.
 Я же, как клиент, не виновата, что у нее так получилось не равномерно. Ассиметрия – это косяк.
Я же, как клиент, не виновата, что у нее так получилось не равномерно. Ассиметрия – это косяк. - Для моей проблемы геля нужно больше. Не 1 мл, а 1.2-1.5. Доктор не смогла правильно оценить количество препарата и не предложила добавить, чтобы улучшить ситуацию.
Но тем не менее – я выгляжу отдохнувшей и более здоровой! Возможности процедуры мне очень понравились. Буду ли я делать снова? Скорее всего да, но смотря сколько продержится. Конечно, хотелось бы стойкости до года, но как обернется покажет время.
Чаще делать не хочется – это и время на реабилитацию и деньги.
Я обязательно отпишусь о результатах спустя какое-то время.
А вот мои советы тем, кто только собирается:
— Сначала проконсультироваться с потенциальным врачом и обдумать, надо ли оно вам. Нравится ли конкретный специлист, достаточно ли понятно он объясняет и вникает в задачу? Слышит ли он вас и трезво ли оценивает ваше лицо? Достаточно ли чисто в кабинете? Какие гарантии дает врач? Есть ли у него диплом врача?
-Обсудить количество вводимого препарата для того, чтобы получить результат
-Интересоваться, что за препарат использует мастер и его срок годности
-Уточнить какую методику введения препарата использует мастер. Это должна быть именно канюля , а не игла. Филлер нельзя колоть подкожно, только в глубь ( Я читала на форумах ужастики, когда вводили подкожно и результат был ужасен)
Это должна быть именно канюля , а не игла. Филлер нельзя колоть подкожно, только в глубь ( Я читала на форумах ужастики, когда вводили подкожно и результат был ужасен)
-Смотреть фотографии работ мастера и трезво оценивать их подлинность и информативность
-Внимательно ( очень!) осмотреть результат в кабинете, покрутиться перед зеркалом, так чтобы свет падал под разными углами. Лучше взять с собой карманное зеркало и пройтись по кабинету, очень внимательно осматривая результат. Быть внимательным и требовательным!
-Потрогать место расположения геля пальцами ( конечно, чистыми руками! ). Убедиться, что все ровно, равномерно, симметрично! Что результат вас устраивает на 100%.
-Просить чеки перед тем как отдать деньги. Потому что если что пойдет не так …
— Делать процедуру перед выходными, а не перед важной встречей по работе или свиданием
—————————
Обновление отзывы спустя 13 месяцев.
Филлер постепенно рассасывается и я довольна, что он продержался более года. Думаю, еще 2-3 месяца ( как минимум ) можно будет потянуть с повторной процедурой.
Думаю, еще 2-3 месяца ( как минимум ) можно будет потянуть с повторной процедурой.
Выводы у меня сейчас скорее положительные. При всех минусах и сложностях я ни чуточки не жалею что решилась.
Коррекция носослезной борозды филлерами в Красноярске: цены, отзывы и адреса
Как сделать взгляд моложе
Слезная или, по-другому, носослезная борозда — это углубление между нижним веком и скуловой костью. В ней находится круговая мышца глаза, жировая прослойка и проходит множество мелких сосудов. Из-за естественного старения кожи и влияния негативных факторов, например, стресса или хронической усталости, мышечные волокна теряют тонус, жировые ткани рассасываются, кожа становится тонкой, а сосуды начинают просвечивать. Под глазами появляются морщины и темные круги, и лицо выглядит уставшим.
Чтобы заполнить недостающую жировую прослойку и сделать кожу под глазами ровной, врачи-косметологи корректируют ее филлерами с гиалуроновой кислотой. Это гелеобразные препараты, которые вводят в средние слои кожи, и они приподнимают ее, сравнивая с поверхностью щек.
В статье Beauty.Firmika.ru расскажем о коррекции носослезной борозды филлерами: когда можно и нельзя ее делать, как она проходит и могут ли быть осложнения после. В конце публикации читайте, сколько стоит услуга в салонах Красноярска.
Показания и противопоказания к коррекции носослезной борозды
Контурная пластика слезной борозды — косметическая, а не хирургическая процедура, поэтому показаниями к ней будут эстетические недостатки кожи. Косметолог рекомендует коррекцию при ярко выраженных мимических морщинах вокруг глаз, темных кругах, отечности, мешках и очень тонкой коже, сквозь которую видны сосуды.
Нельзя делать процедуру в следующих случаях:
- В период беременности и лактации;
- При онкологии, аутоиммунных заболеваниях, сахарном диабете и нарушении свертываемости крови;
- Если менее чем за год до коррекции пациент делал блефаропластику;
- При аллергии на компоненты филлеров.

Возрастных ограничений к коррекции носослезной борозды нет: ее можно делать при минимальных проявлениях старения кожи. Но обычно к косметологам обращаются после 35 лет.
Как проходит коррекция носослезной борозды филлерами
Пациент приходит на консультацию, где врач-косметолог оценивает его состояние кожи и выраженность возрастных изменений, после чего подбирает филлер и его объем. Наполнители отличаются по производителям и консистенции: есть плотные, которые устраняют глубокие морщины, и более жидкие для незначительных дефектов.
Процедуру можно провести в день обращения. Она проходит в два этапа:
- Подготовительный. Косметолог очищает кожу от макияжа, наносит антисептик и обезболивающий крем. Хотя сильной боли нет, могут возникнуть неприятные ощущения, из-за которых пациент начнет жмуриться и будет мешать. Далее косметолог специальным карандашом отмечает места, куда будет вводить филлер.
- Коррекция.
 Спустя 20-30 минут после анестезии, когда она полностью подействовала, косметолог делает инъекции. Он медленно вводит гель в несколько точек, чтобы он равномерно распределился под кожей. В некоторых центрах уколы делают иглой, но чаще используют канюли — длинные тонкие трубки с закругленным концом и боковым отверстием, через которое гель попадает под кожу. Это современный и атравматичный метод введения филлера.
Спустя 20-30 минут после анестезии, когда она полностью подействовала, косметолог делает инъекции. Он медленно вводит гель в несколько точек, чтобы он равномерно распределился под кожей. В некоторых центрах уколы делают иглой, но чаще используют канюли — длинные тонкие трубки с закругленным концом и боковым отверстием, через которое гель попадает под кожу. Это современный и атравматичный метод введения филлера.
Наполнитель дает эффект сразу после инъекций: кожа разглаживается и светлеет. Однако окончательно оценить эффект от процедуры можно через 2-3 дня, когда гель полностью заполнит мышечные волокна.
Общая рекомендация после коррекции — в течение двух недель воздержаться от косметических процедур: пилинга, массажа лица и распаривания кожи. Врач может дополнительно дать частные инструкции в зависимости от конкретного клинического случая.
Результат коррекции сохраняется от месяца до двух лет в зависимости от препарата, его плотности и особенностей организма.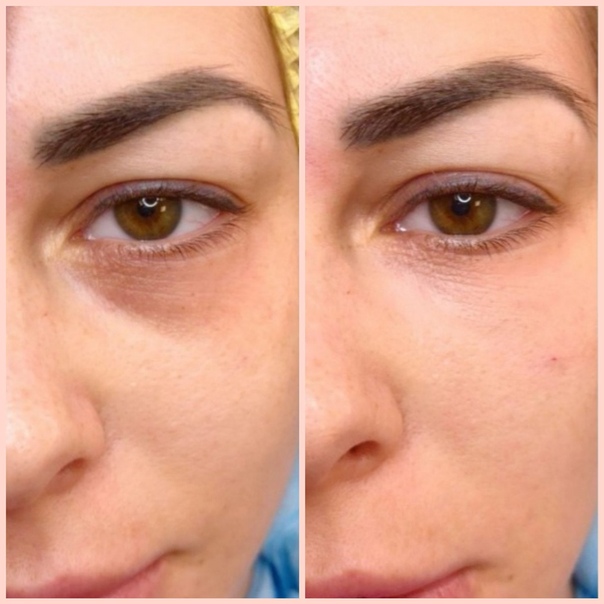 У каждого человека есть ферменты гиалуронидазы, которые расщепляют гиалуроновую кислоту, поэтому со временем действие филлеров заканчивается.
У каждого человека есть ферменты гиалуронидазы, которые расщепляют гиалуроновую кислоту, поэтому со временем действие филлеров заканчивается.
Осложнения после заполнения носослезной борозды филлерами
Нижнеглазничная область — анатомически опасная зона, где проходят важные сосуды и нервные окончания. Любое вмешательство здесь вызывает отечность, может привести к гематоме или гиперемии, когда слизистая оболочка глаза краснеет. В норме эти симптомы проходят в течение нескольких дней.
Более серьезное осложнение после коррекции слезной борозды — окклюзия или непроходимость сосуда, когда филлер его закупоривает. Особенно опасно, когда гель попадает в вену или артерию, потому что это приводит к некрозу тканей. Врач почти сразу видит, что наполнитель попал в полость сосуда: кожа меняет цвет, обесцвечивается или наоборот, темнеет, место укола становится очень болезненным. Если возникает осложнение, он делает инъекцию гиалуронидазы, чтобы кислота рассосалась.
Правильное введение филлера напрямую зависит от опыта и квалификации косметолога.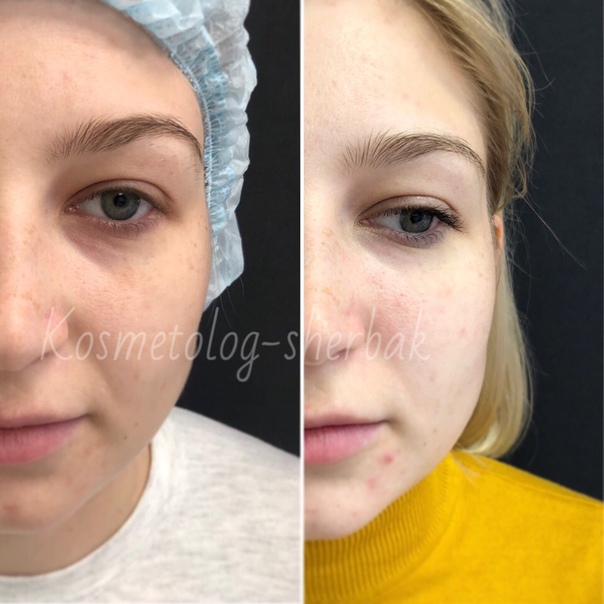 Прежде чем записаться в клинику на процедуру, почитайте отзывы о ней и о косметологах. Это поможет выбрать центр, где работают специалисты, которые выполнят процедуру без последствий.
Прежде чем записаться в клинику на процедуру, почитайте отзывы о ней и о косметологах. Это поможет выбрать центр, где работают специалисты, которые выполнят процедуру без последствий.
Цена коррекции носослезной борозды
Стоимость процедуры зависит от производителя филлеров, объема препарата и статуса клиники. Минимальная цена коррекции — от 4 000₽, максимальная — 21 000₽.
Выбрать клинику можно на нашем портале. В таблице с компаниями собрана информация по центрам, где делают коррекцию слезной борозды. С помощью фильтра отсортируйте салоны по цене: от дешевых к дорогим или наоборот; узнайте, какие находятся рядом с метро или в удобном для вас районе.
При выборе учитывайте рейтинг клиники, он указан в виде звезд в правой колонке. Чем их больше, тем выше позиции салона по отзывам и оценкам клиентов.
Штатный копирайтер порталов Firmika.ru и Stom-Firms.ru.
Коррекция носослезной борозды в Перми — цены, отзывы
Что это за процедура и для чего она делается
Главная причина появления дефекта — возрастные изменения и естественное старение кожи.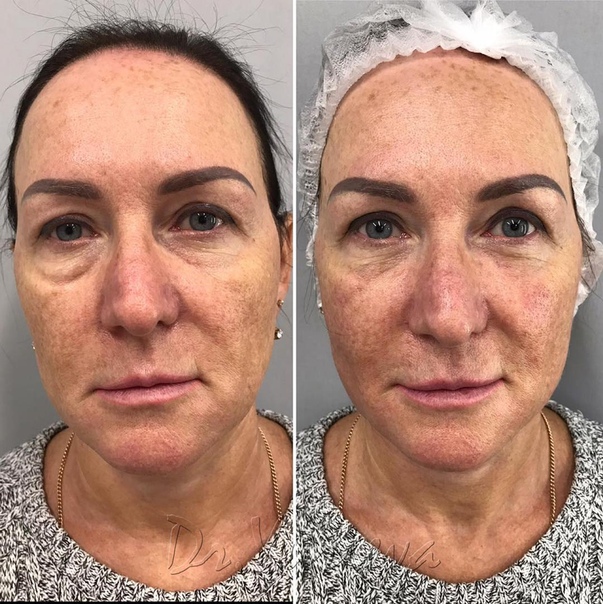 Меняется рельеф этой области, образуются тени, а это, в свою очередь, придает глазам усталый и болезненный вид.
Меняется рельеф этой области, образуются тени, а это, в свою очередь, придает глазам усталый и болезненный вид.
Бывает и так, что с проблемой сталкиваются люди более молодого возраста — 23–30 лет. Недосыпание, перенапряжения, отсутствие сбалансированного питания способствуют появлению изменений.
Перед принятием решения о коррекции носослезной борозды имеет смысл проконсультироваться с врачом. Так как иногда появление дефекта может быть связано с проблемами со здоровьем.
Самый популярный и эффективный метод вернуть лицу и взгляду молодой, здоровый и сияющий вид — это коррекция носослезной борозды.
Во всем мире эту процедуру проводят путем глубокого введения филлеров в область нижнего века.
Филлеры — это специальные препараты на основе гиалуроновой кислоты. Они содержат в составе элементы, которые близки организму человека.
Филлеры выравнивают рельеф, притягивают воду и «насыщают» зону нижнего века влагой.
Коррекция носослезной борозды имеет следующие преимущества:
- область кожи под нижним веком подтягивается;
- минимальный риск смещения наполнителя;
- разглаживаются морщины;
- исчезают мешки под глазами;
- область носослезной борозды становится незаметной;
- поверхность кожи выравнивается.
Эффект после проведения манипуляции наступает сразу, поэтому не требуется период реабилитации.
Как проходит процедура
Для проведения манипуляции следует выбрать препарат на котором будет работать врач–косметолог. Лучше обсудить этот вопрос с доктором.
Филлеры обычно делят на две основные группы:
- биодеградируемые;
- перманентные.
Первый вид — это временные филлеры, которые пропадают через определенный промежуток времени. Вторые остаются навсегда и обеспечивают непрерывный результат.
Перманентные филлеры чаще всего не используются по причине развития различных нежелательных эффектов: образование воспалений, перемещение, выпирание.
Временные филлеры абсолютно безопасны и безвредны. Их производят в виде геля, который бывает разной структуры.
Плотность выбирается в зависимости от области, которую нужно корректировать.
После выбора препарата требуется небольшая подготовка, которая не требует больших усилий.
- Кожу необходимо очистить с помощью специальных средств.
- Провести обработку антисептическим раствором.
- Нанести анестетик на область, нуждающуюся в коррекции.
- Отметить борозду коррекция которой будет выполняться.
- Ввести филлеры. Препарат вводится по линиям, которые были нанесены заблаговременно методом равномерных прокалываний.
- Повторная дезинфекция и нанесение крема с успокаивающим эффектом.
Филлер в виде геля необходимо вводить малыми дозами. Такой способ позволяет равномерно распределить средство по нужной области.
Эффект от процедуры
Наполнитель, введенный в область носослезной борозды быстро разглаживает рельеф кожи, устраняет синеватый оттенок и заполняет межклеточное пространство.
Некоторые виды препаратов способны стимулировать выработку эластина и собственных коллагеновых волокон, а также способствовать омоложению.
Показания к процедуре
Зона носослезной борозды покрыта очень тонким слоем кожи, поэтому дефект может образоваться и в молодом возрасте. Поэтому показаниями к проведению процедуры считаются:
- явно выраженная сосудистая сетка;
- под глазами образовались сильные углубления и темные круги;
- кожа вокруг глаз подверглась возрастным изменениям.
Противопоказания
Абсолютными противопоказаниями к проведению коррекции считаются:
- болезнь почек и печени в острой форме;
- обострение хронических заболеваний;
- болезни центральной нервной системы;
- плохая свёртываемость крови;
- склонность к образованию шрамов;
- блефаропластика, которую сделали меньше года назад;
- дерматологические заболевания в области коррекции;
- инфекционные заболевания;
- наличие доброкачественных или злокачественных опухолей;
- сердечная и лёгочная недостаточность.
Относительными противопоказаниями к проведению процедуры считаются:
- период беременности и грудного вскармливания;
- критические дни;
- высокая температура;
- ОРЗ И ОРВИ.
Рекомендации после процедуры
После проведения коррекции появляется отек, который проходит через трое суток. Для быстрого избавления от них специалисты часто рекомендуют применение успокаивающих и охлаждающих масок.
Во время этапа восстановления необходимо соблюдать некоторые требования:
- не делать макияж минимум сутки;
- минимум на 10 дней отказаться от посещения бани, сауны и солярия;
- убрать из рациона острую и солёную пищу;
- не использовать скрабы и пилинги для лица;
- не пить алкоголь и не принимать лекарственные препараты.
Через 60 дней после проведения коррекции носослезной борозды можно начать массировать лицо руками. Следует ограничить использование спонжей для умывания и щеток.
Во время проведения массажа нельзя затрагивать зону коррекции руками.
Для предотвращения появления полосы и закрепления результата нужно ухаживать за зоной коррекции:
- применять средства по уходу за кожей соответствующие возрасту и типу кожи;
- ежедневно очищать лицо от макияжа;
- в составе уходовых кремов желательно наличие гиалуроновой кислоты.
Контурная пластика или коррекция носослезной борозды филлерами — это современная и безопасная процедура борьбы с дефектами лица. Важно правильно выбрать клинику и врача–косметолога, соблюдать все правила и тогда манипуляция не вызовет осложнений или негативных последствий.
Коррекция носослезной борозды в Москве: цены, фото и отзывы
Когда в периорбитальной области наблюдается дефицит жировой ткани, кожа начинает опускаться, образуются носослезные борозды. Их появление не связано с возрастом. Конечно, носослезные борозды преимущественно встречаются у людей старшего поколения, но эта проблема может коснуться и молодых людей. Неправильный образ жизни, стрессы и недосыпание могут вызвать появление носослезных борозд. Они образуются от внутреннего угла глаза и тянутся к линии скул.
Из-за того, что кожа под глазами «проседает», образуются темные круги. Они придают лицу усталый и нездоровый вид. Согласитесь, что это не красит ни одного человека. Поэтому мы предлагаем вам избавиться от этой проблемы. Сделать это можно с помощью контурной пластики с гиалуроновой кислотой. Преимущества данной процедуры заключаются в том, что:
- Во-первых, гиалуроновая кислота является естественным компонентом организма, поэтому риск возникновения аллергии или осложнений сведен к минимуму;
- Во-вторых, при правильной дозировке и правильном введении филлера он остается абсолютно незаметными. Вдобавок, он не мигрирует под кожей;
- В-третьих, контурная пластика является безоперационным методом коррекции носослезной бороды. Следовательно, срок реабилитации составляет считанные дни.
В некоторых случаях вводить филлер надо необязательно в подглазничную область. Практика показывает, что при контурной пластике скул носослезная борозда также подтягивается. Таким образом, одной процедурой по контурной пластике скул можно решить сразу 2 проблемы.
Но следует учитывать, что эффект от контурной пластики держится от полугода до года. Если вы хотите получить более долгий результат, то вам понадобится векторный лифтинг с препаратом Radiesse (Радиесс). В его составе не гиалуроновая кислота, а гидроксиапатит кальция. Его главная особенность в том, что он разлагается гораздо дольше, чем гиалуроновая кислота. Поэтому эффект от векторного лифтинга с Радиесс держится до 15 месяцев. Плюс, Радиесс провоцирует выработку собственного коллагена. Его запасы откладывают процесс старения кожи на некоторое время.
И филлеры, и препарат Радиесс – биодеградируемые. Это значит, что со временем они полностью разлагаются и выводятся из организма. После этого можно процедуру можно повторять.
Суть процедур по коррекции носослезной борозды заключается в заполнении «провалов», которые образуются между нижним веком и верхней частью щеки.
Что следует ожидать от контурной пластики носослезной борозды?
- Исчезнут темные круги под глазами
- Кожа выровняется, борозда станет менее заметной
- Улучшиться общий вид лица
Чтобы увидеть окончательный результат инъекций будет необходимо подождать примерно 2 недели, чтобы полностью прошли отеки на лице. Но это ожидание того стоит!
Читать подробнее
Коррекция носослезной борозды — коррекция филлерами
Коррекция носослезной борозды
Сильно выраженная носослезная борозда весьма часто придает лицу уставший вид. К счастью, сегодня каждый желающий имеет возможность корректировать эту область без операционного вмешательства. Средство Teosyal Redensity ll — препарат на основе гиалуроновой кислоты. Коррекция носослезной борозды проводится методом контурной пластики, при помощи маленьких проколов. Средство после введения не контурируется. Благодаря такому подходу удается избежать эффекта «впалых» и «уставших» глаз.
Результаты процедуры заметны сразу же после ее проведения. Через пару месяцев необходимо посетить специалиста для осмотра. В случае необходимости коррекция носослезной борозды будет проведена повторно.
К числу показаний к процедуре можно отнести:
- темные круги под глазами;
- носослезные борозды.
Однако также необходимо перечислить противопоказания:
- онкологические заболевания, склонность к отекам;
- воспалительные процессы, аутоимунные заболевания;
- инфекция в части проведения инъекции;
- нарушения свертываемости крови;
- беременность, лактация, миастения;
- прием противовоспалительных препаратов;
- прием антибиотиков;
- повышенная чувствительность к гиалуроновой кислоте;
- сильно выраженные инфраорбитальные грыжи;
- наличие в коже плохорассасывающихся гелей;
- склонность к образованию гипертрофического рубцевания.
Также препарат не рекомендуется применять в одновременно с химическим пилингом, лазерным лечением. Что касается частоты выполнения, процедура проводится не чаще 1 раза в 8-12 месяцев. Дозировку специалист назначает в зависимости от глубины борозд пациента. В некоторых случаях требуется дополнительная корректировка, которая проводится через 2 недели.
Выгодное предложение
Прайс-лист
В стоимость входит 1 шприц с препаратом Teosyal Redensity ll (1 мл) и работа специалиста. Процедура может выполняться при помощи других препаратов Belotero Basic, Glytone3, Jalucomplex. Если необходимо подправить черты лица, проводится коррекция носослезной борозды, отзывы свидетельствуют об эффективности процедуры.
Коррекция носослезной борозды филлерами в Москве отзывы, фото, цена
Носослезная борозда и почему она появляется
Носослезка — это небольшая (до 1,5 см) складочка, которая берет начало возле внутреннего уголка глаза, очерчивает подглазничную область, и направляется вниз в сторону скуловой дуги. Сначала практически незаметная, постепенно она становится все более выраженной, а к бальзаковскому возрасту превращается в ощутимо глубокую носослёзную борозду. У кого-то проблема проявляется раньше, а у кого-то гораздо позже. Помимо старения организма, есть и другие факторы, влияющие на ее формирование:
- отсутствие должного ухода за кожей лица;
- постоянная усталость и недосыпание;
- слишком быстрое похудение;
- хронический стресс, частые расстройства, переживания;
- гормональный дисбаланс;
- вредные привычки (употребление алкоголя, курение).
Даже если нормализовать образ жизни и восстановить уровень стероидов, морщинка не прекратит развитие: кожа с возрастом теряет свою эластичность, меняется ее структура. В молодости носослезная борозда мало выражена за счет упругости дермы и ее достаточной увлажненности. Поэтому до 25-30 лет коррекция филлерами носослёзной борозды обычно не применяется.
Анатомически носослёзная борозда располагается между двумя жировыми образованиями (инфраорбитальным и щечным), и связана с подглазничной костью при помощи септы — мышечной перегородки. С возрастом плотность этой ткани снижается, связки растягиваются и тянут за собой окружающие ткани. В результате под нижним веком образуется складка, а область вокруг нее темнеет из-за нарушений лимфотока и кровообращения. Выровнять рельеф носослёзной борозды можно несколькими методиками:
- Хирургический способ.
- Методы эстетической косметологии.
Хирурги прибегают к методу трансконъюктивальная блефаропластика. Технология заключается в наполнении носослезной складки аутологичным жиром, взятым из других участков тела пациента (бедра, живот). Если борозда слишком глубокая, то жировые клетки берут из области нижних век и переносят их в соседнюю носослезную борозду. Визуально это выравнивает дисбаланс, и борозда становится не заметна.
— липофилинг.
Сущность процедуры такая же, как и у инвазивного вмешательства: морщина корректируется собственным жиром. Отличие заключается в способе введения аутопрепарата в носослёзную борозду. При проведении липофилинга материал вводится в складку при помощи специальной тонкой канюли, без разрезов;
— коррекция филлерами (контурная пластика): в область борозды инъекционно вводят специальные препараты на основе несульфированного гликозаминогликана, который легко поддается моделированию.
Коррекция борозды филлерами в Москве и их разновидности
Дермальные филлеры — это гелеобразные препараты для введения под кожу борозды специальными иглами с целью коррекции морщин, складок и атрофических рубцов. Все составы имеют стабилизированную структуру, что позволяет им длительное время сохранять форму и не растекаться. Их вводят туда, где требуется добавить объем и выровнять рельеф.
Все продукты для контурного моделирования носослёзной борозды филлерами делят на две группы:
- Биодеградируемые.
- Биосинтетические.
Это филлеры на гиалуроновой основе, которые разрушаются с течением времени ферментом гиалуронидаза и выводятся из организма лимфодренажной и мочевыделительной системами. Если появилась реакция на введение или клиентка не довольна результатом, всегда есть возможность разрушить филлер и удалить его из тела. Самые популярные бренды: Juvederm, Stylage, Perfectha Derm, Perlane, Restylane и другие.
Гиалуроновая кислота — полисахарид, аналогичный тому, который в естественном состоянии имеется практически во всех тканях человека. Он не вызывает аллергии и не отторгается организмом. Вещество является активным стимулятором коллагеногенеза и сильным увлажнителем (притягивает молекулы воды в несколько сотен раз больше собственной массы). После его введения усиливается выработка фибриллярных белков, что способствует формированию дополнительного натурального каркаса, поддерживающего дерму в натянутом состоянии.
Искусственно созданные продукты, не имеющие аналогов в живых организмах. Все препараты являются биосовместимыми, аллергические реакции вызывают крайне редко. Перед выпуском в торговую сеть проходят дерматологический контроль. К таким филлерам относят составы на основе молочной кислоты, микросферы полиметилметакрилата (ПММА), животный очищенный коллаген. Известные бренды: Evolence, CosmoDerm и CosmoPlast, Sculptra и т. д.
Внешний вид клиентки преображается практически сразу же после введения филлеров в область борозды. В процессе коррекции вещества вводят в места кожных провалов, тем самым заполняя образовавшиеся «пустоты». В результате заломы распрямляются, а кожа становится гладкая и ровная.
Показания и противопоказания для коррекции борозды филлерами
Коррекция носослезной борозды филлерами в Москве на основе гиалуроновой кислоты поможет вернуть молодость и эстетический вид лицу. Контурная пластика показана для следующих целей:
- восстановление недостающего объема и увлажнение мягких тканей в зоне складки под нижним веком;
- ликвидация синюшности и мешков под глазами;
- комплексное омоложение зоны вокруг глаз;
- нормализация тонуса тканей дермы нижних век;
- борьба с возрастными нарушениями кожи в области глаз.
Инъекционные методы коррекции относятся к малоинвазивным процедурам, поэтому существует список противопоказаний, когда их проводить нельзя:
- блефаропластика со сроком давности менее полугода;
- беременность и период грудного вскармливания;
- психические заболевания;
- злокачественные новообразования;
- патологии соединительной ткани;
- аллергия на вводимые препараты;
- нарушения гемостаза.
К временным противопоказаниям относят острые респираторные заболевания, конъюнктивит, герпес. Не рекомендуется вводить филлеры во время менструации. Полный перечень состояний, при которых невозможно прибегнуть к манипуляции, вам предоставит врач на первичной консультации.
Этапы процедуры
На предварительном собеседовании врач обговаривает с пациентом условия и способы проведения манипуляции. После чего проводит осмотр проблемных зон, собирает анамнез, выявляет имеющиеся противопоказания, подбирает подходящий филлер для коррекции. Схема процедуры:
- Подготовка к инъекции:
- Моделирование: в намеченные точки вводится филлер при помощи тонкой иглы или канюли. Препарат вводят медленно, малыми дозами. Это позволяет распределить его равномерно по всей площади носослезной борозды.
- Легкий массаж зоны помогает гелю рассредоточиться по тканям и получить максимально эстетичный результат.
- Нанесение противовоспалительного или успокаивающего кожу средства.
— очищение кожи от косметических средств и дезинфекция рабочей зоны;
— создание меток на местах введения моделирующего состава;
— нанесение местного анестетика и проведение аппликации на 20 — 40 минут;
— удаление излишков обезболивающего крема.
Регенерирующая маска после процедуры помогает снять гиперемию и отечность тканей носослезной борозды. Стадия восстановления для каждого клиента индивидуальна, и зависит от особенностей организма. В среднем этот срок составляет от 7 до 14 дней.
Рекомендации по уходу за носослезной бороздой в период восстановления
После процедуры развивается небольшой отек, который не требует специальной терапии и проходит самостоятельно в течение нескольких дней. Ускорить процесс помогут лед, а также регенерирующие крема с пантенолом и алоэ вера. Во время восстановительного этапа необходимо выполнять некоторые требования специалиста:
- несколько дней не наносить декоративную косметику на места уколов;
- в течение 14 дней нельзя использовать пилинги;
- не массировать область коррекции в течение 2 месяцев;
- при выходе на улицу использовать защиту от ультрафиолета.
В течение нескольких дней после моделирования носослёзной борозды необходимо ограничить физические нагрузки и занятия спортом. Спать желательно на спине. При наличии болезненности, можно принять нестероидный противовоспалительный препарат, но только после согласования с дерматокосметологом.
Преимущества коррекции носослезной борозды филлерами
Контурная пластика подглазничной области имеет следующие достоинства:
- исчезают мешки под глазами;
- выравнивается цвет дермы;
- происходит общее омоложение зоны;
- рельеф поверхности становится ровным;
- появляется эффект лифтинга дермы под нижним веком;
- разглаживаются мимические морщинки.
Кроме видимых положительных результатов, преимущество заключается и в том, что процедура проходит амбулаторно, не требует госпитализации. Реабилитационный период протекает гладко, быстро, без осложнений. Омоложение таким способом гарантирует стойкий эффект на протяжении нескольких лет.
Без боли и страха к лечению
Используем только сертифицированные препараты и аппараты
Приятные цены
В нашей клинике очень демократичные цены и постоянно обновляются скидки
Качество
Удобный график работы. Индивидуальный подход к каждому клиенту. Чуткий и внимательный персонал.
Индивидуальный подход
Мы составляем индивидуальный план омоложения для каждого пациента
Квалифицированные специалисты
Квалифицированные специалисты работающие по методикам др. Корчагиной Елены Анатольевны! 9 врачей из них — 2 кандидата наук и 3 врача первой категории.
Спецпредложения
Для постоянных клиентов мы разработали систему акций и скидок
Расположение клиники
Удобное расположение клиники, с хорошей транспортной доступностью
Парковка
Для всех пациентов бесплатная парковка
| Оформите заявку на услугу, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы. | Записаться |
цены от 469 грн, отзывы о 40 клиниках
Коррекция носослезной борозды является щадящей малоинвазивной альтернативой блефаропластике. Процедура устраняет выражение усталости, мешки и синеву под глазами, способствует уменьшению мимических заломов и мелких морщин вокруг глаз. Для омолаживающего эффекта пациенту под кожу вводят филлеры или собственную жировую ткань.
Существуют 3 способа коррекции этой области:
- блефаропластика, подтяжка средней зоны лица;
- липофилинг – инъекции собственного жира;
- филлинг – введение препаратов гиалуроновой кислоты.
Липофилинг слезной борозды считается самым малотравматичным способом коррекции этой области. Забор жировой ткани проводится с бедра или живота.
Показания и противопоказания к процедуре
Медицинские показания к коррекции носослезной борозды отсутствуют. Введение филлеров или собственной жировой ткани проводится по желанию пациентки для коррекции возрастных изменений.
Коррекция носослезной борозды – это инвазивная процедура. Поэтому имеет ряд противопоказаний:
- индивидуальная непереносимость компонентов филлера;
- возраст до 18 лет – оптимальный возраст для процедуры составляет от 30 лет и старше;
- воспалительные заболевания системы глаза;
- отеки лица;
- дерматиты в остром течении;
- онкопатологии, в том числе во время лечения;
- сахарный диабет;
- беременность;
- лактация;
- заболевания крови;
- ВИЧ и гепатит С, В;
- туберкулез;
- ОРЗ, ОРВИ в остром периоде;
- аутоиммунные заболевания;
- склонность к образованию келоидных рубцов;
- бактериальные и грибковые заболевания кожи;
- раны в области введения препаратов;
- состояние после недавнего оперативного лечения.
Как проводится коррекция носослезной борозды
Процедура проводится только на базе клиники эстетической медицины. Косметолог осматривает пациентку, исключает противопоказания.
Методика введения препаратов:
- Демакияж, очистка кожи, аппликационная анестезия.
- Разметка области введения препарата.
- Через 20 минут после обработки обезболивающими средствами врач начинает вводить филлер или собственный жир пациента.
- Препарат вводят микродозами, равномерно распределяя его в слоях кожи.
- Обработка области вокруг глаз антисептиками, легкий массаж.
В течение суток развивается незначительный отек, возможно образование синяков. Эти неприятные симптомы проходят самостоятельно.
Курс введения препаратов определяет врач. Эффект после введения гиалуроновой кислоты, собственной жировой ткани длится 2–3 года.
После заполнения носослезной борозды филлерами в течение 10 дней запрещено посещать солярий и сауну, в течение дня стараться не улыбаться, в первые сутки спать только на спине.
Где сделать
Информация на сайте 103.ua поможет выбрать клинику эстетической медицины, предлагающую пациентам коррекцию носослезной борозды. На его страницах вы увидите контакты медицинских центров, отзывы пациентов.
Смотрите другие услуги по косметологии на нашем портале:
Гиалуроновая кислота для омоложения нижних век и слезных желобов: обзор литературы
Введение
Глаза расположены в центре лица и имеют решающее значение для его эстетической привлекательности. Поэтому это вызывает серьезную озабоченность у пациентов. Поскольку незначительные изменения в глазах могут дать впечатляющие результаты, было описано множество эстетических процедур, таких как подтяжка бровей, перенос собственного жира, хирургическое иссечение, химический пилинг и лазеры.
Носо-югальная складка была впервые описана Loeb [1] в 1981 году.Это бороздка, образовавшаяся в результате прикрепления нижней дермы к надкостнице подглазничного края, которая подчеркивает вдавление век по отношению к более тяжелой ткани по направлению к стенке носа.
Однако Флауэрс [2] в 1993 году сообщил и назвал «деформацию слезной канавки» со ссылкой на ее исправление методами с использованием аллопластических имплантатов.
Варианты лечения полого нижнего века с тех пор получили дальнейшее развитие: Hamra et al . [3] , например, заполнили желоб с помощью васкуляризированного жира, перенесенного путем высвобождения маргинальной дуги. Также были опубликованы другие хирургические методы для репозиции глазничного жира [4,5] , а инъекции жира были предложены в качестве неваскуляризированного трансплантата для заполнения слезной полости [6,7] .
Вышеупомянутые методы представляют собой разные степени инвазивности, в то время как нехирургические варианты позволяют лечить темную пигментацию, но не позволяют успешно лечить запавшие нижние веки [8,9] .
Правильное понимание роли глазнично-малярной связки в деформациях слезной впадины, а также в прогрессирующем ухудшении птоза средней зоны лица [10] , впоследствии дало возможность вводить наполнители, отличные от жира, для заполнения полости, и тем самым омолаживайте область нижнего века, чтобы добиться такого же результата без простоев после операции.
Инъекции геля гиалуроновой кислоты (ГК) были впервые использованы для этой цели в 2005 г. [11,12] , и с тех пор эта нехирургическая амбулаторная процедура стала одним из основных способов лечения наполнителями ГК.
До тех пор, пока безоперационная процедура не нарушает ключевые анатомические структуры и взаимоотношения нижнего века, ее можно применять у правильно отобранных пациентов как простой метод его омоложения. Не каждому пациенту требуется хирургическая блефаропластика для удовлетворения его потребностей, и некоторые деформации нижнего века и дефекты, вызванные старением, по-прежнему можно легко, безопасно и быстро вылечить с помощью инъекций ГК.
Это исследование было проведено для обзора опубликованной медицинской литературы по использованию ГК для омоложения нижних век и слезных впадин.
Сбор данных
Поиск в PubMed был проведен в мае 2020 года с использованием строк: «Слезной желоб [и] HA [и] наполнитель»; «Слезная корыто [и] HA»; «ГК [и] нижнее веко [и] наполнитель»; «ГК [и] нижнее веко», в результате чего было получено 242 проиндексированных статьи.
Результаты были ограничены участием людей в клинических испытаниях, рандомизированных контролируемых испытаниях, отчетах о случаях заболевания, сравнительных исследованиях, контролируемых клинических испытаниях и многоцентровых исследованиях.
Никаких ограничений по году или языку публикации не применялось.
Ручное рецензирование тезисов также проводилось для исключения статей, не относящихся к теме.
Окончательный результат включал 66 статей с 2005 по 2020 год.
Распределение данных
Тип исследования
Было восемнадцать проспективных исследований [12-21] , двадцать ретроспективных исследований [22-31] и одно исследование был как ретроспективным, так и проспективным [32] ; тип исследования не упоминался в двадцати семи [33-42] .
Среди опубликованных статей было только одно рандомизированное контролируемое исследование [43] по инъекциям ГК, выполненным для омоложения области слезной впадины, а также два контролируемых исследования [16,40] .
Систематический обзор, представленный с метаанализом [41] , был проведен с целью оценки лечения рубцового эктропиона, включая инъекции ГК, среди нехирургических методов лечения.
Было написано восемь обзорных статей, первая в 2007 г. [33] , затем в 2010 г. [36] , 2012 г. [38-40] и с 2016 по 2020 г. [44-47] , и два сравнительных исследования были опубликованы в 2006 г. [13,22] .
Двадцать девять документов относятся к серии [11,18,27-29,48-52] , тринадцать — к отчетам о случаях [20,30,31,37,39,53-57] , в то время как остальные [26,34,35,40,58-66] относятся к общему содержанию [Рисунок 1].
Рисунок 1. Полученные статьи: тип исследования. РКИ: рандомизированное контролируемое исследование; CT: контролируемое исследование; Система. Обзор: систематический обзор; Сравнительный: сравнительное исследование; CS: Серия случаев; CR: История болезни
Продолжительность наблюдения
Средняя зарегистрированная продолжительность наблюдения составила 18,2 месяца [11-34] , в диапазоне от 0,75 (3 недели) [17,27,66] до 96 месяцев (8 лет) [24] .
Средняя исследуемая популяция
Исследование Айрана и Борна [11] остается самым крупным, с 400 пролеченными пациентами, за ним следует статья под редакцией Artzi et al . [51] , в котором был обследован 351 пациент.
Среди исследованных статей, в которых прямо упоминалась исследуемая популяция [14-16,21,26,32,34,63,66-68] , среднее значение (n) составляло 71,37 и варьировалось от 3 [18] От до 400 [11] после исключения отчетов о случаях.
Анатомия
С 2012 года были опубликованы три статьи по анатомическим вопросам: интересно, что опубликованные в 2012 году [58] и 2013 [60] были посвящены области слезной канавки, тогда как в 2015 году [61] был нацелен на анатомические знания, применимые к средней части лица, а не только к нижнему веку.
Классификация
В двух статьях представлена система классификации деформаций слезной канавки, а также дан обзор доступных методов лечения [45] и представлена серия пролеченных пациентов с целью установления корреляции с достигнутыми результатами [62] .
Осложнения
Работы по осложнениям были опубликованы с 2012 г. [25,39] , и постоянно сообщалось в 2014 г. [68] , 2016 [51,69] , 2017 [29,53 , 54] , 2018 [69] , 2019 [20,55-57,63] и 2020 [70] .Это либо отчеты о случаях, либо серии случаев, и в одном из них не упоминается размер исследуемой популяции. Сообщаемая продолжительность наблюдения, если упомянуто, варьировалась от 12 месяцев [29] до 5 лет [39,69] , с длительным отеком, эффектом Тиндаля и неровностями контура как наиболее часто сообщаемыми осложнениями, наряду с диплопией. [25] и ксантелазмоподобные реакции [53] как редкое явление. Об осложнениях также сообщалось в нескольких статьях, даже если они не были предметом исследования [13,17,22,28,32,71-75] , и включали два случая целлюлита и один случай мигрени [13] .
Техника
Исследования, посвященные личным методам, разработанным авторами, были опубликованы с 2005 года. Айран и Борн [11] и Кейн [12] написали первые статьи на эту тему, обе в 2005 году; совершенствование техники и новые тенденции были опубликованы в 2006 г. [22,23] , 2007 [24,33] , 2011 [16,32,76] , 2012 [26,41,42,66] , 2013 [73] , 2014 [43] , 2015 [48-50] , 2016 [27,28] , 2017 [17,52] , 2018 [19,71,74 ] и 2019 [21] .
Анестезия использовалась как при местной инфильтрации [11,19,24,31] , так и при местном применении [13-17,48,52] .
Инъекции, выполняемые иглой, были описаны с 2005 по 2019 год [11-16,21,28,33,74] , в то время как использование канюли было зарегистрировано с 2017 года [19,30,31,52,71] , и только два исследования сообщили об обоих методах [17,62] .
Сообщается, что глубина инъекции выполняется непосредственно на границе костной ткани глазницы [11,13,15,16,19,27,48,71,73,74] , либо под круговой мышцей глаза [14 , 24,31,32,50,66,71,74] или подкожно [12,33] .Среднее количество HA, вводимого в каждую сторону, составляет 0,56 мл и колеблется от 0,2 мл [12] до 2,0 мл [44] .
Конечная точка
Из 66 исследований, включенных для анализа, большинство [19,24,30,31,33,36,62,69,71,74] были сосредоточены на омоложении слезных желобов, в то время как 10 сообщили об инъекциях ГК для лечат функциональные нарушения, такие как ретракция нижнего века [23,35,37,67] , рубцовая [34,41,75] и инволютивный эктропион [18] и супрахориоидальное выпучивание [40,58] .
Оценка результатов
В 2010 году были опубликованы две статьи об объективных и подтвержденных измерениях достижимых результатов безоперационного омоложения слезных желобов, оцененных с помощью цифровых 3D-фотографий и кутометра [14-16,76] . Документы не были представлены до [74] 2018 г., и эта тема в дальнейшем не исследовалась.
Пересмотр данных
Этот обзор медицинской литературы по применению ГК для омоложения нижних век и слезных впадин выявил большое количество связанных исследований.
Средняя исследуемая популяция составляла 71,37 человек в диапазоне от 3 [44] до 400 [11] пролеченных пациентов, а также зарегистрированный средний период наблюдения 18,2 месяца в диапазоне 0,75 (3 недели) [17, 27,66] до 96 месяцев (8 лет) [24] .
Примечательно, что в первых двух статьях, когда-либо опубликованных по этой теме, уже было 6.5 месяцев ретроспективного наблюдения за 400 пролеченными пациентами [11] и 9 месяцев проспективного наблюдения за пролеченными пациентами [12] .
Несмотря на то, что нижнее веко и слезная впадина считаются сложными для инъекции участками, в 2012 г. были опубликованы только две статьи, посвященные соответствующей анатомии [58,60] , через семь лет после того, как эта техника была введена [11,12] . Впоследствии, анатомия и процесс старения области слезной впадины стали рассматриваться как сильно коррелированные со средней частью лица [61] и, таким образом, больше не публиковались как отдельные темы [Рисунок 2].
Рисунок 2.Статьи, посвященные анатомическим и техническим примечаниям: тренд публикаций
Первые статьи, посвященные осложнениям, возникающим при лечении ГК нижнего века и слезной впадины, были опубликованы в 2012 году Dayan et al . [39] и Кашкоули и др. . [25] .
С тех пор постоянно публиковались статьи, посвященные осложнениям. [20,51,53-57,63,68,69] , до 2020 г. [70] , в которых освещаются технические сложности этого лечения, требующего соответствующих навыков. для его правильного выполнения [Рисунок 3].
Рисунок 3. Статьи, ориентированные на осложнения: тенденция публикации
Однако о побочных эффектах иногда сообщается в статьях, которые напрямую не связаны [13,17,22,28,32,39,71] .
Наиболее частые осложнения включают эффект Тиндаля [51,63,69] , сине-серую дисхромию, до 30,5% случаев [69] ; неровности контура [25,51,53,63,69] от 4,25% [51] до 30,5% [69] случаев; и хронический отек скулы [20,54,63,68-70] , о котором сообщалось до 11% случаев [69] .
Незначительные или редко сообщаемые осложнения, вторичные по отношению к инъекциям ГК в нижнее веко и слезоточивый желоб, включают орбитальный целлюлит и мигрень [13] , замедленную резорбцию ГК [39] , диплопию [25] , кожные реакции на веках, похожие на ксантелазму [29] , образование гранулемы [55,56] и непроходимость слезного протока [57] [Рисунок 4].
Рис. 4. Сообщенные осложнения
Инъекция адекватной дозы гиалуронидазы всегда считалась лучшим лечением [54,57,63,68-70] , даже если отсрочено относительно первичного начала, для эти осложнения.Следовательно, введение надежной и безопасной техники играет ключевую роль в достижении оптимальных результатов.
Действительно, публикации по инъекционным методикам составляют большинство [11-22,31,33,71] зарегистрированных статей.
Местная анестезия широко использовалась либо местно [13-17,48,52] , либо путем местной инфильтрации [11,16,60,61,66] . Следует отметить, что следует соблюдать осторожность при введении раствора анестетика, чтобы избежать нежелательного изменения контуров нижнего века.
Тем не менее, некоторые авторы не сообщают об использовании какой-либо формы анестезии для этого лечения [32,73] .
Во избежание вышеперечисленных осложнений необходимо вводить только небольшое количество ГК, так как зарегистрированное среднее количество составляло 0,56 мл, в то время как в диапазоне от 0,2 мл [12] до 2,0 мл [48] с каждой стороны, в глубокой плоскости на нижнем крае глазницы, либо пре-надкостнично [11,13,15,16,19,27,48,71,73,74] , либо под мышцами orbicularis oculi [14, 24,31,32,50,52,66,71,74] .
Основываясь на личном опыте, авторы предлагают вводить меньшее количество от 0,2 мл до 0,45 мл за сеанс [77] , поскольку вышеупомянутые 0,56 мл могут включать коррекцию как деформации слезной канавки, так и пальпебро-малярной борозды [ 11,13,16,20,22,30-32,60,61] .
Авторы предпочитают методы прямой инъекции в надкостницу (GS) и ретроградную инъекцию глубже, чем круговая мышца (AD).
Первый требует идентификации и защиты подглазничного отверстия легким нажатием пальца с последующим введением иглы 30 калибра в самую глубокую часть слезной канавки, которую всегда сначала обрабатывают инъекцией геля ГК в виде однократной инъекции. болюс на костной поверхности.Затем область инъекции мягко массируется для придания естественной формы, а затем оценивается для дальнейших инъекций, если это необходимо.
Когда предпочтительна канюля, точка входа находится на пересечении вертикальной линии, проходящей через внешний угол глазной щели, и линией, отмеченной отрывным желобом. После введения он должен проколоть круговую мышцу глаза и продвигаться, пока не достигнет костного орбитального гребня. Таким образом, подглазничное отверстие будет располагаться глубже плоскости инъекции.
Затем канюлю следует переместить медиально к внутреннему уголку глаза и ретроградно ввести небольшое количество ГК. Ретуширование было необходимо в течение 1 месяца примерно в 20% случаев, леченных с помощью канюли, обычно требуется дополнительная инъекция от 0,1 мл до 0,3 мл ГК, чтобы улучшить результат предыдущего сеанса, в то время как инъекции иглами не требовали дальнейших инъекций. исправления.
Выбор между иглой или канюлей основан на личном опыте и предпочтениях.В то время как авторы испытывали отек, покраснение и боль после инъекции в 2–3% случаев, в последнем случае возникает меньше синяков и экхимозов. Синяк также может вызвать сдавление лимфатических сосудов с повышенным риском отека, хотя он сводит к минимуму риски внутрисосудистой инъекции и эмболии.
Как правило, рекомендуется не делать инъекции медиально во внутренний угол глазной щели, чтобы избежать повреждения или компрессии угловых сосудов [77] .
По опыту авторов, использование канюли приводит к чрезмерной коррекции и эффекту Тиндаля в 6–7% случаев, в то время как инъекции иглы позволяют избежать таких осложнений; тем не менее, это должно выполняться опытными инженерами.
Подкожное введение ГК редко встречается [12,33] и не упоминается с 2007 года.
Инъекция может выполняться как иглой, так и канюлей; Примечательно, что техника с иглой упоминалась с самых первых статей в 2005 году, до 2019 года [11-16,21,24,33,74] , в то время как использование канюли не упоминалось до 2017 года. [19,30,31,52,71] .
Целью данной статьи не является обсуждение безопасности этих двух методов инъекции ГК при деформациях слезных желобов и нижних век, но, по мнению автора, растет осведомленность о соответствующей анатомии [58,60,61] поддержала использование тупых канюль в качестве более безопасного выбора для инъекторов, что совпало с ростом количества связанных бумаг после 2017 г. [Рисунок 5].
Рис. 5. Статьи, посвященные осложнениям: тенденция публикаций в отношении использования игл и канюль
Наконец, чтобы подчеркнуть надежность инъекций гиалуроновой кислоты для лечения деформаций нижних век, 10 исследований из 66 рассмотренных в этой статье были сосредоточены на ее применении. использование при лечении функциональных нарушений, таких как ретракция [23,35,37,67] , рубцовая [34,41,75] и инволютивный эктропион [18] и супрахориоидальное выпучивание [40,59] , тогда как большинство [11-13,19,22,30,62,69,71,74] , конечно же, были направлены на омоложение нижнего века и слезной впадины.
Что касается опубликованной литературы, то можно утверждать, что интерес к омоложению нижних век и слезных впадин достиг своего пика в 2012 году, но продолжает иметь восходящую тенденцию, как показано на Рисунке 6.
Рисунок 6. Сосредоточение внимания на методах и осложнениях статьи: тренд публикаций
Действительно, эта статья имеет некоторые ограничения, поскольку представленный обзор не является систематическим и, следовательно, не позволяет провести метаанализ собранных данных.
Кроме того, что касается классификации уровней доказательности Оксфордского центра доказательной медицины (OCEBM) [78] , средний уровень доказательности оцененных исследований низок, поскольку было проведено только одно рандомизированное контролируемое исследование. [43] по инъекциям ГК для омоложения области слезной впадины (уровень 1b), два контролируемых испытания [16,41] (уровень 4) и систематический обзор вместе с метаанализом [76] ( Уровень 3а), который действительно проводился для оценки лечения рубцового эктропиона и упоминался, поскольку он включает инъекции ГК среди нехирургических методов лечения.
Остальная литература была ограничена сериями случаев, отчетами о случаях и наблюдательными когортами и не содержит многоцентровых исследований, что подчеркивает систематическую ошибку из-за различий в методах одного оператора.
Представлено несколько классификаций степени деформации слезной канавки [45,62] , хотя стандартизированная классификация еще не включена в текущую литературу.
Отсутствие системы оценок или классификации напрямую коррелирует с нехваткой доступных статей, посвященных объективной оценке результатов лечения деформации слезной канавки с помощью инъекций ГК.Цифровая 3D-фотография стала предпочтительным методом с 2010 г. [14,76] , но за исключением статьи, опубликованной Чо и др. . [74] в 2018 году оценка результатов проводилась только субъективно, клинически [11,12,22,33] или с помощью двумерных фотографий [15,16,43,48,50,68] , иногда даже без стандартных условий [13,24,27,28,32,52,69] , Глобальная шкала эстетической оценки по оценке пациентов и врачей [17,21,43,48,50,66] , и анкеты [71] , даже по телефону [26] .
Примечательно, что только одна статья была посвящена инструментальному наблюдению и оценке результатов с помощью ультразвука, и она была опубликована в 2013 г. [73] . С тех пор никаких других исследований по теме не проводилось.
В то время как хирургическое лечение остается стандартом омоложения нижнего века, безоперационная коррекция его отдельных деформаций, таких как слезоточивый желоб инъекциями ГК, может обеспечить надежный и жизнеспособный вариант, основанный на представленных доказательствах.
По опыту автора, при правильном выполнении это лечение может принести большое удовлетворение как пациентам, так и врачам благодаря немедленному результату и продолжительности жизни, поскольку его можно оценить на срок до 1 года после инъекции.
Насколько известно авторам, это первый обзор литературы, связанный с использованием ГК на нижнем веке для коррекции деформации слезной впадины и омоложения.
IControllerFactory ‘SCD.Init.AppStart.StructureMapControllerFactory’ не вернул контроллер для имени ‘detalhe-artigo’.
IControllerFactory ‘SCD.Init.AppStart.StructureMapControllerFactory’ не вернул контроллер для имени ‘detalhe-artigo’.
IControllerFactory ‘SCD.Init.AppStart.StructureMapControllerFactory ‘не вернул контроллер с именем’ detalhe-artigo ‘.
Описание: Необработанное исключение во время выполнения текущего веб-запроса. Просмотрите трассировку стека для получения дополнительных сведений об ошибке и ее происхождении в коде.
Сведения об исключении: System.InvalidOperationException: SCD IControllerFactory.Init.AppStart.StructureMapControllerFactory ‘не вернул контроллер с именем’ detalhe-artigo ‘.
Ошибка источника:
|
Трассировка стека:
|
Информация о версии: Microsoft.Версия .NET Framework: 4.0.30319; Версия ASP.NET: 4.8.4110.0
Культура стволовых клеток гиалуроновой кислоты для гиалуроновой ручки Ручка с микроиглами для удаления морщин Слезная борозда на лице — Супер предложение # 1E762D
Дешевая культура стволовых клеток гиалуроновой кислоты для гиалуроновой ручки Ручка с микроиглами для удаления морщин на лице Слезная борозда оптом. Покупайте качественные подсказки для татуировок напрямую от поставщиков магазина жидкости для инъекций для макияжа. Наслаждайтесь ✓Бесплатная доставка по всему миру! ✓ Распродажа с ограниченным сроком ✓ Легкий возврат.
Культура стволовых клеток гиалуроновой кислоты для гиалуроновой ручки Удаление морщин ручки с микроиглами Спецификации слезной канавки на лице
- OriginCN (Происхождение)
- TypeTattoo Наконечник
- Наименование товара Гиалуроновая кислота
- GenderUnisex 905 905 Функция4 против морщин
- Функция5 антивозрастной
- Функция6 подтягивающая, укрепляющая
- Функция7 подтяжка кожи
- Функция8 омоложение кожи
- Функция9 Увеличение губ
- Функция10 Омоложение кожи
- Функция10 Омоложение кожи
- Омоложение кожи лица
- Описание
Магазин Культура стволовых клеток гиалуроновой кислоты для гиалуроновой ручки Удаление морщин с помощью ручки с микроиглами Ручка для удаления морщин на лице от продавца Магазин жидкости для инъекций макияжа с доступной ценой е и высшая гарантия на Goteborgsaventyrscenter.Вы можете получить чудесную скидку 37% сделок и сэкономить 15,85 долларов США при покупке этого товара в разделе Распродажа сегодня на Aliexpress. Таким образом, вам нужно всего лишь заплатить 26,99 долларов США за культуру стволовых клеток гиалуроновой кислоты для ручки с гиалуроновой кислотой Ручка с микроиглами для удаления морщин на лице Слезная борозда.
На Goteborgsaventyrscenter мы предлагаем широкий выбор аналогичных советов по татуировке, чтобы вы могли найти именно то, что ищете. У нас также есть тысячи культур стволовых клеток гиалуроновой кислоты для гиалуроновой ручки.Кроме того, вы можете выбирать между ценовыми диапазонами тату-советов, фирменными наименованиями тату-советов или требованиями к тату-советам, которые, по вашему мнению, имеют решающее значение для вашего любимого продукта.
1. Для верхней части лица: линии лба, линии Сычуань, линии носа и спины, линии вороньего хвоста, ослабление глаз, подтяжка бровей, подтяжка угла глаз, различные естественные и ложные морщины, верхняя часть лица плотная.
2. Для нижней половины лица: обвисание щек, двойной подбородок, подтяжка U-образной формы, мешочное уплотнение, растворяющее жир, двусторонний пушистый жир на щеках, обязательные морщины, гипертрофия лица и плотная скульптура кожи нижней половины лицо.
3. Для шеи: подтяжка шеи, подтяжка, растворение жира, формование пластика, разглаживание морщин
Основные компоненты продуктов:
1. Полипептиды, активные пептиды: способствуют регенерации коллагена и метаболизму стареющих клеток и восстанавливают кожную ткань.
2. Гиалуроновая кислота: удерживание воды и увлажнение могут улучшить метаболизм кожи, сделать ее нежной, гладкой, без морщин, повысить эластичность кожи и дополнить питание коллагеном.
3. Коллаген: утолщает слой коллагена, увеличивает эластичность слоя резиновой кожи для поддержки кожи.
4. Рост теломеразных клеток: устранение дефектов репликации ДНК, удлинение теломер, увеличение способности деления клеток, удаление морщин и замедление старения кожи, благодаря чему кожа становится моложе.
Дешевые подсказки для татуировок, покупка качественной красоты и здоровья напрямую из Китая Поставщики: Культура стволовых клеток гиалуроновой кислоты для гиалуроновой ручки Ручка с микроиглами Удаление морщин Слезная борозда на лице
Наслаждайтесь ✓Бесплатная доставка по всему миру! ✓ Распродажа с ограниченным сроком ✓ Легкий возврат.Если вам нужны другие продукты, связанные с Культура стволовых клеток гиалуроновой кислоты для гиалуроновой ручки Ручка с микроиглами для удаления морщин Слезная борозда на лице , вы можете найти все это на нашем веб-сайте, так как у нас есть лучшие советы по татуировкам, по которым вы можете искать , сравните и подключитесь к Интернету.У нас также есть много увлекательных продуктов, которые вы, возможно, захотите увидеть из наших связанных разделов, таких как набор гиалуроновых ручек , гидра-ручка, кислотная гиалуроновая ручка, гиалуроновая ручка, лабораторный шпатель, информация о стволовых клетках, кожный наполнитель, перекрестно связывающая гиалуроновая кислота, плацентарная сыворотка, ручка с гиалуроновой кислотой, ручка для инъекций гелаурона, ручка с гиалуроном, и многое другое.
Мы не только предлагаем вам продукцию Tattoo Tips по разумной цене и высочайшее качество на Goteborgsaventyrscenter, мы также намерены улучшить ваши решения и помочь вам в покупке этого продукта, предоставив вам беспристрастную культуру стволовых клеток гиалуроновой кислоты для гиалуроновой кислоты. Pen Microneedle Pen Удаление морщин Face Lacrimal Groove обзоры и оценки настоящих пользователей онлайн.
Не игнорируйте ограниченные по времени предложения Tattoo Tips и эксклюзивные скидки на Tattoo Tips только в Goteborgsaventyrscenter. Просто нажмите кнопку «Заказать сейчас » выше, чтобы получить дополнительную информацию об этом продукте Культура стволовых клеток гиалуроновой кислоты для гиалуроновой ручки Микроиглы для удаления морщин на лице Слезная борозда .
Обструкция носослезного протока у детей
Установление диагноза
Эмбриология и анатомия
Слезные дренажные структуры начинают формироваться на пятой неделе беременности в виде складки между лобно-носовыми и верхнечелюстными отростками, носослезной борозды.Сплошной шнур из эктодермальных тканей отделяется от поверхности и входит в эту бороздку. Эта ткань канализует и образует слезный мешок и носослезный проток. Слезные канальцы образуются аналогичным образом. Канализация начинается примерно на восьмой неделе беременности и продолжается до рождения. Канализация происходит по всей системе одновременно. Отверстие между носослезным протоком и ноздрями на дистальном клапане Хаснера часто бывает непроходимым при рождении.
Слезы образуются в слезной железе.Они пересекают глаз, входят в точку верхнего и нижнего века и проходят через канальцы к слезному мешку, а затем через носослезный канал в ноздри. Сокращение круговых мышц создает перекачивающее действие, которое способствует оттоку слезы через слезную систему.
Клинические симптомы врожденной непроходимости носослезных протоков
Примерно у 5% младенцев наблюдаются некоторые симптомы NLDO (непроходимость носослезного протока). Обычно это вызвано сохранением перепонки на дистальном клапане Хаснера.Первичные симптомы — это эпифора, которая возникает в результате обратного оттока слез из-за закупорки протока, а также околоплазматические корки и выделения из-за инфекции слезной системы ( Рисунок 1 ). Этот дакриоцистит у младенцев с NLDO обычно имеет низкую степень, и микроорганизмы обычно представляют собой нормальную флору. Инфекция возникает в результате застоя бактерий в теплой влажной среде слезного мешка. Давление на слезный мешок часто вызывает ретроградный отток слизисто-гнойного материала через слезную точку.
Рисунок 1 . Двусторонняя непроходимость носослезного протока с эпифорой и периокулярной коркой.
У большинства детей с NLDO есть и эпифора, и периокулярные выделения, но у некоторых есть только одно или другое. Если эпифора является единственным симптомом, следует рассмотреть возможность атрезии канальцев (см. Ниже) и обязательно исключить врожденную глаукому.
Следует отметить, что типичный NLDO обычно не вызывает большого дискомфорта у пациентов.Больные младенцы часто ведут себя нормально, несмотря на наличие значительных слез и слизисто-гнойных выделений. Если у младенцев есть светобоязнь или другие признаки раздражения, их следует тщательно осмотреть на предмет признаков глаукомы или заболеваний роговицы (см. Ниже). Отсутствие аномалий роговицы и конъюнктивы является важным фактором при постановке диагноза NLDO.
У детей с более тяжелой формой НЛДО могут возникать эритема и разрушение периокулярной кожи из-за почти постоянного контакта с жидкостью.Увеличение и образование абсцесса может происходить в слезном мешке у младенцев с дакриоцистоцеле (обсуждается ниже).
Диагностика / Дифференциальная диагностика
NLDO на сегодняшний день является наиболее частой причиной эпифора и периокулярных выделений у младенцев. Наличие увеличенных слезных озер и периокулярных выделений помогает подтвердить диагноз. Подавляющее большинство младенцев с такими результатами будут иметь NLDO.
Наиболее важным субъектом в дифференциальной диагностике NLDO является детская глаукома.Врачи первичной медико-санитарной помощи могут спутать NLDO с глаукомой из-за наличия эпифоры. Офтальмологи легко устанавливают диагноз, оценивая сопутствующие результаты, наблюдаемые при глаукоме: увеличение роговицы, стрии Хааба, увеличение глазного яблока, увеличение соотношения чашечек и дисков и повышенное внутриглазное давление. При обучении врачей первичной медико-санитарной помощи вопросам NLDO важно подчеркнуть необходимость офтальмологического обследования младенцев, страдающих светобоязнью и другими признаками раздражения глаз (например, чрезмерным трением глаз), чтобы исключить такую возможность.
Любое заболевание, вызывающее раздражение роговицы у младенцев, также можно спутать с НЛДО. Среди этих заболеваний — эпиблефарон (который может вызывать раздражение из-за перевернутых ресниц), первичные заболевания роговицы и инфекция роговицы. Эти объекты могут быть идентифицированы по наличию связанных аномалий век или роговицы. Конъюнктивит также может вызывать эпифору и выделения из глаз, но его легко отличить от NLDO по конъюнктивальным изменениям, таким как инъекция, хемоз и фолликулы.
Лечение
Безоперационное лечение
У большинства младенцев с НЛДО спонтанно выздоравливает в течение первых нескольких месяцев жизни. Поэтому большинство врачей первичной медико-санитарной помощи сначала лечат этих пациентов консервативными методами. Если у младенцев наблюдаются только легкие симптомы, в лечении может не быть необходимости. При значительном эпифоре или выделениях обычно рекомендуется цифровой массаж слезного мешка. Цель массажа — протолкнуть жидкость через дистальный NLD и открыть препятствие.Если используется массаж, важно продемонстрировать правильную технику, которая требует прямого надавливания пальцами на слезный мешок. Наличие слизисто-гнойного рефлюкса через точку указывает на то, что давление прикладывается надлежащим образом. Нет необходимости гладить пальцем вниз по слезному мешку, как обычно учат; сжатие слезного мешка — единственное требование к правильному массажу.
Иногда рекомендуется лечение антибиотиками местного действия при значительных выделениях.Важно, чтобы лица, осуществляющие уход, понимали, что польза от местных антибиотиков обычно носит временный характер, и симптомы часто повторяются после их прекращения.
Оперативное лечение
Зондирование в клинике и в операционной
Если состояние детей не улучшается со временем и консервативными мерами, показано хирургическое лечение. NLD-зондирование имеет довольно высокий процент успеха. Есть два основных подхода к хирургии.
Некоторые офтальмологи проводят зондирование у бодрствующих младенцев, как правило, в раннем возрасте (6 месяцев или младше).Преимущества этого подхода — более раннее разрешение NLDO и отказ от общей анестезии. Обратной стороной является повышенный дискомфорт и лечение младенцев, у которых самопроизвольно улучшится состояние после дополнительного времени.
Другие офтальмологи рекомендуют подождать, пока младенцы не подрастут, и провести NLD-зондирование в операционной под анестезией. Преимущества этого подхода заключаются в меньшем дискомфорте, отсутствии лечения у младенцев, у которых самопроизвольно улучшается состояние после достижения возраста, в котором проводится зондирование в кабинете, и в возможности выполнять дополнительные процедуры, если во время анестезии ребенка обнаруживаются другие отклонения.Основным недостатком является риск общей анестезии.
Стоимость также является важным фактором при сравнении этих двух подходов. Стоимость проведения процедуры в операционной выше, но это частично компенсируется отказом от лечения многих младенцев и откладыванием операции до тех пор, пока они не станут старше. 1
Обычное зондирование NLD
Целью зондирования NLD является установление связи между NLD и ноздрями путем устранения препятствия в дистальном отделе протока.Независимо от того, проводится ли это в офисе или в операционной, это достигается путем проведения зонда через точку, по каналу к слезному мешку и вниз в ноздри. Сначала зонд помещают почти перпендикулярно веку через слезную точку, затем быстро поворачивают, чтобы проследить ход канальца параллельно краю века. Обычно кость прощупывается, когда зонд соприкасается со стенкой носа на медиальной стороне слезного мешка. Может быть полезно приложить напряжение к нижнему веку в области бокового угла глазной щели, чтобы облегчить прохождение зонда к слезному мешку.Затем зонд поворачивают примерно на 90 градусов и вводят в дистальный проток через препятствие в ноздри (, рис. 2, ). У большинства младенцев ощущение хлопка ощущается при прохождении зонда через препятствие.
Рисунок 2 . Зондирование слезной непроходимости. Левый : Зонд входит через нижний каналец. Справа : второй зонд входит в ноздри.
Для этой процедуры можно использовать различные датчики.Некоторые офтальмологи пропускают один зонд (особенно те, кто выполняет процедуру в офисе), в то время как другие пропускают последовательность более крупных зондов, чтобы увеличить размер отверстия. 2 Наличие контакта металл-металл при вводе второго зонда в ноздри для пальпации зонда в NLD может подтвердить, что зонд прошел успешно, и может помочь подтвердить, что киста NLD или другая аномалия нет. Большинство практикующих врачей после зондирования проводят какое-либо ирригацию с помощью канюли, чтобы убедиться в проходимости протока.
Нижняя носовая раковина может быть сломана, чтобы увеличить пространство, где НЛД выходит в ноздри. Некоторые офтальмологи делают это регулярно. Другие разрывают носовые раковины только в том случае, если обнаруживается особенно тесное пространство, или оставляют его для лечения пациентов, у которых не удалось провести первый зонд NLD.
Использование сосудосуживающих средств, таких как оксиметазолин, может уменьшить кровотечение во время процедуры. Их можно наносить либо непосредственно через пропитанный тампон, либо с помощью назального спрея.
Некоторое кровотечение является обычным послеоперационным периодом, и обычно его можно контролировать с помощью давления пальцем или домашнего использования местных сосудосуживающих средств.Многие врачи назначают короткий курс местных антибиотиков с кортикостероидами или без них. Боль обычно можно контролировать с помощью перорального парацетамола или ибупрофена, и большинство младенцев быстро восстанавливаются после процедуры. Уровень успеха NLDO составляет примерно 80%. 3
Необычные врожденные пороки слезы
Атрезия точки / канальца
Непроходимость верхней части слезной системы — редкая причина закупорки слезной железы у младенцев.Если поражены и верхнее, и нижнее веко, пациенты обращаются только с эпифорой, потому что бактерии не имеют доступа к слезному мешку. Следовательно, наличие эпифоры без околоплазматических выделений должно повысить вероятность этого типа аномалии. Однако, поскольку NLDO очень распространен, а патологии точек или каналов относительно редки, большинство младенцев, у которых наблюдаются только симптомы эпифоры, будут иметь типичные NLDO.
У некоторых пациентов слезная точка заблокирована мембраной, закрывающей отверстие.Прокалывание мембраны расширителем точек обычно легко лечит. У других пациентов самих канальцев нет. У этих пациентов на веке нет точечной ямочки. ( Рисунок 3 ) Если отсутствуют как верхние, так и нижние канальцы, необходимо лечение трубкой Джонса (конъюнктиводакриоцисториностомия). Обычно это откладывается до более старшего возраста. Если поражено только одно веко, у большинства пациентов помимо эпифоры появляются симптомы слезной инфекции, что указывает на наличие дистальной непроходимости (поскольку бактерии должны иметь доступ к слезному мешку через открытый каналец, а дистальный проток должен быть удален). заблокирован для развития инфекции).У этих пациентов зондирование носослезного протока (NLDP), проведенное через нормальное веко, может быть излечивающим. 4
Рисунок 3 . Атрезия слезной точки.
Дакриоцистоцеле новорожденного
Примерно 3% младенцев с NLDO в неонатальном периоде имеют дакриоцистоцеле. Дакриоцистоцеле возникает в результате расширения слезного мешка, в результате чего на коже над слезным мешком образуется видимая синяя масса (, рис. 4, ).Почти все они связаны с кистозным поражением ноздрей, вызванным растяжением мембраны, покрывающей дистальный NLD (, рис. 5, ).
Рисунок 4 . Дакриоцистоцеле.
Рисунок 5 . Обструкция носослезного протока.
Дакриоцистоцеле клинически важно по двум причинам. Во-первых, если кисты носослезного протока большие, они могут вызывать респираторные проблемы у новорожденных.Это может варьироваться от острого респираторного расстройства из-за полной закупорки ноздрей (что требует экстренной эндоскопии и удаления кисты) до периодических затруднений с кормлением (вызванных кистами NLD, которые закупоривают дыхательные пути и становятся симптоматичными, когда рот младенца прикрывают во время кормления).
Вторая важная клиническая проблема у этих пациентов — возможность острой слезной инфекции. В отличие от хронического дакриоцистита низкой степени тяжести, обнаруживаемого при типичном NLDO, острый абсцесс слезного мешка часто возникает в результате инфекции, связанной с дакриоцистоцеле, с вздутием и эритемой, видимыми в слезном мешке.Поскольку в первые несколько месяцев жизни у младенцев относительно ослаблен иммунитет, эти инфекции могут распространяться, вызывая серьезные проблемы, такие как флегмона глазницы, менингит или сепсис. Следовательно, показано быстрое лечение этих инфицированных дакриоцистоцеле.
Если дакриоцистоцеле не инфицировано и не вызывает респираторных заболеваний, первоначальное консервативное лечение часто приводит к исчезновению поражения. Обычно рекомендуются теплые компрессы и местные антибиотики.Цифровое давление на массу может вызвать разрешение.
В случае острой инфекции дакриоцистоцеле показаны дальнейшие меры. Таким пациентам следует назначать системные антибиотики. Некоторые практикующие врачи проводят у этих пациентов зондирование NLD, которое эффективно примерно у 75% из них. 5 Кисты NLD почти всегда присутствуют при этом заболевании. Обследование с помощью носового зеркала или эндоскопа может помочь идентифицировать эти кисты. Зондирование слезной жидкости и эндоскопическое удаление кисты излечивают более чем у 95% пациентов. 5
Диффузный стеноз дистального отдела протока (обнаружен при зондировании)
У большинства младенцев с NLDO мембраны легко открываются при прохождении зонда во время операции. Когда зонд проникает через мембрану, возникает легкое ощущение хлопка. Это излечивает большинство пациентов.
Реже присутствует диффузный стеноз дистального отдела протока ( Рисунок 6 ). Когда зонд вводится, обструкция пальпируется по ходу дистального протока, а не только на его входе в ноздри.Проход обычно кажется песчаным или хрустящим, как если бы зонд проходил через песок или гравий. Важно понимать это различие, потому что пациенты с диффузным стенозом имеют более низкую вероятность успеха при зондировании NLD. Расширение баллонного катетера (BCD) может повысить вероятность успеха. 6
Рисунок 6 . Стеноз дистального отдела протока.
Если во время зондирования NLD пальпируется повышенное сопротивление, важно различать диффузный стеноз и ложный проход, поскольку они вызывают похожие ощущения.Осмотр носа с помощью фары или эндоскопа может помочь в этом различении.
Пожилой возраст при первичном зондировании
Некоторые более ранние исследования показали, что вероятность успеха зондирования NLD была ниже у детей старшего возраста, тогда как другие исследования не обнаружили разницы. 7 Это несоответствие во многом объясняется различием между типичной мембранозной обструкцией протока и диффузным стенозом. Пациенты с типичной обструкцией хорошо переносят хирургическое вмешательство, независимо от возраста, в то время как у пациентов с диффузным стенозом улучшение менее вероятно.
Пациенты, которым требуется повторная операция
Согласно опубликованным исследованиям, успешность первоначального зондирования NLD колеблется от 75 до 90%. 1, 3 Для детей, которым требуется повторная операция, доступны различные варианты лечения. Некоторые хирурги просто повторяют зондирование в качестве первого выбора. Другие варианты обсуждаются ниже.
Стенты
Слезные стенты используются для снижения риска повторного стеноза протока NLD. Обычно они предназначены для пациентов, у которых после первоначального зондирования NLD наблюдаются стойкие симптомы.Некоторые хирурги предлагают устанавливать стенты всем пациентам во время начальной операции. 8 Исследования показывают, что это действительно увеличивает вероятность успеха операции, но требует установки зондов у большинства пациентов, которые без них справились бы хорошо. Учитывая повышенную сложность операции, возможные осложнения при установке стента, необходимость в удалении и повышенную стоимость, большинство хирургов не следуют этой практике.
Доступен широкий выбор стентов. Биканаликулярные стенты устанавливаются через верхнюю и нижнюю точки и обычно фиксируются в ноздрях с помощью швов.Доступен стент с внутрипросветным швом, который можно привязать к самому себе. Это облегчает удаление стента, но увеличивает риск смещения стента. Обычно стент фиксируют швом к слизистой оболочке ноздрей, и эти стенты обычно можно удалить в клинике. Закрепление валиком, например, кусочком губки эксплантата сетчатки, является наиболее надежным способом фиксации стента, но для его удаления может потребоваться анестезия. Моноканаликулярные стенты можно установить через верхнюю или нижнюю точку (иногда и то, и другое).Основным преимуществом моноканаликулярных стентов является простота удаления, но они более склонны к смещению.
Осложнения при установке стента включают раннее смещение, удлинение слезной точки и истирание роговицы. Эти проблемы могут потребовать скорейшего устранения. Стенты обычно оставляют на 2-6 месяцев.
Баллонный катетер расширения
Во время дилатации баллонного катетера (BCD) стент с баллоном на его дистальном конце вводится в дистальные ноздри, баллон надувается (обычно два раза как в проксимальном, так и в дистальном протоках), затем сдувается и удаляется. 9 Типичное надувание составляет 8-10 атм в течение 90 секунд, затем дополнительное надувание до 8-10 атм в течение 60 секунд в каждом месте. Цель состоит в том, чтобы расширить дистальный проток и уменьшить обструкцию. Основное преимущество BCD перед стентами заключается в том, что в слезной системе не остается материала стента, и удаление стента не требуется. Основной недостаток — стоимость инструментов и увеличенное время работы. BCD особенно полезен для пациентов с диффузным стенозом дистального отдела NLD.
Перелом турбины
Перелом нижней носовой раковины, обычно выполняемый с помощью инструмента, такого как периостальный элеватор или гемостат, иногда используется для уменьшения сопротивления дренажу в дистальных отделах носослезного протока. Это особенно полезно для пациентов, у которых очень мало места между нижней носовой раковиной и стенкой носа. Некоторые хирурги выполняют это регулярно, в то время как другие резервируют его использование для пациентов, у которых предыдущее зондирование не удалось.
Носовая эндоскопия
Назальная эндоскопия может быть полезным дополнением к ведению пациентов с НЛП, особенно в определенных клинических ситуациях.Как обсуждалось выше, у младенцев с врожденным дакриоцистоцеле почти всегда есть ассоциированные кисты дистального отдела NLD. Удаление этих кист, которое проще всего выполнить с помощью эндоскопа, увеличивает вероятность успеха операции. Подобные кистозные поражения могут также наблюдаться у младенцев старшего возраста с особенно тяжелыми симптомами NLDO и у некоторых пациентов со стойкими симптомами после первоначального зондирования NLD. При обнаружении дистальные кисты NLD можно удалить с помощью щипцов из крокодиловой кожи или других инструментов через ноздрю.Некоторые офтальмологи проводят эндоскопию самостоятельно, а другие проводят эти процедуры совместно с отоларингологами.
Дакриоцисториностомия
Дакриоцисториностомия (DCR) включает создание нового отверстия между слезным мешком и носовой полостью, обычно на уровне самого слезного мешка. У детей эта процедура предназначена для пациентов, у которых сохраняются симптомы, несмотря на прохождение описанных выше процедур. DCR может выполняться через разрез кожи с обнажением слезного мешка, созданием остеотомии через носовую кость, формированием лоскутов между слезным мешком и слизистой оболочкой носа и установкой слезных стентов.Альтернативой являются лазерные зонды с созданием устья с помощью лазера, помещаемого через каналец и прилегающего к носовой кости. Эндоскопия обычно используется во время лазерной DCR, а стенты устанавливаются в конце процедуры.
Список литературы
- Рандомизированное исследование, сравнивающее экономическую эффективность 2 подходов к лечению односторонней обструкции носослезного протока. Арочный офтальмол . 2012; 130: 1525-1533.
- Кларк РА. Зондирование расширения как основное лечение врожденной непроходимости носослезного протока. J AAPOS. 2002; 6: 364-367.
- Группа исследователей детских глазных болезней, Repka MX, Chandler DL, Beck RW, Crouch ER 3rd, Donahue S, Holmes JM, Lee K, Melia M, Quinn GE, Sala NA, Schloff S, Silbert DI, Wallace DK. Первичное лечение непроходимости носослезного протока зондированием у детей младше 4 лет. Офтальмология . 2008; 115: 577-584.
- Soliman M, Lueder GT. Первоначальное лечение врожденной атрезии канальцевых каналов. J AAPOS .2015; 19: 220-222.
- Lueder GT. Связь неонатального дакриоцистоцеле и младенческого дакриоцистита с кистами носослезного протока (тезис Американского офтальмологического общества). Trans Am Ophthalmol Soc . 2012; 110: 74-93.
- Lueder GT. Расширение баллонного катетера для лечения детей старшего возраста с обструкцией носослезного протока. Арочный офтальмол . 2002; 120: 1685-1688.
- Пол Т.О., Шеперд Р. Врожденная непроходимость носослезного протока: естественный анамнез и сроки оптимального вмешательства. J Педиатр, офтальмол, косоглазие . 1994; 31: 362-367.
- Engel JM, Hichie-Schmidt C, Khammar A, Ostfeld BM, Vyas A, Ticho BH. Моноканаликулярная силиконовая интубация для начальной коррекции врожденной непроходимости носослезного протока. J AAPOS . 2007; 11: 183-186.
- Becker BB, Berry FD, Koller H. Расширение баллонного катетера для лечения врожденной обструкции носослезного протока. Ам Дж. Офтальмол . 1996; 121: 304.
мезенхимальных стволовых клеток в сочетании с гиалуроновой кислотой при дефектах суставного хряща
- 1.
Hunziker, E. B. Восстановление суставного хряща: являются ли внутренние биологические ограничения, подрывающие этот процесс, непреодолимыми? Остеоартрит и хрящ / OARS, Общество исследования остеоартрита 7 , 15–28, https://doi.org/10.1053/joca.1998.0159 (1999).
Артикул
CASGoogle ученый
- 2.
Хонг Э. и Редди А. Х. МикроРНК в хондрогенезе, суставном хряще и остеоартрите: значение для тканевой инженерии. Тканевая инженерия. Часть B, Обзоры 18 , 445–453, https://doi.org/10.1089/ten.TEB.2012.0116 (2012).
Артикул
CAS
PubMedGoogle ученый
- 3.
Евсевар Д.С. Лечение остеоартроза коленного сустава: научно обоснованное руководство, 2-е издание. Журнал Американской академии хирургов-ортопедов 21 , 571-576, https://doi.org/10.5435/JAAOS-21-09-571 (2013).
- 4.
Ван, Х. М., Лю, Дж. Н. и Чжао, Ю. Прогресс интегрированной китайской и западной медицины в лечении остеоартрита. Китайский журнал интегративной медицины 16 , 378–384, https://doi.org/10.1007/s11655-010-0512-2 (2010).
Артикул
PubMedGoogle ученый
- 5.
Саймон, Л.С. Остеоартрит. Текущие ревматологические отчеты 1 , 45–47 (1999).
ADS
Статья
CAS
PubMedGoogle ученый
- 6.
Редди, А. Х. Роль морфогенетических белков в инженерии и регенерации скелетной ткани. Природная биотехнология 16 , 247–252, https://doi.org/10.1038/nbt0398-247 (1998).
Артикул
CAS
PubMedGoogle ученый
- 7.
Берис, А.Э., Ликиссас, М.Г., Папагеоргиу, К.Д. и Георгулис, А. Д. Достижения в восстановлении суставного хряща. Травма 36 (Приложение 4), S14–23, https://doi.org/10.1016/j.injury.2005.10.007 (2005).
Артикул
PubMedGoogle ученый
- 8.
Ким Ю.С. и др. . Сравнительный анализ парных инъекций по сравнению с имплантацией мезенхимальных стволовых клеток при остеоартрите коленного сустава. Американский журнал спортивной медицины 43 , 2738–2746, https: // doi.org / 10.1177 / 0363546515599632 (2015).
Артикул
PubMedGoogle ученый
- 9.
Янг, X. и др. . Внутрисуставная инъекция аллогенных мезенхимальных стволовых клеток имеет защитную роль от остеоартрита. Китайский медицинский журнал 128 , 2516–2523, https://doi.org/10.4103/0366-6999.164981 (2015).
Артикул
PubMed Central
PubMedGoogle ученый
- 10.
Toghraie, F. S. и др. . Лечение остеоартрита мезенхимальными стволовыми клетками, полученными из инфрапателлярной жировой подушечки, у кроликов. Колено 18 , 71–75, https://doi.org/10.1016/j.knee.2010.03.001 (2011).
Артикул
CAS
PubMedGoogle ученый
- 11.
Куэрво Б. и др. . Остеоартрит тазобедренного сустава у собак: рандомизированное исследование с использованием мезенхимальных стволовых клеток из жировой ткани и плазмы, богатой факторами роста. Международный журнал молекулярных наук 15 , 13437–13460, https://doi.org/10.3390/ijms150813437 (2014).
Артикул
PubMed Central
CAS
PubMedGoogle ученый
- 12.
Эмадедин М., и др. . Долгосрочное наблюдение за внутрисуставной инъекцией аутологичных мезенхимальных стволовых клеток пациентам с остеоартритом коленного, голеностопного или тазобедренного суставов. Архивы иранской медицины 18 , 336–344, DOI: 015186 / AIM.003 (2015).
- 13.
Koh, Y. G. & Choi, Y. J. Терапия мезенхимальными стволовыми клетками, полученными из инфрапателлярных жировых подушечек, для лечения остеоартрита коленного сустава. Колено 19 , 902–907, https://doi.org/10.1016/j.knee.2012.04.001 (2012).
Артикул
PubMedGoogle ученый
- 14.
Цуй, Ю. П. и др. . Мезенхимальные стволовые клетки костного мозга в модели остеоартрита на крысах Sprague-Dawley. Пекин да сюэ сюэ бао.И сюэ бань = Журнал Пекинского университета. Науки о здоровье 47 , 211–218 (2015).
CAS
PubMedGoogle ученый
- 15.
Чанг, Э. Р. и др. . Аллогенные мезенхимальные стволовые клетки в сочетании с гиалуроновой кислотой для лечения остеоартрита у кроликов. PloS one 11 , e0149835, https://doi.org/10.1371/journal.pone.0149835 (2016).
Артикул
PubMed Central
CAS
PubMedGoogle ученый
- 16.
Watterson, J. R. & Esdaile, J. M. Viscosupplementation: терапевтические механизмы и клинический потенциал при остеоартрите коленного сустава. Журнал Американской академии хирургов-ортопедов 8 , 277–284 (2000).
Артикул
CAS
PubMedGoogle ученый
- 17.
Moreland, L. W. Внутрисуставной гиалуронан (гиалуроновая кислота) и гиланы для лечения остеоартрита: механизмы действия. Исследования и лечение артрита 5 , 54–67 (2003).
Артикул
CASGoogle ученый
- 18.
Клегг, Т. Э., Каборн, Д. и Мауффри, К. Вязкие добавки с гиалуроновой кислотой при лечении поражений хряща: обзор текущих данных и будущих направлений. Европейский журнал ортопедической хирургии и травматологии: orthopedie traumatologie 23 , 119–124, https: // doi.org / 10.1007 / s00590-012-0940-0 (2013).
Артикул
Google ученый
- 19.
Мурашита Т., Накаяма Ю., Хирано Т. и Охаши С. Ускорение прорастания грануляционной ткани гиалуроновой кислотой в искусственной коже. Британский журнал пластической хирургии 49 , 58–63 (1996).
Артикул
CAS
PubMedGoogle ученый
- 20.
Элерс Э.М., Беренс, П., Вунш, Л., Кунель, В. и Русслис, М. Влияние гиалуроновой кислоты на морфологию и пролиферацию хондроцитов человека в первичной культуре клеток. Annals of anatomy = Anatomischer Anzeiger: официальный орган Anatomische Gesellschaft 183 , 13–17, https://doi.org/10.1016/S0940-9602(01)80007-8 (2001).
Артикул
CASGoogle ученый
- 21.
Аскари А. и др. .Гиалуроновая кислота в сравнении с инъекциями кортикостероидов для лечения остеоартрита коленного сустава: рандомизированный контрольный след. SpringerPlus 5 , 442, https://doi.org/10.1186/s40064-016-2020-0 (2016).
Артикул
PubMed Central
CAS
PubMedGoogle ученый
- 22.
Auerbach, B. & Melzer, C. Сшитая гиалуроновая кислота в лечении остеоартрита коленного сустава — результаты проспективного рандомизированного исследования. Zentralblatt fur Chirurgie 127 , 895–899, https://doi.org/10.1055/s-2002-35137 (2002).
Артикул
PubMedGoogle ученый
- 23.
Corvelli, M., Che, B., Saeui, C., Singh, A. & Elisseeff, J. Биодинамические характеристики гиалуроновой кислоты по сравнению с синовиальной жидкостью колена при остеоартрите. Методы 84 , 90–98, https://doi.org/10.1016/j.ymeth.2015.03.019 (2015).
Артикул
PubMed Central
CAS
PubMedGoogle ученый
- 24.
Гош П., Холберт К., Рид Р. и Армстронг С. Гиалуроновая кислота (гиалуронан) при экспериментальном остеоартрите. Журнал ревматологии. Приложение 43 , 155–157 (1995).
CAS
PubMedGoogle ученый
- 25.
Манджи, Дж., Гупта, М., Синха, А., Рават, Б. и Рай, Д. В. Эффекты экстракта смолы камеди Balsamodendron mukul на суставной хрящ при папаин-индуцированном остеоартрите. Альтернативные методы лечения в здравоохранении и медицине 22 , 50–58 (2016).
PubMed
Google ученый
- 26.
Винатье, К. и Гишо, Дж. Инженерия хрящевой ткани: от биоматериалов и стволовых клеток до лечения остеоартрита. Анналы физической и реабилитационной медицины 59 , 139–144, https://doi.org/10.1016/j.rehab.2016.03.002 (2016).
Артикул
CAS
PubMedGoogle ученый
- 27.
Брейнан, Х.А. и др. . Влияние культивированных аутологичных хондроцитов на восстановление хондральных дефектов на модели собаки. Журнал костной и суставной хирургии. Американский том 79 , 1439–1451 (1997).
Артикул
CAS
PubMedGoogle ученый
- 28.
Shortkroff, S. et al . Исцеление хондральных и костно-хрящевых дефектов на модели собаки: роль культивируемых хондроцитов в регенерации суставного хряща. Биоматериалы 17 , 147–154 (1996).
Артикул
CAS
PubMedGoogle ученый
- 29.
Мак, Дж. и др. . Внутрисуставная инъекция синовиальных мезенхимальных стволовых клеток улучшает восстановление хряща на модели повреждения у мышей. Научные отчеты 6 , 23076, https://doi.org/10.1038/srep23076 (2016).
ADS
Статья
PubMed Central
CAS
PubMedGoogle ученый
- 30.
Вега, А. и др. . Лечение остеоартрита коленного сустава аллогенными мезенхимальными стволовыми клетками костного мозга: рандомизированное контролируемое исследование. Трансплантация 99 , 1681–1690, https://doi.org/10.1097/TP.0000000000000678 (2015).
Артикул
CAS
PubMedGoogle ученый
- 31.
Caminal, M. et al. . Использование хронической модели повреждения суставного хряща и мениска для оценки долгосрочных эффектов после лечения аутологичными мезенхимальными стромальными клетками у овец. Новая биотехнология 31 , 492–498, https://doi.org/10.1016/j.nbt.2014.07.004 (2014).
Артикул
CAS
PubMedGoogle ученый
- 32.
Wong, K. L. et al. . Инъекционные культивируемые мезенхимальные стволовые клетки костного мозга в варусные коленные суставы с дефектами хряща, подвергнутые остеотомии большеберцовой кости: проспективное рандомизированное контролируемое клиническое исследование с последующим наблюдением в течение 2 лет. Артроскопия: журнал артроскопической и родственной хирургии: официальное издание Ассоциации артроскопии Северной Америки и Международной ассоциации артроскопии 29 , 2020–2028, https: // doi.org / 10.1016 / j.arthro.2013.09.074 (2013).
Артикул
Google ученый
- 33.
Orozco, L. et al. . Лечение остеоартроза коленного сустава аутологичными мезенхимальными стволовыми клетками: результаты двухлетнего наблюдения. Трансплантация 97 , e66–68, https://doi.org/10.1097/TP.0000000000000167 (2014).
Артикул
PubMedGoogle ученый
- 34.
Фосвинкель, Дж. И Чапел, А. Мезенхимальные стволовые клетки и ревматизм. Уровень развития. Zeitschrift fur Rheumatologie 71 , 619–623, https://doi.org/10.1007/s00393-011-0950-z (2012).
Артикул
CAS
PubMedGoogle ученый
- 35.
Park, S. A. et al. . Безопасность и иммуномодулирующие эффекты аллогенных мезенхимальных стромальных клеток, полученных из жировой ткани собак, трансплантированных в область слезной железы, железы третьего века и коленного сустава. Цитотерапия 15 , 1498–1510, https://doi.org/10.1016/j.jcyt.2013.06.009 (2013).
Артикул
CAS
PubMedGoogle ученый
- 36.
Ким Ю.С. и др. . Имплантация мезенхимальных стволовых клеток при остеоартрозе колен: эффективен ли фибриновый клей в качестве основы? Американский журнал спортивной медицины 43 , 176–185, https://doi.org/10.1177/0363546514554190 (2015).
Артикул
PubMedGoogle ученый
- 37.
Джо, К. Х. и др. . Внутрисуставная инъекция мезенхимальных стволовых клеток для лечения остеоартрита коленного сустава: клиническое испытание, подтверждающее концепцию. Стволовые клетки 32 , 1254–1266, https://doi.org/10.1002/stem.1634 (2014).
Артикул
CAS
PubMedGoogle ученый
- 38.
Wang, Y. et al. . Безопасность, переносимость, клинические и структурные результаты однократной внутрисуставной инъекции аллогенных мезенхимальных клеток-предшественников у пациентов после реконструкции передней крестообразной связки: контролируемое двойное слепое рандомизированное исследование. Исследования и терапия артрита 19 , 180, https://doi.org/10.1186/s13075-017-1391-0 (2017).
Артикул
Google ученый
- 39.
Park, YB, Ha, CW, Lee, CH, Yoon, YC & Park, YG Регенерация хряща у пациентов с остеоартритом с помощью комбинации аллогенных мезенхимальных стволовых клеток пуповинной крови и гиалуронатного гидрогеля: результаты исследования Клинические испытания на безопасность и подтверждение концепции с 7-летним расширенным наблюдением. Трансляционная медицина стволовых клеток 6 , 613–621, https://doi.org/10.5966/sctm.2016-0157 (2017).
Артикул
CAS
PubMedGoogle ученый
- 40.
Гупта П. К. и др. . Эффективность и безопасность полученных из костного мозга взрослого человека, культивированных, объединенных аллогенных мезенхимальных стромальных клеток (Stempeucel®): доклинические и клинические испытания при остеоартрите коленного сустава. Исследования и терапия артрита 18 , 301, https: // doi.org / 10.1186 / s13075-016-1195-7 (2016).
Артикул
Google ученый
- 41.
Венейбл Р. О., Стокер А. М., Кук К. Р., Кокрелл М. К. и Кук Дж. Л. Исследование количества и качества гиалуроновой кислоты в синовиальной жидкости в коленных суставах собак с остеоартритом. Американский журнал ветеринарных исследований 69 , 1569–1573, https://doi.org/10.2460/ajvr.69.12.1569 (2008).
Артикул
CAS
PubMedGoogle ученый
- 42.
Армстронг, С., Рид, Р. и Гош, П. Эффекты внутрисуставного гиалуронана на изменения хряща и субхондральной кости на модели раннего остеоартрита у овец. Журнал ревматологии 21 , 680–688 (1994).
CAS
PubMedGoogle ученый
- 43.
Конрозье Т. и др. . Безопасность, эффективность и прогностические факторы эффективности однократной внутрисуставной инъекции неживотной стабилизированной гиалуроновой кислоты в тазобедренный сустав: результаты стандартизированного наблюдения за пациентами, получавшими лечение по поводу остеоартроза тазобедренного сустава в повседневной практике. Архив ортопедической и травматологической хирургии 129 , 843–848, https://doi.org/10.1007/s00402-008-0778-4 (2009).
Артикул
PubMedGoogle ученый
- 44.
Iannitti, T., Lodi, D. & Palmieri, B. Внутрисуставные инъекции для лечения остеоартрита: основное внимание уделяется клиническому использованию гиалуроновой кислоты. Наркотики в исследованиях и разработках 11 , 13–27, https://doi.org/10.2165/11539760-000000000-00000 (2011).
Артикул
Google ученый
- 45.
Altman, RD, Akermark, C., Beaulieu, AD, Schnitzer, T. и Durolane International Study, G. Эффективность и безопасность однократной внутрисуставной инъекции стабилизированной гиалуроновой кислоты неживотного происхождения (NASHA) у пациентов с остеоартрозом коленного сустава. Остеоартрит и хрящи / OARS, Общество исследования остеоартрита 12 , 642–649, https://doi.org/10.1016/j.joca.2004.04.010 (2004).
Артикул
Google ученый
- 46.
Смит Г. Н. младший, Майерс С. Л., Брандт К. Д. и Миклер Е. А. Эффект внутрисуставной инъекции гиалуронана при экспериментальном остеоартрите собак. Артрит и ревматизм 41 , 976–985 10.1002 / 1529-0131 (199806) 41: 6 <976 :: AID-ART4> 3.0.CO; 2-R (1998).
Артикул
CAS
PubMedGoogle ученый
- 47.
Смит, Г. и др. . Влияние внутрисуставной инъекции гиалуронана на силу вертикальной опорной реакции и прогрессирование остеоартрита после пересечения передней крестообразной связки. Журнал ревматологии 32 , 325–334 (2005).
CAS
PubMedGoogle ученый
- 48.
Мунтяну С.Э. и др. . Эффективность внутрисуставного гиалуронана (Synvisc, hylan G-F 20) для лечения остеоартрита первого плюснефалангового сустава: рандомизированное плацебо-контролируемое исследование. Анналы ревматических болезней 70 , 1838–1841, https://doi.org/10.1136/ard.2011.153049 (2011).
Артикул
CAS
PubMedGoogle ученый
- 49.
Jorgensen, A. et al. . Внутрисуставной гиалуронан не оказывает клинического эффекта при остеоартрите коленного сустава: многоцентровое рандомизированное плацебо-контролируемое двойное слепое исследование с участием 337 пациентов, наблюдавшихся в течение 1 года. Летопись ревматических болезней 69 , 1097–1102, https: // doi.org / 10.1136 / ard.2009.118042 (2010).
Артикул
PubMedGoogle ученый
- 50.
Abate, M., Schiavone, C. & Salini, V. Гиалуроновая кислота при остеоартрите голеностопного сустава: почему доказательства эффективности все еще отсутствуют? Клиническая и экспериментальная ревматология 30 , 277–281 (2012).
PubMed
Google ученый
- 51.
Ламо-Эспиноза, Дж. М. и др. .Внутрисуставная инъекция двух различных доз аутологичных мезенхимальных стволовых клеток костного мозга по сравнению с гиалуроновой кислотой при лечении остеоартрита коленного сустава: многоцентровое рандомизированное контролируемое клиническое исследование (фаза I / II). Журнал трансляционной медицины 14 , 246, https://doi.org/10.1186/s12967-016-0998-2 (2016).
Артикул
PubMed Central
CAS
PubMedGoogle ученый
- 52.
Сухэб, А.М., Навин, С., Мансор, А. и Камарул, Т. Гиалуроновая кислота с мезенхимальными стволовыми клетками костного мозга или без них улучшает изменения коленного сустава при остеоартрите на модели крыс: предварительный отчет. Индийский журнал экспериментальной биологии 50 , 383–390 (2012).
CAS
PubMedGoogle ученый
- 53.
Sato, M. et al. . Прямая трансплантация мезенхимальных стволовых клеток в коленные суставы морских свинок линии Хартли со спонтанным остеоартрозом. Исследования и лечение артрита 14 , R31, https://doi.org/10.1186/ar3735 (2012).
ADS
Статья
CASGoogle ученый
- 54.
van den Borne, M. P. et al. . Оценочные баллы Международного общества восстановления хряща (ICRS) и Oswestry для макроскопических хрящей утверждены для использования при имплантации аутологичных хондроцитов (ACI) и при микропереломах. Остеоартрит и хрящ / OARS, Общество исследования остеоартрита 15 , 1397–1402, https: // doi.org / 10.1016 / j.joca.2007.05.005 (2007).
Артикул
Google ученый
- 55.
Варле П. М. и др. . Гистологическая оценка восстановления хряща. Журнал костной и суставной хирургии 85 , 45–57 (2003).
Артикул
Google ученый
Окклюзионное устройство с гелем с поперечно-сшитой гиалуроновой кислотой для лечения
Цель: Новое устройство для окклюзии с гелем с сшитой гиалуроновой кислотой (xlHA) было оценено на предмет безопасности и эффективности при лечении сухости глаз.
Методы: Это было одобренное институциональным наблюдательным советом одноцентровое открытое проспективное исследование для оценки эффективности и безопасности размещения геля xlHA в нижнем канальце. Было включено 74 участника в возрасте 25–95 лет с сухими глазами, которым не удалось лечить искусственными слезами. Пациентов оценивали с помощью щелевой лампы роговицы с окрашиванием флуоресцеином и с помощью теста Ширмера, времени разрушения (TBUT) и высоты слезного мениска (TMH) на исходном уровне, через 1 месяц и 3 месяца.Пациенты наблюдались через 6 месяцев с помощью телефонного опроса. Процедура заключалась в введении ~ 0,2 мл геля xlHA в каждый каналец нижнего века с помощью шприца и слезного ирригатора. Пациенты наблюдались на предмет нежелательных явлений.
Результаты: Шестьдесят три пациента завершили исследование (48 женщин, 15 мужчин) со средним возрастом 67 лет. Щелевая лампа продемонстрировала улучшенное окрашивание роговицы флуоресцеином. Тесты Ширмера показали среднее увеличение по сравнению с исходным уровнем на 3,67 мм через 3 месяца.Показатель TBUT улучшился на 87%, а TMH увеличился на 57% за 3 месяца по сравнению с исходным уровнем. Все объективные измерения были статистически значимыми. Был один случай конъюнктивита, который разрешился и был расценен как случайная вирусная инфекция.
Заключение: Окклюзионное устройство xlHA предлагает новый, безопасный и эффективный метод лечения сухости глаз. При клиническом обследовании его эффективность сохраняется не менее 3 месяцев. Гель xlHA продемонстрировал хорошую переносимость и профиль безопасности.
Ключевые слова: сухие глаза, пробки слезных точек, канальцевые пробки, гиалуроновая кислота, гелевое окклюзионное устройство, гель сшитой гиалуроновой кислоты
Введение
Синдром сухого глаза (DES) — распространенное заболевание, которым страдают миллионы людей во всем мире.Правильная слезная пленка необходима для смазывания глаз и четкого зрения. Симптомы DES включают ощущение инородного тела, жжение, раздражение, боль и чувствительность к свету.
Лечение сухости глаз — одно из наиболее распространенных заболеваний, которые лечат в офтальмологической практике. Первоначальное лечение DES состоит из медикаментозной терапии путем замены влаги искусственными слезами и мазью. Пробки для пункции — это распространенное лечение второй линии, и они действуют, блокируя отток слез из глаза.У них есть то преимущество, что они используют собственные слезы пациента для поддержания смазки глаза.
Вилки
изготавливаются из различных материалов, и нынешняя конструкция вилок порождает ряд проблем. Силиконовые заглушки используют колпачок для удержания заглушки на месте, который находится над краем крышки, чтобы он не скользил в более глубокий отрывной канал. Колпачок вилки может тереться о поверхность глаза, вызывая раздражение глаз. Выбор правильного размера вилки может быть сложной задачей, и иногда вилка может быть потеряна, если она неправильно установлена.Преимущество интраканаликулярных пробок заключается в том, что они размещаются ниже поверхности века и, следовательно, не могут натирать глаз, но они могут действовать как инородное тело и вызывать каналикулит.
Теория блокирования оттока слез в основе своей обоснована, поскольку предполагает использование собственных слез пациента для смазывания глаз. Все нынешние вилки имеют свои уникальные недостатки. Идеальный канальцевый окклюдер должен быть легко установлен, эффективно блокировать отток слезы, быть удобным, биосовместимым, долговечным, легко обратимым и иметь низкий риск инфицирования.Поперечно-сшитая гиалуроновая кислота (xlHA) соответствует многим из этих желаемых критериев.
HA — это натуральный бесцветный мукополисахарид без запаха, присутствующий у всех млекопитающих. Сшивание свободных цепей ГК создает более прочный гель, который более устойчив к деградации. Синтетически xlHA достаточно мягкий, чтобы соответствовать тонким внутренним стенкам канальца и теоретически блокировать отток слезы. Канальцевый наполнитель, изготовленный из xlHA, может быть подходящим для удержания слез на поверхности глаз и потенциально может добавлять свои собственные смазывающие эффекты без трения о глазную поверхность.Это исследование описывает пилотное клиническое исследование с использованием синтетического геля xlHA в качестве канальцевого окклюзионного устройства для лечения DES.
Методы
Наблюдательный совет больницы Мемориал Сарасота получил разрешение на размещение геля xlHA в канальцах и слезных каналах для лечения DES. Было проведено проспективное открытое одноцентровое исследование с участием двух офтальмологов, сертифицированных комиссией. Письменное информированное согласие было получено от всех участников исследования.Исследование было проведено в соответствии с Хельсинкской декларацией и соответствовало требованиям HIPAA с защитой индивидуально идентифицируемой информации о здоровье.
Семьдесят четыре пациента в возрасте от 25 до 95 лет с историей сухих глаз и доказательствами DES при обследовании глаз были кандидатами для участия в этом исследовании. Все пациенты не прошли первоначальное лечение каплями искусственной слезы. Для оценки индивидуальных субъективных симптомов синдрома сухого глаза применялся опросник, основанный на индексе заболеваний глазной поверхности (OSDI).
Каждый участник прошел первичное внешнее офтальмологическое обследование и был оценен клинически на предмет сухости глаз с помощью различных мер, включая исследование с помощью щелевой лампы (SLE) с оценкой роговицы с окрашиванием флуоресцеином, тест Ширмера с анестезией, время разрыва слезы (TBUT) и высоту слезного мениска ( TMH) при первом посещении, через 1 месяц и через 3 месяца. Краткая анкета для выхода была проведена по телефону через 6 месяцев, и ответы были проанализированы.
Всем пациентам было проведено орошение слезной жидкости при первом посещении, чтобы обеспечить доступную систему дренажа слезной жидкости.Гель xlHA вводили в офис однократно в точку и каналец нижнего века с помощью шприца и слезного ирригатора. Пациенты наблюдались в течение 3 месяцев клинически на предмет эффективности и нежелательных явлений, таких как инфекция, отек, синяки, боль и эффект Тиндаля. Пациенты были исключены, если у них в анамнезе были закупорки слезных протоков или активная инфекция слезных протоков.
Процедура введения геля xlHA
Процедура заключалась в том, чтобы сначала нанести каплю пропаракаина на поверхность глаза.Затем использовался расширитель слезных точек, чтобы растянуть точку нижнего века. В нижнюю точку вводили слезный ирригатор с физиологическим раствором для промывания слезных протоков и подтверждения проходимости системы оттока слезной железы. Приблизительно 0,2 мл геля xlHA (Restylane-L ™, Q Med, Уппсала, Швеция) вводили в каждый каналец нижнего века с помощью слезного ирригатора калибра 23 (Рисунки 1–3). Среднее время процедуры 5 минут.
Рис. 1. Гель xlHA в шприце, прикрепленный к ирригатору слезной жидкости 23 калибра. |
Рисунок 2 Ровный поток геля xlHA. |
Рис. 3 Клиническая установка гелевой пробки xlHA в нижний канал с помощью слезного ирригатора. |
Результаты
Семьдесят четыре пациента получили окклюзионное устройство с гелем xlHA в обе нижние точки. Шестьдесят три пациента завершили исследование; 48 женщин и 15 мужчин. Средний возраст 67 лет. Все, кроме трех, были европейцами; два афроамериканца и один азиатский пациент. Из пациентов, которые не завершили исследование, большинство пропустили контрольный визит и были исключены в соответствии с критериями исследования.
Гель xlHA легко вводить, и 83% пациентов не сообщили о боли во время процедуры введения.Объективные клинические показатели, такие как улучшение окрашивания роговицы при СКВ, подтвердили эффективность геля xlHA. Это было подтверждено несколькими показателями, такими как тест Ширмера, TBUT и TMH, которые были статистически значимо улучшены через 1 и 3 месяца в этом исследовании с участием человека (рис. 4–6).
Рис. 4 Эффективность: улучшение теста Ширмера. |
Рис. 5 Эффективность: уменьшение времени разрыва слезы (TBUT). |
Рисунок 6 Эффективность: улучшение высоты слезного мениска (TMH). |
В 6-месячном анкетном опросе сообщалось об уменьшении симптомов сухого глаза, таких как улучшение влажности, и 63% пациентов заявили, что их глаза чувствуют себя лучше (рис. 7). Безопасность была обнадеживающей, 94% не ответили ни на какие инфекции. Самым большим источником неудовлетворенности за 6-месячный период было то, что гель xlHA не действовал достаточно долго.Побочные эффекты были редкими и включали два случая периокулярного зуда, который был связан с сезонной аллергией, и один случай конъюнктивита, который произошел на 2-м месяце и разрешился и, вероятно, был случайной вирусной инфекцией, не связанной с гелем, поскольку член семьи имел ранее заразился «розовым глазом». Важно отметить, что не было случаев дакриоцистита, каналикулита, отеков, боли, синяков или эффекта Тиндаля.
Рисунок 7 Шестимесячный опросный лист на выход: ( A ) 63% пациентов сообщили, что их зрение стало лучше, ( B ) 57% заявили, что чувствуют себя более влажными, ( C ) 94% пациентов заявили у них не было инфекции, и ( D ) 83% заявили, что не испытывали боли. |
Обсуждение
Симптомы сухости глаз могут негативно влиять на повседневную жизнь и выводить из строя людей с множеством проблем, таких как снижение зрения, жжение, раздражение, зуд и усталость глаз. По оценкам, от 10% до 14,4% людей в США страдают от сухости глаз. 1,2 Управление DES включает удаление причинных факторов, искусственные слезы, капли по рецепту и пробки слезных точек.
Практикующие обычно полагаются на добавление влаги с помощью капель в качестве терапии первой линии.Изготовленные искусственные слезы не могут воспроизвести состав слез, созданных природой, и поэтому никогда не приносят такой пользы, как слезы человека. Слезная пленка представляет собой сложное наслоение внешнего липидного слоя, среднего водного слоя и внутреннего поверхностного муцинового слоя, каждый из которых выполняет важную функцию. Заменители слезы лишь частично заменяют некоторые из этих жизненно важных компонентов. Поэтому искусственные слезы ограничиваются краткосрочным, паллиативным, симптоматическим облегчением. Пациентам, которым требуется дополнительная смазка поверхности глаза или которым сложно наносить капли, часто полезны пробки слезных точек в качестве лечения второй линии.Пробки блокируют выход слезы с поверхности глаза и увеличивают слезы пациента, чтобы смазывать глаз. Это первое исследование предполагает, что новый метод лечения DES с использованием геля xlHA в качестве устройства для окклюзии канала также возможен.
Было хорошо задокументировано, что окклюзия слезных точек благоприятна как при субъективных, так и при объективных проявлениях синдрома сухого глаза: у 74–86% пациентов, получавших тампоны, симптомы синдрома сухого глаза улучшаются. 3 Пробки также показали, что они значительно улучшают показатели исходов сухого глаза, такие как острота зрения, тест Ширмера, окрашивание роговицы флуоресцеином, качество слезной пленки, TBUT, TMH, осмолярность слезы, плотность бокаловидных клеток и качество жизни у пациентов с водянистой влагой. дефицит. 4–8 В документе Американской академии офтальмологии о пробках слезных точек сообщается об улучшении симптомов сухого глаза на ≥50%, которые не поддаются местному лечению. 9 Это включало улучшение состояния глазной поверхности, сокращение использования искусственной слезы и улучшение переносимости контактных линз.
Окклюзия точки с использованием традиционных твердых заглушек имеет недостатки. К недостаткам колпачковых заглушек относятся технические проблемы с определением размера и установки, трение головкой колпачка о глаз, плохая ретенция с частотой от 30% до 90%, спонтанная экструзия, смещение, расслоение канала, инфекция и образование пиогенной гранулемы, требующее хирургического вмешательства. удаление. 3,7,10–14 Интраканаликулярные пробки были популяризированы частично, чтобы обойти проблему трения колпачка о поверхность глаза. Они доступны во многих формах, таких как временные коллагеновые пробки, в качестве краткосрочных испытаний для оценки эффективности. Иногда интраканаликулярные пробки могут быть изготовлены из более твердого акрилового материала, который может разъедать мягкую выстилку канала. Это может привести к инфекции и молниеносному каналикулиту с кровотечением из грануляционной ткани, бактериальной инфекции и хроническому конъюнктивиту, требующему хирургического удаления. 15 Один опрос членов Американского общества офтальмопластической и реконструктивной хирургии показал, что 61% респондентов столкнулись с осложнениями с интраканаликулярными пробками, такими как каналикулит, и что 51% потребовалось хирургическое вмешательство для устранения проблемы. 16 Хотя все типы вилок могут быть безопасными и эффективными, такие осложнения, как инфекция, аллергическая реакция, выдавливание и миграция, могут испортить существующие конструкции вилок. 17
Хотя предыдущее исследование показало, что окклюзия точки гипромеллозой может уменьшить признаки DES на срок до 8 недель, гель xlHA обладает свойствами, которые делают его более желательным при более длительной окклюзии канальцев. 18 xlHA является биосовместимым, безопасным, обратимым, долговечным, воспроизводимым и формирует стекловидное тело. Созданная форма ГК не требует кожных тестов, а также обратима за счет разложения ферментом гиалуронидазой. 19 HA — это осмотическое вещество, хорошо известное в медицине и имеющее несколько применений. Среди его популярных применений, HA одобрен Управлением по контролю за продуктами и лекарствами для использования в офтальмологической хирургии, вводимой внутриглазно для поддержания тургора глазного яблока. 20 HA также одобрен в качестве кожного наполнителя и для смазки поверхностей суставов. 21 xlHA имеет желаемый профиль для окклюзии канальцев, потому что он имеет более медленную деградацию и более длительный. 22 Некоторые дермальные наполнители xlHA служат до 2 лет при введении в качестве наполнителя морщин. 23
Слезная пленка также зависит от ГК в качестве увлажнителя и смазки. Поскольку ГК также является частью нашей естественной слезной пленки, добавление ГК к растворам, заменяющим слезы, полезно при лечении сухости глаз. 24,25 Некоторые новые искусственные слезы третьего поколения содержат ГК, поскольку роль ГК в поддержании надлежащей, стабильной слезной пленки хорошо известна. 26–30
Насколько известно автору, это первый отчет об использовании xlHA в качестве канальцевого окклюзионного устройства у людей. Гель xlHA, использованный в этом исследовании (Restylane-L ™), вводили в нижний канал, чтобы заблокировать отток слез. Гель xlHA набухает и формируется на внутренней поверхности канальца. Он эффективно закрывает систему оттока слезы, в результате чего слезы задерживаются на поверхности глаза. Размещение геля xlHA было достигнуто безболезненно с помощью слезного инжектора, и большинство пациентов не испытывали дискомфорта во время введения геля xlHA.Офисная процедура заняла 5 минут и аналогична канальцевому орошению.
В этом исследовании объем 0,2 мл вводили в каждый нижний каналец. Отчет о цианоакрилате, введенном в каналец, предполагает, что объем всего 0,1 мл был необходим для адекватного заполнения канала, основываясь на опыте с моделями трупов. 31 В этом исследовании использовался немного больший объем, чтобы обеспечить полное заполнение точки и канальца. Иногда гель xlHA, введенный в нижний каналец, вытеснялся из верхней точки, что указывало на то, что гель занимал всю верхнюю и нижнюю системы.Было сочтено, что подтверждение адекватного пломбирования более выгодно, чем альтернатива недостаточного пломбирования канальцевой системы.
Некоторые относящиеся к делу открытия обнадеживают относительно геля xlHA как устройства для окклюзии канала. Наблюдалось уменьшение окрашивания роговицы флуоресцеином при СКВ, и это согласуется с другими исследованиями, которые показали, что окклюзия точечной точки обеспечивает снижение окрашивания флуоресцеином. 8 Клинические исследования подтвердили преимущества геля xlHA в качестве устройства для окклюзии канала через 1 и 3 месяца со статистическим улучшением показателей Ширмера, TBUT и TMH.
Ограничения этого исследования заключаются в том, что оно было выполнено в одном центре, в одной группе, открыто и без контрольной группы. Использовался коммерчески доступный гель xlHA с концентрацией 20 мг / мл, поскольку он имел хорошие показатели безопасности, но более новые гели с гиалуроновой кислотой могут быть более эффективными. В среднем вводили 0,2 мл геля, но в некоторых случаях может быть достаточно меньшего количества.
Таким образом, гелевый канальцевый наполнитель xlHA продемонстрировал новый метод блокирования нижних канальцев для лечения синдрома сухого глаза.Результаты были обнадеживающими и показали как субъективные, так и объективные улучшения у большинства пациентов через 3 месяца. Гель xlHA имеет много потенциальных преимуществ по сравнению с традиционными пробками, включая биосовместимость, отсутствие калибровки, отсутствие твердых краев, возможность удаления и многообещающий профиль безопасности.
Раскрытие информации
Allergan: спикер, консультант, Консультативный совет, главный исследователь, испытание FDA. Мерц: консультант, главный исследователь FDA. Гальдерма: Спикер, Тренер. Владелец патента: Гелевая пробка с гиалуроновой кислотой.Visant Medical: долевое участие. Автор не сообщает о других конфликтах интересов в этой работе.
Список литературы
1. | Эпидемиология болезни сухого глаза: отчет Подкомитета по эпидемиологии Международной рабочей мастерской по сухому глазу (2007). Ocul Surf . 2007. 5 (2): 93–107. | |
2. | Moss SE, Klein R, Klein BE. Распространенность и факторы риска синдрома сухого глаза. Арочный офтальмол . 2000: 1181264–1181268. | |
3. | Лечение и лечение синдрома сухого глаза: отчет Подкомитета по лечению и терапии Международной мастерской по лечению сухого глаза (2007). Ocul Surf . 2007. 5 (2): 163–178. | |
4. | Милянович Б., Дана Р., Салливан Д.А., Шаумберг Д.А. Влияние синдрома сухого глаза на качество жизни, связанное со зрением. Ам Дж. Офтальмол . 2007. 143 (3): 409–415. | |
5. | Baxter SA, Laibson PR. Пунктальные пробки в лечении сухих глаз. Ocul Surf . 2004. 2 (4): 255–265. | |
6. | Саид А.М., Фараг М.Э., Абдулла Т.М. Чувствительность роговицы, здоровье глазной поверхности и стабильность слезной пленки после точечной терапии сухого глаза с дефицитом влаги. Int J Ophthalmol .2016; 18 (9): 1598–1607. | |
7. | Brissette AR, Mednick ZD, Schweitzer KD, Bona MD, Baxter SA. Показатели удержания пробок в пунктах при лечении синдрома сухого глаза: рандомизированный контролируемый клинический след с двойной маской. Ам Дж. Офтальмол . 2015; 160 (2): 238–242. | |
8. | Тонг Л., Бойерман Р., Симони С., Холландер Д.А., Стерн М.Э. Влияние окклюзии точки на клинические признаки и симптомы, а также на уровни цитокинов слезы у пациентов с синдромом сухого глаза. Ocul Surf . 2016; 14 (2): 233–241. | |
9. | Марсет М.М., Штейн Р.М., Брэдли Е.А. и др. Безопасность и эффективность заглушек для слезной дренажной системы при синдроме сухого глаза: доклад Американской академии офтальмологии. Офтальмология . 2015; 122 (8): 1681–1687. | |
10. | Tai MC, Cosar CB, Cohen EJ, Rapuano CJ, Laibson PR. Клиническая эффективность терапии силиконовой пробкой слезы. Роговица . 2002. 21 (2): 135–139. | |
11. | Кайдо М., Исида Р., Догру М., Цубота К. Сравнение частоты удержания и осложнений двух разных типов силиконовых пробок слезных точек при лечении болезни сухого глаза. Ам Дж. Офтальмол . 2013. 155 (4): 648–653. | |
12. | Парих Н.Б., Фрэнсис Дж. Х., Латканы РА. Уровень удержания силиконовых пробок для слезных точек, установленных резидентами в условиях общей клиники. Ophthalmic Plast Reconstr Surg . 2010. 26 (6): 400–402. | |
13. | Файет Б., Ассулин М., Хануш С., Бернард Дж., Д’Эрмис Ф., Ренард Г. Экструзия силиконовой пробки слезных точек в результате спонтанного расслоения слизистой оболочки канала: клинический и гистопатологический отчет. Офтальмология . 2001. 108 (2): 405–409. | |
14. | Zhang X, Bitar M, Davis RM.Спонтанная эрозия канальцевой пробки после установки пробки. Роговица . 2017; 36 (4): 521–522. | |
15. | Hill RH, Norton SW, Bersani TA. Распространенность каналикулита, требующего удаления SmartPlug. Ophthalmic Plast Reconstr Surg . 2009. 25 (6): 437–439. | |
16. | Ли Дж., Фланаган Дж. Осложнения, связанные с силиконовыми интраканаликулярными пробками. Ophthalmic Plast Reconstr Surg . 2001. 17 (6): 465–469. | |
17. | Джехангир Н., Бевер Дж., Махмуд С.М., Моширфар М. Всесторонний обзор литературы по существующим пробкам слезных точек для лечения синдрома сухого глаза. Дж Офтальмол . 2016; 2016: 1–22. | |
18. | Capita L, Chalita MR, dos Santos-Neto LL. Проспективная оценка 2% гипромеллозы при окклюзии слезных точек у пациентов с синдромом сухого глаза. Роговица . 2015; 34 (2): 188–192. | |
19. | Каваллини М., Газзола Р., Металла М., Вайенти Л. Роль гиалуронидазы в лечении осложнений, связанных с кожными наполнителями гиалуроновой кислоты. Aesthet Surg J . 2013. 33 (8): 1167–1174. | |
20. | Pape LG, Balazs EA. Использование гиалуроната натрия (Healon) в хирургии переднего сегмента у человека. Офтальмология .1980. 87 (7): 699–705. | |
21. | Ивата Х. Фармакологические и клинические аспекты внутрисуставной инъекции гиалуроната. Clin Orthop Relat Res . 1993. 289 (289): 285–291. | |
22. | Томихата К., Икада Ю. Получение пленок сшитой гиалуроновой кислоты с низким содержанием воды. Биоматериалы . 1997. 18 (3): 189–195. | |
23. | Glaser DA, Kenkel JM, Paradkar-Mitragotri D, Murphy DK, Romagnano L, Drinkwater A. Продолжительность эффекта в зависимости от объема инъекции и области лица для увеличивающего объема наполнителя гиалуроновой кислоты при лечении дефицита объема средней зоны лица. Dermatol Surg . 2015; 41 (8): 942–949. | |
24. | Polack FM, McNiece MT. Лечение сухости глаз гиалуронатом натрия (Healon®) Роговица . 1982; 1 (2): 1333. | |
25. | Deluise VP, Peterson WS. Использование слезы Healon для местного применения при лечении рефрактерного синдрома сухого глаза. Энн Офтальмол . 1984. 16 (9): 823–824. | |
26. | Нельсон Д.Д., Феррис Р.Л. Сравнение препаратов искусственной слезы гиалуроната натрия и поливинилового спирта у пациентов с сухим кератоконъюнктивитом. Арочный офтальмол . 1989; 106: 484–487. | |
27. | Guillaumie F, Furrer P, Felt-Baeyens O, et al. Сравнительные исследования различных гиалуроновых кислот, полученных в результате микробной ферментации, для потенциальных местных офтальмологических применений. J Biomed Mater Res A . 2010. 92 (4): 1421–1430. | |
28. | Jones L, Downie LE, Korb D, et al. TFOS DEWS II Управление и терапия. Отчет Ocul Surf . 2017; 15 (3): 575–628. | |
29. | Simmons PA, Vehige JG. Изучение потенциальных преимуществ нового состава искусственной слезы, сочетающего два полимера. Клин офтальмол . 2017; 11: 1637–1642. | |
30. | Pinto-Fraga J, López-de La Rosa A, Blázquez Arauzo F, Urbano Rodríguez R, González-García MJ. Эффективность и безопасность 0,2% гиалуроновой кислоты при лечении синдрома сухого глаза. Контактные линзы для глаз . 2017; 43 (1): 57–63. | |
31. | Diamond JP, Morgan JE, Virjee J, Easty DL. Канналикулярная окклюзия цианоакрилатным клеем: новое средство от сухого глаза. Глаз . 1995; 9 (Pt 1): 126–129. |
danica fiaschetti | PubFacts
Глазной институт Жюля Стейна, Медицинская школа Дэвида Геффена при Калифорнийском университете в Лос-Анджелесе, Калифорния
-7006, США.
Цель : Обзор нашего первоначального опыта использования геля гиалуроновой кислоты (Рестилайн) в качестве наполнителя для лечения периорбитальных впадин.
Методы : Это ретроспективный анекдотический обзор 244 косметических инъекций геля гиалуроновой кислоты 155 пациентам. Средний объем 0,9 мл на сеанс инъекции использовался в индивидуальной схеме, которая варьировала от впадины орбитального края, скуловой впадины, впадины слияния перегородки и жировой подушечки надбровных дуг и щек. Для получения гладких контуров использовалась техника многослойной перфорированной резьбы, при которой наполнитель помещался глубоко в круговую мышцу. Инъекции гиалуронидазы применялись у 11% пациентов при контрольных визитах для «растворения» некоторого количества наполнителя и уменьшения неровностей контура.
Результаты : Сто восемь из 121 (89%) пациента при последующих посещениях были удовлетворены косметическим улучшением после инъекций геля гиалуроновой кислоты. Для обслуживания интервал до второй инъекции составлял в среднем 6,5 месяцев. Побочные эффекты включали шишки или неровности контура (11%), синяки (10%), изменение цвета (7%) и жидкость (15%). Двенадцать пациентов остались неудовлетворенными и не были заинтересованы в дополнительных инъекциях: 5 — с малярной жидкостью, 3 — с бугристыми неровностями и 3 — с изменением цвета.
Выводы : Сложные трехмерные контуры и тонкая кожа над костью затрудняют периорбитальное пломбирование. Тем не менее, при индивидуальном планировании и с осторожностью, чтобы создать плавные, плавные контуры, можно добиться приемлемого улучшения. Мы обнаружили, что большинство пациентов считают себя косметически улучшенными, несмотря на случайные побочные эффекты, в том числе неровности контура или шишки, синяки, изменение цвета и скопление жидкости. Пациенты с очень тонкой кожей, ранее существовавшими проблемами цвета или жидкостью на веках не могут быть хорошими кандидатами для периорбитального пломбирования гелем гиалуроновой кислоты.

 Я же, как клиент, не виновата, что у нее так получилось не равномерно. Ассиметрия – это косяк.
Я же, как клиент, не виновата, что у нее так получилось не равномерно. Ассиметрия – это косяк.
 Спустя 20-30 минут после анестезии, когда она полностью подействовала, косметолог делает инъекции. Он медленно вводит гель в несколько точек, чтобы он равномерно распределился под кожей. В некоторых центрах уколы делают иглой, но чаще используют канюли — длинные тонкие трубки с закругленным концом и боковым отверстием, через которое гель попадает под кожу. Это современный и атравматичный метод введения филлера.
Спустя 20-30 минут после анестезии, когда она полностью подействовала, косметолог делает инъекции. Он медленно вводит гель в несколько точек, чтобы он равномерно распределился под кожей. В некоторых центрах уколы делают иглой, но чаще используют канюли — длинные тонкие трубки с закругленным концом и боковым отверстием, через которое гель попадает под кожу. Это современный и атравматичный метод введения филлера.