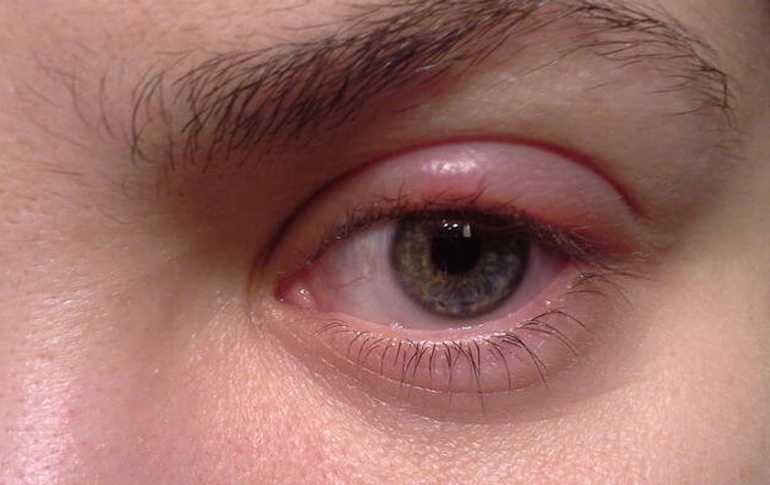
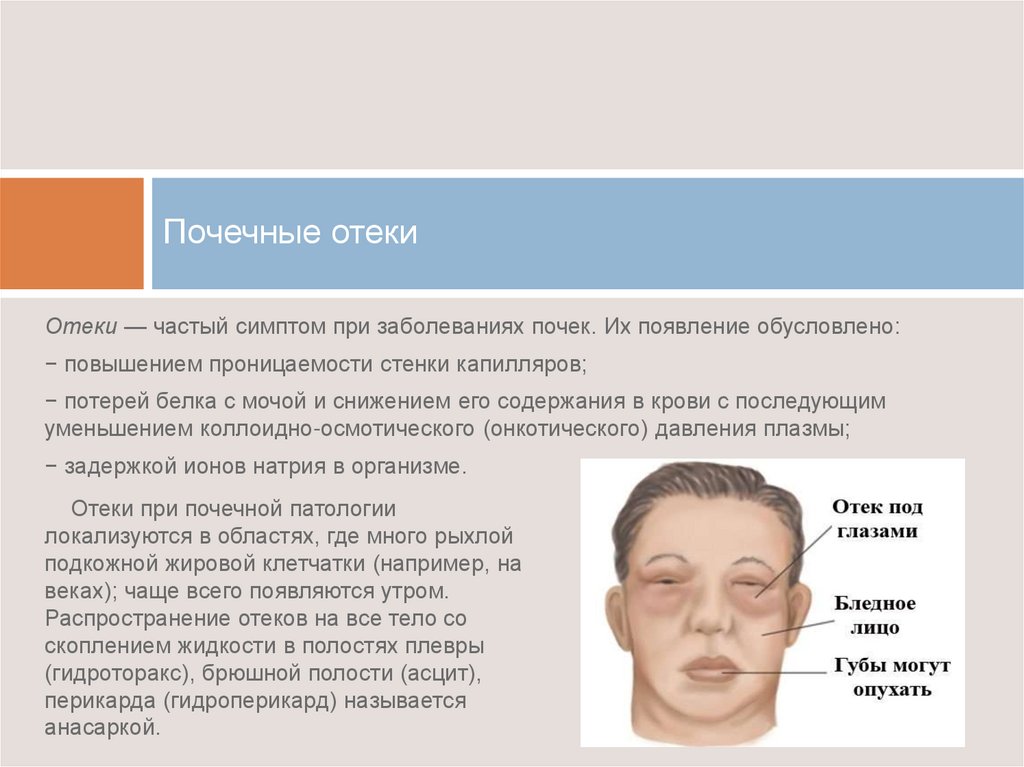
Отчего отекают глаза: Отечность век – причины появления, при каких заболеваниях возникает, диагностика и способы лечения 🕶 Блог интернет-магазина «Очкарик»
причины, симптомы и признаки, диагностика, лечение
Содержание
- Причины возникновения
- Патогенез
- Симптомы и признаки
- Осложнения
- Диагностика
- Лечение
- Прогноз и профилактика
Блефарохалазис – одна из офтальмологических патологий, сопровождающаяся атрофией кожного покрова верхних век, что становится причиной образования над пальпебральным краем избыточной складчатости. Главным клиническим проявлением патологии становятся: «мешкообразные» нависания верхних век, слезотечение, ухудшение качества зрения, гиперемия конъюнктивы. Диагностика патологии происходит с осуществлением физикального обследования, проведения визометрии, тонометрии и биомикроскопии, также выполняются компьютерная рефрактометрия и периметрия. В качестве тактики лечения, показана операция на верхних веках для резекции жировых грыж, в сочетании с хирургической коррекцией слезной точки.
Патология представляет собой аномальное нависание складок кожи верхних век. Впервые описание блефарохалазиса было получено в 1937 году, когда его изучением занималась австралийский офтальмолог Ида Манн. Данные статистики о распространенности данной аномалии отсутствуют. Существует описание болезни, имевшей место у трех поколения некой семьи, что дает возможность говорить о ней, как о генетически обусловленной. Особенно часто блефарохалазис выявляется у женщин пожилого возраста европеоидной расы, из-за особенностей гистоархитектоники их кожи.
Впервые описание блефарохалазиса было получено в 1937 году, когда его изучением занималась австралийский офтальмолог Ида Манн. Данные статистики о распространенности данной аномалии отсутствуют. Существует описание болезни, имевшей место у трех поколения некой семьи, что дает возможность говорить о ней, как о генетически обусловленной. Особенно часто блефарохалазис выявляется у женщин пожилого возраста европеоидной расы, из-за особенностей гистоархитектоники их кожи.
Причины возникновения
Природа заболевания не изучена до конца. Как правило, случаи заболевания носят спорадический характер. Иногда опущение века является ярким симптомом половинной атрофии лица. Возможна связь патологии с сосудистыми и эндокринными заболеваниями, что только предстоит изучить. Достаточно часто патология развивается в связи с ангионевротическим отеком лица у пациентов, имеющих предрасположенность к аллергическим реакциям. Основными факторами возникновения блефарохалазиса, специалисты называют:
- Особенности строения кожи.
 Патология особенно часто возникает у лиц, имеющих низкую эластичность кожного покрова. Определение гидрофильных свойств кожи связано с составом волокон соединительной ткани и межклеточного матрикса.
Патология особенно часто возникает у лиц, имеющих низкую эластичность кожного покрова. Определение гидрофильных свойств кожи связано с составом волокон соединительной ткани и межклеточного матрикса. - Длительный отек. Аллергические реакции и патологии почек могут вызывать частые отеки век (гломерулонефрит, ХПН). Кроме того, отеки возникают при неких особенностях рациона (чрезмерное потребление жидкости или соли, дефицит протеинов).
- Инволюционные изменения век. Пожилые пациенты сталкиваются с проблемой прогрессирования старческого эластоза, что сопровождается изменением тонуса круговой мышцы глаза, снижением тургора кожных покровов и их атрофическими изменениями.
- Синдром Лаффера-Ашера. Люди с таким генетическим синдромом помимо нависания верхних век имеют увеличение щитовидной железы, а также дубликатуру слизистой оболочки верхней губы. Выявление начальных симптомов заболевания происходит в переходном возрасте.
- Аксессуары и украшения. Применение тяжелых элементов декора век (тени с блестками, стразы, накладные ресницы), а также пирсинг верхнего века, значительно повышают риск возникновения патологии, особенно у лиц зрелого возраста.
 Некий риск возникновения блефарохалазиса присущ и перманентному макияжу, при возникновении аллергического отека на него.
Некий риск возникновения блефарохалазиса присущ и перманентному макияжу, при возникновении аллергического отека на него. - Ятрогенное воздействие. Патология может возникать при нарушениях выполнения косметологических процедур в области глаз. Лазерное омоложение кожи нередко становится причиной быстрого прогрессирования блефарохалазиса.
Патогенез
Инволюционные изменения играют главную роль в механизме развития патологии. Уже в возрасте 20 лет кожа человека имеет первые признаки старения, которые видны и на веках. Результаты морфогистологических исследований указывают на то, что в основе патогенеза блефарохалазиса лежит изменение структуры коллагеновых волокон, что усугубляется некоторым увеличением объема соединительной ткани круговой мышцы. При этом, хаотически расположенные коллагеновые волокна перемежаются одиночными волокнами эластина, которые иногда и вовсе отсутствуют. Изменения атрофического характера затрагивают все кожные слои. Причем, следует иметь ввиду, что несимметричное использование аксессуаров способно привести к растяжению кожи только с одной стороны с возникновением односторонней патологии.
Блефарохалазис обусловлен нарушением процесса нейромышечной регуляции сосудистого тонуса, приводящего к вазодилатации. Снижение микроциркуляторного давления с увеличением притока крови, дает толчок прогрессированию застойных явлений хронического характера. Патологический процесс, как правило, затрагивает лишь верхние веки, правда специфические методы диагностики способны выявлять вторичные нарушения и кожи нижних век, в том числе. Жировые грыжи при блефарохалазисе появляются из-за истончения тарзоорбитальной фасции. Течение заболевания нередко усугубляет хронический блефарит, который зачастую сопровождает атрофические изменения верхних век.
Симптомы и признаки
Начало заболевания и появление первых симптомов приходится на возраст 20-40 лет. В старческом возрасте клинические признаки становятся выраженными в полной мере. Пациенты отмечают, что до появления явной симптоматики, они часто отмечали отеки век, либо имели хронический блефарит. Один из наиболее ранних симптомов заболевания — возникновения выраженной складки кожи в области верхнего века, которая отчетливо видна при напряжении мимических мышц (например, при улыбке). Особенно она заметна, когда видишь человека в профиль. Жалобы пациентов сводятся к недовольству прикрывающими верхние ресницы (частично или полностью) «мешкоподобными» нависаниям кожных складок на верхнем веке, которые и на ранних этапах представляют собой серьезный косметический дефект.
Особенно она заметна, когда видишь человека в профиль. Жалобы пациентов сводятся к недовольству прикрывающими верхние ресницы (частично или полностью) «мешкоподобными» нависаниям кожных складок на верхнем веке, которые и на ранних этапах представляют собой серьезный косметический дефект.
Дальнейшее развитие заболевания приводит к тому, что патологические изменения кожи становятся заметны даже в покое. Кожный покров истончается и растягивается, с отчетливо проступающими сосудами. Легко видны жировые грыжи – специфические выпячивания. При нависании складок кожи, качество зрения ухудшается, хотя вначале они закрывают лишь латеральный угол. Течение болезни осложняется, когда складка кожи опускается до средины зрачка. Нарастает отек из-за раздражение кожи ресницами, она приобретают красноватый оттенок. Затрагивающие вспомогательный аппарат глаза возрастные изменения становятся причиной чрезмерного слезотечения, возникает светобоязнь. Блефарохолазис, как правило, развивается симметрично на обоих глазах.
Осложнения
Самым известным осложнением заболевания является вторичный блефарит. Чрезмерное нависание кожи верхних век, у многих пациентов ведет к возникновению эктропиона. Люди с этим заболеванием особенно подвержены риску присоединения инфекции, которая поражает передний отрезок глаз (конъюнктивиты, блефароконъюнктивиты, блефариты, кератиты). Нередко у пациентов выявляется ксерофтальмия. Слезотечение может провоцировать раздражение кожи прилегающих областей. В случае заболевания особой тяжести, не исключено возникновение амблиопии. В анамнезе пациентов с блефарохолазисом всегда есть отметка о наличии «синдрома хронической усталости глаз».
Диагностика
Как правило, для диагностики бывает достаточно физикального осмотра, но детализация патологического состояния требует проведения инструментальных исследований.
Визуальный осмотр выявляет чрезмерное нависание века. Складки имеют косое направление от медиального к латеральному краю. Выявляются нависания кожных покровов над наружным краем глазной щели. Тургор кожи значительно снижен, определяются сосуды сквозь истонченную кожу.
Тургор кожи значительно снижен, определяются сосуды сквозь истонченную кожу.
Среди специфических методов, применяемых для диагностики заболевания, стоит отметить:
Визометрию. При выраженном нависании век, она может выявить снижение остроты зрения. При выполнении исследования, пациент обычно старается мимически приподнять складку и прищуривается.
Компьютерную рефрактометрию. С ее помощью можно определить вторичную амблиопию, возникающую у больных. Выполнение ее у лиц пожилого возраста, позволяет обнаружить пресбиопию. У пациентов не достигших 40 лет, в этом случае, особенно часто обнаруживается миопия.
Биомикроскопию глаза. Детальный осмотр переднего отрезка глаз, позволяет выявить конъюнктивальную инъекцию, а в некоторых случаях и единичные очаги изъязвлений роговицы, что объясняется раздражением оболочек ресничным краем.
Периметрию. Исследование обнаруживает неравномерное сужение зрительных полей. Верхние его участки, как правило, выпадают, иногда, то же происходит и верхнелатеральными. Возможно и выявление фотопсий.
Возможно и выявление фотопсий.
Бесконтактную тонометрию. Повышение внутриглазного давления может наблюдаться из-за нарушение оттока внутриглазной жидкости. Назначение электронной тонографии может выявлять изменения внутриглазной гидродинамики, обычно незначительные.
Необходимо проведение дифференциальной диагностики блефарохолазиса с блефароптозом и блефарофимозом. Изолированный блефароптоз возникает по причине миогенных или нейрогенных патологий и пациент не может открывать глаз усилием мышц. Блефарофимоз же отличается сочетанием птоза и сужения, а также укорочения глазной щели. Если на веке образовалась нависающая складка кожно-мышечной структуры — это псевдоблефарохалазис.
Более подробно ознакомиться с современными методами диагностики глазных болезней можно на странице «Компьютерная диагностика зрения«.
Лечение
Данная проблема решается исключительно хирургическим методом, т. е. для косметической коррекции дефекта показано выполнение оперативного вмешательства. Его выполняют амбулаторно, с применением региональной анестезии.
Его выполняют амбулаторно, с применением региональной анестезии.
На первом этапе операции, хирург удаляет избытки кожи верхнего века и слегка его подтягивает. Пациентам со слезотечением проводится дополнительная хирургическая коррекция слезной точки. Чтобы в послеоперационном периоде не возникло опущение века, пожилым пациентам выполняют кантопексию. Если существует необходимость, хирургической коррекции подвергаются сухожилия, поднимающей верхнее веко мышцы. Резекции подвергаются и орбитальные жировые грыжи. В окончании операции накладываются швы, которые снимают на 5-7 сутки послеоперационного периода.
Сегодня на стадии разработки находится новый метод устранения блефарохалазиса, предполагающий воздействие микроволнового и лазерного излучения.
Прогноз и профилактика
При своевременной хирургической коррекции нависающего века, прогноз для зрения благоприятный. Превентивные специфические меры разработаны быть не могут, так как в большинстве случаев блефарохолазис является возрастным изменением организма. Однако приверженность правилам гигиены глаз может существенно отодвинуть его возникновение.
Однако приверженность правилам гигиены глаз может существенно отодвинуть его возникновение.
Среди профилактических мероприятий можно отметить: отказ от тяжелого декора век и пирсинга, сокращение времени ношения макияжа. Для предотвращения раннего появления признаков заболевания, стоит придерживаться сбалансированного здорового питания, следить за состоянием кожи лица.
Отек глаз — причины, диагностика и лечение
Почему отекают глаза
Физиологические причины
Наиболее распространенной физиологической причиной отечности под глазами по утрам является прием большого количества жидкости, алкоголя, острых, соленых продуктов в вечернее время. Отек двусторонний, симметричный. В случае сна в одной позе может быть сильнее с той стороны, на которой спал человек. Исчезает через 1-2 часа. В число других провоцирующих факторов входят:
- Переутомление, недосып, стрессы. За ночь организм не успевает восстановиться, перегрузка нервной системы негативно отражается на внешнем виде.

- Слезы. Плач в вечерние часы наутро вызывает припухлость глаз, особенно при интенсивном растирании кожи, активном использовании платка.
- Перенапряжение глаз. Возникает вследствие длительной работы на компьютере, продолжительного просмотра телепередач.
- Воздействие ультрафиолета. Веки отекают после пребывания на солнце, что связано с определенными реакциями в коже, раздражением слизистой.
Существенную роль в появлении отеков играет возраст. Однако припухлость под глазами у пожилых людей не обязательно обусловлена отеком, аналогичное впечатление создают жировые мешки, выступающие под кожу. В отличие от отеков, такая припухлость имеет стабильный характер, не уменьшается в течение дня.
Косметика, косметологические процедуры
У женщин отек глаз иногда появляется вследствие неправильного использования косметики (например, наложения жирного крема на ночь), применения средств с раздражающими кожу компонентами, индивидуальной непереносимости. Еще одной возможной косметологической причиной является татуаж.
Еще одной возможной косметологической причиной является татуаж.
В норме отечность после татуажа исчезает в течение суток. Длительное сохранение симптома может указывать на низкое качество или слишком глубокое введение пигмента, неправильный выбор анестетика, повышенную сухость кожи век, развитие аллергической реакции. Кроме того, кратковременный реактивный отек обнаруживается после омолаживающих процедур: лифтинга век, контурной пластики.
Отек верхнего века
Гормональные колебания у женщин
Многие женщины замечают припухлость глаз перед началом менструаций. Особенно ярко этот признак проявляется у больных предменструальным синдромом. Гормональная перестройка в период гестации способствует накоплению жидкости в тканях, поэтому беременные часто отмечают отек под глазами, нарастающий по мере увеличения срока беременности. Наряду с физиологическими гормональными изменениями отек может быть обусловлен нарушениями функции почек.
Климакс также сопряжен с изменениями уровня гормонов.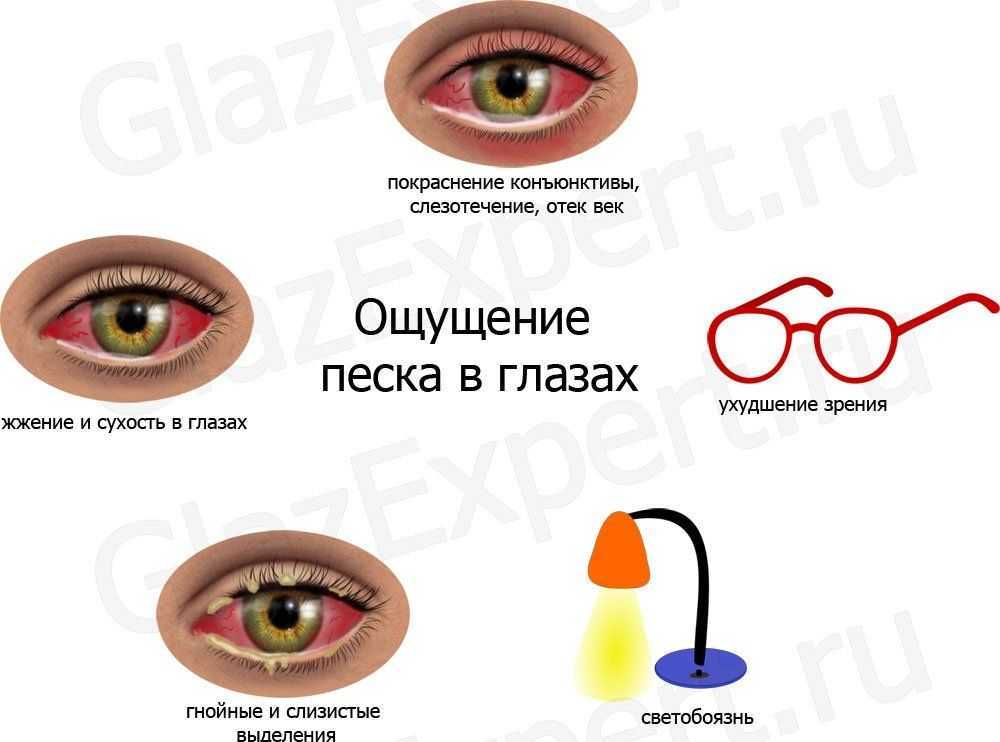 В этот период пациенток нередко беспокоят пастозность век и лица, наиболее заметные в утренние часы, не исчезающие даже при достаточном количестве сна, строгом соблюдении питьевого режима. Иногда отечность у пожилых развивается на фоне гормонозаместительной терапии, а у женщин репродуктивного возраста – в результате приема оральных контрацептивов.
В этот период пациенток нередко беспокоят пастозность век и лица, наиболее заметные в утренние часы, не исчезающие даже при достаточном количестве сна, строгом соблюдении питьевого режима. Иногда отечность у пожилых развивается на фоне гормонозаместительной терапии, а у женщин репродуктивного возраста – в результате приема оральных контрацептивов.
Болезни глаза
Отеком сопровождаются многие воспалительные и невоспалительные поражения глаз. Причиной припухлости становятся следующие патологии:
- Конъюнктивит. Существует множество разновидностей конъюнктивита (вирусные, бактериальные, грибковые, неинфекционные), которые несколько различаются по своим клиническим проявлениям. Общими симптомами являются отечность век и конъюнктивы, обычно – нерезко выраженная, гиперемия, ощущение «песка», зуд, жжение, слезотечение.
- Кератит. Поражение роговицы обусловлено травмами, инфекциями, болезнями других структур глаза, аллергией, авитаминозом.
 Наряду с отеком наблюдаются боли, непереносимость яркого света, ощущение инородного тела, блефароспазм.
Наряду с отеком наблюдаются боли, непереносимость яркого света, ощущение инородного тела, блефароспазм. - Тенонит. Воспаление теноновой капсулы, как правило, имеет инфекционную этиологию. Отек дополняется экзофтальмом, двоением в глазах, интенсивными болями, иррадиирующими в лоб, надбровные дуги.
- Кератомаляция. Очаговые некрозы роговицы чаще имеют двусторонний характер, провоцируются белковым голоданием, болезнями печени. Наблюдаются отек и гиперемия век, слезотечение, светобоязнь, снижение зрения, формирование дефектов роговицы.
- Кератопатия. Припухлость глаз обнаруживается при нейротрофической форме, сочетается с помутнением, потерей чувствительности роговицы.
Гнойные процессы
Ячмень является самой распространенной причиной обращения к офтальмологам, сопровождается ограниченным локальным отеком. Припухлость быстро нарастает, сочетается с болью, гиперемией, иногда достигает такой степени, что пациент не может открыть глаз. Затем в центре припухлости появляется желтоватый гнойный очаг. После самопроизвольного или активного вскрытия гнойника отек и другие проявления быстро регрессируют.
Затем в центре припухлости появляется желтоватый гнойный очаг. После самопроизвольного или активного вскрытия гнойника отек и другие проявления быстро регрессируют.
При неинфицированном халязионе отек отсутствует. Развитие воспалительного процесса знаменуется появлением локального отека, покраснения, боли. При образовании абсцесса либо флегмоны века отечность становится ярко выраженной, распространяется на весь глаз. Отмечается пульсирующая боль, иногда выявляются блефарит, гипертермия, симптомы интоксикации.
Дакриоцистит возникает на фоне дакриостеноза (нарушения проходимости слезного канала). Припухлость локализуется во внутреннем углу глаза. При надавливании на пораженную зону из слезных точек выделяется гнойный или слизисто-гнойный секрет. Патология может осложняться флегмоной слезного мешка. В подобных случаях веко полностью смыкается из-за отека, припухлость охватывает щеку, околоносовую область, иногда – противоположную сторону лица.
При эндофтальмите отек умеренный, наблюдается выраженная инъекция слизистой, формирование гнойного очага, просвечивающего через зрачок. У пациентов с панофтальмитом в процесс вовлекаются все структуры глаза. Отек настолько тяжелый, что иногда приводит к ущемлению слизистой веками. Определяются экзофтальм, помутнение роговицы, расплавление радужки, резкое снижение зрения вплоть до слепоты.
Рожистое воспаление век проявляется резко выраженным отеком, распространяющимся на верхнюю часть щеки. Движения век ограничиваются из-за припухлости. Кожа в области поражения становится горячей, болезненной. При гангренозной форме наблюдается формирование язвенных дефектов. Отмечаются повышение температуры, симптомы интоксикации, регионарный лимфаденит.
Травматические повреждения
Отек является постоянным симптомом механических повреждений глаз, в число которых входят:
- Тупые травмы: контузия радужки, иридодиализ, подвывих и вывих хрусталика, гемофтальм, разрывы склеры.
 Симптом определяется со стороны поражения, сочетается с гематомами век, кровоизлияниями в структуры глаза.
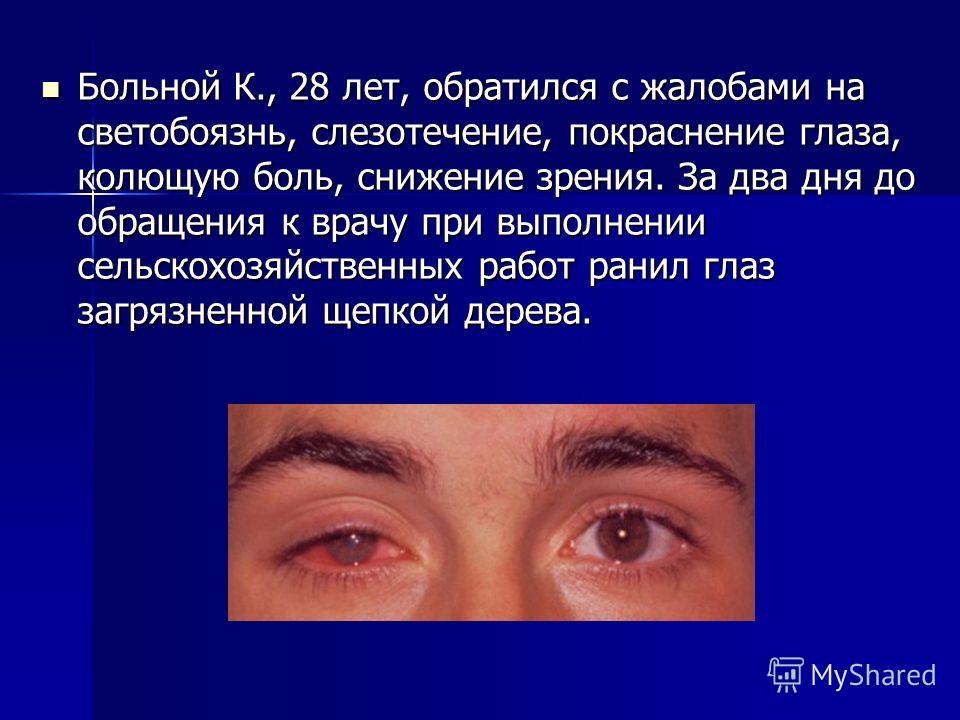
Симптом определяется со стороны поражения, сочетается с гематомами век, кровоизлияниями в структуры глаза. - Ранения: повреждение структур глаза инородными телами и посторонними предметами, не остающимися в ране. Вначале отек незначительный, прогрессирует при инфицировании, развитии осложнений.
- Повреждения орбиты: разрыв сухожилия верхней косой мышцы, переломы стенок глазницы. Типичен быстро нарастающий отек. Выявляются гематомы, подкожная эмфизема, экзофтальм или эндофтальм.
Ожоги глаз чаще химические, вызываются щелочами, кислотами, компонентами аэрозольных средств самообороны, строительных красок, лаков. Термические повреждения развиваются под воздействием пара, частиц металла, легковоспламеняющихся смесей для фейерверков. Лучевые ожоги провоцируются ионизирующим излучением, инфракрасными или ультрафиолетовыми лучами.
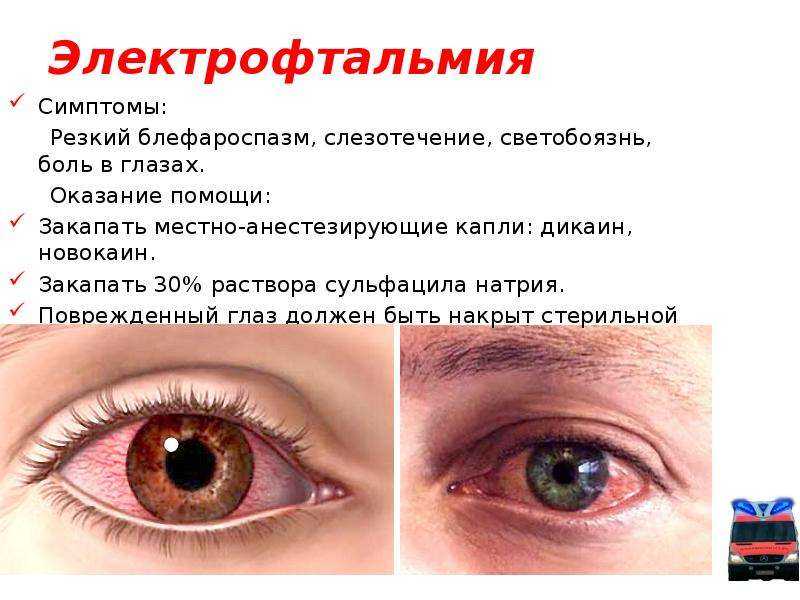
Особой формой лучевого ожога глаз является снежная слепота – повреждение глаз ультрафиолетовым излучением на большой высоте. Отек при ожогах сочетается со слезотечением, светобоязнью, болями, покраснением кожи век, конъюнктивы. В тяжелых случаях образуются очаги некроза. При термическом воздействии структуры глаза могут оставаться интактными из-за рефлекторного смыкания глазной щели.
Отек при ожогах сочетается со слезотечением, светобоязнью, болями, покраснением кожи век, конъюнктивы. В тяжелых случаях образуются очаги некроза. При термическом воздействии структуры глаза могут оставаться интактными из-за рефлекторного смыкания глазной щели.
Кроме того, выраженная отечность, периорбитальные гематомы наблюдаются при переломах близлежащих костных структур: верхней челюсти, скуловой кости, костей носа. Особо нужно выделить переломы основания черепа (средней черепной ямки), при которых симптом очков – кровоизлияния, отек периорбитальной зоны появляются не сразу, а через 12-24 часов после травмы.
Специфические инфекции
Поражения с отечностью глаз могут быть связаны с инфицированием бактериями, вирусами, внутриклеточными паразитами, которые вызывают ИППП. Заражение хламидиями трахоматис происходит контактным путем – возбудитель попадает в глаза через руки, салфетки, носовые платки, полотенца. Вызывает трахому, которая вначале протекает с симптомами конъюнктивита (паратрахомы), а затем осложняется поражением роговицы.
Бленнорея у взрослых в 2/3 случаев провоцируется гонококками, иногда выявляются ассоциации с хламидиями. Отмечаются отек, покраснение, гноетечение из глаз. Возможно формирование язв роговицы, развитие эндофтальмита, панофтальмита. Офтальмогерпес вызывается вирусом простого герпеса, возникает при случайном инфицировании или персистенции возбудителя в организме. Отек сочетается с проявлениями конъюнктивита, увеита, иридоциклита.
Паразитозы
Перечень паразитарных инфекций с отеком глаз включает следующие заболевания:
- Лоаоз. Жжение, припухлость век, гиперемия конъюнктивы, слезотечение, ощущение движения паразита возникают на фоне полного здоровья, проходят при проникновении червя в периорбитальную клетчатку.
- Дерматобиаз. При попадании личинки овода в глаз развивается офтальмомиаз, сопровождающийся отеком, болями, нарушениями зрения, ощущением шевеления под кожей.
- Дирофиляриоз.
 Мелкие круглые черви чаще проникают в клетчатку век и конъюнктиву. Внешние проявления болезни напоминают ангионевротический отек. Наряду с припухлостью отмечается снижение подвижности века, сильный зуд, слезотечение.
Мелкие круглые черви чаще проникают в клетчатку век и конъюнктиву. Внешние проявления болезни напоминают ангионевротический отек. Наряду с припухлостью отмечается снижение подвижности века, сильный зуд, слезотечение. - Трихинеллез. Личинки трихинелл распространяются по всему организму, поэтому наблюдается ярко выраженная общая симптоматика: слабость, гипертермия, боли в мышцах, нарушения пищеварения.
Аллергия
Внезапно возникающий отек, зуд, жжение, покраснение конъюнктивы обнаруживаются при аллергическом конъюнктивите и блефароконъюнктивите. В период цветения растений часто выявляется поллинозный конъюнктивит. В другое время года припухлость век и другие симптомы могут объясняться аллергией на салицилаты, домашнюю пыль, шерсть животных. Ярко выраженный отек глаз в сочетании с отечностью лица, затруднениями дыхания наблюдается при отеке Квинке.
Аутоиммунные патологии
Псевдотумор орбиты чаще всего диагностируется у пациентов, страдающих аутоиммунными заболеваниями: СКВ, узелковым периартериитом, болезнью Вегенера. В зависимости от локализации поражения (глазодвигательные мышцы, слезные железы, кровеносные сосуды) отек может сочетаться с диплопией, экзофтальмом, болью, птозом, гиперемией кожи и слизистых.
В зависимости от локализации поражения (глазодвигательные мышцы, слезные железы, кровеносные сосуды) отек может сочетаться с диплопией, экзофтальмом, болью, птозом, гиперемией кожи и слизистых.
Эндокринная офтальмопатия развивается у больных с аутоиммунными патологиями щитовидной железы. Проявляется отечностью периорбитальной области, светобоязнью, слезотечением, ощущением давления, «песка» в глазах. Возможно возникновение одностороннего или ассиметричного экзофтальма. Течение патологии хроническое прогрессирующее, увеличение отека дополняется диплопией, головными болями, инъекцией конъюнктивы.
При пластическом ревматическом увеите отек появляется на начальной стадии, вместе с признаками конъюнктивита. В дальнейшем присоединяются изменения со стороны зрачка, боли, фотофобия, слезотечение. При других формах ревматического увеита отечность может отсутствовать.
Другие причины
Наряду с заболеваниями глаз и их придатков отек может провоцироваться следующими патологическими состояниями:
- Острые инфекции.
 Легкая пастозность лица и век наблюдается при многих острых инфекционных болезнях, сопровождающихся повышением температуры, общей интоксикацией. Наиболее ярко отек выражен при дифтерийном, коревом, аденовирусном конъюнктивите.
Легкая пастозность лица и век наблюдается при многих острых инфекционных болезнях, сопровождающихся повышением температуры, общей интоксикацией. Наиболее ярко отек выражен при дифтерийном, коревом, аденовирусном конъюнктивите. - Поражения почек: гломерулонефрит, амилоидоз, различные варианты нефропатии, ХПН. Отеки под глазами мягкие, подвижные, возникают после ночного сна, сочетаются с желтоватым оттенком кожи. При незначительном нарушении функции почек быстро проходят после изменения положения тела, перехода к режиму дневной активности. При значительном снижении функции уменьшаются, но не исчезают.
- Сердечно-сосудистые болезни: пороки сердца, кардиомиопатии, констриктивный перикардит, кардиосклероз, гипертоническая болезнь, амилоидоз, ревматизм. Под глазами обнаруживается достаточно плотный отек, который появляется или нарастает ближе к вечеру. Кожа прохладная, с синюшным оттенком.
- Эндокринные патологии: гипотиреоз, микседема.
 Припухлость сохраняется постоянно, наблюдаются сухость, ломкость волос, желтоватый оттенок кожных покровов. У больных микседемой из-за выраженного отека возникает сужение глазных щелей.
Припухлость сохраняется постоянно, наблюдаются сухость, ломкость волос, желтоватый оттенок кожных покровов. У больных микседемой из-за выраженного отека возникает сужение глазных щелей. - ЛОР-болезни: синуситы и орбитальные осложнения синуситов. При этмоидите отекают внутренние отделы верхнего и нижнего века, при фронтите – верхнее веко, при гайморите преобладает отек нижнего века. Из-за гематогенного или контактного распространения инфекции развиваются абсцессы и флегмоны век, флегмона орбиты, остеопериостит глазницы с выраженным диффузным отеком, острой болью, интоксикацией.
- Заболевания кожи. Дерматит век выявляется при некоторых инфекциях, аллергических реакциях, под воздействием физических, химических факторов. Проявляется диффузным отеком, гиперемией, зудом, жжением, высыпаниями на веках.
Диагностика
Выяснением причины отека глаз занимаются врачи-офтальмологи. По показаниям пациентов направляют на консультацию к челюстно-лицевому хирургу, отоларингологу, терапевту, другим специалистам.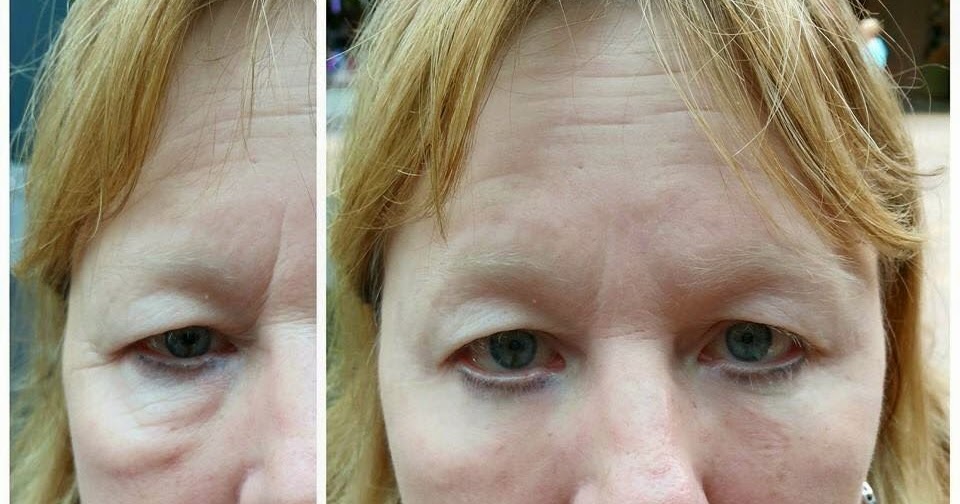 Врач уточняет время и обстоятельства появления симптома, устанавливает иные признаки заболевания, проводит внешний осмотр. Для оценки состояния глаз выполняются следующие диагностические процедуры:
Врач уточняет время и обстоятельства появления симптома, устанавливает иные признаки заболевания, проводит внешний осмотр. Для оценки состояния глаз выполняются следующие диагностические процедуры:
- Визометрия. Базовое исследование, осуществляемое в начале диагностического поиска. Позволяет оценить остроту зрения либо исследовать светоощущение путем определения светопроекции.
- Бесконтактная тонометрия. Внутриглазное давление определяют на обоих глазах, измеряют центральную толщину роговицы. Повышение или понижение ВГД может свидетельствовать о наличии проникающего ранения, иридоциклита, других патологий.
- Офтальмоскопия. Осмотр глазного дна проводится под мидриазом, дает возможность оценить состояние сетчатки, прозрачность оптических сред глаза.
- Диафаноскопия. Подтверждает наличие абсцессов, рубцов, инородных тел.
- УЗИ глаза. Визуализирует структуры глаза, сосуды, мышцы, нервы.
 Используется для обнаружения инородных тел, кровоизлияний, помутнения роговицы.
Используется для обнаружения инородных тел, кровоизлияний, помутнения роговицы. - Рентгенография. Рентгенологическое исследование орбиты производится при рентгеноконтрастных инородных телах, подозрении на перелом стенки глазницы. Для изучения состояния протоков слезной железы осуществляется дакриоцистография.
- Лабораторные исследования. Показанием к проведению микробиологического анализа являются гнойные процессы. Для обнаружения хламидий, гонококков, ВПЧ назначается ПЦР.
Лечение отека глаз
Лечение
Помощь на догоспитальном этапе
При ожогах следует промыть глаз проточной водой. Использовать щелочи и кислоты для нейтрализации действия химических веществ запрещается. Пациентам с травмами необходимо наложить повязку для обеспечения покоя, исключения движений глаз и зрительной нагрузки. Самостоятельно удалять инородные тела нельзя, чтобы не усугубить повреждение. При всех заболеваниях глаз важно соблюдать правила личной гигиены.
Консервативная терапия
Тактика консервативного лечения определяется причиной отека под глазами. Возможно использование следующих препаратов:
- Обезболивающие средства. Анальгетики в каплях вводят для уменьшения болей в процессе обследования. В последующем назначают таблетированные формы.
- Антибиотики. В первые дни применяют антибактериальные средства широкого спектра действия. После получения результата микробиологического исследования корректируют схему терапии с учетом антибиотикочувствительности.
- Антисептики. Показаны при конъюнктивитах, после удаления поверхностно расположенных инородных тел.
- Стимуляторы репарации. Необходимы при повреждениях роговицы вследствие ран, эрозий, посттравматических дефектов.
- Антигистаминные средства. Рекомендованы при аллергических заболеваниях.
По показаниям осуществляют парабульбарные, ретробульбарные, субконъюнктивальные инъекции. Применяют физиотерапевтические методики, проводят массаж век.
Применяют физиотерапевтические методики, проводят массаж век.
Хирургическое лечение
С учетом характера патологии могут выполняться следующие хирургические вмешательства:
- Травматические повреждения: наложение швов на веко, конъюнктиву или роговицу, удаление инородных тел конъюнктивы и роговицы, некрэктомия и кератопластика при ожогах.
- Гнойные процессы: вскрытие ячменя, дакриоцисториностомия, витрэктомия, эвисцерация, энуклеация глазного яблока.
- Другие болезни глаз: сквозная кератопластика, трансплантация роговицы.
В отдаленном периоде после травм и гнойных заболеваний некоторым пациентам требуются устранение птоза, исправление выворота или заворота века, антиглаукоматозные операции при вторичной глаукоме, другие вмешательства.
Причины, лечение, фотографии и профилактика
Опухание век может произойти по многим причинам. Это может указывать на инфекцию или другую проблему, требующую медицинской помощи.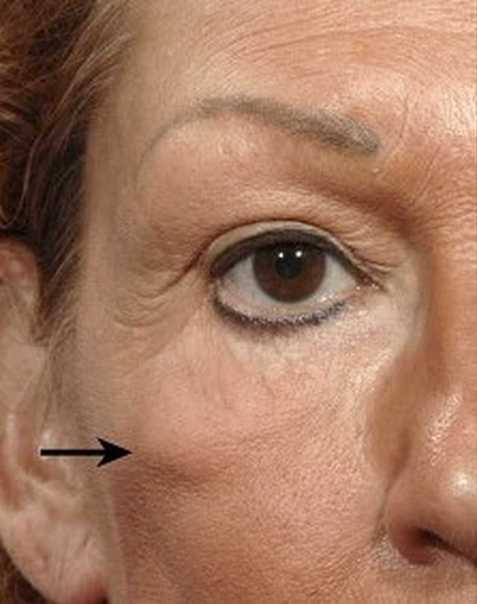 Варианты лечения будут зависеть от причины.
Варианты лечения будут зависеть от причины.
Возможные причины:
- ячмень или халязион
- аллергия
- инфекция, например конъюнктивит или блефарит
- состояние здоровья, например болезнь Грейвса или печеночная недостаточность0017
В этой статье вы узнаете больше об этих и некоторых других причинах опухания век, а также получите несколько советов о том, как лечить и предотвращать каждую причину.
Следующие изображения могут помочь определить некоторые причины опухшего века. Ниже приведена дополнительная информация о 13 различных причинах.
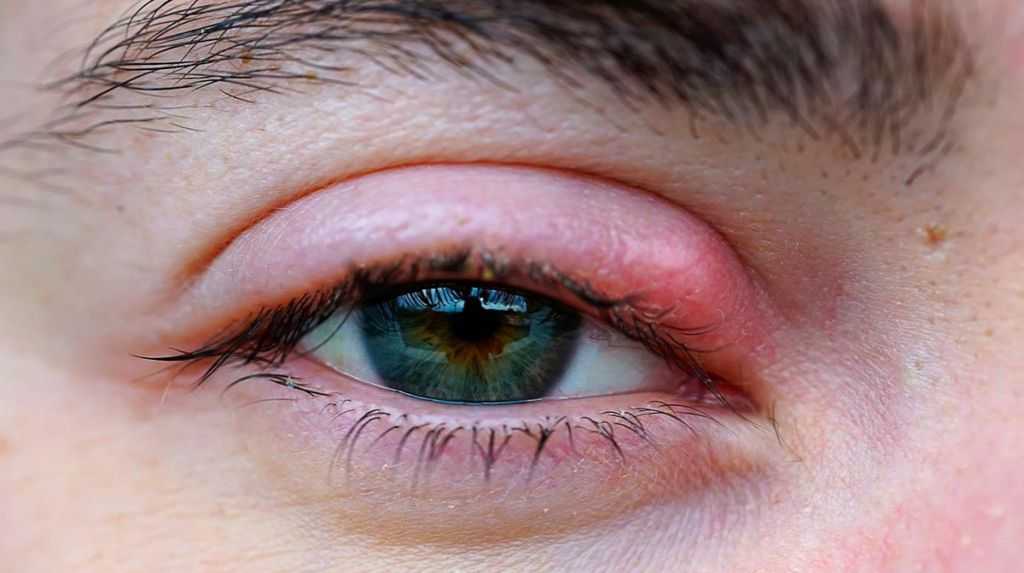
Ячмень (гордеолум) представляет собой инфекцию железы века. Это похоже на небольшой абсцесс.
Симптомы поражают край глаза, часто у корня ресницы.
Человек может заметить:
- припухлость
- боль
- ощущение расчесывания
- красный бугорок, похожий на прыщ, обычно с небольшим пятном гноя посередине . Обычно это проходит само по себе через 1-2 недели.

Вот несколько советов по лечению в домашних условиях:
- Накладывайте теплые компрессы на 5–10 минут три–четыре раза в день, чтобы облегчить боль.
- Избегайте продуктов для глаз, включая косметику и кремы для глаз, пока ячмень не исчезнет.
- Избегайте ношения контактных линз, пока не пройдет ячмень.
- При необходимости используйте обезболивающие препараты, такие как ибупрофен.
- Никогда не лопайте ячмень, так как это может привести к распространению инфекции и повреждению глаза.
Врач может прописать антибиотики.
Профилактика
Не всегда возможно предотвратить появление ячменя, но могут помочь следующие советы:
- Удалите весь макияж и вымойте лицо перед сном.
- Не делитесь личными вещами, такими как полотенца, с теми, у кого ячмень.
- Избегайте трения или прикосновения к глазам.
- Если человеку необходимо надеть контактные линзы или дотронуться до глаз, он должен сначала вымыть руки.

Халязион образует уплотнение на веке. Это может выглядеть как ячмень, но это не инфекция.
Возникает при закупорке сальной железы века и за закупоркой скапливается масло.
На ощупь как твердая шишка. Человек также может заметить:
- опухоль, которая может охватывать все веко
- покраснение, в некоторых случаях
- твердая опухоль
- болезненность, в некоторых случаях
- нечеткость зрения и шишки могут вырасти довольно большими. Обычно они проходят сами по себе через несколько дней или недель.
Люди с блефаритом или розацеа могут быть более склонны к халазиону.
Лечение
Опции включают:
- применение теплых компрессов на 10–15 минут 3–5 раз в день для облегчения дискомфорта и стимулирования оттока халязиона
- использование противовоспалительных глазных капель
- введение стероидных инъекций, в некоторых случаях
- может потребоваться небольшая хирургическая операция для дренирования халязиона
Если шишка не проходит через несколько дней или есть другие признаки инфекции, такие как лихорадка, человек должен обратиться к окулисту.

Профилактика
Человек не всегда может избежать халязиона, но он может попробовать:
- ежедневно очищать веки детским шампунем или очищающими салфетками для век
- принимать добавки с омега-3 или льняным семенем
- спросить врача о местных или пероральных антибиотиках при халязионе возникают часто
Аллергическая реакция на пыль, пыльцу и другие распространенные аллергены может вызывать раздражение и отек глаз.
Симптомы включают:
- опухоль
- зуд и жжение
- Redness
- Водянистые глаза
- А. Спустя или бегущий носи )
- использование безрецептурных глазных капель для уменьшения сухости и зуда
- пероральные рецептурные препараты и глазные капли
Профилактика
Лучший способ предотвратить реакцию — избегать контакта с известными аллергенами.
Люди с сезонной аллергией могут:
- контролировать количество пыльцы
- носить очки для предотвращения контакта с пыльцой
- оставаться дома, когда это возможно, когда пыльца высока
- спросить врача о прививках от аллергии и других профилактических препаратах
Человек с известной аллергией должен иметь при себе автоинжектор на случай тяжелой реакции.
 Сильный отек и проблемы с дыханием могут быть признаками анафилаксии, опасного для жизни состояния, требующего неотложной медицинской помощи.
Сильный отек и проблемы с дыханием могут быть признаками анафилаксии, опасного для жизни состояния, требующего неотложной медицинской помощи.Анафилаксия — это тяжелая аллергическая реакция, которая может быть опасной для жизни. Симптомы возникают внезапно и включают в себя:
- Hives
- Обухание лица или рта
- Ххатинг
- Быстрое, неглубокое дыхание
- Ascempt Smentle
- Clammy Code
- или Conficiation
- Dizziness
- .
- синие или белые губы
- обморок или потеря сознания
Если у кого-то есть следующие симптомы:
- Проверьте, есть ли у них шприц-ручка с адреналином. Если да, следуйте инструкциям на боковой стороне пера, чтобы использовать его.
- Наберите 911 или номер ближайшего отделения неотложной помощи.
- Уложить человека из положения стоя. Если их вырвало, переверните их на бок.
- Оставайтесь с ними, пока не прибудут службы экстренной помощи.

Некоторым людям может потребоваться более одной инъекции адреналина. Если симптомы не улучшаются в течение 5–15 минут или возвращаются, используйте вторую ручку, если она у человека есть.
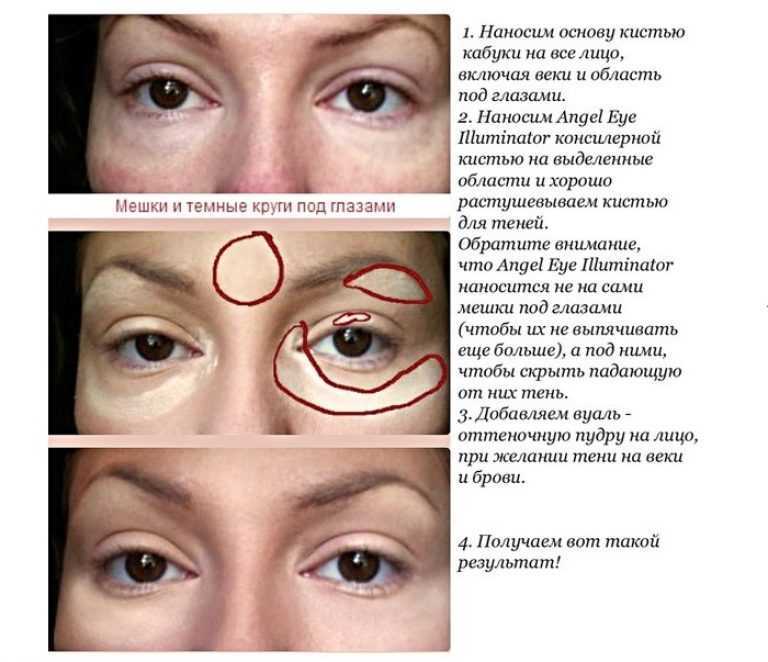
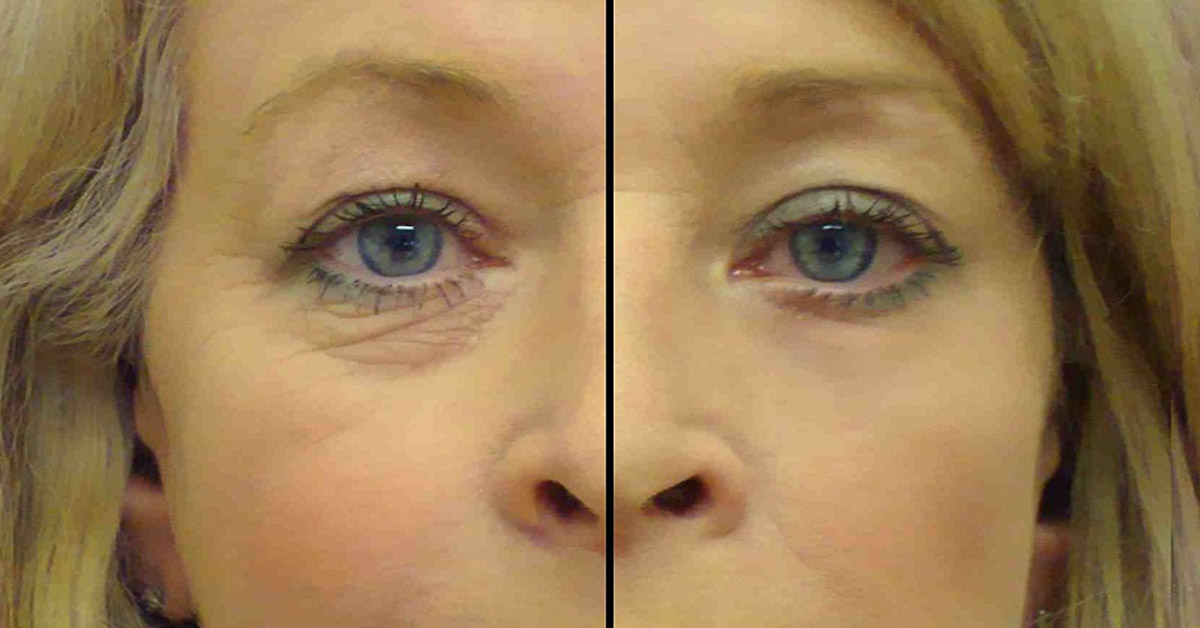
У человека могут появиться «мешки под глазами» по многим причинам, включая генетические факторы. Однако недостаток сна и усталость могут сделать их более выраженными.
Лечение
Применение холодного компресса в сидячем положении может облегчить симптомы.
Профилактика
Следующие советы могут помочь предотвратить опухание глаз после сна:
- достаточное количество сна
- сон со слегка приподнятой головой
- ограничение потребления соли в рационе
- отказ от питья жидкости перед сном
- отказ от курения или отказ от курения
Задержка воды в течение ночи также может повлиять на веки. Это может сделать их опухшими и опухшими по утрам, особенно после плохого сна.
Периферический отек возникает, когда организм не может удалить жидкость из частей тела, таких как руки, ноги и веки.
 Периорбитальный отек – это скопление жидкости вокруг глаз.
Периорбитальный отек – это скопление жидкости вокруг глаз.Это может быть признаком многих заболеваний, таких как:
- проблемы со щитовидной железой
- заболевания почек или печени
- сердечная недостаточность
- обструктивное апноэ во сне
- лимфедема
- употребление некоторых лекарств
Любой, кто беспокоится о задержке жидкости в веках или в другом месте, должен обратиться к врачу.
Лечение
Лечение будет зависеть от причины, но может включать диуретики, таблетки, помогающие организму выводить жидкость.
Профилактика
Не всегда возможно предотвратить задержку жидкости, но вот некоторые способы снижения риска сердечных заболеваний и других состояний, которые могут ее вызвать:
- соблюдение разнообразной диеты с большим количеством фруктов и овощей
- ограничение потребления соли
- регулярные физические упражнения
- обращение за медицинской помощью при появлении симптомов, которые могут указывать на проблему к отечности вокруг глаз.

Глаза производят слезы:
- для смазывания роговицы
- для смывания раздражающих веществ, например пыли или лукового дыма
- в ответ на эмоциональные триггеры, такие как радость или печаль
Если у человека выделяется много слез, слезоотводящая система, которая обычно их поглощает, может не справиться. Это может привести к отечности.
Лечение
Холодный компресс может облегчить дискомфорт после плача.
Профилактика
Если человек обнаружит, что плачет больше, чем обычно, или если плач или печаль влияют на его повседневную жизнь, он может обратиться за медицинской помощью.
Консультации могут помочь справиться с депрессией, горем, беспокойством и другими эмоциональными факторами, которые могут привести к плачу.
Узнайте больше о опухших глазах от слез и о том, что делать, если они возникают.
Макияж и средства по уходу за кожей могут вызывать раздражение, отек и отечность век по многим причинам, например, если:
- они содержат аллергены или раздражители
- человек не снимает их перед сном
- продукты не подходит для использования вокруг глаз
- бактерии со временем развились, например, на туши для ресниц
Лечение
Искусственные слезы могут помочь уменьшить дискомфорт, если при использовании косметики возникает отек.

Человек должен обратиться к врачу, если симптомы сохраняются или ухудшаются.
Профилактика
Для предотвращения воспалений, вызванных косметикой, человек должен:
- следить за тем, чтобы косметика не попадала в глаза
- следить за реакциями чувствительности и вводить новые продукты по одному
- удалять весь макияж перед сном
- выбирать качественную косметику без отдушек
- заменять всю косметику для глаз каждые 3 месяца
- избегать совместного использования продуктов с другими людьми
Что такое токсичная косметика?
Орбитальный целлюлит — это серьезная инфекция, которая возникает в костной глазнице, известной как орбита. Наиболее распространенной причиной является бактериальная инфекция носовых и околоносовых пазух или риносинусит. Но это может быть результатом хирургического вмешательства, проблем с иммунитетом и других причин.
Это может привести к:
- отеку
- покраснению
- боли, особенно при движении глаз
- параличу мышц, управляющих глазом
При появлении симптомов необходимо обратиться за медицинской помощью.
 Осложнения включают абсцессы, потерю зрения и распространение инфекции на другие области.
Осложнения включают абсцессы, потерю зрения и распространение инфекции на другие области.Лечение
Врач пропишет антибиотики, возможно, на 2–3 недели или дольше.
Если абсцесс развивается и вызывает тяжелые симптомы, человеку может потребоваться хирургическое вмешательство.
Профилактика
Люди могут снизить риск тяжелых бактериальных инфекций и их осложнений, если:
- регулярно мыть руки
- держаться подальше от других инфицированных людей
- обращаться за помощью, как только появляются симптомы инфекции, например, лихорадка
Болезнь Грейвса — это аутоиммунное заболевание, поражающее щитовидную железу. Он может поражать кожу, глаза и другие органы.
Глазные симптомы включают:
- отек век
- боль в глазах
- покраснение конъюнктивы
- двоение в глазах
- ретракция век, при которой кажется, что веки оттянуты назад на тяжести.
Они включают:
- пероральные стероиды
- другие лекарства, такие как ритуксимаб, моноклональные антитела
- искусственные слезы
- фокальная лучевая терапия глазницы
- оперативное вмешательство, в некоторых случаях
профилактика
Факторы, которые могут увеличить риск болезни Грейвса:
- семейный анамнез заболевания
- курение
- инфекция
- воздействие йода
- роды
- получение высокоактивной антиретровирусной терапии, лечение некоторых иммунных состояний
стресс
Отказ от курения может помочь снизить риск.

Существует множество типов вируса герпеса, и некоторые из них могут вызывать инфекции глаз. Глазной простой герпес может привести к различным глазным инфекциям с целым рядом симптомов.
Они могут поражать веки и другие части глаза и включают:
- раздражение и покраснение
- воспаление роговицы, наружной оболочки глаза
- язвы конъюнктивы и роговицы
- потеря чувствительности в роговица
Первичная инфекция часто возникает у детей в возрасте до 5 лет, но вирус остается в организме, и симптомы могут повториться позже.
Лечение
Врач возьмет мазок из глаза на наличие вируса герпеса.
Они могут прописать:
- глазные капли, содержащие антибиотики, стероиды или и то, и другое
- внутривенные лекарства, в некоторых случаях
- смазывающие глазные капли для лечения сухости глаз
- антиретровирусную терапию для предотвращения рецидивов и осложнений
- хирургическое вмешательство, в некоторых случаях случаи
Профилактика
Вирус простого герпеса очень распространен, и инфекцию трудно предотвратить.

Взрослые могут помочь защитить новорожденных, избегая целовать их в губы.
Некоторым людям могут потребоваться антиретровирусные препараты длительного действия для борьбы с вирусом и предотвращения рецидивов.
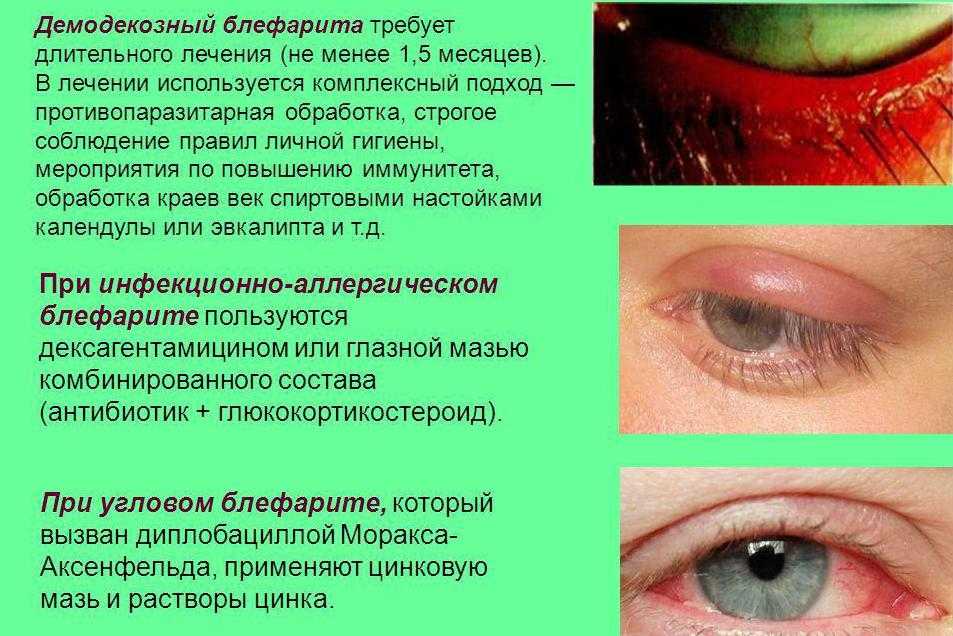
Блефарит — это воспаление краев век. Это может быть результатом бактериальной или вирусной инфекции или воздействия аллергена. Некоторые люди испытывают его только один раз, но обычно это длительное состояние, при котором симптомы улучшаются, а затем снова обостряются.
Блефарит может поражать веки следующими способами:
- Воспаление
- Burning
- Utching
- Crusting
- Язвы, в некоторых случаях
- , похожие на Dandruff Flakes вокруг их ресниц
- Blurred Vision
- . Лечение
Человек должен делать следующее два-четыре раза в день во время обострения, чтобы поддерживать веки в чистоте:
- Прикладывайте к глазам теплые влажные компрессы на 5–10 минут, чтобы размягчить загрязнения и расширить сальные железы по этой линии.
 веки.
веки. - Аккуратно промойте края век ватной палочкой, смоченной в воде с небольшим количеством детского шампуня.
- Аккуратно помассируйте веки круговыми движениями ватной палочкой или кончиком пальца для стимуляции сальных желез.
Врач также может порекомендовать:
- крем с антибиотиком для нанесения на веки
- стероиды для местного применения
- скраб для век с маслом чайного дерева сальные железы
Профилактика
Не всегда удается избежать блефарита.
Варианты включают:
- предотвращение триггеров, вызывающих симптомы или усугубляющих симптомы глаз не может полностью слить слезы. По данным Американской академии офтальмологии, у 20% новорожденных имеется закупорка слезного протока, но обычно она проходит через 4–6 месяцев. У взрослых это может быть вызвано инфекцией, опухолью, травмой или другой причиной.
Симптомы включают в себя:
- Воспаление, особенно во внутреннем углу глаз
- Выписки
- Хрустящие ресницы
- Blurred Vision
- Треки крови в слезах
- A Fever
- Частые инфекции
8
- Частые инфекции 9000
8
- Прикладывайте к глазам теплые влажные компрессы на 5–10 минут, чтобы размягчить загрязнения и расширить сальные железы по этой линии.
- Частые инфекции 9000
8
- .
 Часто заблокированный проток открывается без вмешательства.
Часто заблокированный проток открывается без вмешательства.В случае новорожденного врач может научить опекуна делать специальный массаж, чтобы стимулировать открытие протока.
Если проток не открывается, может потребоваться краткая процедура зондирования протока для восстановления дренажа.
Профилактика
Блокировку слезного канала предотвратить невозможно. Однако, если симптомы ухудшаются или появляются признаки инфекции, такие как лихорадка, им следует обратиться за медицинской помощью.
Конъюнктивит, или розовый глаз, представляет собой воспаление конъюнктивы. Это прозрачная тонкая ткань, выстилающая веко и глазное яблоко.
Возможные причины:
- a viral, bacterial, or fungal infection
- an allergic or sensitivity reaction
- exposure to toxins or irritants
A person may notice:
- swollen eyelids
- a pink or red eyeball
- itching
- pain
- выписка
Лечение
Конъюнктивит обычно проходит через 1–2 недели, но может занять и больше времени.
 У некоторых людей наблюдается хронический конъюнктивит, который длится более 4 недель.
У некоторых людей наблюдается хронический конъюнктивит, который длится более 4 недель.Советы по лечению конъюнктивита в домашних условиях включают:
- применение холодных компрессов для облегчения дискомфорта
- использование искусственных слез
- содержание глаз в чистоте и отсутствие макияжа
- избегание трения или прикосновения к глазам
- частое мытье рук для профилактики распространение инфекции
Человек должен обратиться к врачу, если:
- симптомы ухудшаются
- боль становится сильной
- конъюнктивит не проходит в течение 2 недель
Врач может назначить:
- антибиотики в каплях или мази, в случае бактериальной инфекции
- противовирусную терапию, в некоторых случаях
- местные антигистаминные препараты, если это вызвано аллергией или раздражителем
Профилактика
1
Вот несколько советов по предотвращению конъюнктивита и других глазных инфекций:
- избегать прикосновений к глазам и, при необходимости, сначала мыть руки
- замена всей косметики для глаз через 3 месяца
- избегать совместного использования косметики и личных вещей, таких как полотенца, с другими людьми
Вот несколько вопросов, которые люди часто задают о опухшем веке.

Когда следует обратиться к врачу по поводу опухшего века?
Люди должны обратиться к врачу, если у них лихорадка или признаки инфекции, если есть боль при переводе взгляда, если симптомы тяжелые или ухудшаются, если симптомы сохраняются дольше 48-72 часов или если их зрение изменилось .
Как лечить опухшее веко?
Лечение зависит от причины. Врач может посоветовать подходящий подход.
Что лучше: теплый или холодный компресс?
В некоторых случаях, например, после плача или аллергической реакции, холодный компресс, завернутый в ткань, может помочь уменьшить отек. При других состояниях, таких как халязион, может помочь теплый компресс.
Опухание век может произойти по многим причинам, от усталости до инфекции. Если симптомы тяжелые, стойкие или могут указывать на инфекцию, человеку следует обратиться за медицинской помощью.
Некоторые заболевания глаз могут привести к серьезным осложнениям, включая потерю зрения.
Если человек не уверен, он должен без колебаний обратиться за медицинской консультацией, чтобы защитить свое здоровье.

Прочтите статью на испанском языке
Причины, когда обратиться к врачу и лечение
Существует множество возможных причин воспаления век, включая инфекции, травмы и проблемы с контактными линзами. Большинство проблем проходят сами по себе, но для некоторых могут потребоваться глазные капли или другое лечение.
Глаза — деликатная область, поэтому важно внимательно следить за симптомами. Если глазные симптомы ухудшаются или не улучшаются при домашнем лечении, человеку следует обратиться к врачу.
В этой статье мы рассмотрим возможные причины воспаленного века. Мы также рассказываем, когда обращаться к врачу, общее лечение и советы по профилактике.
Поделиться на PinterestУ человека с конъюнктивитом глаза могут быть красными, зудящими или опухшими.
Конъюнктивит, или конъюнктивит, — это состояние, при котором воспаляется конъюнктива. Конъюнктива представляет собой прозрачный слой ткани, выстилающий переднюю часть глаза.
Причины конъюнктивита включают:
- бактериальные и вирусные инфекции
- аллергии, такие как поллиноз
- вещества, раздражающие глаза, такие как мыло, шампуни и некоторые химические вещества
Симптомы конъюнктивита
- покраснение, зуд или отек глаз
- болезненность в глазах и вокруг них
- слезотечение или выделения из глаз
Конъюнктивит может поражать один или оба глаза и часто встречается у детей.

Лечение
Лечение конъюнктивита зависит от причины и тяжести симптомов.
Легкий конъюнктивит может не требовать лечения и обычно проходит сам по себе. Однако в более тяжелых случаях врач может назначить антибиотики в глазных каплях или пероральные антибиотики людям с бактериальной инфекцией.
Людям с аллергическим конъюнктивитом врач может предложить противовоспалительные препараты или антигистаминные препараты.
Людям с инфекционными формами конъюнктивита следует регулярно мыть руки, особенно после прикосновения к области глаз.
Узнайте больше о том, как лечить конъюнктивит в домашних условиях, здесь.
Ячмень — это очень болезненная шишка, которая может появиться на веке или у основания ресниц.
Ячмень может развиваться, когда бактерии инфицируют мейбомиеву железу века. Эти железы обычно производят масло, которое помогает защитить глаза.
Ячмень также может вызывать слезотечение, чувствительность к свету и ощущение царапанья в глазах.

Лечение
Ячмень часто проходит сам по себе, хотя он может вызывать сильную болезненность, пока не заживет.
Прикладывание теплого компресса к глазу на 10–15 минут несколько раз в день может облегчить симптомы. Человек не должен пытаться выдавить ячмень, так как это может привести к распространению инфекции.
Врачи могут иногда прописывать мазь с антибиотиком или глазные капли людям с ячменем. В редких случаях врач может сделать небольшой надрез в ячмене, чтобы уменьшить давление и дренировать область.
Узнайте больше о ячмене, включая факторы риска и осложнения, здесь.
Халязион — это закупорка мейбомиевой железы, в результате которой на веке образуется опухшая шишка. В отличие от ячменя, халязион обычно безболезненный. Однако они могут стать нежными по мере роста.
Большой халязион может также вызвать отек всего века и привести к нечеткому зрению.
Лечение
Как и ячмень, халязион обычно проходит сам по себе. Применение теплого компресса и легкий массаж области могут помочь очистить железу.

Людям с очень большими халязионами врач может порекомендовать инъекцию стероидов для уменьшения отека.
В редких случаях хирургу может потребоваться дренировать халязион, чтобы улучшить зрение человека. Люди не должны пытаться сдавить или выдавить халязион.
Узнайте больше о том, как лечить хазалию в домашних условиях, здесь.
Травмы в результате ударов или операций на глазах, таких как блефаропластика, могут привести к воспалению или отеку века.
Поврежденные глаза иногда могут инфицироваться. Признаки инфекции могут включать:
- лихорадку
- усиление боли или припухлость
- гной или выделения из пораженной области
- припухлость, которая усиливается вместо улучшения
- повышение температуры или покраснение в пораженной области
Лечение
Легкие травмы часто проходят сами по себе. Однако людям с тяжелыми травмами или признаками инфекции следует обратиться за медицинской помощью.

Врач может прописать антибиотики или порекомендовать лечение для дренирования пораженного участка.
Неправильное использование контактных линз может привести к раздражению и болезненности в глазах и вокруг глаз.
Лечение
Поделиться на PinterestТщательное мытье и сушка рук перед тем, как прикасаться к контактным линзам, поможет предотвратить раздражение.
Шаги, которые человек может предпринять, чтобы предотвратить раздражение от ношения контактных линз, включают:
- не носить контактные линзы дольше, чем рекомендует окулист
- не плавать во время ношения контактных линз
- хранение и чистка контактных линз в соответствии с рекомендациями производителя или по указанию врача
- тщательно мыть и вытирать руки перед тем, как прикасаться к контактным линзам
- не носить поврежденные контактные линзы
Глазной герпес или герпесный кератит — это глазная инфекция, вызываемая вирусом простого герпеса (ВПГ), который является тот же вирус, который вызывает герпес.

Симптомы глазного герпеса часто схожи с симптомами конъюнктивита, что иногда затрудняет диагностику. Эти симптомы могут включать в себя:
- Red, опухшие глаза
- боль или болезненность в глазах и вокруг глаз
- Blurred Vision
- Светочувствительность
- Или напасы или выделения с глаз
- A Drash
Обработка
Mild hsv hsv. инфекции глаз часто проходят сами по себе. Однако более глубокие или более тяжелые инфекции могут привести к осложнениям, включая необратимое повреждение глаз.
Людям с симптомами глазного герпеса следует обратиться за медицинской помощью, чтобы снизить риск осложнений.
Варианты лечения глазного герпеса могут включать использование противовирусных глазных капель или таблеток и стероидных глазных капель. Офтальмолог также может удалить поврежденные клетки из глаз человека.
Узнайте больше о глазном герпесе, включая типы и диагностику, здесь.
Целлюлит — это серьезная бактериальная инфекция, которая развивается в более глубоких слоях кожи.
 На лице целлюлит также может поражать веки (периорбитальный целлюлит) и мягкие ткани глаз (орбитальный целлюлит).
На лице целлюлит также может поражать веки (периорбитальный целлюлит) и мягкие ткани глаз (орбитальный целлюлит).Симптомы целлюлита в глазах могут включать в себя:
- покраснение и набухание в глазах и вокруг глаз
- Выпуклые глаза
- боль или трудности при перемещении глаз
- Проблемы зрения
- Лихора
Целлюлит — серьезное заболевание, которое может привести к серьезным осложнениям, если человек не получит своевременного лечения. Людям с симптомами целлюлита следует немедленно обратиться за медицинской помощью.
Лечение целлюлита обычно включает пероральные или внутривенные антибиотики. Врачу также может потребоваться слить жидкость из пораженного глаза.
Узнайте больше о целлюлите здесь.
Некоторые причины боли в веках проходят сами по себе. Тем не менее, люди должны проконсультироваться с глазным врачом, офтальмологом или оптометристом, если их зрение ухудшается или их симптомы не улучшаются.
Люди должны немедленно обратиться за медицинской помощью, если какой-либо из следующих симптомов сопровождает воспаленное веко:
- лихорадка
- выделения из глаз
- отек лица
- выпадение ресниц
- шелушение век
Большинство офтальмологов могут назначить неотложную помощь людям с неотложными или беспокоящими симптомами.

Ниже приведены советы по лечению воспаленного века в домашних условиях:
- Старайтесь не прикасаться к глазам и не тереть их. Человек всегда должен мыть руки до и после прикосновения к глазам.
- Снимите контактные линзы, если веки болят, чтобы уменьшить раздражение.
- Используйте новые полотенца и мочалки каждый раз, когда человек моет лицо или принимает ванну, чтобы снизить риск повторного заражения.
- Выбрасывайте использованные контактные линзы и косметику для глаз, так как они могут быть загрязнены. Людям также следует избегать обмена средствами личной гигиены или косметикой с другими людьми.
- Приложите к глазам теплый компресс на 10–15 минут за раз. Человек может сделать компресс, взяв мягкую чистую мочалку, смочив ее теплой, но не горячей водой, а затем отжав. Применение прохладного компресса также может помочь.
Поделиться на Pinterest Ношение солнцезащитных очков в сезон цветения пыльцы может помочь снизить риск воспалений век.

Соблюдение правил гигиены глаз может помочь снизить риск воспалений век и других проблем с глазами. Для обеспечения хорошей гигиены глаз:
- Всегда берите контактные линзы чистыми руками, храните их правильно и не носите дольше, чем рекомендует оптик или производитель.
- Носите соответствующие защитные очки, такие как защитные очки и лицевые маски, когда занимаетесь спортом или делаете что-либо, связанное с потенциальным риском для глаз, например, при работе с электроинструментами или опасными химическими веществами.
- По возможности избегайте контакта с аллергенами и носите солнцезащитные очки в сезон пыльцы.
- Используйте гипоаллергенные продукты без запаха, чтобы снизить риск раздражения глаз.
- Всегда мойте руки до и после прикосновения к глазам.
Причинами воспаления век могут быть ячмень и халязион, травмы, инфекции и проблемы с контактными линзами.
Болезненные веки обычно проходят без лечения. Тем не менее, человек должен обратиться к врачу или окулисту, если его зрение ухудшается или симптомы становятся серьезными или не улучшаются.


 Патология особенно часто возникает у лиц, имеющих низкую эластичность кожного покрова. Определение гидрофильных свойств кожи связано с составом волокон соединительной ткани и межклеточного матрикса.
Патология особенно часто возникает у лиц, имеющих низкую эластичность кожного покрова. Определение гидрофильных свойств кожи связано с составом волокон соединительной ткани и межклеточного матрикса.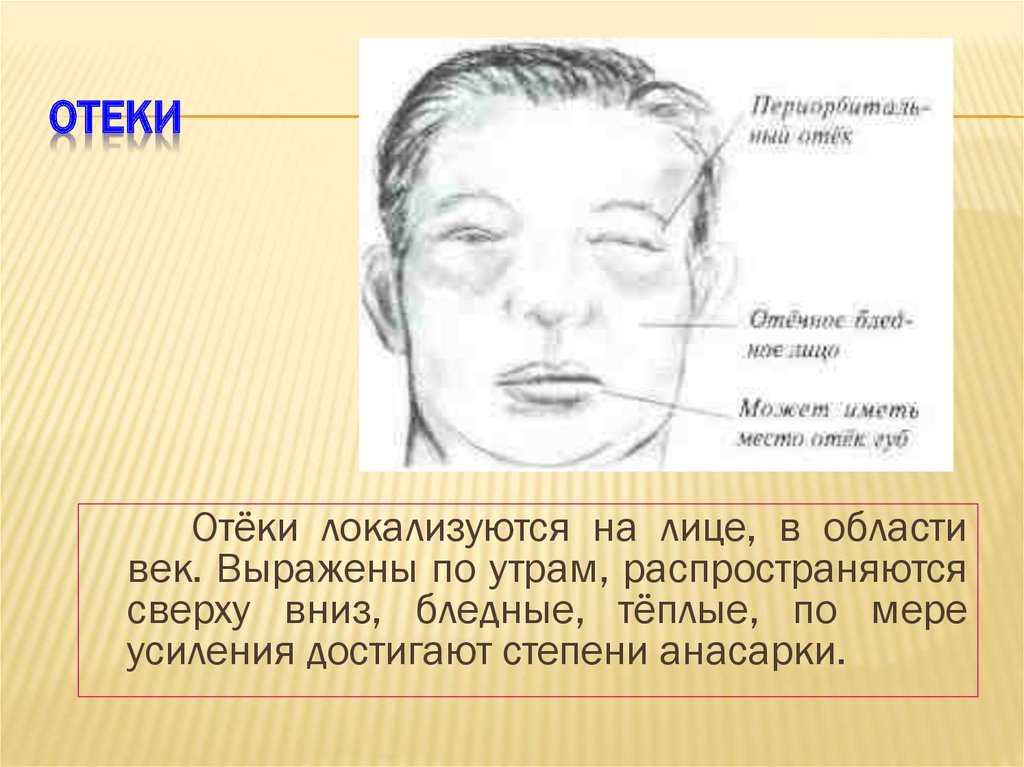 Некий риск возникновения блефарохалазиса присущ и перманентному макияжу, при возникновении аллергического отека на него.
Некий риск возникновения блефарохалазиса присущ и перманентному макияжу, при возникновении аллергического отека на него.
 Наряду с отеком наблюдаются боли, непереносимость яркого света, ощущение инородного тела, блефароспазм.
Наряду с отеком наблюдаются боли, непереносимость яркого света, ощущение инородного тела, блефароспазм. Симптом определяется со стороны поражения, сочетается с гематомами век, кровоизлияниями в структуры глаза.
Симптом определяется со стороны поражения, сочетается с гематомами век, кровоизлияниями в структуры глаза.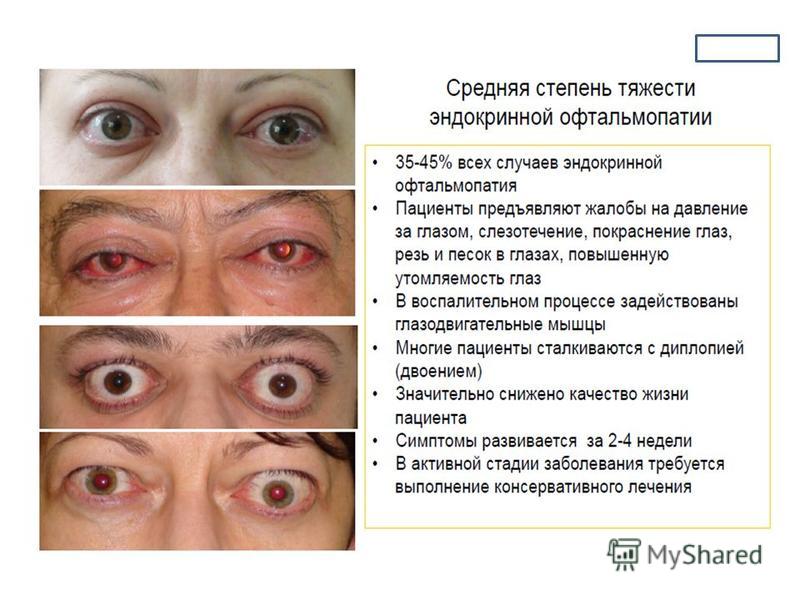 Мелкие круглые черви чаще проникают в клетчатку век и конъюнктиву. Внешние проявления болезни напоминают ангионевротический отек. Наряду с припухлостью отмечается снижение подвижности века, сильный зуд, слезотечение.
Мелкие круглые черви чаще проникают в клетчатку век и конъюнктиву. Внешние проявления болезни напоминают ангионевротический отек. Наряду с припухлостью отмечается снижение подвижности века, сильный зуд, слезотечение. Легкая пастозность лица и век наблюдается при многих острых инфекционных болезнях, сопровождающихся повышением температуры, общей интоксикацией. Наиболее ярко отек выражен при дифтерийном, коревом, аденовирусном конъюнктивите.
Легкая пастозность лица и век наблюдается при многих острых инфекционных болезнях, сопровождающихся повышением температуры, общей интоксикацией. Наиболее ярко отек выражен при дифтерийном, коревом, аденовирусном конъюнктивите.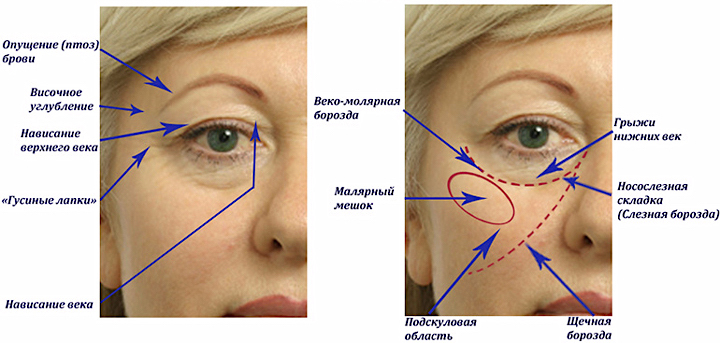 Припухлость сохраняется постоянно, наблюдаются сухость, ломкость волос, желтоватый оттенок кожных покровов. У больных микседемой из-за выраженного отека возникает сужение глазных щелей.
Припухлость сохраняется постоянно, наблюдаются сухость, ломкость волос, желтоватый оттенок кожных покровов. У больных микседемой из-за выраженного отека возникает сужение глазных щелей. Используется для обнаружения инородных тел, кровоизлияний, помутнения роговицы.
Используется для обнаружения инородных тел, кровоизлияний, помутнения роговицы.


 Сильный отек и проблемы с дыханием могут быть признаками анафилаксии, опасного для жизни состояния, требующего неотложной медицинской помощи.
Сильный отек и проблемы с дыханием могут быть признаками анафилаксии, опасного для жизни состояния, требующего неотложной медицинской помощи.
 Периорбитальный отек – это скопление жидкости вокруг глаз.
Периорбитальный отек – это скопление жидкости вокруг глаз.

 Осложнения включают абсцессы, потерю зрения и распространение инфекции на другие области.
Осложнения включают абсцессы, потерю зрения и распространение инфекции на другие области.
 веки.
веки. Часто заблокированный проток открывается без вмешательства.
Часто заблокированный проток открывается без вмешательства. У некоторых людей наблюдается хронический конъюнктивит, который длится более 4 недель.
У некоторых людей наблюдается хронический конъюнктивит, который длится более 4 недель.




 На лице целлюлит также может поражать веки (периорбитальный целлюлит) и мягкие ткани глаз (орбитальный целлюлит).
На лице целлюлит также может поражать веки (периорбитальный целлюлит) и мягкие ткани глаз (орбитальный целлюлит).