Операция на перегородку: Искривление перегородки носа
Септопластика носовой перегородки — цена, сделать пластику носовой перегородки в «СМ-Клиника»
Взрослые врачи
Цены
Записаться на прием
Как проводится
Записаться онлайн
Заказать звонок
Септопластика – это операция, направленная на коррекцию формы носовой перегородки. Вмешательство проводят при выраженной деформации костно-хрящевой пластины, которая провоцирует функциональные нарушения со стороны органов дыхания и морфологические изменения слизистой носоглотки. Незначительное искривление, которое выступает только косметическим дефектом, можно исправить по желанию пациента.
Врачи «СМ-Клиника» в совершенстве владеют современными техниками проведения септопластики. Наши специалисты регулярно повышают свою квалификацию в лучших медучреждениях РФ и Европы, участвуют в международных конференциях и съездах, используют в своей практике лучшие мировые наработки в сфере хирургической отоларингологии. В «СМ-Клиника» применяются малотравматичные методики проведения операции, что значительно сокращает реабилитационный период.
Показания для проведения септопластики
Искривление перегородки носа провоцирует патологические изменения в слизистых. Пациенты с выраженными деформациями сталкиваются с сухостью, зудом, склонностью к риниту, хроническим инфекционно-воспалительным заболеваниям верхних дыхательных органов. Поводами для проведения септопластики считаются следующие состояния:
- деформация центральной носовой пластины 2-3-й степени;
- ринит и синусит в хронической форме;
- аллергические реакции;
- храп с синдромом апноэ.
При обращении пациента по поводу частых заболеваний ЛОР-органов врач-отоларинголог обязательно оценит форму носовой перегородки и порекомендует септопластику, если будет выявлено ее выраженное искривление. Исправление дефекта поможет пациенту быстрее избавиться от проблем с дыханием и избежать рецидива вторичных патологий.
Подготовка к операции
Пациенты «СМ-Клиника» в обязательном порядке проходят комплексное предоперационное обследование.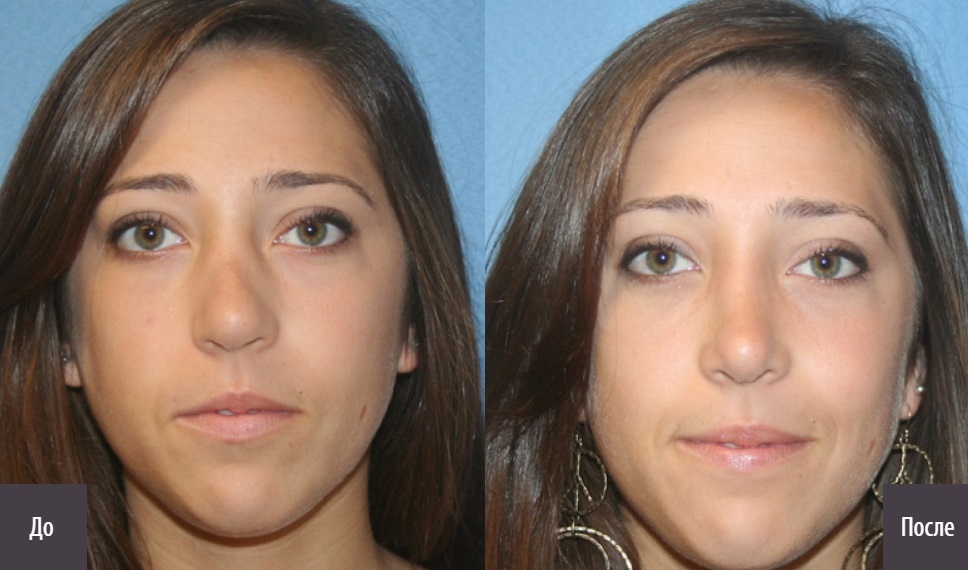 Оно направлено на диагностику заболеваний, которые являются противопоказаниями для хирургического лечения, могут осложнить ход операции или спровоцировать осложнения в послеоперационном периоде.
Оно направлено на диагностику заболеваний, которые являются противопоказаниями для хирургического лечения, могут осложнить ход операции или спровоцировать осложнения в послеоперационном периоде.
Обследование включает:
- лабораторный этап – пациент сдает кровь, мочу, мазки из носоглотки;
- инструментальный этап – проводят рентгенографию или КТ лицевого скелета, рентгенографию грудной клетки, ЭКГ;
- консультативный этап – пациент посещает кардиолога, отоларинголога, терапевта, анестезиолога.
По результатам обследования врач-терапевт делает заключение о возможности проведения вмешательства, отоларинголог составляет план операции, анестезиолог подбирает оптимальный тип обезболивания.
Как проходит септопластика?
Эндоскопическая септопластика и эндоскопические вмешательства на пазухах носа
Интервью с врачом-оториноларингологом Савельевым Павлом Игоревичем
Техника проведения операции
Время проведения операции
30-90 минут
Время пребывания в стационаре
1-2 дня
Анестезия:
операцию выполняют под комбинированным эндотрахеальным наркозом.
Форму носовой перегородки исправляют с применением микрохирургического оборудования, что сводит к минимуму травмы окружающих тканей. Доступ к костно-хрящевой пластине формируют со стороны слизистой. Хирург контролирует свои действия с помощью микроскопа, что позволяет выполнять манипуляции с ювелирной точностью. Во время операции врач устраняет избыточно разросшиеся ткани, выравнивает положение костно-хрящевой пластины. Рану ушивают саморассасывающимися нитями с внутренней стороны раковины.
Преимуществом микрохирургической методики является отсутствие видимых рубцов. Небольшой шов внутри ноздри не приносит дискомфорта пациенту. Для стабилизации пластины в первые дни в носовые ходы вводят специальные тампоны «Мирацель». Турунды сохраняют форму, не прилипают к слизистой, а также пропускают воздух, что сводит к минимуму неприятные ощущения из-за отсутствия дыхания через нос.
Результат септопластики
Септопластика помогает радикально исправить форму носовой перегородки и спинки носа. Восстанавливается функция носового сопротивления, выравнивается нагрузка на дыхательные пути, нормализуется воздухообмен в пазухах. В результате упрощается лечение заболеваний носоглотки, исчезает храп, повышается качество жизни пациента в целом.
Восстанавливается функция носового сопротивления, выравнивается нагрузка на дыхательные пути, нормализуется воздухообмен в пазухах. В результате упрощается лечение заболеваний носоглотки, исчезает храп, повышается качество жизни пациента в целом.
Записаться
на консультацию к отоларингологу
Реабилитация после хирургического лечения
Послеоперационное наблюдение длится 1-2 дня. В это время в носу пациента находятся турунды, а лечащий врач по показаниям проводит контрольные осмотры.
После выписки пациенту рекомендуют придерживаться следующих правил:
- соблюдать домашний режим 10-14 дней;
- регулярно проводить туалет носа;
- принимать назначенные врачом препараты;
- отказаться от физических нагрузок;
- исключить сморкание, чихание;
- избегать воздействия низких и высоких температур;
- исключить тепловые процедуры.
Носовое дыхание нормализуется примерно через неделю после проведения операции. Функции слизистых восстанавливаются на протяжении месяца.
Функции слизистых восстанавливаются на протяжении месяца.
Цены на септопластику
Консультация отоларинголога (первичная) | 2 200 руб |
Консультация отоларинголога (повторная) | 1 900 руб |
Консультация кандидата медицинских наук | 2 900 руб |
Консультация доктора медицинских наук | org/Offer»> |
Консультация профессора | 4 550 руб |
Выезд врача-отоларинголога на дом | от 6 000 руб |
Септопластика — пластика носовой перегородки (в зависимости от категории сложности) | от 35 000 руб |
Септопластика «под ключ» (в стоимость включена операция септопластика с вазотомией нижних носовых раковин, наркоз, перевязка, пребывание в стационаре) | org/Offer»> |
* Администрация клиники принимает все меры по своевременному обновлению размещенного на сайте прайс-листа, однако во избежание возможных недоразумений, советуем уточнять стоимость услуг в регистратуре или в контакт-центре по телефону +7 (495) 292-39-72. Размещенный прайс не является офертой. Медицинские услуги оказываются на основании договора.
Выберите специалиста в удобной для вас клинике:
Каждый день о вас заботится
83
врача-отоларинголога
среди них:
11
Кандидатов
медицинских наук
11
Врачей
высшей категории
1
Доктор
медицинских наук
1
Профессор
медицины
Все врачи
м. ВДНХ
м. Белорусская
ул. Лесная, д. 57, стр. 1
Переулок Расковой, д. 14/22
м. Молодёжная
м. Текстильщики
м. Динамо
м. Курская
м. Севастопольская
м. Чертановская
Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
Все врачи
Загрузка
Записаться на консультацию специалиста
поля, отмеченные*, необходимы к заполнению
Имя
Телефон *
Нажимая на кнопку, вы даете согласие на обработку своих персональных данных
Запись через сайт является предварительной. Наш сотрудник свяжется с Вами для подтверждения записи к специалисту.
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Статьи
Пункция верхнечелюстной пазухи — как проходит процедура?
Лечение храпа и апноэ с использованием радиоволновой хирургии
Воспаление уха
Анемизация слизистой носа
Серная пробка
Передняя и задняя тампонада носа — что это?
Все статьи по теме
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Операции при врожденной или приобретенной деформации наружного носа
Основу внешней формы носа составляют спинка, верхушка и перегородка носа. Коррекция каждой из названных структур выполняется при помощи разной хирургической техники, но при этом конечный результат должен быть гармоничным и соответствовать условно принятой эстетической норме. В общих чертах ринопластику принято разделять на операции сопровождающиеся понижением высоты (проекции) и повышением высоты общей структуры носа.
Коррекция каждой из названных структур выполняется при помощи разной хирургической техники, но при этом конечный результат должен быть гармоничным и соответствовать условно принятой эстетической норме. В общих чертах ринопластику принято разделять на операции сопровождающиеся понижением высоты (проекции) и повышением высоты общей структуры носа.
Галерея отделения
Информация для пациентов:
Основная информация
При изменении анатомической формы спинки чаще всего коррекции подвергаются горбинка (увеличенная проекция спинки), отклонение общей оси носа от срединной линии в ту или иную сторону, утолщение средней трети спинки вызванное врожденными или травматическими причинами. В некоторых случаях требуется восстановление естественной линии спинки при развитии так называемой «седловидной» деформации. Техника удаления горбинки отличается в руках разных хирургов. При выполнении «закрытой» ринопластики избыточные ткани удаляют единым фрагментом без зрительного контроля. При этом, почти невозможно учесть особенности строения костных или хрящевых структур, а также восстановить ровное положение хрящевой части спинки. Необходимо отметить, что в таком случае, трудно говорить об успешной коррекции плавных эстетических линий носа на всем протяжении. Нельзя назвать удаление горбины «единым блоком» наилучшим методом операции. Мы используем более трудоемкий, но технически обоснованный метод операции, при котором раздельно выполняется понижение костной, хрящевой частей спинки, а так же более точная коррекция хрящевой части перегородки носа. Принято называть такой элемент хирургического вмешательства «компонентной редукцией спинки носа». Для его выполнения требуется открытый способ ринопластики.
При этом, почти невозможно учесть особенности строения костных или хрящевых структур, а также восстановить ровное положение хрящевой части спинки. Необходимо отметить, что в таком случае, трудно говорить об успешной коррекции плавных эстетических линий носа на всем протяжении. Нельзя назвать удаление горбины «единым блоком» наилучшим методом операции. Мы используем более трудоемкий, но технически обоснованный метод операции, при котором раздельно выполняется понижение костной, хрящевой частей спинки, а так же более точная коррекция хрящевой части перегородки носа. Принято называть такой элемент хирургического вмешательства «компонентной редукцией спинки носа». Для его выполнения требуется открытый способ ринопластики.
Изменение внешнего строения верхушки – более утонченная и не менее ответственная задача. Хирург оценивает высоту проекции, угол наклона, полноту и очерченность наивысших точек, симметрию правой и левой половин верхушки. Один из ключевых элементов общего восприятия внешней формы – наличие надкончикового углубления, позволяющего визуально отделить линию спинки от куполов верхушки.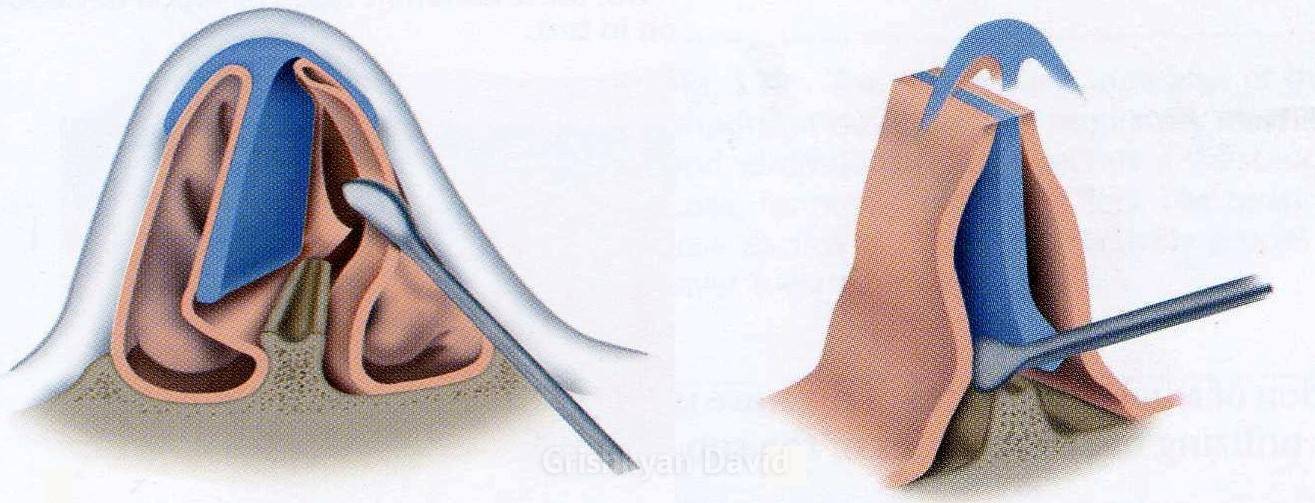 Практически перечисленные задачи решаются тремя группами методов:
Практически перечисленные задачи решаются тремя группами методов:
- частичным удалением избыточных хрящей;
- наложением постоянных моделирующих швов;
- использованием трансплантатов перегородки или ушной раковины
Как правило, в ходе операции используются все перечисленные приемы. Мера их применения зависит от технического воплощения эстетического восприятия хирурга. Очень важно, чтобы линия операции была сосредоточена в руках одного врача, которому Вы доверили эстетику своего лица. В ряде случаев, для выполнения отельных ключевых этапов операции хирург приглашает ЛОР-врача. Мы считаем такой подход ошибкой. Надо признать, что разделение ответственности за результат операции может быть причиной неудовлетворительного исхода. Разумно выполнять хирургическую коррекцию перегородки и внешних структур носа одномоментно в руках одного хирурга. В нашей клинике ринопластику выполняют врачи с профессиональной подготовкой отоларинголога. Планирование пластики носа выполняться с учетом анатомических особенностей его внутренних структур.
Ринопластика не проходит без вмешательства на перегородке носа. Искривление перегородки носа — одна из частых причин стойкого нарушения носового дыхания и эстетических расстройств внешней формы носа. К вмешательству носовой перегородке прибегают в тех случаях если имеется:
- стойкое затруднения носового дыхания связанное с травмой;
- нарушение симметрии и плавности линий наружного носа;
- необходимость использования моделирующих хрящевых трансплантатов;
- необходимость коррекции верхушки и колюмеллярно-крыльного комплекса.
В некоторых случаях искривление носовой перегородки можно заметить по изменению внешней формы носа. При этом спинка носа, имеет изогнутый вид, что всегда является следствием перенесенной травмы. В таких случаях обычной операции в полости носа бывает недостаточно, а требуется более сложное вмешательство с внешней коррекцией при помощи наружного оперирования. Операция на перегородке является сложной и требует особой подготовки врача отоларинголога. Состояние носовой перегородки – лишь одна из причин стойкого нарушения дыхания. Есть и другие причины, которые не требуют операции. Прежде чем говорить о хирургической коррекции, надо понимать, что перегородка искривлена у большинства людей в норме. Это придает вдыхаемому воздуху определенное вихревое движение в полости носа. Нельзя сказать, что операция абсолютно безобидна, она может таить в себе осложнения. Поэтому решение об операции является ответственным. Чаще всего можно говорить о возможном искривлении перегородки носа у пациентов ранее перенесших травму наружного носа с переломом костей носа. Искривление носовой перегородки диагностируется ЛОР врачом при осмотре полости носа. Обычный метод рентгенографии имеет второстепенное значение для диагностики. При выполнении компьютерной томографии можно определить то, в какой степени искривление перегородки носа оказывает влияние на состояние носовых пазух, особенности строения полости носа. Если вентиляция носовых пазух нарушена, врач может рекомендовать расширение объема операции.
Состояние носовой перегородки – лишь одна из причин стойкого нарушения дыхания. Есть и другие причины, которые не требуют операции. Прежде чем говорить о хирургической коррекции, надо понимать, что перегородка искривлена у большинства людей в норме. Это придает вдыхаемому воздуху определенное вихревое движение в полости носа. Нельзя сказать, что операция абсолютно безобидна, она может таить в себе осложнения. Поэтому решение об операции является ответственным. Чаще всего можно говорить о возможном искривлении перегородки носа у пациентов ранее перенесших травму наружного носа с переломом костей носа. Искривление носовой перегородки диагностируется ЛОР врачом при осмотре полости носа. Обычный метод рентгенографии имеет второстепенное значение для диагностики. При выполнении компьютерной томографии можно определить то, в какой степени искривление перегородки носа оказывает влияние на состояние носовых пазух, особенности строения полости носа. Если вентиляция носовых пазух нарушена, врач может рекомендовать расширение объема операции.
Выбор доступа и нанесение разрезов
Ринопластика может быть выполнена с использованием «внутренних» или «наружных» разрезов, по поводу чего ведутся многочисленные споры. Принято считать, что операция при помощи «внутреннего» доступа предпочтительна, так как не создает видимых разрезов и будто бы является менее травматичной. Однако, актуальность этого спора преувеличена. Нельзя утверждать, что тот или иной способ операции лучше, как нельзя говорить что живопись акварелью лучше чем написание картины в иной технике. В каждом определенном случае хирург избирает способ доступа. При «наружном» способе разрезы в полости носа дополняются разрезом в области мобильной кожной части перегородки (колюмелла). Кожные разрезы оказываются невидимыми по истечении нескольких месяцев. В более ранние сроки их можно увидеть при внимательном рассмотрении.
Необходимо понимать, что для достижения даже малозаметного эстетического эффекта в ходе ринопластики может потребоваться большая хирургическая работа, успех которой полностью зависит от мастерства хирурга. При этом, наиболее важным является успех самой операции, а не выбор первичного доступа. Обычно, мы применяем наружный способ пластики носа, так как он дает наиболее прогнозируемый результат. Но Вы встретите так же много врачей, которые считают иначе. Опыт говорит о том, что операция риносептопластика (коррекция формы носа и восстановление дыхания) — одная из самых сложных в практике эстетической хирургии.
При этом, наиболее важным является успех самой операции, а не выбор первичного доступа. Обычно, мы применяем наружный способ пластики носа, так как он дает наиболее прогнозируемый результат. Но Вы встретите так же много врачей, которые считают иначе. Опыт говорит о том, что операция риносептопластика (коррекция формы носа и восстановление дыхания) — одная из самых сложных в практике эстетической хирургии.
Врачи
Услугу оказывают специалисты высшей квалификации
Савин Андрей Николаевич
Заведующий оториноларингологическим отделением, заслуженный врач РФ
Перегородка влагалища с вертикальной перегородкой — альтернатива кольпоклеизу | Гинекологическая хирургия
- Методы и инструменты
- Опубликовано:
- Сарита Какаткар 1
Гинекологическая хирургия
том 9 , страницы 53–58 (2012 г. )Процитировать эту статью
)Процитировать эту статью
1673 доступа
Сведения о показателях
Abstract
Целью данного исследования является разработка и внедрение эффективной методики устранения пролапса у сексуально неактивных пожилых пациентов, которая решает все сопутствующие послеоперационные проблемы. Исследуемой группе из 34 пациенток была выполнена вагинальная перегородка с вертикальной перегородкой (VPwVS). Всем 34 пациентам удалось успешно пройти VPwVS. Кровопотеря и продолжительность хирургического вмешательства были сопоставимы с традиционным кольпоклейзом (КК). В послеоперационном периоде ни у одного пациента не было рецидива пролапса, возникновения de novo и/или рецидива мочевых или кишечных симптомов, и ни у одного пациента не развилась гематометра или пиометра. Возможен сбор мазка Папаниколау. Это исследование показывает, что VPwVS представляет собой целостное решение для лечения пролапса у сексуально неактивных пожилых пациентов, решает все связанные с этим проблемы и выглядит лучше, чем CC; однако может потребоваться более крупное многоцентровое исследование, чтобы статистически доказать его преимущество перед CC. Актуальность VPwVS становится очевидной с ростом гериатрической популяции.
Это исследование показывает, что VPwVS представляет собой целостное решение для лечения пролапса у сексуально неактивных пожилых пациентов, решает все связанные с этим проблемы и выглядит лучше, чем CC; однако может потребоваться более крупное многоцентровое исследование, чтобы статистически доказать его преимущество перед CC. Актуальность VPwVS становится очевидной с ростом гериатрической популяции.
История вопроса
Королевский колледж акушеров и гинекологов рекомендует CC [1] для пластики пролапса у гериатрических пациентов из групп высокого риска и сексуально неактивных. С момента его появления в 1876 или 1877 году (Neugebauer-Le Fort) было разработано множество модификаций [1, 2] кольпоклейза для улучшения хирургических результатов.
Методы основного кольпоклейза устраняют симптомы пролапса, но часто связаны с мочевыми симптомами, которые могут потребовать дополнительных операций [3, 4], варьирующихся от шва Келли, пликации лобково-шейной фасции до TVT или сетки, все с различной степенью успеха. Для улучшения результатов также предлагается местно-специфическое [5] восстановление цистоцеле и энтероцеле. Сообщалось о гематометре [2, 6] и пиометре [7] после кольпоклейза. Сбор мазка Папаниколау затруднен. Выпадение прямой кишки [8] и эвисцерация тонкой кишки [9] были зарегистрированы после кольпоклейза.
Для улучшения результатов также предлагается местно-специфическое [5] восстановление цистоцеле и энтероцеле. Сообщалось о гематометре [2, 6] и пиометре [7] после кольпоклейза. Сбор мазка Папаниколау затруднен. Выпадение прямой кишки [8] и эвисцерация тонкой кишки [9] были зарегистрированы после кольпоклейза.
Принимая во внимание вышеизложенное, цели лечения кольпоклейза можно резюмировать следующим образом:
- 1.
Для облегчения симптомов пролапса без рецидива [10–12]
- 2.
Для оптимизации функций мочевого пузыря и кишечника (отсутствие симптомов свежего мочеиспускания, энтероцеле или выпадения прямой кишки)
- 3.
Для обеспечения естественного оттока маточно-влагалищного секрета для предотвращения гематометры или пиометры
- 4.

Для разрешения мазка Папаниколау
Вышеупомянутые цели должны быть достигнуты без ухудшения состояния здоровья пациента, с минимальной кровопотерей и длительностью хирургического вмешательства.
Верхушка влагалища поддерживается фиброзно-мышечной тканью, простирающейся от одной сухожильной дуги до другой, чуть ниже вагинального эпителия [13], который не должен быть травмирован из-за хирургического вмешательства, что связано с риском, связанным с удалением слизистой оболочки влагалища. Создание вертикальной перегородки, напротив, не требует удаления вагинального эпителия, что предотвращает возможную травму фиброзно-мышечной опоры, отходящей от дуги. В таблице 1 показано сравнение СС с вагинальной перегородкой с вертикальной перегородкой (VPwVS). Он также содержит рис. 1 и 2.
Таблица 1 Сравнение CC с VPwVS
Полноразмерная таблица
Рис. 1
1
Поперечный срез влагалища в CC
Полноразмерное изображение
Рис. 2
Полноразмерное изображение 90 2w1VS 90 2w1VS
Введение
VPwVS, описанная в данном документе, представляет собой облитерирующую хирургическую процедуру для исправления пролапса, включающую отступление от современных учебников и тенденций. Данная работа носит качественный характер и относится к категории «методика и приборостроение». VPwVS – это облитерирующая процедура устранения пролапса, включающая разделение влагалища на двусторонние туннели диаметром около 1,5 см каждый (с гистерэктомией или без нее) с прочной и широкой вертикальной срединной перегородкой по всей длине влагалища, обеспечивающей равную поддержку как к передней, так и к задней структурам, а также восстанавливает длину влагалища.
Материал и метод
Это исследование является текущим проектом с 1995 года, проводимым в неклинических больницах, предпринятым как вариант современных версий учебников по облитерирующим процедурам пластики пролапса, и информированное согласие было получено от всех пациентов после подробное обсуждение. Это исследование включает в общей сложности 34 сексуально неактивных пациента в возрастной группе от 60 до 94 лет со средним возрастом 77 лет, жалующихся на пролапс. На рисунках 3 и 4 показана соответствующая информация. В то время как 31 пациент был подвергнут регионарной или общей анестезии, трем пациентам была назначена местная анестезия + седация. На рисунке 5 показан тип операции, проведенной в исследуемой группе.
Это исследование включает в общей сложности 34 сексуально неактивных пациента в возрастной группе от 60 до 94 лет со средним возрастом 77 лет, жалующихся на пролапс. На рисунках 3 и 4 показана соответствующая информация. В то время как 31 пациент был подвергнут регионарной или общей анестезии, трем пациентам была назначена местная анестезия + седация. На рисунке 5 показан тип операции, проведенной в исследуемой группе.
Рис. 3
Количество обследованных пациентов и критерии исключения
Полноразмерное изображение
Рис. 4
Состав исследуемой группы
Полноразмерное изображение
Рис. Изображение в полном размере
Хирургические этапы в VPwVS
Первым шагом в VPwVS является идентификация свода перед началом диссекции. Солевой раствор + адреналин (один на 100 000) вводится подслизисто. Аквадиссекция помогает уменьшить интраоперационную кровопотерю и возможность травмы близлежащих органов. Затем передняя стенка рассекается через центральный вертикальный разрез впереди свода. Рассечение должно составлять 2 см с каждой стороны от разреза, чтобы обеспечить наложение швов без натяжения (см. рис. 6).
Затем передняя стенка рассекается через центральный вертикальный разрез впереди свода. Рассечение должно составлять 2 см с каждой стороны от разреза, чтобы обеспечить наложение швов без натяжения (см. рис. 6).
Рис. 6
Рассечение передней стенки
Изображение полного размера
Заднюю стенку рассекают в два этапа. Отделение задней стенки выполняется на расстоянии не менее 2 см с каждой стороны от центрального вертикального разреза. Верхушку переднего разреза сближают с вершиной заднего разреза в центре свода отсроченными рассасывающимися швами. Стежок проходит исключительно через необработанную область, косвенно укрепляя опоры. Это формирует апикальную точку, как показано на рис. 7. Затягивая узел, следите за тем, чтобы апикальный стежок проталкивался как можно выше. Убедитесь, что длина шва одинакова с обеих сторон узла. Не разрезайте шовный материал. Этот же шовный материал используется для формирования перегородки.
Рис. 7
7
Апикальная точка
Изображение в полный размер
Для формирования перегородки накладывают непрерывные вертикальные матрацные швы, начиная с апикальной точки (точка e на рис. 8). Один конец нити используется для наложения швов на правой стороне, а другой конец используется для наложения швов на левой стороне. Для начала один конец нити проводят через точку на 1,5 см выше апикальной точки и у основания правой передней стенки (точка а). Игла вводится из области раны возле апикальной точки на блестящую слизистую влагалища. Чтобы завершить вертикальный матрацный шов, игла вводится в точку на 1,5 см выше точки «а» у основания правой передней стенки (точка b). Игла вводится со стороны слизистой оболочки влагалища в области раны. Тот же конец шовного материала используется для выполнения вертикального матрацного шва на правой задней стенке. Для начала иглу вводят в точке на 1,5 см ниже апикальной точки (точка c) у основания правой задней стенки от области раны до слизистой оболочки влагалища.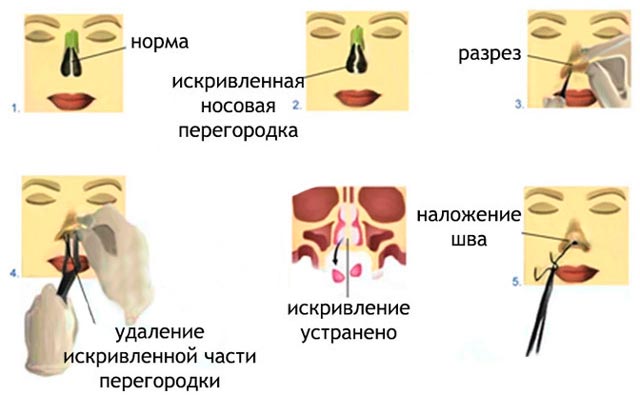 Чтобы завершить вертикальный матрацный шов, игла снова вводится через точку на 1,5 см ниже точки «с» (точка d) у основания правой задней стенки. Шовный материал поступает со стороны слизистой оболочки влагалища в область раны. Аналогично проводят другой конец нити через левую переднюю и заднюю стенки влагалища.
Чтобы завершить вертикальный матрацный шов, игла снова вводится через точку на 1,5 см ниже точки «с» (точка d) у основания правой задней стенки. Шовный материал поступает со стороны слизистой оболочки влагалища в область раны. Аналогично проводят другой конец нити через левую переднюю и заднюю стенки влагалища.
Рис. 8
Наложение швов
Изображение в полный размер
После выполнения швов с обеих сторон их вытягивают, в результате чего края выворачиваются в просвет с каждой стороны. Затем узел крепко завязывают, продвигая вверх вершинную точку. Узлы находятся в центре, прикрытые необработанным рассеченным участком. Это помогает сделать вертикальную перегородку, разделяющую влагалище продольно на два узких туннеля. Рассеченные необработанные участки сшиваются между собой, образуя широкую и прочную перегородку. Аналогичные вертикальные матрацные швы накладывают по всей длине разреза передней стенки.
Поскольку задняя стенка всегда длиннее передней, часть задней стенки остается незанятой. Теперь клиновидная часть удаляется по обе стороны от срединного разреза, и после сближения мышцы, поднимающей задний проход, выполняется рутинная кольпоперинеорафия с последующим закрытием кожи промежности.
Теперь клиновидная часть удаляется по обе стороны от срединного разреза, и после сближения мышцы, поднимающей задний проход, выполняется рутинная кольпоперинеорафия с последующим закрытием кожи промежности.
Создается двойное влагалище (точки a и b на рис. 9) с центральной перегородкой (точка c), простирающейся от входа до апикальной точки, восстанавливая длину влагалища. Калибр каждой половины двойного влагалища составляет около 1,5 см.
Рис. 9
Конечный результат
Изображение в полный размер
Результаты
Средняя продолжительность хирургического вмешательства составила 45 минут, а средняя кровопотеря составила 35 миллилитров, при этом значение p равно нулю в обоих случаях. Оба сопоставимы в VPwVS и CC [14].
Первое последующее наблюдение (FU) было через 6 недель. Последующие наблюдения проводились каждые 3 месяца в течение 1 года, а затем ежегодно (см. рис. 10. Послеоперационное наблюдение: ЧЕРЕЗ ОДИН ГОД). Всех пациентов после операции обследовали на предмет рецидива пролапса, симптомов мочеиспускания и других жалоб, если таковые имелись. Ни у одного пациента не было рецидива пролапса, недержания мочи при напряжении или ректоцеле (по подсчетам p значение = 0).
Всех пациентов после операции обследовали на предмет рецидива пролапса, симптомов мочеиспускания и других жалоб, если таковые имелись. Ни у одного пациента не было рецидива пролапса, недержания мочи при напряжении или ректоцеле (по подсчетам p значение = 0).
Рис. 10
Послеоперационное наблюдение через 1 год
Изображение в натуральную величину
Продолжительность операции и кровопотеря при ВПВВС сравнимы с таковыми при РШМ [14]. Количество пациентов, потерянных из-за ФУ в этом исследовании (рис. 10), хотя и является значительным, по сравнению с CC [15], но ни у одного из пациентов в этом исследовании не было рецидива, симптомов со стороны мочевыводящих путей или ректального пролапса. Как показано в таблице 1, процедура VPwVS имеет преимущество перед CC из-за следующего:
Более анатомический и менее деформирующий
Независимо от степени или места пролапса
Не требует сопутствующего хирургического вмешательства, что позволяет сократить продолжительность хирургического вмешательства и снизить кровопотерю
Безопасность, простота и элегантность
Эффективен и обеспечивает длительный результат
VPwVS также осуществима в рамках заданных ограничений, т. е. без ухудшения состояния здоровья пациента и с минимальной продолжительностью хирургического вмешательства и минимальной кровопотерей.
е. без ухудшения состояния здоровья пациента и с минимальной продолжительностью хирургического вмешательства и минимальной кровопотерей.
Заключение
Возрастает гериатрическая популяция, а вместе с ней и частота пролапса. Роль облитерирующей хирургии для устранения пролапса в настоящее время общепризнанна у гериатрических пациентов, не заинтересованных в половой жизни. Такие облитерирующие процедуры должны быть эффективными, с устойчивыми результатами, а также безопасными и простыми. VPwVS достигает всех целей кольпоклейза с хорошим показателем успеха, даже при длительном наблюдении; тем не менее, более крупное многоцентровое исследование может предоставить статистическое сравнение между VPwVS и CC. Будучи технически и функционально обоснованным, VPwVS является определенной альтернативой кольпоклейзису и заслуживает более широкого применения профессионалами.
Ссылки
RCOG/BSUG (Британское общество урогинекологов) (2007 г.
 ) Лечение пролапса свода влагалища после гистерэктомии: руководство №46 с зеленым верхом. http://www.rcog.uk/…../Руководство. Доступ с декабря 2009 г. по июнь 2010 г.
) Лечение пролапса свода влагалища после гистерэктомии: руководство №46 с зеленым верхом. http://www.rcog.uk/…../Руководство. Доступ с декабря 2009 г. по июнь 2010 г.Goldman J, Ovadia J, Felfberg D (1981) Операция Neugebauer-Le Fort: обзор 118 частичных кольпоклеизов. Eur J Obstet Gynecol Reprod Biol 12:31–35, http://www.jfponline.com/pagesasp?aid=7597.
Артикул
пабмед
КАСGoogle ученый
Хаббард Л. и др. (2005) Вагинэктомия у некоторых пациентов с пролапсом таза. www.findarticles.com/p/article/mi_mocyd/is_22_39/ai_n8568368. Доступ с декабря 2009 г. по июнь 2010 г.
Harmanli OH (2002) Крупнейшая серия случаев на сегодняшний день: кольпоклейзис считается эффективным при пролапсе у пожилых людей. Новости акушер-гинекологии 37(8):18, www.jfponline.com/pagesasp?aid=7597
Google ученый
«>Лазару Г., Гриореску Б.А. и др. (2010) Выпадение матки: лечение. www.emedcine.medscope.com/../obstetricsandgynecology. Доступ с декабря 2009 г. по июнь 2010 г.
Roth TM (2007) Пиометра и рецидивирующий пролапс после кольпоклейза Ле Фор. Intr Urogynecol J Pelvic Floor Dysfunct 18(6):687–688, www.springerlink.com/index/123p2311q40h8p8w.pdf
Артикул
Google ученый
Jelovsek JE, Paraiso MF Хирургические вмешательства при опущении тазовых органов. www.touchencronology.com/../surgicalprocedurepelvicorganprolapse. Доступ с декабря 2009 г. по июнь 2010 г.
Мур Р.Д., Миклосс Дж.Р. (2001) Восстановление вагинальной эвисцерации после кольпоклейза с использованием аллогенного кожного трансплантата.
 Int Eurogynecol J Pelvic Floor Dysfunct 12:215–217, www.miklosandmoore.com/white.pages/uploads/graft/graft_3.pdf (по состоянию на июнь 2005 г.)
Int Eurogynecol J Pelvic Floor Dysfunct 12:215–217, www.miklosandmoore.com/white.pages/uploads/graft/graft_3.pdf (по состоянию на июнь 2005 г.)Статья
КАСGoogle ученый
О’Лири А.Дж., Вьяс С.К. (2004) Частичный кольпоклеиз Ле Форта: обзор опыта одного хирурга. Гинекологическая хирургия 1(1):15–19
Статья
Google ученый
Fitsgerald MP, Richter HE et al (2006) Кольпоклейзис: обзор. Int Eurogynecol J Pelvic Floor Dysfunct 17(3):261–271, www.ncbi.nih.gov/pubmed/15983731
Артикул
Google ученый
Fitsgerald MP (2008) Эффективность кольпоклейза при пролапсе тазовых органов. www.findarticles.com/p/articles/mi_hb4365/is_2241/ai_n31151675. По состоянию на декабрь 2009 г. – июнь 2010 г.
«>Valaitis SR (2010) Облитерирующая вагинальная хирургия для лечения прогрессирующего пролапса таза. www.femalepatient.com/html/arc/../030_05_028.asp. По состоянию на декабрь 2009 г.до июня 2010 г.
Wheeler TL (2005) Сожаление, удовлетворение после частичного кольпоклейза. www.ncbi.nlm.nih.gov/pubmed/16325617. Доступ с декабря 2009 г. по июнь 2010 г.
Zimmerman CS (2005) Местный кольпоклейзис называется верхним подходом. www.findarticles.com/p/articles/mi_mocyd/is_1_40/ai/n8968471. Доступ с декабря 2009 г. по июнь 2010 г.
Biller D, Davila GW (2004) Выбор наилучшего метода лечения пролапса свода влагалища. J Fam Prac, том 16, вып. 12. www.jfponline.com/pages.asp?aid=3462. Доступ с декабря 2009 г. по июнь 2010 г.
Ссылки на скачивание
Благодарности
Доктор Тушар Панчнадикар, доктор медицинских наук (акушер-гинеколог), профессор Медицинского колледжа Бхарати Видьяпитх, Пуна; Доктор Анджали Радкар, доктор философии. (статистика), доцент Института экономики Гокхале, Пуна; и г-н Прадип Какаткар, FCA, Пуна.
Подробная информация об утверждении этики
Полностью соблюдаются рекомендации, изложенные в Руководстве по медицинской этике (2009 г. ) WMA.
) WMA.
Author information
Authors and Affiliations
Dr. Manohar Joshi Memorial Hospital (MJM Hospital), Janardan Sadan, 1194-23 Ghole Road, Pune, 411005, India
Sarita Kakatkar
Authors
- Sarita Kakatkar
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Академия
Автор, ответственный за переписку
Сарита Какаткар.
Права и разрешения
Перепечатка и разрешения
Об этой статье
Сравнение потери веса после исключения и разделения желудка | JAMA Surgery
Сравнение потери веса после исключения и разделения желудка | ДЖАМА Хирургия | Сеть ДЖАМА
[Перейти к навигации]
Эта проблема
- Скачать PDF
- Полный текст
Поделиться
Твиттер
Фейсбук
Эл. адрес
адрес
LinkedIn- Процитировать это
- Разрешения
Статья
Июнь 1983 г.
Джордж В. Лехнер, MD ; Дэн В. Эллиотт, MD
Принадлежности автора
От отделения хирургии Медицинской школы Университета Райта (доктор Лехнер и Эллиот) и Медицинского центра Кеттеринга (доктор Лехнер и Эллиот), Дейтон, Огайо, и больницы Сикамор, Майамисбург, Огайо (доктор Лехнер).
Арка Сур. 1983;118(6):685-692. doi:10.1001/archsurg.1983.013
007002
Полный текст
Абстрактный
• Мы сообщаем о результатах последующего наблюдения через два-четыре года у 100 пациентов, описанных в ранее опубликованных проспективных рандомизированных исследованиях.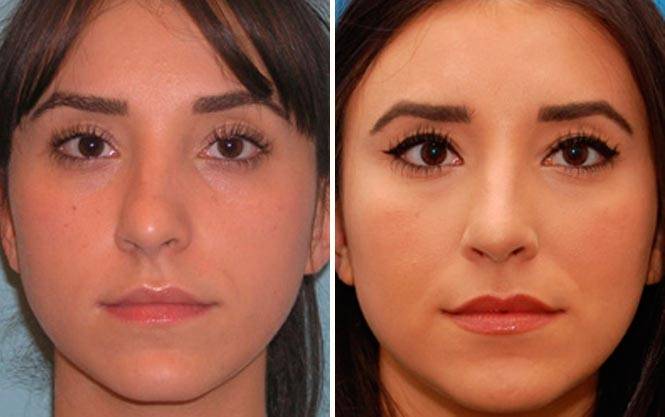


 ) Лечение пролапса свода влагалища после гистерэктомии: руководство №46 с зеленым верхом. http://www.rcog.uk/…../Руководство. Доступ с декабря 2009 г. по июнь 2010 г.
) Лечение пролапса свода влагалища после гистерэктомии: руководство №46 с зеленым верхом. http://www.rcog.uk/…../Руководство. Доступ с декабря 2009 г. по июнь 2010 г. Int Eurogynecol J Pelvic Floor Dysfunct 12:215–217, www.miklosandmoore.com/white.pages/uploads/graft/graft_3.pdf (по состоянию на июнь 2005 г.)
Int Eurogynecol J Pelvic Floor Dysfunct 12:215–217, www.miklosandmoore.com/white.pages/uploads/graft/graft_3.pdf (по состоянию на июнь 2005 г.) адрес
адрес