Наркоз поверхностный: Поверхностный наркоз
Поверхностный наркоз
Гагиев Петр Казбекович
Студент СОГМА, Россия, г.Владикавказ
[email protected]
Современное обезболивание получило в наследие от стадии аналь¬гезии классического наркоза бесценное сокровище — обезболивающий эффект. Открытие обезболивания при минимальной наркотизации положило начало истории наркоза. Первый это заметил Крауфорд Лонг в 1842г во время «эфирных шалостей», но он не смог употребить свое открытие для блага человечества и даже для собственной славы.
Итак, полное обезболивание наступает при легком поверхностном наркозе. Этот факт был отправным для всей истории наркоза, но в последующие 100 лет не могли использовать в полной мере изолированно.
Огромным качественным отличием поверхностного наркоза от глубокого является сохранение рефлекторной регуляции функций и отсутствие неблагоприятных реакций на состояние наркоза.
Действительно, при наркозе в стадии анальгезии центральная нервная система впадает в состояние торможения, весьма характерное для глубокого обычного сна, иногда даже со сновидениями. Это подтверждают многочисленные клинические и электроэнцефалографические наблюдения.
Это подтверждают многочисленные клинические и электроэнцефалографические наблюдения.
Влияние поверхностной анестезии на функцию почек и некоторые показатели гемодинамики при операциях на сердечнососудистой системе изучали Моррис, Китс, Мойер и Де Бэки (G. С. Morris, А. С. Keats, J. Н. Mojer, М. Е. De Bakey, 1959). Ранее они установили заметное нарушение функции почек при хирургической стадии нарко¬за, чего не отмечалось при поверхностном наркозе. Поверхностный наркоз не оказывает токсического влияния на печень. Неоспоримые достоинства поверхностного наркоза становятся все более очевидными по мере расширения и усложнения хирургических вмешательств.
Следуя основной идее максимального сохранения компенсаторных механизмов организма, минимального нарушения его жизнедеятельности в условиях наркоза, для достижения апноэ предпочтительны антидеполяриэующие миорелаксанты, а деполяризующие препараты применяются после введения небольшой дозы антидеполяризатора.
Что касается легочной вентиляции, то опыт многих анестезиологов указывает, что наиболее благо¬приятна для организма аппаратная гипервентиляция с активным вы-дохом, приводящая к легкому дыхательному алкалозу. При такой гипервентиляции гемодинамика не страдает, и сердце становится более резистентным к действию повреждающих агентов различной этиологии. Таким образом, современное анестезиологическое пособие в общем слагается из четырех главных компонентов: поверхностного наркоза, апноэ, гипервентиляции и торможения чрезмерной стимуляции вегетативных рефлексов. Для их практической реализации необходима надежная автоматизация техники наркоза. Некоторые анестезиологи поверхностный наркоз проводят без мы¬шечных релаксантов или с применением их в дозах, не вызывающих апноэ на все время операции, В наиболее совершенном виде такое ре-шение поверхностного наркоза осуществлено Артузио (J. Artusio, 1954—1960) и Шейнером (В. Sheiner, 1958—1960).
При такой гипервентиляции гемодинамика не страдает, и сердце становится более резистентным к действию повреждающих агентов различной этиологии. Таким образом, современное анестезиологическое пособие в общем слагается из четырех главных компонентов: поверхностного наркоза, апноэ, гипервентиляции и торможения чрезмерной стимуляции вегетативных рефлексов. Для их практической реализации необходима надежная автоматизация техники наркоза. Некоторые анестезиологи поверхностный наркоз проводят без мы¬шечных релаксантов или с применением их в дозах, не вызывающих апноэ на все время операции, В наиболее совершенном виде такое ре-шение поверхностного наркоза осуществлено Артузио (J. Artusio, 1954—1960) и Шейнером (В. Sheiner, 1958—1960).
Прежде чем высказать свое отношение к поверхностному наркозу без тотального апноэ, обратимся к его первоисточникам. В 1954 г. Артузио детально изучил стадию анальгезии эфирного наркоза, а в следующем году сообщил о применении ее при 135 больших операциях, в том числе при 110 митральных комиссуротомиях. Проведенные исследования позволили Артузио подразделить стадию анальгезии на три уровня. Наибольший практический интерес представляет третий уровень. В последующем Артузио совместно с Бельвиль (J. Bellville, 1955) подверг анализу электроэнцефалографические данные при эфирной анальгезии, с Эберсоул (С. Ebersole, 1958) уточнил необходимую концентрацию паров эфира в крови и, наконец, в 1960 г. совместно с Тирс (F. М. Tiers) опубликовал результаты количественного исследования тубокурарина, необходи¬мого при эфирной анальгезии для расслабления мышц брюшной стенки. Исследования Артузио в известной мере продолжил Шейнер. В специальном исследовании Шейнер установил, что без предварительного углубления наркоза до первого—второго уровня хирургической стадии невозмож¬но достигнуть стабильного поверхностного наркоза. В своей последней работе Шейнер сообщает о поверхностном наркозе у 1507 больных. После введения около 150 мг тиопентал-натрия, циклопропана или закиси азота с эфиром достига¬лась хирургическая стадия, и через 16—20 минут пребывания в ней больные переводились в состояние поверхностного наркоза.
Проведенные исследования позволили Артузио подразделить стадию анальгезии на три уровня. Наибольший практический интерес представляет третий уровень. В последующем Артузио совместно с Бельвиль (J. Bellville, 1955) подверг анализу электроэнцефалографические данные при эфирной анальгезии, с Эберсоул (С. Ebersole, 1958) уточнил необходимую концентрацию паров эфира в крови и, наконец, в 1960 г. совместно с Тирс (F. М. Tiers) опубликовал результаты количественного исследования тубокурарина, необходи¬мого при эфирной анальгезии для расслабления мышц брюшной стенки. Исследования Артузио в известной мере продолжил Шейнер. В специальном исследовании Шейнер установил, что без предварительного углубления наркоза до первого—второго уровня хирургической стадии невозмож¬но достигнуть стабильного поверхностного наркоза. В своей последней работе Шейнер сообщает о поверхностном наркозе у 1507 больных. После введения около 150 мг тиопентал-натрия, циклопропана или закиси азота с эфиром достига¬лась хирургическая стадия, и через 16—20 минут пребывания в ней больные переводились в состояние поверхностного наркоза. При самостоятельном дыхании страдает газообмен, поэтому Артузио и Шейнер нередко прибегают к вспомогательному дыханию. И, нако¬нец недостаточное расслабление мышц вынуждает использовать миорелаксанты, что по данным Артузио, уменьшает вентиляцию легких на 40—60%, а это еще более роковым образом нарушает газообмен.
При самостоятельном дыхании страдает газообмен, поэтому Артузио и Шейнер нередко прибегают к вспомогательному дыханию. И, нако¬нец недостаточное расслабление мышц вынуждает использовать миорелаксанты, что по данным Артузио, уменьшает вентиляцию легких на 40—60%, а это еще более роковым образом нарушает газообмен.
Хотя и в чистом виде этот метод не теряет своего значения для практики, но не повседневной клиниче¬ской, а ограниченной какими-либо организационными или иными ус¬ловиями, исключающими возможность применять апноэ и гипервенти-ляцию.В нашей стране одним из мощных факторов раз¬вития анестезиологии является классическое наследие отечественной физиологии. В трудах Н. Е. Введенского можно найти интересные данные о методе минимальной поляризации. Суть его за¬ключается в следующем. Если в участке нерва вызвано состояние парабиоза, то оно может долгое время поддерживаться на этом уровне значительно более слабым воздействием, чем вызвавшее парабиоз, но, как писал Н. Е. Введенский, «слабый ток, будучи разомкнут даже после очень продолжительного действия, возвращает нерву тотчас всю проводимость, чего не бывает после действия сильного тока».
Современный поверхностный наркоз—клиническое применение метода минимальной поляризации. Вводным наркозом мы вначале добиваемся нужной его глубины, а затем поддерживаем небольшими дозами наркотика. В настоящее время поверхностный наркоз не только входит в оби¬ход все большего числа операционных, но выходит и за их пределы. Одно из таких важных начинаний сделали проф. Б. В. Петровский и С. Н. Ефуни, применив длительный анальгезический наркоз в после¬операционном периоде.
Итак, основной вывод: поверхностный наркоз заменяет глубокий наркоз. В интересах больного он должен найти все более широкое применение. Изуче¬ние его позволит более глубоко познать состояние функций органов и систем, жизнедеятельность больного организма в целом в сложной ситуации, которая создается во время оперативного вмешательства.
Список использованной литературы:
-
С. Ф. Ефуни «Электроэнцефалография в клинической анестезиологии» -
Ю. Н. Шанин «Стабилизация наркоза автоматической вентиляцией легких газовой смесью с постоянной концентрацией» -
J. F. Artusio «Halogenated Anaesthetics»
F. Artusio «Halogenated Anaesthetics» -
W. Hamelberg «Anesthesia: Analgesia for cardioversion» -
M. Rowland «Variability in drug therapy: description, estimation, and control».
Общий наркоз- максимальная безопасность и снижение стресса для пациента
С помощью общего наркоза обеспечивается полная потеря сознания и болевых ощущений во время операции, поэтому этот метод является наименее стрессовым для организма во время ортопедических операций.
Как проводится общая анестезия?
Пациенту дают снотворное до операции, он постепенно засыпает и просыпается только после ортопедической операции.
Общая анестезия имеет много преимуществ, однако одним из основных преимуществ является тот факт, что у пациента не происходит значительного увеличение уровня гормонов стресса во время операции. Выработка гормонов стресса неизбежна у пациентов, которые выбирают для операции местную анестезию и, следовательно, находятся в сознании во время ортопедической операции.
Общий наркоз обеспечивает безопасность для пациентов с заболеваниями сердца
Повышенное производство гормонов стресса может оказать значительное неблагоприятное воздействие на систему кровообращения. Особенно у больных с сердечной недостаточностью или проблемами с системой кровообращения рекомендуется применение этого метода во избежания стресса во время операции.
Как мы следим за состоянием пациентов во время общей анестезии?
Постоянный контроль многих физиологических параметров организма сделал общий наркоз очень предсказуемым. Общая анестезия стала хорошо проверенным обычным способом проведения ортопедических операций.
Для того, чтобы достичь такого точного и обширного мониторинга, в Gelenk Klinik мы используем в сочетании ультрасовременное оборудование в сочетании- ЭМГ и ЭЭГ. В результате, мы не только в состоянии контролировать функцию сердца, но и мышечное напряжение и активность мозговой деятельности.
Эти приборы позволяют дозировать глубину анестезии на протяжении всей хирургической процедуры.
Способность точно контролировать состояние пациента во время операции и быстро и легко вносить необходимые коррективы в уровень анестезии означает, что мы используем только необходимую дозу лекарств.
Параметры, которые контролируются во время операции:
- ЭКГ:Электрокардиограф-мониторинг сердечного ритма и сердечно-сосудистой системы
- ЭМГ:
Электромиограф — мониторинг мышечной активности - ЭЭГ:
Электроэнцефалограф — отмечает активность головного мозга
Оба врача- хирург-ортопед и анестезиолог могут быть в любой момент абсолютно уверены, что состояние наркоза по-прежнему достаточно, при этом применяемое количество лекарств не превышается.
Это сокращение анестетика до необходимого минимума обеспечивает высокий уровень безопасности при общей анестезии даже для пациентов со значительными хроническими заболеваниями.
10 мифов о наркозе: чего стоит и не стоит бояться | Здоровая жизнь | Здоровье
Наш эксперт – руководитель отделения анестезиологии и терапии критических состояний МНИИ педиатрии и детской хирургии, доктор медицинских наук, профессор Андрей Лекманов.
1. Можно увидеть «тот свет».
Анестезия с клинической смертью не имеет ничего общего.
2. Можно очнуться в самый разгар операции.
Эту тему с замиранием сердца обсуждают тревожные больные. В принципе анестезиолог может разбудить больного специально, но он никогда этого не сделает. У него другая задача. А самому пациенту проснуться досрочно не под силу.
3. От наркоза можно стать умственно отсталым.
Специальные тесты показывают, что память, внимание, способности к запоминанию… после любой общей анестезии снижаются. Этот эффект длится от двух недель до нескольких месяцев, но уловить снижение под силу только специалисту, настолько эти нарушения минимальны.
4. Каждый наркоз уносит 5 лет жизни.
Некоторые дети уже до года получили по 15 и более анестезий. Сейчас это взрослые люди. Считайте сами.
5. Организм за анестезию потом всю жизнь расплачивается.
Как любая лекарственная терапия, наркоз действует определенный промежуток времени. Длительных последствий нет.
Длительных последствий нет.
6. С каждой новой операцией придется применять все большую дозу наркоза.
Нет. При тяжелых ожогах некоторым детям делают анестезию до 15 раз за 2–3 месяца. И доза не увеличивается.
7. При наркозе можно заснуть и не проснуться.
В обозримом прошлом, а тем более настоящем, все больные просыпались.
8. От наркоза можно стать наркоманом.
За 40 лет работы я видел только один случай, когда ребенку с упорным болевым синдромом три месяца подряд бездумно давали наркотики и сделали его зависимым. Более таких больных я не наблюдал.
9. После анестезии человек еще долго будет заторможенным.
Нет. В США 70% операций проводятся в стационаре одного дня (утром больной приезжает на операцию, днем уезжает домой). На следующий день взрослый идет на работу, ребенок приступает к учебе. Без всяких поблажек.
10. После анестезии можно впасть в кратковременное буйство.
Можно. Но это индивидуальная реакция, которая при современной анестезии встречается крайне редко. Когда-то, лет 30 назад, когда еще применялся эфирный наркоз, возбуждение было нормальной реакцией как на вхождение, так и на выход из него.
Особенно много волнений вызывает необходимость использования наркоза, если речь идет не о взрослых пациентах, а о ребенке.
Проснулся – ничего не помню
Формально больные имеют полное право принимать участие в выборе анестезии. Но реально, если они не специалисты, этим правом воспользоваться им трудно. Приходится доверять клинике. Хотя понимать, что врачи вам предлагают, все-таки нелишне.
Если говорить о детях, сегодня считается нормой (в России – в теории, в Европе и в США – на практике), что любое оперативное вмешательство у них должно проводиться под общей анестезией. Состоит она из трех составляющих. Первая – наркоз или сон. На Западе говорят «гипнотический компонент». Ребенок не должен присутствовать на собственной операции. Он должен находиться в состоянии глубокого медикаментозного сна.
Он должен находиться в состоянии глубокого медикаментозного сна.
Следующий компонент – аналгезия. То есть собственно обезболивание.
Третий компонент – амнезия. Ребенок не должен помнить, что предшествовало непосредственно операции и, естественно, что было во время нее. Он должен проснуться в палате без всяких негативных воспоминаний. За рубежом, кстати, пациенты могут подать на врачей в суд и без проблем выиграть дело, если они получили психическую травму в результате операции, притом что ее можно было не допустить. Это не блажь, поскольку речь идет о навязчивых страхах, нарушениях сна, приступах гипертонии и озноба. Никаких тягостных впечатлений быть не должно!
Иногда требуется дополнительный четвертый компонент современной анестезии – миоплегия, расслабление всех мышц во время «больших» операций на легких, органах брюшной полости, на кишечнике… Но так как при этом расслабляется и дыхательная мускулатура, больному приходится делать искусственное дыхание. Вопреки досужим страхам, искусственное дыхание во время операции не вред, а благо, поскольку позволяет и анестезию дозировать более точно, и избежать многих осложнений.
И тут уместно рассказать о видах современной анестезии.
Укол или маска?
Если требуется расслабить мышцы, приходится делать искусственное дыхание. А при искусственном дыхании наркоз разумно подавать в легкие в виде газа, либо через эндотрахеальную трубку, либо через маску. Масочный наркоз требует от анестезиолога большего искусства, большего опыта, а эндотрахеальный позволяет более точно дозировать препарат и лучше прогнозировать реакцию организма.
Можно провести внутривенную анестезию. Американская школа настаивает на ингаляционной, европейская, в том числе и российская, – на внутривенной. Но детям все-таки чаще делают ингаляционный наркоз. Просто потому, что ввести иголку в вену малышу довольно хлопотно. Часто ребенка сначала усыпляют с помощью маски, а потом под наркозом пунктируют вену.
К радости педиатров, в нашу практику все шире входит поверхностная анестезия. На место предстоящего введения капельницы или иглы шприца наносится крем, через 45 минут это место становится нечувствительным. Укол получается безболезненным, маленький пациент не рыдает и не бьется в руках врача. Местная анестезия как самостоятельный вид к детям применяется сегодня крайне редко, только как вспомогательный компонент во время больших операций, для усиления обезболивания. Хотя раньше под ней даже аппендицит оперировали.
Укол получается безболезненным, маленький пациент не рыдает и не бьется в руках врача. Местная анестезия как самостоятельный вид к детям применяется сегодня крайне редко, только как вспомогательный компонент во время больших операций, для усиления обезболивания. Хотя раньше под ней даже аппендицит оперировали.
Сегодня очень распространена регионарная анестезия, когда анестетик вводится в область нерва и обеспечивает полное обезболивание конечности, кисти или стопы, а сознание больного отключается малыми дозами гипнотических препаратов. Этот вид анестезии удобен при травмах.
Есть еще и другие виды обезболивания, но какие-то из них устарели, какие-то применяются крайне редко, так что вникать в эти тонкости пациентам необязательно. Выбор анестетика – прерогатива врача. Хотя бы потому, что современный анестезиолог во время операции использует как минимум полтора десятка препаратов. И каждый препарат имеет несколько аналогов. Но приносить свои ампулы врачу не надо. Закон это запрещает.
Смотрите также:
Масочный наркоз, применение наркоза, цены
Масочный наркоз — это метод анестезии, при котором происходит процесс устранения двигательной реакции и чувства боли с обеспечением регулирования и контроля показателей жизнедеятельности человека. Процедура является аппаратным, дозированным (в том числе и микродозированным) способом введения наркотических веществ в организм человека при небольших хирургических операциях.
Современный масочный наркоз проводится врачами-анестезиологами, которые не только проводят строго дозированную подачу наркотических веществ, но и обеспечивают проходимость дыхательных путей (носоглотки), подачу дыхательных смесей, а также проводят управление принудительным дыханием пациента.
При данном виде анестезии на лицо пациента надевается специальная маска, через которую по дыхательным путям вводится определенное количество наркотического вещества. Также через маску подается кислород.
Горелик Борис Наумович
врач-анестезиолог-ревматолог
Масочный наркоз – исторически первый метод общей анестезии. Сегодня он часто используется при малотравматичных операциях небольшой длительности, когда нет необходимости в миорелаксации (расслаблении скелетных мышц). Масочный наркоз – относительно простой и безопасный метод общего обезболивания для детей и взрослых.
Процедура позволяет предупредить перекрытие носоглотки запавшим языком. Масочный наркоз наиболее доступен, практичен и безопасен в условиях операционных процедур.
Местная анестезия зачастую не может купировать общее восприятие сигналов рефлекторной системы человека и поддерживает человека в состоянии тревоги и мышечной активности. Это может привести к усложнению операции, а, следовательно, поставить под угрозу жизнь человека.
Анестетические препараты, которые сегодня применяются для проведения масочного наркоза, имеют короткую фазу эйфории и быстрого пробуждения. При этом, кроме наркотического воздействия на больного, они могут действовать как миорелаксирующий, антисекреторный, бронхорасширяющий или ганглиоблокирующий препарат, оказывающий поддерживающую функцию во время операции.
При этом, кроме наркотического воздействия на больного, они могут действовать как миорелаксирующий, антисекреторный, бронхорасширяющий или ганглиоблокирующий препарат, оказывающий поддерживающую функцию во время операции.
При проведении масочного наркоза используются анестетики в газообразном состоянии. Чаще всего они используются как дыхательная смесь в соединении с кислородом. Масочный наркоз сегодня проводится с применением специальной аппаратуры, которая позволяет не только устанавливать пропорции дыхательной смеси, но и проводить дозирование введения наркотических средств.
Однако такой способ анестезии не позволяет добиться полного расслабления мышц пациента, что не позволяет использовать его для операций с глубоким проникновением в организм человека. Именно по этой причине его очень часто называют поверхностным наркозом общего действия.
Анестезиологи «СМ-Клиника» имеют большой позитивный опыт работы, а техническое оснащение самой клиники позволяет проводить успешные операции с использованием масочного наркоза.
Приём анестезиолога-реаниматолога в наших клиниках
Популярные вопросы
Для каких процедур применяют масочный наркоз?
Масочный наркоз не обеспечивает миорелаксации. Поэтому он используется только при минимально травматичных и непродолжительных хирургических операциях.
Как узнать, есть ли у меня аллергия на анестезию?
У вас точно не будет никаких аллергических реакций на препарат, который используется первый раз в жизни. Чтобы узнать наверняка, можно нанести небольшое количество лекарственного средства на слизистую оболочку и оценить реакцию в течение нескольких минут.
Какие бывают побочные эффекты от наркоза?
В большинстве случаев от масочного наркоза побочных эффектов нет. При передозировке лекарств наблюдается длительное состояние заторможенности, сонливости. При несоблюдении правил подготовки пациента возможна рвота.
Наркозы | Центр Эндохирургичеких технологий
В современном обществе почти каждому человеку рано или поздно приходится столкнуться с наркозом и испытать на себе, что это такое. Неведомое всегда вызывает беспокойство. Выяснить достоверную информацию о наркозе из научно-популярной литературы очень сложно. От того, что показывают в кино и описывают в художественных книгах, некоторых впечатлительных людей просто пугает. Подавляющее количество фильмов, где затрагивается медицинская тематика, профессионал смотреть просто не может. Ясно, что нужно заинтересовать зрителей, но такое просто нельзя снимать. Наркоз для человека не связанного с медициной – это большая таинственная область со своими слухами и домыслами.
Неведомое всегда вызывает беспокойство. Выяснить достоверную информацию о наркозе из научно-популярной литературы очень сложно. От того, что показывают в кино и описывают в художественных книгах, некоторых впечатлительных людей просто пугает. Подавляющее количество фильмов, где затрагивается медицинская тематика, профессионал смотреть просто не может. Ясно, что нужно заинтересовать зрителей, но такое просто нельзя снимать. Наркоз для человека не связанного с медициной – это большая таинственная область со своими слухами и домыслами.
У специалистов наркоз называют анестезиологическим пособием, потому что, это очень обширное понятие. Работа анестезиолога это не только сделать внутривенный укол или наложить на лицо маску (как представляют большинство обывателей). Основная задача анестезиолога защитить пациента от операционного стресса в целом и боль это только одна из его составляющих. Анестезиолог должен не только сделать так, чтобы вам не было больно и страшно, но и поддержать ваш организм во время и после операции, подстраховать вас от всяких случайностей. Это защитник, а не агрессор. Смысл анестезиологической помощи в том, чтобы уменьшить риск операции, а не увеличить его, минимализировать влияние операции на организм, а не усугублять его. То есть операция с наркозом должна быть безопаснее и безвреднее, чем операция без наркоза. Прогресс хирургии за последние полтора века обеспечен в основном прогрессом анестезиологии и интенсивной терапии. Многие операции в «доанестезиологическую» эпоху были просто невыполнимы, на другие можно было решиться только по жизненным показаниям, потому что сама операция представляла собой серьезную угрозу.
Это защитник, а не агрессор. Смысл анестезиологической помощи в том, чтобы уменьшить риск операции, а не увеличить его, минимализировать влияние операции на организм, а не усугублять его. То есть операция с наркозом должна быть безопаснее и безвреднее, чем операция без наркоза. Прогресс хирургии за последние полтора века обеспечен в основном прогрессом анестезиологии и интенсивной терапии. Многие операции в «доанестезиологическую» эпоху были просто невыполнимы, на другие можно было решиться только по жизненным показаниям, потому что сама операция представляла собой серьезную угрозу.
А что сегодня? Чего стоит бояться, чего нет? Каковы реальные риски, которым подвергает себя человек, решившийся на операцию. Как их минимализировать, не будучи специалистом. Как нужно вести себя, чтобы все было хорошо.
Чтобы принять правильное решение в любой ситуации, главное-информация, знание. Панический ужас, основанный на мифах и слухах, такой же плохой советчик, как наивная беззаботность.
Сначала разберемся в терминологии.
Анестезия. В дословном переводе — состояние бесчувственности. Очень широкое понятие, которое необходимо детализировать.
Местная анестезия. Проводится путем введения местного анестетика, вещества блокирующего проведение болевого импульса по нервному волокну, непосредственно в зону операции. Анестетик наносится либо в виде аппликации на слизистую или кожу, либо, чаще, путем инфильтрации, т. е. шприцевого введения в ткани. Создается как бы подушка из местного анестетика, в пределах которой и оперирует хирург.
Проводниковая, регионарная анестезия. Местный анестетик вводится около нервного ствола. Происходит временное «выключение» нервного проводника, обратимое обезболивание и обездвиживание в зоне его «ответственности». Блокируются либо нервные сплетения, либо нервные корешки, отходящие от спинного мозга. В последнем случае это либо спинальная, либо эпидуральная (перидуральная) анестезия. При спинальной анестезии анестетик вводится под оболочку, которая, как мешок, покрывает спинной мозг (твердая мозговая оболочка, dura mater). Спинной мозг внутри нее плавает в спинномозговой жидкости, ликворе. С этой жидкостью и смешивается анестетик. При эпидуральной анестезии твердая мозговая оболочка не прокалывается, анестетик вводится в так называемое эпидуральное пространство, заполненное клетчаткой, через которое проходят нервные корешки. Следует особо подчеркнуть, что ни игла, ни анестетик не вводится в сам спинной мозг или нервные сплетения, а около них. Чаще всего эти виды анестезии проводятся в поясничном отделе позвоночника, куда спинной мозг не спускается.
Спинной мозг внутри нее плавает в спинномозговой жидкости, ликворе. С этой жидкостью и смешивается анестетик. При эпидуральной анестезии твердая мозговая оболочка не прокалывается, анестетик вводится в так называемое эпидуральное пространство, заполненное клетчаткой, через которое проходят нервные корешки. Следует особо подчеркнуть, что ни игла, ни анестетик не вводится в сам спинной мозг или нервные сплетения, а около них. Чаще всего эти виды анестезии проводятся в поясничном отделе позвоночника, куда спинной мозг не спускается.
Общая анестезия или наркоз. Это состояние глубокого сна, когда человек ничего не чувствует, в том числе боль. В зависимости от того, каким путем вводятся средства для наркоза, выделяется внутривенная анестезия и ингаляционная( анестетик вдыхается). Часто пути введения анестетиков комбинируются. Если анестетик вдыхается через маску при самостоятельном дыхании пациента-это масочный наркоз. Для обеспечения проходимости дыхательных путей и их защиты в дыхательное горло(трахею) может вводиться специальная трубка — это интубационный или эндотрахеальный наркоз. С той же целью может использоваться так называемая ларингеальная маска, тоже трубка, но с надувной маской на конце, которая охватывает гортань. Во время наркоза кроме средств, вызывающих сон и обезболивание, часто применяются миорелаксанты-препараты, вызывающие расслабление скелетных мышц. Это позволяет обеспечить хирургам удобные условия для работы, не вводя чрезмерных количеств анестетиков.
С той же целью может использоваться так называемая ларингеальная маска, тоже трубка, но с надувной маской на конце, которая охватывает гортань. Во время наркоза кроме средств, вызывающих сон и обезболивание, часто применяются миорелаксанты-препараты, вызывающие расслабление скелетных мышц. Это позволяет обеспечить хирургам удобные условия для работы, не вводя чрезмерных количеств анестетиков.
Внутривенная седация. При этом виде анестезиологического пособия вводится снотворный препарат в таких дозах, чтобы не вызвать наркоз, а только успокоение, дремотное, психологически комфортное состояние, иногда поверхностный сон. При этом сама по себе седация не вызывает обезболивания. Ее задача убрать страх, тревогу. Как правило она сочетается с местной или регионарной анестезией. В ходе операции пациент доступен контакту, у него самостоятельное адекватное дыхание, он может глотать, кашлять, выполнять инструкции врача. Он заторможен, но ведет себя вполне адекватно. Операция ему кажется короче, иногда полностью стирается из памяти. В целом, это похоже на состояние между сном и бодрствованием, которое все мы испытываем, когда ночью засыпаем.
В целом, это похоже на состояние между сном и бодрствованием, которое все мы испытываем, когда ночью засыпаем.
Как уже говорилось, анестезиологическое пособие должно не увеличивать риск операции, а снижать его. Каков же риск самой анестезии? Любое действие в нашей жизни сопряжено с каким-то риском. Важна его степень. За последние 25 лет риск для жизни при проведении наркоза снизился более чем в 10 раз. Сейчас он статистически, по разным оценкам, 1/100 000-200 000. Для наглядности — риск в течении года попасть под колеса поезда выше, риск погибнуть в автокатастрофе несоизмеримо выше. При этом 1/200 000 это, средние величины. Риск повышается при выполнении экстренных операций, при выполнении травматичных операций ( кардиохирургия, нейрохирургия, онкология, пересадка органов и т.д.), при выраженной сопутствующей патологии и в пожилом возрасте. В плановой, малотравматичной хирургии, не сопряженной с массивной кровопотерей и травмой жизненно важных органов, риск ниже. То есть о нем можно просто не думать. Опасности, подстерегающие нас в повседневной жизни, значительно больше. Все вроде бы замечательно. Но есть одно «но». Значительное снижение риска наркоза произошло не само по себе, оно обусловлено целенаправленным внедрением в анестезиологию стандартов безопасности, современной техники и анестетиков. Эти стандарты включают в себя: постоянное присутствие в операционной анестезиолога с достаточным уровнем квалификации, постоянный мониторинг целого ряда показателей: артериального давления, электрокардиограммы, частоты сердечных сокращений, насыщения крови кислородом, концетрации вдыхаемого кислорода и газообразных анестетиков, концентрации углекислого газа в выдыхаемой смеси, температуры тела и т.д. Кроме того, наркозно-дыхательный аппарат должен отслеживать объем вдыхаемой смеси, минутный объем вентиляции, давление в дыхательных путях, герметичность дыхательного контура и сигнализировать о возникающих отклонениях.
Опасности, подстерегающие нас в повседневной жизни, значительно больше. Все вроде бы замечательно. Но есть одно «но». Значительное снижение риска наркоза произошло не само по себе, оно обусловлено целенаправленным внедрением в анестезиологию стандартов безопасности, современной техники и анестетиков. Эти стандарты включают в себя: постоянное присутствие в операционной анестезиолога с достаточным уровнем квалификации, постоянный мониторинг целого ряда показателей: артериального давления, электрокардиограммы, частоты сердечных сокращений, насыщения крови кислородом, концетрации вдыхаемого кислорода и газообразных анестетиков, концентрации углекислого газа в выдыхаемой смеси, температуры тела и т.д. Кроме того, наркозно-дыхательный аппарат должен отслеживать объем вдыхаемой смеси, минутный объем вентиляции, давление в дыхательных путях, герметичность дыхательного контура и сигнализировать о возникающих отклонениях.
Нельзя нарушать определенные правила, просто нельзя и все. Эксперименты тут недопустимы. Экспериментировать нужно на мышах. К людям должны применяться проверенные методики. Всякая аналогия хромает, но сравнение с авиацией в данном случае будет уместно. Самолет является самым безопасным видом транспорта, но только в том случае, если это хороший самолет хорошей авиакомпании с грамотным пилотом в кабине. В авиации разработана целая система мер безопасности. Соблюдать их дорого и хлопотно, зато самолеты в этом случае не падают. Наркоз не является естественным, физиологичным состоянием человека. Поэтому он потенциально опасен. Но точно так же для человека не является естественным состояние полета. Тем не менее, мы все каждый год летаем, часто по многу раз. Одним словом, если это возможно, выберите себе клинику, где не жалеют средств на анестезиологию и безопасность, и забудьте о риске. Думайте о более приятных вещах.
Экспериментировать нужно на мышах. К людям должны применяться проверенные методики. Всякая аналогия хромает, но сравнение с авиацией в данном случае будет уместно. Самолет является самым безопасным видом транспорта, но только в том случае, если это хороший самолет хорошей авиакомпании с грамотным пилотом в кабине. В авиации разработана целая система мер безопасности. Соблюдать их дорого и хлопотно, зато самолеты в этом случае не падают. Наркоз не является естественным, физиологичным состоянием человека. Поэтому он потенциально опасен. Но точно так же для человека не является естественным состояние полета. Тем не менее, мы все каждый год летаем, часто по многу раз. Одним словом, если это возможно, выберите себе клинику, где не жалеют средств на анестезиологию и безопасность, и забудьте о риске. Думайте о более приятных вещах.
Панический, ни на чем не основанный страх перед наркозом иногда приводит к тому, что люди принимают неправильные, даже трагические решения. Отказываются от необходимых операций, диагностических процедур. Изводя себя беспочвенной тревогой, не замечают настоящих угроз. Тот, кто шарахается от теней, рискует упасть в канаву.
Изводя себя беспочвенной тревогой, не замечают настоящих угроз. Тот, кто шарахается от теней, рискует упасть в канаву.
Выбор вида анестезии. Нельзя сказать в общем, какой вид анестезии лучше, какой хуже. Выбор метода анестезии зависит от характера, объема, длительности операции, исходного состояния здоровья пациента, его анатомических, физиологических и характерологических особенностей. Анестезиолог должен подобрать метод анестезии, оптимальный именно для вас в данной конкретной ситуации. Осведомленность анестезиолога во всех нюансах этого выбора объективно на несколько порядков выше вашей. Поэтому естественно довериться в этом выборе ему. Но он обязан обосновать этот выбор, подробно и в доступной форме объяснить преимущества и недостатки того или иного вида анестезии, сообщить вам о возможных осложнениях. Если клиника позиционирует себя, как хирургическая, в ней должна быть обеспечена возможность проведения всех основных современных методов анестезии. Ведь любая местная анестезия или «маленький наркозик» всегда могут перейти в «большой». Должна быть обеспечена возможность маневра, гибкой тактики. От этого зависит ваша безопасность. Если вам упорно предлагают какой-то один вид анестезии, например местную анестезию с седацией, это может настораживать — не исключено, что в этой клинике просто экономят на анестезии. Часто можно предложить несколько альтернативных вариантов обезболивания, тогда выбор остается за вами. Например, абсолютным противопоказанием для проведения эпидуральной или спинальной анестезии является нежелание пациента. Вас не могут заставить их выбрать, но могут постараться объяснить их преимущества.
Должна быть обеспечена возможность маневра, гибкой тактики. От этого зависит ваша безопасность. Если вам упорно предлагают какой-то один вид анестезии, например местную анестезию с седацией, это может настораживать — не исключено, что в этой клинике просто экономят на анестезии. Часто можно предложить несколько альтернативных вариантов обезболивания, тогда выбор остается за вами. Например, абсолютным противопоказанием для проведения эпидуральной или спинальной анестезии является нежелание пациента. Вас не могут заставить их выбрать, но могут постараться объяснить их преимущества.
Особенно хочется остановиться на некоторых устойчивых стереотипах, касающихся выбора анестезии. Местная инфильтрационная анестезия несомненно является самой безопасной, но только в определенных пределах, только при выполнении небольших операций. Как и все препараты, местные анестетики безобидны только в определенной дозе. При превышении ее они становятся грозными ядами, возникают такие осложнения, как нарушения сердечного ритма, значительное снижения артериального давления, судороги с нарушением дыхания, кома. Если выполняется обширная операция, то перед хирургом встает альтернатива: или снизить концетрацию местного анестетика (тогда пациенту будет просто больно), или превысить максимально допустимую дозу местного анестетика. То есть либо неполноценная анестезия, либо недопустимый риск. Кроме того, во многих областях хирургии проведение полноценной местной анестезии просто невыполнимо. Собственно поэтому и пришлось в свое время разрабытывать методы общей анестезии. Токсическое действие местных анестетиков может проявиться и без превышения дозы, при случайном введении анестетика не в ткани, а в сосуд. Тогда концетрация местного анестетика в крови резко возрастает со всеми вытекающими последствиями. Развившееся тяжелое состояние иногда неверно интерпретируется врачом как «анафилактический шок». Истинный анафилактический шок, то есть бурная аллергическая реакция, конечно, встречается, но вовсе не так часто, как в нашей медицинской статистике. «Золотым стандартом» при выполнении небольших хирургических операций во всем мире становится местная анестезия с умеренной внутривенной седацией, которую проводит анестезиолог.
Если выполняется обширная операция, то перед хирургом встает альтернатива: или снизить концетрацию местного анестетика (тогда пациенту будет просто больно), или превысить максимально допустимую дозу местного анестетика. То есть либо неполноценная анестезия, либо недопустимый риск. Кроме того, во многих областях хирургии проведение полноценной местной анестезии просто невыполнимо. Собственно поэтому и пришлось в свое время разрабытывать методы общей анестезии. Токсическое действие местных анестетиков может проявиться и без превышения дозы, при случайном введении анестетика не в ткани, а в сосуд. Тогда концетрация местного анестетика в крови резко возрастает со всеми вытекающими последствиями. Развившееся тяжелое состояние иногда неверно интерпретируется врачом как «анафилактический шок». Истинный анафилактический шок, то есть бурная аллергическая реакция, конечно, встречается, но вовсе не так часто, как в нашей медицинской статистике. «Золотым стандартом» при выполнении небольших хирургических операций во всем мире становится местная анестезия с умеренной внутривенной седацией, которую проводит анестезиолог. Пациент при этом не в состоянии наркоза, он дремлет, адекватен, может отвечать на вопросы. Такой подход позволяет, с одной стороны, сделать операцию комфортной для пациента, уменьшить тревогу, страх, с другой стороны, присутствие анестезиолога на операции значительно уменьшает риск всевозможных непредвиденных обстоятельств. Такой метод анестезии часто практикуется в амбулаторной хирургии.
Пациент при этом не в состоянии наркоза, он дремлет, адекватен, может отвечать на вопросы. Такой подход позволяет, с одной стороны, сделать операцию комфортной для пациента, уменьшить тревогу, страх, с другой стороны, присутствие анестезиолога на операции значительно уменьшает риск всевозможных непредвиденных обстоятельств. Такой метод анестезии часто практикуется в амбулаторной хирургии.
При больших, длительных операциях разумной альтернативы наркозу или проводниковой анестезии нет. Выбор между общей анестезией с самостоятельным дыханием (обычно в обиходе называемой внутривенной анестезией) и интубационным наркозом тоже не так прост. Людей страшит интубационная трубка, искуственная вентиляция легких. Внутривенный наркоз представляется безобиднее. «Ну там, введут чего -нибудь в вену, я посплю, и все». Между тем, во время внутривенного наркоза с самостоятельным дыханием и интубационного наркоза вводятся практически одни и теже препараты. Все они в той или иной степени угнетают самостоятельное дыхание. Поэтому наркоз без интубации и искуственной вентиляции легких возможен только при непродолжительных операциях и при свободном, неограниченном доступе анестезиолога к дыхательным путям пациента, чтобы он всегда мог помочь пациенту дышать. «Маленький» внутривенный наркоз может в любой момент перейти в интубационный, все для этого должно быть готово. Понятно, когда хирурги работают в области лица и головы, доступ этот ограничен. Заранее введенная интубационная трубка (или установленная ларингеальная маска) как раз и призвана обеспечить безопасность пациента, полную управляемость ситуации. В данном случае риск интубационного наркоза ниже, чем внутривенного или с применением лицевой маски. Интубационный наркоз позволят гарантированно обеспечить адекватную вентиляцию пациента, кроме того гораздо проще обеспечить стабильное артериальное давление на нужном уровне. Если анестезиолог рекомендует интубационный наркоз, он заботится прежде всего о Вашей безопасности. Зачастую интубационный наркоз позволяет ввести пациенту даже меньше анестетиков, чем это было бы сделано в той же ситуации при внутривенном наркозе.
Поэтому наркоз без интубации и искуственной вентиляции легких возможен только при непродолжительных операциях и при свободном, неограниченном доступе анестезиолога к дыхательным путям пациента, чтобы он всегда мог помочь пациенту дышать. «Маленький» внутривенный наркоз может в любой момент перейти в интубационный, все для этого должно быть готово. Понятно, когда хирурги работают в области лица и головы, доступ этот ограничен. Заранее введенная интубационная трубка (или установленная ларингеальная маска) как раз и призвана обеспечить безопасность пациента, полную управляемость ситуации. В данном случае риск интубационного наркоза ниже, чем внутривенного или с применением лицевой маски. Интубационный наркоз позволят гарантированно обеспечить адекватную вентиляцию пациента, кроме того гораздо проще обеспечить стабильное артериальное давление на нужном уровне. Если анестезиолог рекомендует интубационный наркоз, он заботится прежде всего о Вашей безопасности. Зачастую интубационный наркоз позволяет ввести пациенту даже меньше анестетиков, чем это было бы сделано в той же ситуации при внутривенном наркозе. Введение интубационной трубки или установку ларингеальной маски вы не почувствуете, вы уже будете в наркозе. Их уберут, как только вы начнете просыпаться, скорее всего вы не вспомните этого момента. После больших травматичных операций в других областях хирургии наркоз иногда намеренно продлевают после окончания операции и продолжают искуственную вентиляцию легких. Это связано с тяжелым состоянием пациента и необходимостью временного протезирования его дыхательной функции. Иногда после интубационной трубки пациент какое- то время чувствует в горле дискомфорт, першение. Все эти симптомы проходят через несколько часов, редко через сутки.
Введение интубационной трубки или установку ларингеальной маски вы не почувствуете, вы уже будете в наркозе. Их уберут, как только вы начнете просыпаться, скорее всего вы не вспомните этого момента. После больших травматичных операций в других областях хирургии наркоз иногда намеренно продлевают после окончания операции и продолжают искуственную вентиляцию легких. Это связано с тяжелым состоянием пациента и необходимостью временного протезирования его дыхательной функции. Иногда после интубационной трубки пациент какое- то время чувствует в горле дискомфорт, першение. Все эти симптомы проходят через несколько часов, редко через сутки.
Перидуральная и спинальная анестезия чаще применяются при операциях ниже реберной дуги, хотя и в грудной хирургии они нашли свое место. Риск при проведении этих методов анестезии сопоставим с риском при наркозе. Осложнения очень редки, но крайне неприятны для пациентов-это различные неврологические нарушения в зоне анестезии. Главное в их профилактике-опытные руки анестезиолога и использование наборов для анестезии и анестетиков только самого высокого качества. У этих методов есть определенные преимущества в некоторых областях хирургии, например в акушерстве. Перидуральная анестезия может быть продолжена и после операции. При травматичных операциях это позволяет эффективно решать проблему послеоперационного обезболивания, быстрой активизации пациента, что очень важно для достижения окончательного хорошего результата лечения.
У этих методов есть определенные преимущества в некоторых областях хирургии, например в акушерстве. Перидуральная анестезия может быть продолжена и после операции. При травматичных операциях это позволяет эффективно решать проблему послеоперационного обезболивания, быстрой активизации пациента, что очень важно для достижения окончательного хорошего результата лечения.
О вреде наркоза. Современные анестетики малотоксичны. Они, конечно, не могут быть совершенно безразличны для организма, как и все медикаменты, но прямого повреждающего действия на печень, почки, мозг и другие органы не оказывают. Изменения, происходящие под их воздействием в органах, незначительны и быстрообратимы. Это позволило расширить показания для наркоза. Такие процедуры, как гастроскопия, колоноскопия в развитых странах теперь не принято проводить без участия анестезиолога. Появилась возможность оперировать очень пожилых пациентов, пациентов с серьезной сопутствующей патологией. На самом деле, теперь некорректен вопрос: перенесет ли пациент наркоз? Правильнее спросить: перенесет ли пациент операцию? Наркоз не бьет кувалдой по организму, не травит его.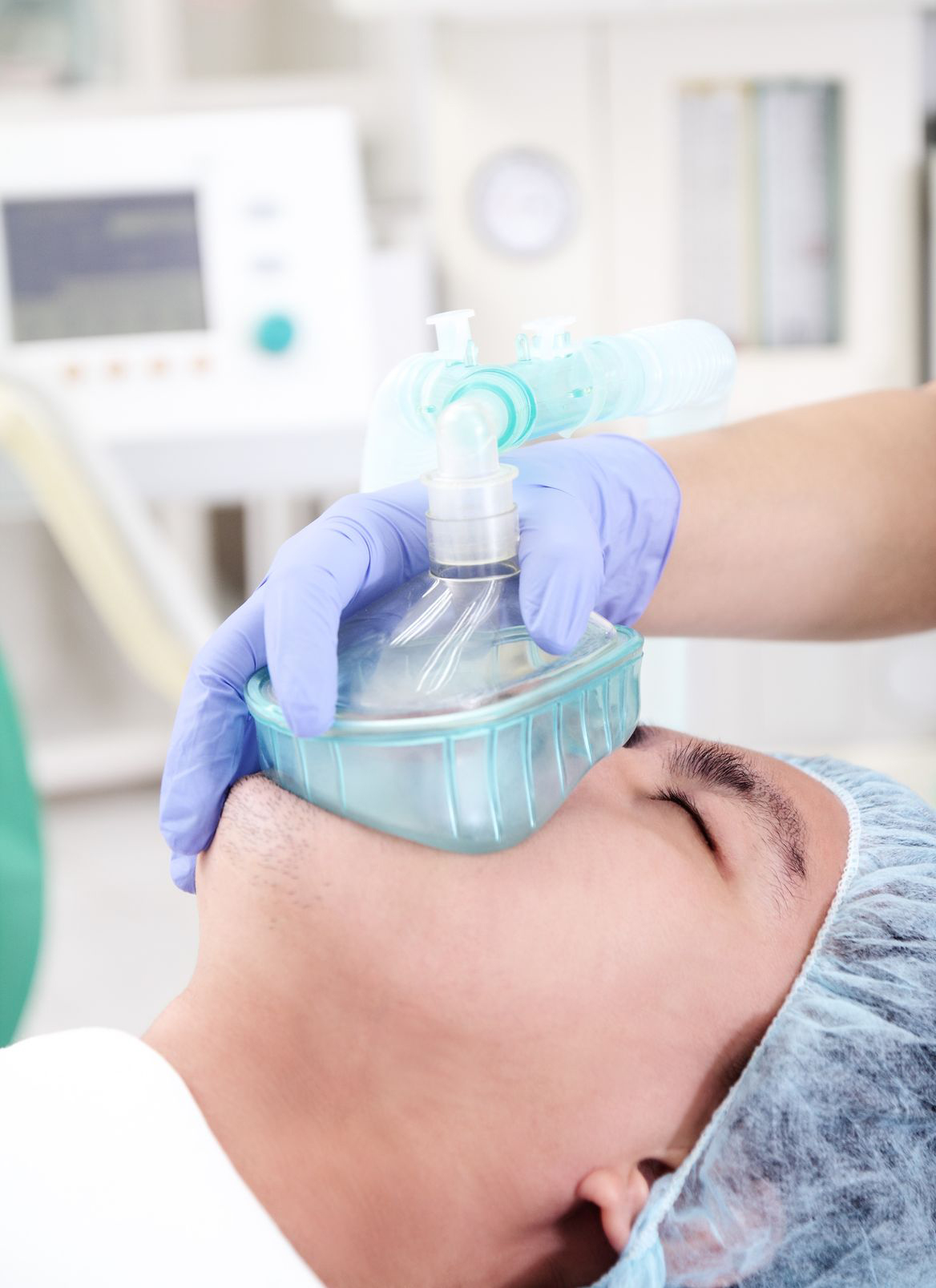 Хорошая вечеринка, скорее всего, принесет вашему организму больший ущерб, чем наркоз. Кстати, этиловый спирт в свое время пытались использовать в качестве анестетика, вводя его в вену. Он ведь и усыпляет, и обезболивает, это всем известно. В принципе, этанол — это анестетик. Но оказалось, что он слишком токсичен и плохо управляем.
Хорошая вечеринка, скорее всего, принесет вашему организму больший ущерб, чем наркоз. Кстати, этиловый спирт в свое время пытались использовать в качестве анестетика, вводя его в вену. Он ведь и усыпляет, и обезболивает, это всем известно. В принципе, этанол — это анестетик. Но оказалось, что он слишком токсичен и плохо управляем.
Все, что сказано выше, относится к современным анестетикам. В нашей стране ситуация с обеспечением ими лечебных учреждений довольно пестрая. Зачастую анестезиологам приходится работать с тем, что есть в наличии. Отсюда всякие доморощенные » коктейли» и неудовлетворенность пациентов наркозом.
Несмотря на свою низкую токсичность, современные анестетики безопасны только в руках хорошо обученного специалиста, оснащенного соответствующей аппаратурой. Дело в том, что все они, в той или иной степени, вызывают угнетение самостоятельного дыхания, влияют на гемодинамику, то есть на артериальное давление, тонус сосудов, производительность сердца. Для того и нужен анестезиолог, чтобы применить анестетики вам во благо, а не во вред. Жутким примером ненадлежащего применения средств для наркоза является нелепая смерть Майкла Джексона. Он умер от дипривана (он же пропофол). Препарат этот сейчас является одним из базовых в анестезиологии. Он прекрасно себя зарекомендовал, является одним из самых безопасных и комфортных для пациентов. Но его нельзя применять дома, без постоянного наблюдения анестезиолога и соответствующего мониторинга. Когда я узнал о причине гибели Джексона, я был ошарашен. Как!!! В Штатах!!! Врач!!! Ввел или позволил ввести пациенту пропофол и куда- то ушел!!! Для меня объяснение этой нелепицы только одно: видимо это был «карманный» прикормленный врач, который за деньги мог позволить пациенту делать все, что угодно. Даже если вы очень богаты, никогда не поступайте так. Природа равнодушна к денежным знакам, и очень жестока к тем, кто с ней не считается.
Жутким примером ненадлежащего применения средств для наркоза является нелепая смерть Майкла Джексона. Он умер от дипривана (он же пропофол). Препарат этот сейчас является одним из базовых в анестезиологии. Он прекрасно себя зарекомендовал, является одним из самых безопасных и комфортных для пациентов. Но его нельзя применять дома, без постоянного наблюдения анестезиолога и соответствующего мониторинга. Когда я узнал о причине гибели Джексона, я был ошарашен. Как!!! В Штатах!!! Врач!!! Ввел или позволил ввести пациенту пропофол и куда- то ушел!!! Для меня объяснение этой нелепицы только одно: видимо это был «карманный» прикормленный врач, который за деньги мог позволить пациенту делать все, что угодно. Даже если вы очень богаты, никогда не поступайте так. Природа равнодушна к денежным знакам, и очень жестока к тем, кто с ней не считается.
Чего обычно боятся пациенты. Одни боятся не уснуть, другие не проснуться. По порядку. Проблема восстановления сознания во время наркоза сейчас широко обсуждается как в профессиональном кругу, так и в околопрофессиональном. Она действительно есть. Ежегодно в мире проводятся миллионы наркозов. Есть сообщения о том, что пациенты просыпались во время наркоза, некоторые из них даже чувствовали боль. В США посыпались иски. Создана ассоциация людей, перенесших эту серьезную психотравму. Понятно, что некоторые люди просто пытаются заработать, журналисты раздувают тему в погоне за сенсацией. В общем, ажиотаж как всегда гипертрофирован. Но проблема-то есть. Когда и почему такое может случиться? Подавляющее большинство таких случаев зарегистрировано в акушерской практике, кардиохирургии и при очень тяжелой травме. Во всех этих ситуациях анестезиолог выбирает из двух зол меньшее. В акушерстве при проведении наркоза он вынужден думать о том, чтобы не навредить ребенку, не усыпить вместе с мамой и его. Поэтому он стремится ввести анестетиков поменьше. Такая дилемма явилась одной из причин, почему в акушерстве стараются проводить не наркоз, а спинальную или эпидуральную анестезию. При травме состояние пациента бывает настолько тяжелым, что ему нельзя вводить много средств для наркоза, все они снижают давление.
Она действительно есть. Ежегодно в мире проводятся миллионы наркозов. Есть сообщения о том, что пациенты просыпались во время наркоза, некоторые из них даже чувствовали боль. В США посыпались иски. Создана ассоциация людей, перенесших эту серьезную психотравму. Понятно, что некоторые люди просто пытаются заработать, журналисты раздувают тему в погоне за сенсацией. В общем, ажиотаж как всегда гипертрофирован. Но проблема-то есть. Когда и почему такое может случиться? Подавляющее большинство таких случаев зарегистрировано в акушерской практике, кардиохирургии и при очень тяжелой травме. Во всех этих ситуациях анестезиолог выбирает из двух зол меньшее. В акушерстве при проведении наркоза он вынужден думать о том, чтобы не навредить ребенку, не усыпить вместе с мамой и его. Поэтому он стремится ввести анестетиков поменьше. Такая дилемма явилась одной из причин, почему в акушерстве стараются проводить не наркоз, а спинальную или эпидуральную анестезию. При травме состояние пациента бывает настолько тяжелым, что ему нельзя вводить много средств для наркоза, все они снижают давление. Врач пытается спасти пациенту жизнь, и заведомо идет на риск его пробуждения. Такой приоритет естественен и психологически понятен. В кардиохирургии такие ситуации тоже не редки. Чтобы анестезиолог все-таки мог пройти между Сциллой и Харибдой, сейчас все шире внедряются специальные мониторы глубины наркоза. Что касается плановой малотравматичной хирургии, то здесь ситуация гораздо проще. Действия анестезиолога здесь не лимитированы тяжелым состоянием пациента. Имея современные анестетики и аппаратуру можно гарантировать пациенту, что он не проснется во время операции.
Врач пытается спасти пациенту жизнь, и заведомо идет на риск его пробуждения. Такой приоритет естественен и психологически понятен. В кардиохирургии такие ситуации тоже не редки. Чтобы анестезиолог все-таки мог пройти между Сциллой и Харибдой, сейчас все шире внедряются специальные мониторы глубины наркоза. Что касается плановой малотравматичной хирургии, то здесь ситуация гораздо проще. Действия анестезиолога здесь не лимитированы тяжелым состоянием пациента. Имея современные анестетики и аппаратуру можно гарантировать пациенту, что он не проснется во время операции.
Можно ли не проснуться после наркоза? Действие анестетиков прекращается само по себе. Организм их успешно разрушает и выводит. Иногда, после длительных, травматичных оперативных вмешательств, или при очень значительном нарушении функции печени или почек, это происходит не быстро, но все равно происходит. Не проснуться после наркоза нельзя. Трагические случаи комы после операции и наркоза связаны не с прямым действием анестетиков на мозг. Это всегда результат катастрофы. Как правило, кома является следствием нарушения доставки в мозг кислорода. Или дыхание страдает, или кровообращение, или то и другое вместе. Причины могут быть разными. Объективные причины — это кровопотеря, тяжелая инфекция, фатальное поражение сердца или сосудов и т. д. Но это все не про плановую, малотравматичную хирургию. В малотравматичной хирургии оперируются относительно здоровые люди и операции не столь агрессивны. Здесь главное исключить субъективный фактор, ошибку, несчастный случай. Для этого есть правила безопасности, которые должны выполняться неукоснительно.
Наиболее частые осложнения наркоза:
Тошнота, рвота после наркоза. Это бывает. Современная анестезиология обладает серьезным арсеналом средств для профилактики этих осложнений. Частота их несравненно ниже, чем лет 10 назад, но, тем не менее, проблема эта полностью не решена. Вероятность того, что вам придется это испытать, низка, но не равна нулю.
Озноб. Это тоже бывает. Пациент во время операции неподвижен, если она достаточно длительная, он просто охлаждается. С этим борются, но, как и тошноту, озноб не удается исключить в 100 процентах случаев.
Что Вам нужно сделать, чтобы минимализироваать риск наркоза.
Во-первых, если возможно, вам нужно выбрать клинику, где думают о вашей безопасности. Во-вторых, вам нужно заранее и продуктивно пообщаться с анестезиологом. Вы оба заинтересованы в одном и том же: в том, чтобы ваша операция прошла для вас безопасно, безвредно и с максимальным для вас комфортом. Анестезиолог обязательно расспросит вас о вашем здоровье, о хронических заболеваниях, предшествующих операциях. Если вы до этого где- то лечились или обследовались, захватите с собой выписки из истории болезни или данные обследования. Ничего не скрывайте. Вся информация, сообщенная вами — конфиденциальна. Если Вы чем-то больны, не нужно бояться, что ваша операция не состоится из-за ваших болезней. Обсудите это с анестезиологом. Возможно, вам придется пройти дополнительное обследование, консультацию соответствующего специалиста, предварительный курс лечения. Вам откажут, только если операция для вас действительно опасна. В таком случае пытаться прооперироваться во что бы то ни стало не нужно. Вы подвергнете себя серьезному риску. Это уже не мифическая страшилка о «вреде» наркоза, это реальная угроза.
Анестезиолог расскажет вам о предстоящей анестезии, о том что вы почувствуете, о возможных осложнениях.
Задавайте анестезиологу вопросы. Обо всем, что вас страшит, непонятно, все что угодно. Вы должны прийти к вашей операции с ясным пониманием, что вам предстоит. Не стыдитесь самых «глупых» вопросов. Вы не специалист. Вы имеете право знать, что с вами будет. Умный анестезиолог рад любым вашим вопросам. Ему это поможет найти с вами контакт, успокоить вас, познакомиться с вами, как с личностью. Это важно. Лучше поступать в операционную, когда там не чужие люди.
Анестезиолог даст Вам инструкции, как вести себя до и после операции. Эти инструкции не рекомендательны, они обязательны. Эта небольшая статья носит ознакомительный характер. Вы можете задать мне вопросы на нашем сайте. В любом случае, только личное общение с Вашим анестезиологом может дать Вам исчерпывающую информацию о Вашей анестезии.
Для записи на консультацию: e-mail: [email protected], тел.: +7 (391) 297-52-52, 298-91-27
Обезболивающая терапия
Дата публикации: . Категория: Материалы сайта.
Об обезболивании
О местном «наркозе»
На самом деле, местного «наркоза» не существует. Наркоз бывает только общим. Местными могут быть обезболивание или анестезия. Это если говорить о терминологии. А если о детстве: почти все операции детям выполняются под наркозом, и не стоит просить врача о местном обезболивании для ребенка. Да, обезболить местно можно и ребенку вовсе не будет больно. Но тот стресс, который он получит от увиденного, приведет к худшим последствиям.
Кроме того, ребенок не будет лежать неподвижно на операционном столе, если он будет в сознании. И поэтому в педиатрии существует закон: ребенок не должен присутствовать на своей операции.
Анестезиолог позаботится о выполнении 3 основных задач, кроме многих других: ребенку не будет болеть, он не получит стресс, его вегетативные (автоматические) функции (работа сердца, дыхания, нервной системы и т.д.) также не получат чрезмерной импульсации из-за травмы и все жизненные показатели не будут прыгать.
Об удалении аденоидов под местным обезболиванием
Учитывая вышесказанное нужно понимать, что детям не рекомендуется проводить без наркоза даже небольшие хирургические вмешательства. И это касается также аденоидов. Местное обезболивание полностью устранит боль, но ребенка в сознании заберут от мамы, зафиксируют (считайте привяжут) и он будет видеть хирурга, работающего специальными инструментами в его ротовой полости. Все это может иметь очень негативные психологические последствия в будущем.
Собственно боль тяжело переносится в данный момент времени, но относительно легко забывается и не создает проблем в будущем.
В свою очередь, стресс можно не заметить сначала, но проявиться он через несколько месяцев или даже лет. Я часто общаюсь с родителями, которые приводят своих детей в нашу больницу на такие операции. И они до сих пор с ужасом рассказывают о таком своем опыте в детстве, хотя с тех пор прошло более 20-30 лет. В связи с этим лучше проводить в медикаментозном сне даже такие неприятные процедуры, как ФГДС, колоноскопия и др. Также это касается лечения зубов детям. Хотя здесь коллеги-стоматологи во многих случаях научились устранять стресс различными детскими забавами и относительно успешно обходятся без наркоза.
Однако, во многих случаях не помогают ни забавы, ни мультики. Легкий медикаментозный сон поможет ребенку поспать, полечиться и в хорошем настроении поехать домой.
О МРТ или КТ-обследованиях детей под наркозом
В абсолютном большинстве КТ или МРТ томографы работают скрыто и такие обследования стоят дорого. Чтобы получить качественный снимок, пациент во время обследования должен лежать неподвижно. Иначе, изображение получится некачественным, будет весьма сложно поставить правильный диагноз, а деньги за визит вы все равно заплатите. И если КТ-обследование длится в среднем 3-5 мин, то МРТ — не менее 20 мин. Ребенок дошкольного возраста или с заболеваниями ЦНС так долго и неподвижно лежать просто не может. На помощь приходит медикаментозный сон. Однако, это едва ли не самый большой страх родителей перед тем, как согласиться на снимок. Но бояться не стоит.
Потому что то, что мы делаем во время такого обследования, с научной точки зрения не является наркозом, а лишь седацией. То есть доза и количество препаратов значительно меньше, чем во время операции, потому что здесь мы выключаем лишь сознание. Ребенок спит, но все его рефлексы работают. Даже болевая чувствительность сохраняется. Вводятся препараты краткосрочного действия: они быстро и полностью выводятся из организма. Ребенок просыпается сразу после обследования и уже через несколько часов ведет привычный образ жизни.
О вреде наркоза для детей
Процедура наркоза уже имеет целую историю мифов, предрассудков и неоправданных страхов. Но серьезные научные исследования свидетельствуют о том, что общее обезболивание безопасно для детей.
Некоторые пациенты или их родители отмечают после длительного наркоза временные перепады настроения, лабильность психики, незначительное ухудшение памяти и рассеянность. Но все эти побочные действия проходят в течение нескольких дней или недель (в отдельных случаях).
Таким образом, наркоз оказывает более щадящее действие на организм, чем стресс, полученный в результате хирургического вмешательства.
О различных видах наркоза
На сегодняшний день есть много способов провести обезболивание детям, даже если они имеют различные сопутствующие заболевания. Наркоз можно комбинировать с местным обезболиванием, проводить регионарную анестезию и т.п.
Есть целый ряд препаратов, которые можно использовать во время наркоза. Они отличаются своим действием и ценой. Иногда родители просят сделать для ребенка «лучший» наркоз, не осознавая при этом, что они хотят получить в результате. Так вот, все официальные препараты дают возможность анестезиологу провести наркоз и обеспечить ребенку адекватное обезболивание.
Но дорогие современные препараты быстрее выводятся из организма и имеют меньше побочных действий. Если говорить поверхностно, то в большинстве случаев после такого наркоза ребенок быстрее просыпается, не ощущает галлюцинаций, быстрее начинает пить и есть и быстрее возвращается к активному образу жизни. Но не всегда можно использовать такие препараты. Только анестезиолог может правильно подобрать лекарства, количество и дозу введенных препаратов.
О врачах-анестезиологах
Во многих развитых странах мира анестезиологи являются одними из самых высокооплачиваемых врачей, а в США эта профессия на первом месте по заработной плате среди всех профессий. Фактически, это наиболее интеллектуальная врачебная специальность.
Такие специалисты готовят пациентов к операции, обеспечивают наркоз и уход в раннем послеоперационном периоде. Кроме этого, анестезиологи проводят интенсивную терапию для всех больных, что лечатся в реанимации. И если любой узкий специалист занимается патологиями одного или нескольких видов, анестезиолог должен ориентироваться во всех.
Выводы
На сегодняшний день развитие медицины и анестезиологии, в частности, позволяет выполнить любое хирургическое вмешательство, неприятную процедуру и манипуляцию абсолютно без боли и без стрессов. Это безопасно и не имеет отдаленных негативных последствий. Но очень важно доверять врачам, с которыми вам нужно работать.
Вы можете узнать многое о своих врачах через отзывы других пациентов. Вы можете прийти, пообщаться и задать все необходимые вопросы врачу перед тем, как согласиться на сотрудничество с ним. Закон позволяет выбрать больницу и врача, который будет проводить хирургическое вмешательство и врача, который обеспечит анестезию. Доверие позволит вам быть более спокойными, и эти дни пройдут легче, без значительного стресса и морального переутомления.
http://tvoymalysh.com.ua/children/child-health/6120-deti-i-narkoz-vse-voprosy-v-odnoy-state-otvechaet-izvestnyy-ukrainskiy-anesteziolog.html
Наркоз — Севоран | Стоматология Космодента
Севоран для лечения зубов детям и взрослым
Любая серьезная хирургическая операция проводится с применением общей анестезии, вызываемой специальными препаратами. Безопасно погрузить пациента в глубокий сон, который позволит ему легко перенести болезненное вмешательство – сложная задача. Все традиционные средства вызывают побочные эффекты, поэтому анестезиологам приходится рассчитывать дозу с предельно высокой точностью, чтобы минимизировать риск нежелательных последствий. Современный ингаляционный препарат для наркоза «Севоран» позволяет оперативно погрузить человека в сон и провести быструю операцию, не причинив ущерба его здоровью. Высокая безопасность средства позволяет применять его в такой ответственной области стоматологии как лечение зубов маленьким детям. Ребенку сложно объяснить важность этой болезненной процедуры, поэтому нередко наркоз остается единственным выходом. «Севоран» позволяет провести лечение, не причинив ребенку ни вреда, ни дискомфорта.
Преимущества препарата
Действующим веществом является севофлюран – бесцветная жидкость, не имеющая запаха. Вводится он ингаляционным путем, благодаря чему ребенок быстро засыпает, не испытывая чувства тревоги и прочих неприятных ощущений. Помимо этого «Севоран» обладает целым рядом существенных преимуществ:
- не раздражает дыхательные пути;
- практически не влияет на гемодинамику;
- обеспечивает непрерывный контроль глубины наркоза;
- не участвует в обменных процессах, выводится в неизменённом виде;
- редко приводит к нежелательным последствиям;
- позволяет снизить расход за счет низкопоточной подачи;
- после общей анестезии практически не остается неприятных ощущений;
- под действием препарата пациент быстро засыпает, а после прекращения его подачи практически сразу же просыпается.
Благодаря перечисленным преимуществам «Севоран» получил широкое распространение в стоматологии, и в современных клиниках лечение зубов маленьким детям проводится с применением данного препарата.
Особенности применения
Поскольку цена «Севорана» достаточно высока, использование его для наркоза существенно сказывается на стоимости проводимых операций. Чтобы уменьшить это влияние, используется так называемая низкопоточная подача – специальная технология, позволяющая повторно использовать выдыхаемую ингаляционную смесь с промежуточной очисткой от углекислого газа. При этом снижается расход дорогостоящего препарата, в дыхательном контуре поддерживается оптимальная влажность, уменьшается риск передозировки и других неприятных последствий общей анестезии, связанных с резким повышением концентрации препарата. В повышенных дозах севофлюран может угнетать дыхание и влиять на артериальное давление, поэтому важно подавать препарат с высокой точностью. Для этого используется специальное калибровочное оборудование, позволяющее врачу-анестезиологу непрерывно контролировать полученное пациентом количество препарата и глубину наркоза. Перед использованием «Севорана» необходимо убедиться, что отсутствуют противопоказания, основными из которых являются:
- индивидуальная непереносимость действующего вещества или других галогенизированных анестетиков;
- грудное вскармливание;
- наличие в семейном анамнезе злокачественной гипертермии (наследственное фармакогенетическое заболевание, способное привести к тяжелым осложнениям при наркозе).
Несмотря на высокую безопасность «Севорана», перед его применением для общей анестезии крайне важно убедиться в отсутствии у ребенка перечисленных противопоказаний, особенно предрасположенности к злокачественной гипертермии. Если нет причин отказываться от наркоза, препарат станет оптимальным решением, обеспечивающим комфортное лечение зубов у малыша, которому в силу возраста невозможно объяснить важность своевременной стоматологической помощи.
Как проводится наркоз «Севораном»
Все виды наркоза требуют определенной подготовки со стороны пациента. Одно из важнейших требований – пустой желудок. Если в желудке будет непереваренная пища, в состоянии общей анестезии могут возникать неконтролируемые приступы рвоты. Чтобы избежать этого, взрослые не должны есть и пить за 6 часов до операции, дети – за 4 часа. Если очень хочется пить, примерно за час до наркоза можно выпить стакан воды без сахара (чистая вода покидает желудок минут за 20). Когда пациент готов к операции, ему на лицо надевается специальная маска, через которую подается газовая смесь, обеспечивающая засыпание в течение 1-2 минут. После этого производится интубация – введение в трахею специальной трубки, которая позволит подавать наркоз «Севоран» непосредственно в легкие, не мешая стоматологу осуществлять манипуляции в ротовой полости. Всё время, в течение которого пациент находится под наркозом, анестезиолог следит за его состоянием и при необходимости корректирует скорость подачи препарата, избегая передозировки. Пациент проходит через 4 стадии общей анестезии:
- Анальгезия.В течение первых 1-3 минут после подачи газовой смеси пациент частично остается в сознании, но чувствительность притупляется, благодаря чему простые операции могут производиться без перехода в состояния более глубокого наркоза.
- Возбуждение.Пациент теряет сознание, чувствительность полностью исчезает, но мышцы находятся в тонусе, а артериальное давление поднимается, из-за чего хирургические манипуляции недопустимы.
- Хирургический наркоз.Это основное состояние, в котором осуществляется большинство стоматологических хирургических операций разной степени сложности.
- Пробуждение.Как только подача препарата прекращается, функции организма начинают восстанавливаться, и пациент приходит в сознание.
Выделяют дополнительно 4 уровня хирургического наркоза:
- поверхностный;
- легкий;
- глубокий;
- сверхглубокий
Лечение зубов маленьким детям всегда осуществляется при поверхностном наркозе. Это состояние поддерживается посредством низкопоточной подачи препарата под непрерывным контролем анестезиолога. Как только операция заканчивается, подача наркоза прекращается, и через пару минут ребенок приходит в себя.
Побочные эффекты
В некоторых случаях наркоз может приводить к определенным нежелательным последствиям, присутствующим в течение небольшого периода после пробуждения. Спрогнозировать их заранее невозможно, поскольку возникают они довольно редки и связаны с индивидуальными особенностями. Основные побочные эффекты:
- повышенная возбудимость;
- апатия, головокружение, сонливость;
- тошнота, рвотные позывы;
- крапивница;
- гиповентиляция легких и пониженное артериальное давление.
Перечисленные нежелательные последствия не несут существенной опасности для ребенка, поэтому не должны влиять на решение лечить молочные зубы под наркозом. Обычно родители обеспокоены потенциальным вредом от общей анестезии, поэтому неохотно соглашаются на данную процедуру. А поскольку другие возможности вылечить зубы маленькому ребенку отсутствуют, лечение нередко откладывается на более поздний возраст. Однако молочные зубы необходимо лечить сразу же, поскольку их кариозные поражения могут отрицательно сказаться на здоровье будущих постоянных зубов. Наркоз позволяет за один раз вылечить все поврежденные зубы в ротовой полости маленького ребенка без причинения ему серьезного дискомфорта. При этом риск осложнений сведен к минимуму, а все возможные побочные эффекты не наносят существенного ущерба и быстро проходят. Мировая практика показывает, что нежелательные последствия возникают крайне редко и всегда оправдываются пользой от своевременного и адекватного лечения.
Блокада шейного сплетения — Ориентиры и методика нервной стимуляции
Джерри Д. Влока, Энн-Софи Смитс, Тони Цай и Седрик Баутс
ВВЕДЕНИЕ
Анестезия шейного сплетения была разработана в начале 20 века с использованием двух основных подходов. В 1912 году Каппис описал задний доступ к шейному и плечевому сплетениям, который пытался заблокировать нервы в точке их выхода из позвоночного столба. Был рекомендован задний доступ, поскольку позвоночная артерия и вена лежат впереди сплетения.Однако игла должна проходить через мышцы-разгибатели шеи, что вызывает значительный дискомфорт, а длинный путь иглы более опасен. Следовательно, этот метод не рекомендуется в качестве рутинной процедуры при блокаде шейного или плечевого сплетения.
В 1914 году Heidenhein описал боковой доступ, который лег в основу последующих методик анестезии шейного сплетения. Victor Pauchet также описал боковой доступ к блокаде шейного сплетения в 1920 году и рекомендовал его вместо заднего доступа.В 1975 году Винни пересмотрел латеральный доступ к блокаде шейного сплетения и описал упрощенную технику однократной инъекции. Боковой подход в настоящее время является наиболее часто используемым и будет описан в этой главе.
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ
Глубокие и поверхностные блоки шейного сплетения могут использоваться при различных хирургических вмешательствах, включая поверхностные операции на шее и плечах и хирургию щитовидной железы. Его наиболее часто используют при каротидной эндартерэктомии, при которой бодрствующий пациент самоконтролирует, чтобы обеспечить адекватный церебральный кровоток во время пережатия сонной артерии (, рис. 1, ).С момента описания первой каротидной эндартерэктомии в 1954 году Исткоттом, количество этих операций ежегодно растет. Регионарная анестезия является жизнеспособным вариантом анестезии при хирургии сонной артерии, хотя продолжаются дискуссии о том, улучшает ли она исходы для пациентов. Крупнейшее на сегодняшний день рандомизированное исследование по этой теме (исследование GALA) не показало разницы в 30-дневном инсульте или смертности, вывод, который был подтвержден недавним метаанализом.
Рисунок 1 . Каротидная эндартерэктомия.На изображении показана открытая, пережатая сонная артерия и бляшка внутри ее стенки.
Поверхностная блокада шейного сплетения может использоваться для многих поверхностных хирургических вмешательств в области шеи, включая лимфодиссекцию, удаление кист щитовидно-язычного или жаберного канала, эндартерэктомию сонной артерии и хирургическое вмешательство по сосудистому доступу.
Сравнение поверхностной и глубокой блокады шейного сплетения при каротидной эндартерэктомии либо показало эквивалентность, либо отдали предпочтение поверхностной блокаде из-за более низкого риска осложнений.
Хотя и глубокая, и поверхностная блокада шейного сплетения могут выполняться по отдельности, некоторые из них также использовали их в комбинации для анестезии и послеоперационной анальгезии при операциях на голове и шее.
Противопоказания к выполнению блокады шейного сплетения включают отказ пациента, местную инфекцию и предыдущую операцию или лучевую терапию шеи. Аналогичным образом, из-за риска пареза диафрагмального нерва блокада глубокого шейного сплетения относительно противопоказана пациентам с параличом контралатерального диафрагмального нерва и значительным поражением легких.
ФУНКЦИОНАЛЬНАЯ АНАТОМИЯ БЛОКАДЫ ГЛУБОКОГО шейного сплетения
Шейное сплетение образовано передними отделами четырех верхних шейных нервов ( Рис. 2 ). Сплетение расположено на передней поверхности четырех верхних шейных позвонков, опирается на мышцы, поднимающие anguli scapulae и scalenus medius, и покрыто грудинно-ключично-сосцевидной мышцей.
Рисунок 2. Анатомия шейного сплетения.
Спинные и вентральные корешки объединяются, образуя спинномозговые нервы, когда они выходят через межпозвонковое отверстие.Первый корень шейки матки — это в первую очередь двигательный нерв и не представляет особого интереса для местной анестезии. Передние ветви со второго по четвертый шейные нервы образуют шейное сплетение. Ветви поверхностного шейного сплетения иннервируют кожу и поверхностные структуры головы, шеи и плеч ( Рисунок 3 ). Ветви глубокого шейного сплетения иннервируют более глубокие структуры шеи, включая мышцы передней части шеи и диафрагму, которая иннервируется диафрагмальным нервом.Третий и четвертый шейные нервы направляют ветвь к спинному добавочному нерву или непосредственно к глубокой поверхности трапеции, чтобы снабжать сенсорными волокнами эту мышцу. Четвертый шейный нерв может направить ветвь вниз, чтобы присоединиться к пятому шейному нерву и участвовать в формировании плечевого сплетения.
Рисунок 3. Иннервация головы и шеи.
Кожная иннервация как глубоких, так и поверхностных блоков шейного сплетения включает кожу переднебоковой части шеи, а также антеаурикулярную и ретроаурикулярную области ( Рисунок 3 ).Чтобы узнать больше о распределении шейного сплетения, см. Функциональная анатомия регионарной анестезии.
Анатомические ориентиры
Идентифицированы и отмечены следующие три ориентира для блокады глубокого шейного сплетения ( Рисунок 4 ):
- Сосцевидный отросток
- Бугорок шассеньяка (поперечный отросток шестого шейного позвонка)
- Задний край грудино-ключично-сосцевидной мышцы
Рисунок 4 .Анатомические ориентиры шейного сплетения. Показаны оценки поперечных отростков C2-C3-C4-C5-C6.
Чтобы оценить линию введения иглы, которая покрывает поперечные отростки, идентифицируют и маркируют сосцевидный отросток (MP) и бугорок Шассеньяка, который является поперечным отростком шестого шейного позвонка (C6) ( Рисунок 5 ).
Рисунок 5 . Пальпация поперечного отростка С6.
Поперечный отросток C6 обычно легко пальпируется за ключичной головкой грудино-ключично-сосцевидной мышцы на уровне чуть ниже перстневидного хряща ( Рисунок 6 ).Далее проводится линия, соединяющая МП с бугорком Шассеньяка. Расположите пальпирующую руку сразу за задней границей грудино-ключично-сосцевидной мышцы. После того, как эта линия будет проведена, отметьте места введения над C2, C3 и C4, которые соответственно расположены на линии MP – C6 на 2 см, 4 см и 6 см, соответственно, каудальнее сосцевидного отростка.
Рисунок 6 . Пальпация сосцевидного отростка.
Также можно выполнить однократную инъекцию на уровне C3, что считается безопасным и эффективным.
- Расстояния, указанные для интервалов вдоль поперечных отростков на различных уровнях, в лучшем случае являются оценочными.
- После идентификации двух соседних поперечных отростков расстояние между другими поперечными отростками следует аналогичной схеме.
NYSORA Tips
Выбор местного анестетика
Для блокады глубокого шейного сплетения требуется 3-5 мл местного анестетика на уровень, чтобы гарантировать надежную блокаду. За исключением, возможно, пациентов со значительным респираторным заболеванием, которые полагаются на свой диафрагмальный нерв для адекватной вентиляции, большинству пациентов полезно использовать местный анестетик длительного действия. В таблице 1 показаны обычно используемые местные анестетики с началом и продолжительностью анестезии и анальгезии при блокаде глубокого шейного сплетения. 0,5% ропивакаина обеспечивает более длительный блок хорошего качества и является одним из наиболее распространенных вариантов хирургического вмешательства при каротидной эндартерэктомии.
ТАБЛИЦА 1.
Обычно используемые местные анестетики при блокаде глубокого шейного сплетения.
| Начало (мин) | Анестезия (час) | Обезболивание (час) | |
|---|---|---|---|
| 1.5% Мепивакаин (+ HCO3 — + адреналин) | 10–15 | 2,0–2,5 | 3–6 |
| 2% Лидокаин (+ HCO3 — + адреналин) | 10–15 | 2–3 | 3–6 |
| 0,5% Ропивакаин | 10–20 | 3–4 | 4–10 |
| 0,25% Бупивакаин (+ адреналин) | 10–20 | 3–4 | 4–10 |
Оборудование
Стандартный лоток для регионарной анестезии готовится с помощью следующего оборудования:
- Стерильные полотенца и 4-дюйм.× 4 дюйма тампоны марлевые
- Шприц (ы) 20 мл с местным анестетиком
- Стерильные перчатки и маркер
- Одна 1,5-дюймовая игла 25 размера для кожной инфильтрации
- A Игла 22 размера 1,5 дюйма с коротким скосом
Узнайте больше об оборудовании для регионарной анестезии.
Техника
После очистки кожи раствором антисептика местный анестетик вводится подкожно по линии, определяющей положение поперечных отростков.Игла должна контактировать с задним бугорком поперечного отростка, где спинномозговые нервы на отдельных уровнях расположены прямо перед поперечным отростком.
Блок-игла подсоединяется к шприцу с местным анестетиком через гибкую трубку. Иглу в блок вводят между пальпирующими пальцами и продвигают под углом, перпендикулярным коже. Небольшая каудальная ориентация иглы предотвращает случайное введение иглы в шейный отдел спинного мозга.Игла ни в коем случае не должна быть ориентирована в цефале. Игла медленно продвигается, пока не коснется поперечный отросток (, рис. 7, ). На этом этапе игла извлекается на 1-2 мм и стабилизируется для инъекции 4 мл местного анестетика на уровень после отрицательной аспирации крови. Затем игла блока удаляется, и процедура повторяется на последовательных уровнях.
Рис. 7. Введение иглы для блокировки одного цервикального уровня во время глубокой цервикальной блокады.
NYSORA Tips
- У большинства пациентов поперечный отросток обычно контактирует на глубине 1-2 см.
- Никогда не продвигайте иглу дальше 2,5 см из-за риска травмы спинного мозга.
- Парестезия часто возникает в непосредственной близости от поперечного отростка, но не следует полагаться на нее как на успешное размещение иглы из-за ее неспецифической формы излучения.
Динамика блока и периоперационное управление
Хотя установка глубокой цервикальной блокады может быть неудобной для пациента, следует избегать чрезмерной седации. Во время операции управление дыхательными путями может быть затруднено из-за непосредственной близости операционного поля.Такие операции, как каротидная эндартерэктомия, требуют от пациента сотрудничества для интраоперационной неврологической оценки. Чрезмерная седация и, как следствие, отсутствие сотрудничества с пациентом могут привести к беспокойству и движению пациента во время операции.
Время начала этого блока 10–15 мин. Первый признак начала — снижение чувствительности в распределении соответствующих компонентов шейного сплетения. Следует отметить, что из-за сложной организации нейронального покрытия различных слоев в области шеи, а также перекрестного покрытия с контралатеральной стороны, анестезия, достигаемая с помощью блокады шейного сплетения, часто бывает неполной, и ее использование часто требует знающих хирург, имеющий опыт дополнения блока местным анестетиком при необходимости.
NYSORA Tips
- Операция на сонной артерии также требует блокады ветвей языкоглоточного нерва, что легко выполняется во время операции путем введения местного анестетика внутрь оболочки сонной артерии.
ФУНКЦИОНАЛЬНАЯ АНАТОМИЯ БЛОКАДЫ ПОВЕРХНОСТНОГО ШЕЙНОГО СПИСКА
Поверхностное шейное сплетение иннервирует кожу переднебоковой части шеи (см. Рисунок 3 ). Концевые ветви выступают в виде четырех отдельных нервов от заднего края грудино-ключично-сосцевидной мышцы.Малый затылочный нерв обычно является прямой ветвью от основного ствола второго шейного нерва. Большая оставшаяся часть этого ствола затем соединяется с частью третьего шейного нерва, образуя ствол, который дает начало большему ушному и поперечному шейному нервам. Другая часть третьего шейного нерва проходит вниз, чтобы соединиться с большей частью четвертого шейного нерва, образуя надключичный ствол, который затем разделяется на три группы надключичных нервов.
Анатомические ориентиры
Линия, идущая от сосцевидного отростка до С6, проводится, как описано выше ( Рисунок 8, ).Место введения иглы отмечено посередине этой линии. Здесь из-за задней границы грудино-ключично-сосцевидной мышцы отходят ветви поверхностного шейного сплетения.
Рисунок 8 . Блокада надключичного нерва. Первоначальная инъекция 3 мл местного анестетика откладывается в средней точке грудино-ключично-сосцевидной мышцы, затем 7 мл вводятся подкожно в каудальном и головном направлении вдоль задней границы мышцы.
Выбор местного анестетика
Для поверхностной блокады шейного сплетения требуется 10–15 мл местного анестетика (3–5 мл на каждое перенаправление / инъекцию).Поскольку этот метод не позволяет добиться моторного блока, чаще всего используется более низкая концентрация местного анестетика длительного действия (например, 0,2–0,5% ропивакаина или 0,25% бупивакаина). Однако более высокая концентрация может привести как к большему количеству успеха, так и к более длительной блокаде. В таблице 1 показаны варианты местной анестезии с указанием времени начала и продолжительности анестезии и обезболивания.
Оборудование
Стандартный лоток для регионарной анестезии готовится с помощью следующего оборудования:
- Стерильные полотенца и 4-дюйм.× 4 дюйма тампоны марлевые
- Шприц 20 мл с местным анестетиком
- Стерильные перчатки, маркер
- Игла 25 размера 1,5 дюйма для блочной инфильтрации
Техника
Анатомические ориентиры и точка введения иглы отмечены, как описано выше. После очистки кожи антисептическим раствором в месте введения иглы с помощью иглы 25-го размера поднимается волдырь. Используя «веерную» технику с перенаправлением иглы вверх-вниз, местный анестетик вводится вдоль задней границы грудино-ключично-сосцевидной мышцы на 2–3 см ниже, а затем выше места введения иглы.Цель — добиться блокады всех четырех основных ветвей поверхностного шейного сплетения.
Цель инъекции — проникнуть в местный анестетик подкожно и за грудинно-ключично-сосцевидную мышцу. Следует избегать глубокого введения иглы (например,> 1–2 см).
Динамика блока и периоперационное управление
Поверхностная блокада шейного сплетения ассоциируется с незначительным дискомфортом пациента, поэтому седативный эффект не требуется.
Подобно блокаде глубокого шейного сплетения, сенсорное покрытие шеи является сложным, и следует ожидать степени перекрестного покрытия от ветвей шейного сплетения с противоположной стороны шеи. Время начала этого блока 10–15 минут; первым признаком блокады является снижение чувствительности в распределении поверхностного шейного сплетения.
Ультразвуковой контроль также можно использовать при выполнении поверхностной блокады шейного сплетения, хотя исследования на сегодняшний день не продемонстрировали преимущества перед техникой на основе ориентиров.
Насадки NYSORA
- Подкожная инъекция местного анестетика по средней линии от щитовидного хряща дистально до надгрудинной выемки также блокирует пересечение ветвей с противоположной стороны.
- Поверхностное шейное сплетение можно рассматривать как «полевую» блокаду и очень полезно для предотвращения боли от хирургических кожных ретракторов на медиальной стороне шеи.
ОСЛОЖНЕНИЙ И КАК ИЗБЕЖАТЬ ИХ
Осложнения могут возникать как при глубокой, так и при поверхностной блокаде шейного сплетения ( Таблица 2 ).При выполнении этих блоков может произойти инфекция, образование гематом, блокада диафрагмального нерва, токсичность местного анестетика, повреждение нервов и непреднамеренная субарахноидальная или эпидуральная анестезия. В большом проспективном исследовании 1000 блоков для хирургии сонной артерии Дэвис и его коллеги сообщили только о 6 блоках (0,6%), свидетельствующих о внутрисосудистой инъекции. Другие возможные осложнения включают преходящие ишемические атаки во время операции или в послеоперационном периоде и рецидивирующую блокаду гортанного нерва.Как и в случае других нервных блокад, риск осложнений можно снизить с помощью тщательной техники и внимания к деталям.
ТАБЛИЦА 2.
Осложнения блокады шейного сплетения и способы их избежать.
| Инфекция | • Низкий риск • Используется строгая асептика |
| Гематома | • Избегайте введения нескольких игл, особенно у пациентов с антикоагулянтами • Держите 5 минут постоянного давления на место, если сонная артерия случайно проколота |
| Блокада диафрагмального нерва | • Блокада диафрагмального нерва (диафрагмальный парез) неизменно возникает при блокаде глубокого шейного сплетения • Глубокая цервикальная блокада должна быть тщательно рассмотрена у пациентов со значительным респираторным заболеванием • Двусторонняя глубокая цервикальная блокада у таких пациентов может быть противопоказано • Блокада диафрагмального нерва не возникает после поверхностной блокады шейного сплетения |
| Токсичность местного анестетика | • Токсичность для центральной нервной системы является наиболее серьезным последствием блокады шейного сплетения • Это осложнение возникает из-за обильного кровоснабжения шеи, включая сосуды позвонков и сонных артерий, и обычно вызвано непреднамеренная внутрисосудистая инъекция местного анестетика, а не абсорбция • Во время инъекции следует выполнять осторожную и частую аспирацию |
| Повреждение нерва | • Местный анестетик нельзя вводить против сопротивления или когда пациент жалуется на сильную боль при инъекции |
| Спинальная анестезия | • Это осложнение может возникнуть при инъекции большего объема местного анестетика внутрь твердой мозговой оболочки, которая сопровождает нервы шейного сплетения • Следует отметить, что отрицательный результат аспирационного теста на спинномозговую жидкость не исключает возможность интратекального распространения местного анестетика • Избегание большого объема и чрезмерного давления во время инъекции — лучшие меры, чтобы избежать этого осложнения |
РЕЗЮМЕ
Таким образом, блокады шейного сплетения используются в клинической практике почти столетие.Несмотря на то, что были внесены изменения в описанные ранее подходы, наиболее распространенным подходом остается латеральный доступ к блокаде глубокого шейного сплетения.
ССЫЛКИ
- Каппис H: Über Leitunganaesthesie am Bauch, Brust, Arm, und Hals durch инъекция в межпозвонковое отверстие. Munchen Med Wschr 1912; 59: 794–796.
- Boezaart AP, Koorn R, Rosenquist RW: Паравертебральный доступ к плечевому сплетению: анатомическое улучшение техники.Рег Анест Пейн Мед 2003; 28: 241–244.
- Koorn R, Tenhundfel Fear KM, Miller C, Boezaart A :: Использование шейного паравертебрального блока в качестве единственного анестетика при операции на плече у больного пациента: отчет о клиническом случае. Рег Анест Пейн Мед 2004; 29: 227–229.
- Borene SC, Rosenquist RW, Koorn R, et al: Показание для продолжительной шейной паравертебральной блокады (задний доступ к межскаленовому пространству). Анест Аналг 2003; 97: 898–900.
- Boezaart AP, Koorn R, Borene S, et al: Непрерывная блокада плечевого сплетения с использованием заднего доступа.Reg Anesth Pain Med 2003; 28: 70–71.
- Heidenhein L: Операции на шее. В Braun H (ed): Местная анестезия, ее научные основы и практическое использование. Филадельфия, Пенсильвания: Lea & Febiger, 1914, стр. 268–269.
- Sherwood-Dunn B: Регионарная анестезия (методика Виктора Пауше). Филадельфия, Пенсильвания: FA Davis, 1920.
- Winnie AP, Ramamurthy S, Durrani Z, et al: Interscalene блокада шейного сплетения: метод однократной инъекции. Anesth Analg 1975; 54: 370–375.
- Todesco J, Williams RT: Анестезиологическое лечение пациента с большой массой шеи. Кан Дж. Анаэст 1994; 41: 157–160.
- Кулькарни Р.С., Браверман Л.Е., Патвардхан Н.А.: Двусторонняя блокада шейного сплетения при тиреоидэктомии и паратиреоидэктомии у здоровых пациентов и пациентов из группы высокого риска. Дж. Эндокринол Инвест 1996; 19: 714–718.
- Eastcott HH, Пикеринг GW, Роб CG: Реконструкция внутренней сонной артерии у пациента с перемежающимися приступами гемиплегии.Ланцет 1954; 267: 994–996.
- Stoneham MD, Knighton JD: Регионарная анестезия при каротидной эндартерэктомии. Бр. Дж. Анаэст 1999; 82: 910–919.
- Дэвис М.Дж., Силберт Б.С., Скотт Д.А. и др.: Поверхностная и глубокая блокада шейного сплетения для хирургии сонной артерии: проспективное исследование 1000 блоков. Рег Анест Пейн Мед 1997; 22: 442–446.
- Stoneburner JM, Nishanian GP, Cukingnan RA, et al: Каротидная эндартерэктомия с использованием регионарной анестезии: эталон для стентирования.Am Surg 2002; 68: 1120–1123.
- Harbaugh RE, Pikus HJ: Каротидная эндартерэктомия с регионарной анестезией. Нейрохирургия 2001; 49: 642–645.
- McCleary AJ, Maritati G, Gough MJ: Каротидная эндартерэктомия; местная или общая анестезия? Eur J Vasc Endovasc Surg 2001; 22: 1–12.
- Melliere D, Desgranges P, Becquemin JP, et al: Хирургия внутренней сонной артерии: локорегиональная или общая анестезия? Энн Чир, 2000; 125: 530–538.
- Stone ME Jr, Kunjummen BJ, Moran JC и др.: Обучение под наблюдением врачей общей хирургии каротидной эндартерэктомии, выполняемой у бодрствующих пациентов при регионарной блокаде, является безопасным и желательным.Am Surg 2000; 66: 781–786.
- Knighton JD, Stoneham MD: Каротидная эндартерэктомия. Обзор анестезиологической практики Великобритании. Анестезия 2000; 55: 481–485.
20. Lehot JJ, Durand PG: Анестезия при каротидной эндартерэктомии. Rev Esp Anestesiol Reanim 2001; 48: 499–507. - Santamaria G, Britti RD, Tescione M и др.: Сравнение местной и общей анестезии при каротидной эндартерэктомии. Ретроспективный анализ. Минерва Анестезиол 2004; 70: 771–778.
- Bowyer MW, Zierold D, Loftus JP, et al: Каротидная эндартерэктомия: сравнение регионарной и общей анестезии в 500 операциях. Энн Васк Сург 2000; 14: 145–151.
- Папавасилиу А.К., Магнадоттир HB, Гонда Т. и др.: Клинические результаты после каротидной эндартерэктомии: Сравнение использования регионарной и общей анестезии. Журнал Neurosurg 2000; 92: 291–296.
- Stoughton J, Nath RL, Abbott WM: Сравнение одновременного мониторинга электроэнцефалографического и психического статуса во время каротидной эндартерэктомии с регионарной анестезией.J Vasc Surg 1998; 28: 1014–1021
- Bonalumi F, Vitiello R, Miglierina L, et al: Каротидная эндартерэктомия под местно-регионарной анестезией. Энн Итал Чир 1997; 68: 453–461.
- GALA Trial Collaborative Group: Общая анестезия в сравнении с местной анестезией при хирургии сонной артерии (GALA): многоцентровое рандомизированное контролируемое исследование. Ланцет 2008; 372: 2132–2142.
- Vaniyapong T, Chongruksut W, Rerkasem K: Местная анестезия в сравнении с общей анестезией при каротидной эндартерэктомии.Кокрановская база данных Syst Rev.2013; 19:12.
- Brull SJ: Поверхностная блокада шейного сплетения для введения катетера в легочную артерию. Crit Care Med 1992; 20: 1362–1363.
- Pandit JJ, Bree S, Dillon P, et al: Сравнение поверхностной и комбинированной (поверхностной и глубокой) блокады шейного сплетения при каротидной эндартерэктомии: проспективное рандомизированное исследование. Анест Аналг 2000; 91: 781–786.
- Stoneham MD, Doyle AR, Knighton JD, et al: Проспективное рандомизированное сравнение блокады глубокого или поверхностного шейного сплетения при операции каротидной эндартерэктомии.Анестезиология 1998; 89: 907–912.
- JJ Pandit JJ, Satya-Krishna, Gration P: Поверхностная или глубокая блокада шейного сплетения при каротидной эндартерэктомии: систематический обзор осложнений Br J Anaesth, 99 (2007), стр. 159–169.
- Aunac S, Carlier M, Singelyn F и др.: Обезболивающая эффективность двусторонней комбинированной блокады поверхностного и глубокого шейного сплетения, проводимой перед операцией на щитовидной железе под общим наркозом. Анест Аналг 2002; 95: 746–750.
- Masters RD, Castresana EJ, Castresana MR: Поверхностная и глубокая блокада шейного сплетения: Технические соображения.AANA J 1995; 63: 235–243.
- Dieudonne N, Gomola A, Bonnichon P, et al: Профилактика послеоперационной боли после операции на щитовидной железе: двойное слепое рандомизированное исследование двусторонних блокад поверхностного шейного сплетения. Анест Аналг 2001; 92: 1538–1542.
- Грац И., Дил Э., Лариджани Г.Е. и др.: Количество инъекций не влияет на абсорбцию бупивакаина после блокады шейного сплетения при каротидной эндартерэктомии. Дж. Клин Анест 2005; 17: 263–266.
- Umbrain VJ, van Gorp VL, Schmedding E, et al: Ropivacaine 3.75 мг / мл, 5 мг / мл или 7,5 мг / мл для блокады шейного сплетения во время каротидной эндартерэктомии. Рег Анест Пейн Мед 2004; 29: 312–316.
- Леони А., Магрин С., Маскотто Г. и др.: Анестезия шейного сплетения при каротидной эндартерэктомии: сравнение ропивакаина и мепивакаина. Кан Дж. Анаэст 2000; 47: 185–187.
- Gürkan Y, Taş Z, Toker K, Solak M: Двусторонняя блокада шейного сплетения под ультразвуковым контролем снижает послеоперационное потребление опиоидов после операции на щитовидной железе.J Clin Monit Comput. 2015; 29 (5): 579–584.
- Tran DQ, Dugani S, Finlayson RJ: рандомизированное сравнение поверхностной блокады шейного сплетения под контролем УЗИ и на основе ориентиров. Reg Anesth Pain Med 2010; 35 (6): 539–543.
- Pandit JJ, McLaren ID, Crider B: Эффективность и безопасность блокады поверхностного шейного сплетения при каротидной эндартерэктомии. Br J Anaesth 1999; 83: 970–972.
- Карлинг А., Симмондс М.: Осложнения регионарной анестезии при каротидной эндартерэктомии.Br J Anaesth 2000; 84: 797–800.
- Emery G, Handley G, Davies MJ, et al: Заболеваемость блокадой диафрагмального нерва и гиперкапнией у пациентов, перенесших каротидную эндартерэктомию при блокаде шейного сплетения. Anaesth Intensive Care 1998; 26: 377–381.
- Stoneham MD, Wakefield TW: Острый респираторный дистресс после блокады глубокого шейного сплетения. Дж. Кардиоторак Васк Анест 1998; 12: 197–198.
- Castresana MR, Masters RD, Castresana EJ, et al: Частота и клиническое значение гемидиафрагмального пареза у пациентов, перенесших каротидную эндартерэктомию во время блокады шейного сплетения.J Neurosurg Anesthesiol 1994; 6: 21–23.
- Johnson TR: Преходящая ишемическая атака во время блокады глубокого шейного сплетения. Br J Anaesth 1999; 83: 965–967.
- Лоуренс П.Ф., Алвес Дж. К., Джича Д. и др.: Частота, время и причины церебральной ишемии во время каротидной эндартерэктомии с регионарной анестезией. J Vasc Surg 1998; 27: 329–334.
- Harris RJ, Benveniste G: Рецидивирующая блокада гортанного нерва у пациентов, перенесших каротидную эндартерэктомию в условиях блокады шейного сплетения.Anaesth Intensive Care 2000; 28: 431–433.
- Bergeron P, Benichou H, Dupont M, et al: Хирургия сонных артерий под анестезией блокады шейки матки. Простой метод защиты сердца и мозга у пациентов с высоким риском. Int Angiol 1989; 8: 70–80.
- Shah DM, Darling RC 3rd, Chang BB, et al: Каротидная эндартерэктомия у бодрствующих пациентов: безопасность, приемлемость и результат. J Vasc Surg 1994; 19: 1015–1019.
- Lee KS, Davis CH Jr, McWhorter JM: Низкая заболеваемость и смертность при каротидной эндартерэктомии, выполняемой под регионарной анестезией.J. Neurosurg 1988; 69: 483–487.
- Love A, Hollyoak MA: Каротидная эндартерэктомия и местная анестезия: уменьшение бедствий. Cardiovasc Surg 2000; 8: 429–435.
Обезболивающая эффективность двусторонней поверхностной блокады шейного сплетения при хирургических вмешательствах на щитовидной железе под общей анестезией: проспективное когортное исследование | Примечания к исследованию BMC
Берхану Н., Вольдемайкл К., Безабих М. Эндемический зоб у школьников на юго-западе Эфиопии. Эфиоп J Health Dev.2004. 18 (3): 175–8.
Google Scholar
Enyew HD, Zemedkun KG, Dagnaw AM. Распространенность зоба и связанных с ним факторов среди детей младшего школьного возраста в возрасте 6–12 лет в городе Гоба, Юго-Восток, Эфиопия. Int J Nutr Food Sci. 2015; 4 (3): 381–7.
CAS
Статья
Google Scholar
Мола М., Гету Д., Хайманот Х. Распространенность сопутствующих факторов зоба среди сельских детей в возрасте 6–12 лет на северо-западе Эфиопии.BMC Public Health. 2014; 14: 130.
Артикул
Google Scholar
Lou I., Chennell TB, Schaefer SC, Chen H, Sippel RS, Balentine C, et al. Оптимизация амбулаторного лечения боли после операций на щитовидной и паращитовидной железах: опыт двух учреждений. Энн Сург Онкол. 2017; 24 (7): 1951–7.
Артикул
Google Scholar
Баллантайн Дж., Казинс М., GM. Управление острой болью в развивающихся странах.Int Assoc Study Pain. 2011; 19 (3): 1–6.
Google Scholar
Джоши Г., Огуннайке Б. Последствия неадекватного послеоперационного обезболивания и хронической стойкой послеоперационной боли. Анестезиол Clin North Am. 2005; 23: 21.
Артикул
Google Scholar
Кехлет Х. Мультимодальный подход к контролю послеоперационной патофизиологии и реабилитации. Br J Anaesth.1997; 78: 606.
CAS
Статья
Google Scholar
Роулингсон Дж. Последние сведения об управлении острой болью. Лекции по обзорному курсу Международного общества исследований анестезии. 2006; 95.
Гозал Й., Шапира С., Гозал Д., Магора Ф. Инфильтрация раны бупивакаином в хирургии щитовидной железы снижает послеоперационную боль и потребность в опиоидах. Acta Anaesthesiol Scand. 1994; 38: 813–5.
CAS
Статья
Google Scholar
Dieudonne N, Gomola A, Bonnichon P, Ozier YM. Профилактика послеоперационной боли после операции на щитовидной железе: двойное слепое рандомизированное исследование двусторонних блокад поверхностного шейного сплетения. Anesth Analg. 2001. 92 (6): 1538–42.
CAS
Статья
Google Scholar
Мотамед С., Мерл Дж., Яхоу Л., Комбес Х, Водинь Дж., Куюмуджян С. и др. Оценка послеоперационной боли и потребности в анальгетиках после операции на щитовидной железе: сравнение трех интраоперационных опиоидных схем.Int J Med Sci. 2006; 3 (1): 11.
CAS
Статья
Google Scholar
Шанакчи Э., Таш Н., Яган О., Генч Т. Влияние двусторонней поверхностной цервикальной блокады на послеоперационную анальгезию при хирургических вмешательствах на щитовидной железе, проводимых под общим наркозом. Ege J Med. 2015; 54 (4): 182–6.
Google Scholar
Кале С., Аггарвал С., Шастри В. Оценка обезболивающего эффекта двусторонней поверхностной блокады шейного сплетения при хирургии щитовидной железы: сравнение дооперационной и послеоперационной блокады.Индийский J Surg. 2015; 77 (3): 1196–200.
Артикул
Google Scholar
Мэйхью Д., Сахгал Н., Хирвадкар Р., Хантер Дж. М., Банерджи А. Обезболивающая эффективность двусторонней поверхностной блокады шейного сплетения при хирургии щитовидной железы: метаанализ и систематический обзор. Br J Anaesth. 2018; 120 (2): 241–51.
CAS
Статья
Google Scholar
Паулоцци Л.Дж., Будниц Д.С., Си Ю.Рост смертности от опиоидных анальгетиков в США. Pharmacoepidemiol Drug Saf. 2006. 15 (9): 618–27.
Артикул
Google Scholar
Колаволе И., Рахман Г. Блок шейного сплетения для тиреоидэктомии. S Afr J Anaesth Analg. 2003. 9 (5): 10–7.
Google Scholar
Eti Z, Irmak P, Gulluoglu BM, Manukyan MN, Gogus FY. Уменьшает ли двусторонняя поверхностная блокада шейного сплетения потребность в анальгетиках после операции на щитовидной железе? Anesth Analg.2006. 102 (4): 1174–6.
Артикул
Google Scholar
Herbland A, Cantini O, Reynier P, Valat P, Jougon J, Arimone Y, et al. Двусторонняя блокада поверхностного шейного сплетения с применением 0,75% ропивакаина до или после операции не предотвращает послеоперационную боль после тотальной тиреоидэктомии. Reg Anesth Pain Med. 2006; 31 (1): 34–9.
CAS
Статья
Google Scholar
Сардар К., Рахман С., Хандокер М., Амин З., Патан Ф., Рахман М. Обезболивание после операции на щитовидной железе под общим наркозом с двусторонней блокадой поверхностного шейного сплетения. Mymensingh Med J. 2013; 22 (1): 49–52.
CAS
PubMed
Google Scholar
Картикеян В.С., Систла С.К., Бадхе А.С., Махалакшми Т., Раджкумар Н., Али С.М. и др. Рандомизированное контролируемое исследование эффективности двусторонней блокады поверхностного шейного сплетения при тиреоидэктомии.Pain Pract. 2013. 13 (7): 539–46.
Артикул
Google Scholar
Andrieu G, Amrouni H, Robin E, Carnaille B, Wattier J, Pattou F, et al. Обезболивающая эффективность двусторонней поверхностной блокады шейного сплетения перед операцией на щитовидной железе под общим наркозом. Br J Anaesth. 2007. 99 (4): 561–6.
CAS
Статья
Google Scholar
Ши М.-Л, Ду Кью, Се Си-Би, Лю И-К, Лу Си-Х, Вонг С.Двусторонняя блокада поверхностного шейного сплетения в сочетании с общей анестезией при операциях на щитовидной железе. World J Surg. 2010. 34 (10): 2338–43.
Артикул
Google Scholar
Сух И-Дж, Ким Й.С., Ин-Дж. Х., Джу Дж. Д., Чон И-С, Ким Х. К.. Сравнение анальгетической эффективности двусторонней поверхностной и комбинированной (поверхностной и глубокой) блокады шейного сплетения перед операцией на щитовидной железе. Eu J Anaesthesiol. 2009. 26 (12): 1043–7.
CAS
Статья
Google Scholar
Steffen T, Warschkow R, Brändle M, Tarantino I., Clerici T. Рандомизированное контролируемое исследование двусторонней блокады поверхностного шейного сплетения по сравнению с плацебо в хирургии щитовидной железы. Br J Surg. 2010. 97 (7): 1000–6.
CAS
Статья
Google Scholar
Hassan RM, Hashim RM. Обезболивающая эффективность двусторонней поверхностной блокады шейного сплетения с ультразвуковым контролем по сравнению с двусторонней блокадой шейного сплетения при хирургии щитовидной железы.Египет Дж. Анаэст. 2017; 33 (4): 365–73.
Артикул
Google Scholar
Senapathi TGA, Widnyana IMG, Aribawa IGNM, Wiryana M, Sinardja IK, Nada IKW, et al. Двусторонняя блокада поверхностного шейного сплетения под контролем УЗИ более эффективна, чем знаковая техника для уменьшения боли после тиреоидэктомии. J Pain Res. 2017; 10: 1619.
CAS
Статья
Google Scholar
Ахискалиоглу А., Яик А.М., Ахискалиоглу Э.О., Достбил А., Доймус О., Карадениз Э. и др. Двусторонняя поверхностная блокада шейки матки под контролем УЗИ и превентивная однократная пероральная доза тизанидина для лечения боли после тиреоидэктомии: рандомизированное контролируемое двойное слепое исследование. Дж. Анест. 2018; 32: 219–26.
Артикул
Google Scholar
Brogly N, Wattier J-M, Andrieu G, Peres D, Robin E, Kipnis E, et al. Габапентин ослабляет позднюю, но не раннюю послеоперационную боль после тиреоидэктомии с поверхностной блокадой шейного сплетения.Anesth Analg. 2008. 107 (5): 1720–5.
CAS
Статья
Google Scholar
Wattier J-M, Caıazzo R, Andrieu G, Kipnis E, Pattou F, Lebuffe G. Хроническая боль после тиреоидэктомии: частота, типология и факторы риска. Anaesth Crit Care Pain Med. 2016; 35: 197.
Артикул
Google Scholar
Эль-Талеб SS, Nagi M, Al-Mansoury A-h, Al-Shokri R, Lfeituri MA, Qutait M.Два разных подхода к предотвращению боли после тиреоидэктомии: местная инфильтрация раны или двусторонняя блокада поверхностного шейного сплетения. Ливийский J Surg. 2016; 4: 1–11.
Google Scholar
Mismar AA, Mahseeri MI, Al-Ghazawi MA, Obeidat FW, Albsoul MN, Al-Qudah MS, et al. Инфильтрация раны 0,5% бупивакаином с адреналином или без него не уменьшает боль после тиреоидэктомии: рандомизированное контролируемое исследование. Саудовская медицина J.2017; 38 (10): 994.
Артикул
Google Scholar
Miu M, Royer C, Gaillat C, Schaup B, Menegaux F, Langeron O, et al. Отсутствие анальгетического эффекта, вызванного инфильтрацией раны ропивакаином при хирургии щитовидной железы: рандомизированное двойное слепое плацебо-контролируемое исследование. Anesth Analg. 2016; 122 (2): 559–64.
CAS
Статья
Google Scholar
Cai H, Lin C, Yu C, Lin X.Двусторонняя блокада поверхностного шейного сплетения уменьшает послеоперационную тошноту и рвоту, а также раннюю послеоперационную боль после тиреоидэктомии. J Int Med Res. 2012; 40 (4): 1390–8.
Артикул
Google Scholar
Комбинированная блокада межкаленово-шейного сплетения под контролем УЗИ для хирургической анестезии при переломах ключицы: ретроспективное обсервационное исследование
Цель . Мы стремимся рассказать о нашем опыте применения комбинированной техники межкаленово-шейного сплетения под ультразвуковым контролем (CISCB) в качестве единственного метода анестезии в хирургии восстановления перелома ключицы. Материалы и методы . Карты пациентов, перенесших перелом ключицы с помощью этой техники, были проанализированы ретроспективно. Мы использовали комбинированную технику межкаленово-шейного сплетения с одинарной и двойной инъекцией под контролем ультразвука в плоскости. Во время выполнения каждого блока области блоков визуализировались с помощью линейного преобразователя, а иглы продвигались с помощью техники в плоскости. Оценивали успешность блокады и частоту осложнений. Результаты и обсуждение .12 пациентов перенесли перелом ключицы. Хирургическая регионарная анестезия достигнута в 100% блоках. Ни одному из пациентов не потребовался переход на общую анестезию во время операции. Острых осложнений не было. Выводы . Комбинированная блокада межлесткового сплетения и шейного сплетения под ультразвуковым контролем оказалась успешным и эффективным методом регионарной анестезии при восстановлении перелома ключицы. В проспективных сравнительных исследованиях будет показано превосходство регионарной техники над общей анестезией.
1. Введение
Переломы ключицы составляют 35% травм плечевого пояса и обычно возникают после тупых травм. При переломах ключицы со смещением и укорочении более 2 см в настоящее время рекомендуется оперативное лечение с открытой репозицией и внутренней фиксацией [1, 2].
Операция на ключице обычно проводится под общим наркозом. Ни один из методов регионарной анестезии для восстановления перелома ключицы не был описан и обычно не применяется в современной анестезиологической практике.Хотя блокады периферических нервов обычно используются для самых разных хирургических вмешательств на верхних конечностях, сообщений о регионарной анестезии при хирургии ключицы очень мало. В литературе предложенные интервенционные стратегии при переломах ключицы включают в себя блокады поверхностного шейного сплетения, комбинированные блоки шейного сплетения и глубокого шейного сплетения, а также блокады плечевого сплетения. Эти методы обычно используются для обезболивания ключицы [1]. Выбор оптимальной нервной блокады для анестезии ключицы требует глубокого понимания иннервации, что остается спорным.Сенсорная иннервация ключицы связана либо с шейным, либо с плечевым сплетением [3, 4].
Техника под ультразвуковым контролем позволила анестезиологам снизить дозы местных анестетиков и выполнить более успешные блокады [5, 6]. Поскольку дозы местного анестетика были уменьшены с использованием УЗИ и введены более низкие дозы, стали возможны комбинированные или множественные блоки.
С точки зрения анатомии нейронов и клинического опыта, комбинированная блокада межлестничного и шейного сплетения представляется эффективной и может быть многообещающим методом достаточной хирургической анестезии при хирургии ключицы.Из очень небольшого количества сообщений о случаях мы понимаем, что в некоторых больницах в хирургии ключицы в качестве единого метода анестезии при хирургии ключицы используются межкаленовые блокады плечевого сплетения и комбинированные блоки межкаленово-шейного сплетения [7]. На сегодняшний день нет ни проспективного исследования, ни хорошо зарекомендовавшего себя метода регионарной анестезии при хирургии ключицы.
Цель нашего ретроспективного анализа — продемонстрировать, что комбинированная блокада межлесткового и шейного сплетения эффективна и безопасна в качестве единственного метода анестезии для пациентов, перенесших лечение перелома ключицы.Мы представляем серию случаев переломов ключицы, которые были прооперированы при комбинированной блокаде межкаленово-шейного сплетения.
2. Материалы и методы
Карты пациентов были ретроспективно пересмотрены, начиная с мая 2014 года. Все пациенты были проинформированы о лечении, операции и методе анестезии перед процедурой. Получены информированные согласия на операцию и метод анестезии. Оценивали успешность блокады, острые осложнения, такие как непреднамеренная пункция артерии, образование гематом, респираторный дистресс, синдром Горнера, пневмоторакс и признаки токсичности местных анестетиков.
2.1. Метод анестезии
Мы определяем эту технику как комбинированную блокаду шейного сплетения с одинарной и двойной инъекцией под контролем ультразвука в плоскости. Блокады шейного сплетения в сочетании с интерскаленовыми блоками выполнялись под ультразвуковым контролем (LOGIQ P5, GE Healthcare, Милуоки, Висконсин, США). Кожу обрабатывали антисептическим раствором, а датчик закрывали стерильным чехлом. Для выполнения блоков использовался 12-мегагерцовый линейный преобразователь (GE Healthcare, Милуоки, Висконсин, США).Родственная сторона пациента сканировалась ультразвуком в поперечной ориентации через шею, при этом маркер зонда был обращен в сторону на уровне межлестничной бороздки (рис. 1). Был идентифицирован вид по длинной оси корней плечевого сплетения, грудино-ключично-сосцевидной мышцы, поднимающей лопатки, сонной артерии, яремной вены, а также передней и средней лестничных мышц (рис. 2).
Блокады выполнялись с помощью 5-сантиметровой иглы для блоков (Stimuplex Ultra, Braun, Melsungen, Германия).Первоначально под руководством США была проведена интерскаленовая блокада. Датчик УЗИ помещали поперечно на шею на уровне верхнего полюса щитовидного хряща, а затем слегка выровняли латерально, где наблюдались нервные корешки между передней и средней лестничными мышцами в межскалиновой борозде. Место введения иглы определяли под контролем УЗИ как точку, где начинается заднебоковая граница мышцы SCM. Конечное целевое положение иглы находилось непосредственно позади пространства между корнями C5 и C6 (рис. 3).Игла вводилась латерально на задней границе мышцы SCM и продвигалась под контролем УЗИ с использованием техники в плоскости. 0,5 мл / кг местного анестетика (0,5% бупивакаина) вводили при визуализации распределения местного анестетика в реальном времени. После выполнения интерскаленовой блокады игла была извлечена и перенаправлена на шейное сплетение. Блокада шейного сплетения выполнялась как плоский блок в превертебральной фасции позади SCM-мышцы.Была идентифицирована гиперэхогенная фасция мышцы SCM на ее заднебоковой границе, и игла была продвинута вдоль задней границы мышцы SCM под контролем УЗИ в реальном времени к нервной точке шеи. Кончик иглы располагался так, чтобы вводить местный анестетик глубоко в мышцу SCM по ее сужающемуся заднебоковому краю, но поверхностно по отношению к превертебральной фасции (рис. 4).
На этом уровне визуализация нервов может быть затруднена и иногда не может быть идентифицирована, и нет необходимости определять нервные структуры в фасциальной плоскости.Мы приступили к инъекции, чтобы заполнить заднюю плоскость мышцы SCM, где находятся шейные нервы, чтобы добиться эффективной блокады шейного сплетения и хирургической анестезии. Во время процедуры визуализировалось распределение местного анестетика (рисунки 3 и 4). Половина общего объема местного анестетика была введена для интерскаленовых блокад, а оставшаяся половина — для блокады шейного сплетения. Моторную блокаду определяли по потере отведения плеча, а сенсорную блокаду оценивали с помощью теста с уколом булавкой в месте операции.Пациент также был проверен на болезненность при мобилизации руки и пальпации ключицы хирургом. Успешный блок был определен как блок, который не требовал перехода на общую анестезию. Послеоперационная анальгезия при необходимости достигалась внутривенным введением трамадола. Поскольку эта процедура также влияет на диафрагмальный нерв, она не проводилась пациентам с сопутствующим сердечным или респираторным заболеванием.
Рассчитана описательная статистика исследования, и данные были проанализированы с помощью SPSS Statistics 21.0 (IBM Corporation, Нью-Йорк, США). Непрерывные количественные данные выражались в виде числа, среднего и стандартного отклонения, а качественные данные выражались в виде числа и процента.
3. Результаты
Характеристики пациентов приведены в таблице 1. Всего 12 пациентов прооперировали ключицу. Одиннадцати пациентам была выполнена открытая репозиция и внутренняя фиксация перелома ключицы (рис. 5). У одного пациента выполнено удаление имплантата из ключицы. У одного из пациентов было заболевание печени, а у одного — сахарный диабет.История болезни других пациентов ничем не примечательна.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 F. Artusio «Halogenated Anaesthetics»
F. Artusio «Halogenated Anaesthetics»