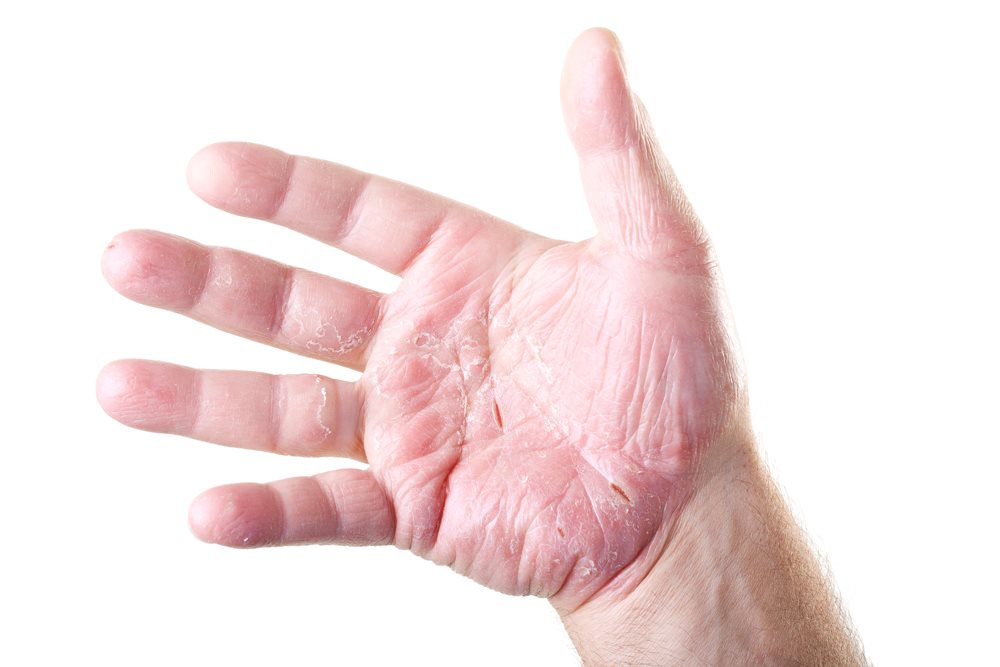
Между пальцами рук болячки: лечение покраснения и щелушения между пальцами рук
Экзема на руках: причины, лечение, профилактика
Что такое экзема?
Заболевание получило свое название из-за пузырьков (греч. eczeo – вскипать) на поверхности кожи больного. Экзема на руках представляет собой острое или хроническое воспалительное заболевание кожи, которое проявляется в виде высыпаний пузырьков с жидкостью или эрозий, зуда, жжения и отека. Вследствие такой реакции кожа становится более восприимчивой к различного рода бактериям и грибкам, может присоединяться вторичная инфекция. Экзема может встречаться как у мужчин, так и у женщин.
Виды экземы на руках
Причиной экземы на руках может быть целый ряд самых различных факторов – гормональных, иммунных, неврологических, инфекционных. Поэтому в зависимости от вызвавшей причины выделяют несколько видов заболевания, которые различаются по клиническим проявлениям, течению и расположению высыпаний:
Истинная экзема – вид заболевания, которое может быть вызвано различными факторами, и выявить единственную причину не удается. Истинная экзема проявляется в виде покраснения кожи с высыпаниями маленьких пузырьков с жидкостью, которые вскоре лопаются, а их содержимое выливается наружу. Покраснения кожи не имеют четких границ, высыпания на коже обычно располагаются с двух сторон и симметричны. Наиболее частой локализацией поражений при истинной экземе являются кисти рук.
Истинная экзема проявляется в виде покраснения кожи с высыпаниями маленьких пузырьков с жидкостью, которые вскоре лопаются, а их содержимое выливается наружу. Покраснения кожи не имеют четких границ, высыпания на коже обычно располагаются с двух сторон и симметричны. Наиболее частой локализацией поражений при истинной экземе являются кисти рук.
Микробная экзема развивается вследствие инфицирования кожи какими-либо бактериями, чаще всего стафилококками и стрептококками. Микробы вырабатывают токсины, которые служат аллергенами для организма. В ответ развивается аллергическая реакция в виде покраснения, отека и высыпания пузырьков. Экзема проявляется в виде асимметричных шелушащихся участков кожи и часто локализуется по краям трофических язв на ногах, или незаживающих ран.
Микотическая экзема — распространенный вид заболевания, зачастую может поражать кожу стоп, ладоней, голеней, а также эпидермис между пальцами. Возникает при поражении кожи грибами рода кандида. Механизм ее развития такой же, как у микробной экземы. Края экземы четко очерчены так, что видна граница со здоровой кожей.
Механизм ее развития такой же, как у микробной экземы. Края экземы четко очерчены так, что видна граница со здоровой кожей.
Себорейная экзема. Причина ее развития является себорея — заболевание кожи богатой сальными железами. На месте сальных желез появляются узелки, покрытые чешуйками. Характерное расположение поражений – волосистая часть головы, носогубные складки, спина, реже руки.
Профессиональная экзема связана с постоянным контактом с вредными химическими веществами. Наиболее часто профессиональная экзема поражает рабочих химических заводов и лиц других профессий, контактирующих с вредными веществами. Поражения чаще всего локализуются на кистях рук и предплечьях.
Причины экземы на руках
Причины некоторых видов экземы на руках иногда сложно установить. Специалисты считают, что заболевание может быть вызвано сочетанием целого ряда факторов. Ими могут быть генетически унаследованные аллергические реакции. У таких больных часто выявляют другие заболевания аллергической природы – аллергический ринит, бронхиальную астму. Немаловажную роль может играть эмоциональный стресс, нарушение работы нервной системы и даже воздействие солнечных лучей.
Специалисты считают, что заболевание может быть вызвано сочетанием целого ряда факторов. Ими могут быть генетически унаследованные аллергические реакции. У таких больных часто выявляют другие заболевания аллергической природы – аллергический ринит, бронхиальную астму. Немаловажную роль может играть эмоциональный стресс, нарушение работы нервной системы и даже воздействие солнечных лучей.
Контактная или профессиональная экзема на руках развивается при постоянном контакте с химическими веществами. Ими могут быть моющие, дезинфицирующие средства, лекарства. Лицам, контактирующим с вредными веществами на работе, для полного излечения нередко приходится менять работу.
Отдельно следует выделить инфекционные причины экземы — бактериальную и грибковую инфекции. Наиболее частыми возбудителями микробной экземы являются стрептококки и стафилококки. Экзема, вызванная инфекцией, чаще всего развивается на поврежденных участках кожи при ранах, порезах, язвах.
Микотическая экзема начинается с попадания грибков в трещинки кожи или порезы. Со временем грибки размножаются и начинают выделять токсические вещества. Организм начинает бороться с инфекцией, так развивается аллергия на грибковую инфекцию, которая проявляется в виде экземы. Самая частая причина присоединения инфекции – несоблюдение личной гигиены.
Причиной экземы на руках может быть целый ряд самых различных факторов – гормональных, иммунных, неврологических. Фото: Globallookpress
Стадии экземы на руках
Развиваясь, заболевание проходит через несколько стадий:
- Эритематозная стадия — включает покраснение кожи и зуд.
- Папуловезикулезная или пузырчатая стадия проявляется в виде высыпаний пузырьков с жидкостью.
- Мокнущая экзема. Во время этой стадии пузырьки лопаются, на их месте образуются ранки, выделяющие жидкость.
- Корковая или сухая экзема. При этой стадии ранки покрываются сухими корками серовато-желтого оттенка. При этом в других частях тела могут появляться поражения.

Лечение экземы на руках
В лечении экземы на руках важную роль играет соблюдение гигиены, а также применение препаратов, которые позволяют избавиться от симптомов заболевания. Обычно назначается комплексное лечение, которое направлено на устранение причины обострения. При появлении симптомов экземы в виде покраснения, пузырьков, зуда, жжения кожи необходимо обратиться к врачу-дерматологу. Специалист поможет правильно выявить характер заболевания и подобрать индивидуальный курс лечения.
Медикаментозная терапия экземы включает в себя препараты, направленные на уменьшение воспалительной реакции, противоаллергические средства, седативные (успокоительные) препараты для снятия зуда и антибактериальные для борьбы с инфекцией. Специалисты выделяют несколько групп препаратов, которые рекомендовано назначать при экземе на руках:
- мази с содержанием кортикостероидов позволяют уменьшить воспаление;
- антибактериальные и антимикотические кремы и мази эффективно борются с инфекцией;
- успокоительные препараты позволяют снизить выраженность зуда;
- антигистаминные средства направлены на снятие аллергического компонента.

В лечении заболевания большое значение имеет правильный рацион питания, исключение пищевых продуктов, которые могут вызвать аллергические реакции. При крупных очагах экземы принятие ванн и душа противопоказано. Больным также следует избегать контакта с бытовой химией.
Можно воспользоваться кремом или мазью, которые в своем составе содержат кортикостероиды, антибиотики и противогрибковые компоненты. Такой препарат обладает комплексным действием, что способствует снятию симптомов воспаления и избавлению от инфекции.
Что делать, если экзема не проходит
Если экзема не проходит в течение длительного времени, возможно, заболевание перешло в хроническую форму, либо не были устранены факторы, которые привели к развитию заболевания (например, аллергены, химические вещества и др). В любом случае необходимо обратиться к врачу, который выявит причины и, скорее всего, скорректирует лечение.
Народные средства лечения экземы на руках
Дополнительно к лекарственной терапии можно применять средства народной медицины. Они оказывают дополнительное противовоспалительное и успокаивающее действие. Из них наиболее эффективны:
Они оказывают дополнительное противовоспалительное и успокаивающее действие. Из них наиболее эффективны:
- ванночки и примочки с 0,01% раствором перманганата калия, используют 1 раз в сутки на протяжении 4-7 дней;
- примочки с 2% раствором борной кислоты;
- примочки с 2% раствором нитрата серебра.
Профилактика экземы на руках
Основа профилактики экземы – это соблюдение правил личной гигиены, уход за кожей рук, а также своевременное обращение к специалисту при появлении первых симптомов заболевания. Не менее важно:
- не запускать хронические заболевания;
- желательно не носить одежду из синтетических тканей;
- не носить тесно прилегающую и натирающую кожу одежду и обувь;
- при уборке или мытье посуды с использованием химических средств надевать резиновые перчатки
Диета при экземе на руках
При экземе следует полностью исключить из рациона:
- острые блюда и копчености;
- алкогольные напитки;
- соленое;
- кофе.

В период обострения экземы лучше придерживаться диеты, состоящей из каш (овсянка, гречка), кисломолочных продуктов (кефир, творог, йогурт), овощных супов или супов на нежирном мясном бульоне.
Популярные вопросы и ответы
Мы обсудили вопросы, касающиеся развития экземы, ее заразности и возможности передачи от родителей к детям, а также возможных осложнений и самолечения, приема БАДов, гомеопатии и народной медицины с врачом-дерматологом Кристиной Шевалдовой.
Заразна ли экзема, могут ли родители передать ее ребенку?
Экзема – острое или хроническое воспалительное рецидивирующее (периодически обостряющееся) заболевание кожи нейроаллергической природы, вызываемое различными внешними или внутренними факторами. Клинически экзема проявляется высыпаниями (пятна, узелки, пузырьки, корочки, чешуйки) и зудом разной степени выраженности.
Из определения становится понятно, что экзема не является инфекционной болезнью, следовательно, она не заразна, а развивается из-за множества факторов: генетическая предрасположенность, повышенная чувствительность к различным аллергенам, воздействие бытовых, профессиональных, экологических и других факторов. Также велика роль нервной системы (прежде всего центральной), эмоциональных стрессов.
Также велика роль нервной системы (прежде всего центральной), эмоциональных стрессов.
Экзема может передаваться от родителей детям. Если один из родителей болен экземой, то вероятность болезни ребенка – 40%. Если же экземой больны оба родителя – 50 — 60%. Стрессы, неврологические заболевания, трофические нарушения могут спровоцировать начало заболевания у генетически предрасположенных лиц.
Какие могут быть осложнения при экземе?
Самое частое осложнение экземы – это присоединение вторичной инфекции (чаще всего стафилококки и стрептококки), что проявляется появлением гнойничков и гнойных корок.
Экзема не грозит инвалидностью и летальным исходом, но ухудшает качество жизни пациента. Зуд разной степени выраженности может нарушать сон, способствовать развитию неврологических расстройств, мешать повседневной жизни, работе – особенно если она связана с контактом с раздражающими, химическими веществами. Из-за высыпаний многие пациенты стесняются носить открытую одежду, опасаясь повышенного внимания окружающих.
При каких симптомах нужно обращаться к врачу?
По течению экземы различают на острую (протекает менее 2 месяцев), подострую (до 6 месяцев) и хроническую (неопределенно долго). Поэтому важно при подозрении на экзему незамедлительно обратиться к врачу-дерматологу, чтобы не допустить перехода острой экземы в подострую, подострой в хроническую, которая сложнее поддается лечению. Однако это не всегда возможно.
Можно ли вылечить экзему народными средствами?
При появлении любых высыпаний, не только экземы, необходимо обращаться к специалисту для проведения диагностики и постановки диагноза, своевременного начала лечения. Не нужно заниматься самолечением, это может ухудшить состояние кожи, вызвать осложнения, лечение которых будет сложнее и дольше.
Как наружное, так и внутреннее лечение подбирается индивидуально в зависимости от формы, стадии, распространенности заболевания. Не стоит покупать мази и кремы самостоятельно. Не стоит использовать гомеопатические препараты – они не дадут эффекта, поскольку гомеопатия официально признана в России лженаукой, и нет исследований, доказывающих ее эффективность.
Важно исключить контакт с предполагаемыми аллергенами и раздражителями, уменьшить стрессовую нагрузку, нормализовать сон, позаботиться о питании, ограничить количество углеводов и поваренной соли. В ряде случаев назначается строгая гипоаллергенная диета.
Склеродермия — лечение, симптомы, причины, диагностика
Склеродермия это термин, имеющий греческое происхождение и означающий твердую кожу. Заболевание является как ревматологическим, так и нарушением в соединительной ткани. При склеродермии происходит уплотнение и утолщение кожи, и она теряет свою эластичность. При склеродермии возможно повреждение микрососудов по всему телу, что может в свою очередь приводить к поражению внутренних органов. И хотя заболевание в основном поражает руки лицо и ноги, но ухудшение кровоснабжения может привести к проблемам в пищеварительном тракте, в органах дыхания и в сердечно-сосудистой системе.
Склеродермия может проявляться по-разному у различных людей. Есть много подтипов этого заболевания. Врачи в основном классифицируют склеродермию или как ограниченную или как системную, в зависимости от степени повреждения кожи. Широко распространенную форму болезни часто называют системным склерозом, и он может быть прогностически опасным для жизни.
Врачи в основном классифицируют склеродермию или как ограниченную или как системную, в зависимости от степени повреждения кожи. Широко распространенную форму болезни часто называют системным склерозом, и он может быть прогностически опасным для жизни.
У приблизительно 300 000 американцев диагностирована склеродермия. Заболевание в США встречается чаще, чем в Европе или Японии. Но выявить какую либо зависимость от расовых или этнических факторов не удалось. Единственно, что было отмечено, что у женщин склеродермия встречается намного чаще, чем у мужчин.
У женщин развиваются ограниченные формы болезни в три раза чаще, чем у мужчин, и более чем в 80 % пациентов с системной склеродермией – это — женщины в возрасте 30 — 50. Редко, но дети могут также заболеть склеродермией. За прошедшие 20 лет удалось увеличить продолжительность жизни пациентов со склеродермией за счет применения более эффективного лечения. Таким образом, склеродермия — хроническое аутоиммунное заболевание, которое проявляется утолщением и уплотнением кожи и cужением сосудов (вследствие этого повреждение внутренних органов). Болезнь развивается в основном у взрослых в возрасте 30-50 лет, преимущественно у женщин.
Болезнь развивается в основном у взрослых в возрасте 30-50 лет, преимущественно у женщин.
Различают два типа склеродермии: Ограниченная склеродермия и системная (диффузная) склеродермия. Ограниченная склеродермия поражает, главным образом, кожу, в то время как системная склеродермия — системное заболевание, которое может поражать различные органы и системы организма.
Различают два вида ограниченной склеродермии:
- Бляшечная форма: проявляется появлением пятен на коже, овальной формы красного или фиолетового цвета, плотными на ощупь (по мере развития бляшка может стать белесой в центре)
- Линейная форма: происходит появление полос утолщения на коже рук, ног или лица.
Системная склеродермия может начинаться постепенно с вовлечением вначале кожи рук, лица или иметь прогрессирующий характер, с вовлечением не только конечностей, но и туловища и внутренних органов (как правило, легких, пищевода, кишечника):
Причины
Главной особенностью склеродермии – является чрезмерная выработка коллагена. Коллаген — один из строительных материалов, из которого состоит кожа. При избытке коллагена происходит утолщение тканей и потеря эластичности.
Коллаген — один из строительных материалов, из которого состоит кожа. При избытке коллагена происходит утолщение тканей и потеря эластичности.
Первопричина склеродермии остается пока неясной. По неизвестной причине иммунная система настраивается против тканей организма и результатом является избыточная продукция коллагена. В настоящее время, проводятся исследования на выявление взаимосвязи между иммунной системой, сосудистой системой и ростом соединительной ткани. Исследования на близнецах показали отсутствие генетического фактора. И хотя причина склеродермии не установлена, но механизм заболевания связан с аутоиммунными процессами, при которых происходит поражение, как кожи, так и других органов. Аутоиммунный процесс запускает избыточное производство коллагена, что приводит к уплотнению и утолщению кожи. Кроме того, изменения в соединительной ткани приводят к давлению на сосуды как крупных артерий, так и мелких.
Симптомы
Симптомы склеродермии могут быть вариабельны у различных пациентов. Наиболее часто встречаются такие проявления как уплотнение и утолщение кожи на пальцах рук ног и лица. Кожа может утолщаться в течение первых двух-трех лет заболевания. После этого утолщение, как правило, уменьшается. Основные симптомы склеродермии включают:
Наиболее часто встречаются такие проявления как уплотнение и утолщение кожи на пальцах рук ног и лица. Кожа может утолщаться в течение первых двух-трех лет заболевания. После этого утолщение, как правило, уменьшается. Основные симптомы склеродермии включают:
- Набухание, тугоподвижность, или боль в пальцах ног или рук, или лице.
- Покалывание, онемение, или отечность кожи.
- Изменение цвета кожи.
- Чувствительность к холоду и неустойчивое и преходящее побледнение пальцев (синдром Рейно), сопровождающееся болью в пальцах.
- Красные пятна на пальцах, ладонях, лице, губах, или языке, от стойко расширенных капилляров (телеангиэктазии).
- Язвы или раны на кончиках пальцев или локтях.
- Потеря способности кожи вытягиваться.
- Зуд.
- Боли в суставах
- Усталость.
- Скручивание пальцев (склеродактилия).
- Наличие кальцинатов под кожей
- Нарушения со стороны пищеварительной системы такие, как изжога, нарушение глотания, длительная задержка пищи в пищеварительном тракте, из-за сниженной активности гладкой мускулатуры кишечника.

- Потеря двигательных функций руки из-за стягивания кожи на руке и пальцах.
- Одышка, связанная с повреждением легких и сердца.
Диагностика
Склеродермию нередко трудно диагностировать, так как она может быть похожей на многие другие заболевания. Изменения толщины кожи, наличие определенных антител в крови, или ранних изменениях в кровеносных сосудах, могут быть полезными в диагностировании болезни. При необходимости возможно взятие биопсии для анализа ткани, что также помогает поставить диагноз.
Одним из полезных тестов является ногтевой капиллярный анализ. Он основан на раннем проявлении склеродермии и проявляется исчезновением капилляров в коже рук и ног. Для этого анализа используется микроскоп или лупа и просматривается кожа в области ногтя. Для точного диагноза необходимо сопоставить как лабораторные методы исследования, так и клинические данные, и историю заболевания.
Лечение
Патогенетического лечения склеродермии пока нет. Задача лечения снизить симптомы и уменьшить риск осложнений. Медикаменты, применяемые при склеродермии:
Задача лечения снизить симптомы и уменьшить риск осложнений. Медикаменты, применяемые при склеродермии:
При ограниченных проявлениях возможно применение мазей увлажняющего характера или с содержанием кортикостероидов. Кроме того, неплохой результат дают процедуры УФО.
Сосудорасширяющие лекарства, которые расслабляют и расширяют кровеносные сосуды, могут быть назначены, чтобы уменьшить проявления синдрома Рейно, когда происходит нарушение кровообращения в дистальных отделах конечностей. Ингибиторы АПФ назначаются при наличии гипертонической болезни и наличия проблем в сосудах почек.
Нестероидные противовоспалительные препараты (НПВС), такие как аспирин, напроксен, и ибупрофен, могут уменьшить боль в суставах. Кортикостероиды, такие как преднизолон, могут также быть использованы для уменьшения воспалительного процесса.
Диспепсия может встречаться, когда склеродермия поражает пищевод, желудок, или кишечник. Это может лечиться с помощью препаратов, снижающих кислотность желудка и нормализующих перистальтику кишечника.
Иммунодепрессанты, такие как Д-пенициламин, в некоторой степени снижают продукцию коллагена, но их терапевтическое действие сопровождается выраженными побочными эффектами и их применение достаточно ограничено.
ЛФК и физиотерапия могут оказывать положительный эффект при лечении склеродермии так, как помогают сохранить эластичность связок и суставов. Хирургические методы лечения иногда применяются при выраженных контрактурах, деформациях или рубцах.
Что нужно знать о летних шишках на пальцах рук
Дисгидротическая экзема — это тип экземы, при котором на коже стоп и рук образуются волдыри. Эти маленькие волдыри иногда называют «летними шишками на пальцах».
Врачи могут также называть дисгидротическую экзему дисгидрозом, помфоликсом, экземой стоп и кистей, везикулярной экземой или ладонно-подошвенной экземой.
Образующиеся волдыри или шишки могут быть неприятными, зудящими и болезненными. Люди могут ощущать жжение или покалывание на коже. Волдыри не постоянные.
Дисгидротическая экзема включает обострения, которые длятся несколько недель. Хотя у некоторых людей может наблюдаться только одно обострение, у людей обычно бывают повторные обострения, которые могут возникать от одного раза в месяц до одного раза в год.
Ниже мы рассмотрим симптомы, причины, факторы риска и варианты лечения дисгидротической экземы, а также влияние диеты на это состояние.
Врачи иногда называют дисгидротическую экзему «помфоликсной экземой».
Помфоликс в переводе с древнегреческого означает «пузырь». Состояние может вызывать сильно зудящие волдыри на коже, которые также могут быть болезненными или вызывать жжение. Эти волдыри крошечные и глубоко сидят и могут иметь вид пудинга из тапиоки.
Заполненные водой волдыри могут появляться по бокам пальцев и могут распространяться на ладони. Они также могут появиться на пальцах ног и подошвах ног.
Люди с этим типом экземы могут также иметь другие типы экземы на других участках тела.
Дисгидротическая экзема может возникать как единичный эпизод. Тем не менее, это часто происходит как хроническое состояние, которое включает повторяющиеся вспышки.
Симптомы дисгидротической экземы включают:
- сильный зуд
- ощущение жжения
- ощущение жара в ладонях или подошвах
- ощущение покалывания
- внезапное появление маленьких пузырьков, часто по бокам пальцев
- болезненное высыхание и растрескивание кожи
- отек и изменения в кожа вокруг ногтя
Волдыри сначала маленькие, а затем могут увеличиваться. Они могут выделять жидкость и вызывать обесцвечивание. В других местах на теле они не появляются.
Если у человека в других местах появляются маленькие наполненные водой волдыри, это может быть другая форма экземы или другое кожное заболевание.
Бугристые волдыри по бокам пальцев могут появиться в результате чрезмерного потоотделения или воздействия тепла. Вот почему люди иногда называют их «летними шишками на пальцах».
Однозначной известной причины дисгидротической экземы нет. Однако некоторые факторы, которые могут спровоцировать обострение, включают:
- стресс
- аллергию на металлы или чувствительность, например, аллергию на никель
- другие виды аллергии, например сезонную аллергию
- потливость
- жаркая, влажная погода
По данным Национального общества экземы, половина пациентов с дисгидротической экземой также имеют атопическую экзему или кожные заболевания в семейном анамнезе.
Дисгидротическая экзема чаще встречается у лиц моложе 40 лет. Это также чаще встречается у женщин.
По данным Американской академии дерматологии, к другим факторам риска относятся:
- другой тип экземы
- сезонная аллергия или астма
- аллергия на некоторые металлы
- ступни или руки часто потеют или намокают
- наличие семейной истории дисгидротической экземы
- работа с металлами
- механик
- работа с цементом
- лечебный увлажняющий крем
- влажные ванночки с перманганатом калия, чтобы помочь с мокнутием волдырей
- местные стероиды для уменьшения воспаления
- местный ингибитор кальциневрина, такой как мазь такролимуса (протопик)
- пероральные антибиотики для борьбы с бактериальной инфекцией
- пероральные иммунодепрессанты
- инъекции ботокса
- фототерапия
- умывание теплой водой, поскольку очень горячая или холодная вода может вызвать раздражение кожи
- использование смягчающего мыла или моющего средства вместо обычного мыла
- избегание прямого контакта с раздражающими кожу ингредиентами или продуктами, такими как моющие и очищающие средства
- прием антигистаминных препаратов с седативным эффектом, которые скорее помогают заснуть, чем активно снимают зуд
- дренирование больших болезненных волдырей стерильной иглой
- перевязка или обертывание кожи после нанесения кремов или мазей
- соевые продукты, такие как соевый соус и тофу
- солодка
- какао-порошок
- моллюски
- кешью
- инжир
- обесцвечивание
- отек
- выделение гноя
- боль
- тепло
- нанесение увлажняющего крема для предотвращения сухости и растрескивания
- ношение перчаток, носков или колготок из хлопка, шелка или бамбука, чтобы кожа могла дышать
- снятие колец перед мытьем рук, нанесением увлажняющего крема или сном, чтобы избежать попадания на кожу раздражение
- металла, особенно кобальта или никеля
- определенного ингредиента в средствах личной гигиены, таких как мыло или увлажняющий крем
- лекарствах, особенно противозачаточных средствах или аспирине
- курении (табак)
- кожная инфекция, такая как эпидермофития стопы
- внутривенное введение иммуноглобулина (ВВИГ)
- вы уже живете с другим типом экземы
- вы работали или работаете в настоящее время механиком или слесарем (из-за контакта с определенными такие металлы, как никель)
- у вас есть опыт работы с цементом (который может содержать как кобальт, так и никель)
- вы уже имеете дело с сезонной аллергией
- вы живете с астмой
- у вас периодически бывают приступы аллергического синусита
- ладони
- стороны пальцев
- стопы
- очень смягчающее увлажняющее средство, помогающее уменьшить сухость
- отпускаемый по рецепту кортикостероид, помогающий заживлению волдырей и уменьшающий воспаление таблетки или крем
- противогрибковые препараты, если экзема связана с грибковой инфекцией
- Стероидные таблетки или кремы
- иммунодепрессантов или мази
- УФ -светоотерапия
- Dupixent
- MethoTrexate
- Cyclosporine
- Cellecect
- Cyclosporin
Хотя домашние средства могут быть не такими эффективными, как лекарства, рекомендованные врачом, они могут облегчить симптомы.

Вы можете начать с холодных компрессов, успокаивая пораженную область каждые 15 минут. Вы также можете вымачивать пораженные участки в течение 15 минут — ваш врач может знать некоторые хорошие лекарственные ванночки, уменьшающие воспаление.
Найдите способы снять стресс. Поскольку дисгидротическая экзема может быть вызвана стрессом, использование таких техник, как медитация, может помочь успокоить ваш разум и тело.
Если пострадали руки, обязательно снимайте кольца и украшения всякий раз, когда моете руки, чтобы вода не задерживалась на коже. Если вы заметили, что причиной появления волдырей стало какое-то средство личной гигиены, например новый кусок мыла, прекратите его использование на несколько недель и посмотрите, исчезнут ли воспаление и зуд.
Постоянно увлажняйте пораженный участок. Старайтесь следить за своими ногтями, чтобы они были достаточно короткими, чтобы не повредить кожу, если/когда вы поцарапаете. Это может помочь вам избежать заражения.

Diet changes
Nickel and cobalt are natural elements that can be found in a lot of foods, like:
- cobalt
- brazil nuts
- flaxseeds
- chickpeas
- nickel
- cereals
- чай
- сухофрукты
Если врач подозревает, что обострения дисгидротической экземы вызваны аллергией на никель или кобальт, он может порекомендовать диету с низким содержанием кобальта/никеля.
Наиболее вероятно, что ваш дерматолог порекомендует вам следовать этой специальной диете через систему баллов. Чем выше количество никеля или кобальта, тем выше значение баллов за эту еду или напиток. Вам будет предложено подсчитать ваши очки.
Но поскольку существует множество здоровых продуктов, содержащих эти натуральные элементы, вам не следует пытаться придерживаться этой диеты, основанной на баллах, самостоятельно.
Основным осложнением дисгидротической экземы обычно является дискомфорт от зуда и боль от волдырей.

Этот дискомфорт иногда может стать настолько сильным во время вспышки, что вы ограничены в том, как часто вы можете использовать свои руки или даже ходить. Существует также возможность занесения инфекции в эти области из-за чрезмерного расчесывания.
Кроме того, ваш сон может быть нарушен, если зуд или боль очень сильные.
Поскольку причины неизвестны, а триггеры очень индивидуальны, не существует единого способа полностью предотвратить или контролировать вспышки дисгидротической экземы.
Но вы можете не дать своим симптомам выйти из-под контроля, если поймете свои специфические триггеры, укрепите свою кожу, ежедневно нанося увлажняющий крем, контролируя стресс (когда это возможно) и избегая обезвоживания.
Как правило, вспышки дисгидротической экземы проходят в течение нескольких недель без осложнений. Если вы сделаете все возможное, чтобы не расцарапать пораженную кожу, она может не оставить заметных следов или шрамов.
Если вы поцарапаете пораженный участок, вы можете почувствовать больший дискомфорт, или ваша вспышка может занять больше времени, чтобы зажить.

- cobalt
9 симптомы дисгидротической экземы следует обратиться к врачу или дерматологу для постановки диагноза.
Врач осмотрит кожу человека и соберет медицинский и семейный анамнез, чтобы определить диагноз и план лечения.
Врач также может порекомендовать пройти тест на аллергию, чтобы проверить наличие конкретных триггеров, которые могут усугублять экзему.
Дисгидротическая экзема неизлечима. Однако есть способы справиться с этим состоянием. Врач может назначить:
Справиться с обострением дисгидротической экземы может быть сложно. Состояние часто очень зудит и может быть болезненным и надоедливым.
Национальное общество по борьбе с экземой предлагает некоторые стратегии облегчения симптомов в домашних условиях, в том числе:
Управление стрессом также может помочь предотвратить обострение.
Пищевые триггеры могут вызывать обострения у некоторых людей. Отказ от этих продуктов может помочь предотвратить симптомы.
Поскольку аллергия на никель может быть связана с дисгидротической экземой, возможно, что отказ от продуктов с высоким содержанием никеля может помочь предотвратить обострение. Эти продукты включают:
барьер.
У некоторых людей одновременно с дисгидротической экземой могут быть грибковые инфекции.
Если у человека с дисгидротической экземой развивается кожная инфекция, ему следует обратиться к врачу для обследования, чтобы он мог получить лечение.
Некоторые симптомы кожной инфекции включают:
Предотвращение обострений, таких как аллергены или изменения температуры, включает в себя предотвращение известных триггеров, таких как изменения температуры или аллергены. Другие стратегии профилактики дисгидротической экземы и ее симптомов включают:
Другие стратегии профилактики дисгидротической экземы и ее симптомов включают:
Жить с дисгидротической экземой может быть сложно, потому что она поражает руки и ноги.
Некоторые люди с этим заболеванием не могут работать во время обострений. У них также могут возникнуть проблемы с ходьбой, если на ногах появятся болезненные волдыри.
Тем не менее, с этим типом экземы можно справиться. Людям с дисгидротической экземой следует поговорить с врачом, чтобы подобрать подходящий вариант лечения.
Дисгидротическая экзема может вызвать появление небольших заполненных жидкостью бугорков или волдырей на ступнях или руках.
Спровоцировать обострение дисгидротической экземы могут различные факторы. К ним могут относиться пищевые аллергены и аллергены окружающей среды, стресс, погодные условия и пот.
К ним могут относиться пищевые аллергены и аллергены окружающей среды, стресс, погодные условия и пот.
Врач может помочь людям с дисгидротической экземой подобрать подходящий вариант лечения.
Комбинация стратегий лечения и профилактики может помочь человеку справиться с симптомами дисгидротической экземы.
Прочитайте эту статью на испанском языке.
Дисгидротическая экзема (дисгидроз): причины, изображения и прочее
Дисгидротическая экзема, также известная как дисгидроз или помфоликс, представляет собой кожное заболевание, при котором на подошвах ног или ладонях и пальцах появляются волдыри.
Волдыри могут выглядеть как крошечные бугорки на пальцах или могут срастаться и покрывать большие участки на руках и ногах. Эти волдыри обычно сильно чешутся и могут быть заполнены жидкостью. Волдыри обычно длятся от 3 до 4 недель и могут быть вызваны различными проблемами, такими как аллергия, генетика или стресс.
Точная причина дисгидротической экземы неизвестна. Раньше считалось, что это проблема с потовыми протоками человека, но это оказалось ложным.
Раньше считалось, что это проблема с потовыми протоками человека, но это оказалось ложным.
Люди, живущие с дисгидротической экземой, скорее всего, имеют повышенную чувствительность к чему-то вроде:
Стресс может быть еще одним триггером дисгидротической экземы, как и изменения погоды. У некоторых людей бывают вспышки, когда на улице жарко и влажно (а лучи UVA сильны), в то время как у других бывают вспышки, когда температура падает и становится холодно.
Существует множество факторов, которые могут определять, у кого развивается дисгидротическая экзема.
Если вы собираетесь его развивать, скорее всего, это начнется в возрасте от 20 до 40 лет. Генетика также может играть роль в развитии дисгидротической экземы. Если у вас есть один или несколько кровных родственников, есть большая вероятность, что вы также можете иметь это.
Генетика также может играть роль в развитии дисгидротической экземы. Если у вас есть один или несколько кровных родственников, есть большая вероятность, что вы также можете иметь это.
Несколько других факторов, которые могут способствовать ее развитию:
Дисгидротическая экзема у детей
Экзема, или атопический дерматит, чаще встречается у детей и младенцев, чем у взрослых. Примерно от 10 до 20 процентов имеют ту или иную форму экземы. Но многие перерастают атопический дерматит или экзему во взрослом возрасте.
И наоборот, дисгидротическая экзема также может поражать детей, но редко.
Первыми симптомами обострения дисгидротической экземы могут быть ощущение жжения и зуда без каких-либо визуальных признаков.
Затем могут появиться крошечные зудящие волдыри, скорее всего, на:
В тяжелых случаях волдыри могут распространиться на тыльную сторону кистей, конечностей и стоп.
Эти крошечные волдыри могут срастаться и образовывать большие области, которые очень зудят, краснеют и возвышаются. Если кожа инфицируется, волдыри могут стать болезненными и выделять гной.
Как правило, дисгидротическая экзема заживает сама по себе в течение 3-4 недель, но по мере заживления волдырей кожа может стать очень сухой и шелушиться. У людей с более темным оттенком кожи могут появиться темные пятна в местах заживления волдырей.
Если вы имеете дело с красной и зудящей кожей в течение более недели, рекомендуется обратиться к врачу или дерматологу, потому что многие кожные заболевания могут вызывать волдыри.
Во время вашего визита ваш врач, скорее всего, осмотрит вашу кожу и спросит вас, заметили ли вы рисунок вокруг волдырей — например, начали ли вы использовать другие продукты или чувствовали сильный стресс — и если ваша работа или хобби включают контакт с металлами.
Если ваш врач считает, что дисгидротическая экзема может быть вызвана аллергией, он может провести тест на аллергию.
Если ваш случай тяжелый или если симптомы длятся долго, вам могут прописать лекарства.
Серьезность вашей вспышки и другие факторы личного здоровья определяют, какие методы лечения может предложить ваш врач. Также может быть необходимо попробовать более одного лечения, прежде чем найти то, которое работает.
Лечение легких вспышек
P Крем с имекролимусом, мазь с такролимусом или Eucrisa обычно используются для лечения атопического дерматита. Но также было показано, что они эффективны при дисгидротической экземе.
При легких обострениях врач может порекомендовать:
Лечение более тяжелых вспышек
Более серьезные вспышки могут потребовать возможного лечения, например: