Механическая дермабразия рубцов: Дермабразия — алмазная шлифовка лица
Дермабразия, механическая шлифовка — clinicmalitskaya.kz
Проблему коррекции западающих или выступающих над поверхностью кожи рубцов (шрамов), нарушающих ее рельеф, с большим успехом решает малая хирургия. Дермабразия позволяет сделать малозаметными или незаметными даже самые сложные рубцы, удалить врожденные пигментные пятна (такие, как невус «кофе с молоком»). Операция позволяет «стереть» сеть мелких морщин, произвести удаление мелкой сосудистой сети, удалить кератомы, пигментнные пятна и фиброзные разрастания при некоторых заболеваниях (таких, как ринофима). В процессе дермабразии под визуальным контролем послойно удаляются слои кожи – вплоть до росткового.
Показания: рубцы от перенесенных заболеваний (угревая болезнь, герпес, ветряная оспа, пендинская язва), гипертрофические и атрофические рубцы со сложным рельефом, расположенные в труднодоступных местах (особенно на лице), вялость кожи, мелкая сеть морщин, телеангиоэктазии на лице, ринофима и фиматозные изменения на лбу, щеках, веках, подбородке.
- Улучшает качество и тонус кожи
- Позволяет выровнять рельеф кожи
- Удаляет мелкие и минимизирует глубокие морщины
- Избавляет от солнечной и возрастной пигментации, кератом
- Удаляет пигментные пятна типа «кофе с молоком» за одну процедуру
Операция проходит под местной или общей анестезией (дермабразию больших площадей, таких как щеки и лоб, лучше проводить под наркозом). Скрупулезно обрабатывается каждый рубчик.
Операция занимает от 15 до 60 минут в зависимости от площади обрабатываемого участка. На раневой поверхности формируется защитная корочка. Пациент ежедневно должен обрабатывать корочку раствором марганца.
Созданную защитную корочку нельзя мочить водой и травмировать (чесать, постукивать), так как край корочки может травмировать растущую молодую кожу. Обычно по истечении 10 дней корочку снимают в условиях клиники.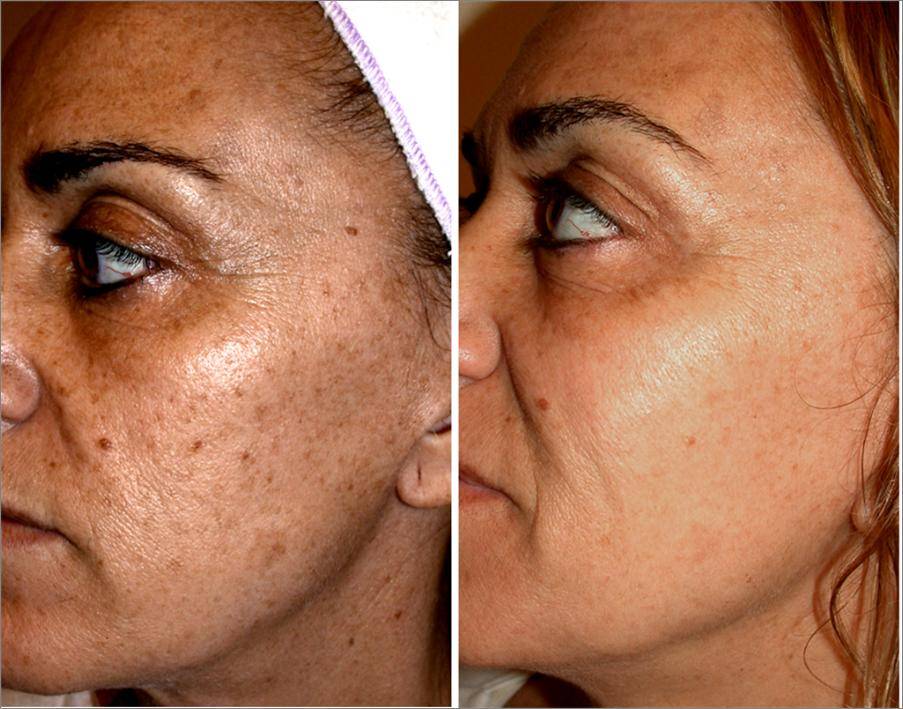
- Дермабразию рекомендуют проводить осенью или зимой. В особенности это касается обладателей смуглой кожи. Во время реабилитации пациенту нужно как можно реже бывать на солнце
- Реабилитационный период требует предельной осторожности, поскольку травма корки (повреждение коркой молодой растущей кожи) может спровоцировать появление новых рубцов
Чтобы снизить риск осложнений, заживление должно происходить под наблюдением специалиста, нужно неукоснительно соблюдать все рекомендации и предписания по обработке раны.
Преимущества дермабразии рубцов: дермабразия прекрасно подходит именно для сглаживания рубцов. Толщина кожи на разных участках лица и тела различна, что не позволяет стандартизировать процедуру удаления. Различие размеров, формы, ширины и глубины залегания рубцов заставляют врача искать индивидуальный подход в каждом случае.
Пожалуйста, включите JavaScript в вашем браузере для заполнения данной формы.
Имя *
Телефон *
Website
Пока менеджер перезванивает вам, подпишитесь на instagram клиники:
Лазерная и механическая шлифовка лица
Дермабразия — это механическая глубокая шлифовка кожи. Операция, во время которой кожные покровы срезаются до мембранного уровня клеток.
Суть метода заключается в послойной шлифовке кожи. Она проводится с помощью особого аппарата, который позволяет устанавливать нужную глубину воздействия (согласно индивидуальным особенностям пациента и косметологическим показаниям).
При шлифовке кожи (дермабразии) активизируется процесс регенерации тканей кожи. Старые клетки заменяются молодыми, восполняется недостаток коллагеновых волокон, синтезируется гиалуроновая кислота. Это способствует разглаживанию мелких морщин, уменьшению возрастной гиперпигментации, кожа становится гладкой, упругой, а ее цвет – естественным и здоровым.
При помощи дермабразии хорошо лечатся следующие проблемы кожи:
— последствия угревой болезни,
— келлоидные и травматические рубцы (шрамы),
— растяжки,
— пигментация,
— стареющая, увядающая кожа;
— жирная кожа, расширенные поры;
— удаление татуировок.
Шлифовку лица у нас в клинике выполняют пластические хирурги или специально подготовленные врачи-косметологи (лазерная шлифовка). Дермабразию не следует путать с микродермабразией, которая не является хирургической операцией.
Существует несколько вариантов проведения процедуры, которые предполагают различную глубину воздействия и использование разного оборудования:
Механическая шлифовка кожи – наиболее глубокая шлифовка, проводимая с помощью насадок из фрезеровальных абразивных материалов. Это наиболее травматичная, агрессивная разновидность процедуры, требующая длительного восстановления, использования заживляющих кремов. Однако, с ее помощью можно удалить даже весьма «серьезные» рубцы, не говоря уже о поверхностной пигментации и мелких морщинах.
Лазерная шлифовка кожи – лечение и омоложение кожи происходит за счет теплового воздействия лазерного луча на глубокие слои эпидермиса. Луч лазера проводит бережную шлифовку, гармонизирует структуру тканей, разглаживает поверхность и нормализует глубинные слои кожи.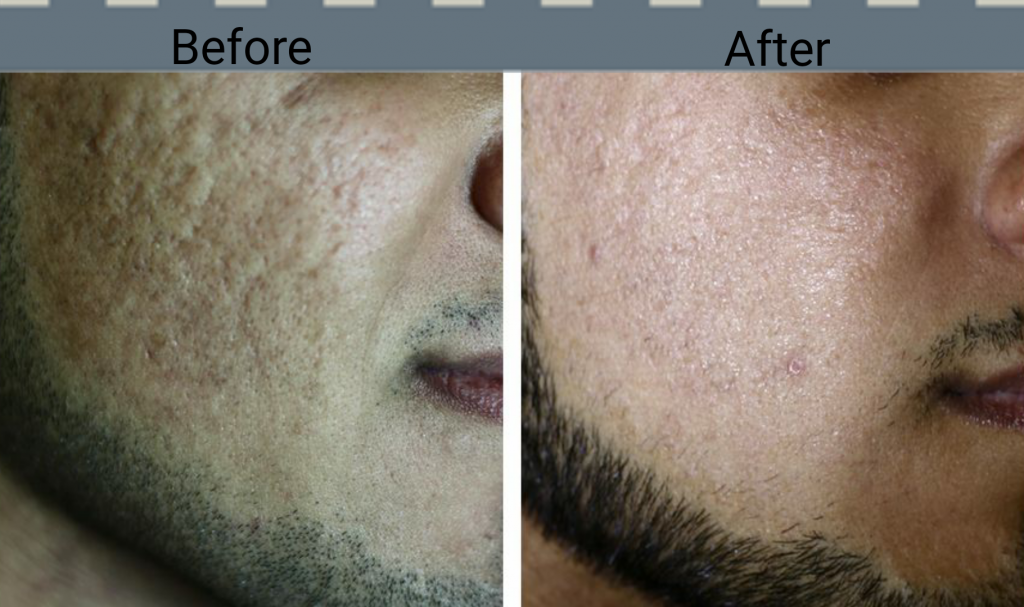 Этот вид дермабразии применяется для удаления дефектов после угревой сыпи, морщин и при других кожных патологиях.
Этот вид дермабразии применяется для удаления дефектов после угревой сыпи, морщин и при других кожных патологиях.
Перед проведением шлифовки необходимо получить консультацию врача и пройти обследование. В качестве обезболивания может быть применена как местная, так и общая анестезия. По времени операция длится около часа.
Время, необходимое для полного заживления обработанной области, зависит от ее площади и глубины шлифовки. В среднем, порядка 7-10 дней кожа остается воспаленной и ощутимо побаливает. Дня через два на кожном покрове образуется корка, которая примерно через неделю самостоятельно отшелушивается. Новая кожа первоначально имеет красноватый либо розовый цвет, в течение нескольких недель она будет постепенно бледнеть. На данном этапе чрезвычайно важен правильный уход и соблюдение предписаний врача.
On-line консультация
Записаться на приём
Выберите отделениеХирургияПоликлиническое отделениеДермато-косметологияДиагностическое отделениеМедкомисии
Нажимая кнопку «ОТПРАВИТЬ» вы принимаете условия «Пользовательского соглашения» и даете свое согласие на передачу и обработку персональных данных
Спасибо, Ваш запрос на запись отправлен
В ближайшее время с вами свяжется администратор клиники для уточнения удобного для вас времени приема
Выберите отделениеХирургияПоликлиническое отделениеОбщие вопросыДермато-косметологияКонсультация пластических хирурговДиагностическое отделениеМедкомисии
Выберите доктораВОЗДВИЖЕНСКИЙ Иван СергеевичНИКИТИН Олег ЛеонидовичРУБАШЕК Александр Германович
Выберите доктораМарина Владимировна АтюшеваЮлия Александровна Фургал
Ваш вопрос
Нажимая кнопку «ОТПРАВИТЬ» вы принимаете условия «Пользовательского соглашения» и даете свое согласие на передачу и обработку персональных данных
Спасибо, Ваш вопрос отправлен! Проверяйте также папку СПАМ!
В ближайшее время вы получите ответ на указанную электронную почту
Возникли вопросы
по качеству обслуживания?
Если у Вас возникли вопросы —
обращайтесь по телефонам+
Отдел качестваКозлова Ирина Анатольевна
Заведующий хирургическим отделениемОрёл-Стояновский Дмитрий Леонидович
Дермабразия — Клиника Майо
Обзор
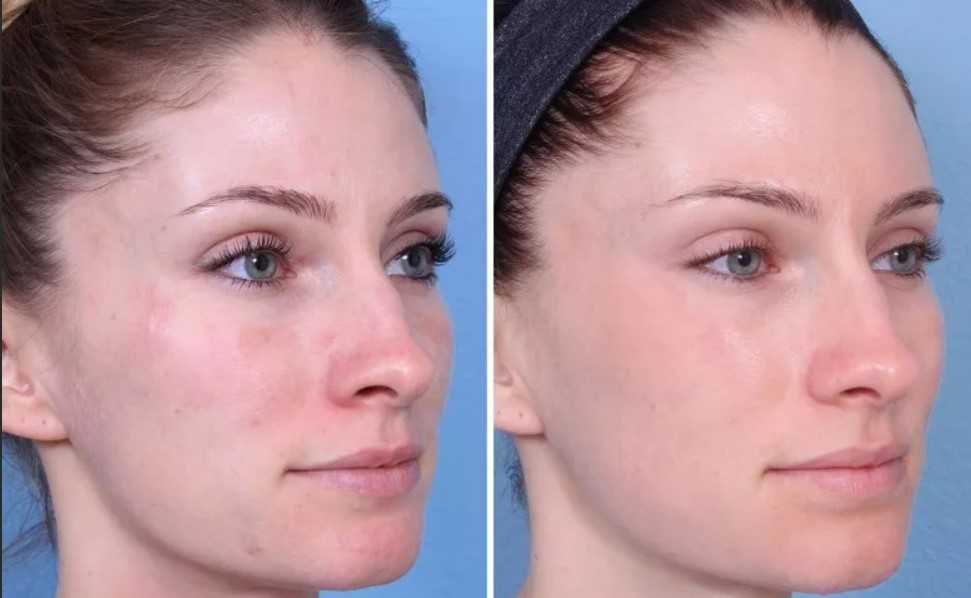
Фотографии до, сразу после и через несколько месяцев после дермабразии
Фотографии до, сразу после и через несколько месяцев после дермабразии
Дермабразия — это процедура шлифовки кожи, при которой используется быстро вращающееся устройство для шлифовки внешних слоев кожи.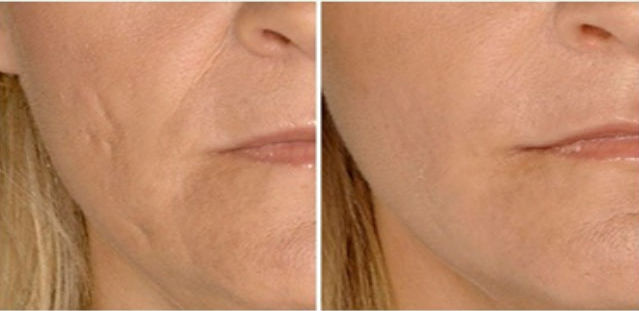 Сразу после дермабразии обработанная кожа становится красноватой и опухшей. Кожа, которая отрастает, обычно более гладкая.
Сразу после дермабразии обработанная кожа становится красноватой и опухшей. Кожа, которая отрастает, обычно более гладкая.
Дермабразия — это процедура шлифовки кожи, при которой используется быстро вращающееся устройство для удаления внешнего слоя кожи. Кожа, которая отрастает, обычно более гладкая.
Дермабразия может уменьшить появление тонких морщин на лице и улучшить внешний вид многих дефектов кожи, включая шрамы от угревой сыпи, шрамы от операций, пигментные пятна и морщины. Дермабразия может проводиться отдельно или в сочетании с другими косметическими процедурами.
Во время дермабразии врач обезболивает кожу анестетиками. У вас также может быть возможность принять успокоительное или получить общую анестезию, в зависимости от степени вашего лечения.
Кожа после дермабразии будет чувствительной и покрытой пятнами в течение нескольких недель. Чтобы цвет вашей кожи вернулся к нормальному состоянию, может потребоваться около трех месяцев.
Товары и услуги
- Ассортимент товаров для здоровья в магазине клиники Мэйо
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — электронное издание
Зачем это нужно
Дермабразия используется для лечения или удаления:
- Рубцы, вызванные акне, хирургическим вмешательством или травмами
- Мелкие морщины, особенно вокруг рта
- Поврежденная солнцем кожа, включая пигментные пятна
- Татуировки
- Отек и покраснение носа (ринофима)
- Потенциально предраковые участки кожи
Записаться на прием
Риски
Дермабразия может вызывать побочные эффекты, в том числе:
Покраснение и отек.
 После дермабразии обработанная кожа становится красной и опухшей. Отек начнет уменьшаться в течение нескольких дней до одной недели, но может продолжаться в течение нескольких недель или даже месяцев.
После дермабразии обработанная кожа становится красной и опухшей. Отек начнет уменьшаться в течение нескольких дней до одной недели, но может продолжаться в течение нескольких недель или даже месяцев.Ваша новая кожа будет чувствительной и покрытой пятнами в течение нескольких недель. Чтобы цвет вашей кожи вернулся к нормальному состоянию, может потребоваться около трех месяцев.
- Акне. Вы можете заметить крошечные белые бугорки (милии) на обработанной коже. Эти бугорки обычно исчезают сами по себе или с использованием мыла или абразивной губки.
- Расширенные поры. Дермабразия может привести к расширению пор.
- Изменение цвета кожи. Дермабразия часто приводит к тому, что обработанная кожа временно становится темнее, чем обычно (гиперпигментация), светлее, чем обычно (гипопигментация), или покрывается пятнами. Эти проблемы чаще встречаются у людей с коричневой или черной кожей и иногда могут быть постоянными.

- Инфекция. В редких случаях дермабразия может привести к бактериальной, грибковой или вирусной инфекции, такой как обострение вируса герпеса, вызывающего герпес.
- Рубцы. Слишком глубокая дермабразия может привести к образованию рубцов. Стероидные препараты могут быть использованы для смягчения внешнего вида этих шрамов.
- Другие кожные реакции. Если у вас часто возникают аллергические кожные высыпания или другие кожные реакции, дермабразия может вызвать обострение этих реакций.
Дермабразия не для всех. Ваш врач может предостеречь вас от дермабразии, если вы:
- Принимали изотретиноин перорально (Myorisan, Claravis, другие) в течение последнего года
- Наличие в личном или семейном анамнезе бороздчатых участков, вызванных разрастанием рубцовой ткани (келоиды)
- Наличие прыщей или другого гнойного состояния кожи
- Имеют частые или тяжелые вспышки герпеса
- Имеются шрамы от ожогов или кожа, поврежденная лучевой терапией
Как вы подготовитесь
Прежде чем сделать дермабразию, ваш врач, скорее всего:
- Просмотрит вашу историю болезни.
 Будьте готовы ответить на вопросы о текущих и прошлых заболеваниях и любых лекарствах, которые вы принимаете или принимали в последнее время, а также о любых косметических процедурах, которые у вас были.
Будьте готовы ответить на вопросы о текущих и прошлых заболеваниях и любых лекарствах, которые вы принимаете или принимали в последнее время, а также о любых косметических процедурах, которые у вас были. - Проведите медосмотр. Ваш врач осмотрит вашу кожу и область, подлежащую лечению, чтобы определить, какие изменения можно внести и как ваши физические особенности, например тон и толщина кожи, могут повлиять на ваши результаты.
- Обсудите свои ожидания. Поговорите со своим врачом о своих мотивах, ожиданиях и потенциальных рисках. Убедитесь, что вы понимаете, сколько времени потребуется вашей коже для заживления и каковы могут быть ваши результаты.
Перед проведением дермабразии вам также может потребоваться:
- Прекратить использование некоторых лекарств. Перед проведением дермабразии врач может порекомендовать не принимать аспирин, препараты для разжижения крови и некоторые другие лекарства.

- Бросьте курить. Если вы курите, врач может попросить вас бросить курить за неделю или две до и после дермабразии. Курение уменьшает приток крови к коже и может замедлить процесс заживления.
- Примите противовирусный препарат. Ваш врач, скорее всего, назначит противовирусные препараты до и после лечения, чтобы предотвратить вирусную инфекцию.
- Примите пероральный антибиотик. Если у вас есть прыщи, ваш врач может порекомендовать пероральный прием антибиотика во время процедуры, чтобы предотвратить бактериальную инфекцию.
- Делать инъекции онаботулотоксина А (ботокса). Их обычно назначают не менее чем за три дня до процедуры и помогают большинству людей добиться лучших результатов.
- Используйте ретиноидный крем. Ваш врач может порекомендовать использовать крем с ретиноидами, такой как третиноин (Renova, Retin-A, другие), в течение нескольких недель до лечения, чтобы ускорить заживление.

- Избегайте незащищенного пребывания на солнце. Слишком длительное пребывание на солнце перед процедурой может вызвать постоянную неравномерную пигментацию на обработанных участках. Обсудите защиту от солнца и допустимое пребывание на солнце со своим врачом.
- Организовать поездку домой. Если во время процедуры вам введут успокоительное или общий наркоз, договоритесь о том, чтобы вас отвезли домой.
Что вы можете ожидать
Дермабразия обычно проводится в процедурном кабинете или амбулаторно. Если у вас обширная работа, вас могут госпитализировать.
В день процедуры умойтесь. Не наносите макияж или кремы для лица. Носите одежду, которую вам не нужно надевать через голову, потому что после процедуры у вас будет лицевая повязка.
Ваша медицинская бригада сделает вам анестезию или успокоительное, чтобы уменьшить чувствительность. Если у вас есть вопросы по этому поводу, задайте их члену вашей группы по уходу.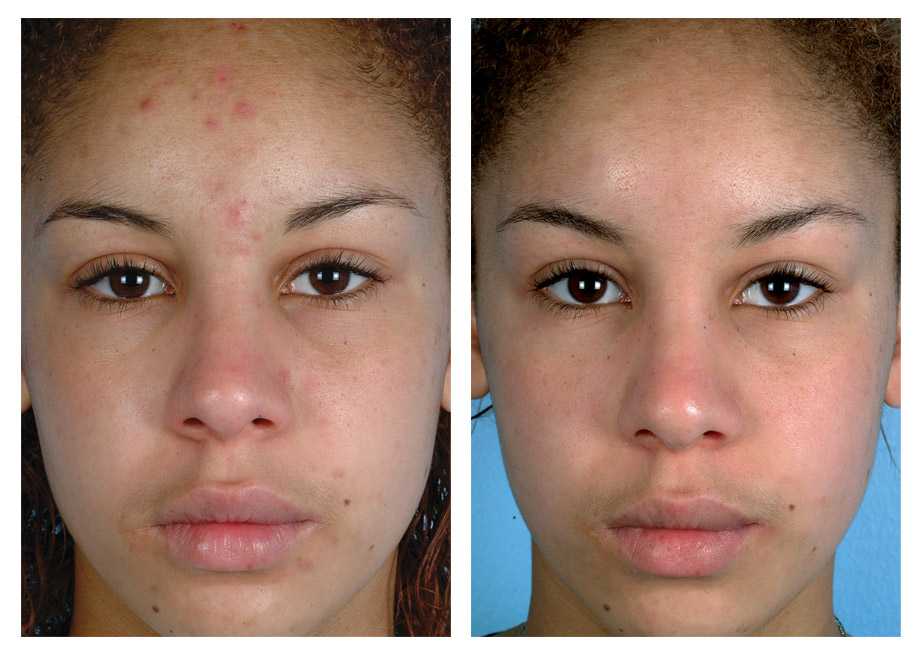
Во время процедуры
Во время процедуры врач перемещает небольшое моторизованное устройство по коже с постоянным легким давлением. Устройство имеет абразивный круг или щетку для наконечника, который удаляет внешние слои кожи.
Дермабразия может занять от нескольких минут до более часа, в зависимости от объема обрабатываемой кожи. Если у вас есть глубокие рубцы или вам предстоит лечение большого количества кожи, возможно, вам делали дермабразию более одного раза или поэтапно.
После процедуры
После дермабразии на обработанную кожу накладывается влажная антипригарная повязка. Вы получите инструкции по самообслуживанию, которым нужно следовать дома, и вам могут выписать рецептурные обезболивающие.
Скорее всего, вам потребуется пройти обследование вскоре после лечения, чтобы врач мог осмотреть вашу кожу и сменить повязку.
Дома смените повязку в соответствии с указаниями врача. Ваш врач также сообщит вам, когда вы сможете начать регулярно очищать обработанную область и наносить защитные мази. Ваши инструкции по уходу за собой будут различаться в зависимости от объема вашей процедуры.
Ваши инструкции по уходу за собой будут различаться в зависимости от объема вашей процедуры.
Во время лечения:
- Обработанная кожа будет красной и опухшей
- Вы, вероятно, почувствуете жжение, покалывание или боль
- По мере заживления на обработанной коже образуются струпья или корочки
- Рост новой кожи может вызывать зуд
Чтобы облегчить боль после процедуры, примите прописанное обезболивающее или безрецептурное болеутоляющее средство, такое как аспирин, ибупрофен (Advil, Motrin IB, другие) или напроксен натрия (Aleve, Anaprox DS, другие). Спросите своего врача, какое обезболивающее лучше всего подходит для вас.
Вы можете предпочесть остаться дома, пока лечитесь от дермабразии, хотя обычно вы можете вернуться к работе через две недели. Держите обработанные участки подальше от хлорированной воды в плавательном бассейне в течение как минимум четырех недель. Ваш врач может порекомендовать избегать активных видов спорта, особенно с мячом, в течение четырех-шести недель.
Как только новая кожа полностью покроет обработанную область, вы можете использовать косметику, чтобы скрыть любое покраснение.
Если состояние кожи, подвергшейся лечению, ухудшается — она становится все более красной, приподнятой и зудящей после начала заживления — обратитесь к врачу. Это может быть признаком рубцевания.
Результаты
После дермабразии ваша новая кожа будет чувствительной и красной. Отек начнет уменьшаться в течение от нескольких дней до недели, но может продолжаться в течение нескольких недель или даже месяцев. Чтобы цвет вашей кожи вернулся к нормальному состоянию, может потребоваться около трех месяцев.
Когда обработанный участок начнет заживать, вы заметите, что ваша кожа стала более гладкой. Защищайте кожу от солнца в течение шести-двенадцати месяцев, чтобы предотвратить необратимое изменение цвета кожи.
Если после заживления кожа стала пятнистой, попросите врача назначить вам гидрохинон — отбеливающее средство, которое поможет выровнять тон кожи.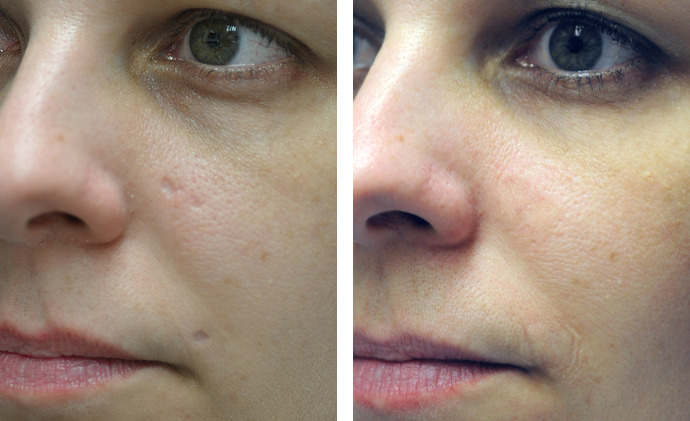
Имейте в виду, что результаты дермабразии могут быть непостоянными. С возрастом у вас будут продолжать появляться морщины из-за того, что вы щуритесь и улыбаетесь. Новое повреждение от солнца также может обратить вспять результаты дермабразии.
Персонал клиники Мэйо
Связанные материалы
Новости клиники Мэйо
Продукты и услуги
Дермабразия для омоложения кожи — StatPearls улучшение внешнего вида кожи после заживления ран. Дермабразия — это хирургическая процедура, проводимая для улучшения внешнего вида морщин, лентиго и рубцов на коже. На этом занятии рассматриваются техника, показания и противопоказания к процедуре, а также подчеркивается роль межпрофессиональной команды в оценке и лечении пациентов, перенесших дермабразию.
Цели:
Укажите показания к проведению дермабразии.
Описать оборудование и методику проведения дермабразии.
Ознакомьтесь с потенциальными осложнениями дермабразии.

Объясните важность сотрудничества и общения межпрофессиональной командой для улучшения результатов лечения пациентов, перенесших дермабразию.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Дермабразия предполагает использование абразивных материалов для повреждения эпидермиса и дермы, что приводит к улучшению внешнего вида кожи после заживления ран.
Анатомия и физиология
Кожа делится на два слоя: эпидермис и дерму. От поверхностного до глубокого эпидермис состоит из рогового слоя, блестящего слоя (в акральных областях), зернистого слоя, шиповатого слоя и базального слоя. Дерма подразделяется на более поверхностную сосочковую дерму и более глубокую ретикулярную дерму. Чтобы безопасно выполнить дермабразию, хирург должен быть знаком с внешним видом каждого из этих слоев. Сосочковая дерма имеет богатое кровоснабжение; при стирании этого слоя наблюдается точечная кровоточивость. Ретикулярная дерма состоит из крупных пучков коллагена, которые выглядят как желтые параллельные волокна на поверхности и изношенные белые волокна в более глубоких слоях ретикулярной дермы.[1][2][3][4]
Ретикулярная дерма состоит из крупных пучков коллагена, которые выглядят как желтые параллельные волокна на поверхности и изношенные белые волокна в более глубоких слоях ретикулярной дермы.[1][2][3][4]
Дермабразию можно безопасно проводить до уровня поверхностного или среднего ретикулярного слоя дермы. Дермабразия тканей за пределами этого уровня значительно увеличивает риск побочных эффектов, таких как рубцевание и диспигментация.[1][2] Волосяные фолликулы и сальные железы, укоренившиеся в дерме, имеют решающее значение для регенерации истертой дермы и эпидермиса.[5] Абляция кожи вплоть до дермы разрушает коллагеновую инфраструктуру, повышая активность фибробластов и приводя к образованию нового коллагена I типа, ремоделированию дермы и клиническому улучшению внешнего вида кожи.[1][2][4]
Показания
Дермабразия может быть использована для лечения лентиго, актинического кератоза, шрамов от угревой сыпи, ринофимы и морщин. Его также можно использовать для ревизии рубца после иссечения или операции Мооса, обычно через шесть-десять недель после процедуры.
Поскольку дермабразия удаляет кожу до середины дермы, состояния, затрагивающие структуры кожи на этом уровне или выше, обычно поддаются лечению с помощью дермабразии. Ручную дермабразию лучше всего использовать для обработки небольших участков и более нежной кожи, а также для смешивания обновленной кожи с прилегающей необработанной кожей.]
Противопоказания
Пациентам с активным вирусом простого герпеса (ВПГ) нельзя проводить дермабразию. Инфекция должна находиться в состоянии покоя не менее шести-восьми недель до процедуры. Пациентов с ВПГ в анамнезе следует профилактически лечить противовирусными препаратами, такими как ацикловир или валацикловир, за два дня до и две недели после процедуры. Было высказано предположение, что все пациенты должны пройти противовирусную профилактику перед дермабразией.[2][10]
Пациенты, принимающие изотретиноин или получавшие лечение изотретиноином в течение предыдущих шести месяцев, исторически считаются плохими кандидатами на дермабразию. Атрофия сально-волосяной единицы, вызванная изотретиноином, может увеличить время заживления ран.[5] Изотретиноин также увеличивает риск образования гипертрофических или келоидных рубцов. В идеале пациенты должны отказаться от изотретиноина в течение одного года до лечения дермабразией. Более поздние исследования показывают, что ручная дермабразия или микродермабразия могут быть более безопасными в контексте недавнего или текущего использования изотретиноина; информированное обсуждение должно проводиться с каждым пациентом в каждом конкретном случае.[12] Активные угри являются относительным противопоказанием к дермабразии, поскольку они могут предрасполагать к послеоперационной инфекции.[3][11]
Атрофия сально-волосяной единицы, вызванная изотретиноином, может увеличить время заживления ран.[5] Изотретиноин также увеличивает риск образования гипертрофических или келоидных рубцов. В идеале пациенты должны отказаться от изотретиноина в течение одного года до лечения дермабразией. Более поздние исследования показывают, что ручная дермабразия или микродермабразия могут быть более безопасными в контексте недавнего или текущего использования изотретиноина; информированное обсуждение должно проводиться с каждым пациентом в каждом конкретном случае.[12] Активные угри являются относительным противопоказанием к дермабразии, поскольку они могут предрасполагать к послеоперационной инфекции.[3][11]
Дермабразия наиболее безопасна для пациентов с типами кожи по Фитцпатрику I и II. Кожа типа III по Фитцпатрику и выше подвержена повышенному риску послеоперационной гипер- или гипопигментации. Риск диспигментации необходимо сопоставить с потенциальной пользой, которая может быть достигнута. Курс местного применения 4% гидрохинона продолжительностью от 2 до 4 недель может снизить риск диспигментации после процедуры.[2]
Курс местного применения 4% гидрохинона продолжительностью от 2 до 4 недель может снизить риск диспигментации после процедуры.[2]
Оборудование
Дермабразия чаще всего выполняется с помощью переносных ручных дермабрадеров с алмазной фрезой, проволочной щеткой или зубчатым колесом. Наконечники могут приводиться в действие пневматическими или дополнительными двигателями и часто управляются ножной педалью. Эти устройства присоединены к блоку, контролирующему скорость вращения наконечника. Обычно они способны вращаться со скоростью от 10 000 до 85 000 оборотов в минуту (об/мин), но дермабразия обычно происходит в диапазоне от 12 000 до 15 000 об/мин. Величина давления на кожу и скорость вращения являются двумя ключевыми факторами, определяющими глубину проникновения. На повышенных скоростях абразивная сила сильнее, и для достижения определенной глубины травмы требуется меньшее давление.[3][2][1]
Алмазные наконечники представляют собой покрытые алмазной крошкой промышленные наконечники различных форм, включая конус, цилиндр, колесо, пулю и грушу. Зернистость бывает разной: более мелкие изломы подходят для дермабразии небольших участков, нежной кожи или поверхностных рубцов, а более крупные изломы предпочтительны для глубоких рубцов и дермабразии всего лица.[13][1][8] Алмазные фрезы стирают кожу из-за трения. Алмазные выступы очень малы, что сводит к минимуму риск слишком глубокого проникновения в кожу при правильном обращении с инструментом.[2] Алмазными щетками легче управлять, чем проволочными щетками, что делает их более подходящими для начинающих хирургов.
Зернистость бывает разной: более мелкие изломы подходят для дермабразии небольших участков, нежной кожи или поверхностных рубцов, а более крупные изломы предпочтительны для глубоких рубцов и дермабразии всего лица.[13][1][8] Алмазные фрезы стирают кожу из-за трения. Алмазные выступы очень малы, что сводит к минимуму риск слишком глубокого проникновения в кожу при правильном обращении с инструментом.[2] Алмазными щетками легче управлять, чем проволочными щетками, что делает их более подходящими для начинающих хирургов.
Наконечники вращающихся проволочных щеток состоят из проволоки диаметром 2-3 мм, выступающей из центрального цилиндра. Они доступны в широком диапазоне размеров, форм и шероховатости. В отличие от алмазных фрез, они вызывают повреждения за счет образования микроразрывов на коже.[14] Они могут проникать в кожу даже при небольшом давлении, поэтому не рекомендуется использовать скорость более 25 000 об/мин.[15][2]
Ручная дермабразия со стерильной наждачной бумагой или шлифовальным экраном для гипсокартона может использоваться для лечения более локализованных областей, таких как ревизия рубцов.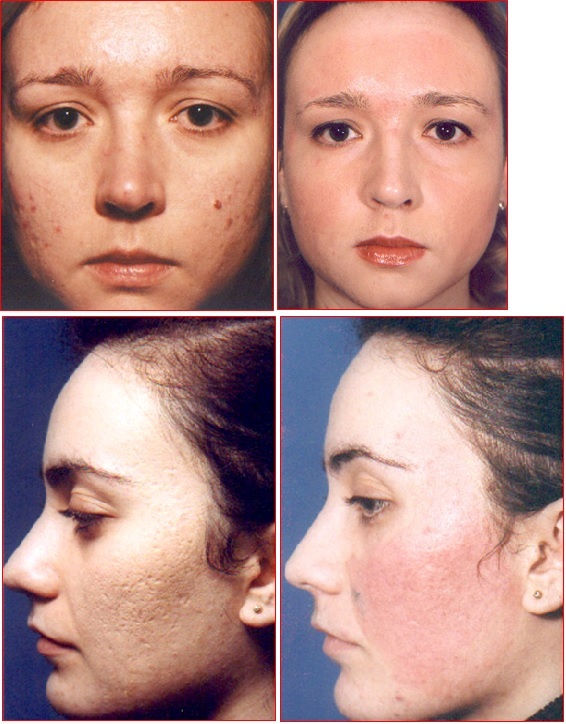 [7]
[7]
Персонал
Дермабразию лучше всего проводить с помощью хотя бы одного ассистента хирурга, чтобы натянуть кожу и помочь остановить кровотечение.
Подготовка
Правильный отбор пациентов и установление реалистичных ожиданий пациентов имеют первостепенное значение для успеха дермабразии. Пациенты должны быть проверены на предмет использования изотретиноина в анамнезе, образования гипертрофических или келоидных рубцов в анамнезе, использования разбавителей крови или коагулопатии, наличия в анамнезе ВПГ-инфекции, длительного приема стероидов и наличия в анамнезе ВИЧ или гепатита С [2, 8, 3]. ][1] Все пациенты с вирусом простого герпеса (ВПГ) в анамнезе должны пройти противовирусную профилактику до процедуры; некоторые хирурги выступают за назначение каждому пациенту противовирусной профилактики перед процедурой.[10]
Следует рекомендовать строгую фотозащиту в течение двух месяцев до процедуры, чтобы свести к минимуму риск диспигментации. Начало местного применения гидрохинона за несколько недель до процедуры также снижает этот риск.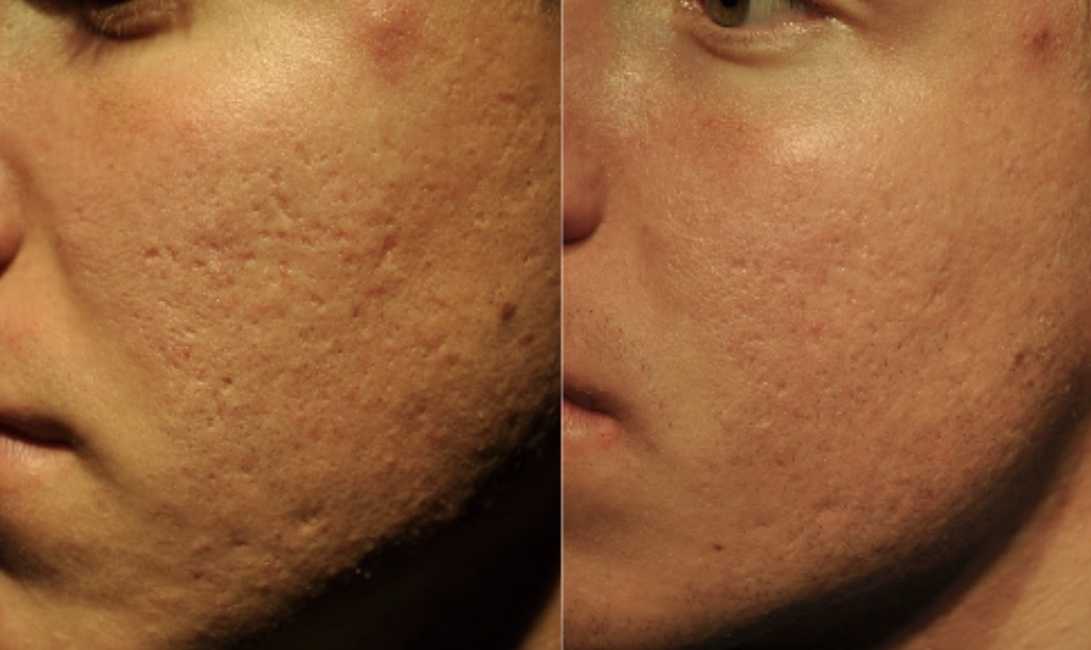 Лечение местными ретиноидами часто начинают не менее чем за месяц до дермабразии, чтобы ускорить заживление ран и образование нового коллагена.[3][2][16][1][4]
Лечение местными ретиноидами часто начинают не менее чем за месяц до дермабразии, чтобы ускорить заживление ран и образование нового коллагена.[3][2][16][1][4]
Техника
Для обеспечения максимального комфорта пациента во время дермабразии может использоваться местная или общая анестезия. Регионарной дермабразии может способствовать локальная инъекция анестетика или блокада нервов. Полная дермабразия лица может быть выполнена с тумесцентной анестезией, внутривенной седацией или общей анестезией. Обрабатываемую область следует обработать офтальмологически безопасным очищающим средством, таким как повидон-йод. Хирург и ассистенты должны носить стерильные маски, щитки и перчатки для защиты от крови и других аэрозольных частиц.[1][3][2]
Далее размечается обрабатываемая область, и к наконечнику прикрепляется выбранный наконечник для дермабразии. Одновременно обрабатывается одна анатомическая единица. Кожа, подлежащая обработке, должна быть натянута либо одной рукой, либо ассистентом, когда дермабрадер перемещается по ней с равномерным легким давлением. Наконечники алмазных фрез перемещаются вперед и назад, а проволочные щетки перемещаются в одном направлении.[3][8][2]
Наконечники алмазных фрез перемещаются вперед и назад, а проволочные щетки перемещаются в одном направлении.[3][8][2]
Правильные манипуляции, давление и контроль над дермабрадером имеют решающее значение для предотвращения неблагоприятных последствий. Существует множество методов, и каждый хирург должен найти тот, который лучше всего подходит для него. Устройство можно держать как карандаш или как шпатель. Ручка карандаша может немного больше предрасполагать к скашиванию устройства. Схемы лечения, которые могут быть использованы, включают в себя движение вперед и назад, слева направо, противоположные прямые углы и сверху вниз. Движение устройства по коже перпендикулярно направлению вращения фрезы обеспечивает максимальный контроль над наконечником. Лицевые субъединицы следует обрабатывать последовательно, растушевывая боковые края, чтобы предотвратить четкое разграничение между обработанной и необработанной кожей (например, на линии роста волос и на нижней челюсти). Особую осторожность следует проявлять в областях с дряблой кожей, таких как веки, губы и крылья носа. [1][5][3][4]
[1][5][3][4]
Дермабразия надлежащего слоя кожи имеет решающее значение для достижения косметически привлекательного результата с минимальным риском неблагоприятных побочных эффектов. О входе в сосочковую дерму свидетельствует наличие точечных кровоизлияний. В идеале лечение проникает в поверхностный или средний ретикулярный слой дермы, где наблюдается более сливающееся кровотечение. Поверхностная ретикулярная дерма характеризуется параллельными тяжами желтого цвета замши коллагена; в глубоком сетчатом слое дермы видны изношенные белые тяжи. Следует избегать дермабразии глубоких слоев ретикулярной дермы из-за повышенного риска образования рубцов.[1][3][4]
На небольших участках, подлежащих ручной дермабразии, участок стерилизуют хлоргексидином или другим антисептическим раствором, а затем вводят местный анестетик. Стерильная наждачная бумага (или абразивный материал по выбору) может быть обернута вокруг пальца хирурга, шприца или другого круглого предмета. Аккуратное истирание круговыми и/или возвратно-поступательными движениями выполняется до тех пор, пока не будет наблюдаться точечное кровотечение. Зернистость используемого материала, сила воздействия и продолжительность истирания влияют на глубину проникновения.]
Зернистость используемого материала, сила воздействия и продолжительность истирания влияют на глубину проникновения.]
После дермабразии на обработанный участок можно наложить марлю, пропитанную физиологическим раствором. Окклюзионная мазь наносится на кожу для предотвращения инфекции и поддержания влажной среды для заживления ран. Повязку следует менять ежедневно, осторожно очищая пораженный участок и повторно нанося мазь. Некоторые хирурги рекомендуют ежедневные ванночки с разбавленной уксусной кислотой. Ожидаются эритема, отек и корки. Иногда для уменьшения воспаления назначают топические стероиды. Реэпителизация обычно завершается в течение одной-двух недель. Грануляционная ткань, присутствующая после 10-го дня после операции, является признаком замедленного заживления и может быть результатом инфекции, контактного дерматита или других системных факторов; необходима оценка. Для устранения эритемы может потребоваться до двух месяцев. Строгая фотозащита необходима для снижения риска диспигментации; гидрохинон можно использовать для профилактики или лечения гиперпигментации.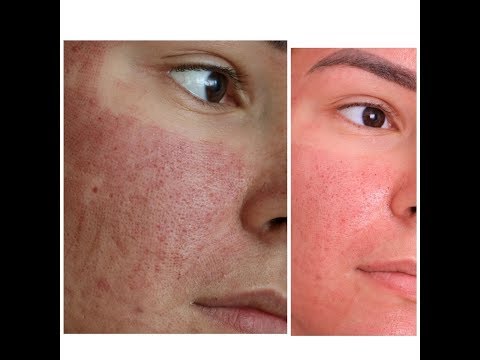 [3][8][2][1][17][4]
[3][8][2][1][17][4]
Осложнения
Осложнения, возникающие в результате дермабразии, включают инфекцию, рубцевание, диспигментацию, милиумы и стойкую эритему. Послеоперационные инфекции чаще всего вызываются Staphylococcus aureus , HSV или Candida. Стафилококковые инфекции обычно проявляются в первые 48–72 часа коркой медового цвета, отеком и эритемой. В зависимости от тяжести могут быть назначены местные или пероральные антибиотики. Инфекция HSV также обычно проявляется в течение 48–72 часов, как правило, со значительно большей болью, чем можно было бы ожидать после процедуры. Следует незамедлительно начать прием ацикловира или валацикловира. Кандидозная инфекция обычно проявляется через пять-семь дней после процедуры замедленным заживлением, экссудатом, отеком и/или зудом. Следует назначать местные или пероральные противогрибковые препараты.[1][8][4]
Рубцевание чаще всего наблюдается при проведении дермабразии глубже среднего ретикулярного слоя дермы, хотя пациенты с генетической предрасположенностью к рубцеванию подвергаются повышенному риску на любой глубине. Пациенты с типом кожи по Фитцпатрику III или выше имеют повышенный риск диспигментации после процедуры. Правильный отбор пациентов, строгая фотозащита и лечение гидрохиноном могут помочь снизить этот риск. Образование милиумов не является редкостью. Они могут регрессировать спонтанно или их можно лечить с помощью ручного извлечения, местных ретиноидов или электродесикации.
Пациенты с типом кожи по Фитцпатрику III или выше имеют повышенный риск диспигментации после процедуры. Правильный отбор пациентов, строгая фотозащита и лечение гидрохиноном могут помочь снизить этот риск. Образование милиумов не является редкостью. Они могут регрессировать спонтанно или их можно лечить с помощью ручного извлечения, местных ретиноидов или электродесикации.
Клиническое значение
Дермабразия — это косметическая процедура, которая приводит к клинически и статистически значимому улучшению внешнего вида морщин, лентиго, актинического кератоза и рубцов. Механическая шлифовка кожи вызывает ремоделирование и образование дермального коллагена, что приводит к клиническим и гистологическим улучшениям целостности и внешнего вида кожи.[1]
Улучшение результатов медицинского персонала
Многопрофильная команда, обеспечивающая последовательный и интегрированный подход к консультированию пациентов, методикам процедур и послеоперационному уходу, может помочь в достижении оптимальных результатов. Предпроцедурный скрининг и консультирование пациентов может проводить в первую очередь хирург, но все члены медицинской бригады должны уметь распознавать противопоказания к процедуре и правильно отвечать на вопросы пациентов. Хирург и все ассистенты должны быть осведомлены о надлежащих средствах индивидуальной защиты и технике дермабразии для максимальной безопасности врача и пациента. Все члены бригады должны уметь распознавать ранние признаки осложнений, чтобы своевременно проводить лечение и оптимизировать результаты.
Предпроцедурный скрининг и консультирование пациентов может проводить в первую очередь хирург, но все члены медицинской бригады должны уметь распознавать противопоказания к процедуре и правильно отвечать на вопросы пациентов. Хирург и все ассистенты должны быть осведомлены о надлежащих средствах индивидуальной защиты и технике дермабразии для максимальной безопасности врача и пациента. Все члены бригады должны уметь распознавать ранние признаки осложнений, чтобы своевременно проводить лечение и оптимизировать результаты.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Рисунок 1. Пошаговое изображение Джодхпурской методики репигментации поражений стабильного витилиго у молодой женщины: (A) Исходное изображение остаточных, но стабильных очагов витилиго на животе (резистентных к медикаментозному и фототерапия). Подтверждение (подробнее. ..)
..)
Рисунок
Рисунок 2. ДЖОДХПУРСКАЯ ТЕХНИКА – забор трансплантата из донорского участка. (A) Исходное клиническое изображение донорского участка, репигментированная область после STSG с неравномерной текстурой (часто встречается после STSG). Это также показывает преимущество JT, в котором репигментирован (подробнее…)
Ссылки
- 1.
Smith JE. Дермабразия. Пластмасса для лица Surg. 2014 фев; 30 (1): 35-9. [PubMed: 24488635]
- 2.
Алхавам Л., Алам М. Дермабразия и микродермабразия. Пластмасса для лица Surg. 2009 г.Декабрь; 25 (5): 301-10. [PubMed: 20024871]
- 3.
Ким Э.К., Овсепян Р.В., Мэтью П., Пол МД. Дермабразия. Клин Пласт Хирург. 2011 июль;38(3):391-5, v-vi. [PubMed: 21824537]
- 4.
Surowitz JB, Shockley WW. Улучшение шрамов на лице с помощью дермабразии. Пластмасса для лица Surg Clin North Am. 2011 авг; 19 (3): 517-25. [PubMed: 21856539]
- 5.

Jahoda CA, Reynolds AJ. Клетки дермальной оболочки волосяного фолликула: незаметные участники заживления ран. Ланцет. 2001 27 октября; 358 (9)291):1445-8. [PubMed: 11705511]
- 6.
Фултон JE. Дермабразия, химия и лазерабразия. Исторические перспективы, современные методы дермабразии и будущие тенденции. Дерматол Хирург. 1996 июль; 22 (7): 619-28. [PubMed: 8680784]
- 7.
Зиссер М., Каплан Б., Мой Р.Л. Хирургическая жемчужина: ручная дермабразия. J Am Acad Дерматол. 1995 г., июль; 33 (1): 105-6. [PubMed: 7601926]
- 8.
Золото MH. Дермабразия в дерматологии. Am J Clin Дерматол. 2003;4(7):467-71. [В паблике: 12814336]
- 9.
Harris DR, Noodleman FR. Сочетание ручной дермасандинга с трихлоруксусной кислотой низкой концентрации для улучшения актинически поврежденной кожи. J Дерматол Хирург Онкол. 1994 г., июль; 20(7):436-42. [PubMed: 8034837]
- 10.
Perkins SW, Sklarew EC.
 Профилактика герпетических инфекций лица после химического пилинга и дермабразии: новые лечебные стратегии в профилактике пациентов, перенесших процедуры периоральной области. Plast Reconstr Surg. 1996 сент.; 98(3):427-33; обсуждение 434-5. [PubMed: 8700976]
Профилактика герпетических инфекций лица после химического пилинга и дермабразии: новые лечебные стратегии в профилактике пациентов, перенесших процедуры периоральной области. Plast Reconstr Surg. 1996 сент.; 98(3):427-33; обсуждение 434-5. [PubMed: 8700976]- 11.
Рубенштейн Р., Ренигк Х.Х., Стегман С.Дж., Ханке К.В. Атипичные келоиды после дермабразии у пациентов, принимающих изотретиноин. J Am Acad Дерматол. 15 августа 1986 г. (2 часть 1): 280-5. [PubMed: 3018052]
- 12.
Spring LK, Krakowski AC, Alam M, Bhatia A, Brauer J, Cohen J, Del Rosso JQ, Diaz L, Dover J, Eichenfield LF, Gurtner GC, Hanke CW, Янке М.Н., Келли К.М., Хетарпал С., Кинни М.А., Леви М.Л., Лейден Дж., Лонгакер М.Т., Мунавалли Г.С., Озог Д.М., Пратер Х., Шумейкер П.Р., Танзи Э., Торрес А., Велес М.В., Уолдман А.Б., Ян А.С., Зэнглейн А.Л. . Изотретиноин и сроки процедурных вмешательств: систематический обзор с согласованными рекомендациями. ДЖАМА Дерматол. 2017 01 августа; 153 (8): 802-809.
 [PubMed: 28658462]
[PubMed: 28658462]- 13.
ГЕРМАНС Э.Х. Техника дермабразии алмазными фрезами. AMA Arch Дерм. 1957 г., июнь; 75 (6): 871-2. [PubMed: 13423895]
- 14.
Нельсон Б.Р., Мец Р.Д., Маймудар Г., Гамильтон Т.А., Гиллард М.О., Рейлан Д., Гриффитс К.Е., Джонсон Т.М. Сравнение поверхностной дермабразии проволочной щеткой и алмазной фрезой для фотостареющей кожи. Клиническое, иммуногистологическое и биохимическое исследование. J Am Acad Дерматол. 1996, февраль; 34 (2 часть 1): 235–43. [В паблике: 8642088]
- 15.
Доп. Дермабразия лица: преимущества техники алмазной фрезы. J Дерматол Хирург Онкол. 1987 июнь; 13 (6): 618-24. [PubMed: 3584629]
- 16.
Кэмпбелл Р.М., Harmon CB. Дермабразия в нашей практике. J Препараты Дерматол. 2008 февраль;7(2):124-8. [PubMed: 18335648]
- 17.
Friedman S, Lippitz J. Химический пилинг, дермабразия и лазерная терапия. Дис пн. 2009 г., апрель 55(4):223-35.


 После дермабразии обработанная кожа становится красной и опухшей. Отек начнет уменьшаться в течение нескольких дней до одной недели, но может продолжаться в течение нескольких недель или даже месяцев.
После дермабразии обработанная кожа становится красной и опухшей. Отек начнет уменьшаться в течение нескольких дней до одной недели, но может продолжаться в течение нескольких недель или даже месяцев.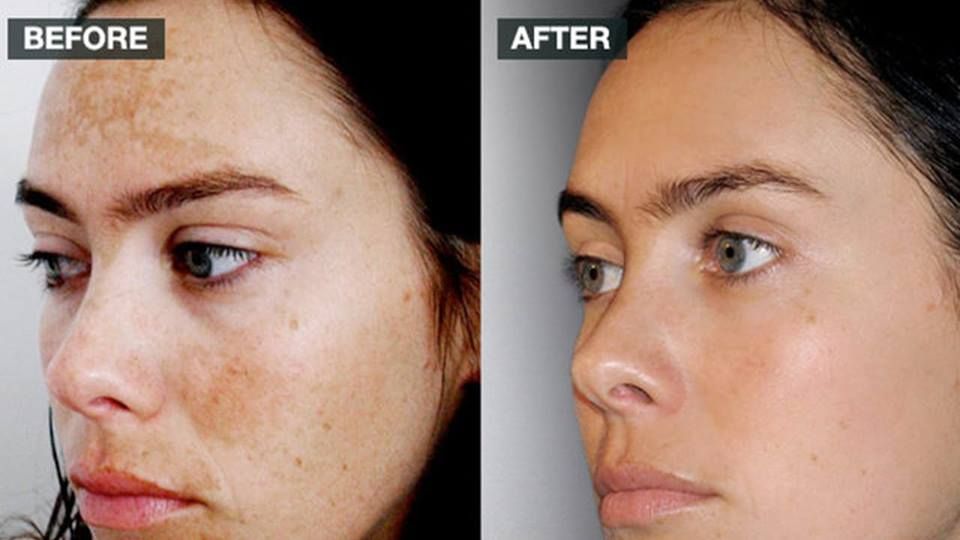
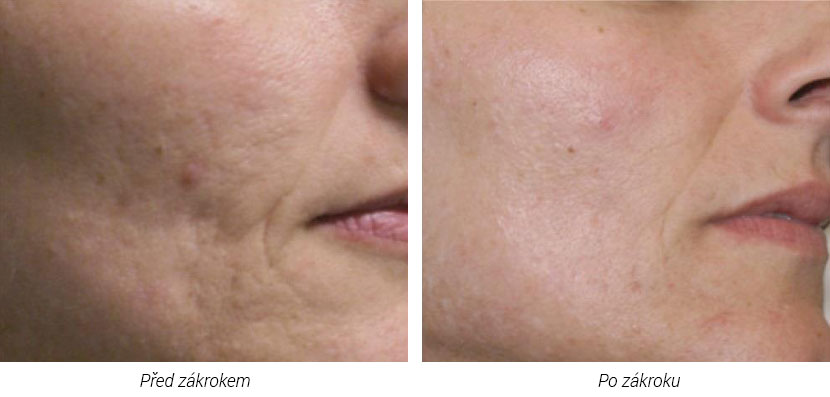 Будьте готовы ответить на вопросы о текущих и прошлых заболеваниях и любых лекарствах, которые вы принимаете или принимали в последнее время, а также о любых косметических процедурах, которые у вас были.
Будьте готовы ответить на вопросы о текущих и прошлых заболеваниях и любых лекарствах, которые вы принимаете или принимали в последнее время, а также о любых косметических процедурах, которые у вас были.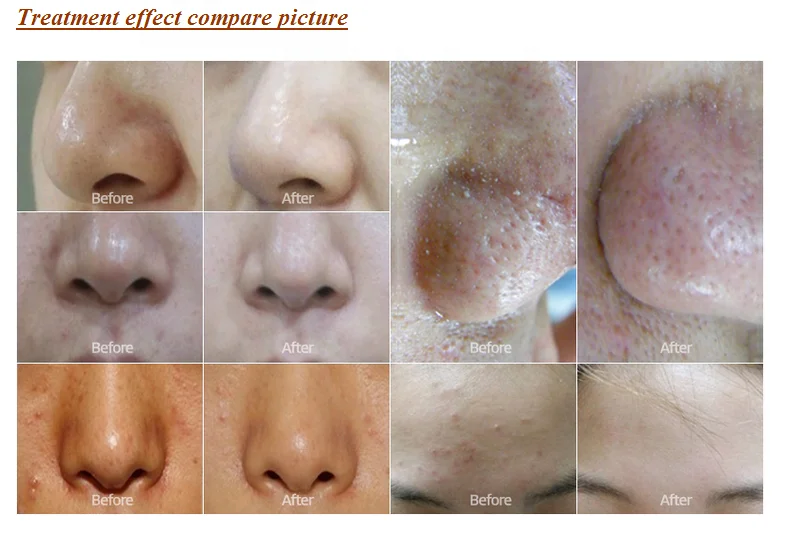


 Профилактика герпетических инфекций лица после химического пилинга и дермабразии: новые лечебные стратегии в профилактике пациентов, перенесших процедуры периоральной области. Plast Reconstr Surg. 1996 сент.; 98(3):427-33; обсуждение 434-5. [PubMed: 8700976]
Профилактика герпетических инфекций лица после химического пилинга и дермабразии: новые лечебные стратегии в профилактике пациентов, перенесших процедуры периоральной области. Plast Reconstr Surg. 1996 сент.; 98(3):427-33; обсуждение 434-5. [PubMed: 8700976]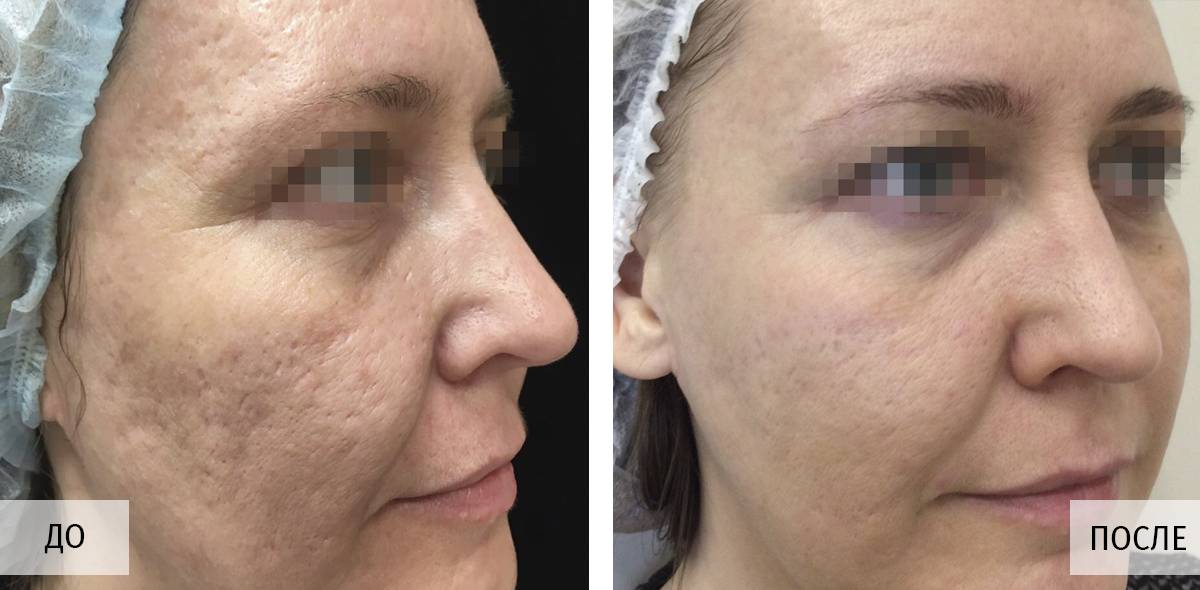 [PubMed: 28658462]
[PubMed: 28658462]