Мазь при атопическом дерматите у взрослых: Лекарства от атопического дерматита купить по низкой цене в интернет-аптеке с доставкой по Москве – лекарства в наличии, недорого
Атопический дерматит у взрослых: причины и лечение
Лечением заболевания атопический дерматит занимается дерматолог
Легкие формы атопического дерматита может наблюдать врач общей практики (педиатр, терапевт). При подозрении или доказанной аллергической природе заболевания необходима консультация или наблюдение аллерголога.
В разных странах атопический дерматит может называться как атопическая экзема, экзема, нейродермит, нейродерматит.
Что такое атопический дерматит
Атопический дерматит — это воспалительное заболевание кожи, проявляющееся покраснениями, высыпаниями, шелушением.
Как правило атопический дерматит сопровождается сильным зудом. Характеризуется хроническим или рецидивирующим (периоды обострений чередуются с периодами ремиссии) течением. В ряде случаев возможно состояние длительной и стойкой ремиссии.
Формы и осложнения атопического дерматита
В зависимости от возраста высыпания атопического дерматита могут выглядеть по-разному. Выделяются младенческая, детская и взрослая формы заболевания. Кроме того, в настоящее время выделяют две формы атопического дерматита в зависимости от наличия атопии – атопическую и неатопическую.
Выделяются младенческая, детская и взрослая формы заболевания. Кроме того, в настоящее время выделяют две формы атопического дерматита в зависимости от наличия атопии – атопическую и неатопическую.
При атопической форме имеется связь обострений с пищей, аллергенами домашней пыли, реже пыльцы. Часто присутствуют и другие атопические заболевания: бронхиальная астма, аллергический ринит — как у самого пациента, так и у его близких родственников.
Предполагается существование и других форм атопического дерматита, так как у разных пациентов заболевание может иметь разный набор признаков и протекать по-разному. Однако четких маркеров, позволяющих судить, по какому сценарию будет протекать заболевание в конкретном случае, пока не выявлено.
Атопический дерматит может осложниться присоединением инфекции – бактериальной, грибковой или вирусной. Если картина высыпаний поменялась, беспокоит общее состояние (повышение температуры, вялость, головная боль и т. д.), необходимо обратиться к врачу.
д.), необходимо обратиться к врачу.
Причины возникновения заболевания
Не существует какой-то одной причины развития атопического дерматита. Возникновению заболевания способствует целый комплекс условий: генетических особенностей и факторов внешней среды. К ним относят нарушение защитной функции кожи (она становится более уязвимой к воздействию моющих средств или других раздражающих факторов), особенности иммунной системы, климатические условия (температура, влажность, пыль, табачный дым и другие примеси во внешней среде). Изучается возможное воздействие микробиома.
Симптомы
- Высыпания на коже
- Зуд
- Сухость и шелушение кожи
Стадии протекания атопического дерматита
Атопический дерматит протекает со стадиями обострения (имеются клинические проявления, жалобы) и ремиссии (проявлений болезни нет).
У некоторых пациентов ремиссии кратковременные и могут сохраняться всего несколько дней после отмены лечения. Такое течение атопического дерматита называется тяжелым и требует проведения длительного поддерживающего лечения. В других случаях течение более благоприятное, и ремиссии могут сохраняться много лет.
Такое течение атопического дерматита называется тяжелым и требует проведения длительного поддерживающего лечения. В других случаях течение более благоприятное, и ремиссии могут сохраняться много лет.
Лечение атопического дерматита
Особенностью лечения атопического дерматита является ступенчатый подход от более простых методов наружной терапии и ухода за кожей до сложных инновационных методик.
Средства и методы лечения атопического дерматита
При лечении атопического дерматита применяются:
- Cмягчающие и увлажняющие кремы и мази являются основой лечения атопического дерматита. Эти средства позволяют поддерживать кожу увлажненной и мягкой.
- Стероидные кремы и мази наносятся на кожу и помогают избавиться от покраснения и зуда. В тяжелых случаях могут потребоваться стероиды в таблетках или уколах, но ваш врач сделает курс лечения максимально коротким, поскольку высокая эффективность инъекций сочетается с большим риском побочных эффектов.

- Лекарства, влияющие на иммунную систему, обладают высокой эффективностью, но имеют побочные эффекты и могут быть назначены в случае, если более безопасные методы лечения не привели к желаемому результату.
- Антигистаминные средства могут быть использованы у пациентов, отмечающих снижение зуда.
- Для повышения эффективности терапии возможно проведение влажных обертываний (Wet Dressing, Wet Wrap Therapy).
Влажные обертывания (Wet Dressing, Wet Wrap Therapy)
Лечение с помощью Wet Wrap Therapy помогает быстро очистить кожу от высыпаний и может использоваться как в условиях медицинского учреждения или стационара, так и дома. Эффект связан с улучшением проникновения используемого лекарства, более глубоким и продолжительным увлажнением, уменьшением потери кожей воды. Повязки обеспечивают защиту от расчесывания, приводящего к формированию цикла зуд – расчесы, не давая возникать царапинам, еще больше усиливающим зуд, благодаря чему лучше проходит заживление кожи. Охлаждение поверхности воспаленной кожи за счет испарения воды с повязок помогает уменьшить воспаление, зуд и болезненность.
Охлаждение поверхности воспаленной кожи за счет испарения воды с повязок помогает уменьшить воспаление, зуд и болезненность.
При тяжелой экземе влажные обертывания назначаются в медицинском учреждении. Они могут применяться и дома для поддержания хорошего состояния или при первых признаках ухудшения и позволяют уменьшить необходимость обращения за медицинской помощью и вероятность госпитализации.
Существуют различные модификации Wet Wrap Therapy, суть метода состоит в использовании наружных лекарственных средств (эмолиентов или стероидов) под два слоя повязок. Нижний слой теплый и влажный, поверх которого делается второй — сухой слой. Для повязки можно использовать обычный бинт, специальные трубчатые бинты или специальную одежду. Нижний слой необходимо периодически увлажнять обычной теплой водой, не допуская его высыхания. Использование топических стероидов под влажную повязку позволяет увеличить эффективность лечения. Процедура может проводиться 1-2 раза в день, ежедневно, в период обострения. С уменьшением обострения процедуру можно делать реже, проводя 1-2 раза в неделю в период ремиссии. При хорошей переносимости повязку с лекарством можно оставить на ночь, не забывая периодически увлажнять нижний слой ткани.
С уменьшением обострения процедуру можно делать реже, проводя 1-2 раза в неделю в период ремиссии. При хорошей переносимости повязку с лекарством можно оставить на ночь, не забывая периодически увлажнять нижний слой ткани.
Процедура занимает достаточно длительное время, и на первых этапах (особенно у пациентов с тяжелым поражением кожи) может потребовать участия медицинского персонала. После проведения обучения и улучшения состояния процедуры можно продолжать дома.
Преимущества методик лечения атопического дерматита
- Влажные обертывания. Проведение влажных обертываний позволяет сделать наружную терапию более эффективной за счет повышения проникновения гормональных мазей или кремов (топических стероидов) в глубокие слои кожи, лучшего покрытия поверхности кожи компонентами смягчающего средства, уменьшением потери воды и созданием механического препятствия для расчесывания. Это позволяет уменьшить продолжительность использования, использовать гормональные мази меньшей активности, быстро уменьшает сухость кожи и зуд.
 В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами.
В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами. - Используемые в лечении атопического дерматита иммуносупрессивные средства могут быть наружными (в виде мазей и кремов) и системными (в виде уколов или таблеток). Препараты этой группы используются наружно при недостаточной эффективности кортикостероидных гормонов, при локализации высыпаний в областях, где использования наружных гормональных мазей или кремов лучше избегать (например, лицо, крупные складки кожи). При тяжелом состоянии (большая площадь поражения кожи, отсутствие эффекта от предшествующего лечения) препараты данной группы могут быть назначены внутрь под строгим контролем врача. Иммуносупрессивное лечение позволяет быстро достичь улучшения состояния, снизить частоту и продолжительность нанесения лекарств на кожу (интенсивное и частое использование мазей при большой площади высыпаний также может быть фактором, снижающим качество жизни пациента).
 Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Как происходит лечение атопического дерматита в клинике Рассвет?
Для того чтобы назначить необходимое лечение, дерматолог проведет осмотр вашей кожи и задаст вопросы о вашем состоянии. Важно рассказать врачу какие факторы, по вашему ощущению, вызывают ухудшение состояния; какое лечение вы уже получали раньше, было ли оно эффективно; какие лекарства подходили лучше всего, а какие не оказывали влияния.
Диагноз «атопический дерматит» устанавливается на основании осмотра врача, специфических тестов лабораторной диагностики не существует.
Возможно, потребуются дополнительные исследования, направленные на уточнение формы заболевания. Если у вашего врача есть сомнения относительно соответствия вашего состояния диагнозу «атопический дерматит», может потребоваться проведение диагностической биопсии кожи (взятие кусочка кожи) и проведение гистологического исследования (исследование полученного материала под микроскопом).
Лечение атопического дерматита, в зависимости от тяжести состояния проводится по ступенчатой схеме. Это значит, что в периоды улучшения интенсивность лечения может снижаться, а при ухудшении или недостаточном эффекте присоединяются более активные методы лечения.
Рекомендации дерматолога Рассвета больным атопическим дерматитом
Советы врача-дерматолога больному атопическим дерматитом и экземой:
Не допускайте сухости кожи, используйте густые смягчающие кремы без ароматизаторов.
Старайтесь исключать факторы способствующие ухудшению состояния кожи при атопическом дерматите и экземе:
- сухая кожа, не смягченная кремами
- жара и обильное потоотделение
- очень сухой воздух
- стрессы и волнение
- резкая смена температуры воздуха
- жесткое мыло и очищающие средства
- духи
- шерстяные и синтетические ткани
Автор:
Воронина Вера Рэмовна
дерматолог
Дата публикации: 6 Августа 2019
Дата обновления: 4 Октября 2022
Обзор средств при атопическом дерматите
Какие средства использовать для борьбы с атопическим дерматитом?
Врач-дерматолог клиники DocDeti Анна Трушина расскажет о средствах, благодаря которым производится лечение и профилактика атопического дерматита.
Атопический дерматит — хроническое воспалительное заболевание кожи. И для его лечения нужны средства для наружного применения, которые оказывают влияние на кожный покров.
Какие существуют препараты?
Для базовой, постоянной терапии используют средства с эмолентами. Такие продукты направлены на профилактику и помогают снять обострения.
Эмоленты смягчают, увлажняют кожу, восполняют её барьерную функцию. Они увеличивают показатели эффективности противовоспалительной терапии, противостоят зуду, болезненности кожи и устраняют шелушения.
Формы выпуска:
- Лосьон и молочко — самая лёгкая форма. Они хорошо наносятся тонким слоем, но эффект увлажнения наименьший. Средство можно наносить на волосяные участки кожи и на места острых воспалений.
- Крема — более плотные средства, чем молочко и лосьоны, но в использовании также комфортны. Их можно применять в течение дня – жирных следов не останется.

- Мази и бальзамы — самые жирные и плотные формы, хороши для очень сухой кожи, утолщенной кожи, с выраженным шелушением, а также для ухода в ночное время.
А что по средствам?
На рынке представлен большой выбор доступных эмолентов: La roche posay Lipikar, Bioderma Atoderm, Uriage Xemose, Topicrem DA, A-derma Exomega, Avene Xerocalm, Noreva Xerodiane, Эмолиум, Атопик, Cerave, Eucerin и ещё много других средств.
Что-то серьёзнее
При обострении и появлении очагов воспаления, врач может назначить репаранты — они ускоряют заживление и снимают раздражение. Средства используют только в проблемных зонах, а не на всей коже. Они не заменяют собой продукты с эмолентами!
Есть две формы выпуска репарантов; жидкий лосьон и бальзам или крем. Найти эти препараты в аптечных пунктах несложно — большинство в своём названии содержит Cica.
Жидкие препараты помогают снять воспаление и чаще назначаются коротким курсом. Это лосьоны Avene Cicalfate, Bioderma Cicabio и спрей Uriage Bariederm Cica.
Это лосьоны Avene Cicalfate, Bioderma Cicabio и спрей Uriage Bariederm Cica.
Репаранты в виде кремов и бальзамов используют при необходимости: A-derma dermalibur, La roche posay Cicaplast, Topicrem Cica, Avene Cicalfate (в виде крема), Bioderma Cicabio (в виде крема), Uriage Bariederm Cica (в виде крема).
Ничего не помогает
Бывают случаи, когда эмоленты и репаранты не могут справиться, тогда на помощь приходит медикаментозная терапия (назначается врачом-дерматологом !).
1. топические глюкокортикостероиды (гормоны)
Большое количество исследований подтвердило, что препараты эффективны и не несут опасности при наружном применении. Но помните, что лечащий врач должен контролировать процесс.
ГКС сильно отличаются друг от друга по активнодействующим веществам, форме и форме выпуска средств (эмульсии, крема, мази, спреи и так далее).
2. ингибиторы кальциневрина-пимекролимус и такролимус
Группа противовоспалительных средств. Это не гормональные средства, которые могут помочь в деликатных зонах: кожа лица, зона под подгузниками, складки — там, где использование гормональных средств ограничено. Эти препараты также подходят для длительной терапии.
Это не гормональные средства, которые могут помочь в деликатных зонах: кожа лица, зона под подгузниками, складки — там, где использование гормональных средств ограничено. Эти препараты также подходят для длительной терапии.
3. антибиотик, противогрибковый препарат
Назначают отдельно или в паре с другими лекарствами, если появилось осложнение из-за вторичной инфекции.
Дополнительно врач может порекомендовать синдеты — средства, очищающие кожу при купании, ими заменяют гель для душа и мыло.
Стоп-лист
В аптеке представлен широкий выбор препаратов дёгтя, ихтиола, нафталина, но важно знать, что они не являются средствами лечения атопического дерматита.
Варианты лечения атопического дерматита
ЛЮСИНДА М.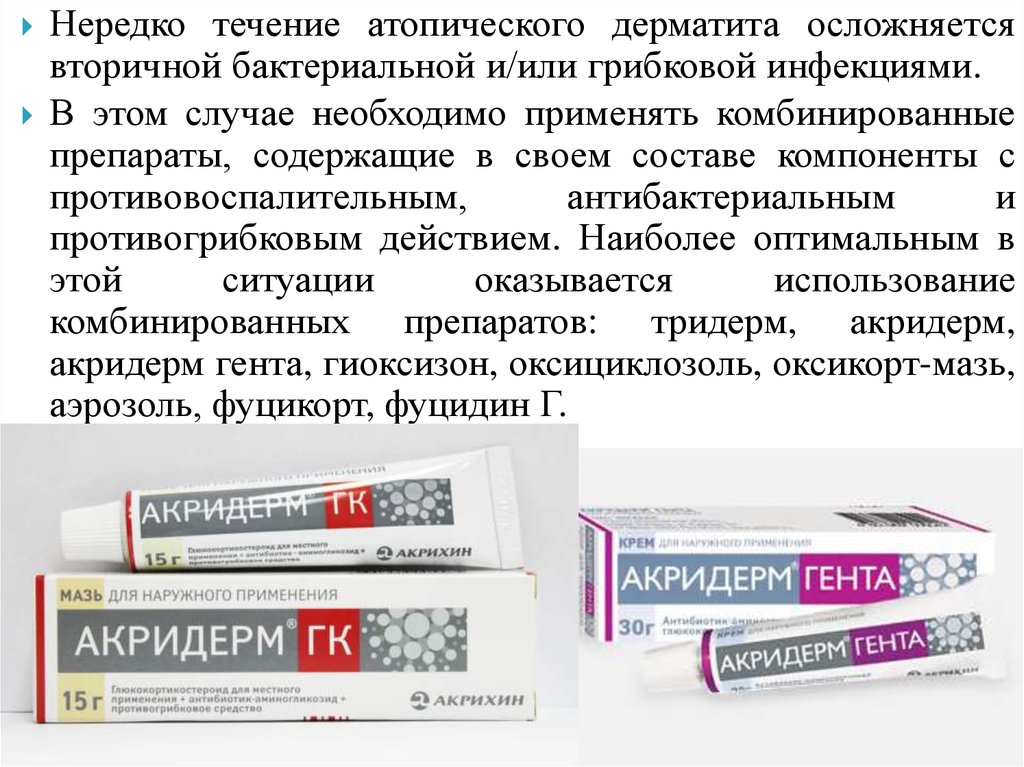 БАЙС, PHARM.D., B.C.P.S.
БАЙС, PHARM.D., B.C.P.S.
Атопический дерматит является распространенным воспалительным заболеванием кожи, которым обычно страдают дети. Это хроническое заболевание с периодами ремиссии и обострений, которое неблагоприятно влияет на качество жизни пациентов и их семей. Агрессивная терапия эмолентами является важным вмешательством для пациентов с атопическим дерматитом. Пациентам следует избегать отдельных триггеров заболевания и аллергенов. Местные кортикостероиды являются основой лечения обострений и являются стандартом, с которым сравнивают другие методы лечения. Местные ингибиторы кальциневрина не следует использовать у пациентов моложе двух лет или у пациентов с иммуносупрессией, и они должны быть терапией второй линии у других пациентов. В редких случаях у взрослых могут быть рассмотрены системные препараты (например, циклоспорин, интерферон гамма-1b, пероральные кортикостероиды).
Атопический дерматит является наиболее распространенным заболеванием кожи у детей в развитых странах. 1 Распространенность атопического дерматита увеличилась в два-три раза за последние три десятилетия, поражая от 15 до 20 процентов детей младшего возраста. 2 Клинические признаки атопического дерматита варьируют, но их можно разделить на три группы диагностических признаков: существенные, важные и сопутствующие (Таблица 1) . 3 Атопический дерматит часто встречается на сгибах, щеках и ягодицах 3 (рис. 1) . Прогноз обычно благоприятный, поскольку дети обычно перерастают это заболевание к раннему подростковому возрасту. Персистирующие случаи связаны с ранним началом заболевания; тяжелое, распространенное заболевание; сопутствующая астма или сенная лихорадка; и семейный анамнез атопического дерматита. 4
| Клиническая рекомендация | Рейтинг доказательств | Ссылки |
|---|---|---|
Смягчающие средства являются основой поддерживающей терапии атопического дерматита.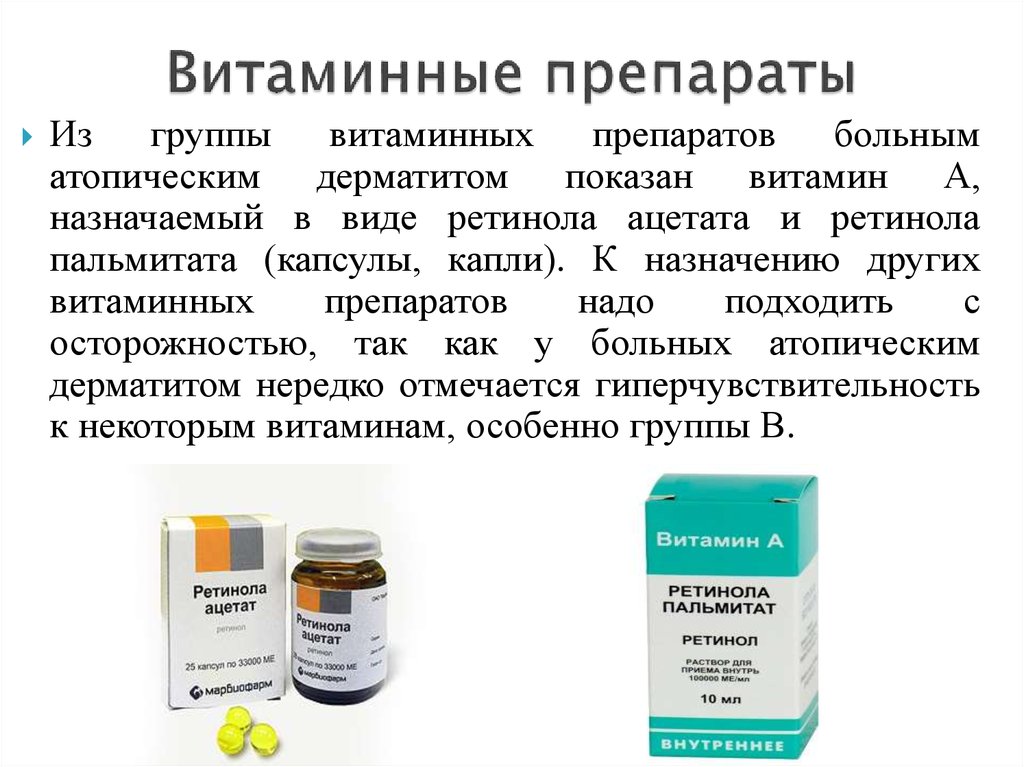 | B | 3 , 4 , 10 |
| Местные кортикостероиды должны быть препаратами первой линии для пациентов с обострениями атопического дерматита. | А | 3 , 4 , 11 |
| Седативные антигистаминные препараты показаны для лечения атопического дерматита у пациентов с нарушениями сна и сопутствующими аллергическими состояниями. | A | 11 , 13 |
| Антибиотики следует зарезервировать для лечения остро инфицированных поражений, связанных с атопическим дерматитом. | A | 4 |
Местные ингибиторы кальциневрина должны быть терапией второй линии при обострениях и поддерживающей терапии атопического дерматита. | А | 25 |
| Основные особенности* | |
| PRURITUS | |
| ECZEMA (Острый, емкость, хронический) | |
| 2 | тип Morpholocal и Agepecifice Specemific и Age-Specific. ; текущие или предшествующие поражения сгибателей в любой возрастной группе; сохранение паховой и подмышечной областей) |
| Chronic or relapsing history | |
| Important features † | |
| Onset at early age | |
| Atopy | |
| Personal or family history | |
| Immunoglobulin E reactivity | |
| Ксероз | |
| Сопутствующие признаки ‡ | |
| Атипичные сосудистые реакции (например, бледность лица, белый дерматографизм, отсроченная реакция побледнения) | |
| Кератоз Пиларис, Гиперлинеарные ладони и Ихтиозы | |
Глазные или периорбитальные изменения. | |
Причина атопического дерматита является многофакторной, при этом генетика, окружающая среда и ослабленный иммунный ответ являются наиболее преобладающими факторами. Роль генетики была продемонстрирована в исследованиях семей и близнецов. 5 Многочисленные факторы окружающей среды связаны с атопическим дерматитом: воздействие аллергенов, раздражителей, бактерий и жесткой воды; социоэкономический статус; и большой размер семьи. 6 Имеются данные о том, что атопический дерматит является фактором риска развития астмы у детей, влияя на возникновение, тяжесть и продолжительность астмы. Атопический дерматит, вероятно, связан с ранней продукцией иммуноглобулина Е (IgE) и более поздней реактивностью аллерген/IgE. 7 Нарушение иммунного ответа характеризуется активацией Т-хелперов 2 типа, что приводит к увеличению продукции интерлейкина-4, что способствует продукции IgE.
Атопический дерматит может иметь значительное влияние на заболеваемость и качество жизни. Дети могут страдать от зуда и связанных с ним нарушений сна, социальной стигматизации видимого состояния кожи и необходимости частого применения местных лекарств и посещения врача. Было подсчитано, что дети с атопическим дерматитом теряют в среднем 1,9 часа сна за ночь, а их родители теряют в среднем 2,1 часа за ночь. 8 Другие серьезные проблемы, о которых сообщалось у детей с атопическим дерматитом, включают раздражительность, дневную усталость, зависимость, пугливость и изменения настроения. 9
Дети могут страдать от зуда и связанных с ним нарушений сна, социальной стигматизации видимого состояния кожи и необходимости частого применения местных лекарств и посещения врача. Было подсчитано, что дети с атопическим дерматитом теряют в среднем 1,9 часа сна за ночь, а их родители теряют в среднем 2,1 часа за ночь. 8 Другие серьезные проблемы, о которых сообщалось у детей с атопическим дерматитом, включают раздражительность, дневную усталость, зависимость, пугливость и изменения настроения. 9
Лечение симптомов
Необходимо принять меры для предотвращения и лечения симптомов атопического дерматита. Смягчающие кремы могут предотвратить и успокоить сухую, раздраженную кожу, а антигистаминные препараты могут лечить зуд от атопического дерматита.
ОБЩИЕ ПРОФИЛАКТИЧЕСКИЕ МЕРЫ
Профилактика обострений с помощью правильного ухода за кожей является важной частью общего лечения атопического дерматита. Сухая кожа характерна почти для всех пациентов с этим заболеванием. Смягчающие средства являются основой поддерживающей терапии атопического дерматита. 3,4,10 Руководства по лечению из США и Великобритании рекомендуют использовать смягчающие средства с увлажняющими средствами или без них. 10,11 Пациенты должны купаться в теплой (не горячей) воде и использовать мягкое мыло без запаха или моющие средства, не содержащие мыла.
Смягчающие средства являются основой поддерживающей терапии атопического дерматита. 3,4,10 Руководства по лечению из США и Великобритании рекомендуют использовать смягчающие средства с увлажняющими средствами или без них. 10,11 Пациенты должны купаться в теплой (не горячей) воде и использовать мягкое мыло без запаха или моющие средства, не содержащие мыла.
Обильное количество смазки или смягчающего крема следует наносить на кожу сразу после купания. Смягчающие средства следует наносить один или два раза в день, чтобы предотвратить сухость и раздражение кожи. Пациенты обычно предпочитают смягчающие кремы мазям для дневного применения, потому что смягчающие средства имеют нежирный косметический вид. Смазывающие мази могут быть предпочтительнее для ночного использования из-за их превосходных увлажняющих свойств. Ношение хлопчатобумажных перчаток или носков на ночь может усилить эти свойства.
Многочисленные исследования оценивали различные диетические, экологические и альтернативные подходы к предотвращению обострений атопического дерматита. 3,4,11 К сожалению, многие из этих подходов оказались неэффективными (Таблица 2) . 4 Мнение экспертов поддерживает использование удобных тканей (например, хлопка или других гладких волокон) для одежды и постельных принадлежностей. 3 Пациентам следует избегать известных триггеров окружающей среды или диеты. Также следует избегать раздражителей, вызывающих зуд. Развитие поведения «царапать-чесать-царапать», которое начинается с привычного расчесывания и сохраняет сухую, раздраженную кожу, можно эффективно изменить с помощью психологического лечения. 12
3,4,11 К сожалению, многие из этих подходов оказались неэффективными (Таблица 2) . 4 Мнение экспертов поддерживает использование удобных тканей (например, хлопка или других гладких волокон) для одежды и постельных принадлежностей. 3 Пациентам следует избегать известных триггеров окружающей среды или диеты. Также следует избегать раздражителей, вызывающих зуд. Развитие поведения «царапать-чесать-царапать», которое начинается с привычного расчесывания и сохраняет сухую, раздраженную кожу, можно эффективно изменить с помощью психологического лечения. 12
| Chinese herbal therapy |
| Delayed introduction of solid foods in infants |
| Dietary restrictions |
| Homeopathy |
| Massage therapy |
| Prolonged breastfeeding |
| Reduction of house mite dust |
| Солевые ванны |
| Использование различных материалов для подгузников |
АНТИГИСТАМИННЫЕ СРЕДСТВА
Использование седативных и неседативных антигистаминных препаратов для лечения зуда, связанного с атопическим дерматитом, оказалось неэффективным по сравнению с плацебо. 13 Использование седативных антигистаминных препаратов может быть полезным при лечении сопутствующих заболеваний (например, аллергического ринита, дерматографизма, крапивницы) и нарушений сна. 11,13 Кроме того, нет доказательств того, что добавление гистамина H 2 антагонист полезен. 4
13 Использование седативных антигистаминных препаратов может быть полезным при лечении сопутствующих заболеваний (например, аллергического ринита, дерматографизма, крапивницы) и нарушений сна. 11,13 Кроме того, нет доказательств того, что добавление гистамина H 2 антагонист полезен. 4
Лечение
Местные кортикостероиды являются основой лечения обострений атопического дерматита и являются средствами, с которыми сравнивают другие методы лечения. 4,11 Ингибиторы кальциневрина следует использовать в качестве препаратов второй линии, и, в редких случаях, системная терапия может быть рассмотрена у взрослых.
МЕСТНЫЕ КОРТИКОСТЕРОИДЫ
Доступно более 30 местных кортикостероидов, от низкой до высокой активности. Большинство этих агентов доступны в различных концентрациях и дозах; почти все они доступны в дженериках. К сожалению, недостаточно данных клинических испытаний, чтобы помочь в выборе кортикостероида. В таблице 3 представлен обзор распространенных местных кортикостероидов. 14
В таблице 3 представлен обзор распространенных местных кортикостероидов. 14
| Therapy | Relative potency class * | Preparation | Cost (generic) for 15 g † | |
|---|---|---|---|---|
| Alclometasone dipropionate 0.05% (Aclovate) | 6 | Крем, мазь | 26 долларов (от 19 до 20) | |
| Бетаметазона дипропионат 0,05% (дипролен) | 3 | Cream | 48 (4 to 8) | |
| Betamethasone dipropionate 0.05% | 2 | Ointment | 48 (4 to 8) | |
| Betamethasone valerate 0.1% (Beta-Val) | 5 | Cream | 5 (3–6) | |
| Betamethasone Valerate 0,1% | 3 | Mostment | — (4–6) | |
| — (от 4 до 6) | ||||
| — (от 4 до 6) | ||||
| — (4–6) | ||||
| — (4–6)0043 | крем, мази | 46 (21-25) | ||
| Дезонид 0,05% (Дезоуэн) | 6 | Крем | 29 (от 12 до 15) | 29 (от 12 до 15) |
| (от 12 до 15) | ||||
. | крем, мази | 42 (от 19 до 26) | ||
| ацетонид флюоцинолона 0,01% (синалар) | 6 | крем, раствор | Крем: 39 (2 до 3) | . ): 49 (с 5 по 11) |
| Fluocinonide 0.05% (Lidex) | 2 | Cream, ointment, gel, solution | 47 (9 to 21) | |
| Fluticasone propionate 0.005% (Cutivate) | 3 | Ointment | 28 ( 22-23) | |
| Пропионат флутиказона 0,05% | 5 | Крем | 28 (22-23) | |
| Halobetasol Propionate 0,05% (Ultravate) | 10043 | |||
| Гидрокортизон от 0,5 до 2,5% | 7 | крем, мази, лосьон | Крем, мазь: (2–4) | |
| Лосьон (120 мл): — (7-1 | ||||
| (120 мл): (7-1 | (120 мл): (7-1 | |||
| (120 мл): (7-1 | ||||
| . | Гидрокортизона бутират 0,1% (Локоид) | 5 | Крем, мазь, раствор | Крем, мазь: — (от 2 до 4) |
| Лосьон (120 мл): — (от 25 8 43 9003 9000) Гидрокортизона валерат 0,2% (Весткорт) | 5 | Крем | 18 (15-25) | |
| Гидрокортизон Валерат 0,2% | 4 | Малой | 18 (15–19) | |
| Cream, ointment: 31 (24 to 27) | ||||
| Solution (30 mL): 33 (29 to 30) | ||||
| Triamcinolone acetonide 0.025 to 0.1% (Kenalog) | 5 | Кремовый | 11 (от 4 до 5) | |
| Triamcinolone acetonide 0.1% | 4 | Ointment | 13 (3 to 4) | |
| Triamcinolone diacetate 0.5% (Aristocort) | 3 | Cream | 37 |
Общая практика назначения местных кортикостероидов применима к лечению атопического дерматита. На лице, в паху и в подмышечных впадинах следует использовать только препараты низкой активности (класс 6 или 7), чтобы свести к минимуму местные побочные эффекты, такие как акне, стрии, телеангиэктазии и атрофия. Препараты с низкой активностью также предпочтительны у младенцев, поскольку у младенцев отношение площади поверхности кожи к массе тела относительно выше, чем у детей старшего возраста и взрослых, а также из-за повышенного потенциала системной абсорбции этих препаратов.
На лице, в паху и в подмышечных впадинах следует использовать только препараты низкой активности (класс 6 или 7), чтобы свести к минимуму местные побочные эффекты, такие как акне, стрии, телеангиэктазии и атрофия. Препараты с низкой активностью также предпочтительны у младенцев, поскольку у младенцев отношение площади поверхности кожи к массе тела относительно выше, чем у детей старшего возраста и взрослых, а также из-за повышенного потенциала системной абсорбции этих препаратов.
Способ применения кортикостероида может влиять на активность активного ингредиента. Мази обычно более эффективны, чем кремы, но могут иметь жирный вид. Следует избегать применения мазей на открытых или сочащихся поражениях и в межтригинозных складках. Их также нельзя использовать в жарком и влажном климате. Кремы могут содержать консерванты, которые могут вызвать контактный дерматит. Лосьонам обычно не хватает увлажняющих свойств, необходимых для лечения атопического дерматита. Адекватное снабжение местными кортикостероидами имеет важное значение для эффективного лечения и приверженности пациента к терапии (Таблица 4 14–16 ) . Обычно пациенты недооценивают адекватное количество местных кортикостероидов и смягчающих средств, необходимое для длительной терапии. 16 Средства с плохой косметической привлекательностью могут мешать приверженности лечению.
Обычно пациенты недооценивают адекватное количество местных кортикостероидов и смягчающих средств, необходимое для длительной терапии. 16 Средства с плохой косметической привлекательностью могут мешать приверженности лечению.
| Анатомическая область | Необходимое количество кортикостероидов для местного применения (г) | ||
|---|---|---|---|
| Младенцы | Adults | ||
| Face and neck | 10 | 15 | 30 |
| Hand | 5 | 7.5 | 15 |
| Arm | 10 | 15 | 30 |
| Leg | 20 | 30 | 60 |
| Body | 100 | 150 | 300 |
Недостаточно убедительных доказательств относительно наиболее подходящей частоты местного применения кортикостероидов и роли носителя, используемого для доставки активного ингредиента. Нет никаких доказательств того, что более частое применение крема гидрокортизона бутирата 0,1% (Локоид) или флутиказона пропионата 0,05% (Кутивейт) более эффективно, чем однократное ежедневное применение. 17,18 Трудно определить, относится ли это к другим кортикостероидам для местного применения, хотя современные руководства по лечению не рекомендуют применять кортикостероиды для местного применения чаще двух раз в день. 3,4
Нет никаких доказательств того, что более частое применение крема гидрокортизона бутирата 0,1% (Локоид) или флутиказона пропионата 0,05% (Кутивейт) более эффективно, чем однократное ежедневное применение. 17,18 Трудно определить, относится ли это к другим кортикостероидам для местного применения, хотя современные руководства по лечению не рекомендуют применять кортикостероиды для местного применения чаще двух раз в день. 3,4
Клинические испытания показали, что топические кортикостероиды безопасны и эффективны для лечения обострений атопического дерматита при использовании до четырех недель, хотя многие обострения можно адекватно контролировать с помощью более короткого курса лечения. 19–21 Чтобы свести к минимуму токсичность, местные кортикостероиды следует использовать в течение кратчайшего времени, необходимого для контроля обострения. После того, как обострение пройдет, следует использовать максимальные профилактические стратегии для контроля заболевания. Местные кортикостероиды не лечат атопический дерматит.
Местные кортикостероиды не лечат атопический дерматит.
Длительное местное применение кортикостероидов связано с локальными и системными побочными эффектами, которые могут привести к недостаточному использованию этих эффективных средств. 22 Общие местные побочные эффекты включают стрии, петехии, телеангиэктазии, истончение кожи, атрофию и обострение акне. Об этих эффектах редко сообщают в клинических испытаниях, хотя испытания в первую очередь предназначены для оценки эффективности, а не безопасности и переносимости. Большинство клинических испытаний топических стероидов имеют короткую продолжительность и, следовательно, не могут оценить долгосрочную токсичность.
Системные побочные эффекты (в первую очередь подавление гипоталамо-гипофизарно-надпочечниковой оси, снижение линейного роста у детей и изменение плотности костей у взрослых) являются наиболее тревожными побочными эффектами, связанными с кортикостероидами. Как и в случае с местными побочными эффектами, трудно оценить системные побочные эффекты на основе текущей литературы. Нет убедительных доказательств того, что правильно используемые местные кортикостероиды вызывают значительные системные побочные эффекты. По крайней мере, два рандомизированных исследования длительного (от 16 до 24 недель) прерывистого дозирования не выявили клинических признаков истончения кожи, атрофии или подавления гипоталамо-гипофизарно-надпочечниковой оси. 23,24
Нет убедительных доказательств того, что правильно используемые местные кортикостероиды вызывают значительные системные побочные эффекты. По крайней мере, два рандомизированных исследования длительного (от 16 до 24 недель) прерывистого дозирования не выявили клинических признаков истончения кожи, атрофии или подавления гипоталамо-гипофизарно-надпочечниковой оси. 23,24
МЕСТНЫЕ ИНГИБИТОРЫ КАЛЬЦИНЕВРИНА
Ингибиторы кальциневрина (пимекролимус [Элидел] и такролимус [Протопик]) являются иммунодепрессантами, первоначально разработанными для системного применения для предотвращения аллогенного отторжения трансплантата. Эти агенты ингибируют кальциневрин в коже, что блокирует раннюю активацию Т-клеток и высвобождение цитокинов. Препараты для местного применения были разработаны как альтернатива местным кортикостероидам.
Мета-анализ показал, что такролимус 0,1% столь же эффективен, как сильнодействующие кортикостероиды, и более эффективен, чем слабые местные кортикостероиды при лечении атопического дерматита. 25 Мета-анализ показал, что пимекролимус 0,03% менее эффективен, чем кортикостероид бетаметазона валерат 0,1% (Beta-Val). 25 Эффективность пимекролимуса по сравнению с менее сильными местными кортикостероидами неизвестна. Хотя было показано, что пимекролимус предотвращает больше обострений, чем только носитель, нет доступных данных, сравнивающих низкоэффективные кортикостероиды с пимекролимусом для предотвращения обострений. 25
25 Мета-анализ показал, что пимекролимус 0,03% менее эффективен, чем кортикостероид бетаметазона валерат 0,1% (Beta-Val). 25 Эффективность пимекролимуса по сравнению с менее сильными местными кортикостероидами неизвестна. Хотя было показано, что пимекролимус предотвращает больше обострений, чем только носитель, нет доступных данных, сравнивающих низкоэффективные кортикостероиды с пимекролимусом для предотвращения обострений. 25
Такролимус и пимекролимус также имеют побочные эффекты, хотя они отличаются от тех, которые связаны с местными кортикостероидами. Наиболее частыми местными побочными эффектами являются жжение и раздражение кожи. Пациентов, использующих местные ингибиторы кальциневрина, следует проконсультировать по соответствующей защите от солнца, включая применение солнцезащитных средств. Неясно, вызывают ли эти агенты локальное или отдаленное злокачественное новообразование. Однако из-за нескольких сообщений о случаях и дополнительных данных о животных Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило изменения этикеток для этих агентов, включая показания второй линии, расширенные предупреждения и руководство по обучению пациентов. 26 В предупреждении рекомендуется избегать длительного использования у всех групп пациентов и ограничивать использование детьми старше двух лет. 26 Полная информация о маркировке доступна по адресу http://www.fda.gov/bbs/topics/news/2006/NEW01299.html.
26 В предупреждении рекомендуется избегать длительного использования у всех групп пациентов и ограничивать использование детьми старше двух лет. 26 Полная информация о маркировке доступна по адресу http://www.fda.gov/bbs/topics/news/2006/NEW01299.html.
АНТИБИОТИКИ
Большинство пациентов с атопическим дерматитом инфицированы Staphylococcus aureus . 4 Взаимосвязь между инфекцией S. aureus и обострениями атопического дерматита обсуждалась, но остается неясной. Опасения по поводу резистентности ограничивают использование антибиотиков лечением острых поражений кожи, а не деколонизацией, когда кожа не поражена. 4 Также следует избегать использования антисептических ванн и промываний. 3
СИСТЕМНАЯ ТЕРАПИЯ
В редких случаях системная терапия показана при тяжелом резистентном заболевании. Системные кортикостероиды эффективны при остром контроле атопического дерматита у взрослых, но их использование должно быть ограничено краткосрочным периодом. Вспышки рикошета и снижение эффективности серьезно ограничивают использование. 27 Такие средства, как циклоспорин (Sandimmune) и интерферон гамма-1b (Actimmune), могут быть эффективны при тяжелом атопическом дерматите. Данные об использовании микофенолата мофетила (целлсепт), азатиоприна (имуран) и внутривенного иммуноглобулина (человека; Байгам) противоречивы, и нет доказательств в поддержку использования ингибиторов лейкотриенов, метотрексата, десенсибилизирующих инъекций, теофиллина или пероральных препаратов. пимекролимус. 11
Вспышки рикошета и снижение эффективности серьезно ограничивают использование. 27 Такие средства, как циклоспорин (Sandimmune) и интерферон гамма-1b (Actimmune), могут быть эффективны при тяжелом атопическом дерматите. Данные об использовании микофенолата мофетила (целлсепт), азатиоприна (имуран) и внутривенного иммуноглобулина (человека; Байгам) противоречивы, и нет доказательств в поддержку использования ингибиторов лейкотриенов, метотрексата, десенсибилизирующих инъекций, теофиллина или пероральных препаратов. пимекролимус. 11
ДРУГИЕ ТЕРАПИИ
Ультрафиолетовая (УФ) фототерапия с использованием УФБ, узкополосного УФБ, УФА или псоралена плюс УФА может быть полезной для лечения тяжелых заболеваний, если она используется надлежащим образом, в зависимости от возраста пациента. 4
Рисунки 1 и 2 напечатаны с разрешения Мишель Даффер, доктора медицины
Средства для местного лечения экземы | Национальная ассоциация экземы
Местные средства для лечения экземы — это лекарства, которые наносятся на кожу для облегчения симптомов и уменьшения воспаления. Существует несколько различных типов местных средств от экземы. К наиболее распространенным относятся рецептурные стероиды различной концентрации, ингибиторы кальциневрина, ингибиторы ФДЭ4 и ингибиторы Янус-киназы (JAK).
Существует несколько различных типов местных средств от экземы. К наиболее распространенным относятся рецептурные стероиды различной концентрации, ингибиторы кальциневрина, ингибиторы ФДЭ4 и ингибиторы Янус-киназы (JAK).
Местный ингибитор JAK
Воспаление при атопическом дерматите (АД) частично вызывается мессенджерами иммунной системы, называемыми цитокинами, количество которых увеличивается в крови и коже. Некоторые из этих воспалительных цитокинов проявляют свои эффекты через химический сигнальный путь внутри клеток, известный как путь JAK-STAT (преобразователь сигнала киназы Януса и активаторы транскрипции). Семейство JAK состоит из четырех членов — ингибиторы JAK могут воздействовать на одного или нескольких членов этого семейства, чтобы блокировать эти иммунные сигналы и ингибировать воспалительный эффект ключевых цитокинов, участвующих в БА. Следующее местное лекарство работает, специфически блокируя JAK1 и JAK2, два фермента, которые участвуют в нескольких путях цитокинов, которые способствуют воспалению кожи, зуду и барьерной функции кожи. Снижение активности JAK1 и JAK2 при атопическом дерматите может привести к меньшему количеству и/или менее выраженным признакам и симптомам за счет уменьшения зуда, сыпи и покраснения кожи.
Снижение активности JAK1 и JAK2 при атопическом дерматите может привести к меньшему количеству и/или менее выраженным признакам и симптомам за счет уменьшения зуда, сыпи и покраснения кожи.
Для лечения экземы доступен один местный ингибитор JAK. Крем Opzelura (руксолитиниб 1,5%) представляет собой местный селективный ингибитор JAK, одобренный FDA для краткосрочного и непостоянного лечения атопического дерматита легкой и средней степени тяжести у взрослых и детей без иммунодефицита (пациенты без ослабленной иммунной системы) 12 лет в возрасте и старше, у которых болезнь не контролируется должным образом с помощью местной терапии, отпускаемой по рецепту, или когда эта терапия не рекомендуется. Ответы на часто задаваемые вопросы о креме Opzelura (руксолитиниб 1,5%) доступны здесь.
Топические ингибиторы кальциневрина
Топические ингибиторы кальциневрина (TCI) — это нестероидные препараты, которые блокируют «включение» определенных клеток иммунной системы, предотвращая такие симптомы экземы, как покраснение, зуд и воспаление.
Два TCI доступны для использования при экземе: мазь такролимуса (Protopic® и непатентованные варианты) и пимекролимусовый крем (Elidel® и непатентованные варианты). Такролимус одобрен FDA в двух концентрациях для лечения атопического дерматита средней и тяжелой степени: одна для детей в возрасте от 2 до 15 лет, а другая для взрослых. Пимекролимус одобрен FDA для взрослых и детей в возрасте 2 лет и старше с атопическим дерматитом легкой и средней степени тяжести. Ваш поставщик медицинских услуг может дополнительно назначить TCI «не по прямому назначению» для лечения экземы.
TCI можно наносить на все пораженные участки кожи, включая участки с нежной или более тонкой кожей, такие как лицо, веки, гениталии или кожные складки, где краткосрочное или долгосрочное использование местных стероидов может быть нежелательным. . TCI можно использовать в течение длительного периода времени для контроля симптомов и уменьшения обострений. Общие побочные эффекты TCI включают легкое жжение или покалывание при первом нанесении лекарства на кожу.
В 2006 г. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) внедрило предупреждение черного ящика для TCI относительно долгосрочной безопасности и возможного риска развития лимфомы (разновидности рака крови). На сегодняшний день причинно-следственная связь между использованием ТИК при экземе и этими видами рака не доказана. Тем не менее, этот риск следует обсудить с вашим лечащим врачом.
Топические ингибиторы ФДЭ4
Фосфодиэстераза 4 (ФДЭ4) — это фермент, который работает внутри клеток нашей иммунной системы при производстве различных воспалительных цитокинов. Цитокины — это белки, также продуцируемые различными клетками иммунной системы, которые способствуют нормальному иммунному ответу. При ошибочном срабатывании цитокинов в организме возникающее воспаление может способствовать развитию некоторых заболеваний, в том числе атопического дерматита. Блокирование ФДЭ-4 препятствует выработке нескольких цитокинов, участвующих в воспалении при атопическом дерматите.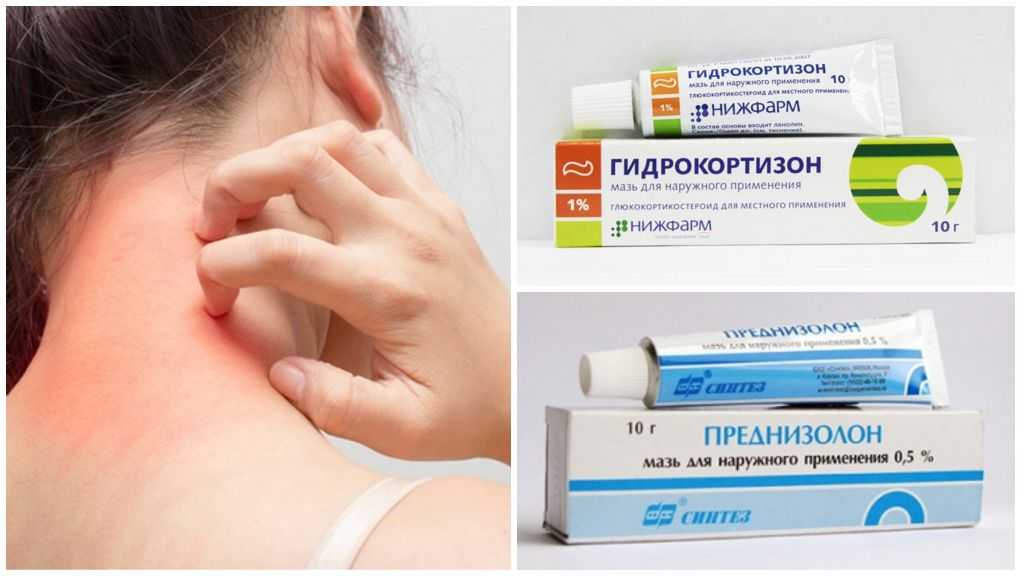
В настоящее время существует один одобренный FDA местный ингибитор ФДЭ4 для лечения атопического дерматита. Crisaborole (Eucrisa®) — это мазь, доступная для взрослых и детей с атопическим дерматитом легкой и средней степени тяжести в возрасте от 3 месяцев и старше. Часто задаваемые вопросы о Crisaborole доступны здесь.
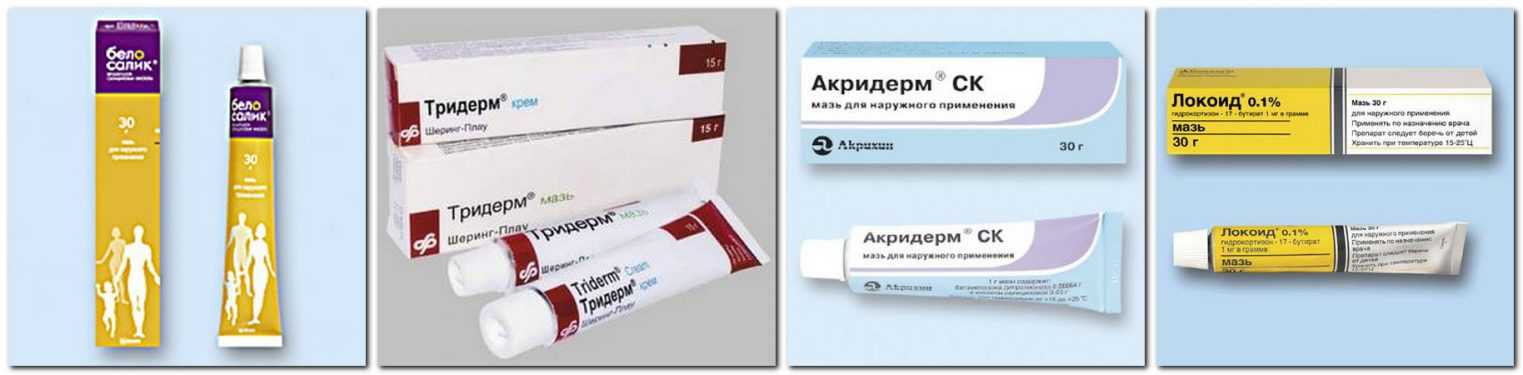
Стероиды для местного применения
Одним из наиболее часто назначаемых препаратов для лечения всех типов экземы являются кортикостероиды для местного применения или, сокращенно, стероиды, которые могут уменьшить воспаление и зуд, чтобы кожа начала заживать.
Стероиды — это природные вещества, которые наш организм вырабатывает для регулирования роста и иммунной функции. Кортикостероиды уже более 60 лет используются в препаратах местного действия для лечения многих видов воспалительных заболеваний кожи, включая экзему. Топические стероиды используются при экземе у взрослых и детей.
Топические стероиды классифицируются по силе действия (или эффективности), которая варьируется от «сверхсильных» (класс 1) до «наименее активных» (класс 7). Существует ряд различных типов стероидов для местного применения, а также различных концентраций и лекарственных форм (мазь, крем, лосьон, спрей).
Существует ряд различных типов стероидов для местного применения, а также различных концентраций и лекарственных форм (мазь, крем, лосьон, спрей).
Наносите стероид только на участки кожи, пораженные экземой, с частотой, предписанной врачом. Поверх стероидов можно наносить увлажняющие средства.
Определенные участки или типы кожи — лицо, гениталии, кожные складки, воспаленная или тонкая кожа, а также участки, которые трутся друг о друга, например, под грудью, между ягодицами или бедрами — впитывают большее количество лекарств, и при этом следует соблюдать осторожность использование стероидов в этих областях.
Как только воспаление будет взято под контроль, уменьшите или прекратите использование стероида в соответствии с инструкциями вашего врача. Если вы принимаете сильнодействующие стероиды и/или применяете стероиды в течение длительного времени, проконсультируйтесь со своим лечащим врачом, чтобы избежать риска рецидива после прекращения приема лекарства.
Как и в случае с любым другим лекарством, стероиды для местного применения могут иметь побочные эффекты. Риск побочных эффектов связан с активностью стероида, местом и продолжительностью использования. Многие из потенциальных побочных эффектов исчезнут после прекращения использования местных стероидов.
Риск побочных эффектов связан с активностью стероида, местом и продолжительностью использования. Многие из потенциальных побочных эффектов исчезнут после прекращения использования местных стероидов.
Общие побочные эффекты местных стероидов включают:
- Истончение кожи (атрофия)
- Растяжки (стрии)
- Сосудистые звездочки (телеангиэктазии)
- Периоральный дерматит (вокруг рта)
- Угревая или розацеаподобная сыпь
Редкие побочные эффекты местных стероидов могут включать:
- Подавление гипоталамо-гипофизарно-надпочечниковой оси
- Задержка роста у детей раннего возраста
- Глаукома (поражение зрительного нерва глаза)
- Катаракта (помутнение хрусталика)
- Отмена местных стероидов
Кортикостероиды, в том числе кортикостероиды для местного применения (TCS), связаны с потенциально серьезным состоянием, называемым синдромом отмены местных стероидов (TSW).


 В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами.
В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами. Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
 100.000000000000000000000000000.
100.000000000000000000000000000.