Лишай у человека фото признаки и лечение у взрослых: как выглядит, виды, лечение и симптомы
Лишай у детей. Что такое Лишай у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лишай у детей – группа инфекционных дерматозов грибковой или вирусной природы, протекающих с высыпаниями, зудом, шелушением, нарушением пигментации кожи, выпадением волос. У детей встречаются различные виды лишая (стригущий, разноцветный, красный плоский, отрубевидный, опоясывающий), имеющие специфические проявления. Для выявления лишая у детей проводится дерматологическая диагностика: осмотр кожи под лампой Вуда, микроскопия соскобов, вирусологическое и культуральное исследование. Лечение лишая у детей включает карантинные мероприятия, обработку пораженных участков кожи противогрибковыми, противовирусными, кортикостероидными препаратами, физиотерапевтическое воздействие.
- Причины лишая у детей
- Симптомы лишая у детей
- Стригущий лишай у детей
- Отрубевидный (разноцветный) лишай у детей
- Розовый лишай у детей
- Красный плоский лишай у детей
- Опоясывающий лишай у детей
- Диагностика лишая у детей
- Лечение лишая у детей
- Профилактика лишая у детей
- Цены на лечение
Общие сведения
Лишай у детей – собирательный термин, обозначающий вирусные и грибковые заболевания кожи у детей, различные по этиологии, внешним проявлениям и течению. По статистике, тем или иным видом лишая поражается до 90% детей, посещающих различные детские учреждения. В детской дерматологии лишай чаще диагностируется у детей в возрасте до 14 лет. Ввиду того, что некоторые виды лишая высококонтагиозны и представляют опасность для окружающих детей и взрослых, при любых кожных изменениях необходимо показать ребенка педиатру, детскому дерматологу или инфекционисту.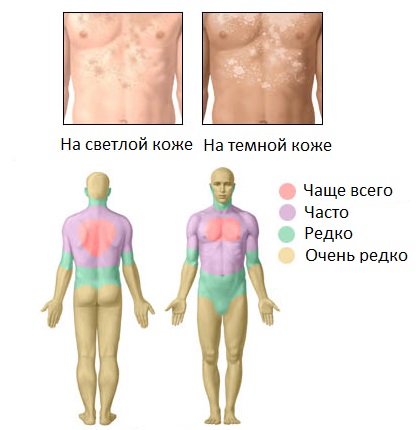
Специалистам в области педиатрии наиболее часто приходится сталкиваться со случаями стригущего лишая (трихофитией и микроспорией), отрубевидного (разноцветного), розового (лишая Жибера), реже – красного плоского и опоясывающего лишая у детей.
Лишай у детей
Причины лишая у детей
С учетом вызывающих их возбудителей, лишаи у детей делятся на грибковые и вирусные. Заражение детей лишаем обычно происходит в коллективах (детском саду, школе, лагере), общественных местах (бассейнах, банях, парикмахерских), при тесном контакте с животными (собаками, кошками), несоблюдении правил личной гигиены.
Стригущий лишай у детей имеет две разновидности микроспорию и трихофитию. Первая из них вызывается паразитическими грибками Microsporum canis; вторая — Trichophyton tonsurans. Основными носителями угрозы заражения стригущим лишаем для детей выступают больные грибковой инфекцией животные и люди. В ряде случаев заболевание передается через содержащие споры грибка предметы обихода и личные вещи (игрушки, мочалки, расчески, головные уборы).
В ряде случаев заболевание передается через содержащие споры грибка предметы обихода и личные вещи (игрушки, мочалки, расчески, головные уборы).
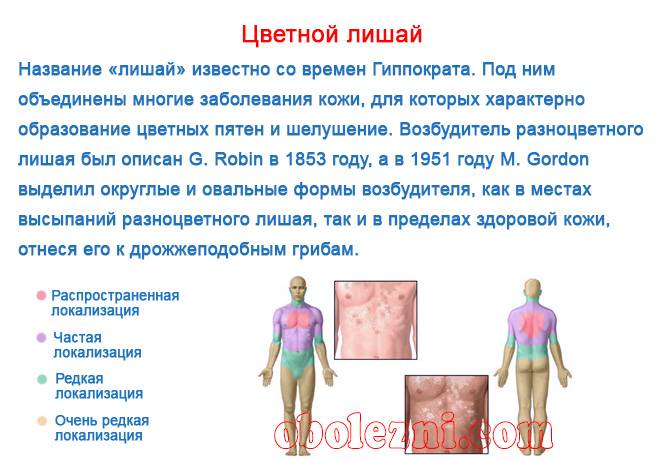
Отрубьевидный или разноцветный лишай у детей относится к микозам кожи, вызываемым дрожжеподобным грибком трех видов — Pityrosporum orbiculare, P. Ovale или Malassezia furfur. Этот грибок нередко обитает на кожных покровах, не вызывая патологических изменений. Толчком для грибкового процесса могут послужить инфекционные заболевания (туберкулез, СПИД), гормональные нарушения (сахарный диабет, коллоидный зоб, ожирение, болезнь Кушинга), гипергидроз, себорея, ревматизм, лимфогрануломатоз, лейкоз, наследственная предрасположенность. Разноцветный лишай малоконтагиозен и чаще встречается у детей в подростковом возрасте. Излюбленными местами обитания патогенных грибков служат участки кожи с большим скоплением потовых желез.
Розовый лишай у детей обычно возникает после перенесенных респираторных и кишечных инфекций, вакцинации, острых лихорадочных состояний. Причины заболевания точно не известны; предположительно возбудителем выступает вирус герпеса человека типа 7 (HHV7), а инфекция передается воздушно-капельным или контактным путем. Розовым лишаем заболевают дети и взрослые в возрасте от 10 до 35 лет.
Причины заболевания точно не известны; предположительно возбудителем выступает вирус герпеса человека типа 7 (HHV7), а инфекция передается воздушно-капельным или контактным путем. Розовым лишаем заболевают дети и взрослые в возрасте от 10 до 35 лет.
Этиология красного плоского лишая также изучена недостаточно. В настоящее время рассматривается ряд теорий (наследственная, вирусная, иммуноаллергическая, неврогенная, интоксикационная).
Опоясывающий лишай у детей больше известен как опоясывающий герпес. Заболевание вызывается вирусом герпеса Varicella zoster, который также является возбудителем ветряной оспы. После перенесенной ветрянки вирус «дремлет» в нервных ганглиях и активизируется под воздействием неблагоприятных факторов. Серонегативные дети, контактировавшие с больным опоясывающим лишаем, могут заболеть ветрянкой.
Наибольшая заболеваемость грибковым лишаем среди детей отмечается в теплое время года; вирусным – в холодные сезоны. К возникновению лишая у детей предрасполагает ослабление иммунитета, недостаток витаминов, переутомление; наличие ОРВИ, аллергических реакций, вегетоневрозов, повышенной потливости, мелких повреждений кожи.
К возникновению лишая у детей предрасполагает ослабление иммунитета, недостаток витаминов, переутомление; наличие ОРВИ, аллергических реакций, вегетоневрозов, повышенной потливости, мелких повреждений кожи.
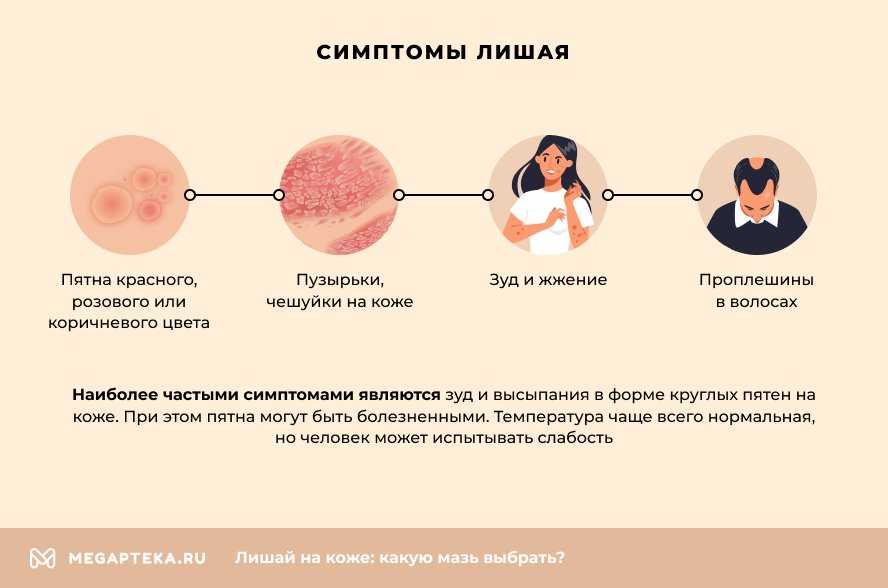
Симптомы лишая у детей
Стригущий лишай у детей
Стригущий лишай является самым распространенным среди детей грибковым заболеванием, поражающим кожу, волосы, ногти. От момента заражения грибком до появления симптомов лишая у детей может пройти от 5 дней до 6 недель. При поражении кожи образуются отграниченные круглые и овальные пятна красноватого цвета. Кожа на этих участках покрыта корочками и чешуйками, сильно шелушится; иногда выражены зуд и жжение.
Если стригущий лишай у детей поражает волосистую часть головы, это сопровождается образованием крупного очага облысения округлой формы, в границах которого волосы обломаны (как будто подстрижены) на уровне 4-8 мм от кожи головы. Вокруг основного очага могут располагаться мелкие, иногда многочисленные аналогичные очажки поражения.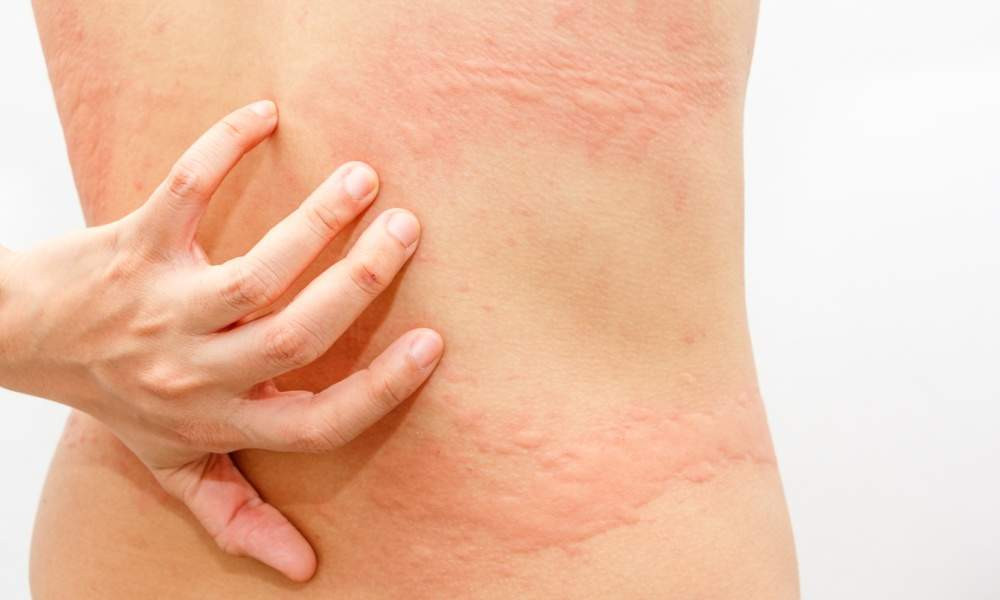
У ослабленных детей стригущий лишай может протекать с лимфаденитом, повышением температуры, снижением аппетита, головной болью, пиодермией, фолликулитом и перифолликулитом головы.
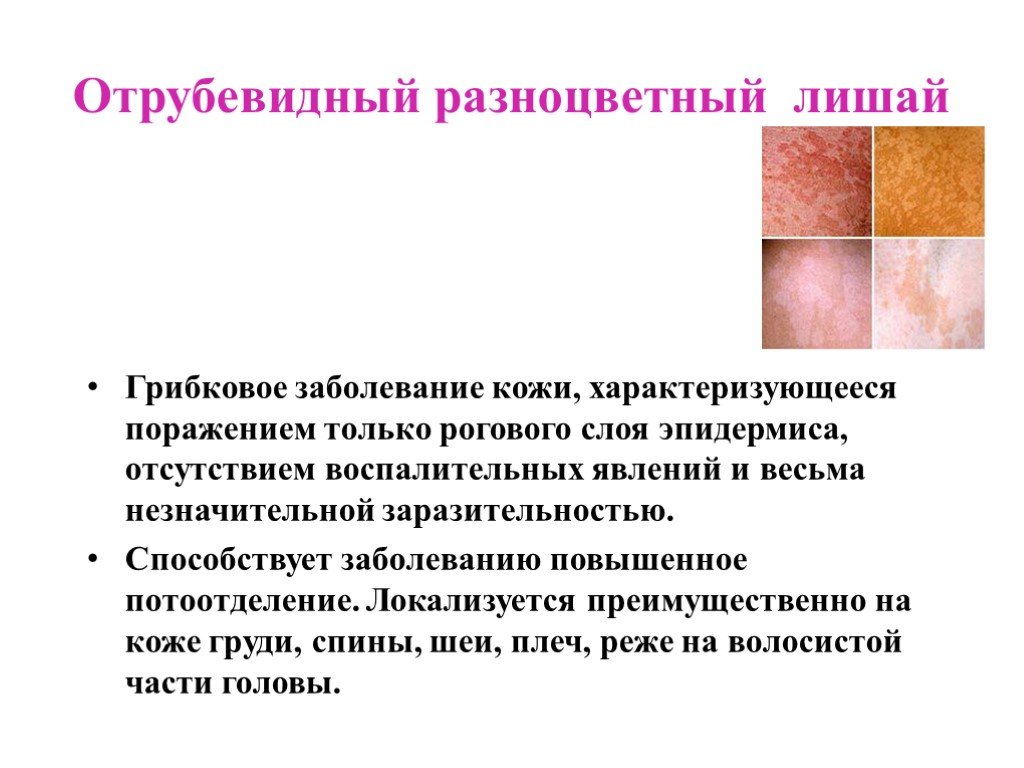
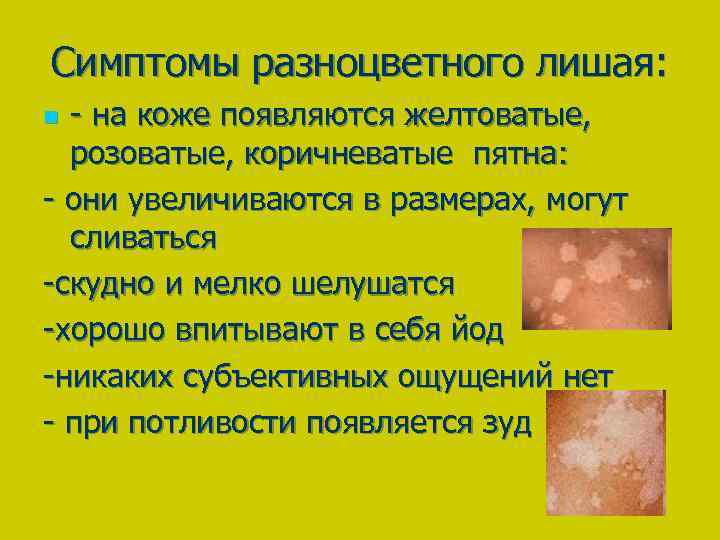
Отрубевидный (разноцветный) лишай у детей
Излюбленной локализацией отрубевидного лишая у детей служат «себорейные зоны» — волосистая часть головы и верхняя половина туловища. В дебюте заболевания вокруг устьев волосяных фолликулов появляются желтоватые точки, которые затем трансформируются в пятно розово-желтого (коричнево-желтого) цвета, покрытого отрубевидными чешуйками. Элементы постепенно разрастаются по периферии, сливаясь в более крупные очаги. При поскабливании чешуек возникает заметное шелушение.
Окраска пораженных участков может варьировать от светло-кремового до темно-бурого цвета, что послужило двоякому названию лишая у детей – отрубевидный или разноцветный. Зоны, пораженные лишаем, имеют свойство не темнеть от загара, что объясняет появление на коже у детей гипопигментированных участков.
Себорейный или атопический дерматит у детей, ассоциированный с возбудителем лишая — P. orbiculare (ovale), является риск-фактором формирования осложненных и резистентных к традиционной терапии форм.
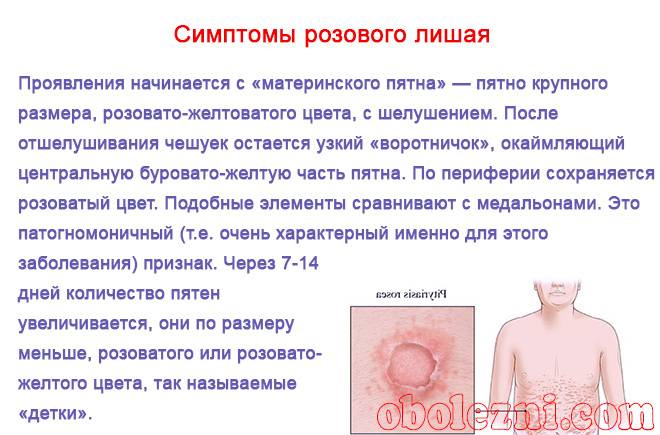
Розовый лишай у детей
При типичной форме розового лишая на туловище ребенка вначале образуется первичный очаг — единичная материнская бляшка. Она имеет вид ярко-розового овального пятна размером от 2 до 5 см в диаметре. Примерно через 7 – 10 дней появляются множественные вторичные высыпания более мелкого размера (1-2 см), овальной формы. Для высыпаний характерно наличие шелушения в центре пятна и красная кайма, свободная от чешуек, – по периферии, отчего они напоминают медальон. Как правило, пятна, располагаются в естественных складках кожи (по линиям Лангера).
При поражении розовым лишаем детей может беспокоить небольшой зуд. Период высыпаний длится 4-6 недель, затем элементы самостоятельно бесследно исчезают. При постоянном раздражении пораженных участков кожи (мытье, трении об одежду, ультрафиолетовом облучении) высыпания могут инфицироваться, приводя к гнойным осложнениям — фолликулитам, импетиго, гидрадениту.
При постоянном раздражении пораженных участков кожи (мытье, трении об одежду, ультрафиолетовом облучении) высыпания могут инфицироваться, приводя к гнойным осложнениям — фолликулитам, импетиго, гидрадениту.
Красный плоский лишай у детей
Данная разновидность лишая у детей встречается крайне редко. При заболевании поражаются кожа, слизистые оболочки, редко – ногти. Дерматоз характеризуется мономорфной сыпью в виде плоских узелков ярко-красного или синюшного цвета с блестящей поверхностью, диаметром 2–3 мм. Красный плоский лишай сопровождается интенсивным зудом, лишающим детей сна. Сливаясь, узелки образуют небольшие бляшки с мелкими чешуйками на их поверхности.
Характерная локализация высыпаний при красном плоском лишае у детей — сгибательные поверхности предплечий, лучезапястные суставы, внутренние поверхности бедер, паховые и подмышечные области, слизистые оболочки рта.
Опоясывающий лишай у детей
Опоясывающий лишай (герпес) развивается у детей старше 10 лет и взрослых, перенесших в прошлом ветряную оспу. Появлению кожных высыпаний при опоясывающем лишае у детей предшествует гриппоподобное состояние – недомогание, познабливание, повышение температуры, ощущение жжения, онемения или покалывания по ходу чувствительных нервов, в зоне будущих высыпаний.
Появлению кожных высыпаний при опоясывающем лишае у детей предшествует гриппоподобное состояние – недомогание, познабливание, повышение температуры, ощущение жжения, онемения или покалывания по ходу чувствительных нервов, в зоне будущих высыпаний.
Через 1-2 суток на эритематозно-отечном фоне появляются группы пузырьков размером 0,3-0,5 см, заполненные прозрачным содержимым. Сыпь располагается линейно, по ходу крупных нервных стволов и нервных ветвей. В период активных высыпаний отмечается высокая лихорадка, иррадиирующие боли по ходу межреберных и тройничного нерва, лимфаденит. Спустя несколько дней содержимое пузырьков мутнеет и подсыхает; на их месте образуются корочки, которые затем отпадают, оставляя после себя легкую пигментацию. Выздоровление обычно наступает в сроки от 15 дней до 1 месяца.
При опоясывающем лишае у детей могут развиваться стоматит, конъюнктивит, кератит, иридоциклит, неврит зрительного и глазодвигательного нервов, невралгии. У ослабленных детей опоясывающий лишай может осложняться серозным менингитом, энцефалитом, миелитом.
У ослабленных детей опоясывающий лишай может осложняться серозным менингитом, энцефалитом, миелитом.
Диагностика лишая у детей
Диагностика лишая у детей, а также определение его формы осуществляется детским дерматологом, микологом или инфекционистом. Для подтверждения предполагаемого диагноза врач проводит визуальный осмотр кожных покровов, специальные пробы, люминесцентную диагностику. Каждой форме лишая у детей присущи свои особенности морфологии элементов, а также характерная флюоресценция пораженных участков при осмотре кожи ребенка под лампой Вуда.
Для определения видовой принадлежности грибковых возбудителей проводится исследование соскоба кожи под световым микроскопом, бакпосев соскоба/отделяемого на микрофлору. С целью подтверждения диагноза красного плоского лишая у детей иногда приходится прибегать к биопсии кожи и исследованию морфологии клеток и тканей.
При опоясывающем лишае у детей может потребоваться проведение ИФА крови, консультаций детского невролога и детского офтальмолога.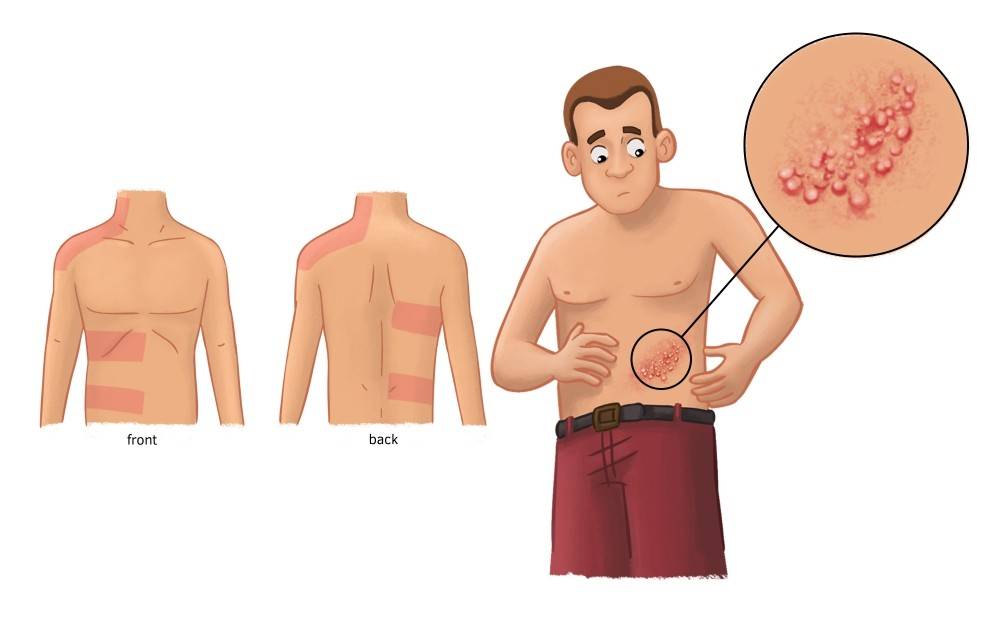
Дифференциальная диагностика лишая у детей проводится с псориазом, экземой, локальными аллергическими реакциями, детскими инфекциями (корью, краснухой), витилиго, гнездной алопецией у детей (при стригущем лишае).
Лечение лишая у детей
Схема терапии лишая у детей зависит от вида инфекции и выраженности проявлений. Во всех случаях лечение должно проводиться под контролем врача-дерматолога. Заразные формы лишая требуют изоляции больного ребенка и временного прекращения контактов с ним других детей.
Лечение лишая у детей, вызванного грибковыми возбудителями, предполагает сбривание волос в зоне поражения, прием системных антимикотиков (гризеофульвина), обработку кожи противогрибковыми мазями, проведение общеукрепляющей витаминотерапии, иммуномодулирующей терапии. При сильном зуде кожи назначаются антигистаминные препараты, кортикостероидные мази. В случае поражения гибком волосистой части головы применяются лечебные шампуни на фунгицидной основе. Критерием излеченности при грибковых лишаях у детей служит трехкратный отрицательный анализ на грибы.
Критерием излеченности при грибковых лишаях у детей служит трехкратный отрицательный анализ на грибы.
Терапия опоясывающего лишая у детей проводится противовирусными препаратами местного и общего действия (интерферон, ацикловир), анальгетиками, НПВС. Осуществляется смазывание очагов высыпаний зеленкой и другими дезинфицирующими растворами для предупреждения нагноительных осложнений. Очень эффективны при опоясывающем лишае у детей физиотерапевтические процедуры – соллюкс, УФО, ультразвуковая терапия, электрофорез, диатермия, магнитное поле. При выраженном болевом синдроме проводятся новокаиновые блокады, рефлексотерапия.
Важным моментом является строгое соблюдение правил гигиены (регулярная смена белья и одежды ребенка, их стирка и проглаживание; недопущение расчесывания элементов; дезинфекция предметов личной гигиены), временное исключение общих водных процедур, гипоаллергенное питание.
Профилактика лишая у детей
Факторами, позволяющими предотвратить заражение лишаем, служат: полная изоляция больного ребенка от здоровых детей; ограничение контактов детей с бездомными животными; регулярный осмотр домашних питомцев ветеринаром. Крайне важно уделять внимание укреплению иммунитета детей, прививать детям гигиенические навыки.
Крайне важно уделять внимание укреплению иммунитета детей, прививать детям гигиенические навыки.
Лечение лишая у детей – долгий и требующий терпения процесс. Зачастую исчезновение видимых проявлений вовсе не означает полного выздоровления, поэтому необходимо строго выдерживать обозначенные врачом сроки терапии и карантина.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении лишая у детей.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зрительные галлюцинации: дифференциальная диагностика и лечение
1. Асаад Г. , Шапиро Б. Галлюцинации: теоретический и клинический обзор. Am J Психиатрия. 1986; 143: 1088–1097. [PubMed] [Google Scholar]
, Шапиро Б. Галлюцинации: теоретический и клинический обзор. Am J Психиатрия. 1986; 143: 1088–1097. [PubMed] [Google Scholar]
2. Мэнфорд М., Андерманн Ф. Сложные зрительные галлюцинации: клинические и нейробиологические идеи. Мозг. 1998; 121:1819–1840. [PubMed] [Google Scholar]
3. Прайс Дж., Уитлок Ф.А., Холл РТ. Психиатрия вертебробазилярной недостаточности с описанием случая. Психиатр Клин (Базель). 1983;16:26–44. [PubMed] [Google Scholar]
4. Menon GJ, Rahman I, Menon SJ, et al. Сложные зрительные галлюцинации у слабовидящих: синдром Шарля Бонне. Сурв Офтальмол. 2003; 48: 58–72. [PubMed] [Google Scholar]
5. Берк В. Нейронная основа галлюцинаций Чарльза Бонне: гипотеза. J Neurol Нейрохирург Психиатрия. 2002; 73: 535–541. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Cogan DG. Зрительные галлюцинации как явления освобождения. Альбрехт фон Грефес Arch Klin Exp Ophthalmol. 1973 августа; 188 (2): 139–150. [PubMed] [Google Scholar]
7. Merabet LB, Maguire D, Warde A, et al. Зрительные галлюцинации при длительном завязывании глаз у зрячих. J Нейроофтальмол. 2004 г., июнь; 24 (2): 109–113. [PubMed] [Google Scholar]
Merabet LB, Maguire D, Warde A, et al. Зрительные галлюцинации при длительном завязывании глаз у зрячих. J Нейроофтальмол. 2004 г., июнь; 24 (2): 109–113. [PubMed] [Google Scholar]
8. First MB, Тасман А. Сан-Франциско, Калифорния: Wiley; 2004. Шизофрения и другие психотические расстройства; п. 640. [Google Scholar]
9. Mueser KT, Bellack AS, Brady EU. Галлюцинации при шизофрении. Acta Psychiatr Scand. 1990; 82: 26–29. [PubMed] [Google Scholar]
10. Small IJ, Small JG, Andersen HJM. Клиническая характеристика галлюцинаций при шизофрении. Dis Nerv Syst. 1966; 27: 349–353. [PubMed] [Google Scholar]
11. Гудвин Д.В., Олдерсон П., Розенталь Р. Клиническое значение галлюцинаций при психических расстройствах: исследование 116 пациентов с галлюцинациями. Арх генерал психиатрия. 1971; 24: 76–80. [PubMed] [Google Scholar]
12. Armstrong SC, Cozza KL, Watanabe KS. Ошибочный диагноз делирия. Психосоматика. 1997;38(5):433–439. [PubMed] [Google Scholar]
13. Swigart SE, Kishi Y, Thurber S, et al. Неверно диагностированный делирий у пациентов, направляемых в психиатрическое отделение университетской больницы. Психосоматика. 2008; 49: 104–108. [PubMed] [Google Scholar]
Swigart SE, Kishi Y, Thurber S, et al. Неверно диагностированный делирий у пациентов, направляемых в психиатрическое отделение университетской больницы. Психосоматика. 2008; 49: 104–108. [PubMed] [Google Scholar]
14. Вебстер Р., Холройд С. Распространенность психотических симптомов при бреду. Психосоматика. 2000; 41: 519–522. [PubMed] [Google Scholar]
15. Gastfriend DR, Renner JA, Hackett TP. Алкоголизм: острый и хронический. Справочник больницы общего профиля Массачусетса по психиатрии больницы общего профиля. В: Stern TA, Fricchione GL, Cassem NH и др., редакторы. 5-е изд. Филадельфия, Пенсильвания: Мосби; 2004. стр. 203–216. ред. [Академия Google]
16. Митчелл Дж., Виркант А.Д. Бред и галлюцинации лиц, злоупотребляющих кокаином, и параноидальных шизофреников: сравнительное исследование. Дж Психол. 1991; 125:301–310. [PubMed] [Google Scholar]
17. Ballard CG, O’Brien JT, Swann AG, et al. Естественная история психоза и депрессии при деменции с тельцами Леви и болезнью Альцгеймера: персистенция и новые случаи в течение 1 года наблюдения. Дж. Клин Психиатрия. 2001;62(1):46–49. [PubMed] [Google Scholar]
Дж. Клин Психиатрия. 2001;62(1):46–49. [PubMed] [Google Scholar]
18. Ala TA, Yang KH, Sung JH, et al. Галлюцинации и признаки паркинсонизма помогают отличить пациентов с деменцией и кортикальными тельцами Леви от пациентов с болезнью Альцгеймера при представлении: клинико-патологическое исследование. J Neurol Нейрохирург Психиатрия. 1997;62:16–21. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19. Tiraboschi P, Salmon DP, Hansen LA, et al. Что лучше всего отличает тельца Леви от болезни Альцгеймера на ранней стадии деменции? Мозг. 2006 март; 129: 729–735. [PubMed] [Google Scholar]
20. Harding AJ, Broe GA, Halliday GM. Зрительные галлюцинации при болезни с тельцами Леви связаны с тельцами Леви в височной доле. Мозг. 2002; 125:391–403. [PubMed] [Google Scholar]
21. Williams DR, Lees AJ. Зрительные галлюцинации в диагностике идиопатической болезни Паркинсона: ретроспективное аутопсийное исследование. Ланцет Нейрол. 2005; 4: 605–610. [PubMed] [Академия Google]
22. Fenelon G, Mahieux F, Huon R, et al. Галлюцинации при болезни Паркинсона: распространенность, феноменология и факторы риска. Мозг. 2000; 123:733–745. [PubMed] [Google Scholar]
Fenelon G, Mahieux F, Huon R, et al. Галлюцинации при болезни Паркинсона: распространенность, феноменология и факторы риска. Мозг. 2000; 123:733–745. [PubMed] [Google Scholar]
23. Lippa CF, Duda JE, Grossman M, et al. Рабочая группа DLB/PDD: вопросы границ DLB и PDD: диагностика, лечение, молекулярная патология и биомаркеры. Неврология. 2007; 68: 812–819. [PubMed] [Google Scholar]
24. Josephs KA, Whitwell JL, Boeve BF, et al. Зрительные галлюцинации при задней корковой атрофии. Арх Нейрол. 2006; 63: 1427–1432. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Левин Д.Н., Ли Дж.М., Фишер С.М. Визуальный вариант болезни Альцгеймера: клинико-патологический случай. Неврология. 1993;43:305–313. [PubMed] [Google Scholar]
26. Ровнер Б.В. Синдром Шарля Бонне: обзор последних исследований. Курр Опин Офтальмол. 2006;17(3):275–277. [PubMed] [Google Scholar]
27. Maeda K, Shirayama Y, Nukina S, et al. Синдром Шарля Бонне со зрительными галлюцинациями детского опыта: успешное лечение 1 пациента рисперидоном [письмо] J Clin Psychiatry.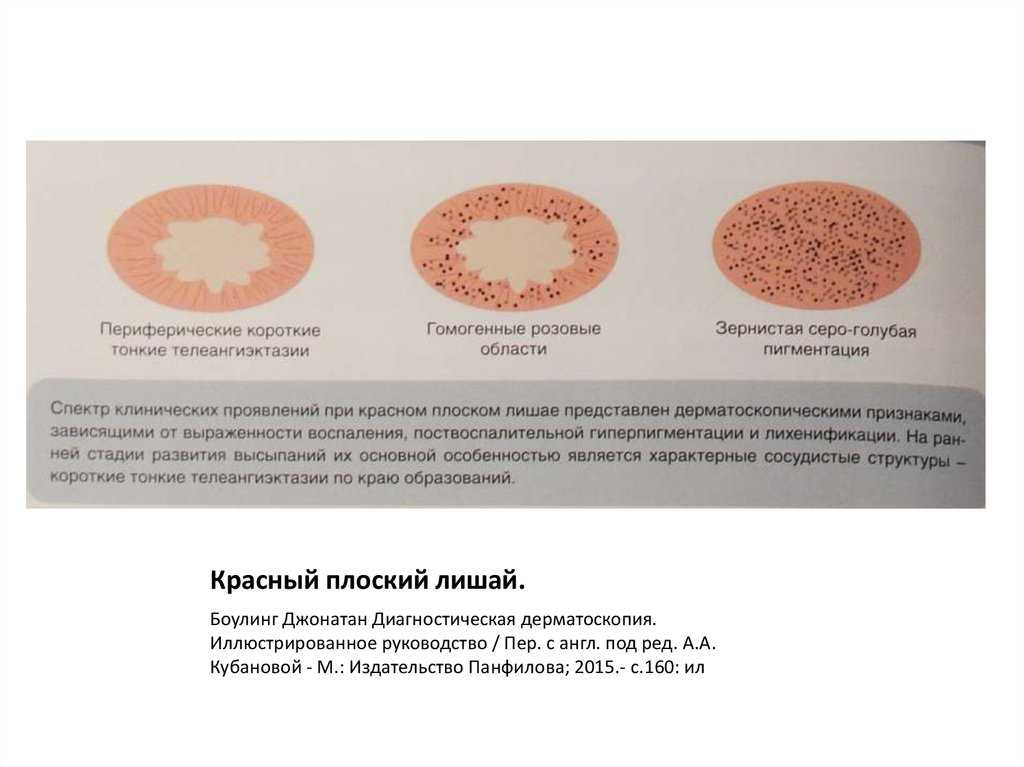 2003;64(9): 1131–1132. [PubMed] [Google Scholar]
2003;64(9): 1131–1132. [PubMed] [Google Scholar]
28. Coletti Moja M, Milano E, Gasverde S, et al. Терапия оланзапином при галлюцинаторных видениях, связанных с синдромом Бонне. Неврология наук. 2005; 26: 168–170. [PubMed] [Google Scholar]
29. Lang UE, Stogowski D, Schulze D, et al. Синдром Шарля Бонне: успешное лечение зрительных галлюцинаций из-за потери зрения с помощью селективных ингибиторов обратного захвата серотонина. Дж Психофармакол. 2007; 21: 553–555. [PubMed] [Google Scholar]
30. Кричли М. Нью-Йорк, штат Нью-Йорк: Raven; 1979. Способы реакции на центральную слепоту; п. 156. [Google Scholar]
31. Миллер Н. Уолш и Клиническая нейроофтальмология Хойта. Балтимор, Мэриленд: Уильямс и Уилкинс; 1982. с. 144. [Google Scholar]
32. Aldrich MS, Alessi AG, Beck RW, et al. Корковая слепота: этиология, диагностика и прогноз. Энн Нейрол. 1987; 21: 149–158. [PubMed] [Google Scholar]
33. Гольденберг Г., Мюльбакер В., Новак А. Образы без восприятия: тематическое исследование анозогнозии при корковой слепоте. Нейропсихология. 1995;33:1373–1382. [PubMed] [Google Scholar]
Нейропсихология. 1995;33:1373–1382. [PubMed] [Google Scholar]
34. Саланова В., Андерманн Ф., Оливье А. и соавт. Эпилепсия затылочной доли: электроклинические проявления, электрокортикография, стимуляция коры и исход у 42 пациентов, пролеченных между 1930 и 1991 годами: хирургия эпилепсии затылочной доли. Мозг. 1992 декабрь; 115: 1655–1680. [PubMed] [Google Scholar]
35. Панайотопулос CP. Элементарные зрительные галлюцинации, слепота и головная боль при идиопатической затылочной эпилепсии: дифференциация от мигрени. J Neurol Нейрохирург Психиатрия. 1999;66:536–540. [PMC бесплатная статья] [PubMed] [Google Scholar]
36. Комиссия по классификации и терминологии Международной лиги против эпилепсии. Предложение по пересмотренной классификации эпилепсии и эпилептических синдромов. Эпилепсия. 1989; 30: 389–399. [PubMed] [Google Scholar]
37. Девинский О., Лучано Д. Психические явления при парциальных припадках. Семин Нейрол. 1991;11(2):100–109. [PubMed] [Google Scholar]
38. Wieser HG. Феноменология лимбических припадков. В: Wieser HG, Speckman EJ, Engel J, редакторы. Эпилептический фокус. Лондон, Англия: Джон Либби; 1987. ред. [Google Scholar]
Wieser HG. Феноменология лимбических припадков. В: Wieser HG, Speckman EJ, Engel J, редакторы. Эпилептический фокус. Лондон, Англия: Джон Либби; 1987. ред. [Google Scholar]
39. Каплан Дж.П., Эпштейн Л.А., Стерн Т.А. Конфликты консультантов: кейс, обсуждение разногласий и их разрешение. Психосоматика. 2008;49(1):8–13. [PubMed] [Google Scholar]
40. Waters WE, O’Connor PJ. Распространенность мигрени. J Neurol Нейрохирург Психиатрия. 1975; 38: 613–616. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Goadsby PJ, Lipton RB, Ferrari MD. Мигрень: современное понимание и лечение. N Engl J Med. 2002; 346: 257–270. [PubMed] [Академия Google]
42. Рассел М.Б., Олесен Дж. Нозографический анализ ауры мигрени у населения в целом. Мозг. 1996; 119: 355–361. [PubMed] [Google Scholar]
43. Hadjikhani N, Sanchez del Rio M, Wu O, et al. Механизмы мигренозной ауры, выявленные с помощью функциональной МРТ в зрительной коре человека. Proc Natl Acad Sci USA. 2001; 98: 4687–4692.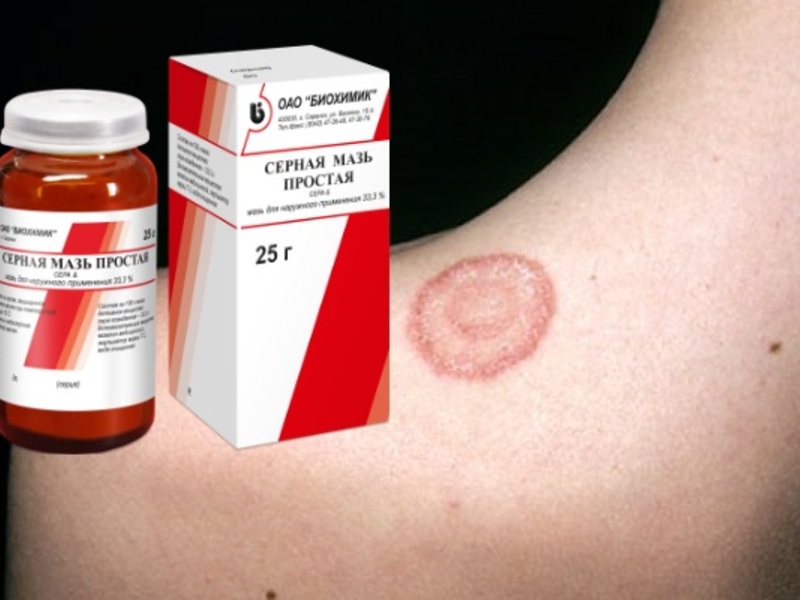 [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Catafau JS, Rubio F, Serra JP. Педункулярный галлюциноз, связанный с инфарктом заднего таламуса. Дж Нейрол. 1992;239:89–90. [PubMed] [Google Scholar]
45. Олдрич М.С. Диагностические аспекты нарколепсии. Неврология. 1998 г., февраль; 50 (2 доп. 1): S2 – S7. [PubMed] [Google Scholar]
46. Ohayon MM, Priest RG, Caulet M, et al. Гипнагогические и гипнопомпические галлюцинации: патологические явления? Бр Дж. Психиатрия. 1996; 169: 459–467. [PubMed] [Google Scholar]
47. Бротон Р.Дж. Неврология и сновидения. Психиатрический J Университет Оттавы. 1982; 7: 101–110. [Google Scholar]
48. Николс Д.Е. Галлюциногены. Фармакол Тер. 2004; 101:131–181. [PubMed] [Академия Google]
49. Cushing H. Искажения полей зрения при опухолях головного мозга (6-я статья): дефекты поля, вызванные поражением височной доли. Мозг. 1922; 44: 341–396. [Google Scholar]
50. Horrax G, Putnam TJ. Искажения полей зрения при опухоли головного мозга: дефекты поля и галлюцинации, вызванные опухолями затылочной доли.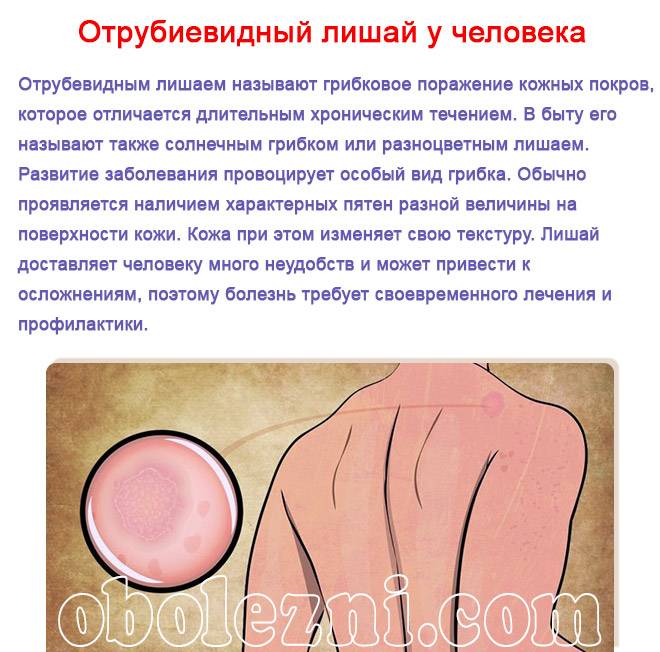 Мозг. 1932; 55: 499–523. [Google Scholar]
Мозг. 1932; 55: 499–523. [Google Scholar]
51. Sedes F, Baumann N, Turpin JC, et al. Психиатрические проявления, выявляющие врожденные нарушения обмена веществ у подростков и взрослых. J Наследовать Metab Dis. 2007; 30: 631–641. [PubMed] [Академия Google]
52. Moellentine CK, Rummans TA. Разнообразные нейропсихиатрические проявления болезни Крейтцфельдта-Якоба. Психосоматика. 1999; 40: 260–263. [PubMed] [Google Scholar]
53. Brar HK, Vaddigiri V, Scicutella A. Об иллюзиях, галлюцинациях и болезни Крейтцфельдта-Якоба (вариант Гейденгайна) J Neuropsychiatry Clin Neurosci. 2005; 17: 124–126. [PubMed] [Google Scholar]
54. Furlan AJ, Henry CE, Sweeney PJ, et al. Очаговые нарушения ЭЭГ при варианте Гейденгайна болезни Якоба-Крейтцфельдта. Арх Нейрол. 1981;38(5):312–314. [PubMed] [Google Scholar]
55. Каплан JP. Диагностика и лечение ажитации и делирия у пациентов отделения интенсивной терапии. Интенсивная терапия Ирвина и Риппе. В: Ирвин Р.С., Риппе Дж. М., редакторы. 6-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2007. стр. 2287–2295. [Google Scholar]
М., редакторы. 6-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2007. стр. 2287–2295. [Google Scholar]
Определение, причины, лечение и многое другое
Удушье возникает, когда организм не получает достаточного количества кислорода. Это нарушает нормальное дыхание и может привести к тому, что человек потеряет сознание. Это также может привести к смерти.
Продолжайте читать, чтобы узнать больше об удушье, включая некоторые причины, симптомы, факторы риска и методы предотвращения.
Когда человек дышит нормально, в его легкие поступает кислород. Затем легкие пропускают кислород в кровоток, где он попадает в ткани организма.
Аноксия — это технический термин, обозначающий нехватку кислорода. Если мозг не получает достаточного количества кислорода, это может привести к тому, что человек потеряет сознание за считанные секунды. Если человек не получает кислорода в течение нескольких минут, может произойти необратимое повреждение головного мозга или смерть.
Узнайте больше об аноксии здесь.
Причины удушья могут быть разными, но обычно это происходит из-за травмы, вдыхания химических веществ или закупорки дыхательных путей.
Некоторые более конкретные причины удушья включают:
Астма
Астма — это заболевание легких, которое иногда может затруднить дыхание. Если у человека тяжелый приступ астмы, он может не получить достаточное количество кислорода в своих легких. Без вмешательства это может привести к удушью.
Удушение
Удушение может привести к прекращению поступления воздуха в легкие. Он также может блокировать приток крови к мозгу. Это происходит, когда рука, лигатура или другой предмет сдавливают горло человека.
Посторонний предмет
Если у человека в горле застрял посторонний предмет, он может задохнуться. Если удушье сильное, человек может быть не в состоянии вдыхать кислород.
Анафилаксия
Анафилаксия — это тяжелая аллергическая реакция. Во время анафилаксии иммунная система выделяет химические вещества, вызывающие у организма шок. Этот процесс может вызвать сужение дыхательных путей и отек горла. Без неотложной помощи человек может задохнуться.
Этот процесс может вызвать сужение дыхательных путей и отек горла. Без неотложной помощи человек может задохнуться.
Утопление
Утопление происходит, когда человек испытывает нарушение дыхания из-за вдыхания воды. При утоплении жидкость попадает через рот и нос человека, перекрывая поступление кислорода в организм.
Утопление является одной из 10 основных причин смерти детей и молодежи.
Химическая асфиксия
Химическая асфиксия возникает, когда человек вдыхает химическое вещество, которое препятствует поступлению или использованию кислорода.
Одним из примеров химической асфиксии является отравление угарным газом. Если человек вдыхает угарный газ, он смешивается с красными кровяными тельцами, которые переносят кислород по всему телу. Если человек вдыхает слишком много угарного газа, кровь становится неспособной переносить кислород. Это может привести к удушью и гибели клеток жизненно важных органов.
An older study notes the symptoms of asphyxia as:
- shortness of breath or difficulty breathing
- a slow heart rate
- hoarseness
- a sore throat
- confusion
- loss of consciousness
- nosebleeds
- visual changes
- потеря слуха
У человека, страдающего от удушья, также могут быть синие губы или легкий синеватый оттенок кожи. Это связано с низким уровнем кислорода в их крови.
Это связано с низким уровнем кислорода в их крови.
В зависимости от конкретной причины удушья лечение может различаться. Некоторые методы лечения асфиксии включают сердечно-легочную реанимацию (СЛР) и оксигенотерапию.
Если человек теряет сознание из-за удушья, его сердце может перестать биться. Когда человек проводит сердечно-легочную реанимацию, они, по сути, берут на себя роль сердца и легких, помогая крови и кислороду перемещаться по телу.
Во время оксигенотерапии человек надевает либо маску на нос и рот, либо просто трубку в носу. Маска или трубка прикреплена к баллону, который подает воздух, содержащий больше кислорода, чем обычно.
Меры профилактики удушья также могут различаться в зависимости от причины. В этом разделе будут рассмотрены некоторые методы профилактики определенных причин удушья.
- Удушение: Человек может подумать об изучении некоторых приемов самообороны, чтобы вырваться из мертвой хватки.
- Посторонние предметы: Людям следует избегать попадания в рот несъедобных предметов.
 Им также не следует класть в рот большие куски пищи. Родители и опекуны должны держать мелкие предметы в недоступном для детей месте.
Им также не следует класть в рот большие куски пищи. Родители и опекуны должны держать мелкие предметы в недоступном для детей месте. - Утопление: Чтобы предотвратить утопление от удушья, человек может пожелать избегать незнакомых вод, для которых он не знает течения. Если человек не умеет плавать, он может подумать о том, чтобы взять уроки плавания.
- Анафилаксия: Люди должны избегать вещей, которые, как они знают, могут вызвать аллергическую реакцию. Кроме того, люди, живущие с определенными аллергиями, должны всегда иметь при себе EpiPen, когда они выходят из дома.
- Химическая асфиксия: Центры по контролю и профилактике заболеваний (CDC) перечисляют ряд способов предотвращения отравления угарным газом. К ним относятся регулярное обслуживание газовых, масляных или угольных приборов, установка детектора угарного газа и запрет на вождение автомобиля или грузовика в гараже, примыкающем к дому.
- Астма: Люди, страдающие астмой, всегда должны носить с собой ингаляторы.

Следующие группы могут подвергаться повышенному риску удушья:
- люди с астмой
- люди с аллергией
- младенцы
- люди с респираторными заболеваниями
- люди с затрудненным глотанием
Врачи называют асфиксию во время родов перинатальной асфиксией. Это происходит, когда младенец не получает достаточного количества кислорода до, во время или после родов. Это может привести к повреждению головного мозга, проблемам с дыханием или отказу органов.
По данным Всемирной организации здравоохранения (ВОЗ), это одна из наиболее частых причин смерти новорожденных.
В систематическом обзоре, посвященном потенциальным факторам риска перинатальной асфиксии, отмечается, что следующие факторы могут подвергнуть младенца более высокому риску:
- Возраст роженицы 20–25 лет.
- Младенец недоношенный.
- У роженицы жар во время родов.
Риск также может зависеть от количества беременностей, которые были у человека до текущей.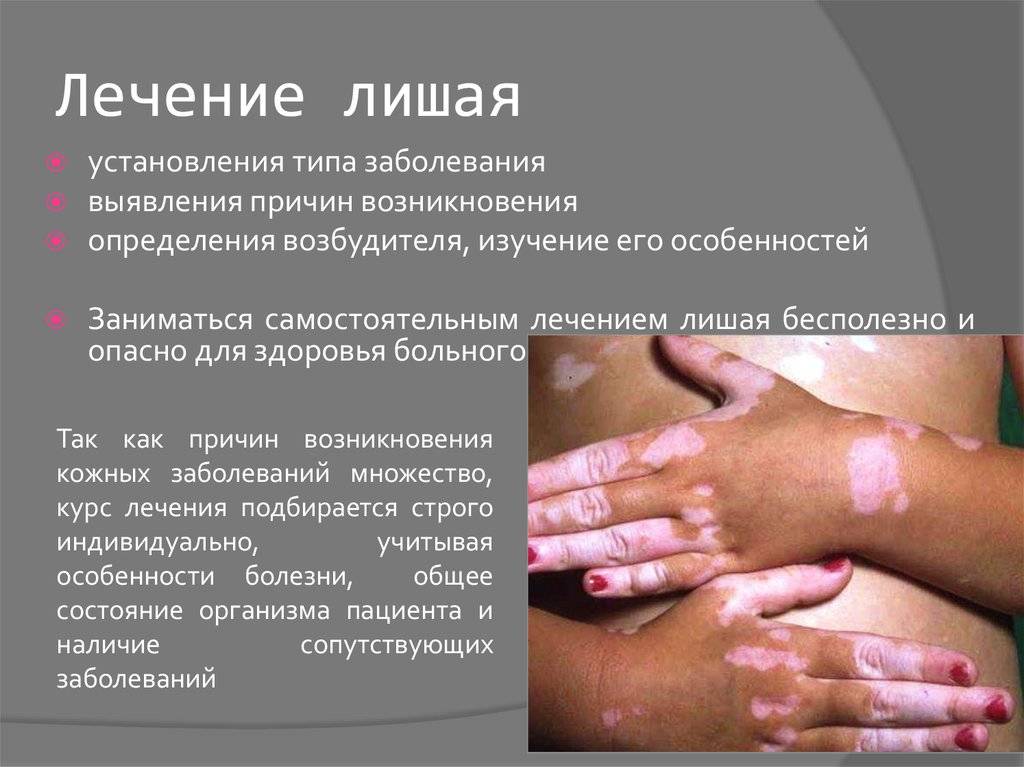
Некоторые другие причины перинатальной асфиксии включают:
- У роженицы нехватка кислорода из-за основных респираторных заболеваний или использования анестетиков.
- У роженицы пониженное кровяное давление.
- Матка не может расслабиться, что может означать, что кислород не может циркулировать через плаценту.
- Плацента рано отделяется от матки.
Перинатальная асфиксия является сложным заболеванием, которое трудно предсказать и предотвратить. Лечение будет зависеть от общего состояния здоровья ребенка, тяжести состояния и его переносимости лекарств.
Во время родов, если медицинские работники считают, что существует риск перинатальной асфиксии, они могут обеспечить роженицу дополнительным кислородом или провести кесарево сечение.
Если ребенок не дышит после рождения, ему может потребоваться вспомогательная вентиляция легких и лекарства. Это помогает им дышать и контролировать кровяное давление.
Аутоэротическая асфиксия относится к половому акту, при котором человек прекращает подачу кислорода для увеличения сексуального удовлетворения.

 Им также не следует класть в рот большие куски пищи. Родители и опекуны должны держать мелкие предметы в недоступном для детей месте.
Им также не следует класть в рот большие куски пищи. Родители и опекуны должны держать мелкие предметы в недоступном для детей месте.