Лечение цветного лишая у человека: Разноцветный лишай у человека: как справиться с заболеванием? | Новости Кургана и Курганской области
Лечение отрубевидного лишая | Клиника «ДОКТОР»
Вы здесь
Главная » Лечебные услуги » Дерматология
Ковалева Елена Васильевна
Врач дерматолог; Дерматокосметолог; Ведущий специалист
Записаться
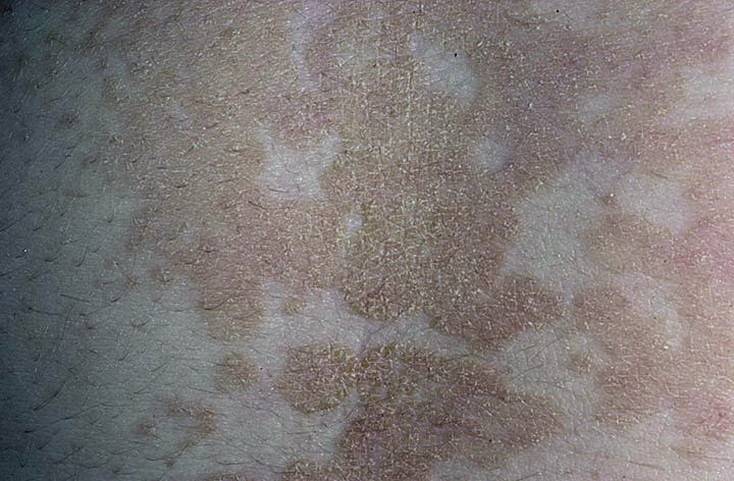
Отрубевидный лишай представляет собой хроническую грибковую инфекцию, поражающую роговой слой эпидермиса. Проявлением заболевания являются шелушащиеся белесые, желтоватые или коричневые пятна, из-за них данное заболевание приобрело ещё одно название – разноцветный лишай. Возбудителем лишая отрубевидного является дрожжеподобный грибок. Страдают от этого заболевания в основном молодые мужчины и подростки.
Причины заболевания
У отрубевидного лишая инфекционный характер, часто он переходит по наследству. Из-за того, что он сильнее распространён в тёплом климате, у жителей южных стран его ещё называют солнечным лишаём. Заразиться отрубевидным лишаем можно только в результате длительного и тесного контакта с носителем заболевания – в результате использования одних и тех же предметов обихода, одежды. Обозначаются следующие факторы, способные привести к развитию заболевания:
Обозначаются следующие факторы, способные привести к развитию заболевания:
- слабый иммунитет,
- сбои эндокринной системы,
- хронические проблемы желудочно-кишечного тракта,
- приём кортикостероидов на протяжении длительного времени,
- генетика,
- повышенное потоотделение,
- слабые защитные функции кожи,
- повышенное содержание сахара в крови,
- длительное пребывание на солнце,
- использование синтетического белья.
Симптомы отрубевидного лишая
Инкубационный период отрубевидного лишая может иметь различную продолжительность – от нескольких недель до несколько месяцев. В течение длительного времени заболевание может совершенно не проявлять себя. Его развитие становится заметным из-за появления пятен различного размера и цвета. При появлении пятна имеют круглую или овальную форму, но постепенно они сливаются в крупный очаг поражения, который похож на географическую карту. Самым распространённым местом развития болезни является верхняя часть туловища, шея, волосистая часть головы. Изначальный тёмный цвет пятен постепенно меняется на другой, начинается шелушение. К дополнительным признакам относится ощущение сильного зуда и повышенное потоотделение.
Изначальный тёмный цвет пятен постепенно меняется на другой, начинается шелушение. К дополнительным признакам относится ощущение сильного зуда и повышенное потоотделение.
Диагностика отрубевидного лишая
Самостоятельная постановка диагноза не рекомендуется, самые первые тревожные симптомы должны побудить человека обратиться к дерматологу. В клинике «Доктор» данное заболевание диагностируется с помощью люминесцентной лампы Вуда. Ею освещаются участки кожи пациента, если кожа затронута разноцветным лишаём, то свечение лампы становится розоватым или золотистым. Ещё одним методом диагностики является проба Бальзера. При этом методе на кожу наносится йодный раствор. В тех местах, где кожа затронута лишаем, она, под влиянием йода, становится темнее здоровой. Проводится и микроскопическое исследование чешуек, взятых с пострадавших участков кожи.
Лечение отрубевидного лишая в клинике «Доктор»
Как уже было сказано, не стоит ставить себе диагноз самостоятельно, но ещё опаснее заниматься самолечением. Доверять лечение заболевания следует только специалистам. Дерматологи нашей клиники подбирают программу лечения индивидуально для каждого пациента. С помощью эффективных методик нашим специалистам удаётся добиваться быстрых результатов, значительно снижая риск рецидива заболевания.
Доверять лечение заболевания следует только специалистам. Дерматологи нашей клиники подбирают программу лечения индивидуально для каждого пациента. С помощью эффективных методик нашим специалистам удаётся добиваться быстрых результатов, значительно снижая риск рецидива заболевания.
Записаться
Тербинафин (спрей) в лечении отрубевидного лишая
Липофильные дрожжеподобные грибы рода Malassezia являются представителями нормальной микрофлоры кожи человека. В то же время они могут вызывать развитие разноцветного лишая, малассезия-фолликулита у лиц, предрасположенных к этим заболеваниям, а также при развитии иммунодефицитных состояний, тяжелого течения эндокринных заболеваний. Подтверждена ведущая роль Malassezia spp. в развитии себорейного дерматита, доказано влияние на особенности течения атопического дерматита и себорейного псориаза [1—6].
В последние годы род Malassezia пополнился. Он включает 11 видов: M. globosa, M. sympodialis, M. furfur, M. obtusa, M. dermatis, M. restricta, M. slooffiae, M. pachydermatis, M. japonica, M. yamatoonsin [1—7].
furfur, M. obtusa, M. dermatis, M. restricta, M. slooffiae, M. pachydermatis, M. japonica, M. yamatoonsin [1—7].
Возбудителями отрубевидного лишая из них могут являться M. globosa, M. sympodialis, которые, по данным российских и зарубежных авторов, чаще выделяются от пациентов в странах Европы, а также M. furfur, M. obtusa, которые чаще вызывают развитие отрубевидного лишая у лиц, проживающих в условиях жаркого и влажного климата (Таиланд, Малайзия, Иран и т.д.) [1—6, 8].
В последние 10 лет на фармацевтическом рынке имеется широкий выбор антимикотических средств для наружного применения. Разработано уже более 200 различных препаратов. Наиболее перспективны из них препараты, оказывающие фунгистатическое и фунгицидное действие одновременно [1—3, 7—9]. Этим требованиям отвечает препарат тербинафин (термикон), относящийся к классу аллиламинов. В терапевтических концентрациях он оказывает фунгицидное действие в отношении дерматофитов, плесневых и некоторых диморфных грибов. Активность тербинафина (термикона) в отношении дрожжеподобных грибов в зависимости от их вида может быть фунгицидной и фунгистатической.
Активность тербинафина (термикона) в отношении дрожжеподобных грибов в зависимости от их вида может быть фунгицидной и фунгистатической.
Цель исследования: оценить эффективность и безопасность применения термикон спрея (тербинафина) в лечении больных отрубевидным лишаем.
Материал и методы
В 2008 г. на базе СОКВД Екатеринбурга проведена оценка клинической эффективности и безопасности препарата термикон спрей (тербинафин) у 30 пациентов в возрасте от 8 до 43 лет. Большинство больных составили возрастные группы от 20 до 30 лет — 13 (43,24%) человек и от 30 до 40 лет — 8 (26,66%) человек, старше 40 лет — 2 (6,66%), остальные 23,3% были моложе 20 лет. Мужчин было 56,66%, женщин — 45,44%.
Длительность заболевания колебалась от 1,5 мес до 7 лет, в среднем составляла 3,45 года. У 46,66% пациентов данное заболевание возникло повторно.
У большинства пациентов наблюдались ограниченные формы отрубевидного лишая, представленные одиночными, множественными или сливающимися между собой пятнами светло-коричневого и/или телесного цвета с выраженным отрубевидным шелушением на поверхности. В ряде случаев образовывались крупные очаги с фестончатыми краями (рис. 1).Рисунок 1. Крупные гипо- и депигментированные пятна на коже туловища и конечностей с фестончатыми краями. У 3 пациентов процесс носил распространенный характер и занимал почти 40% кожного покрова (рис. 2).Рисунок 2. Генерализованное микотическое поражение кожи (почти 40% кожного покрова). У мальчика 8 лет отмечалась необычная локализация отрубевидного лишая — в виде изолированных высыпаний в области лба.
В ряде случаев образовывались крупные очаги с фестончатыми краями (рис. 1).Рисунок 1. Крупные гипо- и депигментированные пятна на коже туловища и конечностей с фестончатыми краями. У 3 пациентов процесс носил распространенный характер и занимал почти 40% кожного покрова (рис. 2).Рисунок 2. Генерализованное микотическое поражение кожи (почти 40% кожного покрова). У мальчика 8 лет отмечалась необычная локализация отрубевидного лишая — в виде изолированных высыпаний в области лба.
Легкий и умеренный зуд отмечали 60,00% осмотренных.
Среди сопутствующих заболеваний отмечены вегетососудистые нарушения, сопровождающиеся гипергидрозом, у 8 (26,66%) больных, гипотиреоз — у 2 (6,66%), ожирение III—IV степени тяжести — у 5 (16,66%), дискоидная красная волчанка — у одного (3,33%), ВИЧ-инфекция — у 2 (6,66%), заболевания желудочно-кишечного тракта (в том числе хронический колит, язва двенадцатиперстной кишки, хронический гастрит, хронический холецистит) — у 18 (60%).
Самостоятельно либо по рекомендации врача ранее использовали наружные антимикотические препараты (клотримазол, экодакс и др. ) 43,33% пациентов. Лечения системными антимикотиками по поводу отрубевидного лишая не получал ни один пациент.
) 43,33% пациентов. Лечения системными антимикотиками по поводу отрубевидного лишая не получал ни один пациент.
До начала лечения всем пациентам проводили прямую микроскопию чешуек кожи из очагов поражения после обработки КОН, пробу Бальзера.
Эффективность терапии оценивали на 7-й и 14-й дни лечения. Критериями клинической излеченности были отсутствие гиперпигментированных пятен, шелушения; отрицательные результаты микроскопического исследования; отрицательная проба с йодом. Наличие депигментированных пятен (вторичная лейкодерма) эффективность не учитывали.
Результаты и обсуждение
После лабораторного подтверждения диагноза пациентам назначали препарат термикон спрей, который наносили на кожу 2 раза в сутки в течение 14 дней.
В результате лечения на 7-й день у 14 (46,6%) пациентов клинические проявления заболевания регрессировали и визуализировались только при окраске йодом. При микроскопическом исследовании отрицательные лабораторные исследования зафиксированы у 16 (53,3 %) пациентов.
После лечения (на 14-й день) в группе больных клиническое и микологическое выздоровление отмечено у 29 (96,66%), проба Бальзера была отрицательной у 90,14%.
При применении термикон спрея ни у одного из пациентов развитие нежелательных явлений, аллергических реакций не отмечено. Все пациенты отмечали удобство использования и высокую эффективность применения препарата, прежде всего его хорошую впитываемость, отсутствие жирного блеска на коже.
Иллюстрируем данное исследование следующим клиническим примером.
Больной А., 25 лет, находится на диспансерном учете и лечении в СОКВД в течение 4 лет с диагнозом дискоидная красная волчанка, тяжелое течение. На протяжении всего срока получает препарат дипроспан 1,0 внутримышечно 1 раз в 14—20 дней, сопутствующую терапию. За время лечения у пациента неоднократно развивались различные грибковые заболевания (орофарингеальный, урогенитальный кандидоз, рубромикоз стоп).
Отрубевидный лишай развился впервые в марте 2008 г. , давность заболевания до начала лечения (рис. 3, а)Рисунок 3. Отрубевидный лишай у пациента с ДКВ. а — давность заболевания до начала лечения 1,5 мес; б — на 14-й день лечения термикон спреем. составляла 1,5 мес. При микроскопии обнаружены грибы рода Malassezia, проба Бальзера положительная. Пациенту назначен термикон спрей (тербинафин) 2 раза в сутки, курс 14 дней. Через 7 дней на коже сохранялись слабопигментированные очаги, незначительное шелушение; микроскопическое исследование отрицательное, проба Бальзера положительная.
, давность заболевания до начала лечения (рис. 3, а)Рисунок 3. Отрубевидный лишай у пациента с ДКВ. а — давность заболевания до начала лечения 1,5 мес; б — на 14-й день лечения термикон спреем. составляла 1,5 мес. При микроскопии обнаружены грибы рода Malassezia, проба Бальзера положительная. Пациенту назначен термикон спрей (тербинафин) 2 раза в сутки, курс 14 дней. Через 7 дней на коже сохранялись слабопигментированные очаги, незначительное шелушение; микроскопическое исследование отрицательное, проба Бальзера положительная.
На 14-й день лечения (рис. 3, б) высыпания полностью регрессировали; микроскопическое исследование, проба Бальзера отрицательные. При дальнейшем наблюдении в течение 6 мес рецидива заболевания у данного пациента не возникло.
На основании приведенных данных можно сделать выводы, что термикон спрей (тербинафин) оказывает выраженное противогрибковое, противовоспалительное и противозудное действие, удобен в использовании. Может быть применен при лечении отрубевидного лишая в виде монотерапии или в сочетании с антимикотиками системного действия.
Осложненный случай рекальцитрантного красного плоского лишая с лежащей в основе плоскоклеточной карциномой, лечение 5-фторурацилом
Красный плоский лишай — это хроническое воспалительное заболевание, поражающее кожу и слизистые оболочки. Классический вид кожного красного плоского лишая часто характеризуется шестью признаками: плоский, пурпурный, полигональный, зудящий, папулы и бляшки. Однако существует несколько клинических подтипов, каждый из которых имеет свою уникальную морфологию и связанную с ней гистопатологию. 1 Гипертрофический вариант обычно проявляется шелушащимися гиперкератотическими, приподнятыми бляшками, демонстрирующими фолликулярную акцентуацию, симметрично распределенными вдоль лодыжек, передней поверхности нижних конечностей и межфаланговых суставов, цвет варьируется от красно-коричневого до пурпурно-серого. 2,3 Гистопатология гипертрофического красного плоского лишая классически демонстрирует гиперкератоз, гипергранулез и акантоз с округлыми и удлиненными сетчатыми гребнями, а не характерный пилообразный узор, наблюдаемый при типичном красном лишае. 2
2
Хотя точная этиология остается неясной, наиболее широко распространенная теория состоит в том, что красный плоский лишай является аутоиммунным заболеванием, при котором цитотоксические Т-клетки повреждают базальные кератиноциты на границе дермы и эпидермиса. 1 Другие причины включают, помимо прочего, генетические факторы, стоматологические материалы, инфекционные агенты, хронические воспалительные состояния, лекарственные препараты и злокачественные новообразования. 1 Различные материалы, используемые в обычных стоматологических процедурах, включая амальгаму серебра, золото, хром и длительное использование зубных протезов, как было показано, вызывают высыпания красного плоского лишая полости рта. 4 Хронические воспалительные состояния, такие как язвенный колит, болезнь Крона и хроническая инфекция гепатита С, а также инфекции, вызванные различными бактериальными агентами, также связаны с этим состоянием. 1 Связь между красным плоским лишаем и злокачественными новообразованиями хорошо описана в литературе.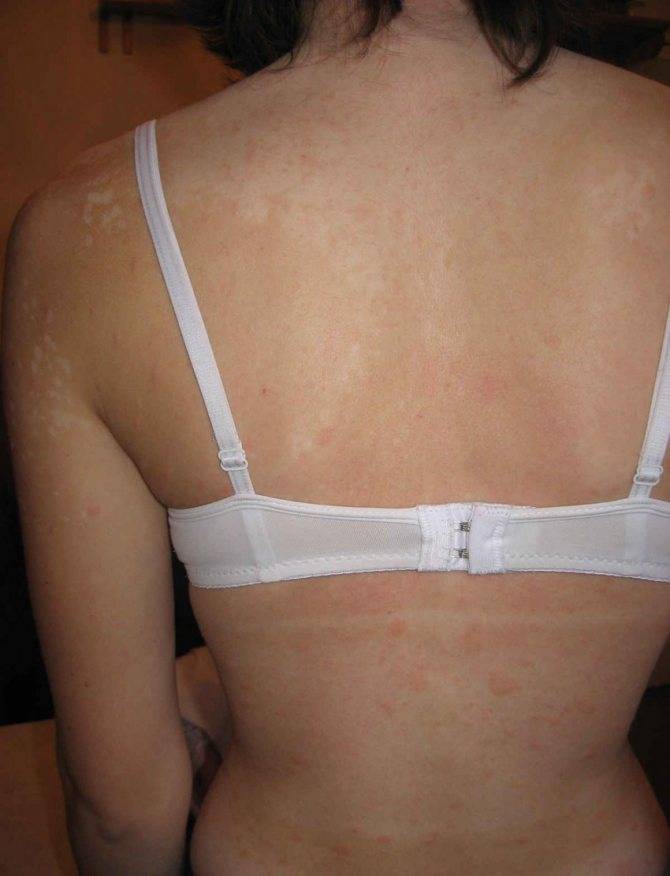 5 Явление кератоакантом, возникающих при гипертрофическом красном плоском лишае, впервые было задокументировано в 1981 г., и с тех пор сообщалось о нескольких случаях плоскоклеточного рака, возникающего при гипертрофическом красном плоском лишае. 5-8
5 Явление кератоакантом, возникающих при гипертрофическом красном плоском лишае, впервые было задокументировано в 1981 г., и с тех пор сообщалось о нескольких случаях плоскоклеточного рака, возникающего при гипертрофическом красном плоском лишае. 5-8
В литературе также описано несколько лекарственных лихеноидных реакций. Они могут возникать как побочный эффект лекарств, включая ингибиторы ангиотензинпревращающего фермента, тиазидные диуретики, бета-блокаторы, противомалярийные препараты и химиотерапевтические средства. 1 Одним из химиотерапевтических агентов является 5-фторурацил (5-ФУ), который ингибирует фермент тимидилатсинтазу, предотвращая добавление фторнуклеотидов в последовательность ДНК и тем самым предотвращая репликацию ДНК. 9 5-ФУ можно использовать для лечения широкого спектра видов рака, включая колоректальный рак, рак молочной железы и немеланомный рак кожи. 9 Капецитабин, пероральный пролекарство 5-ФУ, имеет хорошо задокументированную историю вызывания лекарственно-индуцированных высыпаний красного плоского лишая, но такие реакции, вторичные по отношению к местному или внутриочаговому 5-ФУ, не были описаны в современной литературе. 10
10
История болезни
Наша пациентка, 80-летняя женщина европеоидной расы, страдает труднопроходимым осложненным гипертрофическим красным плоским лишаем. Первоначально она обратилась в дерматологическую клинику для операции Мооса по поводу одиночной высокодифференцированной плоскоклеточной карциномы правой передней части голени, которая в дальнейшем осложнилась вновь возникшим красным плоским лишаем во время ее лечения плоскоклеточной карциномы (рис. 1). У этого пациента также была соответствующая история болезни хронического абсцесса зуба и многочисленных зубных пломб из амальгамы, которые все еще присутствовали на протяжении всего этого случая.
Рисунок 1. Первичная картина пациента с эритематозными гиперкератотическими папулами и бляшками в претибиальной области с обеих сторон, относящимися к актиническому кератозу и плоскоклеточному раку.
После удаления плоскоклеточной карциномы у пациентки были отмечены многочисленные подозрительные очаги, свидетельствующие об актиническом кератозе и плоскоклеточной карциноме, на голенях с обеих сторон. Иссечений удалось избежать, и было проведено местное лечение, учитывая плохое заживление ран после ее недавней операции по методу Мооса и наличие застойного дерматита. В конечном итоге пациенту в течение 5 месяцев лечили кюретажем с последующими внутриочаговыми инъекциями 5-ФУ в четыре кератотических узла, очень подозрительных на плоскоклеточный рак, расположенных на ее нижних конечностях. Кроме того, ее одновременно лечили кремом 5-FU под компрессы Унна.
Иссечений удалось избежать, и было проведено местное лечение, учитывая плохое заживление ран после ее недавней операции по методу Мооса и наличие застойного дерматита. В конечном итоге пациенту в течение 5 месяцев лечили кюретажем с последующими внутриочаговыми инъекциями 5-ФУ в четыре кератотических узла, очень подозрительных на плоскоклеточный рак, расположенных на ее нижних конечностях. Кроме того, ее одновременно лечили кремом 5-FU под компрессы Унна.
Через два месяца лечения местным и внутриочаговым 5-ФУ у пациентки появились двусторонние эритематозные, раздраженные и зудящие поражения голеней. При осмотре претибиальной и латеральной областей нижних конечностей у нее была отмечена диффузная эритема и отек с ассоциированными сателлитными пустулами и желтыми гиперкератотическими бляшками с легкими чешуйками (рис. 2). Поражения были локализованы на нижних конечностях с двух сторон, и пациент отрицал какие-либо системные симптомы, такие как лихорадка или озноб. Были собраны бактериальные и грибковые культуры, и пациенту было начато эмпирическое лечение 100 мг флуконазола ежедневно в течение семи дней, 100 мг доксициклина два раза в день в течение 14 дней и ванн с разбавленными отбеливателями.
Рисунок 2. Двусторонние диффузные эритематозные розовые папулы и бляшки с ассоциированными сателлитными пустулами и желтыми гиперкератотическими бляшками с легкими чешуйками после двух месяцев лечения внутриочаговым введением 5-ФУ и местного применения 5-ФУ под повязками Унна.
Повторное обследование через неделю показало лишь незначительное улучшение двусторонних поражений нижних конечностей. Как предварительные грибковые, так и бактериальные культуры не показали аномального роста. Были проведены консультации по инфекционному заболеванию, и доза флуконазола была увеличена до 200 мг в день в течение одной недели. Пациентка также продолжала принимать ванночки с разбавленным отбеливателем и уксусом, но, несмотря на это, ее симптомы сохранялись без существенных изменений. Из-за рефрактерного характера кожных высыпаний было выполнено несколько бритвенных биопсий (рис. 3). Гистопатология показала эпидермальный акантоз, клиновидный гипергранулез, пилообразный сетчатый гребень с некрозом базального слоя и лентовидный лимфоидный инфильтрат, результаты, соответствующие диагнозу гипертрофического красного плоского лишая (рис. 4). Последующее тестирование на гепатит С было проведено, и результаты были отрицательными.
4). Последующее тестирование на гепатит С было проведено, и результаты были отрицательными.
Рисунок 3. Эритематозный болезненный узел с гиперкератотической чешуей, расположенный в левой проксимальной претибиальной области. Биопсия методом бритья была выполнена в отмеченном месте с гистопатологическими данными, показанными на рисунке 4. лимфоидный инфильтрат, данные, соответствующие диагнозу гипертрофического красного плоского лишая (окраска гематоксилин-эозином; исходное увеличение: х10).
После того, как пациенту поставили диагноз «красный плоский лишай», в течение нескольких месяцев пациенту назначали различные комбинации местных стероидов, производных витамина А и ванн с хлорной известью, но улучшение было незначительным. В это время пациент все еще подвергался одновременным дополнительным циклам внутрикожных инъекций 5-FU для двусторонних поражений, подозрительных на плоскоклеточный рак в претибиальных областях. Лечение внутриочаговым введением 5-ФУ было прекращено на испытательный период.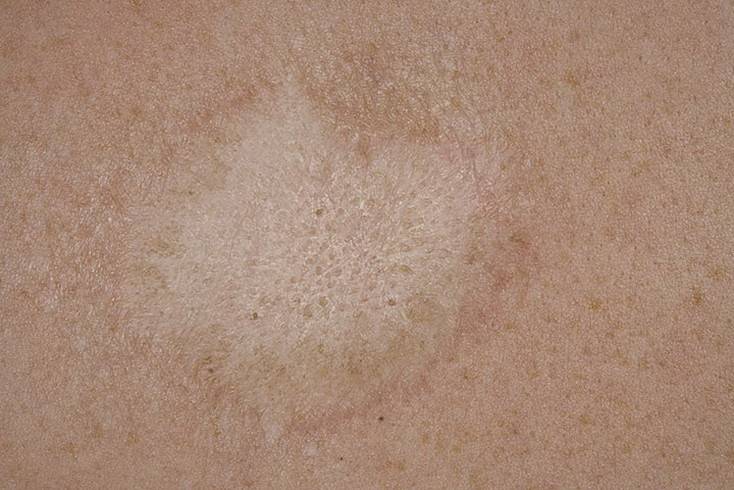 Состояние пациента с красным плоским лишаем начало улучшаться только после прекращения лечения 5-ФУ в сочетании с продолжением местного применения клобетазола 0,05% и крема тазаротена (рис. 5).
Состояние пациента с красным плоским лишаем начало улучшаться только после прекращения лечения 5-ФУ в сочетании с продолжением местного применения клобетазола 0,05% и крема тазаротена (рис. 5).
Рисунок 5. Через два месяца после прекращения лечения 5-фторурацилом и одновременного лечения клобетазолом и тазаротеном.
Хотя кожная реакция пациента не исчезла полностью, она значительно улучшилась при комбинированном лечении тазаротеном и клобетазолом наряду с прекращением одновременного лечения плоскоклеточной карциномы 5-ФУ. Совсем недавно у пациента был дренирован абсцесс полости рта и удален инфицированный зуб. Она планирует последующее наблюдение, чтобы оценить, улучшилась ли ее реакция на красный плоский лишай. Если ее поражения не исчезнут, она рассмотрит возможность замены пломб из амальгамы.
Обсуждение
80-летняя женщина в этом отчете имеет сложный случай красного плоского лишая с четырьмя возможными этиологиями: транзиторная бактериемия из-за хронического абсцесса зуба; пломбы из амальгамы в ее зубах, приводящие к плоскому лишаю; местное и внутриочаговое лечение плоскоклеточной карциномы 5-фторурацилом; ранее существовавший красный плоский лишай, ухудшенный лечением 5-FU. Красный плоский лишай у нашей пациентки был представлен в виде желтых гиперкератотических бляшек с небольшими чешуйками и диффузной эритемой и отеком на ее передних голенях с обеих сторон после начала лечения предполагаемой плоскоклеточной карциномы. Поскольку документально подтверждено, что тяжелые случаи гипертрофического красного плоского лишая имитируют хорошо дифференцированную плоскоклеточную карциному, клиническая диагностика и дифференциация между двумя состояниями могут быть затруднены. Нашему пациенту было эмпирически начато местное и внутриочаговое введение 5-ФУ после появления гиперкератотических бляшек и признаков актинического повреждения в отношении предраковых и раковых поражений. Однако из-за плохого заживления ран при предшествующих иссечениях биопсия и гистопатологическое подтверждение этих первоначальных поражений не проводились. В результате нельзя с уверенностью заключить, было ли у этого пациента злокачественное новообразование кожи или раннее развитие гипертрофического красного плоского лишая при первоначальном обращении.
Красный плоский лишай у нашей пациентки был представлен в виде желтых гиперкератотических бляшек с небольшими чешуйками и диффузной эритемой и отеком на ее передних голенях с обеих сторон после начала лечения предполагаемой плоскоклеточной карциномы. Поскольку документально подтверждено, что тяжелые случаи гипертрофического красного плоского лишая имитируют хорошо дифференцированную плоскоклеточную карциному, клиническая диагностика и дифференциация между двумя состояниями могут быть затруднены. Нашему пациенту было эмпирически начато местное и внутриочаговое введение 5-ФУ после появления гиперкератотических бляшек и признаков актинического повреждения в отношении предраковых и раковых поражений. Однако из-за плохого заживления ран при предшествующих иссечениях биопсия и гистопатологическое подтверждение этих первоначальных поражений не проводились. В результате нельзя с уверенностью заключить, было ли у этого пациента злокачественное новообразование кожи или раннее развитие гипертрофического красного плоского лишая при первоначальном обращении. Начало местных химиотерапевтических агентов для того, что первоначально предполагалось как поражение актинического кератоза и плоскоклеточного рака у нашего пациента, в конечном итоге привело к ухудшению течения красного плоского лишая. Независимо от этиологии эти поражения показали улучшение только после прекращения местного и внутриочагового лечения 5-FU и одновременного местного применения тазаротена и клобетазола. Мы предполагаем, что местное и внутриочаговое введение 5-ФУ может иметь аддитивный эффект на красный плоский лишай, особенно учитывая временную и пространственную корреляцию у нашего пациента.
Начало местных химиотерапевтических агентов для того, что первоначально предполагалось как поражение актинического кератоза и плоскоклеточного рака у нашего пациента, в конечном итоге привело к ухудшению течения красного плоского лишая. Независимо от этиологии эти поражения показали улучшение только после прекращения местного и внутриочагового лечения 5-FU и одновременного местного применения тазаротена и клобетазола. Мы предполагаем, что местное и внутриочаговое введение 5-ФУ может иметь аддитивный эффект на красный плоский лишай, особенно учитывая временную и пространственную корреляцию у нашего пациента.
Заключение
В этом новом клиническом случае подробно описано улучшение красного плоского лишая на нижних конечностях после прекращения приема 5-ФУ. Из-за схожей клинической картины плоскоклеточного рака ранняя клиническая идентификация этой реакции может быть отложена, и, таким образом, необходимо провести дальнейшее исследование и узнать об этой связи. Этот клинический случай вносит вклад в растущие исследования взаимодействия лекарств и красного плоского лишая и помогает в клинической диагностике потенциальных дерматологических побочных эффектов от лекарств, таких как местное и внутриочаговое 5-FU. В подобных случаях у пациентов с красным плоским лишаем может быть показан ранний пересмотр лекарств для предотвращения возможных осложнений, связанных с лечением 5-ФУ. Кроме того, в этом отчете подчеркивается важность клинико-патологической корреляции, поскольку гипертрофический красный плоский лишай и плоскоклеточный рак имеют несколько общих клинических и гистопатологических признаков.
В подобных случаях у пациентов с красным плоским лишаем может быть показан ранний пересмотр лекарств для предотвращения возможных осложнений, связанных с лечением 5-ФУ. Кроме того, в этом отчете подчеркивается важность клинико-патологической корреляции, поскольку гипертрофический красный плоский лишай и плоскоклеточный рак имеют несколько общих клинических и гистопатологических признаков.
Финансирование для целей данного отчета не предоставлялось. У авторов нет конфликта интересов для раскрытия .
Le CL, Olivier C. Красный плоский лишай. N Engl J Med. 2012;366(8):723-732.
Горухи Ф., Давари П., Фазель Н. Красный плоский лишай кожи и слизистых оболочек: всесторонний обзор клинических подтипов, факторов риска, диагностики и прогноза. Журнал «Научный мир». 2014; 2014:742826.
Уэлш Дж., Скварка С., Аллен Х. Новый визуальный ключ для диагностики гипертрофического плоского лишая. Арка Дерматол. 2006;142(7):954.
Гупта С., Джаванда М.К. Красный плоский лишай полости рта: обновленная информация об этиологии, патогенезе, клинической картине, диагностике и лечении. Индийский журнал дерматологии. 2015;60(3):222-229.
Индийский журнал дерматологии. 2015;60(3):222-229.
Сигургейрссон Б., Линделёф Б. Красный плоский лишай и злокачественные новообразования: эпидемиологическое исследование 2071 пациента и обзор литературы. Арка Дерматол. 1991;127(11):1684–1688.
Аллен СП, Каллен Дж.П. Кератоакантомы, возникающие при гипертрофическом плоском лишае: клинический случай. Arch Dermatol.1981;117(8):519–521.
Haenen CCP, Buurma AAJ, Genders RE и др. Плоскоклеточный рак возникает при гипертрофическом красном плоском лишае. Отчеты о случаях болезни BMJ. 2018;bcr-2017-224044.
Левандоски К.А., Назарян Р.М., Асгари М.М. Гипертрофический красный плоский лишай, имитирующий плоскоклеточный рак: важность клинико-патологической корреляции. JAAD Case Rep. 2017;3(2):151-154.
Лонгли, Д. Б., Харкин, Д. П., и Джонстон, П. Г. (2003). 5-Фторурацил: механизмы действия и клинические стратегии. Nature Reviews Cancer, 3 (5), 330+.
Уокер Г., Лейн Н., Парех П. Светочувствительная лихеноидная лекарственная сыпь к капецитабину. Журнал Американской академии дерматологии. 2014;71(2):52-53.
Журнал Американской академии дерматологии. 2014;71(2):52-53.
Красный плоский лишай | Поддержка кожи
ПЛАНОВЫЙ ЛИШАЙ
Каковы цели этой брошюры?
Эта брошюра написана, чтобы помочь вам больше узнать о красном плоском лишае. В нем рассказывается, что это такое, что с этим можно сделать и где можно узнать об этом подробнее.
Что такое красный плоский лишай?
В дерматологии слово «лишай» означает небольшие бугорки на коже, а «красный планус» означает «плоский», поэтому название происходит от описания внешнего вида сыпи. Красный плоский лишай — это довольно распространенная (0,2–1% населения мира) зудящая незаразная сыпь, которая обычно возникает у взрослых в возрасте от 40 до 60 лет. У детей она встречается редко. Он в равной степени затрагивает все национальности; однако заболевание полости рта, поражающее губы и внутреннюю часть рта, может быть более распространенным у пациентов с Индийского субконтинента.
Что вызывает красный плоский лишай?
Причина красного плоского лишая до сих пор не ясна, но считается, что это связано с чрезмерной реакцией защитной/иммунной системы кожи. Заражение некоторыми вирусами, такими как гепатит, вирус герпеса человека и вирус Varicella Zoster (вирус ветряной оспы), также считается триггером. Сыпь, похожая на красный плоский лишай, известная как «лихеноидная лекарственная сыпь», иногда провоцируется приемом лекарств от повышенного кровяного давления или противомалярийных таблеток. Стресс и беспокойство также могут служить триггерами для его развития.
Является ли красный плоский лишай наследственным?
Нет, это не наследственное; однако тенденция к заболеванию красным плоским лишаем иногда может передаваться в семьях, особенно у близнецов.
Каковы симптомы красного плоского лишая?
Красный плоский лишай на коже обычно, но не всегда, вызывает зуд.
Как выглядит красный плоский лишай?
Сыпь состоит из скоплений блестящих, слегка возвышающихся розовых или пурпурно-красных пятен (папул), обычно размером 1-3 мм в диаметре. При внимательном рассмотрении на их поверхности можно увидеть тонкие белые полосы. Сыпь обычно поражает внутреннюю сторону запястий, вокруг лодыжек и в нижней части спины, но может распространяться и на более обширные участки. Красный плоский лишай также может появиться на линии, где кожа была поцарапана или повреждена (это называется реакцией Кебнера). Сыпь может заживать, оставляя следы, которые темнее, чем первоначальный цвет кожи.
При внимательном рассмотрении на их поверхности можно увидеть тонкие белые полосы. Сыпь обычно поражает внутреннюю сторону запястий, вокруг лодыжек и в нижней части спины, но может распространяться и на более обширные участки. Красный плоский лишай также может появиться на линии, где кожа была поцарапана или повреждена (это называется реакцией Кебнера). Сыпь может заживать, оставляя следы, которые темнее, чем первоначальный цвет кожи.
Другие типы красного плоского лишая включают:
- Утолщенный («гипертрофический») красный плоский лишай, который обычно поражает голени и может выглядеть как бородавки.
- Кольцевидный («кольцевой») красный плоский лишай, чаще поражающий подмышки.
- Красный плоский лишай кожи головы может вызывать участки выпадения волос на пораженных участках, которые обычно не отрастают повторно.
- Кольцевидные поражения также могут иногда развиваться на открытых участках, известных как («актинический») красный плоский лишай.

- Могут поражаться ногти пальцев рук и ног с истончением ногтевой пластины или ногтями, которые становятся шероховатыми и бороздчатыми.
- Красный плоский лишай часто поражает внутреннюю часть щек и десны, и это можно увидеть примерно у 50% людей, у которых он есть на коже (см. Информационную брошюру для пациентов о плоском лишае полости рта).
- Красный плоский лишай может поражать половой член, вызывая лиловые или белые кольцеобразные (кольцевые) пятна. В отличие от красного плоского лишая на других участках тела, они часто не чешутся.
- Красный плоский лишай также может поражать область гениталий у женщин и иногда трудно поддается лечению.
- У некоторых больных появляются овальные серо-коричневые плоские пятна на лице и шее или туловище и конечностях без предшествующей сыпи. Это называется Красный плоский лишай .
- Красный плоский лишай иногда может образовывать волдыри (буллезный красный плоский лишай), однако это случается редко и обычно поражает голени.

Как диагностируется красный плоский лишай?
Диагноз красного плоского лишая обычно ставится клинически и может быть поставлен врачом при осмотре сыпи. Иногда может быть трудно сделать выбор между красным плоским лишаем и экземой, бородавками или сыпью, вызванной лекарствами. Если есть сомнения, диагноз может быть подтвержден дерматологом, который может принять решение о проведении биопсии кожи. Затем кожу рассматривают под микроскопом.
Можно ли вылечить красный плоский лишай?
Нет, лечение контролирует состояние, но не лечит его. Однако у большинства пациентов красный плоский лишай излечивается в течение 18 месяцев и не возвращается, хотя у некоторых пациентов могут быть повторные эпизоды через много лет. К сожалению, некоторые виды красного плоского лишая, например, поражающие кожу головы, ногти, рот или гениталии, могут сохраняться в течение многих лет. Даже после того, как активный красный плоский лишай исчез, более темные пятна, чем первоначальный цвет кожи, могут сохраняться на коже в течение длительного времени, особенно на азиатской или афро-карибской коже.
Как лечить красный плоский лишай?
Легкая форма Красный плоский лишай без раздражения не требует лечения.
Умеренный красный плоский лишай кожи: Пораженные участки обычно лечат стероидными кремами или мазями. Сильные (мощные) стероиды обычно необходимы, чтобы успокоить зуд сыпи. Их следует применять осторожно один или два раза в день, как указано вашим врачом. По мере исчезновения сыпи и зуда красно-фиолетовые пятна сменяются серыми или светло-коричневыми плоскими пятнами. На этом этапе кожа больше не требует лечения стероидами (это повысит риск побочных эффектов, таких как истончение кожи). Эти следы постепенно исчезают со временем. Нестероидные препараты, отпускаемые только по рецепту, такролимусовая мазь и крем пимекролимус также могут быть полезны при красном плоском лишае, особенно на лице, в подмышечных впадинах и в паху, поскольку они не несут никакого риска истончения кожи.
Тяжелый или распространенный Красный плоский лишай. При тяжелом или распространенном красном плоском лишае основным методом лечения является курс стероидных таблеток. Если сыпь не улучшается, можно рассмотреть возможность лечения второй линии узкополосной УФ-терапией или ацитретином (лечение таблетками). Если наблюдается плохой ответ на лечение второй линии, можно рассмотреть возможность лечения таблетками третьей линии, включая метотрексат и гидроксихлорохин. Эти препараты не были разработаны для лечения красного плоского лишая (этого нет в их лицензии на продукт), но есть некоторые свидетельства того, что они могут быть полезны. Эти методы лечения не излечивают сыпь, и если их прекратить преждевременно, состояние может ухудшиться. Лечение должно тщательно контролироваться с помощью анализов крови, и, как и в случае любого лекарства, риск вредного воздействия по сравнению с пользой требует тщательного рассмотрения дерматологом и пациентом.
При тяжелом или распространенном красном плоском лишае основным методом лечения является курс стероидных таблеток. Если сыпь не улучшается, можно рассмотреть возможность лечения второй линии узкополосной УФ-терапией или ацитретином (лечение таблетками). Если наблюдается плохой ответ на лечение второй линии, можно рассмотреть возможность лечения таблетками третьей линии, включая метотрексат и гидроксихлорохин. Эти препараты не были разработаны для лечения красного плоского лишая (этого нет в их лицензии на продукт), но есть некоторые свидетельства того, что они могут быть полезны. Эти методы лечения не излечивают сыпь, и если их прекратить преждевременно, состояние может ухудшиться. Лечение должно тщательно контролироваться с помощью анализов крови, и, как и в случае любого лекарства, риск вредного воздействия по сравнению с пользой требует тщательного рассмотрения дерматологом и пациентом.
Красный плоский лишай во рту (см. брошюру с информацией для пациентов о плоском лишае полости рта)
Красный плоский лишай волос или ногтей. Если красный плоский лишай поражает ваши волосы или ногти, повреждение может быть необратимым. Иногда это является показанием для лечения такими таблетками, как Метотрексат.
Если красный плоский лишай поражает ваши волосы или ногти, повреждение может быть необратимым. Иногда это является показанием для лечения такими таблетками, как Метотрексат.
Уход за собой (Что я могу сделать?)
Старайтесь не травмировать и не царапать кожу, так как это может привести к появлению новых пятен красного плоского лишая, особенно в активной фазе.
Где я могу получить дополнительную информацию о красном плоском лишае?
Веб-ссылки на подробные брошюры:
https://dermnetnz.org/topics/lichen-planus
www.emedicine.com/derm/topic233.htm
Ссылки на группу поддержки пациентов8:
Великобритания Красный плоский лишай
Интернет: www.uklp.org.uk
Где я могу получить информацию о красном плоском лишае во рту?
Веб-ссылки на подробные брошюры:
https://www.bad.org.uk/pils/oral-lichen-planus/
За подробной информацией об использованных исходных материалах обращайтесь в Отдел клинических стандартов (clinicalstandards@bad.