Красные пятна крупные на теле: Лечение зуда и покраснений кожи в клинике Россимед в Санкт-Петербурге
Красные пятна на теле: лечение в Кривом Роге
Красные пятна: дифференциальная диагностика и лечениеКрасные пятна на теле могут иметь различную этиологию, и, в зависимости от расположения, размеров, развития и ряда связанных симптомов, подразумевать соответствующие методики лечения. Мы предлагаем экспертную дифференциальную диагностику дерматологических заболеваний и эффективное лечение красных пятен на теле, строго с учетом установленной патологии!
Клиника Медитон – современный дерматологический медицинский центр, где мы проводим экспертную диагностику для составления корректной схемы лечения кожных заболеваний. Существуют десятки патологий и сотни симптомов, которые могут повторяться, пересекаться, появляться и исчезать. Поэтому сам пациент, даже если он является уверенным пользователем сети Интернет и активным зрителем тематических телешоу, не сможет вылечить красные пятна на коже самостоятельно, как и ряд других дерматологических патологий. Мы предлагаем собственный опыт в решении подобных проблем, усиленную материально-техническую базу и специализированное оборудование для физиотерапевтических процедур, удаления новообразований кожи. Правильное и безопасное лечение красных пятен в Кривом Роге: терапия микозов и лишая, дерматозов и аллергической сыпи!
Мы предлагаем собственный опыт в решении подобных проблем, усиленную материально-техническую базу и специализированное оборудование для физиотерапевтических процедур, удаления новообразований кожи. Правильное и безопасное лечение красных пятен в Кривом Роге: терапия микозов и лишая, дерматозов и аллергической сыпи!
В данном материале мы дадим вводную информацию для понимания неуместности самостоятельного диагностирования кожных заболеваний, и укажем на вероятность вашей ошибки, рассказав о локализации красных пятен, связанных симптомах, а также многочисленных болезнях, которые они могут означать. Напоминаем, если красные пятна на теле чешутся, трескаются, кровоточят, растут в размерах или в общем количестве, время от времени появляются и исчезают, необходимостью является консультация специалиста!
Что означают красные пятна на теле: локализация, симптомы, виды заболеваний
Воспаления, аллергические ответы чувствительной кожи, высыпания и прочие подобные признаки свидетельствуют о реакции организма на определенные раздражители, как и могут являться симптомами хронических кожных заболеваний и их обострений, или патологий внутренних органов. Поэтому светлые красные пятна на коже, как и пурпурные или бардовые воспаления и сыпи, появляются на любом участке тела!
Поэтому светлые красные пятна на коже, как и пурпурные или бардовые воспаления и сыпи, появляются на любом участке тела!
Диагностика и лечение псориаза, себорейного дерматита• Красные пятна на лице с шелушением и зудом могут свидетельствовать о раздражении, холодовой аллергии, реакции на воздействие ультрафиолета, а также являться следствием ношения защитной маски, что актуально сегодня, в период пандемии коронавирусной инфекции;
• Покраснения кожи головы с серыми и серебристыми чешуйками могут говорить о псориазе. Если красные пятна на голове с желтыми пузырьками, являются жирными и чешутся, растут в размерах и объединяются группами, возможно развитие себорейного дерматита;
• Красные пятна вокруг глаз, с воспалением – инфекционные заболевания глаз, сезонная аллергическая реакция, механические повреждения кожи и раздражения, банальная усталость и недосыпание;
• Мелкие красные пятнышки и гнойные волдыри на щеках, очаги воспаления с болевыми ощущениями, пятна с корочкой и изначально локальное повышение температуры с общим плохим самочувствием – стрептодермия, инфицирование кожи стрептококками;
• Воспаление на щеках и подбородке, в области скул – раздражение после бритья у мужчин, а также аллергическая реакция на косметические средства у женщин;
• Зудящие красные пятна с общей локализацией по телу, а также красные пятна на лице и конечностях – контактный дерматит, аллергическая реакция на продукты питания или лекарственные препараты. Мелкие красноватые пузырьки и волдыри, выраженные высыпания – атопический дерматит;
Мелкие красноватые пузырьки и волдыри, выраженные высыпания – атопический дерматит;
• Покраснения и зуд на шее, груди и спине, в области паха – аллергический нейродермит, который проявляется при недостатке витаминов или по причине наследственной предрасположенности организма;
• Красные и розовые припухлости, пятна и отечность, бляшки и корочки на поверхности кожи – грибковые поражения эпидермиса. Отличие симптомов связано с конкретными видами инфекции и этапами ее развития, общего поражения кожи;
• Красные пятна на руках, трещинки и воспаления, выделение скудного количества крови, последующие воспаления и нагноения – переохлаждение, контактный дерматит и реакция на химикаты или перепады температуры, грибковые инфекции или псориаз;
• Покраснение кожи около ногтей, воспаление околоногтевых валиков, возникновение трещин около ногтевого ложа – нередко диагностируется паронихия, инфекционное заболевание;
• Общее покраснение кожи рук, красные пятна на коже ног, пятна на теле, которые сливаются – эритродермия, пищевая аллергия;
Лечение фолликулита, аллергии и дерматитов• Яркие пятна с границами, имеющие красный и бордовый цвет, отдающие вишневым или фиолетовым – винные пятна, гемангиомы, телеангиэктазии, которые напрямую связаны с нарушения васкуляризации;
• Красные пятнышки на ногах и руках, которые становятся коричневыми впоследствии, не бледнеют при надавливании – могут являться следствием кровоизлияния в кожу, разрыва сосудов кожи по причине инфекционных заболеваний, при физической травме или сбоях работы иммунной системы;
• Красные папулы, мелкая сыпь на предплечьях, спине и груди, которая выступает над поверхностью кожи. Причиной возникновения и развития сыпи может быть атопический дерматит, псориаз, лишай, проявляться также могут при экссудативной эритеме или сифилисе;
Причиной возникновения и развития сыпи может быть атопический дерматит, псориаз, лишай, проявляться также могут при экссудативной эритеме или сифилисе;
• Красная сыпь, мелкие пятна с пустулами, нагноениями и прыщами на открытых участках тела, маленькие красные пятна на теле, которые больше схожи с высыпаниями – реакция на внешние раздражители, контакт с ядами насекомых или растений, крапивница;
• Светло-красные пятна с чешуйками, ороговевшими слоями эпидермиса, с локализацией на локтях и коленях, а возможно, и гладкой коже тела и конечностей – бляшечный парапсориаз, корь, болезнь Кавасаки;
• Красные пятна с язвами, а в будущем, пятна с корками желтого или коричневого цвета в результате высыхания гнойной или серозной жидкости в процессе заживления воспаления – механические повреждения кожи, химические травмы, ожоги кожи, распады пустул и опухолей, инфекционные заболевания;
• Красные высыпания с корочкой, пятнышки, которые сливаются большими областями, пятна бордового цвета и других оттенков с выраженным болевым синдромом и жжением в области шеи, лба и затылка, а также других участков тела – опоясывающий лишай, герпес. Более легкая симптоматика может говорить о ветряной оспе;
Более легкая симптоматика может говорить о ветряной оспе;
• Красные пятна с отечностью, шелушением кожи, узелками, мелкими гнойничками, воспалением и зудом – демодекоз;
• Покраснение участков кожи с розовой поверхностной сыпью на лице, активным проявлением сосудистой сеточки и последующим образованием корочек в местах гиперемии – розацеа;
• Красные воспаленные узелки, прыщи с уплотнениями и воспаленной кожей лица в области локализации, а также на шее, спине и груди. Вероятный диагноз – акне, угревая болезнь;
Лечение чесотки и стригущего лишая• Покраснение кожи кистей и лучезапястных суставов, красные пятна и выраженная мелкая зудящая сыпь в подмышечной зоне, на туловище, в области сгибательных поверхностей рук, высыпания с гнойными прыщиками и кровянистыми корочками на пояснице и в области ягодиц говорит о чесотке, развитии жизнедеятельности в структуре кожи чесоточного клеща;
• Округлые красно-розовые пятна на голове, под волосами, шелушение кожи и выпадение волос – стригущий лишай;
• Покраснение в области наружных половых органов, воспалительный процесс и нарастающий зуд, появление узелков и прыщей с корочкой – скорее всего, диагностировано будет венерическое заболевание, при появлении групп пузырьков и мелких язвочек на красной воспаленной коже – генитальный герпес!
Симптом в виде красных пятен на теле свойственен самым разнообразным патологиям кожи и другим заболеваниям, которые связаны с отдельными органами или жизненно важными системами. Их действительно огромный список: пурпура Шенлейна-Геноха, инфекционный эндокардит, паховая эпидермофития, экзема, кератоз с красными шероховатыми пятнами, болезнь Лайма, корь с красной сыпью, скарлатина, краснуха!
Их действительно огромный список: пурпура Шенлейна-Геноха, инфекционный эндокардит, паховая эпидермофития, экзема, кератоз с красными шероховатыми пятнами, болезнь Лайма, корь с красной сыпью, скарлатина, краснуха!
Мы могли бы назвать еще несколько десятков заболеваний, одним из признаков которых являются сухие красные пятна на теле или воспаления на коже конечностей, красные пятна с белым центром на коже, с четкими или размытыми границами, трещинами или шелушением поверхности. Но и данного списка достаточно, чтобы осознать недостаток квалификации пациентов и высокие шансы допустить ошибку при самостоятельном диагностировании кожного или внутреннего заболевания всего по одному или нескольким симптомам!
Красные пятна на коже: лечение в Кривом Роге
Приглашаем вас посетить наш медицинский центр, одной из основных специализацией которого является дерматология. Вас примут квалифицированные специалисты, которые проведут достоверную дифференциальную диагностику, точно обозначат причину патологии и предложат индивидуальную схему лечения!
Красные пятна: лечение в Клинике МедитонЗапись на прием дерматолога через регистратуру или по телефону (098) 530-60-40 (call-центр, вайбер)! Если у вас красные пятна на руках и ногах, спине и груди, красные полосы на теле, красные пятна на лице и шее, они зудят и шелушатся, растут в размерах и покрываются корочками, сливаются и образуют большие красные пятна на теле, обязательно запишитесь на осмотр!
Важная информация:
Консультация дерматолога: диагностика и назначения
Цифровая дерматоскопия: диагностика новообразований кожи
Дерматологические заболевания: толковый словарь
Кожная сыпь: виды, лечение — AptekaOnline
Кожная сыпь (пятна на коже) может быть признаком аллергической реакции, дерматологического заболевания или нарушения функций различных внутренних органов и систем.
Причины сыпи на коже
Человеческая кожа является самым большим по площади и самым чувствительным органом тела. Любые изменения внутреннего состояния или внешней среды могут вызывать сыпь на теле, которая имеет разный вешний вид и причиняет дискомфорт различной степени. В большинстве случае высыпания связаны с дерматологическими нарушениями и требуют соответствующего лечения.
Заболевания, провоцирующие высыпания:
- заболевания крови и сосудов;
- инфекционные и паразитарные заболевания;
- аллергии;
- недостаточная гигиена, в том числе интимная.
Виды сыпи
- Пятна. Пигментные пятна на коже являются следствием нарушения работы клеток эпидермиса, а в пожилом возрасте коричневые и белые пятна на коже могут появляться и без особых причин из-за возрастных изменений организма. Красные пятна на коже появляются из-за нарушений в работе сосудов, такие образования могут иметь разные оттенки красного и свидетельствовать о воспалительном процессе.
 При надавливании на сосудистое пятно окраска исчезает и восстанавливается в состоянии покоя. Еще один вид пятен — геморрагический — связан с повышенной проницаемостью стенок сосудов. Пример геморрагического темного пятна на коже — синяк. Также к пятнам относят точечные кровоизлияния небольшого диаметра, петихии, их диаметр не превышает 5 мм. Более крупные кровоизлияния под кожей называют «экхимозы». В зависимости от размера различают мелкоточечную сыпь (диаметр до 10 мм) и крупнопятнистую (10-20 мм). Крупные пятна могут сливаться в эритему.
При надавливании на сосудистое пятно окраска исчезает и восстанавливается в состоянии покоя. Еще один вид пятен — геморрагический — связан с повышенной проницаемостью стенок сосудов. Пример геморрагического темного пятна на коже — синяк. Также к пятнам относят точечные кровоизлияния небольшого диаметра, петихии, их диаметр не превышает 5 мм. Более крупные кровоизлияния под кожей называют «экхимозы». В зависимости от размера различают мелкоточечную сыпь (диаметр до 10 мм) и крупнопятнистую (10-20 мм). Крупные пятна могут сливаться в эритему. - Волдыри. Эти проявления имеют округлую форму и возвышаются над общим уровнем кожных покровов. Волдыри не имеют полостей, их появление имеет стремительный характер, пропадают они самостоятельно. Чаще всего красная сыпь из волдырей проявляется при аллергических реакциях, контакте кожи со свежей крапивой и пр. Сыпь чешется.
- Папулы. Эти плотные бугорки на коже выступают над основной поверхностью покровов. По размерам папулы разделяют на милиарные (с просяное зерно), лентикулярные (с горох) и нумулярные или монетовидные.
 Последняя группа возникает при объединении крупных бугорков, которые появились на коже. Причиной развития папул является утолщение клеточных слоев, воспалительные процессы, опухоли, отложения органических веществ в коже.
Последняя группа возникает при объединении крупных бугорков, которые появились на коже. Причиной развития папул является утолщение клеточных слоев, воспалительные процессы, опухоли, отложения органических веществ в коже. - Бугорки. Эти образования имеют много общего с папулами, бугорки под кожей также возвышаются над поверхностью здоровой дермы, их размер может варьироваться от 1 до 10 мм. Причиной образования бугорков является инфильтрат, который собирается в слое кожи и пальпируется при осмотре. В отличие от предыдущих видов сыпи у взрослого, бугорки оставляют после себя рубцы. Часто бугорки сопровождают такие заболевания как лейшманиоз, туберкулез, врожденный сифилис и пр.
- Узлы — бесполостные уплотнения, расположенные в глубоких слоях кожи. Размер узлов может достигать диаметра куриного яйца. Причиной образования узлов, так же как и бугорков, является накопление воспалительного инфильтрата. В некоторых случаях узлы могут иметь мягкую консистенцию (прощупываются как пузыри под кожей) и красноватый цвет, такие высыпания не оставляют следов впоследствии.
 Узлы большей плотности могут оставлять рубцы и указывать на наличие специфического воспаления.
Узлы большей плотности могут оставлять рубцы и указывать на наличие специфического воспаления. - Пузыри. Пузыри на коже — это полости с жидким или вязким содержимым серозного, кровянистого и гнойного характера. Размеры водянистых пузырей на коже могут достигать 5 см в диаметре, после вскрытия может оставаться небольшая пигментация на поврежденном участке кожи. Некоторые пациенты отмечают, что сыпь из пузырей чешется, причиняя много дискомфортных ощущений.
Лечение сыпи
Лечение кожных высыпаний во многом зависит от причин, которые вызвали такую реакцию. Условно все виды лечения можно разделить на две большие группы:
- Ликвидация причин. Кожная сыпь может быть вызвана не только дерматологическими заболеваниями, поэтому тщательное выявление и устранение причин является залогом успешного лечения. При угревой сыпи помогут: гель базирон АС, зинерит.
- Соблюдение гигиены. Нередки случаи вскрытия и нагноения кожной сыпи, поэтому тщательная гигиена пораженных участков кожи позволит предупредить развитие обширного воспалительного процесса.
 Часто пациентам рекомендуется антисептическая обработка и местные дезинфицирующие и препараты.
Часто пациентам рекомендуется антисептическая обработка и местные дезинфицирующие и препараты.
Избавится от рубцов, которые остаются после сыпи поможет контрактубекс.
симптомы, лечение, фазы, диагностика, причины, профилактика
Ревматизм: симптомы, лечение, фазы, профилактика, причины
Ревматизм – болезнь соединительных тканей, связанная с воспалением органов и систем организма. Часто ревматизм связывают с болью суставов и ревматическим артритом, но это только часть симптомов заболевания. Ревматическая лихорадка поражает ткани сердечной мышцы, кожу, сосуды, мозг и нервную систему. Боли в суставах заглушают большинство симптомов, поэтому человек не ощущает других нарушений работы организма.
Поражение суставов
Воспаления суставов при ревматизме выражаются тремя типами.
- Поражение крупных и средних суставов.
- Поражение суставов без серьезной деформации.

- Быстрая форма поражения суставов – боль переходит от одного сустава к другому.
Как правило, при ревматизме суставы не меняют форму, но могут опухнуть и увеличится в размерах. В результате нарушается подвижность и начинаются острые боли в руках и ногах.
Поражение сердечной деятельности
Нарушения работы сердца проявляются шумами, аритмией, тахикардией и снижением артериального давления, что приводит к сердечной недостаточности.
Поражение нервной системы
Нарушение координации, слабостью в мышцах, неконтролируемые движения тела могут является признаками поражения нервной системы при ревматизме. Болезнь может влияеть на психику и работу речевого аппарата.
Повреждение кожи и сосудов
Кожные патологии при заболевании ревматизмом выражаются покраснениями и раздражениями в виде округлых пятен. На руках и ногах возможны появления подкожных узелков, которые не причиняют болевых ощущений и могут пропасть даже без лечения.
Признаки ревматизма:
- повышение температуры;
- слабость, головокружение, отдышка;
- суставная боль в руках и ногах, отечность;
- боли в пояснице;
- двигательная ограниченность;
- боли и сдавливания в сердце;
- круглые красные пятна на коже;
- образования под кожей в районе суставов;
- нарушения речи.
Причины
Ревматическая лихорадка появляется в результате осложнений после перенесенной стрептококковой инфекции – ангина, отит, скарлатина и т.п. Ощутимые симптомы ревматизма появляются через 2 недели. Болезнь чаще выявляется у детей от 7 до 15 лет с наследственной предрасположенностью.
Развитию ревматизма способствуют:
- неправильное или неполное лечение стрептококковой инфекции;
- нехватка витаминов и полезных микроэлементов;
- аутоиммунные заболевания;
- переохлаждение организма.

Фазы
Ревматизм бывает в активной или неактивной фазе. Активная фаза подразумевает наличие острых воспалительных процессов. Характер болезни определяется продолжительностью. Выделяют формы:
- острая – болезнь 3 месяца или меньше;
- подострая – болезнь 3-6 месяцев;
- затяжная – болезнь дольше полугода;
- латентная – бессимптомная форма;
- рецидивирующая – проявляется периодически в виде хронической недостаточности внутренних органов.
Лечение
Ревматизм диагностируется на основе клинических и лабораторных показателей: оценка функциональных возможностей организма, исследование анализов, обследование с помощью приборов и инструментов. В зависимости от симптомов врач определяет методы диагностики:
- анализ крови: общий, на С-реактивный белок, на уровень антител к стрептококку;
- гониомерия – технология оценки доктором подвижности суставов;
- изучение состояния и работы иммунной системы;
- исследование под микроскопом синовиальной жидкости из воспаленных суставов;
- биопсия синовиальной оболочки;
- МРТ и УЗИ суставов;
- ЭКГ и УЗИ сердца;
- эхокардиография;
- рентген грудной клетки;
- термография с помощью теплового видения.

В активной фазе заболевания рекомендуется соблюдать постельный режим, пока не пройдут симптомы. В период неактивной фазы необходимо снизить физическую активность и не нагружать суставы. Чтобы во время болезни не стимулировать иммунитет к активации врач назначает диету, исключающую употребление продуктов-аллергенов.
Профилактика
Предупредить развитие ревматизма можно на ранней стадии, поэтому при появлении симптомов необходимо обращаться к врачу-ревматологу, кардиологу или терапевту. При наличии стрептококковой инфекции стоит серьезно отнестись к лечению, чтобы не спровоцировать осложнения. Чтобы сохранить соединительные ткани здоровыми не переохлаждайте организм, избегайте контактов с больными ангиной и укрепляйте иммунитет по рекомендациям доктора. Способы медикаментозной профилактики можно уточнять у лечащего врача.
Причины появления красных пятен на теле ребенка
Инфекционные заболевания
1. Ветрянка
Ветрянка
Заразное и распространенное заболевание. Передается после контакта с инфицированным человеком (предметом).
Инкубационный период ветрянки держится до трех недель, после чего температура повышается резко до 40 градусов — в этом случае ребенок становится вялым, апатичным. Постепенно на теле появляются красные пятна, перерождающиеся в зудящие волдыри. Наиболее яркие очаги сыпи возникают между пальцами рук, в подмышках, стопах и даже на слизистой рта. Пятна чешутся — особенно интенсивно ночью.
У маленьких детей ветрянка не всегда сопровождается высокой температурой. Бывает, что температура только слегка превышает отметку в 37 градусов. Случается, что температуры у болеющего ветрянкой ребенка не наблюдается вообще.
2. Корь
Возникает на 7-2- сутки после контакта с больным человеком.
Корь начинается не с высыпаний. Четверо суток болезни у ребенка держится высокая температура тела (до 40 градусов), сопровождаемая насморком, хриплостью, кашлем, отечностью век, светобоязнью, конъюнктивитом. На пятый день заболевания на теле появляются множество розоватых пятнышек — они неравномерно сливаются в пятна неправильной формы.
На пятый день заболевания на теле появляются множество розоватых пятнышек — они неравномерно сливаются в пятна неправильной формы.
Сыпь распространяется по телу сверху вниз: сначала за ушами, после на лицо и шею, следом тело, руки, в конце высыпает ноги. На протяжении этого периода температура держится высокая.
На последней стадии сыпь сходит, оставляя после себя шелушащаяся пятна коричневого цвета. Пигментация полностью исчезает через две недели после появления.
3. Краснуха
Характеризующееся высокой степенью заразности и передается воздушно-капельным путем. Ребенок становится заразным еще за неделю до возникновения сыпи.
Краснуха характерна мелкими розовыми пятнышками, распределенными по всему телу. Самые большие скопления пятен проявляются на лице, спине и грудке ребенка. Нередко сыпь возникает и на слизистой рта. Покраснения держаться недолго — уже через три дня от них не остается и следа.
Краснуха у детей редко сопровождается температурой.
Склеродермия | «Кожно-венерологический диспансер №6»
Склеродермия – это заболевание, при котором происходит поражение соединительной ткани. Проявляется болезнь в виде уплотнений.
Что собой представляет склеродермия
К причинам, способствующим развитию склеродермии, относят:
- стрессовые ситуации,
- переохлаждение организма,
- тяжелые и хронические инфекционные заболевания,
- облучение,
- химические препараты.
Немаловажную роль в развитии заболевания играет нарушение функций фибробластов и прочих клеток, выделяющих коллаген. Главное значение имеет реакция аутоиммунной системы на коллаген. Предположительно разные нарушения эндокринной системы, обмена веществ и прочих, вместе с негативным воздействием внешних факторов, создают благоприятные условия для развития патологий в системе соединительной ткани как кожного покрова и сосудов, так и органов пищеварения, печени, легких и т. д.
д.
Кинические симптомы склеродермии
Склеродермия поражает практически все органы и системы человека. Поэтому данное заболевание считается трудноизлечимым. Изначально страдает кожа. По этому признаку и диагностируют это заболевание. Очаговая форма проявляется в виде небольшого количества округлых очагов поражения.
По ходу развития склеродермии они проходят три этапа:
- Появляются пятна – вначале склеродермия проявляется слабо: возникает одно или несколько пятен сиренево-розового цвета, округлой или овальной формы.
- Пятна превращаются в бляшки – далее в центре пятна образуется уплотнение, которое с течением болезни превращается в плотную бляшку с гладкой блестящей поверхностью белого или желтого цвета.
- Возникают атрофии.
Виды склеродермии и её локализация
Самыми распространенными видам и более изученными считают системную и органическую склеродермию.
- Системная – поражает много органов и тканей человека.
 Есть разновидность системной склеродермии — диффузная. Это редкая форма встречается всего у 5% пациентов. Данная форма опасна тем, что негативные изменения происходят во внутренних органах, поэтому исход ее печальный.
Есть разновидность системной склеродермии — диффузная. Это редкая форма встречается всего у 5% пациентов. Данная форма опасна тем, что негативные изменения происходят во внутренних органах, поэтому исход ее печальный. - Органическая – отражается обычно на коже и на близлежащих к ней слоях, другие части организма при этом не страдают.
- Бляшечная склеродермия – это один из видов локализованной склеродермии. Образуется некоторое количество пятен. Очень часто пятна появляются именно там, где была повреждена кожа.
- Линейной склеродермией обычно страдают малыши. Место локализации заболевания – лоб, с течением болезни оно продвигается в сторону волос.
- В случае проявления склеродермии на ногах возможно возникновение трофических язв. Бывает, что в семье этим заболеванием страдают несколько человек. Редко встречается кольцевидная форма болезни.
- Генерализованная форма склеродермии поражает большие площади тела.
 Очень часто встречается у детей, хотя взрослые тоже не застрахованы.
Очень часто встречается у детей, хотя взрослые тоже не застрахованы. - Заболевания белых пятен обычно бывает у женщин. При подкожной склеродермии кожа становится толстой и грубой.
Осложнения при склеродермии
Стандартная картина — это вздувшиеся и покрасневшие участки кожи на голове и кистях. Помимо этого, часто в данных участках нарушается кровообращение, появляются нарывы, меняется форма ногтя, выпадают волосы. Меняются черты лица, появляются морщины. Кожа теряет свои качества. Случается, что болезнь захватывает не только голову и руки, но и другие участки тела. В этом случае болезнь называется диффузной склеродермией, если же поражены только определенные участки тела, то это лимитированная склеродермия.
Случается, что болезнь поражает мышечную систему. От этого мышечные волокна деформируются, отмирают некоторые фрагменты, объем мышечной ткани становится меньше, а связки, напротив, становятся больше. Если болезнь дает осложнение на скелет человека, то деформируются пальцы на всех конечностях. Это тоже один из признаков склеродермии. Примерно у 50% больных склеродермией страдают и органы пищеварительного тракта. Если провести УЗИ этих органов и обнаружатся их изменения, это тоже будет признаком склеродермии. Помимо этого, практически две трети пациентов страдают проблемами с работой сердца и легких.
Это тоже один из признаков склеродермии. Примерно у 50% больных склеродермией страдают и органы пищеварительного тракта. Если провести УЗИ этих органов и обнаружатся их изменения, это тоже будет признаком склеродермии. Помимо этого, практически две трети пациентов страдают проблемами с работой сердца и легких.
Приглашаем Вас на обследование и консультацию в «КВД № 6».
Наши врачи готовы оказать квалифицированную медицинскую помощь и дать консультацию по всем волнующим Вас вопросам.
Наш адрес: СПб, ул. Летчика Пилютова, 41
Режим работы:
• по рабочим дням 9.00–20.00
• суббота (неотложная помощь) 9.00-15.00
Телефон регистратуры: 744-2715
Покраснение кожи после депиляции: причины раздражения
Часто девушки замечают на коже красные пятна после депиляции. Они могут появляться как после шугаринга, так и после использования воска. Рассмотрим возможные причины покраснения, а также разберемся, что делать в таких ситуациях.
Рассмотрим возможные причины покраснения, а также разберемся, что делать в таких ситуациях.
Причины появления красных пятен после депиляции
— Естественная реакция кожи на процедуру
На курсах Elseda объясняют, что небольшое покраснение после удаления волос воском или сахарной пастой – нормальное явление. Депиляция является весьма травматичным процессом. После вырывания волос с корнем на коже образуются микроранки, на месте которых могут появиться красные точки. Через 1-2 часа они обычно проходят самостоятельно, так как начинается процесс регенерации.
Если у человека очень чувствительная кожа, покраснеть могут не только места, на которых росли волоски, но и участки кожи вокруг них. Выглядеть это может как большое красное пятно, появившееся сразу после шугаринга или ваксинга определенной зоны. В таких случаях краснота также проходит самостоятельно, но на это требуется больше времени.
Яркая негативная реакция в виде красных пятен после депиляции может проявиться и в том случае, если процедура проводится впервые. Кожа, не привыкшая к такому воздействию, может отреагировать раздражением и покраснением в зонах обработки. При регулярном повторении процедур организм начинает привыкать и более спокойно воспринимать процесс удаления волос.
Кожа, не привыкшая к такому воздействию, может отреагировать раздражением и покраснением в зонах обработки. При регулярном повторении процедур организм начинает привыкать и более спокойно воспринимать процесс удаления волос.
— Аллергия
Если красные пятна после депиляции воском или сахаром сопровождаются сильным зудом и припухлостью, это может быть признаком аллергической реакции. Чтобы предупредить такую вероятность, мастер должен перед процедурой спросить, нет ли у человека аллергии на сахар и мед (в таком случае шугаринг противопоказан). Если в составе пасты и воска есть какие-то добавки, необходимо спросить и о них. Впрочем, даже такие меры не могут полностью исключить неприятную ситуацию, ведь иногда человек просто не знает, что не принимает его организм. Кроме того, не стоит забывать о косметике, используемой до и после депиляции. В каждом креме или лосьоне содержится масса разных ингредиентов, поэтому узнать, какой будет реакция на них, заранее невозможно.
Что же делать, если красное пятно после шугаринга чешется и вызывает сильный дискомфорт? Прежде всего, больше не использовать средства, на которые так отреагировала кожа. Также можно принять антигистаминный препарат. При очень сильной реакции следует обратиться к врачу.
Также можно принять антигистаминный препарат. При очень сильной реакции следует обратиться к врачу.
— Воспалительный процесс
После удаления волос нельзя мыться с использованием геля для душа, плавать в бассейне, загорать, наносить на кожу спиртосодержащие лосьоны и ароматизированные кремы. Если не придерживаться этих правил, поврежденная кожа может отреагировать на воздействие агрессивных веществ покраснением. Раздражение может появиться и при повышенной потливости (если после сеанса пойти в спортзал). Пятна после депиляции в области бикини также могут быть связаны с ношением белья из синтетических тканей. Поэтому всегда надевайте после процедуры только хлопковые изделия.
— Повреждение кожи
При нарушении техники депиляции и в некоторых других случаях может происходить срыв кожи (более подробно читайте об этом здесь). Визуально это незаметно, так как сдирается тончайший слой эпидермиса. Но при этом клиент испытывает неприятные ощущения, а на коже после шугаринга или ваксинга появляется красное пятно.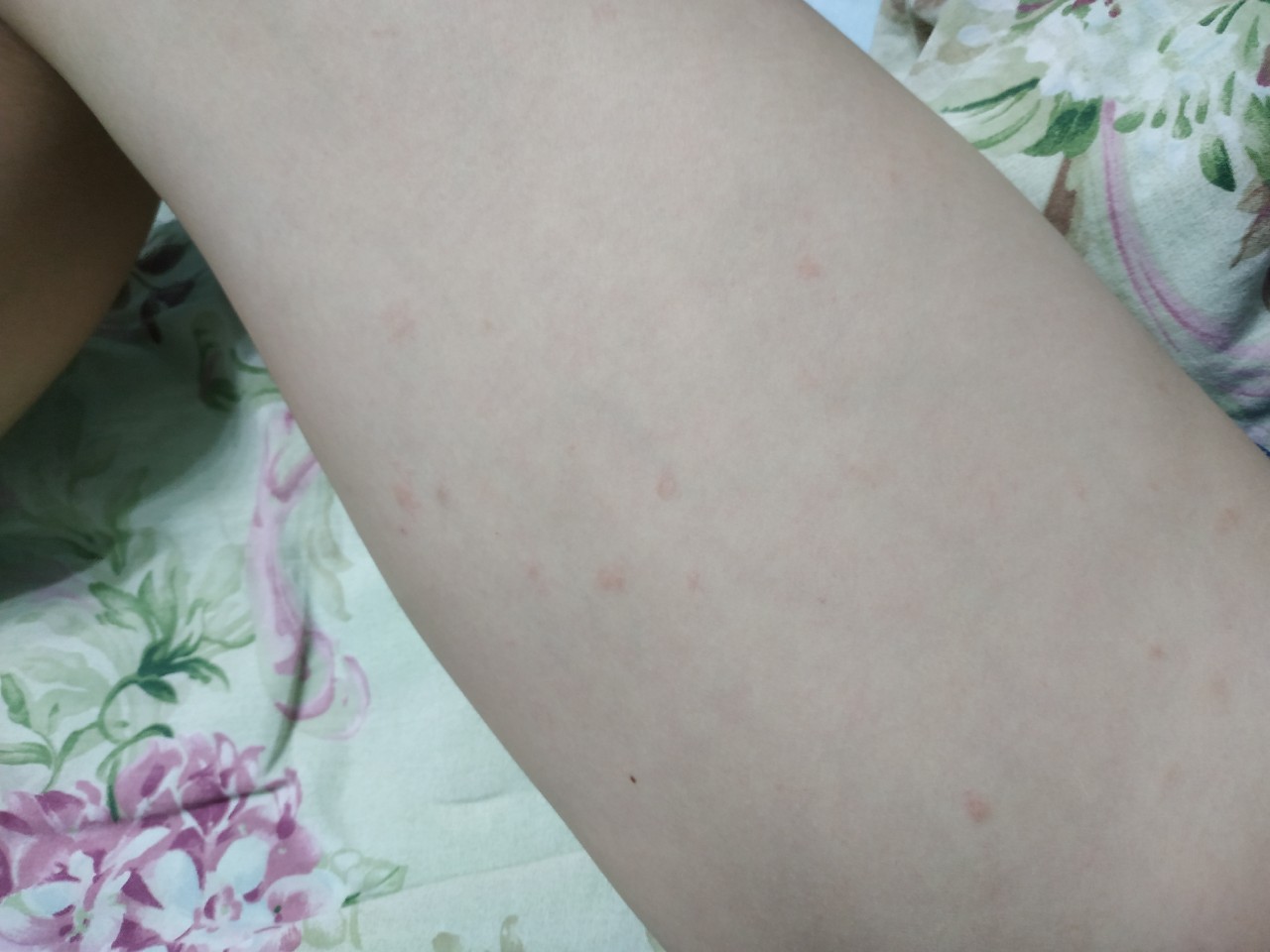 В таком случае стоит сразу обработать поврежденное место специальным восстанавливающим средством (например, пудрой «Антистресс» Elseda) и обеспечить поврежденному месту полный покой.
В таком случае стоит сразу обработать поврежденное место специальным восстанавливающим средством (например, пудрой «Антистресс» Elseda) и обеспечить поврежденному месту полный покой.
Что делать при появлении пятен после шугаринга или ваксинга
Обработка кожи успокаивающими средствами является в таком случае обязательной частью завершения процедуры. При незначительном покраснении больше ничего делать не нужно. Если следовать всем правилам, в течение суток оно исчезнет. Людям с чувствительной кожей можно обрабатывать продепилированные зоны специальными средствами в течение нескольких последующих дней, чтобы ускорить процесс восстановления.
Аптечными мазями пользоваться не стоит, они создают пленку на поверхности кожи, что недопустимо в такой ситуации. Лучше приобрести косметику, специально созданную для таких целей (например, компания Elseda предлагает целую серию антибактериальных восстанавливающих продуктов). Если красные пятна после депиляции воском или сахаром очень сильно выражены, долго не проходят и зудят, стоит посетить дерматолога.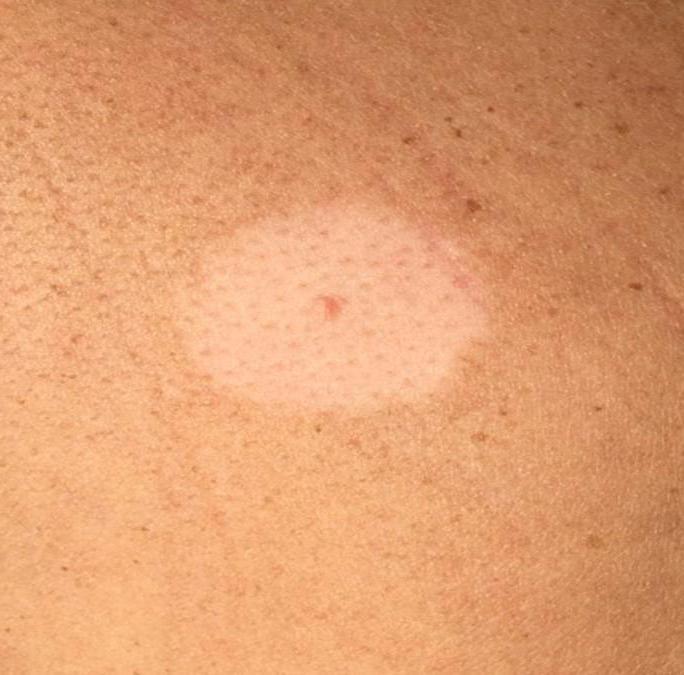
Сыпь при ВИЧ
ВИЧ – заболевание, которое длительное время может никак не проявляться. Именно поэтому важно регулярно проходить тестирование, чтобы быстрее приступить к лечению. Но есть ряд визуальных признаков, по которым можно определить наличие вируса в организме. Одним из самых ярких считается кожная сыпь. В случае наличия ВИЧ высыпания не являются отдельной патологией, а считаются оппортунистским заболеванием, которое из-за этого тяжело поддается лечению.
К сожалению, по статистике у 85-90% ВИЧ-положительных людей может наблюдаться кожная сыпь. Это считается первичным признаком развивающегося заболевания. Однако высыпания не всегда ярко выражены и это приводит к тому, что на них не обращают должного внимания. В отличие от аллергической реакции, высыпания, вызванные вирусом иммунодефицита человека, не проходят в течение длительного промежутка времени.
Для кожной сыпи при ВИЧ характерны следующие виды:
- Микотические поражения – высыпания, вызванные многочисленным размножением грибков.

- Пиодермиты – гнойнички, заполненные жидкостью, которые являются следствием поражения стафилококков и стрептококков.
- Себорейный дерматит с сильным шелушением.
- Пятнистая сыпь – на теле образуются красные пятна разного размера, которые являются следствием проблем с сосудами.
- Злокачественные новообразования.
- Папулезная сыпь проявляется несколькими очагами небольших кожных высыпаний.
Таким образом, даже при незначительной кожной сыпи необходимо обратиться в больницу, чтобы пройти обследование и узнать причину ее появления. Высыпания при ВИЧ могут проявится на любой стадии заболевания. Но в большинстве случаев развиваются спустя несколько недель после момента заражения.
При обнаружении сыпи на поверхности кожи вам необходимо:
- Осмотреть всю поверхность тела на наличие других мест скопления высыпаний, покраснений или «зудящих» мест. У людей со светлым оттенком кожи, пятна чаще всего имеют красный оттенок, а при более смуглой коже – красновато-фиолетовый.
 Отметим, что размер покраснений, количество пятнышек или сыпи может быть разным: занимать значительную площадь поверхности конечности/тела или быть практически незаметным. Внимательно просмотрите плечи, грудь, руки и спину, поскольку чаще всего именно в этих местах начинает проявляться сыпь.
Отметим, что размер покраснений, количество пятнышек или сыпи может быть разным: занимать значительную площадь поверхности конечности/тела или быть практически незаметным. Внимательно просмотрите плечи, грудь, руки и спину, поскольку чаще всего именно в этих местах начинает проявляться сыпь. - Проанализировать общее состояние своего тела и обратить внимание на симптомы, которые проявляются вместе с сыпью, вызванной ВИЧ:
- Тошнота, рвота
- Язвы во рту
- Боль во всех мышцах и суставах
- Жар, диарея
- Нечеткость зрения
- Обязательно обратиться к врачу для выяснения появления причины высыпания.
Несмотря на высокий процент проявления так называемой ВИЧ-сыпи, у некоторых пациентов она не проявляется вообще. Также высыпание может возникать уже на поздних стадиях развития вируса в организме, перед переходом в крайнюю стадию — СПИД.
Отметим, что высыпания на коже при ВИЧ могут быть побочным эффектом от приема антиретровирусных препаратов. Однако она имеет немного другой вид: приподнятые красные большие пятна. Подобные проявления называют лекарственным или медикаментозным дерматитом.
Однако она имеет немного другой вид: приподнятые красные большие пятна. Подобные проявления называют лекарственным или медикаментозным дерматитом.
При любых подозрениях на сыпь обращайтесь к врачу, который назначит вам необходимое обследование или скорректирует антиретровирусную терапию.
Внешний вид и причины розового питириаза
Розовый отрубевидный лишай — это распространенная самоизлечивающаяся сыпь, которая обычно возникает у здоровых подростков и молодых людей. Причина сыпи в значительной степени неизвестна, хотя некоторые исследования показали, что она может иметь вирусную или бактериальную природу.
BSIP / Getty Images
Несмотря на то, что мы мало знаем о причинах этого состояния, исследователям удалось выявить ряд общих черт:
- Заболевание обычно возникает в возрасте от 10 до 35 лет.
- Вспышке болезни часто предшествует острая инфекция, которая обычно сопровождается лихорадкой, усталостью, головной болью и болью в горле.

- Чаще встречается в холодные месяцы.
- Это происходит во всех расах одинаково.
- Только у двух процентов людей будет рецидив.
Внешний вид
Розовый отрубевидный лишай часто проявляется в виде так называемого предвестника — единственного круглого или овального поражения, которое может развиваться на любой части тела, но в первую очередь на туловище.Круглую форму поражения часто принимают за стригущий лишай.
В течение от нескольких дней до нескольких недель начнут появляться более мелкие поражения, которые могут распространяться на руки, ноги и лицо. На более светлом типе кожи поражения будут иметь цвет лосося; на более темной коже они будут более гиперпигментированными (более темными или пятнистыми по цвету). Поражения иногда могут сильно зудеть.
Высыпанные поражения обычно имеют овальную форму, при этом длинная ось поражения ориентирована вдоль линий кожи. Тонкая, похожая на ткань чешуйка обычно прикрепляется к границе поражения (аналогично тому, что мы видим при стригущем лишае).
В среднем, высыпание может длиться от шести до восьми недель, хотя известно, что в некоторых случаях оно сохраняется в течение пяти месяцев и более.
Варианты
Розовый лишай может проявляться по-разному у разных людей. У детей младшего возраста, беременных женщин и людей с более темной кожей сыпь будет более бугристой (папулезной). У младенцев иногда наблюдаются пузырьки и волдыри.
Хотя розовый отрубевидный лишай обычно развивается на туловище и конечностях, были случаи, когда все тело было покрыто сыпью.Также известны поражения во рту.
Диагностика
Розовый лишай обычно диагностируется на основании появления сыпи. В то же время его часто ошибочно диагностируют как другие состояния, такие как псориаз, нумулярная экзема и сифилис. Поскольку причина сыпи до сих пор неизвестна, для идентификации обычно требуется исключить все другие причины.
Для этого иногда проводят тест КОН и другие лабораторные анализы, чтобы исключить стригущий лишай и другие инфекционные кожные инфекции. Скрининг заболеваний, передающихся половым путем, может использоваться для исключения сифилиса. В редких случаях может потребоваться биопсия очага.
Скрининг заболеваний, передающихся половым путем, может использоваться для исключения сифилиса. В редких случаях может потребоваться биопсия очага.
Лечение
Хотя неясно, является ли розовый питириаз заразным, изоляция не считается необходимой. Однако возможности лечения могут быть ограничены, учитывая наше слабое понимание этого состояния.
Было показано, что ацикловир уменьшает тяжесть розового отрубевидного лишая и сокращает продолжительность заболевания. Кроме того, поражения, подверженные воздействию прямых солнечных лучей, имеют тенденцию исчезать быстрее, чем те, которые находятся на необлученных участках.
В некоторых случаях для уменьшения зуда и ускорения заживления может использоваться терапия ультрафиолетовым светом B (UVB), хотя обычно она наиболее эффективна в течение первой недели после вспышки. Устные антигистаминные препараты и стероиды для местного применения также могут помочь при зуде.
Розовый лишай — канал Better Health
Розовый лишай — это кожная сыпь, вызванная вирусом.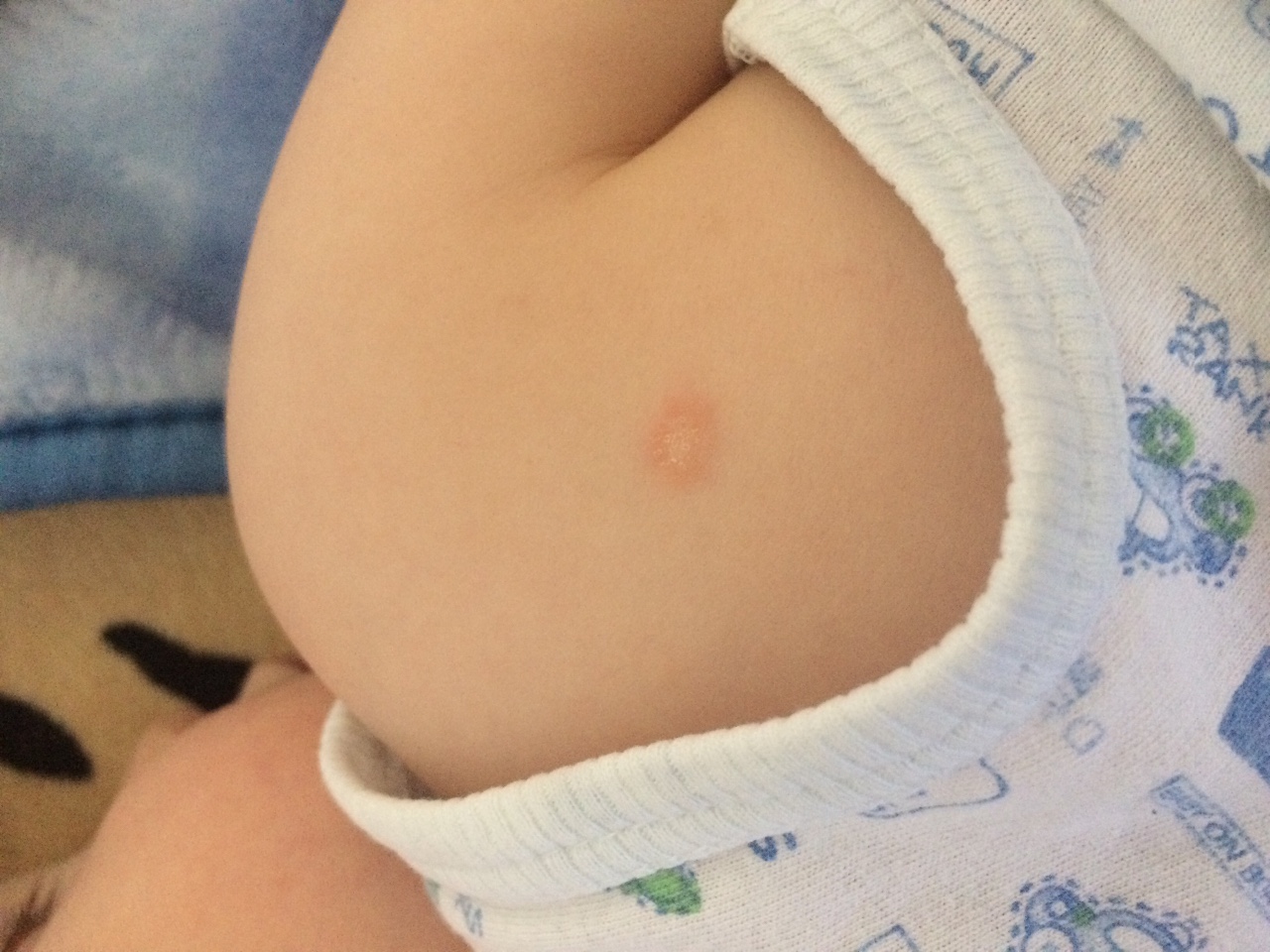 Это обычно бывает осенью и весной, и молодые люди, особенно женщины, наиболее восприимчивы. Он начинается с крупномасштабного пятна, называемого «предвестником», за которым в течение недели следуют группы более мелких пятен.Часто пятна ограничены верхней частью тела и могут следовать за ребрами линиями. Сыпь держится около одного-двух месяцев, а затем полностью проходит.
Это обычно бывает осенью и весной, и молодые люди, особенно женщины, наиболее восприимчивы. Он начинается с крупномасштабного пятна, называемого «предвестником», за которым в течение недели следуют группы более мелких пятен.Часто пятна ограничены верхней частью тела и могут следовать за ребрами линиями. Сыпь держится около одного-двух месяцев, а затем полностью проходит.
Не существует лечения для ускорения выздоровления, но симптомы можно контролировать. Как правило, розовый питириаз является разовым явлением: после его исчезновения сыпь больше не появляется. Шрамов не остается, хотя у людей с более темной кожей на некоторое время могут быть пятна обесцвечивания. Розовый лишай не считается очень заразным.
Симптомы розового лишайника
Признаки и симптомы розового лишайника включают:
- Образуется большое единичное пятно (геральдное пятно).
- Нашивка герольда имеет чешуйчатую окраску и окрашена в красный или коричневый цвет.
- Мелкая сыпь из маленьких пятен начинает появляться в течение недели после появления первого пятна.

- Пятна становятся небольшими овальными пятнами от красного до коричневого цвета.
- Пятна кажутся морщинистыми и рыхлыми в центре.
- Сыпь может вызывать зуд.
- Обычно поражаются верхняя часть тела и плечи.
- Пятна могут следовать за ребрами линиями.
- Сыпь может распространиться на верхнюю часть бедер.
- Иногда сыпь может распространяться на шею и нижнюю часть лица.
Причины розового лишайника
Розовый лишай вызывается вирусной инфекцией. Вирус был недавно идентифицирован как один из вирусов герпеса. Дети и молодые люди более восприимчивы по неизвестным причинам.Рецидивы редки — у человека, у которого появляется кожная сыпь, есть только два процента шансов испытать ее снова. Розовый лишай не кажется очень заразным, но другие члены семьи могут предпочесть более строгую личную гигиену просто для душевного спокойствия.
Диагностика розового лишайника
Розовый лишай можно ошибочно принять за кожные заболевания, такие как опоясывающий лишай (грибковая инфекция кожи, также известная как стригущий лишай) или псориаз, поэтому необходим тщательный диагноз. Другие, менее распространенные заболевания, такие как сифилис, также могут вызывать подобную сыпь. Биопсия кожи одного из участков может быть взята для лабораторного анализа.
Другие, менее распространенные заболевания, такие как сифилис, также могут вызывать подобную сыпь. Биопсия кожи одного из участков может быть взята для лабораторного анализа.
Лечение розового лишайника
Сыпь исчезнет быстрее, поэтому лечение направлено на устранение симптомов. Возможные варианты:
- Избегайте использования мыла, так как оно может вызвать раздражение сыпи.
- При ванне используйте обычную воду или увлажняющий крем, например масло для ванн.
- Кремы со стероидами можно использовать для уменьшения зуда.
- Устные антигистаминные препараты могут помочь в случаях сильного зуда.
- Мягкие увлажняющие кремы можно наносить обильно и часто.
- В некоторых случаях может реагировать ультрафиолетовый свет, поэтому мягкий солнечный свет может быть полезен. Однако избегайте солнечных ожогов и не оставайтесь на солнце слишком долго. Лучшее время — раннее утро или поздний вечер.
- Может помочь фототерапия с использованием ультрафиолетового излучения UVB.

Куда обратиться за помощью
Является ли сыпь на коже признаком чего-то более серьезного?
У вас есть сыпь? Знайте разницу между обычными состояниями и тем, когда они могут указывать на более серьезные проблемы со здоровьем.
Сыпь возникает в результате воздействия любого количества аллергенов окружающей среды, таких как еда, погода, солнечный свет и даже стресс.
Многие из них можно эффективно лечить с помощью лекарств, отпускаемых без рецепта. Но в некоторых случаях ваша кожа может говорить вам, что у вас более серьезное заболевание.
«В дерматологии мы лечим самые разные высыпания, от опасных для жизни до просто надоедливых», — говорит Эшли Б. Крю, доктор медицинских наук, дерматолог из Keck Medicine, USC и доцент клинической дерматологии Медицинской школы Кека. USC.
Поскольку кожа является самым большим органом в организме, на ней могут проявляться признаки внутреннего заболевания до того, как болезнь проявит типичные симптомы.
Когда сыпь больше, чем сыпь?
Небольшая сыпь легко лечится антигистаминными препаратами или кремом с гидрокортизоном. Но вам следует поговорить со своим врачом, если у вас есть какие-либо из следующих симптомов:
- Есть ли у вас лихорадка или боль, сопровождающие сыпь? Это может быть признаком инфекции, и врач должен быстро его осмотреть.
- У вас есть волдыри? Сыпь, которая начинает покрываться волдырями, но не может быть объяснена воздействием ядовитого дуба или плюща, может быть опоясывающим лишаем.
- Сохраняется ли ваша сыпь без лечения безрецептурными лекарствами? Если антигистаминные препараты или крем с гидрокортизоном не улучшают состояние, рекомендуется обратиться к врачу.
- Есть ли синяк или припухлость вокруг него? Сыпь может мешать нормальному кровотоку.
- Есть ли выделения или выделения при сыпи? Любые цветные выделения или неприятный запах являются признаком инфекции.
- Сыпь появилась и быстро распространилась? Это может быть аллергическая реакция на лекарства или еду.
 При затруднении дыхания немедленно обратитесь за медицинской помощью.
При затруднении дыхания немедленно обратитесь за медицинской помощью. - Сыпь круглой формы? Это могло быть признаком болезни Лайма.
- Есть ли у вас обесцвечивание или изменение текстуры кожи? Пожелтение кожи может указывать на заболевание печени. Затвердение и потемнение кожи могут быть признаками диабета.
Обычная сыпь у взрослых
Битумная черепица
Если вы когда-либо болели ветряной оспой или были вакцинированы против ветряной оспы, в более позднем возрасте у вас может развиться опоясывающий лишай.
Опоясывающий лишай — это красноватые участки кожи с небольшими волдырями и зудом. Боль может быть умеренной или сильной, длиться до пяти дней и до четырех недель для заживления.
Когда ваша иммунная система ослаблена, возможно, из-за чего-то столь же простого, как простуда, вирус опоясывающего лишая может заразить клетки вашей кожи. Как правило, вы чувствуете усталость до того, как появится сыпь, и у вас может возникнуть легкая температура.
Ульи
Крапивница проявляется в виде быстро распространяющейся красной, приподнятой и зудящей сыпи пятнами или по всему телу.Вызванная аллергической реакцией на лекарства или пищу, крапивница может быть признаком опасной для жизни проблемы, если она сопровождается затрудненным дыханием и падением артериального давления.
Аллергическая реакция на лекарства
Сыпь может развиться в результате аллергии на лекарство, также известной как синдром DRESS (лекарственная реакция с эозинофилией и системными симптомами). Это состояние может появиться через несколько недель после начала приема нового лекарства. Общие симптомы, сопровождающие сыпь, включают лихорадку и воспаление в печени, сердце, легких или щитовидной железе.
«Некоторые из высыпаний, которые мы видим, опасны сами по себе», — говорит Крю. «Примером этого является тяжелая лекарственная сыпь, называемая синдромом Стивенса-Джонсона или токсическим эпидермальным некролизом, при котором у людей возникает внезапное шелушение кожи на слизистых оболочках. Другие серьезные высыпания, которые лечат дерматологами, могут быть опасными, поскольку указывают на другие основные проблемы — например, кожный васкулит или волчаночную сыпь ».
, автор — Хайди Тайлин Кинг
Сыпь может указывать на более серьезную проблему.Если вы не знаете, какой у вас тип сыпи, или если для заживления требуются дни или недели, обратитесь за помощью к одному из дерматологов в Keck Medicine из USC. Если вы находитесь в районе Лос-Анджелеса, запишитесь на прием, позвонив по телефону (800) USC-CARE (800-872-2273) или посетив https://dermatology.keckmedicine.org/
Внешний вид, причины, симптомы и лечение
Обзор
Что такое фолликулит?
Фолликулит — это распространенное заболевание кожи, которое часто вызывается инфицированным или воспаленным волосяным фолликулом.Это может быть похоже на прыщи и вызывать дискомфорт или зуд. Фолликулит часто имеет психосоциальные последствия из-за своего внешнего вида. Существует много различных типов фолликулита, каждый из которых уникален в зависимости от причины, инфекционного организма и его воздействия на кожу. Фолликулит может возникнуть в результате повседневных действий, таких как бритье, купание в гидромассажной ванне и чрезмерное потоотделение от упражнений или работы на свежем воздухе.
У вас может быть фолликулит на любом участке тела, на котором есть волосы. Общие места включают ваши:
- Лицо.
- Оружие.
- Верх спинки.
- Голени.
Волосы почти везде на вашем теле. Некоторые волосы настолько тонкие, что вы можете не заметить их, в то время как другие очень заметны. У ваших волос больше цель, чем внешний вид — они действуют как изолятор, согревая вас. Это часть системы защиты вашего тела. Место, где отдельный волос входит в вашу кожу, называется фолликулом. Фолликул удерживает тонкие волосы на месте и является домом для сальных желез.
К сожалению, фолликулы могут собирать бактерии и другие материалы из внешнего мира, которые могут вызвать воспаление или инфекцию. Когда что-то воспаляется, оно опухает. Набухший волосяной фолликул вздувается и образует шишку на коже. Если у вас инфицированный волосяной фолликул, вы можете испытать:
- Покраснение.
- Раздражение.
- Зуд.
- Шишки на коже.
Какие бывают типы фолликулита?
На самом деле существует множество различных типов фолликулитов.Думайте о фолликулите как о всеобщем понятии — это семья, в которой живет каждый из этих конкретных типов кожных заболеваний. Каждый вид фолликулита может иметь свой внешний вид, симптомы и причину. Часто причина, вызывающая заболевание, является одним из важнейших факторов, отличающих каждый тип фолликулита. Местоположение также может иметь значение — то, где вы испытываете это состояние на своем теле, может меняться в зависимости от того, какой у вас тип фолликулита.
К типам фолликулита относятся:
- Staphylococcus aureus фолликулит: Инфекция волосяного фолликула бактериями Staphylococcus aureus является одной из наиболее частых причин фолликулита.На коже можно увидеть небольшие красные или белые прыщики, заполненные гноем. Пораженный участок часто выздоравливает (рассасывается) в течение нескольких дней, и за ним можно ухаживать дома. Однако в тяжелых и устойчивых случаях фолликулит должен лечить ваш лечащий врач.
- Pseudomonas aeruginosa («горячая ванна») фолликулит: Pseudomonas aeruginosa — это бактерия, которая размножается в горячей движущейся воде (горячие ванны, водовороты, водные горки). Он может заразить волосяной фолликул и вызвать сыпь, очень похожую на вызванную стафилококками.Иногда сыпь вызывает зуд. Фолликулит в гидромассажной ванне возникает через 1-2 дня после контакта с источником воды и обычно проходит сам по себе в течение нескольких дней. В редких случаях некоторым людям может потребоваться медицинская помощь.
- Malassezia фолликулит : Malassezia — это семейство дрожжей, которые обычно встречаются на коже. Иногда, когда Malassezia попадает в волосяные фолликулы, это может вызвать зуд, который выглядит как высыпание прыщей.Обычно это происходит в верхней части груди и спине. Эта форма фолликулита усугубляется потоотделением. Часто помогает ежедневное мытье пораженных участков кожи шампунем от перхоти.
- Барбадосский псевдофолликулит : Псевдофолликулит , также называемый «бритвенными шишками», обычно возникает в области бороды. После стрижки волос на бороде бритвой резко остриженные края могут снова превратиться в кожу, вызывая раздражение. Барбадосский псевдофолликулит чаще встречается у людей с вьющимися волосами, особенно у чернокожих мужчин.Избегайте бритья или использования триммеров. Если проблема не исчезнет, вам следует обратиться к дерматологу, так как это может привести к образованию рубцов.
- Барбадосикоз : Барбадосикоз — тяжелая форма фолликулита, связанного с бритьем, с потенциально рубцеванием. Инфицирован весь волосяной фолликул, в результате чего образуются большие красные пустулы. Следует избегать бритья и обратиться к дерматологу для обсуждения вариантов лечения.
- Грамотрицательный фолликулит : грамотрицательный фолликулит может развиться после длительного приема антибиотиков для лечения акне.Со временем устойчивые бактерии растут и размножаются. Это может привести к ухудшению вашего акне. Это состояние требует лечения у дерматолога или другого поставщика медицинских услуг.
- Фурункулы (фурункулы): Фурункулы или фурункулы возникают, когда волосяной фолликул глубоко инфицирован. Фурункул часто бывает красным, нежным и болезненным. Через несколько дней болезнь вырастет, и после нее может остаться шрам. В некоторых случаях для устранения поражения необходимы пероральные препараты или процедуры.
- Карбункулы: Карбункул образуется при появлении нескольких фурункулов в одном месте.Карбункулы обычно больше по размеру и представляют собой комбинацию нескольких инфицированных волосяных фолликулов. Как и в случае фурункулов, в некоторых случаях для устранения поражения необходимы пероральные препараты или процедуры.
- Эозинофильный фолликулит : Это состояние обычно наблюдается у пациентов с подавленным иммунитетом (иммунная система функционирует не полностью). Также есть форма, которая встречается у младенцев. Эозинофильный фолликулит не заразен. Для него характерны зудящие пустулы, чаще всего на плечах, плечах, шее и лбу.Они часто проходят сами по себе, но могут возвращаться (повторяться).
Насколько распространен фолликулит?
Фолликулит — очень распространенное заболевание кожи, с которым многие люди сталкиваются на протяжении всей своей жизни. Это может случиться с мужчинами, женщинами, детьми и младенцами. Определенные типы фолликулита чаще возникают у определенных групп людей. Например, псевдофолликулит и сикоз — два типа фолликулита, тесно связанных с бритьем. Эти состояния гораздо чаще встречаются у мужчин, которые часто стригут волосы на бороде.
Симптомы и причины
Каковы симптомы фолликулита?
В большинстве случаев основным признаком фолликулита являются красные шишки, похожие на прыщики на коже. Они также могут выглядеть как белые шишки или гной (пустулы). Фолликулит может вызывать зуд и дискомфорт. Многие люди испытывают потребность почесаться при фолликулите. Лучше не царапать пятна, потому что вы не хотите открывать их (это может вызвать более серьезную инфекцию волосяного фолликула).
Что вызывает фолликулит?
Обычно фолликулит возникает, когда волосяной фолликул воспален (опух) и инфицирован. Из-за этого фолликул набухает под кожей, создавая на поверхности кожи неприятные неровности. Причина многих конкретных типов фолликулита не всегда известна. Однако есть определенные факторы, которые могут увеличить риск развития фолликулита. Некоторые риски могут включать:
- Если вы часто бреетесь.
- Если вы долгое время принимали пероральные антибиотики.
- Если у вас избыточный вес или ожирение.
- Если у вас в анамнезе диабет.
- Если вы занимаетесь деятельностью, которая заставляет вас сильно потеть и после этого не полностью вымывается.
- Если вы проводите время в неочищенной гидромассажной ванне или сауне.
Диагностика и тесты
Как диагностируется фолликулит?
Фолликулит обычно диагностируется во время медицинского осмотра у вашего лечащего врача. Это можно сделать во время приема, и в большинстве случаев вам не нужно обращаться к специалисту по уходу за кожей.Ваш лечащий врач обычно может диагностировать фолликулит и предоставить план лечения. В определенных, тяжелых или стойких случаях рекомендуется обратиться к дерматологу.
Ваш лечащий врач изучит вашу историю болезни и спросит вас о ваших привычках. Некоторые вопросы могут включать:
- Вы потели больше обычного в последнее время или занимались деятельностью, которая заставляет вас сильно потеть?
- Вы были в джакузи или сауне?
- Вы бреетесь каждый день?
- Принимаете ли вы в настоящее время какие-либо лекарства, в том числе средства от прыщей?
Ответы на эти вопросы часто подтверждают диагноз фолликулита и помогают вашему поставщику услуг определить его тип.
В некоторых более серьезных случаях ваш врач может направить вас к дерматологу для дополнительных анализов, чтобы убедиться, что ваш фолликулит не является другим заболеванием. Один из тестов, который можно сделать, — это биопсия. Это тест, во время которого снимается небольшой образец вашей кожи, который затем отправляется в лабораторию, где он исследуется.
Ведение и лечение
Как лечится фолликулит?
Варианты лечения фолликулита зависят от типа и степени тяжести вашего фолликулита.Некоторым типам может потребоваться более агрессивный уход, в то время как другие могут исчезнуть практически без лечения. Если ваш фолликулит протекает в легкой форме, его иногда можно лечить дома. Есть несколько способов ухода за раздраженной кожей, в том числе:
- Использование антибактериальных очищающих средств для очистки кожи. Это ограничит количество бактерий на вашей коже.
- Прикладывайте к раздраженной коже теплые полотенца, чтобы уменьшить дискомфорт.
- Использование кремов от зуда.
При менее тяжелых типах фолликулита, таких как фолликулит Pseudomonas (сыпь в горячей ванне), симптомы обычно проходят в течение нескольких дней без лечения.Если нет, обратитесь к своему врачу. Если у вас более тяжелый случай фолликулита, для лечения этого состояния могут потребоваться пероральные антибиотики. Более глубокие инфекции, такие как фурункулы и карбункулы, возможно, придется удалить врачу. Это уберет скопившийся гной и позволит зажить пораженному участку. Поскольку Pseudofolliculitis barbae и Sycosis barbae сильно влияют на область бороды, вы можете справиться с этими состояниями, изменив свои привычки бритья. Эти изменения могут включать:
- Смягчение волос горячей водой перед бритьем.
- Бритье по волосам, а не против них.
- Использование геля или крема для бритья.
- Бритье через день, а не ежедневно.
- Использование электрической бритвы или средства для удаления волос вместо обычного лезвия.
- Избегайте натягивания кожи во время бритья.
Профилактика
Можно ли предотвратить фолликулит?
Во многих случаях вы можете предотвратить фолликулит или справиться с ним, изменив свой образ жизни.Инфекции фолликулита обычно связаны с проникновением бактерий и дрожжей в ваши волосяные фолликулы. Изменив некоторые части своего обычного распорядка ухода за собой, вы можете ограничить количество инфекционного материала в волосяных фолликулах.
Вот несколько советов по предотвращению фолликулита:
- Поддержание чистоты кожи.
- Ограничение бритья.
- Проверка уровней химических дезинфицирующих средств в гидромассажных ваннах и бассейнах с подогревом перед их использованием. Чем теплее бассейн или гидромассажная ванна, тем быстрее исчезнут химические вещества, что сделает их менее эффективными против бактерий.
- Смывание и снятие купальника, когда вы выходите из гидромассажной ванны или бассейна.
- Носите дышащую одежду, чтобы пот не попадал между одеждой и кожей.
Перспективы / Прогноз
Вернется ли фолликулит?
Фолликулит может возобновиться после лечения, если вы не измените свои правила гигиены и привычки ухода за собой. Поддержание чистоты кожи — важная часть ее здоровья. Также полезно знать, что вызывает у вас фолликулит, чтобы избежать этого в будущем.Например, если вы знаете, что заболели фолликулитом после посещения гидромассажной ванны, то перед тем, как сесть в ванну, вы можете убедиться, что химические вещества находятся в полной силе.
Если вы знаете, что вызвало фолликулит в прошлом, и измените свои привычки, чтобы исправить эти причины, вероятность того, что это будет повторяться снова и снова, мала.
Жить с
Когда мне следует позвонить своему врачу по поводу фолликулита?
Несмотря на то, что во многих случаях фолликулита можно вылечить дома и исчезнуть через короткий промежуток времени, не стесняйтесь звонить своему врачу, если вы обеспокоены.В большинстве случаев ваш врач подскажет, нужно ли вам лечение фолликулита или он пройдет сам по себе. Тяжелые случаи фолликулита требуют лечения и могут потребовать перорального приема лекарств или небольшой процедуры. Если вы испытываете что-либо из следующего, немедленно звоните своему врачу:
- Фолликулит, который распространяется с исходного участка на другие участки кожи.
- Твердые или болезненные пятна.
- Любые неровности, из которых вытекает жидкость.
- Лихорадка, озноб, усталость или любые другие системные симптомы.
Записка из клиники Кливленда
Фолликулит — очень распространенное заболевание, с которым многие люди сталкиваются на протяжении всей жизни. Если вы заметили небольшие красные шишки на руках, ногах, лице или спине и начали испытывать неприятные симптомы (боль, отток жидкости, жар), обратитесь к своему врачу. Зачастую лечение фолликулита можно лечить дома, и для этого не требуется поездка в офис вашего врача, но если у вас есть какие-либо проблемы, лучше всего позвонить своему врачу.
высыпаний у детей: когда мне беспокоиться?
Сыпь в детстве — обычное дело, но это не значит, что она не меньше пугает вас как родителей. Хотя большинство высыпаний проходят сами по себе, вы можете не быть в этом уверены, особенно если сыпь у вашего ребенка сопровождается лихорадкой или другими симптомами.
«Сыпь может быть вызвана или связана с различными состояниями, от легких состояний, таких как тепловая сыпь, до серьезных состояний, таких как менингит», — сказал Нурул Хариади, доктор медицинских наук, специалист по детским инфекционным заболеваниям в Banner Health Center.«В связи с этим важно знать, что должно побудить вашего ребенка позвонить врачу или посетить скорую помощь».
Хорошее практическое правило: местная сыпь, скорее всего, вызвана контактом с кожей, воздействием определенных материалов или веществ, а иногда и микробов, например, опрелостей или укусов насекомых. Широко распространенная сыпь обычно связана с причиной, поражающей все тело, например с корью.
Поскольку многие заболевания вызывают сыпь, мы составили список из восьми наиболее распространенных из них, которые встречаются у детей, признаков и симптомов, которые должны побудить вашего ребенка к врачу или в скорую помощь, а также наглядное руководство, которое нужно всегда иметь под рукой. ссылка.
8 распространенных типов детской сыпи
Розеола
Розеола — одна из самых распространенных вирусных инфекций среди детей от 6 месяцев до 3 лет. Он начинается с лихорадки в течение 2–3 дней, а после ее исчезновения появляется сыпь. Как только появляется сыпь, ваш ребенок обычно здоров и не требует лечения.
Пятая болезнь
Пятая болезнь, часто называемая болезнью пощечины, является распространенной детской инфекцией, вызываемой парвовирусом. Симптомы обычно легкие и включают лихорадку, расстройство желудка, головную боль и сыпь, похожую на удары по щекам.После этого может появиться кружевная сыпь на животе, ногах или руках. Дети старшего возраста или взрослые могут испытывать боли в суставах. Вирус проходит сам по себе, но вашему ребенку может потребоваться обезболивающее для лечения симптомов.
Болезни рук, ног и рта
Заболевание рук, ящура и рта вызывается группой вирусов, называемых энтеровирусами, и является самоизлечивающимся заболеванием, что означает, что оно проходит без специальных лекарств. Он распространяется через слюну, слизь из носа или жидкость из пузыря.Он вызывает появление крошечных шишек, волдырей или язв на руках, ногах, в области подгузников и во рту. Это также может быть связано с жаром и болью в горле. Если ваш ребенок может принимать и удерживать жидкость и активен, вы можете понаблюдать за ним дома после обсуждения этого вопроса с врачом или медсестрой.
Импетиго
Импетиго — одна из наиболее распространенных поверхностных бактериальных кожных инфекций у детей. Обычно это проявляется в виде красных шишек на лице, на которых при лопании образуются корки медового цвета.В зависимости от степени тяжести может потребоваться нанесение антибиотика на кожу или прием внутрь.
MRSA
Кожная инфекция
MRSA вызывается стафилококковыми бактериями Staphylococcus aureus , которые, к сожалению, вызывают инфекции, которые плохо поддаются лечению антибиотиками, которые лечат менее устойчивые S. aureus . Поэтому вашему ребенку может потребоваться другой антибиотик. Могут образовываться рецидивирующие фурункулы, которые могут потребовать разреза и дренирования. Врачу вашего ребенка может потребоваться отправить гной в лабораторию для проверки на MRSA.
Стригущий лишай
Стригущий лишай, или дерматофития, является одним из наиболее распространенных грибковых инфекций кожи у детей. Он чешуйчатый, красный и зудящий, иногда может выглядеть как экзема. В зависимости от локализации (кожа или кожа головы или ногти) может потребоваться противогрибковое лекарство, которое наносят на кожу или принимают внутрь.
Скарлатина
Скарлатина, или скарлатина, — это бактериальная инфекция, которая развивается у некоторых детей с стрептококковой ангиной. Чаще всего встречается у детей от 5 до 15 лет.Симптомы включают грубую сыпь алого цвета, покрывающую большую часть тела и напоминающую наждачную бумагу, боль в горле и высокую температуру. Для лечения болезни назначают антибиотик.
Атопический дерматит
Атопический дерматит или экзема не является инфекционным заболеванием, это хроническое заболевание кожи. Это может быть от 5% до 20% детей, но многие перерастают его к позднему детству. В зависимости от возраста он может появляться на разных участках тела. Общие симптомы — красные, воспаленные и сухие, зудящие пятна на коже.Лечение будет зависеть от симптомов и возраста вашего ребенка.
Есть вопросы? Позвоните своему врачу
Если у вашего ребенка появилась необъяснимая сыпь, не стесняйтесь обращаться к врачу. Лучше поговорить с ними о сыпи (даже если она не окажется ничего серьезного), чем упустить симптомы серьезного заболевания. Чтобы записаться на прием, посетите bannerhealth.com.
Если вы не можете связаться с врачом, вы также можете позвонить на линию Banner Nurse Now по номеру 844-259-9494, чтобы получить бесплатную консультацию о состоянии здоровья круглосуточно и без выходных.
Присоединиться к разговору
Летняя кожная сыпь — кожная сыпь, летняя сыпь и тепловая сыпь
Для многих австралийцев лето означает активный отдых на свежем воздухе. Многие люди получают солнечные ожоги в летние месяцы, и безопасность на солнце важна для всех нас. Но помимо солнечных ожогов у некоторых людей могут появиться и другие высыпания.
Эти высыпания могут быть вызваны такими вещами, как солнечный свет, насекомые, потоотделение и перегрев в летние месяцы, особенно если у них есть аллергия и / или ранее существовавшие кожные заболевания.Младенцы особенно подвержены кожной сыпи, потому что их кожа часто более чувствительна.
Существует несколько типов кожной сыпи; вот некоторые из них, которые могут произойти в летние месяцы.
Тепловая сыпь или потница
Тепловая сыпь или потница — это безвредная, но очень зудящая кожная сыпь, образующая маленькие красные пятна в местах скопления пота, таких как подмышки, спина, под грудью, грудь, шея, пах, изгибы локтей и колен, а также поясница. .
Тепловая сыпь возникает из-за закупорки и воспаления протоков пота в жару и высокой влажности, что вызывает:
- крошечные красные пятна
- раздражающий зуд и покалывание
- покраснение и небольшая припухлость пораженного участка
Узнайте больше о том, как выжить в жаркую погоду.
Солнечная сыпь
У некоторых людей кожа, на которой может образоваться сыпь при воздействии прямых солнечных лучей, в том числе у людей, принимающих определенные антибиотики, или у людей, подвергающихся воздействию некоторых химикатов, ароматизаторов, красителей или дезинфицирующих средств. Это называется фотодерматитом.
У некоторых людей пребывание на солнце весной или в начале лета может вызвать зудящую красную сыпь на передней части шеи, груди, руках и бедрах, называемую полиморфной легкой сыпью (PMLE). Обычно он проходит без лечения через несколько дней, хотя может вернуться.
Солнечный свет также может вызвать у восприимчивых людей редкое заболевание, называемое волчанкой (системная красная волчанка или СКВ).
Подробнее о защите от солнца.
ПРОВЕРЬТЕ СИМПТОМЫ — Воспользуйтесь нашим средством проверки симптомов Symptom Checker и выясните, нужна ли вам медицинская помощь.
Кожная аллергия
Весна и лето — это время, когда в окружающей среде присутствует много веществ, которые могут вызывать аллергические кожные реакции — плесень, пыльца, вещества растений и животных.
- крапивница (крапивница) может быть вызвана жарой или потом
- экзема (атопический дерматит) может обостриться летом, особенно при повышенном потоотделении
- Некоторые растения и травы могут вызывать кожную сыпь
Сыпь от укусов и укусов
Укусы и укусы обычно вызывают боль и небольшой отек, но у некоторых людей они могут вызывать серьезную кожную реакцию, особенно если у них аллергия на укусы. Иногда реакция локализуется в виде припухлости на месте укуса или укуса.Это может быть много сантиметров в ширину, но постепенно проходит в течение нескольких дней.
У некоторых людей реакция на укус или укус поражает все их тело и может вызвать кожный зуд в любом месте тела, отек лица, губ, языка, горла и верхних дыхательных путей, учащенное сердцебиение и низкое кровяное давление.
Тяжелая аллергическая реакция, поражающая все тело, называется анафилаксией и требует неотложной медицинской помощи.
Подробнее об укусах и укусах.
Хронические кожные заболевания
У многих людей с хроническими кожными заболеваниями летом симптомы могут ухудшаться.Вам следует обратиться к врачу, если у вас есть проблема с кожей, которая усугубляется жарой и солнечным светом. Людям с этими состояниями, возможно, потребуется принять особые меры предосторожности. Примеры хронических кожных заболеваний включают:
Уход за собой и лечение
Большинство летних высыпаний на коже не вредны и проходят сами по себе через несколько дней. Большинство высыпаний можно безопасно и эффективно лечить в домашних условиях. Попробуйте один или несколько из следующих способов:
- Носите легкую, свободную мягкую одежду, не задерживающую тепло и влагу.Лучше всего подходят натуральные ткани, например, хлопок.
- Проводите время в прохладной, кондиционированной или хорошо вентилируемой среде. При необходимости используйте вентилятор.
- Часто принимайте прохладные ванны или душ.
- Спросите своего врача или фармацевта, есть ли какие-либо кремы или таблетки, которые могут вам помочь.
- Не царапайте пораженный участок, так как он может ухудшиться и заразиться.
Также важно пить много воды в жаркую погоду и не допускать попадания солнечных лучей на кожу.
Когда обращаться за медицинской помощью
Обратитесь к врачу, если сыпь не проходит сама по себе, кажется, что она ухудшается, или если у вас есть признаки кожной инфекции, такие как:
- боль, отек, покраснение или тепло вокруг пораженного участка
- Гной, истекающий из очагов поражения
- Увеличение лимфатических узлов в подмышечной впадине, шее или паху
- лихорадка или озноб
В редких случаях некоторые высыпания являются ранней стадией серьезных инфекций, поражающих все тело, головной или спинной мозг.Вам следует обратиться к врачу или позвонить по телефону Triple Zero (000), если ваша сыпь связана с:
НАЙТИ ЗДРАВООХРАНЕНИЕ — Наша поисковая служба поможет вам найти врачей, аптеки, больницы и другие медицинские услуги.
В аварийной ситуации
Анафилаксия
Легкая сыпь при укусах пчел и ос является нормальным явлением. Однако у некоторых людей, страдающих аллергией, укусы могут вызвать серьезную реакцию, называемую анафилаксией. Анафилаксия — это неотложная медицинская помощь.Позвоните в скорую помощь по телефону «тройной ноль» (000), если у вас (или вашего близкого) появятся такие симптомы, как головокружение, затрудненное дыхание, отек или стеснение в горле или учащенный пульс.
Если у человека есть «личный план действий» по управлению известной тяжелой аллергией, ему может потребоваться помощь, чтобы следовать его плану. Это может включать введение человеку адреналина через автоинжектор (например, Epipen®), если он доступен. Австралазийское общество клинической иммунологии и аллергии рекомендует в случае тяжелой аллергической реакции в качестве начального лечения адреналин.Для получения дополнительной информации посетите веб-сайт «Выбор мудрой Австралии».
Информационный бюллетень по оказанию первой помощи при анафилаксии можно найти на их веб-сайте.
Узнайте, как составить личный план действий для человека, страдающего анафилаксией.
Подробнее об анафилаксии можно прочитать в разделе «Укусы и укусы».
Тепловой удар и тепловое истощение
Тепловая сыпь также может быть ранним предупреждением о тепловом ударе и тепловом истощении.
Немедленно позвоните в тройной ноль (000), если у вас (или у вашего близкого) появятся симптомы теплового удара, такие как резкое повышение температуры тела, покраснение, сухость кожи (из-за прекращения потоотделения), сухой опухший язык, учащенный пульс. , учащенное поверхностное дыхание, сильная жажда, головная боль, тошнота и рвота, головокружение, спутанность сознания, нарушение координации или невнятная речь, агрессивное или странное поведение, потеря сознания, судороги или кома.
Дополнительная информация
Если вам нужна помощь или дополнительная информация о летних высыпаниях, есть ряд ресурсов и услуг:
- Ваш врач, фармацевт или отделение неотложной помощи ближайшей больницы
- Справочная телефонная линия Информационного центра по отравлениям по номеру 13 11 26 (круглосуточно, 7 дней в неделю)
- healthdirect по телефону 1800 022 222 (известный как NURSE-ON-CALL в Виктории), чтобы поговорить с дипломированной медсестрой (24 часа в сутки, 7 дней в неделю)
Симптомы, причины, методы лечения и преодоление
Крапивница — это припухшие рубцы, которые часто появляются на коже в результате аллергической реакции.На самом деле существует ряд различных факторов, которые могут вызвать у людей приступы крапивницы, включая беспокойство. Когда это происходит, у людей может появиться зудящая сыпь на коже, известная как тревожная крапивница, также иногда известная как стрессовая сыпь.
Большинство людей в той или иной степени воспринимают беспокойство и стресс как нормальную часть повседневной жизни. Но когда вы уже находитесь в состоянии стресса, внезапно развивающаяся зудящая и раздражающая крапивница может вызвать у вас еще большее беспокойство.
Если у вас крапивница и вы не можете определить другую причину, возможно, причиной этого может быть беспокойство.Однако важно определить, что может вызвать вашу реакцию.
Если причиной являются стресс и беспокойство, вы можете предпринять шаги, чтобы управлять своей реакцией на стресс и снизить вероятность развития стрессовой сыпи.
Симптомы
Сыпь от стресса часто проявляется в виде крапивницы, также известной как рубцы или волдыри, которые, как правило, бывают:
- Пятнистый
- Зуд
- Пухлый
- Красный
- Опухание
Они могут появиться где угодно на теле.Хотя сначала они могут начинаться с крошечных красных шишек, таких как типичная сыпь, стрессовые высыпания часто становятся более крупными рубцами или пятнами, которые становятся хуже после их расчесывания.
Отдельные ульи могут быть такими же большими, как обеденные тарелки, но ульи меньшего размера также могут сливаться вместе, так что кажется, что они покрывают большую часть тела.
Причины
Крапивница часто является результатом аллергической реакции на что-то в вашем окружении. Стресс может вызвать реакцию симпатической нервной системы, которая приводит к выбросу гистамина.
Гистамин — это соединение, которое обычно вырабатывается организмом в ответ на травму, аллергию и воспалительные реакции, но оно также может быть вызвано стрессом.
Некоторые другие факторы, которые могут привести к крапивнице, включают:
- Химическая промышленность
- Упражнение
- Экстремальная погода
- Ткани
- Продукты питания
- Инфекция
- Лекарства
- Пыльца
- Солнечный свет
- Пот
Общие пищевые аллергены, которые могут вызвать крапивницу, включают молоко, орехи, сою, яйца, морепродукты и пшеницу.
Это тревога или что-то еще?
Если у вас крапивница, вам следует начать с оценки вашей активности за последние несколько дней. Любые необычные изменения в вашем распорядке дня или знакомство с новыми вещами могут сыграть роль в возникновении крапивницы.
Вот некоторые вопросы, которые вы можете задать себе, чтобы определить причину:
- Когда появились симптомы?
- Вы поменяли стиральные порошки или мыло?
- Вы ели что-нибудь, чего обычно не ели?
Если вы не можете определить другую причину и пережили сильный стресс, вашими симптомами может быть стрессовая сыпь.
Сыпь от стресса чаще всего появляется у женщин в возрасте 30, 40 и 50 лет. Люди, у которых в прошлом была аллергическая крапивница, также подвергаются более высокому риску возникновения тревожной крапивницы.
Лечение
Если вы испытываете стрессовую сыпь, важно найти способ облегчить ваши непосредственные симптомы в краткосрочной перспективе, а также искать способы снизить уровень стресса в долгосрочной перспективе.
Некоторые вещи, которые могут вам помочь:
- Уход за кожей : Вы можете облегчить некоторые неприятные физические симптомы крапивницы, надев свободную одежду и избегая горячей воды.Актуальные стероиды, такие как крем с гидрокортизоном, и применение холодных компрессов также могут помочь уменьшить зуд и раздражение, вызванные крапивницей.
- Примите антигистаминные препараты. : При крапивнице могут помочь отпускаемые без рецепта препараты, такие как Бенадрил (дифенгидрамин), Кларитин (лоратадин) и Аллегра (фексофенадин).
- Используйте методы управления стрессом : Если вы чувствуете острый стресс, попробуйте некоторые быстродействующие средства для снятия стресса, которые могут помочь обеспечить более быстрое облегчение.Глубокое дыхание может быть эффективным способом успокоить ваше тело и разум, но также могут помочь другие стратегии, такие как прогулка вокруг квартала или несколько минут спокойной медитации.
Если крапивница сопровождается другими симптомами аллергической реакции, такими как отек лица или губ, хрипы или затрудненное дыхание, вам следует немедленно обратиться за медицинской помощью. Это может быть признаком серьезной, возможно, опасной для жизни аллергической реакции.
Вам также следует поговорить со своим врачом, если крапивница усиливается или длится дольше шести недель.Крапивница, которая сохраняется более шести недель, считается хронической и не может пройти сама по себе без медицинской помощи.
Профилактика
Если вы склонны к появлению стрессовой сыпи, важно научиться определять свои триггеры и в первую очередь принимать меры для предотвращения возникновения крапивницы.
Если вы испытываете стрессовую сыпь, это может быть признаком того, что вам нужно найти способ лучше справиться со стрессом и тревогой в своей жизни. Важно выработать хорошие методы борьбы со стрессом.Некоторые эффективные инструменты могут включать:
Бросьте вызов негативным мыслям
Негативные мысли могут вызывать чувство тревоги. Если вы научитесь распознавать эти негативные мысли, а затем оспаривать их, это поможет вам заменить их более реалистичными и позитивными.
Измени свою ситуацию
Если в вашей жизни есть что-то, что вызывает сильное беспокойство, подумайте, что вы можете сделать, чтобы изменить ситуацию. Это может включать делегирование одних задач другим, сокращение ваших обязательств или установление границ с другими.
Попробовать ведение журнала
Исследования показывают, что экспрессивное письмо может быть полезным для уменьшения чувства тревоги. Попробуйте вести дневник, в котором вы будете писать о том, что вы переживаете, или о некоторых вещах, за которые вы благодарны.
Подумайте о профессиональном лечении
Беспокойство может серьезно повлиять на вашу жизнь и со временем усугубиться, если не лечить. Если вы чувствуете, что ваше беспокойство вызывает серьезный стресс или затрудняет нормальную повседневную жизнь, поговорите со специалистом в области психического здоровья.Доступны эффективные методы лечения, которые помогут вам справиться с беспокойством.
Слово Verywell
С тревогой бывает трудно справиться, но зуд и неприятные ульи часто могут сделать то, что вы чувствуете, еще хуже. К счастью, крапивница обычно поддается самолечению.
Если вы склонны к стрессовым высыпаниям, лучший способ справиться с ними — это взять под контроль свое беспокойство. Поговорите со своим врачом о некоторых способах справиться с ситуацией, которые могут включать лекарства, психотерапию или их комбинацию.
.

 При надавливании на сосудистое пятно окраска исчезает и восстанавливается в состоянии покоя. Еще один вид пятен — геморрагический — связан с повышенной проницаемостью стенок сосудов. Пример геморрагического темного пятна на коже — синяк. Также к пятнам относят точечные кровоизлияния небольшого диаметра, петихии, их диаметр не превышает 5 мм. Более крупные кровоизлияния под кожей называют «экхимозы». В зависимости от размера различают мелкоточечную сыпь (диаметр до 10 мм) и крупнопятнистую (10-20 мм). Крупные пятна могут сливаться в эритему.
При надавливании на сосудистое пятно окраска исчезает и восстанавливается в состоянии покоя. Еще один вид пятен — геморрагический — связан с повышенной проницаемостью стенок сосудов. Пример геморрагического темного пятна на коже — синяк. Также к пятнам относят точечные кровоизлияния небольшого диаметра, петихии, их диаметр не превышает 5 мм. Более крупные кровоизлияния под кожей называют «экхимозы». В зависимости от размера различают мелкоточечную сыпь (диаметр до 10 мм) и крупнопятнистую (10-20 мм). Крупные пятна могут сливаться в эритему. Последняя группа возникает при объединении крупных бугорков, которые появились на коже. Причиной развития папул является утолщение клеточных слоев, воспалительные процессы, опухоли, отложения органических веществ в коже.
Последняя группа возникает при объединении крупных бугорков, которые появились на коже. Причиной развития папул является утолщение клеточных слоев, воспалительные процессы, опухоли, отложения органических веществ в коже. Узлы большей плотности могут оставлять рубцы и указывать на наличие специфического воспаления.
Узлы большей плотности могут оставлять рубцы и указывать на наличие специфического воспаления. Часто пациентам рекомендуется антисептическая обработка и местные дезинфицирующие и препараты.
Часто пациентам рекомендуется антисептическая обработка и местные дезинфицирующие и препараты.

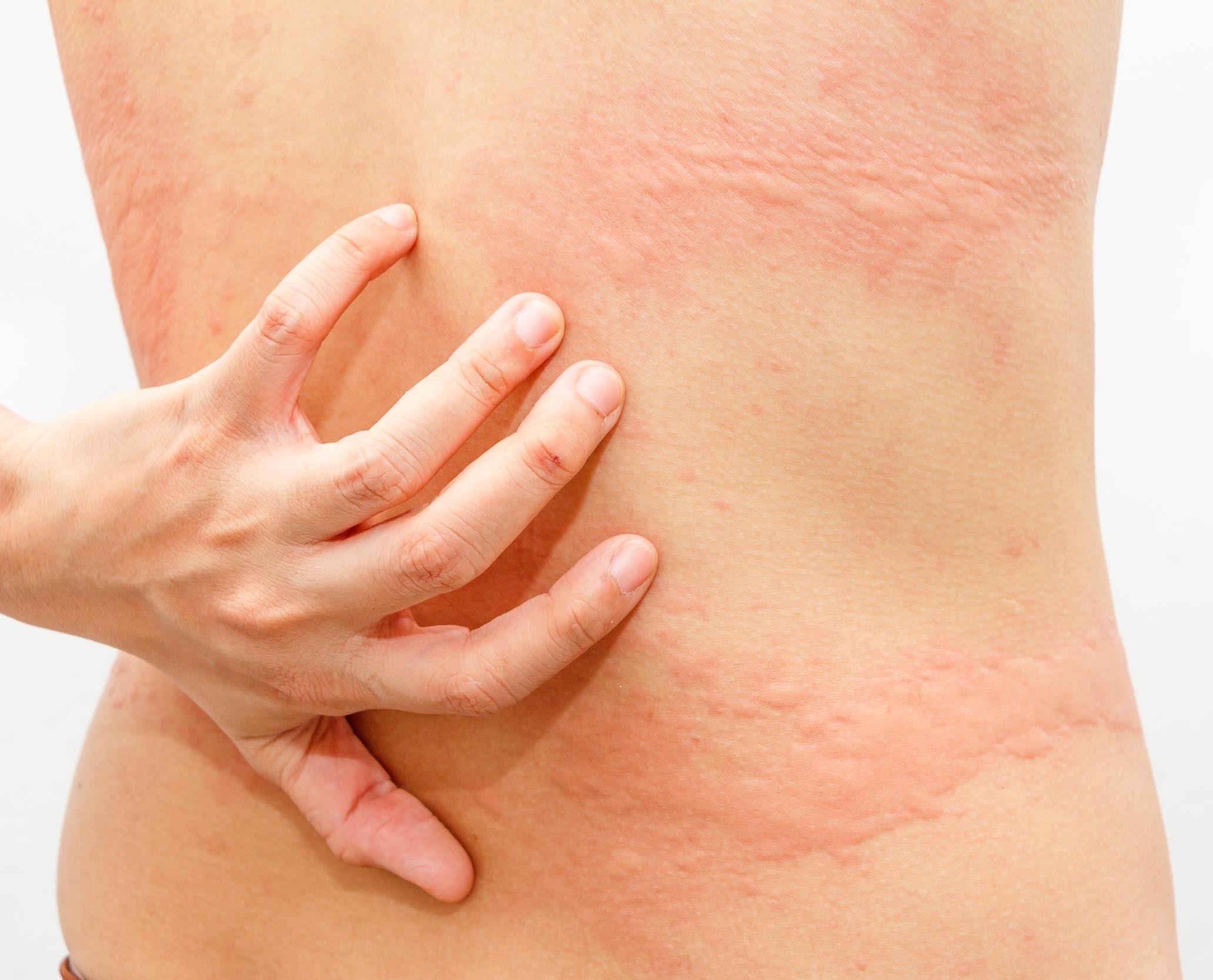
 Есть разновидность системной склеродермии — диффузная. Это редкая форма встречается всего у 5% пациентов. Данная форма опасна тем, что негативные изменения происходят во внутренних органах, поэтому исход ее печальный.
Есть разновидность системной склеродермии — диффузная. Это редкая форма встречается всего у 5% пациентов. Данная форма опасна тем, что негативные изменения происходят во внутренних органах, поэтому исход ее печальный. Очень часто встречается у детей, хотя взрослые тоже не застрахованы.
Очень часто встречается у детей, хотя взрослые тоже не застрахованы.
 Отметим, что размер покраснений, количество пятнышек или сыпи может быть разным: занимать значительную площадь поверхности конечности/тела или быть практически незаметным. Внимательно просмотрите плечи, грудь, руки и спину, поскольку чаще всего именно в этих местах начинает проявляться сыпь.
Отметим, что размер покраснений, количество пятнышек или сыпи может быть разным: занимать значительную площадь поверхности конечности/тела или быть практически незаметным. Внимательно просмотрите плечи, грудь, руки и спину, поскольку чаще всего именно в этих местах начинает проявляться сыпь.

 При затруднении дыхания немедленно обратитесь за медицинской помощью.
При затруднении дыхания немедленно обратитесь за медицинской помощью.