Комедоны подкожные: Закрытые комедоны и милиумы: как бороться с маленькими белыми точками
Комедоны: причины возникновения и способы борьбы
На пути к идеальной гладкой коже всегда появляются пятна на бьюти-репутации – надоедливые черные точки и белесые угри. Их сложно скрыть при помощи тональной основы и практически невозможно убрать любимыми очищающими средствами. Они портят любой макияж и вызывают желание как можно быстрее выдавить их. Но не стоит спешить! MAKEUPSTORE знает, что нужно сделать, чтобы избавиться от забитых пор и получить роскошный результат «на лицо».
Содержание:
Причины и виды комедонов
Существует два вида комедонов – открытые и закрытые.
В первом случае они появляются из-за избытка кожного сала, которое смешивается с ороговевшими частицами верхнего слоя эпидермиса, внешними загрязнениями и бактериями. Они блокируют протоки сальных желез, расширяются до 2 мм и обретают желтоватый или черный оттенок из-за окисления кислородом.
Закрытые комедоны заметить сложнее, так как в этом случае излишки себума, омертвевшие частицы, загрязнения и бактерии оказываются «запертыми» под тонким слоем кожи.:max_bytes(150000):strip_icc()/milia-38ca74189916485ebbf744fb5df80833.jpg) Именно они могут воспаляться и превращаться в болезненные прыщи, возвышаясь над кожей.
Именно они могут воспаляться и превращаться в болезненные прыщи, возвышаясь над кожей.
Появляются комедоны по многим причинам. Но чаще всего это происходит из-за использования наружных жирных косметических средств или недостаточного очищения кожи. Стоит помнить еще и о генетической предрасположенности, жирном типе кожного покрова и образе жизни.
Как избавиться от комедонов
Признав проблему, ищете средства, которые помогут вам надолго забыть о забитых порах и белесых прыщиках? Тогда вам точно нужно заглянуть в этот раздел!
Средств от черных точек очень много, и все они работают в разных направлениях. Прежде чем выбирать и использовать понравившийся бьюти-продукт, обратитесь к косметологу, который поможет подобрать вам правильную схему очищения и ухода за кожей.
1. Маски. При поиске бьюти-продукта обращайте внимание на очищающие, или же сделайте выбор в пользу глиняного средства. Последнее устраняет с пор загрязнения и контролирует выработку себума. Регулярное применение маски не чаще одного-двух раз в неделю позволит вам уменьшить количество комедонов.
Регулярное применение маски не чаще одного-двух раз в неделю позволит вам уменьшить количество комедонов.
2. Крем, тоник и лосьон. В обязательном порядке нужно иметь под рукой средства, содержащие в своем составе салициловую или фруктовые кислоты. Тоник, крем или лосьон идеально подойдут для ежедневного ритуала. Только не забывайте – после применения средств нужно наносить санскрин перед выходом на улицу.
3. Обязательное отшелушивание. Скрабы считаются достаточно агрессивными средствами, поэтому пользоваться ими чаще одного-двух раз в неделю не стоит. Вместо этого можно применять мягкий гоммаж, который будет наносить меньше вреда для кожи.
4. Полоски. Если вам необходимо быстро очистить крылья носа от заметных черных точек, то клейкая полоска поможет вам. Бьюти-продукт прекрасно вытягивает себум и загрязнения с пор, но не предотвращает появление черных точек.
5. Механическая или классическая чистка. Мануальное очищение при помощи металлической петли – достаточно болезненная процедура, но именно она отличается высокой эффективностью. В домашних условиях использовать этот инструмент слишком часто не стоит. Перед этой процедурой обязательно нужно сделать качественное очищение и распаривание эпидермиса. Поэтому лучше посетите косметологическую клинику или салон, где специалисты сделают все, чтобы не повредить вашу нежную кожу и безопасно удалить черные точки.
В домашних условиях использовать этот инструмент слишком часто не стоит. Перед этой процедурой обязательно нужно сделать качественное очищение и распаривание эпидермиса. Поэтому лучше посетите косметологическую клинику или салон, где специалисты сделают все, чтобы не повредить вашу нежную кожу и безопасно удалить черные точки.
Как предупредить появление комедонов
Любые проблемы с кожей имеют свойства возвращаться вновь. Это же касается и черных точек. Если вы будете использовать правильные средства, но не измените свое отношение к любимому комедогенному тональному крему, то белесые угри вернутся вновь.
Под правильным уходом для проблемной кожи понимают применение некомедогенной декоративной косметики, бережное очищение кожи, использование подсушивающих лосьонов, успокаивающих масок и пилинг-скаток, которые помогают сохранить правильный рН баланс.
Конечно, не стоит пренебрегать и мнением дерматолога, который может обратить внимание на внутренние проблемы организма. Именно врач поможет вам подобрать правильное питание и необходимые бьюти-продукты, которые сделают все, чтобы комедоны не вернулись.
Именно врач поможет вам подобрать правильное питание и необходимые бьюти-продукты, которые сделают все, чтобы комедоны не вернулись.
Белые или черные угри – это не повод расстраиваться. Именно с этого момента начинается ваш последний этап по достижению красивой и фарфоровой кожи. Сделайте правильный выбор, используйте специальные бьюти-продукты и будьте счастливы!
Как лечить комедоны и черные точки
Как эффективно убрать черные точки, не посещая косметолога еженедельно, – вопрос интересующий обладателей жирной проблемной кожи с комедонами.
Что такое черные точки и комедоны, какие средства для домашнего и профессионального уходов нужны, чтобы избавиться от них навсегда — все это разбираем здесь.
СОДЕРЖАНИЕ:
Что такое комедоны и черные точки
Оба понятия являются синонимами. Комедоны – это научное название скопления ороговевших клеток и плотного кожного сала внутри пор кожи, обывательское название – черные точки.
Комедоны – это научное название скопления ороговевших клеток и плотного кожного сала внутри пор кожи, обывательское название – черные точки.
Ранее комедоны рассматривались как косметический дефект у обладателей комбинированной и жирной кожи.
В настоящее время, Международная ассоциация по терапии пациентов с акне признала комедоны нулевой или начальной стадией болезни акне.
Вывод – комедоны необходимо лечить, т.к. они являются ранним симптомом проблемной кожи. Длительное присутствие комедонов приводит к появлению воспалительных элементов акне на лице, или прыщей.
Как вылечить черные точки
Лечение кожи подразумевает применение лечебных средств. И начинать нужно как можно раньше, чтобы избежать развития акне, главным осложнением которого является постакне – пигментные пятна и рыбцы на месте бывших высыпаний.
Российское общество Дерматовенерологов и Косметологов во главе с доктором медицинских наук, профессором Хлебниковой А.Н., опираясь на международные исследования, разработали и опубликовали список лечебных субстанций, эффективных для решения проблемы акне всех степеней тяжести.
Ретиноиды — ингредиенты 1-й линии терапии акне 0-ой степени. Понятие «1-я линия» включает в себя средства с самой высокой эффективностью и с этих средств начинают лечение.
Как избавиться от комедонов
Для этого потребуется выполнение всего 2х пунктов:
- Применение ретиноидов для нормализации количества и состава кожного жира, а также регуляции отшелушивания кожи.
- Провести курс поверхностного пилинга по тем же показаниям, после перейти на поддерживающие процедуры с периодичностью 1 раз в месяц.
Главное – это регулярное выполнение, только так можно добиться желаемого результата.
Ретиноиды — почему они препараты предпочтительного выбора?
Ретиноиды – это производные Витамина А, который и в норме поступает в кожу и воспринимается абсолютно физиологично.
Как работают ретиноиды в коже?
- Себорегуляция — снижают количество и нормализуют состав кожного сала. Кожных выделений становится меньше и снижается их плотность, что предотвращает образование закупорок.
- Отшелушивают избыток роговых масс – один из составляющих механизма образования черных точек.
- Противовоспалительное – профилактика возникновения воспалительных элементов – прыщей.
- Стимулируют иммунитет на местном уровне — восстановление и заживление кожи.
Как ретиноиды применять и по каким правилам?
Назначением ретиноидов занимается специалист косметолог, он же рекомендует препарат и схему его применения.
При наличии комедонов, самостоятельно можно начать использовать ретинол в небольших дозировках, а также ретинол в форме ретинальдегида — не провоцирует красноту и шелушение.
Обновляющий крем с ретинальдегидом DermaQuest
Это лечебный крем, содержит новую атравматичную форму ретинола – ретинальдегид — форма ретинола без малейшего раздражающего действия. Ретинальдегид разрешен к использованию даже при деликатной, чувствительной коже.
- Безопасность – не вызывает раздражения, красноты, сухости, дискомфорта,
- Подходит для всех типов кожи, в том числе чувствительной, и даже при раздражении,
- Ежедневное применение — в качестве вечернего крема, используют ежедневно.
- Содержит Бакучиол — имитатор витамина А, дополнительног повышающий эффект ретинола, антиоксиданты и растительные экстракты – для комфорта применения
Сочетается с механическими чистками, которые потребуются на начальном этапе лечения.
Достаточно сделать перерыв в применении крема за 2 дня до и 3 дня после механической экстракции.
Результат применения ретиноидов – это чистая матовая кожа, чистые и узкие поры, а также профилактика высыпаний на коже.
Почему нужен пилинг от черных точек?
Кислотные пилинги выполняют глубокое очищение пор от комедонов благодаря своим свойствам:
- Кислоты эффективно удаляют с поверхности кожи и внутри сально-волосяного фолликула скопившиеся роговые чешуйки. Для этого необходимо выбрать пилинг с жирорастворимыми кислотами.
- Кислоты растворяют сальные пробки (черные точки), очищают растянутые поры.
Правильно подобранный пилинг повышает эффективность домашнего ухода в поддержании пор чистыми, что не дает им растянуться и выглядеть зияющими.
Какой пилинг выбрать
Распространенное заблуждение – любой поверхностный пилинг подойдет для очищения кожи.
Это не так, более того, неправильно подобранный состав способен активизировать работу сальных желез, повышая выработку кожного сала, блеск кожи и загрязненность пор.
Какие пилинги нужны от комедонов:
1. Только на основе жирорастворимых кислот, способных проникать внутрь пор (молочные и гликолевые не подойдут).
2. Атравматичный с минимальным раздражающим действием, т.к. реакция жирной кожи на раздражение – повышение активности сальных желез и увеличение салотечения.
Очищающие пилинги для лица
Миндальный пилинг с Азелаиновой кислотой и Гибискусом DermaQuest
Пилинг при воспаленном акне — папулы, пустулы. Идеально убирает жирный блеск, матируя кожу, а также осветляет пигментные пятна постакне, возникающие на месте разрешившихся воспалительных элементов акне, придает лицу ухоженный вид, убирает комедоны.
Состав пилинга
Работа пилинга обоснована его составом:
- Миндальная кислота 10% — рабочая и при этом мягкая концентрация;
- Азелаиновая кислота 2% — также невысокая концентрация, важный аспект – находится не в составе средства домашнего ухода, а в пилинге с определенной кислотностью.
 В данном растворе глубоко проникает, оказывая заявленные действия:
В данном растворе глубоко проникает, оказывая заявленные действия:
Нормализует кератинизацию протоков сальных желез – звено патогенеза образования черных точек. Отшелушивает скопившиеся внутри пор ороговевшие чешуйки;
Деликатно растворяет комедоны;
Матирует кожу, снижая активность сальных желез;
Подавляет рост бактерий акне – профилактика возникновения прыщей на коже;
Противовоспалительное действие;
Блокирует тирозиназу – осветляет поствоспалительную пигментацию постакне;
- Экстракт цветов Гибискуса – мощное успокаивающее, противовоспалительное и антиоксидантное действие. Снимает воспаление и успокаивает чувствительную кожу на фоне акне.
- Стволовые клетки Сирени лиловой – регулируют работу сальных желез, уменьшает выделение кожного сала;
- Фитоамин – успокаивает и смягчает кожу ;
рН пилинга 2,6
Обогащенный состав Миндального пилинга DermaQuest делает его высокоэффективным и отличным по функциональности, переносимости и комфорту применения (по сравнению с прочими миндальными пилингами).
Миндальный пилинг DermaQuest с Азелаиновой кислотой и Гибискусом – современный образец обогащенного пилинга для проблемной кожи. Преимущества работы миндальной кислоты + современных активных ингредиентов.
Курс: 4 -10 процедур 1 раз в 7-14 дней в зависимости от количества наносимых слоев. Далее — поддерживающая терапия – 1 раз в месяц.
Тыквенный пилинг основной DermaQuest
Профессиональный пилинг, который выполняет функцию атравматичной чистки лица, растворяет сальные пробки комедоны, очищая поры, восстанавливает состав бактериальной флоры кожи (микробиом)
Состав пилинга
Основу пилинга составляет мякость тыквы, обогащенная активными ингредиентами.
- Мякоть тыквы 40% — натуральные АНА, Энзимы и Пирогены выполняют разогрев кожи и облегчают эксраткцию комедонов. Кератолитическое и распаривающее действие, лимфодренаж и улучшение микроциркуляции.

- Салициловая кислота 2% — растворяет комедоны, антисептик, уменьшает продукцию кожного сала.
- Лактобактерии и энзимы тыквы 3% — энзимы разрыхляют роговой слой и расщепляют как себум на поверхности кожи и сами закрытые комедоны. Лактобактерии перерабатывают субстрат до молочной кислоты – очищение и восстановление натурального увлажняющего фактора. Восстановление микробиома кожи — убирает раздражение и дискомфорт.
- Стволовые клетки Сладкого Апельсина – омоложение кожи, уплотнение и выравнивание рельефа. Активизирует синтез коллагена IV типа. Сохраняют «пышность» и упругость кожи.
- Витамин Е – мощное антиоксидантное действие.
- Молочная кислота 3% – увлажняет, оказывает мягкое кератолитическое действие, восстанавливает барьерную функцию кожи.
- Гликолевая кислота 3% – в данном проценте работает на увлажнение, как антисептик и легкий кератолитик.

Почему тыквенный пилинг столь эффективно растворяет даже самые плотные и крупные черные точки?
Как работает Тыквенный пилинг DermaQuest?
Распаривает кожу – активизирует кровообращение, способствует расширению пор и размягчению содержимого;
Растворяет черные точки – комбинация кислот и энзимов проникает внутрь пор и растворяет сальные пробки и ороговевшие чешуйки;
Разрыхляет и деликатно отшелушивает ороговевшие чешуйки с поверхности кожи;
Натуральный витамин А из мякоти тыквы – регулирует работу сальных желез, замедляет образование новых закупорок;
Таким образом, тыквенный пилинг это не только атравматичная чистка кожи, но и профилактика последующего загрязнения и заполнения пор.
Преимущества Тыквенного пилинга
• Атравматичный Всесезонный пилинг — процедура, без раздражения и шелушения, разрешена к выполнению даже летом, в том числе подросткам.
• Не требует предварительной подготовки и восстановления кожи после процедуры — клиент продолжает жить полноценной жизнью без выпадения из социума;
• Моментальный результат — сразу после процедуры чистая, здоровая подтянутая кожа, как говорится, «хоть на свидание».
Тыквенный пилинг основной DermaQuest
Курс подбирает косметолог, в среднем, 3 – 5 процедур 1 раз в 10 дней. В дальнейшем достаточно 1 процедуры в месяц для поддержания пор в очищенном состоянии.
Видео этапов процедуры и ее результатами по этой ссылке.
Комедоны: лечение и профилактика
Комедоны на лице — это небольшие папулы угревой сыпи плотного цвета. Обычно они развиваются на лбу и подбородке. Вы обычно видите эти папулы, когда имеете дело с акне.
Обычно они развиваются на лбу и подбородке. Вы обычно видите эти папулы, когда имеете дело с акне.
- Белая голова или закрытый комедон — они образуются, потому что полностью блокируется волосяной фолликул.
- Черноголовый или открытый комедоны являются результатом сбора поверхностных пигментов в порах, образующих темные точки на коже. Некоторые люди принимают эти точки за грязь.
- Гигантские комедоны — это большое поражение с отверстием, похожим на угри.
- Макрокомедоны — закрытые комедоны превышают 2-3 миллиметра в длину.
- Микрокомедоны: эти чрезвычайно маленькие комедоны обычно не видны.
- Солнечные комедоны являются результатом повреждения от лучей солнца и обычно образуются у пожилых людей, прежде всего на щеках.
Может появляться комедон на спине, на теле, на груди и на лице.
Причины появления комедонов
Комедоны могут появиться по очень разным причинам: от привычек в питании до микротравм на коже. Давайте детальней разберем, почему же появляются нелюбимые нами прыщи.
- Прыщи со стержнем появляются, когда в клетках увеличивается количество сала, сальные протоки и волосяные фолликулы блокируются.
- Сейчас известно, что комедоны также связаны с воспалением кожи.
- В клетках кожи чрезмерно активно ведет себя мужской половой гормон 5-тестостерон.
- Снижение линолевой кислоты в кожном сале, она отвечает за барьерную функцию кожи.
- Переувлажненная кожа от увлажняющих средств или из-за климата.
- Применение химических веществ, жирных помад, некоторых красителей в косметике
- Повреждение фолликула из-за травмы: к примеру, вы любите выдавить прыщ, используете химические пилинги или обрабатываете кожу лазером.
- Курение — комедональная акне часто появляются у курильщиков.
- Некоторые продукты провоцируют появлению акне комедональной формы: молочные продукты, сахар и жиры.
Как избавиться от комедонов на лице и теле
Закрытые комедоны могут раздражать, но есть несколько относительно простых способов справиться с ними. Избавиться от глубоких прыщей можно в домашних условиях:
Используйте только некомедогенные продукты. Продукты, помеченные как некомедогенные, с меньшей вероятностью засорят ваши поры и, следовательно, с меньшей вероятностью приведут к проблеме. Тем не менее у системы маркировки есть свои недостатки, и у вас все еще могут быть проблемы с продуктами, которые утверждают, что они некомедогенные. Изучайте этикетки.
Используйте нежные отшелушиватели. Химические отшелушивающие средства полезны, потому что они разрушают связи между мертвыми клетками кожи, жиром и всем другим мусором, который может забить ваши поры. Таким образом, вы можете легче смыть их и держать свои поры чистыми. Ищите продукты, содержащие такие ингредиенты, как салициловая кислота и гликолевая кислота.
Примените перекись бензоила. Этот классический ингредиент для борьбы с угревой сыпью работает, убивая бактерии, которые часто подпитывают прыщи и закупоривают поры. Хотя перекись бензоила часто встречается сам по себе, ее также можно найти в составе средств с салициловой кислотой, вместе они действуют эффективней.
Рассмотрите ретиноиды. Эти ингредиенты, которые включают в себя ретинол, сетчатку и адапален (дифферин), являются производными витамина А, который, как полагают, ускоряю. Однако ретиноиды могут вызвать раздражение, особенно при первом контакте с кожей. Так что их лучше не применять ежедневно.
После последовательного использования этих стратегий в течение некоторого времени вы должны начать видеть улучшение состояния кожи. Тем не менее знайте, что для полного эффекта вам нужно будет быть терпеливым — для заметных изменений может потребоваться до трех месяцев.
Но если вы не видите улучшения или ваши комедоны становится все хуже — это знак, чтобы обратиться к дерматологу за советом.
На первый взгляд закрытые комедоны — это просто небольшие неприятности, но если их не лечить, они могут превратиться в сердитые, воспаленные прыщи.
Пока вы ухаживаете регулярно за своей кожей, вы держите ее состояние под контролем.
Профилактика появления
Последовательное соблюдение процедуры по уходу за кожей, которая включает в себя умывание лица и использование нежных, безмасляных продуктов, может помочь предотвратить появление комедонов. Используйте легкие основы под макияж. Полностью снимайте декоративную косметику перед сном. Всегда принимайте душ после физических упражнений или напряженной работы.
Избегайте выдавливания прыщей, так как это может привести к инфекции или рубцов.
что это такое и как их лечить
23 июня 2020
Прыщи знакомы каждому из нас. Врачи-дерматологи называют их папулами и пустулами. Если прыщ представляет собой просто розовый воспаленный бугорок над поверхностью кожи, то это папула. Если в прыще есть гной, это пустула.
Как появляются папулы и пустулы
Механизм появления прыща очень прост. Из-за повышенного выделения себума — кожного сала — происходит закупорка протока сальной железы. Образуется сальная пробка, то есть комедон, они могут быть открытыми или закрытыми. А вот если такой комедон поражается бактериями P. Acnes, то возникает воспаление, со временем гнойное содержимое прорывается в кожу, разносится, что приводит к образованию других папул, а при более сильном воспалении возникают гнойные пустулы.
Причин для такой активности сальных желез очень много, самая распространенная — гормональная перестройка в пубертате. Также определенную роль играют питание, стрессы, гигиенические привычки, образ жизни.
Виды пустул
Если гнойное воспаление возникло в районе волосяного фолликула, то это фолликулярные пустулы. Фликтена — пустулы, которые не связаны с фолликулами. Импетиго — множественные пустулы поверхностного типа, содержимое которых быстро становится сухим.
Акне
Акне — заболевание, при котором на лице и теле возникают папулы, пустулы, комедоны (затронуты сразу несколько фолликулов). Воспаление носит обширный характер, часто до прыщей больно дотрагиваться, а как только проходят одни, появляются другие. Если у человека есть только комедоны — белые и черные угри, то речь идет о невоспалительном типе акне. А если присутствуют папулы и пустулы, кисты, это воспалительный тип. Пустулы на лице нельзя давить, это только ухудшит ситуацию, содержимое может прорваться не наружу, а подкожно.
Стоит сказать, что папулы и пустулы могут появляться не только как часть акне, например, иногда встречается папулезный дерматоз со стерильными папулами, то есть в них не обнаруживается P. Acnes, но все-таки акне — наиболее частая причина. Папулезные высыпания встречаются также при псориазе.
Как лечить папулы и пустулы
Теперь, когда мы выяснили, что такое папулы и пустулы, встает вопрос, а нужно ли их лечить. В данном случае все зависит от их количества и частоты возникновения. Если они единичны, редко появляются на лице и теле, например, из-за гормональных изменений во время менструального цикла, то переживать не стоит. Можно просто подобрать у косметолога подходящую ухаживающую косметику и качественно очищать лицо. Но если высыпаний много, они могут сливаться воедино, образовывать пятна, лечением папул и пустул должен заниматься дерматолог.
Лечение угревой сыпи, папул и пустул носит комплексный характер. Требуется коррекция образа жизни и соблюдение рекомендаций врача. В качестве местного средства применяется негормональная мазь, которая не вызывает эффекта отмены в дальнейшем. Перед лечением врач назначит анализы на гормоны, содержание некоторых витаминов и общий анализ крови. Так можно будет подобрать индивидуальный план лечения.
23 июня 2020
Автор статьи: врач-дерматолог Мак Владимир Федорович
причины, симптомы и лечение в Балашихе
Акне
Акне (угревая сыпь) — одно из самых распространенных рецидивирующих заболеваний кожи. Возникает из-за повышенного образования кожного сала, в результате чего поры закупориваются. При отсутствии необходимого лечения это способствует в дальнейшем развитию воспалительных процессов в коже. Заболевание проявляется гнойничками, на коже лица и тела, которые могут образоваться в любом возрасте. Угревая болезнь и подкожные прыщи доставляют также психологический дискомфорт, ощущение неполноценности, может возникать стремление к самоизоляции, а в тяжелых случаях приводит к депрессии.
Согласно Американской Академии Дерматологии (AAD) выделяют 4 стадии проявлений угревой Болезни:
- Легкая форма. Появляются открытые черные и закрытые белые комедоны. Воспалительный процесс отсутствует.
- Средняя форма. Увеличение количества открытых комедонов со слабовыраженным воспалительным процессом.
- Тяжелая форма. К комедонам присоединяются пустулы (гнойнички) и воспалительные узелки. Сыпь покрывает большие участки кожи.
- Очень тяжелая форма. Выраженное воспаление при большом количестве первичных и вторичных элементов (более 50) сыпи с наличием болезненных «шишек» под кожей. В период обострений может повышаться температура тела.
Причины
В подростковом возрасте появление акне чаще всего обусловлено гормональными изменениями в период полового созревания. Если угри (прыщи) не проходят или появляются во взрослом возрасте, дерматолог может предположить, что причиной является нарушение обменных процессов в организме.
Внутренние причины:
- Генетическая предрасположенность
- Гормональные изменения
- Эндокринные нарушения
- Гиперкератоз клеток (активный рост с нарушением отшелушивания отмерших клеток)
- Патологические процессы в желудочно-кишечном тракте
- Продолжительный стресс, во время обострений которого увеличивается выработка кожного сала
- Заболевания иммунной системы
Внешние причины:
- Декоративная косметика с содержанием жиров
- Ультрафиолетовое излучение
- Повышенная влажность и жаркий климат
- Работа с токсическими веществами
- Выдавливание прышей
- Лекарственные препараты с андрогенным эффектом
- Злоупотребление антисептическими средствами
Лечить прыщи нужно только у специалиста – врача-дерматолога, так как самолечение может усугубить течение заболевания. Обращение к специалисту не только поможет избавиться от угрей, но и минимизировать или избежать явления постакне (рубцы, пятна), возникающие у некоторых людей как естественный процесс после воспаления. Частые обострения Угревой сыпи, особенно во взрослом возрасте, может свидетельствовать о наличии провоцирующих заболеваний внутренних органов и систем организма, поэтому лечение должно быть комплексным и только после проведения необходимых исследований.
Лечение акне в Балашихе доступно в клинике Смарт Медикал Центр. Записаться на прием врача-дерматолога можно через онлайн форму или по телефону, указанному на сайте.
Диагностика
На приеме врач-дерматолог собирает анамнез, при необходимости осматривает кожу с помощью дерматоскопа. Во время консультации уточняются негативные факторы, которые могут провоцировать появление акне, а также, при необходимости и наличии показаний назначаются анализы и исследования, такие как:
- ОАК
- Биохимический анализ крови
- Анализы на гормоны
- Бактериологический посев с кожи
- Соскоб для исследования на грибковую микрофлору
- Анализ на бактерии H. Pylori
- УЗИ органов малого таза
Лечение
Удаление акне на лице и теле заключается в комплексной терапии, которая направлена на устранение в первую очередь причины возникновения воспалительных очагов, нормализацию выработки кожного сала и снижение риска рецидивов заболевания. В каждом случае терапия подбирается индивидуально, исходя не только из результатов обследования и типа кожи, но и образа жизни, провоцирующих заболевание факторов. Дополнительно может потребоваться привлечение других профильных специалистов: гастроэнтеролога, эндокринолога и т.д.
Методы, которые используются для лечения акне и постакне:
- Медикаментозный — прием витаминов и микроэлементов, также препаратов лекарственной системной и наружной терапии
- Аппаратный — лазерная терапия, фотодинамическая терапия
- Эстетический — индивидуально подобранные пилинги, различные виды чистки кожи
- Инъекционный – плазмолифтинг
Пройти диагностику и комплексное лечение угревой сыпи в Балашихе можно в частной клинике Смарт Медикал Центр.
Часто задаваемые вопросы
Как долго лечится акне?
Лечение угревой болезни зависит от причин, которые ее вызвали и стадии заболевания. Чем раньше будет диагностировано акне и ее причины, тем эффективнее будет терапия.
Что может ухудшить состояние при акне?
Негативными факторами, которые влияют на течение заболевания, являются:
- Неправильное питание (молочные продукты, сладости, жирная пища)
- Масла в составе декоративной и уходовой косметики
- Гормональные изменения
- Стрессы, сильные негативные эмоции
Как ухаживать за кожей при акне?
Сальная кожа нуждается в очищении, увлажнении и защите от ультрафиолетовых лучей. Врач дерматолог подберет средства для ухода за кожей с акне исходя из ее индивидуальных особенностей.
Какие могут быть осложнения акне?
Легкая и умеренная формы при профессиональном лечении, как правило, не оставляет следов. В то время как тяжелая форма может оставлять такие проявления постакне, как гиперпигментированные пятна, рубцы, расширенные поры, особенно ярко-выраженные после неправильного и несвоевременного лечения.
Записаться
Записаться на консультацию, а также получить
дополнительную информацию можно по телефону +7 (499) 677-60-88,
или заполнив онлайн-форму на сайте.
причины, симптомы и лечение в статье косметолога-эстетиста Алфимова В. Д.
Дата публикации 16 февраля 2021Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. Состоят из клеток кожи — кератиноцитов, и кожного сала — себума.
Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17].
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой «пробки», которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне, как правило, возникает в период полового созревания — 12-16 лет. В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6][18].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их количество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.
Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция. В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne. В результате воспаления развиваются более тяжёлые формы акне.
Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков, иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2].
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку, он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают выходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3].
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы.
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу «ключ-замок», где «ключ» — это гормон, а «замок» — это андрогенный рецептор. Но «открыть замок» можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3].
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. Организм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4][5]. Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7].
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут «прорваться» на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3].
Открытые комедоны — это чёрные точки размером 0,5-1,0 мм. Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1]. После исключения триггерного фактора они, как правило, перестают расти и исчезают.
Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.
Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.
Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9].
Осложнения самолечения
Пациенты часто пытаются самостоятельно «выдавить» комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.
Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.
Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2][16]. Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.
Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.
Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13].
Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол, или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую, салициловую и АНА-кислоту, цинк, серу и резорцин. Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7].
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.
Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода:
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.
Меры профилактики появления комедонов:
- Во время домашнего ухода за кожей использовать подобранные врачом средства.
- Регулярно посещать косметолога, чтобы скорректировать процесс салоотделения и кератинизации.
- Нормализовать питание. Пища должна содержать питательные вещества, омега-3 жирные кислоты и клетчатку. Следует ограничить потребление рафинированных, сладких и мучных продуктов, исключить фастфуд, курение и алкоголь. Стоит реже употреблять продукты из цельного молока: сметану, мороженное и сливочное масло [11].
- Научиться правильно выходить из стрессовых ситуаций: освоить медитацию, дыхательные техники для самоуспокоения, обратиться к психотерапевту.
- Каждый день пить необходимое количество воды в зависимости от веса, соблюдать режим сна-бодрствования.
- Избавиться от дефицитных состояний, устранить хроническое воспаление.
- Избегать повышенного ультрафиолетового облучения, наносить солнцезащитный крем за 30 минут до выхода на улицу.
- Не использовать средства, в состав которых входят комедогенные вещества, например оливковое, льняное и рафинированное кокосовое масло, лауриновую кислоту, изопропил миристат, каррагинан и др.
- Не выдавливать комедоны самостоятельно, чтобы избежать осложнений.
- Нормализовать гормональный фон — только после консультации с эндокринологом или гинекологом-эндокринологом.
- Наблюдаться у дерматолога или косметолога.
За дополнение статьи благодарим врача дерматолога-венеролога Ласеева Дениса Ивановича.
Глубокие комедоны: причины появления и варианты лечения
Глубокие комедоны — это темные черные точки, засевшие глубоко в порах. В идеале, они должны удаляться только профессионально, чтобы избежать рубцов и инфекций.
Инструменты для удаления часто используются для очистки глубоко забитых пор.
Предотвратите формирование угрей, разработав хороший режим ухода за кожей.
Черные точки являются распространенной жалобой на кожу, с которой большинство людей сталкиваются в течение жизни. Если их не лечить быстро, они могут продолжать накапливаться глубоко в порах. Их обычно называют глубокими черными точками или закрытыми комедонами.
Отличительные особенности
Глубокие черные точки — это пробки пор, состоящие из частиц кожи и масла, которые блокируют поры. Эти пробки не могут быть удалены с кожи при помощи обычных чистящих средств. Со временем это накопление оседает еще глубже в порах.
Глубокие черные точки трудно удалить, особенно без профессионального извлечения.
Очищающие и отшелушивающие средства не могут удалить наросты, расположенные глубоко в порах, и требуют удаления с помощью специализированных инструментов и профессиональных процедур. Чем глубже комедоны, тем больше вероятность образования рубцов при удалении. Учитывая это, рекомендуется профессиональная экстракция.
Глубокие угри могут жить годами
Глубокие угри являются результатом накопления, которое формировалось в течение недель, месяцев или даже лет. И когда поры забиваются, масло продолжает накапливаться глубже внутри поры. Если угри не удалять своевременно, они могут оставаться в коже бесконечно.
Причины формирования
Тело вырабатывает кожное сало, натуральное масло для защиты и смазки кожи. Черные точки образуются, когда кожное сало и клетки кожи объединяются и создают пробку, которая блокирует поры.
Глубокие угри появляются на коже как темные, выпуклые шишки. Они могут различаться по размеру, в зависимости от количества накоплений. Темный цвет черных точек — от скопления на поверхности кожи, подвергающейся воздействию воздуха, известного как окисление.
Те, у кого повышенная выработка кожного сала, имеют естественно более жирную кожу и, как правило, чаще испытывают воспаления. Кроме того, увеличение количества черных точек может быть результатом возраста, гормональных изменений или использования определенных лекарств.
Размер пор может варьироваться у разных людей, поэтому глубокие комедоны могут быть более заметны у тех, кто имеет естественно большие поры. Однако они могут появляться независимо от размера пор.
Области тела, склонные к поражениям
Кроме ваших ладоней и ступней, черные точки могут возникать в любом месте на коже, где есть волосяной фолликул (пора). Тем не менее, есть определенные области, больше склонные к развитию глубоких комедонов.
На лице
Комедоны встречаются чаще всего на лице, из-за плотности пор в этой области. Использование косметических средств на основе масла и средств по уходу может забить поры.
На спине
Это могут быть труднодоступные места для мытья, такие как спина, которые создают благоприятную среду для формирования черных точек. Точно так же забитые поры в этой области часто могут остаться незамеченными, что в конечном итоге может привести к глубоким поражениям.
Также известно, что потоотделение и трения, вызванные обтягивающей одеждой, вызывают возникновение угрей на спине.
Шея
Шея является еще одной областью, восприимчивой к вспышкам, из-за количества пор в этой области. Очищение шеи как часть повседневного ухода за кожей может помочь предотвратить образование прыщей и черных точек.
Грудь и плечи
Воспаления часто могут возникать на груди и плечах. Как и спина, угри в этой области могут быть результатом трения, вызванного одеждой. Такие препараты, как кортикостероиды и тестостерон, были определены как триггеры для прыщей и глубоких угрей, особенно на груди и плечах.
Варианты устранения
Как только угревая сыпь глубоко проникла в поры, ее нельзя удалить с помощью обычных средств по уходу за кожей, таких как средства для умывания и эксфолианты. Точно так же клейкие полоски и отшелушивающие маски, как правило, неэффективны, поскольку они не могут проникнуть достаточно глубоко в кожу, чтобы полностью удалить накопление.
Когда черная точка глубоко проникает в кожу, наиболее эффективным методом удаления является экстракция с использованием специализированных инструментов или профессиональных процедур, таких как химический пилинг и микронидлинг.
Профессиональная экстракция
Черные точки могут быть профессионально извлечены дерматологами, которые часто используют экстракторы комедонов. Этот ручной инструмент имеет металлическую петлю, которая помещается на кожу вокруг воспаления. Когда давление приложено, накопление выпущено от поры.
Другие профессиональные варианты
В дополнение к профессиональной экстракции, есть ряд профессиональных процедур, которые могут удалить угри, включая химический пилинг, микродермабразию и микронидлинг.
Химический пилинг
Во время химического пилинга отшелушивающие кислоты наносятся на лицо. Эти ингредиенты могут варьироваться в зависимости от интенсивности пилинга, однако альфа-гидроксикислоты, такие как салициловая кислота, обычно используются в качестве эффективного средства для лечения черных точек. Салициловая кислота удаляет верхний слой клеток, способствуя регенерации коллагена и новых клеток кожи.
Микродермабразия
Микродермабразия включает в себя использование ручного устройства, которое работает путем распыления мелкой струи микрокристаллов над проблемной зоной. Эти маленькие кристаллы улучшают состояние кожи, удаляя мертвые клетки и освобождая поры от скоплений.
Микродермабразия может использоваться на лице, шее, спине, плечах, чтобы эффективно уменьшить появление расширенных пор при удалении накоплений.
Световая терапия
Световая терапия контролирует выработку кожного сала, предлагая антибактериальные свойства. Лечение работает с использованием инфракрасного света, чтобы проникнуть в кожу и стимулировать клетки, которые стимулируют их размножение.
Светодиодная терапия обеспечивает безопасные и эффективные результаты в снижении выработки кожного сала.
Глубокие комедоны под кожей
Засоренные поры, покрытые слоем кожи, известны как белые комедоны, а не черные точки.
Поскольку они не подвергаются воздействию воздуха, то не имеют такого же затемненного окраса. Как и черные точки, если их не лечить, они могут продолжать проникать глубже в поры.
Белые комедоны требуют, чтобы кожа была повреждена, чтобы удалить накопление, поэтому рекомендуется обратиться за профессиональным лечением, чтобы минимизировать риск возникновения инфекции.
Домашние варианты
Иногда глубокие черные точки можно успешно удалить дома, если использовать правильные методы и инструменты. Удаление должно выполняться с осторожностью, и накопление никогда не должно быть принудительно удалено.
Используйте экстрактор
В дополнение к использованию профессионалами, инструменты для извлечения комедона также можно приобрести в магазинах для личного пользования. Перед использованием экстрактора важно стерилизовать инструмент спиртом, чтобы предотвратить заражение.
Для начала положите теплую влажную ткань на черную точку на несколько минут, чтобы открыть поры и облегчить удаление пробки. Затем поместите петлю экстрактора вокруг угря. Добавляйте давление до тех пор, пока накопление не будет снято, но никогда не пытайтесь усилить содержимое, так как это может повредить кожу.
Используйте вакуумное устройство для очистки пор
Альтернативным инструментом является устройство для вакуумной очистки. Этот ручной инструмент всасывает кожу, ослабляя и вытягивая накопление из пор. Сила всасывания может быть отрегулирована, что делает их полезным инструментом как для более мелких угрей, так и для тех, что находятся глубоко в коже.
Что если точка не выйдет?
Некоторые комедоны может быть очень тяжело удалить. Чем глубже накопление, тем сложнее будет безопасно удалить его с помощью домашних процедур.
Если вы не можете легко удалить глубокую черную точку, лучше всего посетить дерматолога, чтобы убедиться, что он будет удален, без ненужного повреждения и рубцов в пораженной области.
Профилактические меры
Регулярно очищайте кожу, чтобы удалить масла и остатки кожи, которые в противном случае могут забить поры. Точно так же избегайте продуктов, содержащих блокирующие поры ингредиенты.
Следуйте режиму ухода
Умывайтесь мягким средством два раза в день, чтобы предотвратить накопление масел и остатков кожи, которые приводят к образованию черных точек.
Эксфолианты также могут быть полезны для предотвращения комедонов, однако их следует использовать реже, чем ежедневное средство для очищения. Если у вас особенно чувствительная кожа, отшелушивание следует ограничивать примерно раз в неделю, чтобы избежать раздражения.
Те, у кого естественно жирная кожа, могут воспользоваться чистящими средствами, содержащими такие ингредиенты, как экстракт зеленого чая, который, как было показано, снижает выработку кожного сала. Точно так же масло чайного дерева продемонстрировано эффективный противовоспалительный и антибактериальный эффект.
Избегайте комедогенных продуктов
Комедогенный — это термин для ингредиентов, которые имеют тенденцию закупоривать поры. Тем, у кого жирный тип кожи, следует избегать комедогенных ингредиентов, которые часто содержатся в увлажняющих средствах, включая кокосовое масло и ланолин.
Носите дышащую одежду
Тесная одежда может привести к трению и потоотделению, что может привести к появлению черных точек. Носите свободную одежду при теплой температуре и во время тренировок, чтобы предотвратить образование вспышек на шее, груди, плечах.
Отшелушивайте кожу
Отшелушивание спины, плечей, груди может предотвратить образование вспышек. Отшелушивающие вещества обычно находятся в форме скрабов, содержащих небольшие кусочки фруктовых оболочек, которые отшелушивают мертвые клетки.
Медикаментозное лечение
Тем, кто страдает от длительных и тяжелых комедонов, может быть назначен изотретиноин. Это лекарство можно принимать внутрь или наносить местно, и оно действует путем уменьшения выработки кожного сала.
На вынос
Есть множество эффективных методов лечения, которые могут удалить глубокие черные точки. Домашние методы удаления включают использование экстрактор и вакуумное устройство, однако для более упрямых накоплений может потребоваться профессиональное лечение.
Профессиональные процедуры, такие как микродермабразия и химический пилинг, могут дать эффективные результаты.
Профилактика — лучший метод борьбы с черными точками. Ежедневное очищение и частое отшелушивание могут уменьшить накопление масла. Носите свободную одежду, чтобы уменьшить трение и раздражение, которые могут привести к появлению вспышек на спине, груди и плечах. И обратитесь за профессиональной консультацией в киевский центр “DellaRossa”, где опытные дерматологи разработают для вас наилучшие стратегии лечения.
2019-12-17Админ SEO
Comedo | DermNet NZ
Comedo — коды и концепции
открыто
Синонимов:
Белые угри,
Черные точки,
Комедон
Категории:
Фолликулярное расстройство
Подкатегории:
Причины комедона
МКБ-10:
L70, L98.8
МКБ-11:
ED80.0, LC01, EJ20.0
СНОМЕД CT:
247467008, 271763005, 403357002, 111200005, 403355005, 238518008
Что такое комедон?
Комедоны (множественные комедоны) — это закупорка фолликулярного отверстия.
- Открытые комедоны (черные точки) — это серые, оранжевые, коричневые или черные папулы. Ороговевшее содержимое может быть выделено или извлечено.
- Закрытые комедоны (белые угри) представляют собой непожаренные папулы телесного цвета. Их необходимо проткнуть, чтобы удалить их содержимое.
Какие состояния характерны для комедонов?
Поражения кожи и состояния, при которых видны комедоны, включают:
Комедоны
См. Приложения для смартфонов, чтобы проверить свою кожу .
[Рекламный контент]
Связанная информация
В DermNet NZ
Книги о кожных заболеваниях
См. Книжный магазин DermNet NZ.
черных точек против сальных волокон: в чем разница? — Уход за кожей SLMD от Сандры Ли, доктора медицины
Черные точки довольно легко обнаружить.Это прыщи на поверхности кожи, которые кажутся черными из-за открытых комедонов — они меняют этот цвет из-за окисления при контакте с воздухом. Есть и другие виды черных точек, которые могут появляться на вашей коже … их часто ошибочно принимают за черные точки. Их называют сальными волокнами!
Что такое сальная нить?
Наша кожа покрыта волосами — вероятно, вы заметили персиковый пушок на лице. Каждый волосяной фолликул содержит эти волосы и сальную железу, вырабатывающую кожный жир (масло), которое предназначено для естественного увлажнения вашей кожи.
Именно здесь вступают сальные нити: состоящие из триглицеридов, восковых эфиров и сквалена, сальные нити находятся в подкладке ваших пор, и их основная функция — направлять поток кожного сала по этой подкладке в кожу для ее увлажнения.
Для многих людей сальные нити никогда не станут очень заметными — эти нити становятся видимыми только тогда, когда выстилка поры заполняется кожным салом. Но для людей с жирной кожей или расширенными порами сальные нити могут быть более заметными, как черные точки, но более светло-серыми или коричневыми, а не черными.
Чем отличаются сальные волокна от черных точек?
Нити сальных желез и черные точки могут выглядеть очень похоже, но действуют они по-разному. Существуют сальные волокна, которые помогают маслу беспрепятственно течь к коже, не забивая поры. С другой стороны, когда образуется слишком много кожного сала, который смешивается с омертвевшими клетками кожи, грязью и бактериями, это закупоривает поры и может привести к образованию черных точек.
Так почему же в моей Т-зоне появляются сальные нити?
Поскольку сальные железы сконцентрированы вокруг носа и лба, сальные нити более прочны и в этих областях.Вы можете извлечь эти крошечные серые пятнышки, просто знайте, что это не уничтожит их; они естественным образом заполнятся в течение 30 дней, потому что являются частью вашей пористой структуры. Что вы можете сделать : придерживаться регулярного режима очищения и отшелушивания, чтобы поры оставались чистыми и очищенными от избыточного кожного жира и мусора; Таким образом, сальные нити могут эффективно впитывать масло, не забиваясь и не образуя черных точек.
Как лечить черные точки и / или сальные нити?
Лучше всего использовать отшелушивающее средство для умывания или средство для очищения закупоренных пор.Очищающее средство с салициловой кислотой SLMD отлично подходит по этой причине — это BHA, способная проникать через масло на вашей коже, чтобы проникнуть глубоко в ваши поры и очистить всю грязь, бактерии и мертвые клетки, которые забивают их. Салициловая кислота эффективно разрушает естественный кожный жир, заполняющий эти поры, с образованием сальных волокон. Это очищающее средство доступно в упаковке по 2 унции. размер (идеально подходит для путешествий) и 4,2 унции (лучше всего для постоянного хранения на полке).
Еще один простой способ добавить салициловую кислоту вместе с другими супер отшелушивающими кислотами, такими как гликолевая кислота и молочная кислота, — это использовать салфетки SLMD Resurfacing Acne Swipes.Это предварительно пропитанные патроны — AKA, они требуют наименьших усилий, чтобы удалить тусклую кожу и сохранить сияние кожи и чистоту пор.
Старайтесь изо всех сил сопротивляться желанию сжимать сальные волокна или черные точки; вы можете усугубить проблему из-за распространения бактерий и грязи или, что еще хуже, вызвать раздражение и необратимые рубцы. Если вы просто не можете оторвать кончики пальцев от лица, посетите дерматолога для проведения санитарной экстракции.Или, если вам действительно не терпится извлечь, выберите экстрактор комедонов медицинского класса , такой как тот, который использует основательница SLMD, доктор Сандра Ли, для безопасного и бережного ухода за черными точками и сальными волокнами.
Comedo — обзор | Темы ScienceDirect
Патологические факторы
Гистологический подтип, наличие комедонекроза, ядерная степень, диапазон / размер, биомаркеры и пограничный статус DCIS связаны с риском местного рецидива при лучевой терапии или без нее.NSABP B-17 обнаружил, что такие патологические факторы, как размер опухоли> 1 см, наличие комедонекроза и положительная граница, значительно влияют на риск рецидива в груди. 3 EORTC 10853 обнаружил твердый или решетчатый подтип и положительные поля для достоверного прогнозирования местного рецидива. 4 Было обнаружено, что высокая степень и большой размер влияют на риск рецидива в UK / ANZ 5 , а высокая степень и некроз являются прогностическими факторами рецидива в исследовании SweDCIS. 6
В группе высокого уровня исследования ECOG E5194 по наблюдению, среди 104 женщин со средним размером DCIS 7 мм, частота ипсилатеральных событий в груди за 12 лет составила 24.6% (против 14,4% в группе низкого / среднего уровня). Единственной другой переменной, связанной с рецидивом молочной железы, помимо исследуемой когорты, был размер DCIS. 17
Было обнаружено, что некоторые биологические маркеры предсказывают местный рецидив DCIS после операции по сохранению груди и лучевой терапии. Отрицательность рецептора эстрогена (ER), негативность рецептора прогестерона (PR) и амплификация гена HER2 / neu были индивидуально связаны с повышенным риском местного рецидива. Кроме того, было обнаружено, что p21-положительный DCIS имеет более высокий риск рецидива, который не зависит от экспрессии ER, PR и HER2 / neu. 26–29
В большинстве исследований с доступным долгосрочным наблюдением статус маржи был связан с риском рецидива у пациентов, получавших операцию по сохранению груди без лучевой терапии или с лучевой терапией. 3,4,30–32 Исследователи онкологического центра Memorial Sloan Kettering Cancer Center недавно изучили влияние ширины края на локальный рецидив среди 1374 женщин, получавших только удаление, по сравнению с 1588 женщинами, которым проводилось иссечение с последующим облучением. Среди тех, кто получал облучение, 10-летняя частота местных рецидивов составляла 12% и 10% у пациентов с краями 2 мм или меньше и более 1 см, соответственно.Среди тех, кто лечился только иссечением, 10-летняя частота местных рецидивов составляла 27% и 16% для пациентов с полем 2 мм или менее и более 1 см, соответственно. Многофакторный анализ показал, что ширина края не была значимым предиктором рецидива у женщин, получавших лучевую терапию, но в высокой степени предсказывала рецидив среди тех, кто подвергался только иссечению. 33
Хотя статус края позволяет прогнозировать рецидив в груди, нет единого мнения относительно того, какой должна быть минимальная ширина края без опухоли и можно ли безопасно лечить пациентов с близкими или положительными краями с помощью операции по сохранению груди и лучевой терапии. .В ноябре 2015 года Общество хирургической онкологии, Американское общество радиационной онкологии и Американское общество клинической онкологии выступили соавторами консенсусной комиссии по марже DCIS, и мы с нетерпением ждем публикации результатов, чтобы определить оптимальные пределы для чистой DCIS после удаления.
Интересно, что исследователи из онкологического центра MD Anderson Cancer Center недавно изучили частоту остаточной болезни на выбритых краях по отношению к статусу краев на основном образце для лампэктомии. Частота остаточной болезни в отдельно представленных краях для бритья составляла 88%, 52% и 13% у женщин с положительными, менее 2 мм и более 2 мм, соответственно, что указывает на то, что остаточное заболевание может быть значительным даже среди женщины с отрицательной маржой. 34
Лечение акне
CMAJ. 2011 Apr 19; 183 (7): E430 – E435.
От отделения дерматологии, Университет Торонто, Торонто, Онтарио.
Для корреспонденции: Доктору Анатолию Фрейману, Отделение дерматологии, Университет Торонто, Госпиталь женского колледжа, 76 Grenville St., 8-й этаж, Торонто, ON M5S 1B2; [email protected] Авторские права © 1995-2011, Канадская медицинская ассоциация. Эта статья цитируется в других статьях в PMC.
Acne vulgaris оказывает существенное влияние на качество жизни пациента, влияя как на самооценку, так и на психосоциальное развитие. 1 Пациенты и врачи сталкиваются со многими лекарствами от прыщей, отпускаемыми без рецепта или по рецепту, и выбор наиболее эффективной терапии может сбивать с толку.
В этой статье мы описываем практический подход к борьбе с прыщами. Мы сосредоточены на оценке акне, использовании местных методов лечения и роли системной терапии в лечении акне.
Угри — воспалительное заболевание волосистой части тела, которое часто встречается в подростковом возрасте. Характерными поражениями являются открытые (черные) и закрытые (белые) комедоны, воспалительные папулы, пустулы, узелки и кисты, которые могут привести к рубцеванию и пигментным изменениям (до).Патогенез акне является многофакторным и включает аномальное кератинизацию фолликулов, повышенное производство кожного сала вследствие гиперандрогении, пролиферацию Propionibacterium acnes и воспаление. 2 , 3
Акне I степени (легкая) с комедонами с небольшим количеством воспалительных папул и пустул.
Угри IV степени (тяжелая) с множеством крупных воспаленных узелков и пустул, а также рубцами.
Угри II степени (средней степени тяжести) с папулами и пустулами.
Угри III степени (средней степени тяжести) с многочисленными большими болезненными узелками и пустулами, а также некоторыми воспаленными узелками.
Поражения возникают преимущественно на лице, шее, верхней части спины и груди. 4 При оценке степени тяжести акне необходимо учитывать распределение (спина, грудь, плечи), тип и количество поражений (комедоны, папулы, пустулы, узелки), а также наличие или отсутствие рубцов (). 2 , 3
Таблица 1:
Степень тяжести прыщей 2 , 3
| Степень | Степень тяжести | 902 | Легкая | Открытые и закрытые комедоны с небольшим количеством воспалительных папул и пустул | |||
|---|---|---|---|---|---|---|---|
| II | Умеренная | Папулы и пустулы, в основном на лице | |||||
| III | Умеренно тяжелые и пустулезные гнойнички | узелки, также на груди и спине | |||||
| IV | Тяжелая | Множество крупных болезненных узелков и пустул |
Существуют различные варианты угрей, в том числе конглобатные угри, молниеносные угри, механические угри, экскорированные угри, хлоракские угри лекарственные прыщи (например,g., от анаболических стероидов, кортикостероидов, изониазида, лития, фенитоина), неонатальных и младенческих угрей и профессиональных прыщей. Эти изменения имеют клинический и гистологический вид, аналогичный обыкновенным угрям, но различаются по клиническим условиям, тяжести и сопутствующим симптомам. Общий дифференциальный диагноз акне включает фолликулит, волосяной кератоз, периоральный дерматит, себорейный дерматит и розацеа.
Есть ли основная причина?
Вульгарные угри диагностируют преимущественно на основании клинических данных. 4 Анамнез и физикальное обследование могут помочь определить, есть ли основная причина прыщей, например, обостряющее лекарство или эндокринологическая аномалия, вызывающая гиперандрогенизм (например, синдром поликистозных яичников). Другие дерматологические проявления избытка андрогенов включают себорею, гирсутизм и андрогенетическую алопецию. Эндокринологическое обследование обычно не назначается женщинам с регулярным менструальным циклом. 2 , 3 Пожилые женщины, особенно с впервые появившимися угрями и другими признаками избытка андрогенов (например,g., гирсутизм, андрогенная алопеция, нарушения менструального цикла, бесплодие) следует проверять на избыток андрогенов с измерением общего и свободного тестостерона в сыворотке крови, дигидроэпиандростерона, лютеинизирующего и фолликулостимулирующего гормонов. 5 Ультразвуковое исследование органов малого таза может выявить поликистоз яичников. 5 У детей препубертатного возраста с акне признаки гиперандрогении включают ускоренный рост в раннем возрасте, волосы на лобке или подмышечных впадинах, запах тела, созревание половых органов и преклонный возраст костей.
Лечение вульгарных угрей должно быть направлено на уменьшение тяжести и рецидивов кожных поражений, а также на улучшение внешнего вида. Подход зависит от тяжести акне, предпочтений в лечении и возраста пациента, а также приверженности и реакции на предыдущую терапию (). 3 , 6 Различные методы лечения акне нацелены на разные этапы патогенеза акне, от противодействия андрогенам и уменьшения выработки кожного сала до предотвращения окклюзии фолликулов, снижения P.acnes пролиферация и уменьшение воспаления.
Таблица 2:
Подход к терапии обыкновенных угрей 3 , 6
| Степень тяжести; клинические данные | Варианты лечения | ||||
|---|---|---|---|---|---|
| Первая линия | Вторая линия | ||||
| Легкая | |||||
| Комедональная | Ретиноид для местного применения | Ретиноид для местного применения | Ретиноид для местного применения Противомикробное средство для местного применения
Комбинированные продукты | Альтернативный ретиноид для местного применения плюс альтернативный антимикробный препарат для местного применения Промывка салициловой кислотой | |
| антибиотики Ретиноид для местного применения ± пероксид бензоила | Альтернативный пероральный антибиотик Альтернативный ретиноид для местного применения Пероксид бензоила | ||||
| Нодулярный | Антибиотик для перорального применения Ретиноид для местного применения ± пероксид бензоила | Пероральный альтернативный антибиотик | Тяжелая | Пероральный изотретиноин | Высокодозный пероральный антибиотик Местный ретиноид (также поддерживающая терапия) Пероксид бензоила |
Многие исследования лечения акне представляют собой небольшие исследования, сравнивающие активное лекарственное средство с плацебо или более крупными исследованиями разные формы одного и того же препарата.
Насколько хорошо действуют местные методы лечения?
Местная терапия является стандартом лечения акне легкой и средней степени тяжести. 3 Ретиноиды и противомикробные препараты, такие как перекись бензоила и антибиотики, являются основой местной терапии акне. Такие методы лечения активны в местах нанесения и могут предотвратить новые поражения. 4 Основной побочный эффект — местное раздражение. Гели, салфетки (подушечки, пропитанные лекарствами), жидкости для умывания и растворы, как правило, сушат и полезны для жирной кожи.Лосьоны, кремы и мази полезны для сухой, легко раздражаемой кожи. Для большинства препаратов для местного применения требуется не менее шести-восьми недель, прежде чем станет очевидным улучшение; они могут использоваться годами по мере необходимости. 6
Ретиноиды
Основной целью лечения акне является микрокомедон. Местная ретиноидная терапия воздействует на фолликулярные кератиноциты, предотвращая чрезмерное ороговение и закупорку фолликулов. 4 Он также может снижать высвобождение провоспалительных цитокинов.Такая терапия снижает количество комедонов и воспалительных поражений на 40–70%. 2 Наиболее частым побочным эффектом является раздражение с эритемой и шелушением. Пациенты должны быть проинструктированы сначала применять очень небольшие количества. Оптимальный ответ наступает через 12 недель. 7 Постоянная поддерживающая терапия может предотвратить обострения. 3
Наиболее распространенными ретиноидами для местного применения являются третиноин, адапален и тазаротен. Метаанализ пяти многоцентровых рандомизированных слепых исследований с участием 900 пациентов показал, что адапален 0.1% гель будет таким же эффективным, как 0,025% гель третиноина, но менее раздражающим. 8 Различные концентрации ретиноидов влияют на переносимость. Один из часто используемых подходов — начинать с самой низкой концентрации и увеличивать ее по мере переносимости.
Противомикробные препараты
Противомикробные препараты для местного применения, включая перекись бензоила и антибиотики, эффективны при лечении воспалительных заболеваний. 3 , 4 Пероксид бензоила — бактерицидное средство, предотвращающее устойчивость P.acnes к антибактериальной терапии 9 и обладает умеренными комедолитическими и противовоспалительными свойствами. Он доступен в виде различных препаратов для местного применения с концентрацией от 2,5% до 10,0%. Первоначально можно использовать любую силу, хотя может быть более разумным начать с более низкой концентрации; более сильные препараты вызывают большее раздражение и не обязательно более эффективны. 10 Пероксид бензоила убивает P. acnes , высвобождая кислород внутри фолликула. Он может быть быстродействующим, с ответом уже через пять дней. 4 Главный недостаток в том, что это сильный отбеливающий агент. 2 Пациенты должны быть предупреждены о том, что ткани, контактирующие с перекисью бензоила, включая полотенца, простыни и одежду, могут быть отбелены.
Местный эритромицин и клиндамицин обычно хорошо переносятся, и в нескольких рандомизированных контролируемых исследованиях было показано, что они уменьшают воспалительные поражения на 46–70%. 2 Монотерапия местными антибиотиками не должна использоваться в плановом порядке из-за P.acnes может стать устойчивым в течение одного месяца после начала ежедневного лечения. 6 Некоторые утверждают, что эта устойчивость не имеет значения, потому что антибиотики (например, клиндамицин, тетрациклины, эритромицин) также обладают внутренним противовоспалительным и антимикробным действием. 11 Однако устойчивые к антибиотикам Staphylococcus epidermidis и Staphylococcus aureus могут также развиваться при монотерапии; резистентности можно избежать, если местный антибиотик комбинировать с пероксидом бензоила. 12
Комбинированная терапия
Комбинированная терапия, например, с ретиноидами и антибиотиками, более эффективна, чем любой агент, используемый по отдельности. 13 Однако агенты следует применять в разное время, если только не известно, что они совместимы. 3 Пероксид бензоила может окислять ретиноид, такой как третиноин, при одновременном применении. 14 12-недельное рандомизированное контролируемое исследование с участием 249 пациентов с акне легкой и средней степени тяжести показало лечение гелем адапалена 0.1% и клиндамицин 1,0% превосходит таковую при использовании одного клиндамицина 1,0%. 15 При наличии воспалительных поражений местные антибиотики, содержащие перекись бензоила, следует комбинировать с местными ретиноидами (например, местными антибиотиками с перекисью бензоила утром и ретиноидами на ночь). Обзор трех клинических исследований с участием 1259 пациентов показал, что комбинация клиндамицина 1% и бензоилпероксида 5% была более эффективной, чем любое лекарство, используемое отдельно, для уменьшения повреждений и подавления P.угри . 16
Терапия, отпускаемая без рецепта
Перед тем, как обратиться к врачу, пациенты часто используют безрецептурные препараты для лечения акне. Такие методы лечения могут быть более доступными, косметически элегантными, менее дорогими и менее раздражающими, чем лечение по рецепту. 17 Однако данных для оценки и сравнения эффективности безрецептурных препаратов недостаточно. 2
Наиболее популярные безрецептурные продукты, такие как Proactiv, содержат перекись бензоила, но в более низких концентрациях, чем большинство продуктов, отпускаемых по рецепту.Proactiv, система очищающих средств, в которой активным ингредиентом является пероксид бензоила 2,5%, как утверждается, улучшает соблюдение правил, обеспечивая косметически элегантный продукт, который также минимизирует раздражение. Производители Proactiv также продают Gentle Formula, которая заменяет перекись бензоила салициловой кислотой для людей с аллергией или непереносимостью. Было проведено несколько исследований, оценивающих эффективность системы Proactiv. В одном открытом исследовании 23 пациентов с акне легкой и средней степени тяжести воспалительные поражения уменьшились на 39% у пациентов, принимавших комбинацию бутенифина (аллиламина) и пероксида бензоила, по сравнению с 34% у пациентов, принимавших Proactiv. 18
Салициловая кислота 2% средство для промывания умеренно эффективно, но менее эффективно, чем местный ретиноид при лечении акне. Хотя он используется в течение многих лет, хорошо спланированные испытания его безопасности и эффективности отсутствуют. Доказательства использования местного цинка, резорцина, серы и хлорида алюминия также либо ограничены, либо отрицательны.
Нет четких доказательств того, что обыкновенные угри связаны с плохой гигиеной или что частое мытье лица уменьшает угри. Пациентам следует рекомендовать осторожно умывать лицо теплой водой с мягким мылом два раза в день; грубая очистка может вызвать новые поражения из-за разрыва фолликула.Единственное антибактериальное мыло, которое может быть эффективным, — это мыло, содержащее перекись бензоила. 19
Пациенты должны убедиться, что их продукты для лица, в том числе солнцезащитные, не являются комедогенными. Им также следует избегать макияжа на масляной основе. Некоторые средства от прыщей для местного применения содержат солнцезащитный крем.
Когда следует начинать системную терапию?
Пациентов с акне легкой степени можно лечить с помощью местной терапии; тем не менее, людям с акне средней и тяжелой степени требуется системная терапия.Пероральное лечение антибиотиками, гормональная терапия и изотреретиноин являются основными системными методами лечения акне.
Антибиотики
Когда местных агентов недостаточно или они плохо переносятся, или в случаях умеренной и тяжелой формы акне, особенно когда поражены грудная клетка, спина и плечи, системная антибиотикотерапия часто рассматривается как следующая линия лечения (). 20 , 21 Однако регулярное использование комбинации местных антибиотиков и пероксида бензоила может быть столь же эффективным, как показано в рандомизированном контролируемом исследовании пяти антимикробных схем. 22
Таблица 3:
Пероральная антибиотикотерапия при обыкновенных угрях 20 , 21
| Антибиотик, доза | Примечания |
|---|---|
| Миноциклин 50–200 мг в день |
|
| Доксициклин 100–200 мг в день |
|
| Эритромицин 500 мг два раза в день |
|
| Триметоприм / сульфаметоксазол 80/400 мг или 160/800 мг четыре раза в день |
реакции: у 3–4% пациентов появляется сыпь; 21 риск серьезных кожных реакций, таких как синдром Стивенса-Джонсона |
Ответ на пероральные антибиотики обычно наблюдается после не менее шести недель терапии. 4 Если контроль сохраняется в течение нескольких месяцев, прием антибиотика можно постепенно прекратить и продолжить только местную терапию. Системные антибиотики не следует использовать для лечения акне легкой степени тяжести из-за риска повышения резистентности. 23 , 24 Следует рассмотреть возможность дополнительного использования неантибиотических местных агентов в сочетании с пероральными антибиотиками. 4 Местные ретиноиды с пероральными антибиотиками могут дать более быстрый ответ и быть более эффективными, чем любое лекарство, используемое отдельно. 3
Лечение тетрациклинами и эритромицином снижает P. acnes в фолликулах, тем самым подавляя выработку индуцированных бактериями воспалительных цитокинов. 25 Этим агентам также присущи противовоспалительные эффекты, такие как подавление хемотаксиса лейкоцитов и активности бактериальной липазы. Миноциклин и доксициклин также ингибируют цитокины и матриксные металлопротеиназы, которые, как считается, способствуют воспалению и разрушению тканей. 26 Хотя P.acnes имеет степень устойчивости к тетрациклинам от 20% до 60%, неясно, имеет ли это значение для лечения акне. 27 , 28
Было показано, что пероральные антибиотики эффективны в снижении количества воспалительных поражений (уменьшение от 52% до 67%), но это основано на ограниченных доказательствах. 3 Можно попробовать более высокие дозы, если пациент хочет лучшего контроля. Доксициклин и миноциклин считаются более эффективными, чем тетрациклин. 29 Эритромицин предназначен для пациентов, которым тетрациклины противопоказаны (например, беременным женщинам и детям до девяти лет), хотя развитие устойчивости к эритромицину встречается чаще, чем к другим антибиотикам. 23
Гормональная терапия
Гормональные препараты обеспечивают эффективное лечение второй линии у женщин с акне независимо от основных гормональных нарушений. 30 Нет необходимости демонстрировать избыток андрогенов для достижения пользы от антиандрогенной терапии.Клинические наблюдения показывают, что глубоко расположенные узелки на нижней части лица и шеи особенно чувствительны к гормональной терапии. 6
Клинические испытания показали, что оральные контрацептивы, содержащие эстроген, могут быть полезными; 31 — 33 Считается, что различные составы снижают уровни свободного тестостерона за счет увеличения глобулина, связывающего половые гормоны, и считаются одинаково эффективными. Выбор комбинированного перорального контрацептива должен основываться на переносимости пациентом и возможных побочных эффектах.Неизвестно, эффективны ли другие эстрогеносодержащие контрацептивы (например, вагинальные кольца, трансдермальные пластыри). Противозачаточные средства, содержащие только прогестерон, могут ухудшить состояние акне. 4
Рандомизированное контролируемое исследование с участием 128 женщин показало снижение угревой сыпи на 63% при применении 35 мкг этинилэстрадиола и 3 мг дроспиренона и на 59% при применении 35 мкг этинилэстрадиола и 2 мг ципротерона ацетата. 34 Антиандрогенная терапия обычно требуется в течение как минимум трех-шести месяцев, чтобы увидеть значительное улучшение.
Оральный антиандрогенный спиронолактон может быть добавлен, если оральные контрацептивы неэффективны. 3 Спиронолактон является ингибитором 5α-редуктазы при введении в более высоких дозах. 35 Спиронолактон, используемый отдельно или в качестве дополнения в дозах 50–200 мг / сут, оказался эффективным в борьбе с угревой сыпью, но это основано на ограниченных доказательствах. 2 Однако пациенток следует предупреждать о возможных побочных эффектах, включая гиперкалиемию, нарушения менструального цикла и феминизацию плода мужского пола.Одна только антиандрогенная терапия может быть успешной, но менее чем у половины женщин; 36 прыщи могут вернуться, если их прекратить. Комбинированная терапия местными агентами или пероральными антибиотиками дает значительно больший эффект. 37
Изотретиноин
Изотретиноин влияет на все причинные механизмы акне — он изменяет аномальное кератинизацию фолликулов, снижает выработку кожного сала на 70%, уменьшает колонизацию P. acnes и обладает противовоспалительным действием. 38 Показания к применению изотретиноина включают рубцевание, тяжелые узловато-кистозные угри и улучшение менее чем на 50% от пероральных антибиотиков или гормональной терапии через четыре месяца. 38 Терапию изотретиноином необходимо тщательно контролировать, поскольку побочные эффекты включают сильную тератогенность, гипертриглицеридемию и панкреатит, гепатотоксичность, дискразии крови, гиперостоз, преждевременное закрытие эпифиза и куриную слепоту. Сообщалось о связи с тяжелыми кожными реакциями, такими как мультиформная эритема, синдром Стивенса – Джонсона и токсический эпидермальный некролиз. 39 Хотя причинно-следственная связь не показана, пациентов необходимо предупреждать о депрессии, суицидальных мыслях и психозах и тщательно контролировать. 40
Перед началом пероральной терапии изотретиноином рекомендуется анализ крови на исходном уровне. 38 Это тестирование включает измерение липидов в сыворотке крови, общий и дифференциальный анализ крови, тесты на ферменты печени и уровень глюкозы в крови (а также тест на беременность для женщин детородного возраста). 41 Эти тесты следует повторять ежемесячно во время лечения. У женщин детородного возраста следует использовать две формы контроля рождаемости во время и в течение одного месяца после терапии, если только пациентка не перенесла гистерэктомию или не воздерживается от секса. 41
Кожные побочные эффекты изотретиноина включают сухость глаз, носа и губ и дерматит. Пациентам следует использовать искусственные слезы и обильное количество увлажняющего крема для носа, губ и кожи.
Согласно 10-летнему последующему исследованию 88 пациентов, у тех, кто получил кумулятивную дозу изотреретиноина 120–150 мг / кг, частота рецидивов была значительно ниже (30%), чем у тех, кто получил менее 120 мг. / кг (82%). 42 Дополнительный курс может быть назначен пациентам, у которых акне рецидивирует после отмены изотретиноина.
А как насчет альтернативных методов лечения?
Терапевтические препараты, такие как масло чайного дерева, аюрведические препараты для местного и перорального применения, по-видимому, хорошо переносятся; Однако данные об их эффективности и безопасности при лечении угрей ограничены. 3 Одно клиническое испытание показало, что масло чайного дерева для местного применения было эффективным, но имело более медленное начало действия, чем у традиционных агентов для местного применения. 43 Кокрановское сотрудничество проводит систематический обзор эффектов методов лечения акне, которые в настоящее время считаются дополнительными или альтернативными.
Какие физиотерапевтические процедуры доступны?
Физические методы лечения акне включают удаление комедонов, химический пилинг и микродермабразию, инъекции кортикостероидов в очаг поражения при кистах акне и высокоинтенсивную узкополосную фотодинамическую терапию синим светом, а также инъекционные наполнители и лазерную шлифовку кожи при рубцах от угревой сыпи. Однако в рецензируемой литературе имеется ограниченное количество доказательств в поддержку такого лечения. 3 , 44 Результаты небольших пилотных исследований подтвердили использование химического пилинга, 45 и некоторые данные свидетельствуют о том, что инъекции кортикостероидов полезны для лечения больших воспалительных поражений. 46
Как лечить детей и беременных женщин?
Лечение прыщей у детей такое же, как и у взрослых. Поскольку местные методы лечения могут вызывать большее раздражение у детей, предпочтительнее начинать с низких концентраций. Системное лечение следует применять только в более обширных случаях. Эритромицин предпочтительнее тетрациклинов для детей младше девяти лет, потому что тетрациклины могут влиять на растущие хрящи и зубы.
Хотя лечение изотретиноином имеет множество потенциальных незначительных побочных эффектов у пациентов любого возраста, нечастым осложнением у молодых пациентов является преждевременное закрытие эпифиза. 38 Обычно это происходит, когда изотретиноин вводится в высоких дозах, что ограничивает длительную терапию.
Выбор подходящего лечения для беременных может быть сложной задачей, поскольку многие методы лечения акне являются тератогенными; следует избегать всех местных и особенно пероральных ретиноидов. 38 Пероральные препараты, такие как тетрациклины и антиандрогены, также противопоказаны во время беременности. Можно рассмотреть возможность местного и перорального лечения эритромицином.
Что нового в лечении прыщей?
Испытания проводятся с доступными в настоящее время терапиями, в различных силах и комбинациях.Сочетание противогрибкового средства аллиламина с пероксидом бензоила может повысить эффективность пероксида бензоила при лечении акне, одновременно предотвращая устойчивость к антибиотикам. 18 5% гель дапсон для местного применения — это новый способ лечения акне. Большое многоцентровое рандомизированное контролируемое исследование с участием подростков с акне показало, что при нанесении геля два раза в день на пораженные участки 40% группы лечения и 28% группы плацебо ( p <0,001) достигли желаемого результата через 12 лет. недели. 47 В том же испытании и дополнительном исследовании было обнаружено, что 5% гель дапсона для местного применения является безопасным вариантом лечения пациентов с дефицитом глюкозо-6-фосфатдегидрогеназы. 48
Чтобы разрешить давние споры о роли диеты и прыщей, необходимы дополнительные исследования. Кроме того, необходимы дальнейшее прямое сравнение лечения и долгосрочные испытания, чтобы определить оптимальную последовательность выбора лечения, а также установить влияние на качество жизни и долгосрочную эффективность.
Ключевые моменты
Эффективные методы лечения акне нацелены на один или несколько путей патогенеза акне, и комбинированная терапия дает лучшие результаты, чем монотерапия.
Местная терапия является стандартом лечения акне легкой и средней степени тяжести.
Системная терапия обычно применяется для лечения акне средней или тяжелой степени, при этом реакция на пероральные антибиотики занимает до шести недель.
Гормональная терапия обеспечивает эффективное лечение второй линии у женщин с акне, независимо от наличия или отсутствия избытка андрогенов.
Примечания
Конкурирующие интересы: Не заявлены.
Этот обзор был запрошен и прошел экспертную оценку.
СПИСОК ЛИТЕРАТУРЫ
1. Магин П., Адамс Дж., Заголовок G и др. Психологические последствия обыкновенных угрей: результаты качественного исследования. Can Fam Physician 2006; 52: 978–9 [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Штраус Дж. С., Кровчук Д. П., Лейден Дж. Дж. И др. Рекомендации по лечению вульгарных угрей. J Am Acad Dermatol 2007; 56: 651–63 [PubMed] [Google Scholar] 5.Американская ассоциация клинических эндокринологов Авторский комитет по синдрому поликистозных яичников Американская ассоциация клинических эндокринологов изложение позиции относительно метаболических и сердечно-сосудистых последствий синдрома поликистозных яичников. Endocr Pract 2005; 11: 126–34 [PubMed] [Google Scholar] 6. Голлник Х., Канлифф В., Берсон Д. и др. Управление акне: отчет глобального альянса по улучшению результатов лечения акне. J Am Acad Dermatol 2003; 49 (Дополнение 1): S1–37 [PubMed] [Google Scholar] 7. Вебстер Г.Ф., Гюнтер Л., Пулин Ю.П. и др.Многоцентровое двойное слепое рандомизированное сравнительное исследование эффективности и переносимости 0,1% геля тазаротена и 0,1% геля адапалена для лечения вульгарных угрей на лице. Cutis 2002; 69 (Suppl): 4–11 [PubMed] [Google Scholar] 8. Канлифф В.Дж., Понсе М., Лёше С. и др. Сравнение эффективности и переносимости геля адапалена 0,1% и геля третиноина 0,025% у пациентов с вульгарными угрями: метаанализ пяти рандомизированных исследований. Br J Dermatol 1998; 139 (прил. 52): 48–56 [PubMed] [Google Scholar] 9.Хьюз Б. Р., Норрис Дж. Ф., Канлифф В. Дж. Двойная слепая оценка местного применения изотретиноина 0,05%, геля пероксида бензоила 5% и плацебо у пациентов с акне. Clin Exp Dermatol 1992; 17: 165–8 [PubMed] [Google Scholar] 10. Миллс ОХ, младший, Клигман А.М., Почи П. и др. Сравнение 2,5%, 5% и 10% перекиси бензоила при воспалительных вульгарных угрях. Int J Dermatol 1986; 25: 664–7 [PubMed] [Google Scholar] 11. Эстерли Н.Б., Фьюри Н.Л., Фланаган Л.Е. Влияние противомикробных препаратов на хемотаксис лейкоцитов. J Invest Dermatol 1978; 70: 51–5 [PubMed] [Google Scholar] 12.Канлифф В.Дж., Холланд К.Т., Бояр Р. и др. Рандомизированное двойное слепое сравнение состава геля клиндамицина фосфата / пероксида бензоила и соответствующего геля клиндамицина в отношении микробиологической активности и клинической эффективности при местном лечении обыкновенных угрей. Clin Ther 2002; 24: 1117–33 [PubMed] [Google Scholar] 13. Zouboulis CC, Derumeaux L, Decroix J, et al. Многоцентровое, простое слепое, рандомизированное сравнение фиксированной композиции геля клиндамицинфосфат / третиноин (Velac), применяемой один раз в день, и композиции лосьона с клиндамицином (Dalacin T), применяемой дважды в день при местном лечении обыкновенных угрей.Br J Dermatol 2000; 143: 498–505 [PubMed] [Google Scholar] 14. Хандоджо И. Комбинированное применение местного пероксида бензоила и третиноина при лечении вульгарных угрей. Int J Dermatol 1979; 18: 489–96 [PubMed] [Google Scholar] 15. Вольф Дж. Э. младший, Каплан Д., Краус С. Дж. И др. Эффективность и переносимость комбинированного местного лечения обыкновенных угрей адапаленом и клиндамицином: многоцентровое рандомизированное слепое исследование. J Am Acad Dermatol 2003; 49: S211–7 [PubMed] [Google Scholar] 16. Эллис С.Н., Лейден Дж., Кац Х.И. и др.Терапевтические исследования с использованием новой комбинации геля для местного применения пероксида бензоила / клиндамицина при вульгарных угрях. Кутис 2001; 67 (Дополнение 2): 13–20 [PubMed] [Google Scholar] 17. Боу В.П., Шалита А.Р. Эффективные безрецептурные средства от прыщей. Semin Cutan Med Surg 2008; 27: 170–6 [PubMed] [Google Scholar] 18. Burkhart CG, Burkhart CN. Лечение обыкновенных угрей без антибиотиков: комбинация третичного амина и пероксида бензоила по сравнению с одним пероксидом бензоила (Proactiv Solution). Int J Dermatol 2007; 46: 89–93 [PubMed] [Google Scholar] 19.Магин П., Понд Д., Смит В. и др. Систематический обзор доказательств «мифов и заблуждений» в отношении лечения акне: диета, мытье лица и солнечный свет. Fam Pract 2005; 22: 62–70 [PubMed] [Google Scholar] 20. Oprica C, Nord CE. Европейское надзорное исследование чувствительности к антибиотикам Propionibacterium acnes . Clin Microbiol Infect 2005; 11: 204–13 [PubMed] [Google Scholar] 21. Мастерс П.А., О’Брайан Т.А., Зурло Дж. И др. Еще раз о триметоприме и сульфаметоксазоле. Arch Intern Med 2003; 163: 402–10 [PubMed] [Google Scholar] 22.Озолинс М., Иди Э.А., Эйвери А.Дж. и др. Сравнение пяти антимикробных схем лечения легких и умеренных воспалительных акне на лице в сообществе: рандомизированное контролируемое исследование. Lancet 2004; 364: 2188–95 [PubMed] [Google Scholar] 23. Eady EA, Cove JH, Holland KT и др. Устойчивые к эритромицину пропионибактерии у пациентов с угревой сыпью, леченных антибиотиками: связь с неудачей лечения. Br J Dermatol 1989; 121: 51–7 [PubMed] [Google Scholar] 24. Миллер Ю.В., Иди Э.А., Лейси Р.В. и др. Последовательная антибактериальная терапия акне способствует переносу устойчивых стафилококков на коже контактов.J Antimicrob Chemother 1996; 38: 829–37 [PubMed] [Google Scholar] 25. Гласные BR, Ян S, Leyden JJ. Индукция провоспалительных цитокинов растворимым фактором propionibacterium acnes: последствия для хронических воспалительных угрей. Infect Immun 1995; 63: 3158–65 [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Голуб Л.М., Ли Х.М., Райан М.Э. и др. Тетрациклины ингибируют разрушение соединительной ткани с помощью множества неантимикробных механизмов. Adv Dent Res 1998; 12: 12–26 [PubMed] [Google Scholar] 27. Росс Дж. И., Снеллинг А. М., Карнеги Э. и др.Устойчивые к антибиотикам прыщи: уроки Европы. Br J Dermatol 2003; 148: 467–78 [PubMed] [Google Scholar] 28. Eady AE, Cove JH, Layton AM. Имеет ли клиническое значение устойчивость кожных пропионибактерий к антибиотикам? Последствия резистентности для пациентов с угрями и лиц, назначающих лекарства. Am J Clin Dermatol 2003; 4: 813–31 [PubMed] [Google Scholar] 29. Samuelson JS. Точный фотографический метод оценки прыщей: начальное использование в двойном слепом клиническом сравнении миноциклина и тетрациклина. J Am Acad Dermatol 1985; 12: 461–7 [PubMed] [Google Scholar] 30.Цибула Д., Хилл М., Воградникова О. и др. Роль андрогенов в определении степени тяжести акне у взрослых женщин. Br J Dermatol 2000; 143: 399–404 [PubMed] [Google Scholar] 31. Worret I, Arp W, Zahradnik HP и др. Частота исчезновения угрей: результаты простого слепого рандомизированного контролируемого исследования III параллельной фазы с EE / CMA (Belara) и EE / LNG (Microgynon). Дерматология 2001; 203: 38–44 [PubMed] [Google Scholar] 32. Rosen MP, Breitkopf DM, Nagamani M. Рандомизированное контролируемое испытание пероральных контрацептивов второго и третьего поколения в лечении вульгарных угрей.Am J Obstet Gynecol 2003; 188: 1158–60 [PubMed] [Google Scholar] 33. Практический бюллетень ACOG № 110: использование гормональных контрацептивов в неконтрацептивных целях. Obstet Gynecol 2010; 115: 206–18 [PubMed] [Google Scholar] 34. Ван Флотен В.А., ван Хаселен К.В., ван Зуурен Э.Дж. и др. Эффект 2 комбинированных оральных контрацептивов, содержащих дроспиренон или ципротерона ацетат, на акне и себорею. Кутис 2002; 69 (Suppl4): 2–15 [PubMed] [Google Scholar] 35. Гудфеллоу А., Алагбанд-Заде Дж., Картер Дж. И др. Спиронолактон для перорального приема уменьшает угревую сыпь и уменьшает выведение кожного сала.Br J Dermatol 1984; 111: 209–14 [PubMed] [Google Scholar] 36. Миллер Дж. А., Войнаровска Ф. Т., Дауд П. М. и др. Антиандрогенное лечение у женщин с акне: контролируемое исследование. Br J Dermatol 1986; 114: 705–16 [PubMed] [Google Scholar] 37. Shaw JC, White LE. Долгосрочная безопасность спиронолактона при акне: результаты 8-летнего контрольного исследования. J Cutan Med Surg 2002; 6: 541–5 [PubMed] [Google Scholar] 38. Wolverton SE. Комплексная дерматологическая медикаментозная терапия. 2-е изд. Филадельфия: У. Б. Сондерс; 2007 [Google Scholar] 40. Халл PR, Д’Арси К.Использование изотретиноина и последующие депрессии и суицид. Am J Clin Dermatol 2003; 4: 493–505 [PubMed] [Google Scholar] 41. Монография по продукту. Accutane Roche. Миссиссога (ON): Хоффманн-Ла Рош; 2010 [Google Scholar] 42. Layton AM, Knaggs H, Taylor J, et al. Изотретиноин от вульгарных угрей — 10 лет спустя: безопасное и успешное лечение. Br J Dermatol 1993; 129: 292–6 [PubMed] [Google Scholar] 43. Бассетт И.Б., Панновиц Д.Л., Барнетсон Р.С. Сравнительное исследование масла чайного дерева и пероксида бензоила при лечении акне.Med J Aust 1990; 153: 455–8 [PubMed] [Google Scholar] 44. Джордан Р., Cummins CCL, Берлз А. и др. Лазерная шлифовка шрамов от угревой сыпи на лице. Кокрановская база данных систематических обзоров 2001 г., выпуск 1 Ст. № CD001866 10.1002 / 14651858.CD001866. [PubMed] [CrossRef] [Google Scholar] 45. Граймс ЧП. Безопасность и эффективность химических пилингов с салициловой кислотой для более темных расово-этнических групп. Dermatol Surg 1999; 25: 18–22 [PubMed] [Google Scholar] 46. Левин Р.М., Расмуссен Дж. Э. Внутрипочвенные кортикостероиды в лечении узловато-кистозных угрей.Arch Dermatol 1983; 119: 480–1 [PubMed] [Google Scholar] 47. Раймер С., Мэлони Дж. М., Бурсье М. и др. США / Канада Группа исследования геля дапсона Эффективность и безопасность геля дапсона 5% для лечения вульгарных угрей у подростков. Кутис 2008; 81: 171–8 [PubMed] [Google Scholar] 48. Пьетт В.В., Тейлор С., Паризер Д. и др. Гематологическая безопасность 5% геля дапсона для местного лечения обыкновенных угрей. Arch Dermatol 2008; 144: 1564–70 [PubMed] [Google Scholar]
Необычный результат экстраоральной рентгенографии
Кожный кальциноз — это состояние накопления солей кальция в дерме, приводящее к образованию кальцинированной массы.Об этом осложнении сообщалось при вульгарных угрях и других системных метаболических нарушениях. В этой статье представлен редкий случай кальциноза кожи у 14-летнего мужчины, который был обнаружен при обычном ортодонтическом обследовании.
1. Введение
Вульгарные угри (АВ) — доброкачественное дерматологическое заболевание, возникающее в результате избыточного производства кожного жира сальными железами кожи. Заболевание обычно возникает у подростков и молодых людей. В первую очередь он поражает лицо, верхнюю часть спины и грудь, вызывая два типа повреждений: воспалительные поражения и комедоны.Физические последствия этого состояния, такие как образование рубцов и гиперпигментация, являются обычными, но более редкие последствия, такие как кальцификации кожи, нечасто сообщаются в литературе [1, 2].
Кожный кальциноз возникает в результате отложения солей кальция в дерме и подкожных тканях. Об этом осложнении сообщалось не только при АВ и системных метаболических нарушениях, таких как гиперпаратиреоз, инфекции или нарушения соединительной ткани, но также может возникать после травмы участка кожи.Кожный кальциноз можно разделить на 4 группы в зависимости от этиологии: дистрофический, метастатический, ятрогенный и идиопатический [3]. Дистрофический тип встречается у пациентов с нормальным уровнем кальция и фосфата, но ограничен областями, где ткань была повреждена в результате инфекции, воспаления или заболеваний соединительной ткани.
В данной статье представлен клинический случай дистрофического кальциноза кутиса у 14-летнего мужчины, возникшего в результате воспалительного акне на лице.
2. История болезни
Мужчина европеоидной расы в возрасте 14 лет, посещающий ортодонтическую клинику для планового обследования, получил случайную рентгенографическую находку.На рентгенограмме ортопантомограммы (OPG) была видна четко выраженная кальцинированная масса на вершине правого постоянного клыка верхней челюсти (рис. 1).
Боковая цефалометрическая рентгенограмма показала, что эта масса значительно превосходила зубной ряд в антрально-нижнем отделе носа (рис. 2). Новообразование представляло собой четко очерченное сферическое образование размером 1,5 на 1 см с рентгеноконтрастной однородной внутренней структурой. Он лежал выше ямки клыка и впереди передней стенки гайморовой пазухи.
Эта кальцинированная масса не присутствовала на рентгенограмме OPG, сделанной ранее в возрасте 10 лет (рис. 3).
Сообщалось о том, что с 12 лет у больной лицевой АВ. Он обратился к дерматологу-консультанту, который успешно вылечил это заболевание. Кальцинированная масса ранее была оценена дерматологом. Несмотря на то, что это было единичное поражение, он был диагностирован как дистрофический кальциноз кожи. Дерматолог посоветовал не вмешиваться, так как существует значительный риск рубцевания лица при хирургическом удалении.Образование было бессимптомным и представляло небольшой риск заражения. Пациент находился на ежегодном осмотре дерматолога.
Хотя образование было пальпируемым и подвижным, дерма пациента была неповрежденной и без прыщей. При внеротовом осмотре новообразование клинически не было заметно. Профиль и контур лица нормальные. В ортодонтическом отношении он представил соотношение резцов III класса на основании скелета III класса со скученностью в верхней челюсти. И пациенту, и его родителям была предложена ортогнатическая хирургия для лечения его неправильного прикуса и лежащих в основе существенного несоответствия скелетных взаимоотношений.После обширных обсуждений и обзоров с челюстно-лицевым хирургом они выбрали только ортодонтическое лечение, а именно выравнивание зубов верхней челюсти без удаления зубов с последующей постоянной ретенцией. Ортодонтическое лечение прошло без осложнений и успешно.
3. Обсуждение
Вульгарные угри — это дерматологическое заболевание, вызванное изменениями в волосяном фолликуле и связанной с ним сальной железе, которое вместе называют пилосебациальной единицей. AV поражает примерно 80% населения в возрасте от 12 до 25 лет.Он не отображает расовые или гендерные различия [4]. Для развития АВ необходимы три фактора: кожный жир, андрогены и бактерия Propionibacterium acnes . АВ начинается с высвобождения андрогенов, что, в свою очередь, приводит к увеличению выработки кожного сала в сальных железах и внутрифолликулярному гиперкератозу [4]. Возникающие в результате поражения кожи могут иметь комедонный или воспалительный характер.
Комедоны подразделяются на черные и белые точки.Черная точка — это комедон, который открывается на поверхности кожи, позволяя содержимому ускользать. Черный цвет обусловлен пигментацией меланина. Белая точка представляет собой закрытый комедон, не позволяющий его содержимому вырваться наружу.
Воспалительные поражения возникают при закрытом разрыве стенки комедона. Липоидная ткань выражается в окружающей дерме. Это вызывает воспалительную реакцию на инородное тело и в сочетании с P. acnes приводит к инфекции и образованию акне, включая папулы, пустулы, узелки и / или кисты [5].
Заживление воспалительных поражений AV может происходить за счет двух процессов. Во-первых, заживление фиброзной тканью может привести к образованию рубцов, а во-вторых, часть эпидермиса оставшихся стенок комедона отправляет оболочки эпителия, чтобы инкапсулировать любой воспалительный материал. Инкапсулированная масса может загустеть при испарении или абсорбции жидкости. Эта утолщенная масса в сочетании с некротическими тканями, которые образуются в процессе заживления, обеспечивает идеальную среду для образования кальцификатов, известных как кутисный кальциноз [4–6].
Кальциноз кожи характеризуется аномальными отложениями солей кальция в дерме и / или подкожной клетчатке. Это часто проявляется в виде множественных твердых бледных бляшек, узелков или папул; однако он также может проявляться как единичное поражение [4, 5]. Исходя из этиологии, он делится на 4 подтипа: дистрофический, метастатический, ятрогенный и идиопатический.
Дистрофический кальциноз кожи возникает в областях повреждения тканей, вызванных инфекцией, воспалительными процессами, заболеваниями соединительной ткани или кожными новообразованиями [7].Это наиболее распространенная форма эктопической кальцификации, которая развивается вокруг местного повреждения тканей без каких-либо изменений в метаболизме кальция или фосфата, например, при AV. Напротив, метастатическая кальцификация происходит из-за изменений в метаболизме кальция или фосфата, что приводит к осаждению кальция в коже [3]. Идиопатическая кальцификация возникает без какого-либо основного повреждения тканей или нарушения обмена веществ, в то время как ятрогенная кальцификация является вторичной по отношению к медицинским вмешательствам, которые могут повредить ткань или привести к нарушениям метаболизма кальция и фосфата.Международное многоцентровое когортное исследование [8] показало, что общая частота кутиса кальциноза составляет 22% у пациентов с заболеваниями соединительной ткани; однако в литературе нет конкретных данных о частоте возникновения дистрофического кальциноза кожицы [8].
Дистрофический кожный кальциноз, вторичный по отношению к долговременным акне, был впервые описан в 1928 году Hopkins [9], а затем Leider [10], которые обнаружили рентгенологические доказательства кальциноза кожи у четырех из шести пациентов с длительным AV. Другие медицинские исследования показали, что эти кальцификации могут быть идентифицированы в половине всех случаев длительной АВ (т.э., 7 лет и более) [11, 12]. Интересно, что пациент в нашем отчете о болезни страдал АВ только 2 года. Кроме того, это единственный зарегистрированный случай дистрофического кальциноза кожи, зарегистрированный в ортодонтических учреждениях.
Диагностика дистрофического кальциноза кожи основана на серологических исследованиях, соответствующей визуализации и биопсии, если требуется [1, 2, 4]. Гистопатологическое исследование покажет очаг четко очерченной, круглой, базофильной субстанции, которая окрашивается в черный цвет при окраске по Фон Коссе.Он может располагаться в верхней части дермы, окружен толстыми коллагеновыми волокнами, а иногда и эпителиоидными и многоядерными гигантскими клетками [13].
Из-за своей рентгеноконтрастной природы кутис-дистрофический кальциноз можно визуализировать на простых рентгенограммах; однако другие полезные методы, которые можно было бы использовать, включают компьютерную томографию с коническим лучом (КЛКТ) и ультразвук [1]. Эти методы визуализации можно использовать по отдельности или в комбинации для улучшения локализации; однако, если будет использоваться КЛКТ, необходимо учитывать эффекты более высокой дозы облучения [1, 2].В дополнение к серологической оценке заболевания соединительной ткани требуется полная биохимическая оценка для исключения любых нарушений системного гомеостаза кальция — она должна включать оценку сывороточного кальция, фосфата, щелочной фосфатазы, витамина D и паратироидного гормона (ПТГ) [14]. Дифференциальный диагноз включает кожную остеому, кальцинированные лимфатические узлы или кисты и области кальцинированных некротических материалов, таких как казеозные гранулемы при туберкулезе. В то время как дистрофический кожный кальциноз приводит к кальцификации участков кожи, кожная остеома вызывает окостенение дермы и подкожной клетчатки.Можно предположить, что первичная оссификация происходит при отсутствии ранее существовавшего кожного заболевания, в то время как вторичная остеома кутиса возникает, когда костная ткань формируется в ранее существовавшем поражении [15].
В случаях диффузного кутиса кальциноза, такого как метастатический или ятрогенный, требуется медицинское вмешательство для исправления системного дисбаланса. Это включает использование варфарина, бисфосфонатов, миноциклина, цефтриаксона, дилтиазема, гидроксида алюминия, пробенецида, стероидов внутри очага поражения и внутривенного иммуноглобулина [14].В случаях единичных поражений, таких как отмеченные в нашем случае, предпочтительнее хирургическое лечение. Методы включают хирургическое иссечение, выскабливание, лазерную терапию и литотрипсию [16]. Хирургическое лечение в этом отчете было противопоказано из-за риска рубцевания лица в послеоперационном периоде. Образование было бессимптомным и считалось низким риском повторного заражения. Профиль лица и кожный контур в норме. Однако расположение этой кальцинированной массы создало бы проблему, если бы пациент выбрал ортогнатическую операцию по поводу неправильного прикуса III класса.Поскольку и он, и его родители выбрали консервативный ортодонтический подход, хирургическое вмешательство не потребовалось, и его дерматолог продолжил ежегодное наблюдение за этим поражением.
4. Выводы
Дистрофический кальциноз кутиса может возникать как последствие длительной атриовентрикулярной патологии или наряду с лежащими в основе метаболическими нарушениями. Стоматологи должны знать об этом явлении, так как оно может возникать в области лица и может проявляться как случайная находка на рутинных рентгенограммах зубов, как интра-, так и внеротовых.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Профилактика и лечение акне
США style = «font-family: Arial; color: # 000000; font-size: 2;»> style = «font-family: Arial; color: # 000000; font-size: 2;»>
Фарм . 2006; 4: 34-42.
Вульгарные угри — самые
распространенное кожное заболевание, которым страдают около 17 миллионов американцев во всех возрастных группах
и этническое происхождение. 1 Хотя условие может возникнуть в любом
возраст, он поражает в первую очередь подростков и молодых людей в возрасте от 12 лет.
и 24; почти 85% людей в этой возрастной группе страдают акне. Хотя в большинстве случаев
разрешается к 30 годам, у некоторых людей состояние сохраняется до среднего возраста.
1
Характеризуется
невоспалительные фолликулярные папулы и, в более тяжелых формах,
воспалительные папулы, пустулы и узелки, прыщи возникают, когда поры
кожа забивается маслом, омертвевшими клетками кожи и бактериями.Условие
обычно поражает участки кожи с наибольшим скоплением сальных желез.
фолликулы, включая лицо, верхнюю часть груди и спину. Хотя это не излечимо,
раннее лечение и регулярный профилактический уход за кожей могут свести к минимуму от легкой до умеренной
случаях, и рецептурные лекарства могут эффективно лечить прыщи даже в
самые тяжелые формы.
Кожа
Кожа
самый большой орган тела, образующий защитный барьер от вредных агентов
в окружающей среде.Функции кожи включают помощь в поддержании надлежащего
температура тела за счет испарения пота и изоляции жира в
подкожная клетчатка, собирающая сенсорную информацию из окружающей среды,
и облегчение гомеостаза кальция за счет синтеза витамина D. 2
Меланин, пигмент, вырабатываемый кожей, защищает ядерные структуры клеток от
повреждение ультрафиолетовым излучением. 2
Кожа состоит из трех
слои: эпидермис, дерма и подкожная ткань (рисунок 1).В
Эпидермис состоит из нескольких слоев, известных как многослойный эпителий
и непрерывно обновляется путем деления клеток в самом глубоком слое,
базальный слой. Клетки, полученные в результате деления клеток, подвергаются процессу под названием .
ороговение , которое откладывает волокнистый белок кератин и вызывает
клетки на поверхности кожи образуют роговой слой, называемый слоем .
corneum , самый внешний слой эпидермиса. Роговой слой
состоит из уплощенных ороговевших клеток, лишенных нуклеиновой и цитоплазматической
органеллы.Соседние ячейки перекрываются своими краями, что приводит к блокировке ячеек.
вместе с межклеточным липидом и образует очень эффективный барьер, который
помогает предотвратить быструю потерю воды. Пока толщина пласта
роговой пузырь варьируется от области к области тела в зависимости от количества
трение от контакта с другими поверхностями, самые толстые участки находятся над
ладони рук и подошвы стоп. 2
Дерма, расположенная ниже
эпидермис, содержит мелкие кровеносные сосуды, которые обеспечивают питание клеток кожи
и нервы, участвующие в передаче сенсорных сигналов и специализированным структурам,
такие как волосяные фолликулы, сальные и потовые железы. 2
Сальные железы прикрепляются к фолликулам и находятся на всех участках
кожа, за исключением ладоней, подошв и тыльной стороны стоп. Наиболее
сальные железы открываются в волосяные фолликулы, известные как волосяные фолликулы
, в то время как другие открываются непосредственно на поверхность кожи на веках, крайней плоти,
женский пол
гениталии и ареолы. 2
Подкожный слой
ниже дермы и содержит более крупные нервы и кровеносные сосуды, которые регулируют
температура тела, проводя тепло от внутренних органов тела к
поверхность кожи.Возможна максимальная вазодилатация всех кровеносных сосудов кожи.
увеличить приток крови к коже до семи раз по сравнению с нормальным объемом. В
кровеносная система кожи служит большим резервуаром крови,
что составляет от 5% до 10% от общего объема крови в организме. Под
обстоятельства кровообращения (например, кровотечение), сужение сосудов
заставляет эту кровь поступать в общий кровоток. Этот слой также содержит
подкожный жир, который способствует терморегуляции за счет изолирующих тканей
под кожей. 2
Патофизиология акне
Описано акне
как заболевание волосистых отделов (рис. 2), которые наиболее многочисленны на
лицо, верхняя часть спины и грудь. Сальные железы вырабатывают маслянистое вещество
называется кожный жир , который обычно выходит на поверхность кожи через
открытие фолликула, известного как поры . Кератинпродуцирующие клетки
называется кератиноцитов, выстилают фолликул. 1 При появлении прыщей
волосы, кожный жир и кератиноциты, выстилающие волосяной покров, образуют
пробка, не позволяющая кожному салу вытекать на поверхность. Эти заглушки позволяют
Propionibacterium acnes , бактерии, которые обычно живут на поверхности
кожа, чтобы расти в закупоренных фолликулах. Наличие P. acnes
привлекает лейкоциты и вызывает воспаление, характеризующееся
отек, покраснение, жар и боль. Воспаление приводит к множеству поражений.
известные как прыщи (рисунок 3). 1
Увеличенный закупоренный фолликул
образует основное поражение акне, известное как комедон. Если закупоренный фолликул или
комедон остается под кожей, образуя белую шишку, которая называется белая точка
, или закрытый комедон . Комедон, достигающий поверхности кожи, — это
называется открытый комедон или угорь , потому что кожный жир превращается
черный при контакте с воздухом.
Другие поражения акне включают:
папулы, пустулы, пятна, узелки и кисты. 1 Папула образуется
клеточной реакцией на процесс образования комедонов. Папула — это небольшая
(5 мм или меньше), твердое поражение, слегка приподнятое над поверхностью кожи.
Папулы могут быть настолько маленькими, что почти незаметны, но могут давать кожные покровы.
ощущение «наждачной бумаги». 3 Куполообразное хрупкое поражение
содержащий гной называется пустула .Гной — это сочетание белой крови
клетки, мертвые клетки кожи и бактерии. Пустулы заживают, не оставляя шрамов
или может прогрессировать до кистозных форм. Пятно — временное плоское красное пятно
оставленный зажившим поражением прыщей. Макулы могут сохраняться в течение нескольких дней или недель и
способствуют появлению воспаленных прыщей. Узелок твердый,
куполообразное поражение или поражение неправильной формы, которое может быть болезненным. В отличие от
пустулы, узелки характеризуются воспалением, распространяются вглубь
слои кожи и могут вызвать разрушение тканей, что приведет к образованию рубцов.
3 Кисты представляют собой мешковидные поражения, содержащие жидкость или полужидкость.
материал мертвых клеток, лейкоцитов и бактерий. Кисты больше, чем
пустулы, проникают в более глубокие слои кожи и могут быть очень болезненными
и часто вызывают рубцы. Кисты — это тяжелая форма акне, устойчивая к
самое лечение. 3
Факторы, способствующие
Угревая сыпь
Пока точный
причина появления прыщей неизвестна, способствующие факторы не выявлены.Колебания гормонов, как известно, усугубляют акне. Повышенный уровень
андрогены в период полового созревания у мужчин и женщин вызывают сальные железы
увеличиваются и производят больше кожного сала. У женщин гормональные изменения до
менструация или во время беременности могут ухудшить состояние, а начало или
также может способствовать прекращение использования противозачаточных таблеток.
Кроме того, наличие прыщей в семейном анамнезе увеличивает вероятность появления прыщей. 4
Номер рецепта
лекарства, в том числе противосудорожные, противовоспалительные кортикостероиды и
известно, что иммунодепрессанты вызывают или усугубляют акне (таблица 1).
Давление на кожу спортивным снаряжением, рюкзаками или тесной одеждой может
усугубить прыщи. Жирная косметика или жир из рабочей среды (например,
от приготовления пищи или работы на оборудовании) также может ухудшить состояние, и
раздражители окружающей среды, такие как загрязнение и высокая влажность, связаны
при обострениях угревой сыпи. Хотя это и не считается причиной прыщей, стресс может
усугубляют угревую сыпь. Кроме того, жесткая очистка раздражает кожу и вызывает раздражение.
воспаление, сжимая или собирая прыщики, выталкивает бактерии из
поверхность кожи в волосистые отделы и способствует возникновению комедонов.
формирование. 1
Есть много заблуждений
о причинах появления прыщей. Хотя шоколад и жирную пищу часто обвиняют в
вызывая прыщи, мало доказательств того, что продукты имеют большое влияние на
условие. Еще одно распространенное заблуждение — грязная кожа вызывает прыщи. Грязь
не способствует образованию поражений. 1
Лечение акне
Без рецепта
(Безрецептурные) и рецептурные лекарства используются как местно, так и перорально для лечения
угревая сыпь.Цели лечения включают заживление существующих повреждений, предотвращение рубцевания.
и образование новых поражений, и минимизация психологического стресса и
смущение. Различные факторы, способствующие формированию поражения:
направлено на уменьшение выработки кожного сала, воспаления и аномального скопления
клетки в фолликулах участвуют в образовании пробок и контролируют рост бактерий.
5
ОТС
лекарства:
Актуальные безрецептурные препараты часто используются при акне легкой и средней степени тяжести.Бензоил
перекись, которая убивает P. acnes и может снизить выработку кожного сала, оказывает
была основой профилактики прыщей на протяжении многих лет. Перекись бензоила доступна
с концентрацией от 2,5% до 10% и в различных препаратах,
включая кремы, гели, растворы, лосьоны, подушечки и очищающие средства. Перед
применяя перекись бензоила, пациенты должны промыть пораженный участок мягким,
немедикаментозное мыло или очищающее средство для кожи и дайте коже полностью высохнуть
уменьшить раздражение кожи.Кожу следует не тереть, а просто промокнуть насухо.
мягким полотенцем. Пациентам следует нанести достаточно лекарства, чтобы полностью покрыть
пораженные участки и аккуратно вотрите, избегая чувствительных участков, таких как
вокруг глаз, губ, носа и вокруг него, а также в области шеи.
При обработке бензоилом
перекисью, кожа может чувствовать раздражение и угри могут ухудшиться. Если прыщи
не улучшается в течение четырех-шести недель или при сильном раздражении кожи,
Пациентам следует прекратить прием препаратов пероксида бензоила и проконсультироваться с врачом.
5 Фармацевты должны проинструктировать пациентов не применять перекись бензоила в
открытые раны или обожженная ветром или загорелая кожа и не использовать другие раздражающие
продукты (например, отшелушивающие средства, средства для удаления волос, средства, содержащие большие
количества спирта, абразивов или сушильных агентов), если не указано иное
врач. 5
Другие безрецептурные актуальные продукты
используется для лечения прыщей, содержит резорцин, салициловую кислоту и / или серу. Эти
продукты помогают разрушать пробки в очагах поражения и уменьшать отхождение клеток
выстилает волосяные фолликулы. 1
Рецепт
лекарства:
Акне от умеренной до тяжелой можно лечить пероральными и местными рецептурными препаратами.
лекарства по отдельности или в комбинации. Лекарства для местного применения, отпускаемые по рецепту, включают:
антибиотики, перекись бензоила, комбинации сульфацетамида натрия / серы,
азелаиновая кислота и производные витамина А (ретиноиды). Ретиноиды работают
отключение существующих комедонов и уменьшение образования новых комедонов
и включают такие агенты, как третиноин, адапален (Differin / Galderma
Лаборатории) и тазаротен (Тазорак / Аллерган). 1
Для местного применения по рецепту
лекарства могут вызывать незначительные побочные эффекты, такие как покалывание, жжение, покраснение,
шелушение, шелушение или изменение цвета кожи. Пациенты должны уведомить
врачу, если побочные эффекты серьезны или не исчезают. Рецепт актуальный
лекарства могут не иметь немедленного эффекта, и может потребоваться от четырех до восьми
за несколько недель до появления признаков улучшения. Кроме того, пациенты
состояние может ухудшиться, прежде чем оно улучшится.
Антибиотики для перорального и местного применения
контролируют рост бактерий и уменьшают воспаление и часто используются в
комбинация. Обычно используемые пероральные антибиотики включают тетрациклин, миноциклин,
и доксициклин; реже используются пероральные антибиотики: клиндамицин,
эритромицин и сульфаниламиды. Побочные эффекты пероральных антибиотиков могут включать:
расстройство желудка, головокружение, изменение цвета кожи и повышенная склонность к
солнечный ожог. Поскольку тетрациклины могут влиять на формирование зубов и костей у плода.
и маленьких детей, они не используются беременным женщинам или пациентам младше
более 14 лет. 1
Кистозные прыщи тяжелой степени должны быть
лечится у дерматолога, так как часто не поддается лечению
упомянутое выше. Кистозные угри обычно требуют лечения изотретиноином.
(Accutane / Roche), ретиноид, уменьшающий размер желез, вырабатывающих кожный жир,
снизить добычу нефти. Изотретиноин принимают перорально один или два раза в день.
от 15 до 20 недель. Прыщи полностью или почти полностью исчезают через 15 лет.
до 20 недель лечения изотретиноином.Если прыщи рецидивируют, их можно вылечить
снова с изотретиноином или другими лекарствами.
Поскольку изотретиноин вызывает
врожденные дефекты у развивающихся плодов, очень важно, чтобы женщины
детородного возраста не беременны и не беременеют во время лечения.
Женщины должны использовать две формы контроля над рождаемостью одновременно в течение как минимум
за месяц до лечения, во время лечения и не менее одного месяца после
лечение. Кроме того, фармацевты должны зарегистрироваться, чтобы назначать и отпускать
изо третиноин, чтобы убедиться, что он не назначается во время беременности.И мужчина, и
пациенты женского пола, которым прописан изотретиноин, должны быть зарегистрированы для заполнения
их рецепты. Рецепты должны содержать номер авторизации, который
приобретается врачом при регистрации пациента; число тогда
сообщается производителю фармацевтом, когда лекарство
распределяется.
Другие возможные побочные эффекты
изотретиноина включают сухость глаз, губ, носа и кожи, зуд, кровотечение из носа,
мышечные боли, чувствительность к солнечному свету, плохое ночное зрение, повышенная кровь
триглицериды и холестерин, а также изменения функции печени.Побочные эффекты
обычно разрешаются после завершения лечения. 1
У некоторых женщин увеличено
уровни андрогенов вызывают прыщи. Этот тип прыщей можно лечить пероральными
контрацептивы, кортикостероиды в низких дозах или спиронолактон. Устный
контрацептивы и кортикостероиды снижают выработку андрогенов яичниками
и надпочечники соответственно. Спиронолактон обладает антиадренергическим действием.
характеристики. Спиронолактон — это 17-лактоновый стероид, который связывается с андрогенами.
стероидные рецепторы, тем самым блокируя действие этих андрогенов.Побочные эффекты
из антиадренергических препаратов включают болезненность груди, нерегулярные
менструация, головные боли и утомляемость. 1
Психологическое воздействие
Угри
Хотя прыщи — второстепенное медицинское
состояние, которое редко имеет серьезные последствия для физического здоровья,
состояние может иметь серьезные негативные последствия для психического здоровья,
психологическое благополучие и качество жизни. Факторы, способствующие
психологическое воздействие состояния включает его распространенность среди подростков,
распространение видимых поражений на лице, спине, груди и плечах,
заблуждения относительно его причин и социальный акцент на внешности.Подростковый возраст — это период физического, эмоционального и социального развития, и
подростки с акне могут испытывать психосоциальные осложнения. Кроме того,
почти 30% населения Америки считает, что плохая гигиена кожи — это
причина появления прыщей. 6 Такие убеждения могут заставить пациентов чувствовать
смущение, вина и стыд. Неудивительно, что когда пациенты с
прыщей спросили, что их больше всего беспокоит в этом состоянии, больше всего
общий ответ был внешний вид. 7
Угри были идентифицированы как
фактор, способствующий психическим расстройствам, включая клиническую депрессию,
социальные фобии и тревожные расстройства. 8,9 Угри могут также отрицательно
влияют на психосоциальное функционирование. Исследования выявили значительные
снижение самооценки, самооценки, благополучия и удовлетворенности
появление у пациентов с акне, которые препятствуют социальному взаимодействию. 8-11
Кроме того, было показано, что это состояние значительно влияет на качество
жизнь. 7 Одно исследование показало, что 74% пациентов с акне ждали большего
чем за год до обращения за медицинской помощью. 6 Это
важная проблема, потому что отсрочка лечения увеличивает вероятность
постоянное рубцевание и дает время пациентам развить негативные чувства
о себе. Исследование, в котором изучались 111 пациентов до и после различных
методы лечения акне показали существенное улучшение качества жизни
и самооценка при лечении акне. 12
Такие потенциально серьезные
При лечении акне необходимо учитывать психосоциальные последствия. Фармацевтов
может играть жизненно важную роль в эффективном лечении прыщей, которые могут давать
огромные положительные результаты в самооценке, самооценке и качестве
жизнь пациентов. Пациентам следует рекомендовать обращаться за ранним лечением, чтобы
свести к минимуму вероятность постоянных физических рубцов и негативных
эффекты (таблица 2). Фармацевты должны стремиться быть доступными, информированными и
положительный при консультировании пациентов с угревой сыпью.
Заключение
Угри — распространенные
дерматологическая проблема, которой страдают около 17 миллионов американцев. Условие
поражает как мужчин, так и женщин в основном в подростковом возрасте и может иметь
значительные негативные психологические и психосоциальные эффекты. От легкой до умеренной
случаи появления прыщей можно свести к минимуму с помощью раннего лечения и регулярных профилактических мероприятий.
уход за кожей; в самых тяжелых формах угри можно эффективно лечить с помощью
рецептурные лекарства.Фармацевты могут играть жизненно важную роль в эффективном
лечение акне, которое может иметь огромное положительное влияние на состояние пациента
самооценка, самооценка и качество жизни. Лечить всего человека и
не только состояние кожи, недерматологические последствия прыщей должны быть
адресованный.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
1. Национальный
Институт артрита, заболеваний опорно-двигательного аппарата и кожи. Вопросы и
Ответы о прыщах. Доступно на: www.niams.nih.gov/hi/topics/acne/acne.htm.
По состоянию на 11 марта 2006 г.
2. Камель М.Н. В
Электронный учебник дерматологии. Анатомия кожи . Можно купить в:
www.telemedicine.org/stamford.htm. Доступ
11 марта 2006 г.style = «font-family: Arial; color: # 000000; font-size: 2;»>.
3.
Americanstyle = «font-family: Arial; color: # 000000; font-size: 2;»>
Academystyle = «font-family: Arial; color: # 000000; font-size: 2;»> style = «font-family: Arial; color: # 000000; font-size: 2;»>
дерматологии.Что такое прыщи? Доступно на: www.skincare
Physctors.com/acnenet/acne.html. Доступ
11 марта 2006 г.style = «font-family: Arial; color: # 000000; font-size: 2;»>.
4. Acne.com.
Фармакологические триггеры. Доступно по адресу: www.acne.com/prevention/
лекарства.php. Доступ
13 марта 2006 г.style = «font-family: Arial; color: # 000000; font-size: 2;»>.
5. MedlinePlus Health
Информация. Пероксид бензоила для местного применения. Доступно на: www.nlm.nih.
гов / medlineplus / druginfo / uspdi / 202086.html. Доступ
13 марта 2006 г.style = «font-family: Arial; color: # 000000; font-size: 2;»>.
6. Тан Дж. К., Васей К.,
Fung KY. Убеждения и представления больных акне. J Am Acad Dermatol
. 2001; 44: 439-445.
7. Lasek RJ, Chren
ММ. Вульгарные угри и качество жизни взрослых дерматологических пациентов. Арка
Дерматол. 1998; 134: 454-458.
8. Kellett SC,
Gawkrodger DJ. Психологическое и эмоциональное воздействие прыщей и последствия
лечения изотретиноином. Br J Dermatol . 1999; 140: 273-282.
9. Ку JY, Smith LL.
Психологические аспекты угревой сыпи. Педиатр дерматол . 1991; 8: 185-188.
10. Ван дер Мерен
HL, ван дер Шаар WW, ван ден Херк CM. Психологическое воздействие тяжелого
угревая сыпь. Кутис . 1985; 36: 84-86.
11. Кровчук Д.П.,
Станцин Т., Кескинен Р. и др. Психосоциальные эффекты акне на подростков.
Педиатр Дерматол . 1991; 8: 332-338.
12.Newtonstyle = «font-family: Arial; color: # 000000; font-size: 2;»> style = «font-family: Arial; color: # 000000; font-size: 2;»>
JN, Mallon E, Klassen A и др. Эффективность лечения угревой сыпи:
оценка пациентами результатов терапии. Br J Dermatol .
1997; 137: 563-567.
13. Acne.org. Прозрачный
Кожный режим. Доступно по адресу: www.acne.org/regimen-instructions.html. Доступ
13 марта 2006 г.style = «font-family: Arial; color: # 000000; font-size: 2;»>.
Чтобы прокомментировать эту статью,
свяжитесь с [email protected].
Воздействие окклюзионного сигаретного дыма, вызывающее локализованные хлоракноподобные комедоны — FullText — Dermatology 2015, Vol. 231, № 4
Абстрактные
Ранее считалось, что многие заболевания, связанные с угревой сыпью, включая хлоракне и масляные угри, возникают преимущественно на рабочем месте после воздействия полициклических ароматических углеводородов.Также было показано, что сигаретный дым содержит большое количество этих токсичных полициклических ароматических углеводородных компонентов и строго коррелирует с развитием невоспалительных акнеиформных поражений у пожилых пациентов. Мы сообщаем о случае локализованных открытых комедонов, связанных с воздействием окклюзированного сигаретного дыма возле носовой полости из-за нечасто замененной марли после ринэктомии. Поглощение кожей полициклических ароматических углеводородных компонентов сигаретного дыма может действовать как фактор, способствующий развитию хлоракне.Некоторые из этих экологических и невоспалительных подтипов акне могут иметь общую молекулярную склонность к усиленному комедогенезу, происходящему из-за воздействия пути арилуглеводородного рецептора в коже. Необходимы дополнительные исследования для дальнейшего выяснения точных механизмов воздействия табачного дыма на покровную систему.
© 2015 S. Karger AG, Базель
Введение
Курение сигарет остается основной причиной предотвратимой заболеваемости и смертности людей и вносит свой вклад в бремя болезней во всех системах органов, включая кожу [1].Обычно описываемые дерматологические проявления, связанные с хроническим курением, могут включать плохое заживление ран, меланому и немеланомный рак кожи, рак ротовой полости, псориаз, экзему и преждевременное старение кожи [2]. Табачный дым содержит множество токсичных соединений среди примерно 4800 компонентов, включая класс органических химических веществ, известных как полициклические ароматические углеводороды (ПАУ) [3]. Члены этого класса ПАУ включают различные канцерогены и загрязнители с патологическим действием на человека, включая диоксин и диоксиноподобные вещества, участвующие в развитии подтипа хлоракне экологических прыщей [2,3].Хлоракне наблюдается почти исключительно на промышленных предприятиях после воздействия этих галогенированных ароматических соединений «хлоракнегены» [4,5]. Другой необычной формой экологических прыщей с аналогичной клинической картиной являются угри из смолы или каменноугольного дегтя [6]. Некоторые химические ПАУ присутствуют в продуктах, связанных с каменноугольной смолой, включая те, которые используются для кровли, дорожного покрытия и других промышленных объектов [6,7].
Здесь мы представляем случай белого мужчины в возрасте 40 лет, у которого через 1 месяц после ринэктомии развились невоспалительные открытые комедоны на лице после прямого местного воздействия сигаретного дыма через носовой выдох и окклюзию.Этот случай свидетельствует о том, что воздействие сигаретного дыма является фактором риска развития хлоракне-подобных комедонов и углеподобных поражений, которые ранее считались преобладающими на рабочем месте.
Описание случая
49-летний мужчина европеоидной расы, курящий 100 пач-лет, был первоначально обследован и диагностирован как плоскоклеточный рак перегородки носа. Впоследствии пациенту было выполнено обширное хирургическое вмешательство, включая тотальную ринэктомию, левую медиальную и переднюю максиллэктомию и радикальную резекцию лица и верхней губы с перестройкой прилегающих тканей и закрытием губы.Пациент также прошел курс облучения. Хотя он сначала бросил, после операции пациент снова начал курить по 1,5 пачки в день, прикрывая место операции марлей (рис. 1).
Рис. 1
Локализованное хлоракне. Внешний вид пациента с признаками окклюзии марлевой повязки после ринэктомии.
В следующем году у пациента был обнаружен ретрофарингеальный / парафарингеальный рецидив плоскоклеточного рака, и ему была проведена дальнейшая резекция и лучевое лечение.В это время у пациента также были отмечены многочисленные черные открытые комедоны в хорошо разграниченных двусторонних носогубных областях, которые были закрыты марлевой повязкой (рис. 2). Это предотвратило реконструкцию, и его направили в дерматолог. За исключением легкого зуда, поражения протекали бессимптомно. Во время обследования пациент сообщил, что он напрямую выдыхает дым через дефект носа, при этом меняя марлевую салфетку только раз в неделю. Основываясь на отсутствии профессиональных или случайных химических воздействий в его истории и распространении комедонов исключительно в областях прямого контакта с марлей, этиопатологическим агентом было предположено концентрированное воздействие галогенированных ароматических соединений из табачного дыма, что привело к появлению хлоракнеформных поражений. .Пациенту было рекомендовано бросить курить, ежедневно менять марлевые повязки, местно наносить пероксид бензоила на пораженные участки и использовать экстрактор комедонов.
Рис.2
Локализованное хлоракне. Многочисленные черные невоспалительные открытые комедоны исключительно в двусторонних носогубных областях, закрытых марлевой повязкой.
Обсуждение
Табакокурение вызывает чрезмерное количество патологий у людей и вовлечено в ряд кожных заболеваний [8].Хотя в ряде исследований изучались хорошо известные компоненты сигаретного дыма, такие как никотин, который обладает некоторыми дерматологическими противовоспалительными свойствами, а также способностью стимулировать дифференцировку кератиноцитов эпидермиса и слизистых оболочек, — специфические эффекты подавляющего большинства многих химических веществ. компоненты сигаретного дыма остаются не охарактеризованными [9,10]. В то время как литература содержит смешанные данные о системном эффекте курения и его связи с вульгарными угрями, Capitanio et al.[11] сообщили о строгой корреляции с курением сигарет и развитием комедональных угрей в подростковом возрасте, преимущественно невоспалительной формы угрей, характеризующейся ретенционными комедонами [1,11,12,13]. Было показано, что сигаретный дым содержит ряд вредных ПАУ, включая группу веществ, далее классифицируемых как галогенированные ароматические соединения [7,14]. Считается, что ежедневное потребление галогенированных ароматических соединений курильщиками соответствует концентрациям, выбрасываемым в дымовые газы из установок для сжигания бытовых отходов, с количественной оценкой 1-1.На сигарету расходуется 6 мкг ПАУ [7,14].
Некоторые галогенированные ароматические соединения были идентифицированы как обладающие хлоракнегенным потенциалом, включая полигалогенированные дибензофураны, полигалогенированные бифенилы, полигалогенированные нафталины и примеси полихлорфенольных соединений и родственных гербицидов [5,8,15]. Шелли и Клигман [16] смогли экспериментально вызвать локализованные прыщи у здоровых субъектов с помощью ежедневного местного применения пента- и гексахлорнафталина, что дополнительно продемонстрировало изначально угревой потенциал этих хлорированных органических соединений нафталина.Семейство диоксинов галогенированных ароматических соединений содержит наиболее сильные хлоракнегены окружающей среды и включает химический изомер 2,3,7,8-тетрахлордибензо- p -диоксин (TCDD), связанный с агентом Orange во время войны во Вьетнаме и нескольких промышленных катастроф. [5,8,17]. Компоненты ПАУ связаны с экологическими и профессиональными угревыми расстройствами, которые, среди прочего, можно подразделить на хлоракне, смоляные угри и масляные угри [4,6].
Хлоракне — редкое акнеиформное заболевание, вызываемое абсорбцией диоксина при вдыхании, проглатывании или прямом контакте с кожей [15].Хлоракне обычно проявляется многочисленными невоспалительными открытыми и закрытыми комедонами, чередующимися с кистами соломенного цвета от 1 до 10 мм в диаметре, которые наиболее часто распределяются в области скулового серпа и периаурикулярной области головы и шеи, с редкими поражениями половых органов и туловища в тяжелых случаях [ 6,15]. Серая дисхромия, гипертрихоз и фолликулярный гиперкератоз могут сопровождать первичные поражения [7]. В случаях токсического контакта с диоксинами или родственными галогенированными ароматическими соединениями поражения кожи часто служат сигнальным признаком токсичности из-за их видимости и выдающегося статуса чувствительного и специфического биомаркера воздействия.Однако тяжесть поражения является противоречивым клиническим фактором, определяющим степень воздействия в отдельных случаях [5,15,18,19]. К группам риска относятся рабочие, подвергающиеся воздействию пестицидов, гербицидов и других производственных процессов на химических предприятиях [4]. Хотя клиническое течение болезни варьирует, в большинстве случаев начальные комедоноподобные поражения появляются через 2–4-недельный латентный период после воздействия и регрессируют в течение 6 месяцев до 3 лет [8]. Поскольку никакие клинические признаки не позволяют надежно отличить хлоракне от обычной экзогенной формы, наиболее надежными и специфическими диагностическими маркерами являются гистологическое исчезновение сальных желез и наличие эпидермальных кист [20].У нашего пациента гистология не проводилась из-за косметической чувствительности пораженной области лица. Хлоракне, как правило, невосприимчивы к традиционным методам лечения акне с применением местных пилингов и ретиноидов, пероральных антибиотиков, хирургического вмешательства и пероральных ретиноидов, которые демонстрируют минимальную эффективность [8,15,19].
Масляные прыщи являются наиболее распространенной экологической формой угрей и обычно наблюдаются у операторов станков, механиков, рабочих нефтеперерабатывающих заводов и других работников нефтяной промышленности, которые сталкиваются со смазками или смазочно-охлаждающими маслами, содержащими высокий процент минерального масла [4 , 6].Пораженные области обычно включают тыльную часть кистей и предплечий, где происходит прямое воздействие масла, хотя туловищные области могут быть связаны с насыщением одежды [4]. У пациентов часто сначала появляются открытые комедоны, а позже они прогрессируют в фолликулярные папулы и пустулы. Также установлена связь с меланозом, светочувствительностью и карциномами кожи [4]. Архетипические масляные прыщи в этом случае менее вероятны из-за отсутствия воспалительных папул или пустул, отсутствия типичного поражения конечностей и низкого подозрения на химическое воздействие источника.
Смоляные угри часто наблюдаются у строительных рабочих, кровельщиков и дорожных мастеров и клинически проявляются как чисто комедогенное невоспалительное высыпание с явной склонностью к малярной области среди открытых участков, что указывает на аэрозольный механизм доставки соединения [4,6]. Производные каменноугольной смолы являются ответственными, и эти агенты включают множество токсичных ПАУ, которые обладают акнегенными, фотосенсибилизирующими и канцерогенными свойствами [6,7].
Другое состояние с некоторыми угревыми компонентами, синдром Фавра-Ракушо (FRS), также первоначально рассматривалось при дифференциальной диагностике этого случая.FRS характеризуется узловым эластозом с кистами, открытыми комедонами и утолщенной желтоватой кожей, возникающими в основном в височных и периорбитальных областях в результате хронического обширного актинического повреждения [6,21]. В то время как у нашего пациента не было дополнительных признаков солнечного повреждения или обладают типичным распределением FRS, следует отметить, что существует статистически значимое дозозависимое увеличение заболеваемости FRS у людей с историей курения [21]. Было показано, что курение оказывает синергетический эффект с воздействием солнца на старение кожи, и подобный эффект потенцирования может способствовать патогенезу этого состояния, связанного с экстремальным солнечным эластозом [1,21].В свете доказанной способности содержащихся в воздухе ПАУ компонентов паров каменноугольной смолы вызывать смоляные угри и продемонстрированного наличия патологических уровней химических веществ ПАУ в сигаретном дыме, есть основания подозревать действие ПАУ на покровные системы этих пораженных пациентов. частично объясняют это увеличение заболеваемости FRS у курильщиков [3,6].
В то время как исключительно комедональный характер высыпаний из угревой сыпи используется в качестве точки различия между характерными смешанными кистозными и комедональными проявлениями хлоракне, легкие случаи хлоракне могут также проявляться как исключительно комедогенное состояние, что может отражать общую молекулярную основу для патофизиология заболевания [4,8,15].Механически токсические эффекты галогенированных ароматических соединений в сигаретном дыме опосредуются связыванием с арилуглеводородным рецептором (AhR), который сильно выражен в эпидермисе человека, волосяных фолликулах и сальных железах [3,22,23]. Комплекс AhR лиганда затем мигрирует в ядро, где он связывается с обозначенными последовательностями ДНК, известными как чувствительные к ксенобиотикам элементы в генетических промоторных областях, и служит для модуляции клеточных мишеней транскрипции [2,24]. Этот же рецептор AhR также способствует дерматологическим нарушениям, связанным с токсичностью TCDD у пациентов, подвергшихся воздействию Agent Orange и диоксинов, и может представлять собой общую механистическую связь между распространенными формами профессиональных и экологических прыщей [17].Считается, что конститутивная активация этих AhR посредством хронического воздействия ПАУ способствует иммунной дисфункции, модификациям метаболизма витамина А и изменениям в передаче сигналов пролиферации и дифференцировки эпидермиса [3,6]. Хотя характеристика точных токсических эффектов этих агонистов AhR может быть сложной задачей из-за количества ПАУ-веществ, присутствующих в сигаретном дыме, были выявлены затронутые несколько чувствительных геномных элементов, включая CYP1A1 и связанные с ним детоксикационные ферменты, гены стрессовой реакции и многочисленные клеточные циклы. регуляторы, такие как белок 1 созревания лимфоцитов, репрессор транскрипции (Blimp1) в сальных железах [3,15,24,25].Этот путь AhR может модулироваться множеством экзогенных и эндогенных факторов, включая продукты питания и многие вышеупомянутые компоненты сигаретного дыма, и вполне вероятно, что сложное взаимодействие этих влияний помогает определить исход комедогенеза у отдельных пациентов [26].
С основной целью выявления ключевых биологических событий и потенциальных терапевтических мишеней, лежащих в основе комедогенеза, в последнее время внимание было уделено стволовым клеткам сальных желез LRIG1, расположенным в перешейке фолликулезно-паховой единицы в эпидермисе человека [26,27]. .Как продемонстрировал Saurat [26], эти клетки-предшественники сальных желез LRIG1 теоретически регулируют дифференцировку в направлении эпителиального или сального пути развития и, следовательно, являются ключевой мишенью для комедогенных факторов, таких как бактерии Propionibacterium acnes, , ретиноиды и андрогены, а также локальная модуляция цитокинов. среди прочего [26,27]. Было показано, что эти клетки LRIG1 очень чувствительны к тетрахлордибензодиоксину / диоксину через активацию пути AhR, что в конечном итоге диктует непропорциональную себогенную дифференцировку в сторону эпителиальной судьбы [26].Этот ответ клинически проявляется фолликулярным гиперкератозом, инфундибулярным акантозом и макрокомедонами, наблюдаемыми при хлоракне и других случаях воздействия хлорорганических соединений [18,26]. В громком случае массивного отравления Виктора Ющенко диоксином Саурат и Сорг [20] предложили обозначить хлоракне-подобные поражения кожи Ющенко как «метаболизирующие приобретенные индуцированные диоксином гамартомы кожи» после обнаружения эпидермальных кист с высокой концентрацией диоксина. локальная экспрессия ферментов цитохрома P450 CYP1A1, метаболизирующих диоксин, инволюция сальных желез и снижение липогенеза [16,18,20].
Таким образом, эта хлорорганическая токсичность для кожи, вероятно, происходит через регулируемое LRIG1 изменение дифференцировки клеток-предшественников сальных желез в кератиноцитоподобные пути развития через каскад передачи сигналов AhR [26,28]. Этот общий механизм может объяснять перекрывающийся патогенез невоспалительной гиперкератинизации, последующей обструкции пилосебациальной единицы и атрофии сальных желез, которая характеризует комедогенные поражения хлоракне и связанные с ними заболевания [4,15,20,24].
Заключение
В описанном случае проявление локализованных угрей на лице было вызвано окклюзией сигаретного дыма возле носовой полости пациента из-за нечасто замененной марли после ринэктомии. Это открытие предполагает, что кожное поглощение этих переносимых по воздуху ПАУ является фактором, способствующим развитию невоспалительных комедональных угрей. Кроме того, недавние исследования механизма масляных угрей, смоляных угрей и хлоракне показывают общий молекулярный путь и могут представлять незначительные вариации, связанные с активацией рецептора AhR в коже.
Заявление о раскрытии информации
У авторов отсутствуют конфликты интересов или раскрытие финансовой информации, о которых следует сообщать. Для этого исследования не было получено финансирования или поддержки.
Список литературы
- Ортис А., Грандо С.А.: Курение и кожа.Int J Dermatol 2012; 51: 250-262.
- Морита А., Тории К., Маэда А., Ямагути Ю.: Молекулярная основа преждевременного старения кожи, вызванного табачным дымом. J Investigation Dermatol Symp Proc 2009; 14: 53-55.
- Касаи А., Хирамацу Н., Хаякава К., Яо Дж., Маэда С., Китамура М.: Высокие уровни диоксиноподобного потенциала в сигаретном дыме, подтвержденные биосенсором in vitro и in vivo.Cancer Res 2006; 66: 7143-7150.
- Анкона А.А.: Профессиональные угри. Occup Med 1986; 1: 229-243.
- Джу Кью, Зубулис CC, Ся Л: Загрязнение окружающей среды и прыщи: хлоракне.Дерматоэндокринол 2009; 1: 125-128.
- Адамс ББ, Четти В.Б., Мутасим Д.Ф .: Периорбитальные комедоны и их связь с смолой: поперечный анализ и обзор литературы. J Am Acad Dermatol 2000; 42: 624-627.
- Отчет о канцерогенных веществах, изд 13.Полициклические ароматические углеводороды: 15 списков. Министерство здравоохранения и социальных служб США, Служба общественного здравоохранения, Национальная токсикологическая программа (2014 г.). http://ntp.niehs.nih.gov/go/roc13.
- Tindall JP: хлоракне и хлоракнегены. J Am Acad Dermatol 1985; 13: 539-558.
- Kwon OS, Chung JH, Cho KH, Suh DH, Park KC, Kim KH, et al: Усиленная никотином эпителиальная дифференцировка в реконструированной слизистой оболочке ротовой полости человека in vitro.Skin Pharmacol Applied Skin Physiol 1999; 12: 227-234.
- Kalayciyan A, Orawa H, Fimmel S, Perschel FH, González JB, Fitzner RG и др.: Никотин и биоханин A, но не сигаретный дым, вызывают противовоспалительное действие на кератиноциты и эндотелиальные клетки у пациентов с болезнью Бехчета.Дж. Инвест Дерматол 2007; 127: 81-89.
- Capitanio B, Sinagra JL, Bordignon V, Cordiali FP, Picardo M, Zouboulis CC: недооцененные клинические признаки прыщей в подростковом возрасте. J Am Acad Dermatol 2010; 63: 782-788.
- Schafer T, Nienhaus A, Vieluf D, Berger J, Ring J: Эпидемиология акне среди населения в целом: риск курения.Br J Dermatol 2001; 145: 100-104.
- Klaz I, Kochba I, Shohat T, Zarka S, Brenner S: Тяжелые вульгарные угри и курение табака у молодых мужчин. Дж. Инвест Дерматол 2006; 126: 1749-1752.
- Муто Х., Такидзава И .: Диоксины в сигаретном дыме.Arch Environ Health 1989; 44: 171-174.
- Пантелеев А.А., Бикерс Д.Р.: Диоксин-индуцированное хлоракне — реконструкция клеточных и молекулярных механизмов классического экологического заболевания. Exp Dermatol 2006; 15: 705-730.
- Шелли В.Б., Клигман А.М.: Экспериментальное производство прыщей пента- и гексахлорнафталинами.AMA Arch Derm 1957; 75: 689-695.
- Паттерсон А.Т., Каффенбергер Б.Х., Келлер Р.А., Элстон Д.М.: Кожные заболевания, связанные с агентом апельсин и другими хлорорганическими воздействиями. J Am Acad Dermatol 2015, Epub впереди печати.
- Саурат Дж. Х., Кая Г., Саксер-Секулич Н., Пардо Б., Беккер М., Фонтао Л. и др.: Кожные поражения от воздействия диоксина: уроки от отравления Виктора Ющенко.Toxicol Sci 2012; 125: 310-317.
- Ju Q, Zouboulis CC: Эффекты 2,3,7,8-тетрахлордибензо- p -диоксина на коже. Биобезопасность 2013; 2: 1000112-1000114.
- Saurat JH, Sorg O: Хлоракне, неправильное название и его последствия.Дерматология 2010; 221: 23-26.
- Keough GC, Laws RA, Elston DM: синдром Фавра-Ракушо: случай комедонов курильщиков. Arch Dermatol 1997; 133: 796-797.
- Фуру М., Такахара М., Накахара Т., Учи Х .: Роль системы AhR / ARNT в гомеостазе кожи.Arch Dermatol Res 2014; 306: 769-779.
- Ju Q, Yu Q, Song N, Tan Y, Xia L, Zouboulis CC: Экспрессия и значение арилуглеводородного рецептора на эпидермисе человека, волосяном фолликуле и сальных железах. Чин Дж. Дерматол 2011; 44: 761-764.
- Ono Y, Torii K, Fritsche E, Shintani Y, Nishida E, Nakamura M и др.: Роль арилуглеводородного рецептора в экспрессии матричной металлопротеиназы-1, индуцированной экстрактом табачного дыма.Exp Dermatol 2013; 22: 349-353.
- Ikuta T, Ohba M, Zouboulis CC, Fujii-Kuriyama Y, Kawajiri K: B-лимфоцит-индуцированный белок созревания 1 представляет собой новый ген-мишень для рецептора арилуглеводородов. J Dermatol Sci 2010; 58: 211-216.
- Saurat JH: Стратегические цели при акне: рассматриваемый комедонный переключатель.Дерматология 2015; 231: 105-111.
- Barnes L, Puenchera J, Saurat JH, Kaya G: экспрессия LRIG1 и CD44v3 в фолликулезно-паховой единице человека. Дерматология 2015; 231: 116-118.
- Ju Q, Fimmel S, Hinz N, Stahlmann R, Xia L, Zouboulis CC: 2,3,7,8-Тетрахлордибензо- p -диоксин изменяет дифференцировку клеток сальных желез in vitro.Эксперимент Дерматол 2011; 20: 320-325.
Автор Контакты
Бенджамин Х. Каффенбергер
Медицинский центр Векснера Государственного университета Огайо
915 Олентанги Ривер Роуд, Suite 4000
Колумбус, Огайо 43212 (США)
Электронная почта [email protected]
Подробности статьи / публикации
Предварительный просмотр первой страницы
Поступила: 2 марта 2015 г.
Принята к публикации: 27 июля 2015 г.
Опубликована онлайн: 12 сентября 2015 г.
Дата выпуска: ноябрь 2015 г.
Количество страниц для печати: 4
Количество рисунков: 2
Количество столов: 0
ISSN: 1018-8665 (печатный)
eISSN: 1421-9832 (онлайн)
Для дополнительной информации: https: // www.karger.com/DRM
Авторские права / Дозировка препарата / Заявление об ограничении ответственности
Авторские права: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или с помощью какой-либо системы хранения и поиска информации, без письменного разрешения издателя. .
Дозировка лекарств: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарств, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новое и / или редко применяемое лекарство.
Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
.

 Достаточно сделать перерыв в применении крема за 2 дня до и 3 дня после механической экстракции.
Достаточно сделать перерыв в применении крема за 2 дня до и 3 дня после механической экстракции.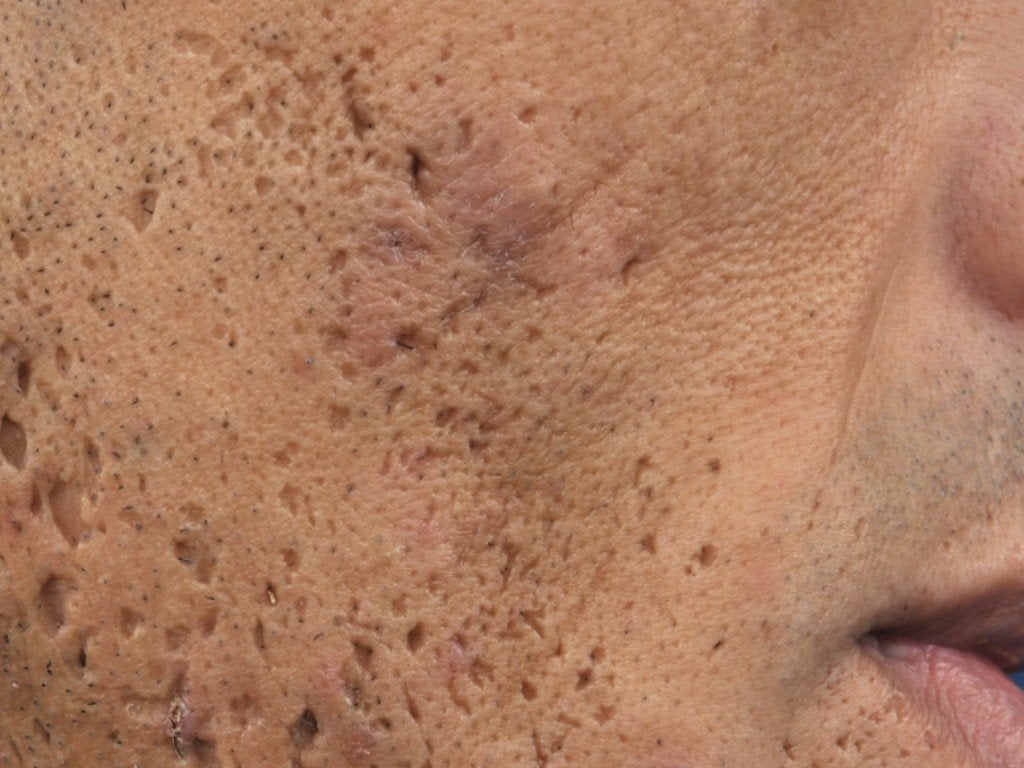 Это не так, более того, неправильно подобранный состав способен активизировать работу сальных желез, повышая выработку кожного сала, блеск кожи и загрязненность пор.
Это не так, более того, неправильно подобранный состав способен активизировать работу сальных желез, повышая выработку кожного сала, блеск кожи и загрязненность пор. В данном растворе глубоко проникает, оказывая заявленные действия:
В данном растворе глубоко проникает, оказывая заявленные действия: