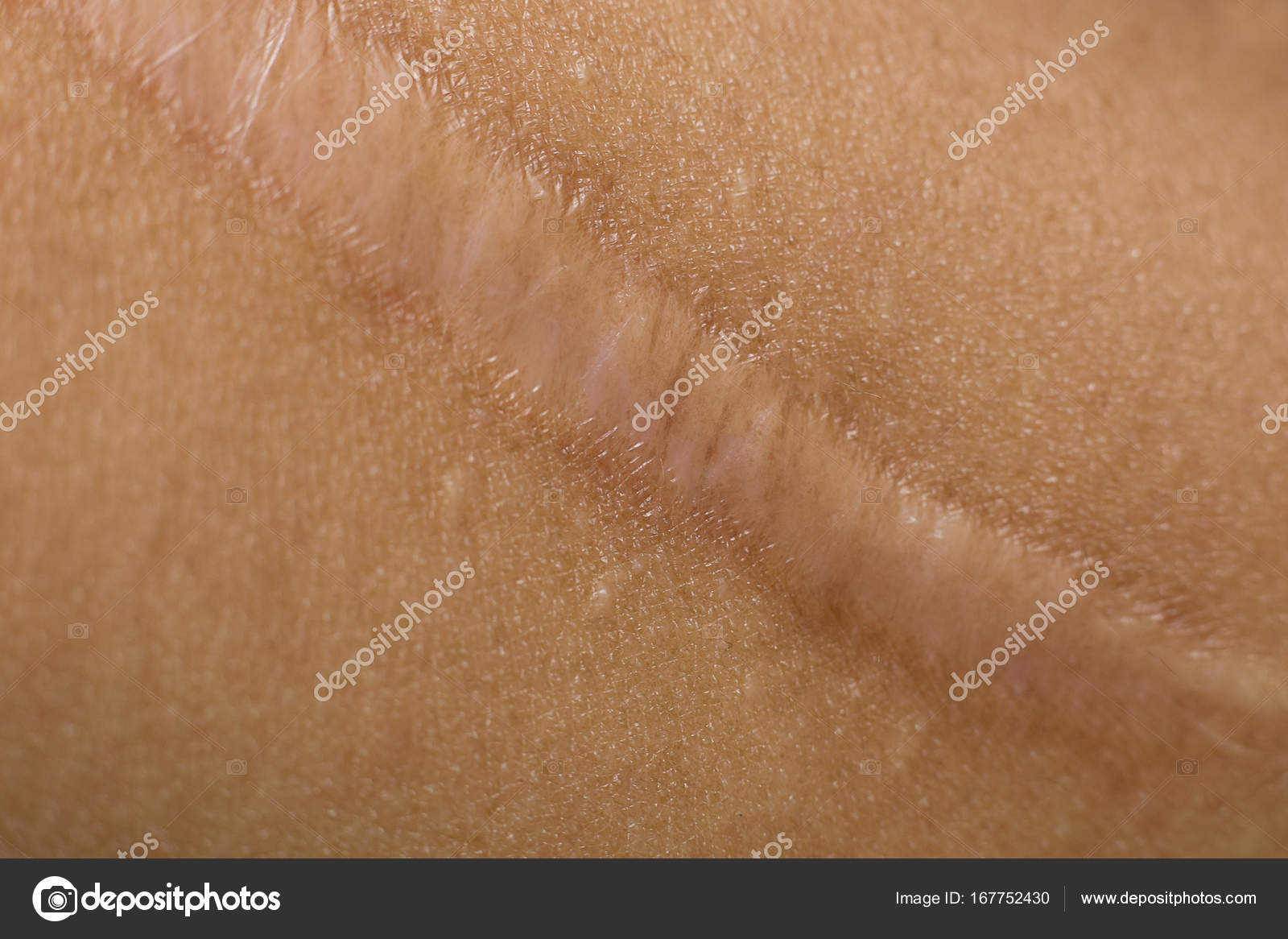
Коллоидный шов после операции: Иссечение рубцов, противопоказания, подготовка, осложнения – клиника АМЦ Барнаул
Келоидный рубец онкология, рак на гипертрофическом рубце и на послеоперационном
Как перед любым хирургическим вмешательством, перед пластикой рубцов пациент проходит тщательное обследование. Определяется резус-фактор, группа крови, сдается анализ крови на свертываемость, биохимию, общий. Пациенту следует на время перед операцией отказаться от алкоголя и приема препаратов, влияющих на свертываемость крови.
Перед хирургическим вмешательством пациент обращается на консультацию к лечащему онкологу-хирургу, который изучает рубец, характер и историю его возникновения, оценивает состояние окружающих тканей (особенно если требуется пластика местными тканями).
Так, следует иметь в виду, что иссечение рубцов для предотвращения рака проводится только после того, как они полностью «сформировались». А это не раньше трех месяцев с момента их появления. В противном случае возможен рецидив. Затем обсуждаются методы оперативного вмешательства и ожидания пациента от пластики.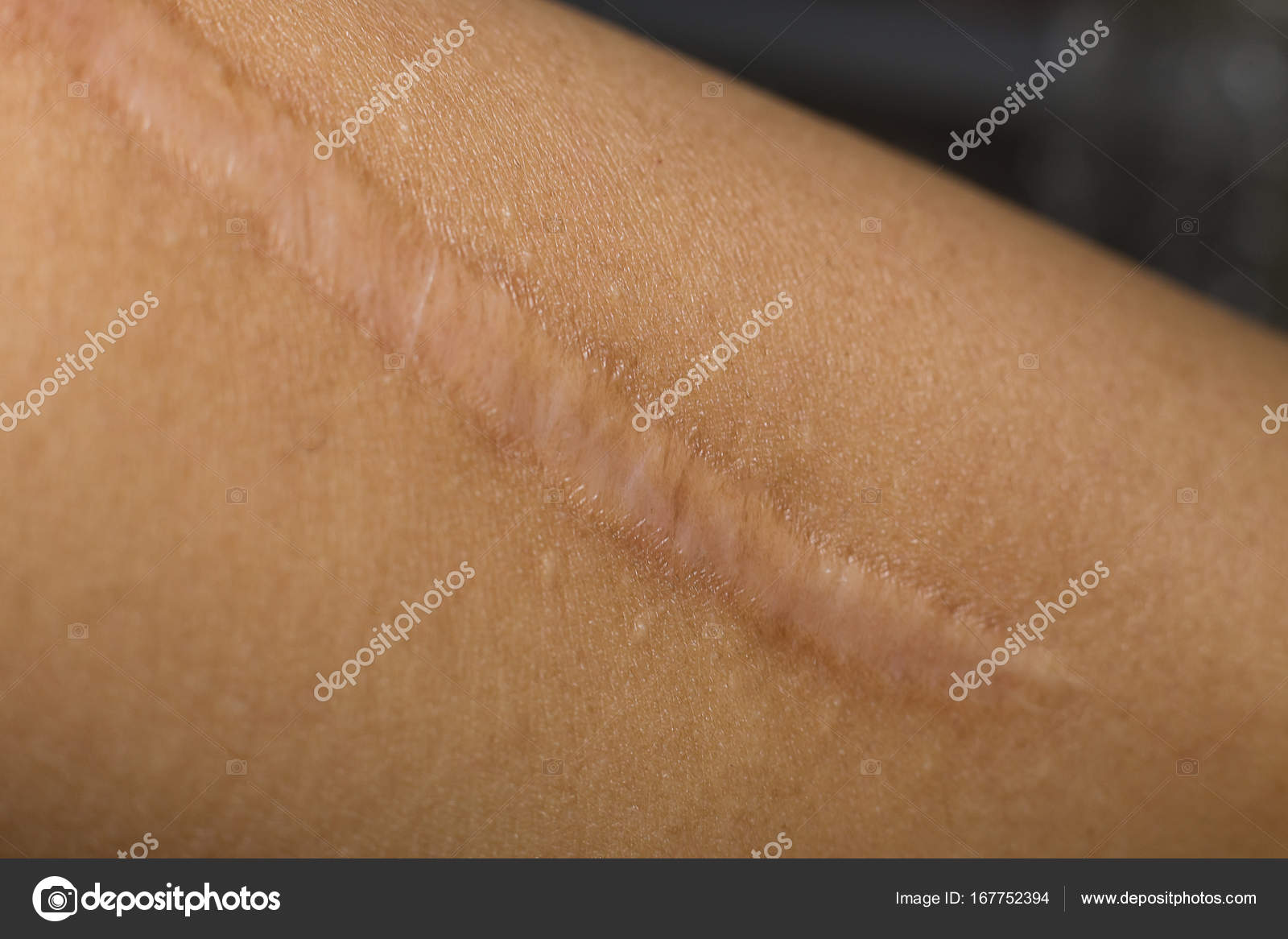 Обратите внимание, что благодаря пластике рубцов можно сделать шрамы незаметными, но полностью убрать их не получится. Основным в операции является устранение фактора, который может спровоцировать развитие онкологической патологии.
Обратите внимание, что благодаря пластике рубцов можно сделать шрамы незаметными, но полностью убрать их не получится. Основным в операции является устранение фактора, который может спровоцировать развитие онкологической патологии.
Длительность операции
Продолжительность операции длится, как правило, от получаса до часа. В зависимости от сложности рубца, возможно применение местного обезболивания или же общего наркоза. Иссечение рубцов выполняется при помощи скальпеля или лазера.
Послеоперационный период
После операции пациенту рекомендуется избегать чрезмерного натяжения в этой области, травмирования, а также попадания прямых солнечных лучей. Швы снимаются на 5-10 день, после чего даются рекомендации по уходу за кожей (увлажняющие средства, лазерная шлифовка и пр.). Результат оценивается по результатам гистологического исследования.
Риски и побочные эффекты
- возникновение гематом и кровотечения;
- результаты не соответствуют ожиданиям;
- возможно проявление невралгии;
- необходимость шлифовки нового рубца;
- рецидив;
- образование новой келоидной рубцовой ткани.

Пластика рубцов после кесарева
Беременность — один из самых прекрасных периодов в жизни каждой женщины. Но случается так, что по медицинским показаниям родоразрешение естественным путем не всегда возможно. Существует альтернативный метод родов, оперативный или хирургический — кесарево сечение. Доступ к плоду в данном случае осуществляется через переднюю брюшную стенку, на которой, в зависимости от конкретной ситуации, производится продольный или поперечный разрез. Продольный разрез в направлении от пупка до лобка применяется, как правило, в экстренных ситуациях, при угрозах жизни матери или младенца, на шов накладывают нерассасывающиеся нити. Поперечный разрез еще называется косметическим, поскольку он меньше в размерах, на него накладывается саморассасывающийся шовный материал, что способствует наилучшему заживлению. Однако, по ряду причин, шов после заращения превращается в грубый рубец. Факторами, приводящими к столь печальным последствиям, считаются неправильная обработка послеоперационной раны, генетическая предрасположенность к грубому заживлению, избыточная масса тела, послеоперационные осложнения.
Как избавиться от рубцов
Рубцы после кесарева сечения на теле женщины являются косметическим дефектом, который доставляет не только эстетический, но и психологический дискомфорт. Кроме того, наличие рубцов является фактором спонтанного рака кожи. Причины его появления малоизученны, но он может развиваться на рубцовой ткани. В настоящее время, существуют доказавшие свою эффективность методы борьбы с данной проблемой. Пластика рубца после кесарева сечения включает в себя несколько последовательных этапов. Первоначально иссекается имеющийся грубый рубец, затем края вновь образовавшейся раны сопоставляются и сшиваются между собой непрерывным внутрикожным косметическим швом. Используя саморассасывающийся шовный материал, доктор избавляет пациента от процедуры снятия швов. По окончанию накладывается асептическая повязка. Во время проведения пластики рубца после кесарева сечения используется местная анестезия. После проведения пластики рекомендуется избегать чрезмерных физических нагрузок, травматизации области шва тесной одеждой или иными предметами, также оправданно применение косметологических средств, способствующих наилучшему заживлению и закреплению результата.
Профилактика и лечение патологических рубцов в хирургической практике | Черняков А.В.
Статья посвящена вопросам профилактики и лечения патологических рубцов. Рассмотрена роль препаратов с многокомпонентным составом, воздействующие на разные звенья процесса образования рубца. Описаны профилактические меры, направленные на предупреждение келоидных рубцов, включающие применение пилинга, дермабразии, и мезотерапии.
Введение
Процесс реабилитации пациентов в послеоперационном периоде тесно связан с заживлением раны и формированием послеоперационного рубца. У большинства больных с обширными повреждениями различной этиологии на месте поражения формируются патологические рубцы, приводящие к нарушению функции конечностей, деформации тела и лица, повышению уровня инвалидизации.
Одним из способов уменьшения травматичности проводимых операций служит снижение объема операционной раны путем внедрения малоинвазивных (эндоскопических, лапароскопических, торакоскопических и т. д.) операций и применение щадящих методов закрытия ран (в т. ч. внутрикожного рассасывающегося шва) (рис. 1).
д.) операций и применение щадящих методов закрытия ран (в т. ч. внутрикожного рассасывающегося шва) (рис. 1).
Морфологический процесс образования рубца
В настоящее время четкого разделения терминов «рубец» и «рубцовая ткань» нет [1]. По своей сути рубец представляет собой соединительнотканное образование, которое формируется в процессе заживления раны, а рубцовая ткань возникает в последней фазе раневого процесса – фазе эпителизации. Процесс формирования рубца включает в себя внешние (объем, локализация, вид заживления раны) и внутренние факторы (реактивность организма, особенность строения соединительной ткани и т. д.). Выраженность рубцового процесса зависит от объема повреждения: он больше при глубоком повреждении с поражением потовых и сальных желез, волосяных фолликулов [2].
В процессе заживления раны условно выделяют несколько фаз, сменяющих и часто наслаивающихся друг на друга: фаза экссудации и воспаления, фаза пролиферации, фаза реорганизации [3].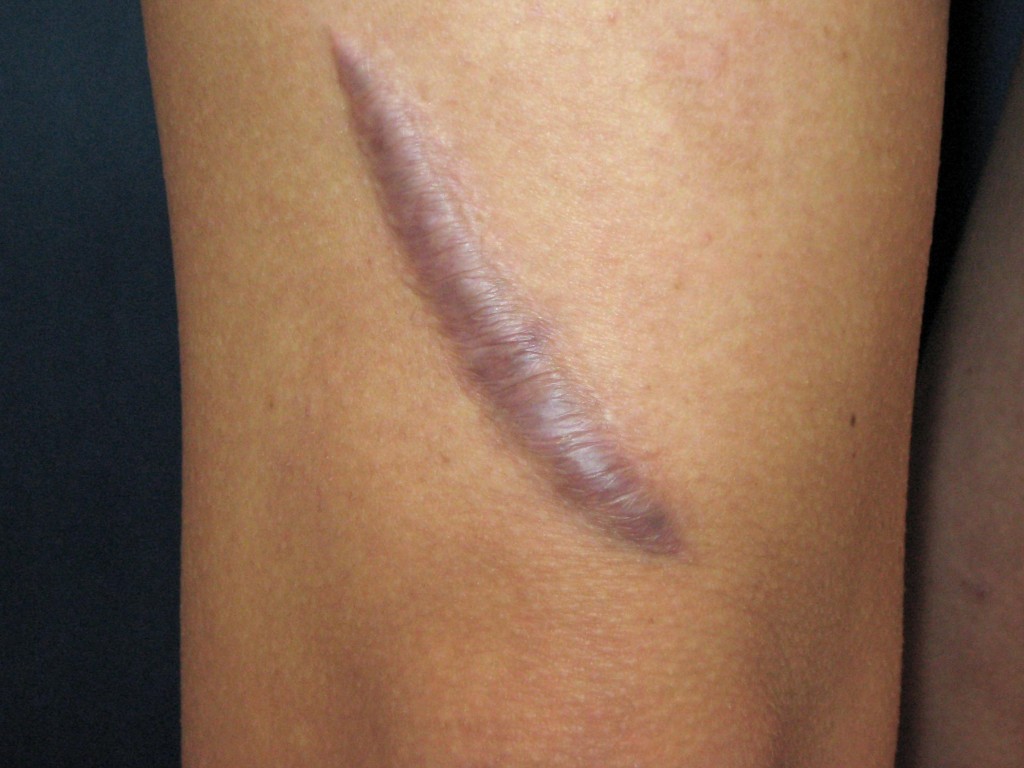
В 1-ю фазу (экссудации и воспаления) происходит активация системы свертываемости крови и образование тромбоцитарно-фибринового сгустка на месте повреждения, что приводит к остановке кровотечения и созданию временной матрицы, состоящей из гликопротеинов (коллаген), протеогликанов и гиалуроновой кислоты, служащей основой для синтеза соединительной ткани. В дальнейшем на фоне фибринолиза и разрушения тромбоцитов происходит выброс многочисленных факторов роста (трансформирующий фактор роста β, эпидермальный фактор роста, инсулиноподобный фактор роста, фактор роста тромбоцитов и др.) и аттракция нейтрофилов, фагоцитирующих чужеродные частицы и активирующих кератиноциты и макрофаги.
Во 2-ю фазу (пролиферации) происходит формирование молодой соединительной ткани, богатой сосудами и клетками, и синтез коллагена фибробластами. Особенностью данной фазы является преобладание в тканях послеоперационного рубца эмбрионального коллагена (III типа), представляющего собой тонкие волокна и характеризующегося эластичностью и хорошей растяжимостью. В дальнейшем коллаген III типа замещается на менее эластичный коллаген I типа. Одновременно с этим миофибробласты синтезируют белки актин и десмин, улучшающие сближение краев раны.
В дальнейшем коллаген III типа замещается на менее эластичный коллаген I типа. Одновременно с этим миофибробласты синтезируют белки актин и десмин, улучшающие сближение краев раны.
В 3-ю фазу заживления раны (фаза реорганизации) происходит синтез сократительных белков и различных компонентов внеклеточного матрикса фибробластами. Фибробласты, тучные клетки и макрофаги синтезируют матриксные металлопротеиназы, которые разрушают компоненты внеклеточного матрикса. Таким образом, в фазе реорганизации осуществляется поддержка баланса между синтезом и деструкцией коллагена, что приводит к формированию нормального рубца.
Патогенез
Достоверные причины развития гипертрофических и келоидных рубцов в настоящее время не выявлены. В основе образования таких рубцов лежат нарушения процессов синтеза и деградации коллагена на различных этапах формирования рубца, нарушения обусловлены следующими причинами [4, 5]:
1) интенсификация синтеза коллагеновых волокон в послеоперационной ране в течение длительного
времени;
2) влияние различных факторов роста (трансформирующий фактор роста β) на развитие гипертрофических рубцов путем стимуляции ангиогенеза, синтеза коллагена, пролиферации фибробластов, ингибиции деградации цитоплазматического матрикса [6];
3) повышение активности ингибиторов металлопротеиназ, приводящее к образованию избыточного коллагена и фибронектина;
4) нарушения процессов апоптоза фибробластов послеоперационной раны на фоне супрессии белка р53, являющегося регулятором клеточного цикла.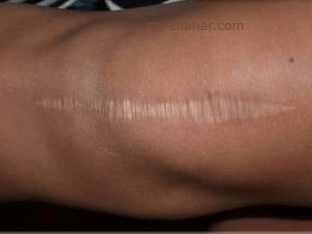
Патологические рубцы могут появляться в любом возрасте, но чаще всего они встречаются у молодых пациентов. Это связано с особенностями их кожного покрова – эластичностью и растяжимостью за счет синтеза большого количества коллагена, в то время как у пожилых пациентов кожа более ригидная.
Классификация рубцов
В настоящее время принята следующая классификация рубцов [2].
I. Физиологические (нормотрофические) рубцы.
II. Патологические рубцы:
1. Атрофические рубцы:
• колотые,
• прямоугольные,
• закругленные,
• стрии.
2. Гипертрофические рубцы.
3. Келоидные рубцы:
А. По этиологии:
• истинные келоидные рубцы,
• ложные келоидные рубцы.
Б. По морфологии:
• фибробластические (активные),
• фиброзные (стабильные).
Нормотрофические рубцы развиваются вследствие физиологически протекающего процесса заживления раны.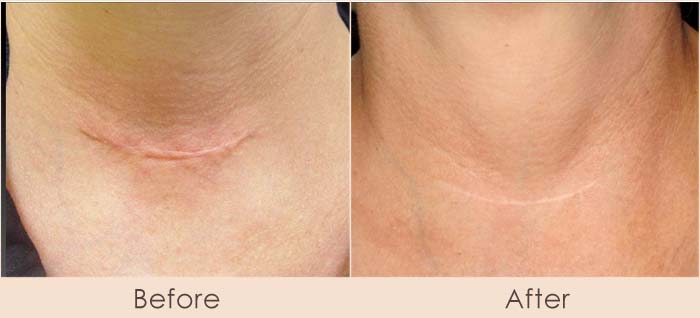
Развитие атрофических рубцов происходит на месте язвенных дефектов, пиогенных инфильтратов, инфекционных гранулем, в очагах хронического воспаления. Основным отличием атрофических рубцов является отсутствие клеток и сосудов, атрофия дермы и выраженный фиброз [7]. Также для стрий характерен разрыв эластических волокон вместе с дефицитом коллагена и эластина.
Гипертрофические рубцы характеризуются достаточно плотной консистенцией, они возвышаются над поверхностью кожи, но не выходят за границы повреждения. При гистологическом исследовании отмечается разрастание коллагеновых волокон, увеличение количества фибробластов, наличие развитой сосудистой сети [8].
Келоидный рубец представляет собой новообразование незрелой соединительной ткани, распространяющейся за пределы зоны повреждения и характеризующейся наличием большого количества фибробластов и облитерированных сосудов, пучков коллагеновых волокон, образующих узловые структуры [9].
В настоящее время деление келоидных рубцов на истинные (возникающее спонтанно) и ложные (возникающие на месте микротравмы) претерпело некоторые изменения, т. к. было доказано, что истинные келоидные рубцы также возникают на фоне микротравматизации послеоперационной раны.
к. было доказано, что истинные келоидные рубцы также возникают на фоне микротравматизации послеоперационной раны.
Лечение
Проблема лечения больных с келоидными и гипертрофическими рубцами полостью не решена [10]. Это связано с тем, что единственного эффективного метода ведения таких пациентов не существует. Рациональная тактика борьбы с патологическими рубцами включает терапевтические, физиотерапевтические, рентгенологические, хирургические и косметические методы [11].
Терапевтические методы
Препараты, применяемые для лечения пациентов с патологическими рубцами, относятся к различным фармакологическим группам и имеют точки приложения в каждой стадии развития рубца [7].
А. Кортикостероидные препараты
Кортикостероидные препараты являются основными в лечении пациентов с келоидными рубцами. В основе их действия лежит ингибирование синтеза медиаторов воспаления и пролиферации фибробластов, что приводит к снижению уровня глюкозаминогликанов и коллагена в ране [7]. К препаратам данной группы относятся:
К препаратам данной группы относятся:
• Гидрокортизон, применяется в виде инъекций и местно [12];
• Триамцинолона ацетат, применяется инъекционно в зону повреждения с интервалом 4–6 нед.;
• Бетаметазона дипропионат, применяется в виде топических форм. Особенностью действия этого препарата является уменьшение рельефа рубцовой ткани за счет изменения кинетики фибробластов и резорбции соединительной ткани [12].
При применении кортикостероидных препаратов возможно развитие таких осложнений, как атрофия кожи, телеангиоэктазии и нарушение пигментации.
Б. Ферментные препараты
К ферментным препаратам, применяемым в лечении пациентов с патологическими рубцами, относятся коллагеназы и гиалуронидазы, гидролизирующие коллаген и гликозаминогликаны в рубцовой ткани с дальнейшим восстановлением нормального состава и структуры внеклеточного матрикса [7].
Специфическим субстратом гиалуронидазы являются гликозаминогликаны – «цементирующее» вещество соединительной ткани. В результате гидролиза уменьшается вязкость гликозаминогликанов, способность связывать воду и ионы металлов. Как следствие, увеличивается проницаемость тканей, улучшается их трофика, уменьшаются отеки, повышается эластичность рубцово-измененных участков. Эффект наиболее выражен в начальных стадиях патологического процесса. Проблемой многих ферментных препаратов является их инактивация при введении. Указанного недостатка лишен препарат Лонгидаза®, представляющий собой конъюгат гиалуронидазы с высокомолекулярным носителем, благодаря чему клинический эффект препарата выше, чем нативного фермента. Конъюгация повышает устойчивость гиалуронидазы к действию температуры и ингибиторов, увеличивает эффективность, приводит к пролонгированию действия, сохраняя фармакологические свойства носителя, обладающего хелатирующей, антиоксидантной, противовоспалительной активностью. Благодаря своим политропным свойствам Лонгидаза® подавляет обратную реакцию, направленную на синтез компонентов соединительной ткани, оказывает противофиброзное действие, ослабляет выраженность воспалительной реакции.
В результате гидролиза уменьшается вязкость гликозаминогликанов, способность связывать воду и ионы металлов. Как следствие, увеличивается проницаемость тканей, улучшается их трофика, уменьшаются отеки, повышается эластичность рубцово-измененных участков. Эффект наиболее выражен в начальных стадиях патологического процесса. Проблемой многих ферментных препаратов является их инактивация при введении. Указанного недостатка лишен препарат Лонгидаза®, представляющий собой конъюгат гиалуронидазы с высокомолекулярным носителем, благодаря чему клинический эффект препарата выше, чем нативного фермента. Конъюгация повышает устойчивость гиалуронидазы к действию температуры и ингибиторов, увеличивает эффективность, приводит к пролонгированию действия, сохраняя фармакологические свойства носителя, обладающего хелатирующей, антиоксидантной, противовоспалительной активностью. Благодаря своим политропным свойствам Лонгидаза® подавляет обратную реакцию, направленную на синтез компонентов соединительной ткани, оказывает противофиброзное действие, ослабляет выраженность воспалительной реакции. Хорошо переносится пациентами [7, 13].
Хорошо переносится пациентами [7, 13].
Для профилактики формирования гипертрофического рубца после хирургических операций или в случае уже сформированного гипертрофического рубца Лонгидазу вводят внутрирубцово или подкожно вблизи места поражения 1 раз в 3 дня, курсом до 15 инъекций в дозировке 3000–4500 МЕ. В зависимости от размера и давности образования рубца возможно чередование подкожного и внутримышечного введения препарата 1 раз в 5 дней в дозировке 3000 МЕ, курсом до 20 инъекций [13].
Проведенные клинические исследования демонстрируют значительный эффект препарата, заключающийся в уменьшении плотности рубца и восстановлении эластичности кожи, у пациентов с гипертрофическими и келоидными рубцовыми изменениями с различной локализацией и давностью патологического процесса [14, 15].
В настоящее время появился крем, содержащий стабилизированную гиалуронидазу, – Имофераза®, который может применяться пациентами самостоятельно в домашних условиях для продолжения лечения или ухода [16]. Крем наносится 2 раза в день (не требуется предварительной подготовки кожи), легко впитывается и не оставляет следов на одежде. Клиническая эффективность средства продемонстрирована авторским коллективом МГМСУ им. Евдокимова. Было обследовано 1622 пациента в 46 медицинских центрах России в возрасте от 18 до 45 лет, с посттравматическими (698 человек, 43,03%), послеожоговыми (98 человек, 6,04%) и ятрогенными (826 человек, 50,93%) рубцами. У 372 (22,93%) человек регистрировались нормотрофические типы рубцовых изменений кожи, у 1250 (77,07%) – гипертрофические. В результате применения крема Имофераза® на протяжении 8 нед. были отмечены статистически значимые уменьшения интенсивности диспигментации на 56,05%, интенсивности кровенаполнения рубцовой ткани на 38,86%; высоты рубцов на 68,47%. Нежелательных явлений, требующих отмены или уменьшения кратности применения крема, не зафиксировано [17].
Крем наносится 2 раза в день (не требуется предварительной подготовки кожи), легко впитывается и не оставляет следов на одежде. Клиническая эффективность средства продемонстрирована авторским коллективом МГМСУ им. Евдокимова. Было обследовано 1622 пациента в 46 медицинских центрах России в возрасте от 18 до 45 лет, с посттравматическими (698 человек, 43,03%), послеожоговыми (98 человек, 6,04%) и ятрогенными (826 человек, 50,93%) рубцами. У 372 (22,93%) человек регистрировались нормотрофические типы рубцовых изменений кожи, у 1250 (77,07%) – гипертрофические. В результате применения крема Имофераза® на протяжении 8 нед. были отмечены статистически значимые уменьшения интенсивности диспигментации на 56,05%, интенсивности кровенаполнения рубцовой ткани на 38,86%; высоты рубцов на 68,47%. Нежелательных явлений, требующих отмены или уменьшения кратности применения крема, не зафиксировано [17].
В исследовании, проведенном в 2016 г. в Научно-практическом центре по экспертной оценке качества и безопасности продуктов питания и косметики «КосмоПродТест», с участием 35 добровольцев с гипертрофическими рубцами были получены следующие результаты: уменьшились толщина рубца (в 2,1 раза) и дискомфортные субъективные ощущения в области рубца (по шкале POSAS симптом «боль» уменьшился в 1,9 раза, «зуд» – в 1,5 раза).
Исследователи из Ханты-Мансийского клинического кожно-венерологического диспансера сделали вывод, что крем Имофераза® высокоэффективен при топическом применении, методом фотофореза, ультрафонофореза у пациентов с гипертрофическими рубцами различной этиологии (в исследовании приняли участие 30 человек).
В 2016 г. в ГКБ им. Ф.И. Иноземцева (Москва) проходили лечение в ранние сроки после травмы (до 3-х месяцев) 30 пациентов, перенесших ожоги II–III степени. Благодаря применению крема Имофераза® у 80% пациентов патологические послеожоговые рубцы не сформировались, а при сформировавшихся послеожоговых рубцах отмечен регресс рубцовой ткани на 1,7 балла по шкале VSS.
Что касается переносимости препарата, то в рамках исследования в «КосмоПродТесте» применение крема у 25 человек с реактивной (чувствительной) кожей не оказало раздражающего, аллергизирующего и сенсибилизирующего действия.
В. Иммуномодуляторы
Применение иммуномодуляторов является относительно новым методом лечения пациентов с патологическими рубцами.
• Интерферон-α2b, вводится инъекционно в линию шва после иссечения патологического рубца, предотвращает его рецидив за счет угнетения синтеза коллагена типов Ι и ΙΙΙ, которые являются основными структурными компонентами рубцовой ткани [18];
• Меглюмина акридонацетат, является индуктором интерферона и воздействует на Т-клеточное звено иммунитета [7]. Препарат оказывает ингибирующее влияние на синтез провоспалительных цитокинов и снижает уровень хронического воспаления в рубце, которое стимулирует рост келоидной ткани [7].
Г. Витаминотерапия
Применение витаминов местно или путем внутрикожных инъекций является новым направлением в лечении пациентов с патологическими рубцами.
• Ретинол (витамин А), ускоряет заживление ран, подавляет рост патологической рубцовой ткани, повышает пролиферацию клеток эпидермиса и угнетает пролиферацию фибробластов. Применение витамина А приводит к угнетению роста келоидных фибробластов и снижает уровень коллагена [19];
• Токоферол (витамин Е), активный антиоксидант, тормозящий перекисное окисление липидов, стабилизирующий лизосомальные мембраны эндотелиоцитов, что снижает степень эндотелиальной дисфункции [20].
Д. Флавоноидные соединения
К данной группе препаратов относятся различные фитоэкстракты (кверцетин, кемпферол, протокатехин и др.), применяющиеся местно в составе различных повязок. Воздействие флавоноидных соединений на развитие рубцовой ткани объясняется их антиокислительными свойствами, способностью ингибировать процесс перекисного окисления липидов и липопероксидации мембранных фосфолипидов, что влияет на активность мембран эндотелиоцитов [21]. Также отмечается угнетение продукции коллагена и фибронектина за счет ингибирования специфических генов, участвующих в работе некоторых факторов роста [11].
Е. Аминокислоты
В настоящее время наиболее изучена эффективность глицина в лечении пациентов с патологическими послеоперационными рубцами. Эта аминокислота участвует в процессах образования новых клеток, обладает гидратирующей способностью. Применение глицина местно позволяет сохранить защитную функцию эпидермиса, а проникновение его в дерму улучшает микроциркуляцию, замедляет процессы деградации соединительной ткани. Исследования показали, что применение его в высоких дозах позволяет проводить профилактику келоидообразования за счет эндотелиопротекторного действия препарата [19].
Исследования показали, что применение его в высоких дозах позволяет проводить профилактику келоидообразования за счет эндотелиопротекторного действия препарата [19].
Ж. Комбинированные препараты для лечения пациентов с патологическими рубцами
Многокомпонентные препараты для лечения пациентов с патологическими рубцами обладают большей эффективностью по сравнению с монокомпонентными, т. к. воздействуют на разные звенья процесса образования рубца.
Физиотерапевтические методы
Данные методы лечения основаны на различных физических воздействиях на патологический рубец и включают:
А. Средства, содержащие силикон (пластины, пластыри, гели) [7]
Воздействие силиконовых пластин и пластырей на келоиды осуществляется за счет их равномерного давления на рубец, что приводит к уменьшению объема внеклеточного матрикса и к правильному, упорядоченному расположению коллагеновых волокон в ране. Применение силиконовых пластин позволяет постоянно содержать поверхность рубца в увлажненном виде, защищать его от высыхания и травматизации. Постоянное увлажнение рубцовой ткани способствует восстановлению водного баланса эпидермиса и нормализации активности фибробластов, что препятствует избыточному разрастанию соединительной ткани, а воздействие отрицательно заряженного статического электрического поля силикона может приводить к регрессу келоидного процесса [12].
Постоянное увлажнение рубцовой ткани способствует восстановлению водного баланса эпидермиса и нормализации активности фибробластов, что препятствует избыточному разрастанию соединительной ткани, а воздействие отрицательно заряженного статического электрического поля силикона может приводить к регрессу келоидного процесса [12].
Б. Рентгенотерапия
Использование рентгенотерапии обусловлено воздействием ионизирующего излучения на соединительную ткань, что приводит к отеку и разрушению как фибробластов, так и коллагеновых волокон [22]. Особенностью метода является то, что облучение воздействует только на эпидермис и поверхностные слои дермы (в т. ч. рубец), в то время как нагрузка на подлежащие ткани минимальна. К противопоказаниям при назначении рентгенотерапии относятся:
• болезни почек,
• декомпенсация нарушений кровообращения,
• наличие дерматитов.
Общая доза облучения составляет 15–20 Гр. Для предотвращения развития келоидного рубца возможно одноразовое облучение раны в день снятия швов.
В. Воздействие низкими температурами (криодеструкция)
Криовоздействие на патологический рубец (жидким азотом) приводит к повреждению сосудов микроциркуляторного русла и гибели клеток в результате образования микрокристаллов внутри клеток. Недостатком метода являются болезненность и частое развитие гипо- и депигментаций, которые в некоторых случаях могут быть необратимыми [1].
Г. Лазерная терапия
Применение лазерной терапии у пациентов с патологическими рубцами основано на способности коллагена сокращаться на фоне локального нагрева (при использовании углекислого лазера) или разрушаться в процессе фототермолиза (при использовании импульсных лазеров на красителях) [1]. Использование лазеров приводит к уменьшению размеров рубца и его размягчению. Однако при использовании только лазерного воздействия на патологический рубец отмечается достаточно высокий процент рецидивов. Поэтому представляет интерес метод фотофореза, когда предварительно на рубец наносится лекарственный препарат, а затем проводится облучение лазером по контактно-стабильной, квазисканирующей или контактно-лабильной методике. Используют низкоэнергетическое инфракрасное лазерное излучение (импульсная мощность составляет 2–8 Вт/имп) с частотой следования импульсов 80 или 1500 Гц. Следует отметить, что препараты Лонгидаза® и Имофераза® могут применяться для фотофореза. Лонгидазу растворяют в воде для инъекций, процедуры проводятся ежедневно или через день курсом до 15 процедур. Повторные курсы показаны через 2 мес. Данный физиотерапевтический метод наиболее эффективен при свежих рубцах давностью от 2-х недель до 2-х месяцев [15].
Д. Использование ультразвуковых колебаний в рамках метода ультрафонофореза
Методика осуществляется с помощью сочетанного применения лекарственного препарата (например, Лонгидазы или Имоферазы) и ультразвуковых колебаний в непрерывном или импульсном режиме с частотой 880 кГц – 1 мГц. Лонгидазу перед применением разводят в 1 мл жидкости (раствор натрия хлорида 0,9%, вода для инъекций, раствор новокаина и др.) и наносят на рубец, затем без временного интервала по контактной методике проводится воздействие ультразвуком, интенсивность составляет при локализации процесса на лице 0,2 Вт/см2, при локализации на других участках тела – 0,4–0,8 Вт/см2. Общая продолжительность процедуры не превышает 15 мин, процедуры проводятся ежедневно или через день курсом до 20 процедур. Повторный курс ультрафонофореза допускается не ранее чем через 3 мес. Важно отметить, что данный метод в сочетании с внутрирубцовым и подкожным (вблизи места поражения) введением Лонгидазы эффективен для лечения рубцовых изменений давностью даже более 1 года [15].
Следует отметить, что эффективность применения терапевтических и физиотерапевтических средств зависит от срока образования рубца – чем он «старше», тем эффективность лечения меньше. Это связано с преобладанием рубцовой ткани и уменьшением количества сосудов в соединительно-тканном образовании, что нарушает его трофику.
Хирургическое лечение
Хирургическое иссечение келоидных рубцов применяется крайне редко, т. к. травматическое воздействие на рубец практически всегда приводит к рецидиву келоида. В основе метода лежит удаление рубцовой ткани и создание оптимальных условий для заживления первичным натяжением: сопоставление однородных тканей и краев раны, очищение раны, ушивание раны атравматичной рассасывающейся нитью. Хирургическое лечение обязательно должно сопровождаться другими методами профилактики и лечения патологических рубцов [1].
Корректирующие косметические методы
Применяемые в настоящее время косметические процедуры (пилинги, мезотерапия, дермабразия) выполняют эстетическую коррекцию рубцов небольших размеров, но не имеют какого-либо терапевтического эффекта [1]. При этом косметические методы можно использовать только в 3-й фазе организации рубца. Для получения удовлетворительных результатов косметические процедуры необходимо сочетать с терапевтическими методами.
Профилактика образования патологических рубцов
Процесс заживления послеоперационной раны зависит от объема повреждения и особенностей организма пациента. Профилактические меры, направленные на предупреждение келоидных рубцов, включают применение малоинвазивных методик, уменьшающих травматизацию кожных покровов, и использование различных терапевтических и физиотерапевтических средств, препятствующих формированию келоидной ткани [11]. Применение лечебных средств в профилактических целях должно начинаться уже во 2-й стадии формирования рубца (фаза пролиферации). Раннее начало терапии (например, назначение конъюгированной гиалуронидазы (бовгиалуронидазы азоксимер) сразу после эпителизации раны) способствует предотвращению образования грубого косметического дефекта.
.
Как образуются рубцы — причины, диагностика и лечение
Что это?
Они остаются на всю жизнь, нередко создавая заметный косметический и функциональный дефекты. Уродующие шрамы, рубцы, ограничивающие даже небольшие движения, могут вызвать у пациентов серьёзные трудности, как в деловой, так и в личной жизни. Людям, по воле случая, столкнувшимися с этой проблемой, следует знать, что качество большинства рубцов можно улучшить в той или иной степени.
Механизм образования рубцов
Заживление раны — это сложный биологический процесс, который длится около года и завершается формированием зрелого рубца. По прошествии года ткани рубца продолжают изменяться, но очень медленно и малозаметно.
С точки зрения физиологии можно выделить несколько звеньев формирования рубца: повреждение ткани -> повреждённые клетки выделяют биологически активные вещества -> биологически активные вещества запускают реакцию воспаления и привлекают к месту травмы клетки, которые вырабатывают коллаген (фибробласты) -> начинается синтез нового коллагена -> образуется «молодой» рубец (красный, отёчный, возвышающийся над кожей) -> на 3 недели после травмы излишки коллагена рассасываются, формируется нормальный рубец (бледный, плоский). Если рассмотреть нормальные рубцовые ткани под микроскопом, то видно, как упорядоченно расположены волокна коллагена — они уложены компактно и вытянуты параллельно поверхности кожи.
В ряде случаев нормальный процесс рубцевания нарушается. Причин для этого множество: ожог, нагноение раны, отсутствие адекватного сопоставления зияющих краёв, сильное натяжение окружающей рану кожи, особенности иммунной системы организма, наследственная предрасположенность и др.
Нарушение, как правило, возникает на стадии синтеза коллагена и резорбции его излишков. Вместо обычного плоского рубца формируется впалый или выступающий над кожей шрам, а в более редких случаях — келоидный рубец.
С практической точки зрения важно следить за анатомическими, видимыми изменениями заживающих тканей. Для врача и пациента становятся актуальными две характеристики рубца — прочность и внешний вид. Разработанная клинико-морфологическая классификация стадий заживления позволяет своевременно отслеживать стадии заживления и подбирать соответствующие виды коррекции рубцов.
Стадии заживления
I стадия — воспаление и эпителизация (7-10 сутки после травмы). Посттравматическое воспаление кожи постепенно уменьшается. Края раны соединяются друг с другом непрочной грануляционной тканью, рубца как такового ещё нет. Этот период очень важен для формирования в будущем тонкого и эластичного рубца — важно не допускать нагноения и расхождения краёв раны. Для этих целей хирурги накладывают косметические фиксирующие швы специальным атравматичным шовным материалом (очень тонкие нити с круглым сечением) и назначают противовоспалительные средства местного применения для ежедневных перевязок. Рекомендуется ограничение физических нагрузок, так как частые движения мышц, сухожилий и связок под раной могут спровоцировать расхождение краёв раны.
II стадия — образование «молодого» рубца (10-30 сутки после травмы). В грануляционной ткани начинают формироваться волокна коллагена и эластина. Сохраняется повышенное кровоснабжение области травмы — рубец ярко-розового цвета. Пока волокна не созрели, рубец остаётся легко растяжимым, поэтому в этом периоде нельзя допускать повторной внешней травматизации и чрезмерных физических усилий.
III стадия — образование «зрелого» рубца (30-90 сутки после травмы). Количество волокон коллагена и эластина значительно увеличивается, волокна начинают выстраиваться в определённо направленные пучки. Количество сосудов уменьшается — рубец уплотняется и становится бледным. Разрешается физическая активность в привычном объёме. На этой стадии неблагоприятные условия (см. выше) приводят к формированию гипертрофических и келоидных рубцов.
IV стадия — окончательная трансформация рубца (4-12 месяц после травмы). Рубцовые ткани медленно созревают — из них полностью исчезают сосуды, волокна коллагена выстраиваются вдоль линий наибольшего натяжения. Рубец становится светлым и плотным. Уже в начале этого периода хирург может окончательно оценить состояние кожного рубца и определить вид хирургической коррекции.
Виды рубцов
Нормотрофические — возникают в результате нормальной реакции соединительной ткани на травму. Это плоские рубцы светлого цвета с нормальной или сниженной чувствительностью и близкой к нормальным тканям эластичностью. Такие рубцы являются оптимальными.
Атрофические рубцы — возникают в результате сниженной реакции соединительной ткани на травму. Коллагена образуется недостаточно. Атрофические рубцы располагаются ниже уровня окружающей кожи (западают). При небольшой ширине практически не отличаются от нормотрофических.
Гипертрофические рубцы являются следствием избыточной реакции соединительной ткани на травму на фоне неблагоприятных условий заживления (воспаление, растяжение рубца). Фибробластами с повышенной активностью синтезируется избыточное количество коллагена, его излишки не рассасываются в полной мере. Внешне гипертрофический рубец представляют собой выступающий над поверхностью кожи, слегка уплотненный тяж (в виде верёвки), ширина которого может варьировать. Размеры рубца соответствуют предшествовавшей травме кожи. Гипертрофические рубцы способны разглаживаться через 1-1,5 года после травмы, но не всегда полностью.
Келоидные рубцы развиваются как следствие извращенной реакции тканей на травму. Как правило, келоиды образуются на фоне сниженных показателей общего и тканевого иммунитета. Келоиды имеют упругую консистенцию, неровную, слегка морщинистую поверхность, значительно выступают над поверхностью кожи. Иногда своим видом напоминают бородавки. Келоидные рубцы постоянно растут — то быстро, то медленно, их рост может сопровождаться зудом, жжением и болью. В результате непрекращающегося роста объем видимой части рубца может в несколько раз превысить объем его внутрикожной части. Келоиды не способны к самопроизвольному регрессу. Типичным примером могут служить келоидные рубцы, образующиеся после прокалывания мочки уха для ношения украшений.
Источник: Медицинский центр «Парацельс 2001″
Источники
- Zhang H., Zhang Y., Jiang YP., Zhang LK., Peng C., He K., Rahman K., Qin LP. Curative effects of oleanolic Acid on formed hypertrophic scars in the rabbit ear model. // Evid Based Complement Alternat Med — 2012 — Vol2012 — NNULL — p.837581; PMID:23326292
Удаление шрамов в Санкт-Петербурге – цены на удаление рубцов, отзывы об операции
Удаление шрамов и рубцов — косметологическая процедура, направленная на устранение дефектов, полученных в результате травмирования или перенесенных операций (например, кесарева сечения) В зависимости от вида шрамов используются различные способы коррекции — лазерная шлифовка кожи, инъекции, микродермабразия, фотокоррекция. При необходимости удаление шрамов и рубцов осуществляется путем кожной пластики. Точечное воздействие и высокая эффективность — основные достоинства данных способов коррекции.
Способы коррекции:
- Безусловно самым эффективным способом является хирургический.
- Из терапевтических методов наиболее подойдет фотокоррекция рубца и лазерная шлифовка. Это курсовые процедуры. Курс состоит из 2 – 7 процедур с периодичностью 1 раз в 2–3 недели. Методика фотокоррекции позволяет убрать цвет рубца (сравнять по цвету с окружающими тканями) и улучшить его рельеф. В 90-95% случаев после проведения полноценного курса мы получаем очень хороший эффект. На консультации по фототерапии наш врач-косметолог более подробно объяснит какой эффект в Вашем случае можно ожидать и сколько потребуется процедур.
- Свежие рубцы рекомендуем обрабатывать специальным кремом «Кремом для восстановления проблемной кожи » из косметической линии «ГрандМед» (его рецептура разработана нашими специалистами совместно с Швейцарской лабораторией, где и производится крем).
Удаление шрамов и удаление рубцов
Шрамы и рубцы являются результатом травм, операций, ожогов. Внешний вид шрамов и рубцов также зависит от индивидуальных способностей организма к заживлению. Нередко даже очень тонкие и аккуратные послеоперационные рубцы после плановых хирургических операций могут утолщаться под действием различных факторов: неправильного ухода, растяжения кожи при движениях тела и т.п. В любом случае, шрамы и рубцы поддаются коррекции. При этом надо понимать, что пластический хирург накладывает шов на кожу в идеальных условиях. В итоге, нам всегда удается улучшить внешние характеристики новых рубцов и они выглядят более незаметно, чем до корригирующей операции.
Лучшее время для коррекции рубцов
Оптимально хирургические манипуляции проводить сразу после получения травмы. Если это не удалось и шрам или рубец получился не очень аккуратный, то нужно дождаться полного рубцевания, а затем обратиться к специалисту — пластическому хирургу или косметологу-дерматологу. Только после полного рубцевания можно выбрать методику работы со шрамом: хирургическую или косметологическую. Работа хирурга — иссечь шрам, наложив косметический шов. Задача косметолога сделать его менее заметным после заживления, используя лазерную шлифовку, фотокоррекцию или введение гелей.
Удаление шрамов после кесарева сечения
Часто после кесарева сечения остается не очень привлекательный рубец. Такой рубец можно сделать тоньше, менее заметным. С этой целью выполняется хирургическая операция по удалению всего участка рубцово-измененной кожи, затем накладывается многоуровневый косметический (внутренний) шов рассасывающимся шовным материалом. После операции пациенты в течение 2-3 месяцев наклеивают на шов специальный тонкий противорубцовый пластырь, не мешающий в повседневной жизни. Поверхность брюшной стенки при этом становится ровной, без ямок и бугров.
Удаление рубцов после ожогов
Часто после ожогов развиваются гипертрофические или даже келоидные рубцы. По современным представлениям данные рубцы лучше всего лечатся либо инъекциями дипроспана (гормон местного действия), или хирургической пластикой, которая так же может сочетаться с подобными инъекциями. Однако данная методика не рекомендуется для удаления рубцов в детском возрасте, поскольку именно в детском возрасте при подобном лечении возможна непредсказуемость результата и даже его ухудшение. Как правило, наибольший вред можно получить в результате стремления как можно раньше избавиться от проблемы и необдуманного лечения.
Удаление келоидных рубцов
Наиболее часто келоидная активность организма связана с его гормональными особенностями. Поэтому наиболее эффективным методом лечения являются гормональные блокады рубца (дипроспан, кенолог), нередко в сочетании с хирургической коррекцией. Коррекция лазером не желательна, т.к. существует некоторый риск ухудшения вида рубцов. Использование противорубцовых кремов также противопоказано при келоидных рубцах, по той же причине.
Удаление рубцов | АРТ-Клиник — клиника хирургии и косметологии
Рубцы и шрамы – у кого их нет? За жизнь человек переносит немало травм, оставляющих следы на коже. Полностью избавиться от них невозможно. Но в АРТ-Клиник за более чем 15 лет работы мы успешно разработали и применяем методы, позволяющие сделать рубцы и шрамы едва заметными.
Откуда шрамы?
В АРТ-Клиник мы лечим разные рубцы и шрамы. Пластические операции, как источник их образования, давно отошли на последнее место. Сегодня пластика чаще всего делается малоинвазивными методами. То есть вмешательство хирурга в организм минимально: достаточно сделать крошечный, всего в несколько сантиметровый надрез. Порой хватает прокола, на который даже швы накладывать не нужно.
Большая часть пациентов АРТ-Клиник приходит с рубцами и шрамами, возникшими из-за травм или экстренных операций. Когда речь идет о спасении жизни человека: остановить кровотечение, соединить разорванные ткани, то зачастую хирурги думают об эстетике в последнюю очередь. У женщин одна из самых частых причин, почему образуются шрамы, – это кесарево сечение.
Преимущества удаления рубцов в АРТ-Клиник
Онлайн консультации
для пациентов из регионов
Команда высококвалифицированных специалистов с большим опытом
Современные малоинвазивные методики операций и реконструкций
Доступные цены, акции, скидки, рассрочка
Шрамы с рубцами давно перестали быть чем-то неподдающимся лечению. Хотя до сих пор крепко расхожее мнение: если они есть, никуда не деться: приходится скрывать под одеждой, косметикой и так далее. В АРТ-Клиник мы успешно избавляем пациентов от рубцов и шрамов более 15 лет и за это время накопили огромный положительный опыт.
Запишитесь на бесплатную консультацию в АРТ-Клиник по телефонам +7 495 150 23 32 и 8 800 500 42 32 (звонок по России бесплатный) или с помощью специальной формы
Виды рубцов
- Нормотрофические – одного уровня с поверхностью кожи
- Гипертрофические – плотные, выступающие над поверхностью кожи
- Атрофические – располагаются ниже уровня кожи, например рубцы постакне (после угревой сыпи), стрии (растяжки)
- Келлоидные – их особенностью является неконтролируемый рост, зачастую их размеры значительно превышают изначальную площадь повреждения кожи. Иссечение келоида не приводит к его удалению, а только усугубляет проблему – увеличивается площадь рубцовой деформации. Келоидный рубец часть вызывает болезненные ощущения, зуд, жжение.
Как свести к минимуму патологические появления рубцевания?
Для снижения риска патологического рубцевания желательно обратиться к врачу. Дело в том, что процесс рубцевания может длиться дольше 2 лет. И на этот процесс можно повлиять, особенно в первые месяцы. Если после травмы или хирургического вмешательства остались рубцы / шрамы, они могут осложнить жизнь. Необходимо оперативно начать адекватное лечение и свести к минимуму патологическое рубцевание. Предупредить легче, чем лечить!
Краткая информация о процедуре
Длительность операции
30-40
Анестезия
не требуется
Возврат к обычной жизни
В тот же день
Госпитализация
1-3 дня
Подробно об удалении рубцов
В АРТ-Клиник мы начинаем лазерную шлифовку обычных (нормотрофических) рубцов буквально через две недели после операции. За многие годы работы наши специалисты пришли к важному научному выводу: чем раньше начать процедуру, тем лучше. Самые грубые рубцы за это время ещё не успевают сформироваться, потому лучше поддаются воздействию. Словом, чем старше рубец, тем труднее и дольше лечить.
Как правило, шлифовка делается без анестезии. Во время процедуры, которая длится несколько секунд, используется поток холодного воздуха, снижающий неприятные ощущения. Впрочем, все зависит от площади рубца, его месторасположения и пожеланий пациента. Например, ареолы по своей анатомии более чувствительны, чем линия бикини.
В среднем для лечения медицинского рубца необходимо три процедуры, для травматического – пять. Реабилитация занимает 2-3 дня, пока пройдет небольшой ожог после воздействия лазера. На общее состояние организма это вообще не влияет.
Еще один способ, помогающий избавиться от очень грубых рубцов и шрамов, – хирургический. Сначала их иссекают, затем наносят новый и эстетичный медицинский шов, который затем можно отшлифовать лазером, сделав малозаметным.
Наконец, если пациента смущает даже тоненькая белая полоска шрама, специалист АРТ-Клиник по перманентному макияжу может ее закамуфлировать под цвет кожи.
Особая ситуация с келоидными рубцами. Лазерную шлифовку и хирургическое удаление к ним применять нельзя – могут стать больше.
Мы лечим келоиды специальными препаратами. Курс из нескольких инъекций в шрам позволяет превратить келоидный рубец в обычный. Он выглядит как тонкая белесая полоска. Тогда можно начинать лазерную шлифовку. Это самый эффективный метод. Однако сразу предупреждаем пациентов: даже вылеченный келоид непредсказуем.
Смотрите результаты До и После
Решили устранить рубцы?
Хотите узнать, какой метод необходим именно вам? Сколько процедур потребуется? Приходите на консультацию в АРТ-Клиник. Мы гарантируем, что приложим все наши знания и огромный опыт, чтобы сделать ваши шрамы и рубцы почти незаметными, чтобы они не обращали на себя ни ваше внимание, ни окружающих.
Цены на удаление рубцов
Послеоперационная коррекция рубца на аппарате Candela CO2RE
| Коррекция рубца | от 2 500₽ |
| Рубцы после блефаропластики верхних век (до 5 кв.см.) | 5 000₽ |
| Рубцы после блефаропластики нижних век (до 5 кв.см.) | 5 000₽ |
| Рубцы после Т- образной подтяжки груди (до 25 кв.см.) | 15 000₽ |
| Рубцы после увеличения груди (до 10 кв.см.) | 10 000₽ |
| Рубцы после абдоминопластики (до 10 кв.см.) | 10 000₽ |
| Рубцы после абдоминопластики + растяжки (до 100 кв. см.) | 20 000₽ |
| Рубцы после SMAS -лифтинга (до 10 кв. см.) | 10 000₽ |
Послеоперационная коррекция рубца на аппарате MOSAIC HP
| Коррекция послеоперационного рубца ( режим DEEP) | от 2 000₽ |
| Рубцы после блефаропластики верхних век (до 5 кв.см.) | 4 000₽ |
| Рубцы после блефаропластики нижних век (до 5 кв.см.) | 4 000₽ |
| Рубцы после Т- образной подтяжки груди (до 25 кв.см.) | 8 000₽ |
| Рубцы после увеличения груди (до 10 кв.см.) | 6 000₽ |
| Рубцы после абдоминопластики (до 10 кв.см.) | 6 000₽ |
| Рубцы после абдоминопластики + растяжки (до 100 кв. см.) | 12 000₽ |
| Рубцы после SMAS -лифтинга (до 10 кв. см.) | 6 000₽ |
Все цены
К кому записаться
Кандидат медицинских наук. Сертифицированный специалист в области врачебной косметологии. Узнать больше
Кандидат медицинских наук. Сертифицированный специалист в области врачебной косметологии. Узнать больше
Сертифицированный специалист в области врачебной косметологии. Узнать больше
Сертифицированный специалист в области врачебной косметологии. Узнать больше
Сертифицированный специалист в области врачебной косметологии. Узнать больше
Сертифицированный специалист в области врачебной косметологии. Узнать больше
Запишитесь на консультацию сейчас!
Свяжитесь с нами сегодня и давайте начнем с Нового Вас!
Записаться
Лечение рубцов кожи
Лечение рубцов кожи
Рубцы кожи (cicatrix) – вторичные морфологические элементы, возникающие после воспаления, операций или травмы. После деструкции кожа приобретает очаговое патологическое изменение в виде разросшейся соединительной ткани с несбалансированным распределением функциональных элементов, поэтому любые рубцы следует трактовать как патологию, а не как физиологическую норму. Рубец — продукт неполной регенерации кожи после ее повреждения и воспалительного процесса, на месте порезов, травм, ожогов, изъязвлений, глубоких пустул, бугорков, узлов, трещин. Рубцы нестабильные – рубцовые образования в местах повышенных знакопеременных (растяжения, сжатия) механических нагрузок после вторично заживших ран (открытых переломов, инфицированных или загрязненных ран) или пересадки расщепленной кожи, при которых возникают рецидивные изъявления с инфицированием без нарушения целостности мягких тканей. Их различают по этиологии (послеоперационные, посттравматические, ожоговые) и уровню разрастания фиброзной ткани от поверхности кожи. Классы рубцов: келоидные, гипертрофические, нормотрофические (нормальные), нормо-атрофические, атрофические. В зависимости от класса рубца методология лечения резко меняется, а также возможны вариации лечения рубцов внутри каждого класса. Считается, что рубцевание – это 3-х этапный процесс, требующий повышенной активности клеток. 1 этап длится 2-3 месяца и характеризуется увеличением объема рубца. 2 этап длится 3-4 месяца, при котором объем рубца быстро уменьшается. 3 этап длится от нескольких месяцев до года, заканчивается образованием плоского шрама. Ширина шрама прямо пропорциональна объему рубцовой ткани, сформировавшейся в течение 1 этапа его развития.
Келоидный рубец – плотное выпуклое образование с натянутой гладкой (в начале красной, затем более бледной) поверхностью. Края у него неровные с характерными выростами в виде клешней краба, торчащие в разные стороны от оси рубца. Избыточную рубцовую ткань называют келоидом (от греческого: ???? — опухоль и ????? — вид). Определяется также истистинный келоид, возникающий без поражения кожи. Болей келоиды не вызывают. Выделяют 4 вида келоидных рубцов: звездочатой формы, тяжи, веерообразной формы, массив. Лечение келоидов специфическое.
Гипертрофические рубцы подразделяют на 2 типа: обширные и ограниченные по площади. Они несколько меньше келоидных рубцов и нормализуются через несколько лет. При специализированном лечении нормализация происходит значительно быстрее.
Нормотрофические рубцы – плоские образования, почти не отличающиеся от окружающей кожи. Считается отличным результатом, если рубцы других классов стало возможным перевести в нормотрофические.
Нормо-атрофические рубцы отличаются от других тем, что обедненную коллагеном атрофическую часть окружает кольцеобразная нормальная рубцовая ткань, отсутствующие в других классах рубцов. Всеми признано, что лечение нормо-атрофических рубцов является наиболее сложной задачей косметологии. Сложность их лечения усугубляется тем, что необходимы глубокие знания сразу же в нескольких науках, поэтому по рейтингу решения изобретательских задач и классификации уровня задач дерматокосметологии они относятся к 5 (наивысшему) уровню сложности. Класс нормо-атрофических рубцов обширен. Рубцы постакне отличаются от послеоперационных в основном формой (круглая у рубцов постакне и линейно-вытянутая или эллипсовидная у послеоперационных рубцов), а посттравматические рубцы могут иметь сложную зигзагообразную форму без осей симметрии. Они излечиваются, хотя и сложно. Наиболее эффективным методом является круговая дермабразия, разработанная в ЦЛК СОКВД.
К сожалению, до сих пор атрофические рубцы не поддаются радикальному лечению. Среди них линейные атрофии (striae distensae — стрии), пятнистые атрофические дерматиты (anetodermia, dermatitis atrophicans maculosa — анетодермии) и атрофодермия Пазини — Пиерини (atrophodermia Pasini — Pierini), при которых наблюдается атрофия эпидермиса и дермы с исчезновением эластических волокон.
Лечение рубцов кожи — многоэтапный процесс, длящейся длительное время, т.к. требуется восстановить коллагеновую структуру кожи.
Коллоидный рубец – причины его появления и способы лечения | VseOlady.ru
Коллоидный рубец появляется на теле в результате неправильного сращивания краев раны, а также после инфекционного заражения тканей, которое произошло во время зарастания повреждений образовавшихся на поверхности кожного покрова. Чаще всего такие образования не представляют угрозы для здоровья человека, но все же доставляют дискомфорт с косметической точки зрения.
Источник: http://vseolady.ru/kolloidnyj-rubec.html
Причины образования и стадии формирования
Возникновение рубцов на поверхности кожного покрова может произойти в результате многочисленных причин, которые заключаются в следующем:
- гормональных нарушений;
- наследственной предрасположенности;
- беременности;
- в результате перенесенных травм;
- при хронических заболеваниях;
- в результате некачественного удаления родинок или бородавок;
- вследствие тяжелой формы акне;
- впоследствии порезов, ссадин, а также травм кожных покровов.
Образование коллоидных рубцов происходит в несколько этапов, которые заключаются в следующем:
- Сначала на поврежденном участке происходит нарастание тонкого слоя эпителия. В основном этот процесс занимает приблизительно около десяти дней.
- После этого начинается процесс формирования рубца, который по своей продолжительности занимает приблизительно один месяц.
- Затем происходит разрастание соединительной ткани, в результате чего значительно истончаются кровеносные сосуды, которые впоследствии полностью исчезают, а кожный покров становиться очень плотным.
Особенности коллоидного рубца
Когда на поверхности кожного покрова после перенесенной травмы образуется коллоидный шрам, спутать его с чем-то другим совершенно невозможно. Это объясняется тем, что он имеет свои выраженные особенности, такие как:
- как только после перенесенной травмы образуется шрам, первым признаком того что происходит образование коллоидного рубца является постепенное увеличение его размеров;
- затем происходит значительное изменение оттенка кожи, который приобретает красноватый или синеватый цвет;
- возникать рубец может на таких участках тела человека, как грудь, уши, шея или лопатки;
- при непосредственном контакте появляются болезненные ощущения;
- образовавшийся шрам постоянно вызывает дискомфорт в форме зуда и пульсации;
- на рубце полностью отсутствуют волосы, а также потовые железы.
Все перечисленные выше признаки и особенности свидетельствуют о том, что обычный шрам, который образовался в результате полученной травмы, по определенным причинам перерождается в коллоидный рубец. Такое образование в большинстве случаев не несет никакой угрозы человеческому здоровью, но, несмотря на это от него многие стараются избавиться всеми возможными способами. Такое решение объясняется, прежде всего, тем, что шрам вызывает дискомфорт, а также в отдельных случаях может быть болезненным при непосредственном контакте с одеждой.
Для того чтобы точно убедиться, что появившееся образование является именно коллоидным рубцом лучше всего обратиться с данным вопросом к хирургу или дерматологу, которые смогут в результате визуального осмотра и симптоматики точно поставить диагноз, а также ответят на вопрос, как можно убрать его без последствий для организма человека.
Источник: http://vseolady.ru/kolloidnyj-rubec.html
Лечение образования
Лечение коллоидных рубцов заключается в использовании местной терапии, консервативного метода лечения, а также физических способов воздействия. В каждом отдельном случае выбор наиболее подходящего метода зависит от индивидуальных особенностей организма, причины почему произошло образование коллоидного рубца, а также от того насколько давно он образовался.
Что касается консервативного метода лечения, то в таком случае человеку назначаются следующие лекарственные препараты:
- Кортикостероидные препараты – эти лекарства назначаются пациентам, как отдельно, так и в комплексе с другими средствами. Лечение такими препаратами продолжается около пяти недель, до того момента показ шрам полностью не разгладится.
- Интерфероны – данные препараты направлены на сокращение выработки коллагеновых волокон, которые непосредственно участвуют в процессе формирования коллоидов.
- 5-фторурацил – как и все перечисленные выше препараты, средство вводится непосредственно в ткань рубца. Применять данную процедуру можно в комплексе с кортикостероидными лекарственными средствами.
В том случае если у человека образовавшийся рубец имеет незначительные размеры то тогда для избавления от него можно использовать инъекции, которые выполняют с помощью таких препаратов как блеомицин, верапамил, релаксин и другие. Подбирается наиболее подходящий препарат в каждом отдельном случае индивидуально.
Что касается физических способов удаления коллоидных рубцов, то к ним относится:
- Лучевое лечение рентгеном – чаще всего этот способ используется в тех случаях когда до этого рубец был удален с помощью хирургического вмешательства, но по различного рода причинам произошел рецидив. Такой способ избавления от этого косметического дефекта проводится в четыре сеанса, которые требуется выполнять через день. При этом следует учитывать, что такое удаление рубцов должно проводиться только после того как с момента оперативного метода прошло более двух недель. Недостатком такого способа является то, могут возникнуть такие побочные эффекты, как гиперпигментация, а также появление опухоли.
- Хирургическое иссечение – с помощью этого метода происходит удаление минимального количества мягких тканей. При этом в обязательном порядке требуется следить за тем, чтобы не занести во время удаления рубца никакой инфекции.
- Электрофорез – эта процедура назначается пациентам в том случае, если у них диагностируются небольшие и недавно образовавшиеся рубцы.
- Криотерапия – суть данного метода заключается в замораживании рубцовой ткани. Благодаря данному методу устранения рубцов избавиться от них можно за сравнительно короткий промежуток времени.
Это далеко не все способы физического удаления коллоидных рубцов. Независимо от того что стало причиной их возникновения выбирается тот или иной метод. Также доктор может подобрать для лечения средства народной медицины или же местное лечение, суть которого заключается в использовании специальных кремов, мазей или лосьонов, специально предназначенных от коллоидных рубцов. Несмотря на то, что некоторые из них стоят достаточно больших денег им отдается предпочтение, так как именно благодаря их действию имеется возможность избавиться от патологического процесса. К наиболее распространенным средствам относится гидрокартизоновая мазь, лиотон, контрактубекс и многие другие.
Выбор способов лечения, длительность курса терапии, перечень процедур определяет врачВажно! При образовании коллоидного рубца выбор метода лечения, а также перечень необходимых процедур и продолжительность лечения выбирается только доктором. Категорически запрещено заниматься самолечением.
Независимо от того после чего образовался коллоидный рубец удаления родинки, перенесенной операции или кесарева сечения, если вы считаете, что образование на коже доставляет вам дискомфорт требуется незамедлительно начинать лечение, так как в противном случае, несмотря даже на минимальную вероятность их образования в отдельных случаях могут развиваться осложнения.
Методы профилактики
От появления на поверхности кожных покровов различного рода травм и повреждений не застрахован ни один человек, но для того чтобы постараться снизить вероятность их образования следует придерживаться следующих рекомендаций:
- категорически запрещено заниматься самолечением, тем более использовать для этого агрессивные средства;
- при возникновении даже незначительной стадии требуется пристально следить за тем, чтобы не произошло инфицирование;
- при образовании на шраме гнойника ни в коем случае нельзя его давить, а требуется незамедлительно обратиться в медицинское учреждение за квалифицированной помощью;
- ни в коем случае нельзя массировать самостоятельно появившиеся шрамы;
- в том случае если у человека на поверхности кожного покрова имеются шрамы, то не следует принимать горячие ванны, посещать сауны и бани, а также другими возможными способами перекрывать воду.
Придерживаясь этих рекомендаций можно значительно сократить вероятность того что в результате патологического процесса образовавшийся после травмы шрам перерастет в коллоидный рубец. Также никогда не следует исключать вероятность того что образование может представлять угрозу для здоровья, поэтому очень важно даже при незначительном изменении шрама, а также появлении дискомфорта немедленно обращаться за консультацией к специалисту.
Возможная опасность
В основном коллоидные рубцы не представляют опасности и не угрожают здоровью и жизни человека. Но как показывает практика и из правил существуют исключения, поэтому с уверенностью сказать, как будет развиваться образование невозможно. В медицинской практике зафиксированы единичные случаи, когда рубцы перерождались в злокачественные опухоли. Это происходило в результате их облучения рентгеновскими лучами. Это может произойти в том случае, если удаление рубцовой ткани осуществляется у пациентов в возрасте от 18 до 20 лет с помощью рентгеновских лучей.
Для того чтобы избежать такого непоправимого осложнения после проведения такой процедуры медики полностью отказались от такого лечения этой возрастной категории пациентов.
Источник: http://vseolady.ru/kolloidnyj-rubec.html
| Инфицированные раны Abarca-Buis, 2014 | Основы науки | — | — | Оценка элюирования ионов серебра из полиуретановой губки с серебряным покрытием | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Ellenrieder, 2015 | Фундаментальные науки | — | — | Оценить эффективность полиуретана по сравнению с полиуретановыми губками NPWT с серебряным покрытием в снижении количества колоний MRSA | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Ngo, 2012 | Базовые науки | — | — | Сравните образование биопленки с полиуретановой губкой NPWT5000 по сравнению с полиуретановой губкой 9000 NPWT000 с серебряным покрытием с полиуретановой губкой уменьшает биопленку NPWT с серебряным коа Полиуретановая губка ted еще больше снижает биопленку | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Sachsenmaier, 2013 | Фундаментальные науки | — | — | Сравните активность полиуретановой губки NPWT и покрытой серебром полиуретановой губки NPWT с S.aureus и S. epidermidis | Полиуретановая губка NPWT с серебряным покрытием обеспечивает большую зону ингибирования бактерий, чем обычная полиуретановая губка При использовании полиуретановой губки с серебряным покрытием NPWT уровень серебра в ране достигает пика через 5 дней | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Stinner , 2011 | Фундаментальные науки | — | — | Сравните активность полиуретановой губки NPWT с серебряной повязкой и полиуретановой губки NPWT с S. aureus и P.aeruginosa | Добавление серебряной повязки к полиуретановой губке усиливает антимикробную активность NPWT | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Meekul, 2017 | RCT | 1 | 39 | Сравните заживление, боль и стоимость с марлевым альгинатом | Альгинат серебра уменьшает боль по сравнению с марлей, но не ускоряет заживление и не снижает затрат | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Vermeulen, 2007 | Систематический обзор | 1 | 847 | Сравните заживление и запах с серебросодержащей повязкой с простой пеной | Серебряная повязка не ускоряет заживление, но улучшает запах раны | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Гунал, 2015 | Ретроспектива | 3 | 21 | Сравните полиуретан с полиуретановыми губками с серебряным покрытием для NPWT при инфицированных язвах диабетической стопы | полиуретановая губка ускоряет заживление язв диабетической стопы 9 0043 NPWT с полиуретановой губкой, покрытой серебром, еще больше ускоряет заживление. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Цянь, 2017 | Фундаментальные науки | — | — | Сравните заживление с помощью SSD по сравнению с обычным кремом для хронических ран | SSD замедляет эпителизацию и увеличивает образование гипертрофических рубцов | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| — | — | Оценка заживления хронических ран с помощью NPWT и промограновой призмы | Промограновая призма ускоряет заживление благодаря своему коллагеновому компоненту, действующему как жертвенный субстрат для протеаз в ране. NPWT способствует формированию грануляционной ткани | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Innes, 2001 | RCT | 1 | 17 | Сравнить эпителизацию с помощью Acticoat и окклюзионную повязку без серебра для участков донорского трансплантата кожи | Окклюзионные отведения к перевязке без серебра более быстрая эпителизация и лучший рубец, чем у Acticoat | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Krasowski, 2015 | RCT | 1 | 80 | Сравнить эпителизацию с помощью серебросодержащей повязки по сравнению с октенидином при язвах нижних конечностей | Более быстрое заживление, чем октенидин, приводит к более быстрому заживлению, чем к боли, чем октенидин серебросодержащая повязка | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Michaels, 2009 | RCT | 1 | 213 | Сравнить заживление венозных язв нижних конечностей нанокристаллическим серебром и несеребряными повязками | Нанокристаллическое серебро не ускоряет заживление нижних конечностей -венозные язвы конечностей | Norman, 2016 | Систематический обзор | 1 | 576 | Сравнить лечение пролежней с помощью серебросодержащих повязок и марли | Серебристые повязки не ускоряют заживление пролежней | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| O’Meara, 2014 | Систематический обзор | 1 | 4,486 | Сравнить заживление с помощью серебросодержащих повязок со стандартными повязками при венозных язвах нижних конечностей | Серебристые повязки не ускоряют заживление язв нижних конечностей | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Storm-Versloot, 2010 | Систематический обзор | 1 | 2,066 | Сравнить уровни инфицирования с серебросодержащими повязками и не содержащими серебро повязками для хронических ран | Серебро-содержащие повязки не снижают уровень инфицирования | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Бергин, 2006 | Систематический обзор | 1 | 0 | Оценить эффективность серебросодержащих повязок при язвах диабетической стопы | Нет хороших РКИ по оценке серебра при язвах диабетической стопы | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Chambers, 2007 | Систематический обзор | 1 | 1,108 | Оценка эффективности серебра повязки для язв нижних конечностей | Серебряные повязки не ускоряют заживление язв нижних конечностей Качество доказательств для серебра низкое | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Dumville, 2015 | Систематический обзор | 1 | 336 | Оценить эффективность Альгинат серебра для пролежней | Альгинат серебра не ускоряет заживление пролежней Низкое качество доказательств для серебра | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Karr, 2013 | Серия случаев | 4 | 20 | Сравнить заживление с помощью полиуретановой губки NPWT по сравнению с Silverlong + полиуретановая губка NPWT для ч. ронические раны | Добавление Silverlon к NPWT сокращает время и стоимость заживления | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Toussaint, 2015 | Фундаментальные науки | — | — | Сравните эпителизацию с помощью Mepilex Ag с тройной антибиотической мазью и более быстрой мазью с тройным антибиотиком | меньше рубцов, чем Mepilex Ag | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Selcuk, 2012 | Фундаментальная наука | — | — | Сравните активность SSD, мупироцина, Acticoat и октенидина против Acinetobacter baumannii | Наивысшая антимикробная активность достигается затем октенидин, затем мупироцин, затем SSD | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Khorasani, 2009 | RCT | 1 | 30 | Сравните эпителизацию с помощью SSD по сравнению с алоэ вера | SSD приводит к более медленной эпителизации | 1 | 50 | Сравните эпителизацию и боль с SSD по сравнению с алоэ вера | SSD приводит к большей боли и более медленной эпителизации | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Baghel, 2009 | RCT | 1 | 78 | Эпителизация с медом и SSD | SSD приводит к большему количеству инфекций и более медленной эпителизации | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Shah, 2013 | RCT | 1 | 78 | Сравните эпителизацию и заражение с помощью SSD по сравнению с медом | SSD приводит к большему количеству инфекций и более медленной эпителизации | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| RCT | 1 | 50 | Сравнить эпителизацию и инфицирование SSD по сравнению с медом | SSD приводит к большему количеству инфекций и более медленной эпителизации | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Mujalde, 2014 | RCT | 1 9000 эпителизация, стоимость и заражение SSD по сравнению с медом | SSD приводит к большему количеству инфекций, более высокой стоимости и более медленной эпителизации | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Mashhood, 2006 | RCT | 1 | 50 | Сравните эпителизацию, боль и инфекцию при использовании SSD и меда | SSD приводит к больше инфекций, больше боли и более медленная эпителизация | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Varas, 2005 | RCT | 1 | 47 | Сравните боль с SSD по сравнению с Acticoat | SSD приводит к большей боли | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Muangman, 2006 9000T | 1 | 50 | Сравните боль с SSD по сравнению с Acticoat | SSD вызывает больше проблем | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Huang, 2007 | RCT | 1 | 98 | Сравните эпителиализацию SSD | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Caruso, 2006 | RCT | 1 | 84 900 05 | Сравните эпителизацию и стоимость с SSD по сравнению с Aquacel Ag | SSD приводит к более медленной эпителизации и более высокой стоимости | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Muangman, 2010 | RCT | 1 | 70 | Сравните эпителизацию и стоимость с Ag | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Barret, 2000 | RCT | 1 | 20 | Сравните эпителизацию, продолжительность пребывания в больнице и стоимость с SSD по сравнению с Biobrane | SSD приводит к более медленной эпителизации, более длительному пребыванию в больнице , и более высокая стоимость | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Gerding, 1988 | RCT | 1 | 30 | Сравните эпителизацию, количество смен повязок и стоимость с SSD по сравнению с Biobrane | SSD приводит к более медленной эпителизации, большему количеству смен повязок и более высокой стоимости | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Bugmann, 1998 | RCT | 1 | 76 | Сравните эпителизацию и количество изменений повязки SSD по сравнению с Mepitel | SSD приводит к более медленной эпителизации и большему количеству смен повязок | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Subrahmanyam, 1998 | RCT | 1 | 50 | Сравнение эпителизации SSD с эпителизацией SSD5 | 50 9000 | Honey обеспечивает более быструю эпителизацию, чем SSD | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Shahzad, 2013 | RCT | 1 | 50 | Сравните эпителизацию и боль с алоэ вера по сравнению с SSD | Алоэ вера | Эпителизация
Уход после разрезов Хирургия | Michigan MedicineОбзор темыПосле операции вам нужно будет позаботиться о заживлении разреза.Это может ограничить образование рубцов, поможет избежать боли или дискомфорта и снизить риск таких проблем, как инфекция. Ваш врач использовал швы, скобки, тканевый клей или полоски ленты, чтобы закрыть разрез. И вам нужно будет содержать эту область в чистоте, менять повязку в соответствии с инструкциями врача и следить за признаками инфекции. Советы по снижению риска зараженияЧтобы снизить риск заражения:
Не , а не :
Вы можете заметить болезненность, болезненность, покалывание, онемение и зуд вокруг разреза. Также могут быть легкие выделения и синяки, а также может образоваться небольшая шишка. Это нормально и не вызывает беспокойства. Признаки инфекцииПозвоните своему врачу , если вы заметили признаки инфекции, например:
Смена повязкиПеред началом убедитесь, что у вас есть марлевые тампоны, коробка медицинских перчаток, хирургическая лента, полиэтиленовый пакет и ножницы.Затем:
Очистка разрезаЧтобы очистить разрез:
Уход за швами, скобами, тканевым клеем или липкими полоскамиШвы или скобы обычно вызывают покраснение и припухлость в месте соприкосновения шва с кожей, а также легкое раздражение и зуд. Некоторый дренаж из разреза можно ожидать в первые несколько дней после операции. Но если выделения не уменьшаются через несколько дней, становятся ярко-красными от крови или содержат гной, обратитесь к врачу. Надрезы можно защитить тканевым клеем или небольшими липкими полосками (например, Steri-Strips) вместо повязки или повязки. Если использовался клей, не забудьте сразу высушить место разреза, если оно намокнет. Через некоторое время клей отпадет сам по себе. Если использовались клейкие полоски, оставьте их на месте, пока они не ослабнут или не отпадут сами по себе. Другие советы по уходу за разрезомПосле некоторых операций вам могут быть даны особые инструкции по уходу за разрезом, кроме этих.Обязательно внимательно следуйте этим инструкциям. Если вас смущают инструкции или у вас возник вопрос, позвоните в кабинет врача. Если офис закрыт, оставьте сообщение автоответчику. Если ваша боль усилилась или вы подозреваете, что у вас инфекция, как можно скорее позвоните своему врачу. Не подвергайте разрез воздействию прямых солнечных лучей в течение 3–9 месяцев после операции. По мере заживления разреза новая кожа, которая образуется поверх разреза, очень чувствительна к солнечному свету и будет гореть легче, чем нормальная кожа.Если вы получите солнечный ожог на этой новой коже, могут появиться сильные рубцы. Влияние антисептических гелей на микробиологическую колонизацию шовных нитей после хирургической операции на ротовой полостиWes, JT, Verweij, JP, van der Ploeg, T., van Merkesteyn, JPR, & de Mol van Otterloo, JJ третий моляр в Нидерландах. Техника разрезов для удаления ретинированных третьих моляров нижней челюсти. Нед Тейдшр Тандхилкд 124 , 639–643 (2017). CAS Google Scholar Schwartz-Arad, D., Lipovsky, A., Pardo, M., Adut, O. & Dolev, E. Интерпретация осложнений после удаления третьего моляра. Quintessence Int , 41-47 (2017). Торторичи, С. и др. . Распространенность и распространение одонтогенных кист на Сицилии: 1986-2005 гг. J. Oral Sci. 50 , 15–18 (2008). PubMed Google Scholar Alves-Pereira, D., Pereira-Silva, D., Figueiredo, R., Gay-Escoda, C. & Valmaseda-Castellón, E. Факторы, связанные с клиницистом, лежащие в основе решения об удалении бессимптомного нижнего отдела позвоночника. третий моляр. Поперечное исследование, проведенное испанскими и португальскими стоматологами. Med Oral Patol Oral Cir Bucal 22 , e60 – e615 (2017). Google Scholar Лопес В., Муменя Р., Фейнманн К. и Харрис М. Хирургия третьего моляра: проверка показаний к операции, послеоперационных жалоб и удовлетворенности пациентов. Br. J. Oral Maxillofac. Surg. 33 , 33–35 (1995). CAS Google Scholar Джо, Ю. и др. . Ускоренное биоразложение шелковых нитей за счет активации матричной металлопротеиназы за счет включения 4-гексилрезорцина. Научный представитель 7 , 42441 (2017). ADS Google Scholar Хорджестан, С. М., Рухи, Г. и Тулаби, К. Исследование влияния рисунков швов на механическую прочность кишечного анастомоза: экспериментальное исследование. Biomed Tech (Berl) 62 , 429–437 (2017). Артикул Google Scholar Гонсалес-Барнадас, А. и др. . In vitro Исследование прочности на разрыв техники и материала наложения швов. J Oral Implantol 43 , 169–174 (2017). PubMed Google Scholar Canales, J., Espinoza-Montes, C. & Alarcón-Palacios, M. Material de suturas en periodoncia e implantes. Rev.estomatol.Hered 23 , 148–153 (2013). Google Scholar Уэйт, П. Д. и Черала, С. Хирургические результаты хирургических вмешательств без наложения швов у 366 пациентов с ретенцией третьего моляра. J. Oral Maxillofac. Surg. 64 , 669–673 (2006). PubMed Google Scholar Фариа Р. Л. и др. . Противомикробная активность календулы лекарственной, камелии китайской и хлоргексидина в отношении прикрепления микроорганизмов к швам после удаления непрорезавшихся третьих моляров. J. Appl. Oral Sci. 19 , 476–482 (2011). CAS Google Scholar Banche, G. et al. . Микробная адгезия к различным внутриротовым шовным материалам у пациентов, перенесших стоматологические операции. J. Oral Maxillofac. Surg. 65 , 1503–1507 (2007). PubMed Google Scholar Салинас, Б. М., Риу, Н. С., Айтес, Л. Б. и Эскода, К. Г. Чувствительность к антибиотикам бактерий, вызывающих одонтогенные инфекции. Med Oral Patol Oral Cir Bucal 11 , 70 (2006). Google Scholar Родригес Санчес, Ф., Родригес Андрес, К. и Артеагоитиа Кальво, И. Предотвращает ли хлоргексидин альвеолярный остит после удаления третьего моляра? Систематический обзор и метаанализ. Дж.Оральный Maxillofac. Surg. 75 , 901–914 (2017). PubMed Google Scholar Ларсен, П. Э. Влияние полоскания хлоргексидином на частоту альвеолярного остита после хирургического удаления ретинированных третьих моляров нижней челюсти. J. Oral Maxillofac. Surg. 49 , 932–937 (1991). CAS Google Scholar Tomas, I. et al. . Влияние жидкости для полоскания рта с хлоргексидином на риск постэкстракционной бактериемии. Заражение. Control Hosp. Эпидемиол. 28 , 577–582 (2007). CAS Google Scholar Isoshima, D. et al. . Оценка патогенеза инфекционного эндокардита с помощью теста на титр антител IgG в плазме крови против пародонтальных бактерий. Clin Case Rep 5 , 1580–1586 (2017). PubMed Google Scholar Lockhart, P. B. & Durack, D. T. Микрофлора полости рта как причина эндокардита и других инфекций отдаленных участков. Заражение. Дис. Clin. North Am. 13 , 83–50, vi (1999). Артикул Google Scholar Балехо, Р. Д. П. и др. . Эффекты предварительного полоскания хлоргексидином на бактериемию у пациентов с пародонтом: рандомизированное клиническое исследование. J Appl Oral Sci 25 , 586–595 (2017). CAS Google Scholar Groppo, F. C., Ramacciato, J. C., Simoes, R. P., Florio, F. M. & Sartoratto, A. Антимикробная активность чеснока, масла чайного дерева и хлоргексидина против микроорганизмов полости рта. Внутр. Вмятина. J. 52 , 433–437 (2002). CAS Google Scholar Риндом Шиотт, К. и др. . Влияние ополаскивателей с хлоргексидином на микрофлору ротовой полости человека. J. Periodont. Res. 5 , 84–89 (1970). Артикул Google Scholar Marrelli, M., Amantea, M. & Tatullo, M. Сравнительное, рандомизированное, контролируемое исследование клинической эффективности и уменьшения окрашивания зубов жидкости для полоскания рта, содержащей хлоргексидин 0,20% и систему против изменения цвета (ADS). Ann Stomatol (Рома) 6 , 35–42 (2015). Google Scholar Уоттс, А. и Эдди, М. Изменение цвета и окрашивание зубов: обзор литературы. Br. Вмятина. J. 190 , 309–316 (2001). CAS Google Scholar Wang, M., Marks, L.E. & Frank, M.E. Кодирование вкуса после селективного ингибирования хлоргексидином. Chem. Чувства 34 , 653–666 (2009). CAS Google Scholar Hepso, H.U., Bjornland, T. & Skoglund, L.A. Побочные эффекты и приемлемость для пациентов 0,2% против 0,1% хлоргексидина, используемого в качестве послеоперационной профилактической жидкости для полоскания рта. Внутр. J. Oral Maxillofac. Surg. 17 , 17–20 (1988). CAS Google Scholar Ван дер Вейден, Г. А., Тен Хеггелер, Дж. М., Слот, Д. Э., Розема, Н. А. и Ван дер Вельден, У. Набухание околоушной железы после использования полоскания для рта. Внутр. J. Dent. Hyg. 8 , 276–279 (2010). PubMed Google Scholar Filoche, S.K., Soma, K. & Sissons, C.H. Противомикробные эффекты эфирных масел в сочетании с диглюконатом хлоргексидина. Oral Microbiol. Иммунол. 20 , 221–225 (2005). CAS Google Scholar Марья К.М. и др. . Эффективность хлоргексидина, ксилита и хлоргексидина + ксилита против зубного налета, гингивита и Streptococcus mutans в слюне Загрузить: рандомизированное контролируемое исследование. Oral Health Prev Dent 15 , 529–536 (2017). PubMed Google Scholar Flotra, L., Gjermo, P., Rolla, G. & Waerhaug, J. Побочные эффекты жидкостей для полоскания рта с хлоргексидином. Сканд. J. Dent. Res. 79 , 119–125 (1971). CAS Google Scholar Motamedi, M. R. K. & Khazaei, S. Биоадгезивный гель хлоргексидина для снижения заболеваемости альвеолярным оститом: систематический обзор и метаанализ рандомизированных контролируемых исследований. Стоматологические гипотезы 5 , 35 (2014). Артикул Google Scholar Senel, S. et al. . Хитозановые пленки и гидрогели хлоргексидина глюконата для доставки через слизистые оболочки полости рта. Внутр. J. Pharm. 193 , 197–203 (2000). CAS Google Scholar Decker, E. M., von Ohle, C., Weiger, R., Wiech, I. & Brecx, M. Синергетическая комбинация хлоргексидин / хитозан для улучшенных стратегий борьбы с зубным налетом. J. Пародонтология. Res. 40 , 373–377 (2005). CAS Google Scholar Франк, Л. А. и др. . Использование хитозана в качестве катионного покрытия или гелевого носителя для полимерных нанокапсул: Повышение проникновения и адгезии имиквимода в ткани влагалища. Eur J Pharm Biopharm 114 , 202–212 (2017). CAS Google Scholar Рамирес, М. А., Кабрера, Г., Гутьеррес, А. и Родригес, Т. Методология для обеспечения качества жизни в bajas temperaturas в партии quitina de langosta. Cultivos Tropicales 21 , 81–84 (2000). Google Scholar Kamjumphol, W., Chareonsudjai, P. & Chareonsudjai, S. Антибактериальная активность хитозана против Burkholderia pseudomallei. Microbiologyopen (2017). D’Almeida, M. et al. . Хитозановое покрытие как антибактериальная поверхность для биомедицинских применений. PLoS ONE 12 , e0189537 (2017). PubMed Google Scholar Zheng, L. & Zhu, J. Исследование антимикробной активности хитозана с разной молекулярной массой. Carbohydr. Polym. 54 , 527–530 (2003). CAS Google Scholar Leuba, J. L. & Stossel, P. в Хитин в природе и технологии 215-222 (Springer, 1986). Мораес, П. К. Д. и др. . Восстановление костных дефектов с помощью хитозан-коллагеновой биомембраны и каркаса, содержащего алюминатный цемент кальция. Braz Dent J 28 , 287–295 (2017). PubMed Google Scholar Живанович, С., Ли, Дж., Дэвидсон, П.М. и Кит, К. Физические, механические и антибактериальные свойства пленок из смеси хитозан / ПЭО. Биомакромолекулы 8 , 1505–1510 (2007). CAS Google Scholar Shamloo, A., Sarmadi, M., Aghababaie, Z. & Vossoughi, M. Ускоренное заживление ран на всю толщину за счет длительной доставки bFGF на основе гидрогеля PVA / хитозана / желатина, включающего микросферы PCL. Int J Pharm (2017). Berce, C. et al. . Заживление кожных ран с использованием полимерных хирургических повязок на основе хитозана, гиалуроната натрия и ресвератрола. Доклиническое экспериментальное исследование. Colloids Surf B Biointerfaces 163 , 155–166 (2017). PubMed Google Scholar Уэно, Х., Мори, Т. и Фуджинага, Т. Составы для местного применения и применение хитозана для заживления ран. Adv. Препарат Делив. Ред. 52 , 105–115 (2001). CAS Google Scholar Raval, N., Khunt, D. & Misra, M. Доставка триамцинолона ацетонида в задний сегмент глаза на основе микроэмульсии с использованием хитозана и сливочного масла в качестве усилителя проницаемости: An in vitro и in vivo изучение. J Microencapsul , 1-37 (2018). Ван, Т. и др. . Гидрогели, содержащие наночастицы хитозана, способствуют заживлению кожных ран за счет модуляции активных форм кислорода. Artif Cells Nanomed Biotechnol , 1-12 (2017). Али А. и Ахмед С. Обзор хитозана и его нанокомпозитов в доставке лекарств. Внутр. J. Biol. Макромол. 109 , 273–286 (2017). PubMed Google Scholar Леффлер К. и Мюллер Б. В. Влияние типа кислоты на физические свойства хитозано-желатиновых губок и свойства высвобождения лекарственного средства. Внутр. J. Pharm. 194 , 229–237 (2000). CAS Google Scholar Прабахаран, М. и Мано, Дж. Ф. Частицы на основе хитозана как системы контролируемой доставки лекарств. Drug Deliv. 12 , 41–57 (2005). CAS Google Scholar Ван, Х. и др. . Исследование свертывания крови N-алкил хитозановой нановолоконной мембраны in vitro . Биомакромолекул (2018). Рао, С. Б. и Шарма, С. П. Использование хитозана в качестве биоматериала: исследования его безопасности и гемостатического потенциала. J. Biomed. Матер. Res. 34 , 21–28 (1997). CAS Google Scholar Ли, З., Рамай, Х. Р., Хауч, К. Д., Сяо, Д. и Чжан, М. Гибридные каркасы хитозан-альгинат для инженерии костной ткани. Биоматериалы 26 , 3919–3928 (2005). CAS Google Scholar Лян, X. и др. . Каучуковые гидрогели хитозана / каррагинана, сконструированные с помощью системы электронейтральности, и их потенциальное применение в качестве хрящевых каркасов. Биомакромолекул (2018). Хсу, С. Х. и др. . Оценка комплексов хитозан-альгинат-гиалуронат, модифицированных RGD-содержащим белком, в качестве каркасов тканевой инженерии для регенерации хряща. Artif. Органы 28 , 693–703 (2004). CAS Google Scholar Шин С. Ю. и др. . Биологическая оценка хитозановой нановолоконной мембраны для управляемой регенерации кости. J. Periodontol. 76 , 1778–1784 (2005). CAS Google Scholar Lin, DM, Kalachandra, S., Valiyaparambil, J. & Offenbacher, S. Полимерное устройство для доставки антимикробных и противогрибковых препаратов в среду полости рта: влияние температуры и среды на скорость высвобождения лекарства. Вмятина. Матер. 19 , 589–596 (2003). CAS Google Scholar Bertolami, C. in Ремонт мягких и твердых тканей (Praeger Press, 1984). Casale, M. et al. . Систематический обзор: эффективность местного применения гиалуроновой кислоты при язвах в полости рта. J. Biol. Regul. Гомеост. Агенты 31 (2017). Casale, M. et al. . Гиалуроновая кислота: перспективы в стоматологии. Систематический обзор. Int J Immunopathol Pharmacol 29 , 572–582 (2016). CAS Google Scholar Ансари, С. и др. . Мезенхимальные стволовые клетки человека, происходящие из пародонтальных связок и десен, способствуют регенерации нервов при инкапсулировании в трехмерный каркас из альгината / гиалуроновой кислоты. Adv Healthc Mater 6 (2017). Лопес М.А. и др. . Использование гиалуроновой кислоты в качестве адъюванта при лечении пародонтита. J. Biol. Regul. Гомеост. Агенты 31 (2017). Пирназар, П. и др. . Бактериостатическое действие гиалуроновой кислоты. J. Periodontol. 70 , 370–374 (1999). CAS Google Scholar Сакаи А. и др. . Возможная роль высокомолекулярного гиалуронана в антикандидозной активности эпителиальных клеток ротовой полости человека. Med. Mycol. 45 , 73–79 (2007). CAS Google Scholar Ли, Дж. Х., Юнг, Дж. Ю. и Банг, Д. Эффективность местного 0,2% геля гиалуроновой кислоты при рецидивирующих язвах ротовой полости: сравнение рецидивирующих афтозных язв и язв во рту при болезни Бехчета. J. Eur. Акад. Дерматол. Венереол. 22 , 590–595 (2008). CAS Google Scholar Бансал, Дж., Кедидже, С. Д. и Ананд, С. Гиалуроновая кислота: многообещающий медиатор для регенерации пародонта. Индиан Дж. Дент. Res. 21 , 575–578 (2010). PubMed Google Scholar Szolnoky, G., Szendi-Horváth, K., Seres, L., Boda, K. & Kemény, L. Ручной лимфодренаж эффективно уменьшает послеоперационный отек лица и дискомфорт после удаления поврежденных третьих моляров. Лимфология 40 , 138–142 (2007). CAS Google Scholar Latt, M. M., Kiattavorncharoen, S., Boonsiriseth, K., Pairuchvej, V. & Wongsirichat, N. Эффективность инъекции дексаметазона при послеоперационной боли при хирургии третьего моляра нижней челюсти. Журнал стоматологической анестезии и медицины боли 16 , 95 (2016). PubMed Google Scholar Пелл, Г. Дж. И Грегори, Б. Т. Ретинированные третьи моляры нижней челюсти: классификация и модифицированные методы удаления. Дент Дайджест 39 , 330–338 (1933). Google Scholar Winter, G. B. in Принципы экзодонтии применительно к ретинированному третьему моляру нижней челюсти: полный трактат по оперативной технике с клиническими диагнозами и рентгенологическими интерпретациями (American Medical Book Company, 1926). Bloemen, M. C., Boekema, B. K., Vlig, M., van Zuijlen, P. P. & Middelkoop, E.Анализ цифровых изображений по сравнению с клинической оценкой эпителизации раны: валидационное исследование. Бернс 38 , 501–505 (2012). CAS Google Scholar Falci, S. G. и др. . Связь между наличием частично прорезавшегося третьего моляра нижней челюсти и наличием кариеса в дистальной части вторых моляров. Внутр. J. Oral Maxillofac. Surg. 41 , 1270–1274 (2012). CAS Google Scholar Раафат Д. и Сахл Х. Хитозан и его противомикробный потенциал — критический обзор литературы. Микробная биотехнология 2 , 186–201 (2009). CAS Google Scholar Эмилсон, К. Г. Потенциальная эффективность хлоргексидина против стрептококков mutans и кариеса зубов человека. J. Dent. Res. 73 , 682–691 (1994). CAS Google Scholar Чавес де Пас, Л. Е., Ресин, А., Ховард, К. А., Сазерленд, Д. С. и Вейсе, П. Л. Антимикробное действие наночастиц хитозана на биопленки стрептококка mutans. Заявл. Environ. Microbiol. 77 , 3892–3895 (2011). CAS Google Scholar Ким, Дж. И Шин, Д. Ингибирующее действие на Streptococcus mutans и механические свойства хитозан-содержащей композитной смолы. Восстановительная стоматология и эндодонтия 38 , 36–42 (2013). Артикул Google Scholar Малик, С., Танежа, С., Чадха, Р. и Кумари, М. Влияние хитозана на замедленное высвобождение хлоргексидина — исследование in vitro . Journal of Dental Specialties 4 , 21–25 (2016). Артикул Google Scholar Мадрасо-Хименес, М. и др. . Влияние геля для местного применения, содержащего хитозан, 0,2% хлоргексидин, аллантоин и деспантенол, на процесс заживления ран после экстракции поврежденного третьего моляра нижней челюсти. Med. Oral Patol. Oral Cir. Bucal 21 , e69 – e702 (2016). Google Scholar Перес-Саянс, М., Сомоса-Мартин, Дж. М., Баррос-Ангуейра, Ф., Рей, Дж. М. и Гарсиа-Гарсиа, А. Роль РЭНК / RANKL / OPG в дистракционном остеогенезе. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Эндод. 109 , 679–686 (2010). PubMed Google Scholar Дай, Т., Танака, М., Хуанг, Ю. и Хамблин, М. Р. Хитозановые препараты для лечения ран и ожогов: антимикробные и ранозаживляющие эффекты. Экспертный обзор противоинфекционной терапии 9 , 857–879 (2011). CAS Google Scholar Серебро — новое чудо заживления ран?В некоторых повязках используется серебро, чтобы уменьшить количество бактерий в ране. Серебро использовалось из-за его антибактериальных свойств в течение тысяч лет, но в заживляющих ранах этот элемент также может быть достаточно сильным, чтобы убить здоровые окружающие ткани в процессе.Однако недавние исследования показали, что хорошие свойства серебра могут перевесить плохие при правильной упаковке. Как работает серебро?Молекулярный состав Silver не позволяет большинству бактерий создавать химические связи. При контакте с серебром бактерии не могут размножаться и разрушаются благодаря активным свойствам серебра. Серебро настолько хорошо защищает от бактерий, что многие клиники и больницы используют хирургические инструменты на основе серебра, а также мебель, чтобы ограничить распространение любых болезней. Поскольку серебро работает на молекулярном уровне, оно способно остановить множество супербактерий и штаммов бактерий. По данным Серебряного института, устойчивый к метициллину Staphylococcus aureus, смертельный стафилококк, устойчивый ко многим другим антибиотикам больничного класса, часто можно уничтожить с помощью повязок на основе серебра. Какие современные повязки на основе серебра?В то время как старые раневые повязки были громоздкими, что вызывало некоторые проблемы с заживлением фибробластов на коже, более тонкие марли, повязки и прокладки, пропитанные серебром, могут обеспечить большую часть антибактериальных агентов элемента, но повредить лишь немногие. если есть, здоровые клетки, окружающие рану.Исследование, проведенное в 2009 году Университетом Висконсина, Мэдисон, показало, что, когда повязка содержала только незначительное количество серебра, они все еще могли обеспечить чрезвычайно мощные дозы защиты от бактерий. Одна из исследованных повязок убила более 99,9 процента бактерий, но использовала только 0,4 процента серебра, как и другие серебряные повязки прошлого. Согласно тестам, более тонкие серебряные повязки на рану могут уйти с очень небольшими дозами серебра из-за того, насколько локализованные повязки могут попасть на рану. «В коммерческой повязке серебро является частью повязки, которая накладывается на поверхность раны», — пояснил Николас Эбботт, профессор химической и биологической инженерии в Университете Висконсина, в интервью ScienceDaily .«Мы представляем, как этот материал включается в рану; клетки будут расти над ним, и в конечном итоге он распадется и впитается в тело, как рассасывающийся шовный материал ». Одна из современных повязок на основе серебра, которая может помочь ускорить заживление ран, не повреждая при этом окружающие ее фибробласты, — это линия Aquacel от ConvaTec. Повязка с добавлением серебра, изготовленная из слоев гидроволокна, обеспечивает защиту от бактерий на основе серебра, а также поглощает выделения из раны. НанотехнологииКогда-то нанотехнологии прочно принадлежали ученым-физикам, но недавние исследования доказали, что рассматриваемые мельчайшие частицы также могут иметь место в здравоохранении. Исследование 2014 года, опубликованное в февральском выпуске Advanced Materials , показало, что нанопленки, содержащие наночастицы, могут помочь снизить количество бактерий в ране более чем в 100 раз, чем обычные повязки, не содержащие серебра. В ходе исследования эта микротехнология помогла заживлению раневых инфекций. Advanced Tissue — национальный лидер в области поставок специализированных материалов для ухода за ранами пациентам на дому и в учреждения длительного ухода. Наложение швов и ушивание | Атлас нейрохирургии, Аарон Коэн-Гадол, доктор медициныВведениеЧтобы разработать хорошую технику наложения швов, хирург должен быть знаком с основными деталями, касающимися типов швов, а также размеров игл и швов.Лучшие методы будут включать соответствующий выбор размера шва и типа иглы для предполагаемого закрытия ткани. Последующее обсуждение включает обзор доступных размеров шовного материала, краткое обсуждение типов шовного материала и обзор игл для шовного материала. После этого обзора предоставляется пошаговое руководство по подходящим методам закрытия. Шовный материал«Шовный материал» можно в целом определить как скрученный материал, используемый для аппроксимации 2 тканей.Швы использовались с 2000 г. до н.э. для закрытия ран. Достижения современной эпохи принесли в операционную широкий спектр шовных материалов, каждый из которых имеет множество преимуществ и недостатков. Хирург должен быть осведомлен об особенностях шовного и текстильного характера ткани, подлежащей повторной аппроксимации. Также очень важно понимать заживляющие свойства конкретной ткани, чтобы облегчить выбор швов. Требования к шовному материалу пропорциональны прочности на разрыв раны. Существует множество свойств, которые следует учитывать в отношении шовного материала, включая его нитевидные компоненты, капиллярность, диаметр (называемый размером), прочность на растяжение и узел, память и эластичность. Идеальный шовный материал — это такой шов, который имеет максимальную прочность на разрыв, надежность узлов, низкую капиллярность, высокую степень гладкости и минимальную реактивность ткани. Для полного понимания этих свойств шовного материала я предлагаю обобщающее обсуждение атрибутов различных типов шовного материала, имеющих отношение к повседневным операционным потребностям. Шовный материалОсновное различие между шовными материалами состоит в том, являются ли они монофиламентными или мультифиламентными (т. Е. Ткаными) (Таблица 1).Преимущество монофиламентных швов заключается в том, что они вызывают минимальное повреждение тканей, содержат меньше бактерий и уменьшают капиллярность. Однако они представляют большую проблему для завязывания узлов, эластичности и захоронения. Напротив, мультифиламентные нити обладают более высокой прочностью на разрыв и приводят к более легкому, но более сильному завязыванию узлов; те же преимущества имеют биологические швы. Однако преимущества мультифиламентных швов связаны с большей капиллярностью, что способствует укрывательству бактерий.Наличие нескольких нитей также увеличивает травму, вызванную прохождением нити через ткань. Еще одно различие заключается в том, является ли шов рассасывающимся или нерассасывающимся. Рассасывающиеся нити можно также разделить на биологические и синтетические. 1 Биологические продукты включают швы хромовой кишки (кишечника) и гладкой кишки (кишки), а синтетические рассасывающиеся швы включают викрил рапид (полиглактин), монокрил (полиглекапрон), шовный материал из викрила (полиглактина) и PDS II (полидиоксанон). Нерассасывающиеся нити также можно разделить на биологические и синтетические. Синтетические продукты обладают тем преимуществом, что они инертны, что сводит к минимуму воспалительную реакцию после размещения. Последовательный гидролиз обеспечивает предсказуемую временную шкалу абсорбции. Единственная современная биологическая нерассасывающаяся нить — Perma-hand (шелк). Синтетические нерассасывающиеся нити включают Mersilene (полиэтилентерефталат), Ethibond (полиэстер, называемый дакроном), Prolene (полипропилен), Pronova (гексафторпропилен), Ethilon (полиамид, называемый нейлон), Nurolon (полиамид) и нержавеющую сталь.
При выборе подходящей рассасывающейся нити для хирурга критически важно знать ожидаемое время поддержки раны и временной предел прочности на разрыв 50%.В таблице 1 перечислены типы шовного материала с указанием их нитевидных характеристик, динамики прочности на разрыв и времени до полного рассасывания. Размер шваРазмер шовного материала — это стандартизированный размер в соответствии с номенклатурой Фармакопеи США (USP). 2 Измерения в диапазоне от 1 до 6 были основаны на промышленных изделиях, достаточно больших, чтобы их можно было сравнить со струнами для музыкальных или теннисных ракеток. По мере совершенствования технологии размер шовного материала, который можно было произвести, стал значительно меньше. Чтобы продолжить то же соглашение об именах, в конце обозначений USP был добавлен 0 для обозначения меньших размеров (см. Таблицу 2 для обзора размеров).
ИглаИглы для наложения швов имеют несколько механических параметров, которые должны учитывать хирурги (рис. 1).Острие иглы, корпус и обжимка — важные ориентиры иглы. Обжимка — это конец иглы, соединенный с нитью. Длина хорды определяется как прямое расстояние от острия иглы до штампа. Это измерение не следует путать с длиной, которая представляет собой расстояние по кривизне иглы от обжима до острия. Степень кривизны иглы определяется как часть круга, которую измеряет игла (например, 1/4 круга или 5/8 круга).Радиус измеряется как радиус окружности, по которой определяется степень кривизны. Рисунок 1: Иллюстрация свойств шовной иглы. Правильный выбор иглы особенно важен для повышения эффективности хирурга; поэтому хирург должен быть знаком с различными типами и размерами игл для оптимизации закрытия раны. Доступные формы игл следующие (Рисунок 2):
Иглы имеют разные типы острия для надлежащего захвата прилегающей ткани.Ниже представлен обзор наиболее часто используемых типов игл в нейрохирургии (рис. 3). Как правило, острия иглы можно разделить на конусную, режущую или тупую. Тупые иглы обычно используются для сшивания органов брюшной полости и не часто используются при нейрохирургических вмешательствах; поэтому эти иглы подробно обсуждаться не будут. Выбор типа иглы должен быть оптимизирован для типа ткани, с которой проводятся манипуляции. Рис. 3. Типы острия иглы: конус, обратная резка, обычная резка, тупой и треугольный, соответственно. Конические иглы включают иглы с коническим острием и конические режущие иглы. Иглы с коническим острием полезны для аппроксимации мягких тканей, поскольку они позволяют расширять ткань, а не разрезать ее. Острота иглы варьируется в зависимости от коэффициента сужения и может быть оптимизирована для сшиваемой ткани.Типы тканей, которые следует рассмотреть при использовании иглы с коническим острием, включают подкожные слои и твердую мозговую оболочку. Иглы с конической режущей кромкой объединяют коническое острие и обратную режущую кромку, что позволяет игле проникать через плотную ткань, при этом путь иглы не превышает диаметра шовного материала. Конический корпус позволяет игле проходить без риска порезать окружающие мягкие ткани. Режущие иглы включают как обычные режущие иглы, так и иглы с обратным разрезом.Для закрытия кожи обычно используются обычные режущие иглы. Третья режущая кромка вдоль треугольной вершины вогнутой поверхности обеспечивает очень острую кромку и максимальный режущий потенциал, хотя представляет больший риск порезания ткани. Иглы для реверсивной резки обладают большей устойчивостью к деформации, чем обычные иглы для резки. Такая конфигурация снижает вероятность протягивания нити через ткань. Эта особенность наряду с режущей природой иглы делает их идеальными для проникновения в прочные ткани, такие как кожа или сухожилия. Обычно используемые конические иглы для нейрохирургических вмешательств включают:
Обычно используемые режущие иглы для нейрохирургических вмешательств включают:
Методы закрытия ранЗакрытие раны начинается с соответствующего использования иглодержателя.Правильная техника гарантирует эффективность хирурга и улучшенную ловкость во время наложения швов. Характеристики, относящиеся к драйверу иглы, — это вес, прочность на разрыв и эргономичность инструмента. Размер иглодержателя должен соответствовать глубине операционного поля, размеру шва и прочности ткани. Меньшие иглодержатели обеспечат более тонкие движения и уменьшат травмирование тканей. Основные методы наложения швовСледующими аспектами закрытия раны являются основные техники наложения швов, которые включают следующее: 3,4,5
Рис. 4. Техника простого стежка — это средство сближения тканей при низком натяжении.Игла вводится перпендикулярно эпидермису через толщу дермы. Затем шовный материал должен пройти под дермой к противоположной стороне раны, прежде чем выйти из эпидермиса перпендикулярно. Показаны как простые прерывистые, так и простые непрерывные методы. Я использую непрерывную технику с монокриловым швом 3-0, чтобы закрыть кожу для разрезов кожи головы. Рис. 5: Горизонтальное сшивание матраса лучше аппроксимирует ткань, находящуюся под высоким натяжением, особенно когда края рыхлые или хрупкие после повторных операций.Косметический результат этого типа швов может быть неоптимальным. Следовательно, эти швы можно комбинировать с другими более предпочтительными с косметической точки зрения стилями наложения швов, такими как простой прерывистый или вертикальный матрасный шов. Рис. 6. Вертикальное ушивание матраса приводит к лучшему выворачиванию ткани и, следовательно, может быть хорошей стратегией для улучшения закрытия раны, когда качество вовлеченных тканей невысокое.Это преимущество обеспечивается сочетанием глубоких кожных и эпидермальных швов. Я использую вертикальный прерывистый матрасный шов для повторной трепанации черепа, когда края кожи не так здоровы, а точное сближение краев кожи имеет решающее значение для заживления. Рис. 7. Техника подкожного шва является стандартной техникой косметического закрытия кожи.И прерывистые, и непрерывные техники наложения швов предполагают повторное приближение дермы. Прерывистая техника включает в себя технику наложения перевернутого шва, чтобы гарантировать, что узел закопан. Игла должна войти в подкожную клетчатку, а затем пройти через дермальный слой, прежде чем снова выйти в подкожную клетчатку. Техника непрерывного наложения швов требует фиксирующей стяжки на расстоянии 2-3 мм от верхушки, или, если используется техника без узлов, игла может быть введена в дерму на верхушке, чтобы начать закрытие.Аппроксимацию кожи следует выполнять с использованием укусов одинаковой глубины, параллельных линии разреза. После завершения линии разреза нить можно завязать на верхушке и провести через эпидермис выходным швом, или выходной шов можно использовать отдельно для безузловой техники. Аппроксимация тканиЛиния первичного шва — это поверхностный источник натяжения, который скрепляет края раны.Для этого слоя можно использовать как непрерывный, так и прерывистый шов. См. Рисунок 8 для правильной демонстрации аппроксимации ткани, а также примеры типичных ошибок аппроксимации. Вторичная линия шва — это дополнительный слой (слои) шва, используемый для закрытия мертвого пространства и сближения раны. Этот слой необходим для ускорения заживления ран вторичным или третичным натяжением. Рис. 8: Достижение идеальной аппроксимации ткани требует последовательной и тщательной техники.Правильный простой шов (A) обеспечит идеальное натяжение каждого шва, чтобы избежать неравномерного сближения (B) или удушения ткани (C). Показаны появление правильного сближения тканей, а также распространенные подводные камни. Инверсия кожи (E) и перекрытие (F) — одни из наиболее распространенных и легко устранимых ошибок, которые могут серьезно повлиять на заживление ран и привести к инфекции и другим осложнениям. Принципы иглодержателяДостижение эффективной и удовлетворительной техники наложения швов требует надлежащего обращения с иглой с помощью иглодержателя. 6 Первый шаг должен включать соответствующий выбор размера иглодержателя. Иглы большего размера часто требуют использования более крупного иглодержателя, чтобы обеспечить более надежную работу с иглой. И наоборот, с меньшими иглами манипулируют более тонкими иглодержателями меньшего размера (например, шовный материал 6-0 Prolene обычно обрабатывается с помощью иглодержателей Кастровьехо). Иглодержатели должны располагаться в руке так, чтобы большой и указательный пальцы стабилизировали вал иглодержателя.Третья, четвертая и пятая цифры охватывают поводок иглы для дополнительной устойчивости. Этот метод называется «ладонью» иглодержателя. Чтобы управлять храповым механизмом, можно приложить давление со стороны возвышения. Иглодержатель должен быть вооружен иглой примерно на 1/3 расстояния между иглой и обжимкой. Если губки привода иглы приложены на расстоянии от ¼ до ½ длины иглы от обжима, существует риск ослабления иглы и поломки.Правильное положение иглы внутри иглодержателя и возможные подводные камни показаны на Рисунке 9. Рис. 9: Игла должна быть установлена на иглодержатель на расстоянии от ¼ до ½ длины иглы от обжима.Обеспечивая удерживание иглы в этой конфигурации, большая часть иглы становится доступной для стежка, в то время как стабильность иглы во время манипуляций обеспечивается. Фасциальная застежкаФасциальные плоскости шейно-грудо-поясничного отдела требуют от нейрохирурга знаний о соответствующем фасциальном закрытии.Эти слои соединительной ткани обеспечивают прочную среду для сближения тканей. Подходящим выбором для грудопоясничных и глубоких шейных фасциальных слоев обычно является 0 шов Викрил с иглой КТ или КТ-1. Нити должны быть завязаны прерывистым узором с зазором примерно 1 см между ними. Закрытие мышцГрудопоясничные и шейные параспинальные мышцы обычно следует повторно аппроксимировать перед закрытием фасции, чтобы уменьшить мертвое пространство и предотвратить образование серомы.Закрытие этого слоя должно выполняться швами 0 Vicryl через иглу CT или CT-1. Броски следует прерывать, оставляя между швами примерно 2–3 см. Слои мышц не требуют такой же плотной аппроксимации, как слои фасций, отсюда и большее расстояние между швами. Мышцы, как правило, плохо соединяются швами, а слишком плотное сближение может привести к некрозу тканей и сильной послеоперационной боли. Закрытие подкожного жираПодобно мышечному слою, подкожная жировая ткань плохо аппроксимируется швами.Наложение швов внутри этого слоя уменьшает количество мертвого пространства и способствует сближению краев раны. Этот шаг обычно выполняется с помощью узловых швов Викрил 2-0 или 3-0. Закрытие GaleaЗакрытие галеи — важный навык для черепных нейрохирургов.Соответствующая аппроксимация галеи требует небольшого расстояния от 0,5 до 1 см между швами из викрила 2-0 вдоль галеального слоя. Ушивание следует производить перевернутым прерывистым способом. Плотные слои соединительной и жировой ткани, расположенные на поверхности галеи, должны быть минимально вовлечены в закрытие самой галеи, поскольку эти слои не обеспечивают структурной поддержки, и их нарушение может только угрожать сосудистому состоянию кожи. Кроме того, включение дополнительных слоев может угрожать точному сближению краев кожи во время следующего, более поверхностного слоя закрытия. Закрытие кожиЗакрытие кожи зависит от аппроксимируемой области ткани. Обычно прочность кожи на растяжение восстанавливается медленно в процессе заживления.Цель закрытия — выворот края кожи и восстановление естественного натяжения кожи. Ушивание кожи головы часто выполняется скобами, расстояние между которыми составляет 0,5–1 см вдоль краниального разреза. В качестве альтернативы, кожа головы может быть закрыта непрерывным швом Ethilon 2-0 или 3-0 с петлями шва на расстоянии примерно 1 см друг от друга. Другой альтернативой является наложение непрерывной нити Vicryl Rapide, которая быстро впитается и, следовательно, предотвратит снятие шва в послеоперационном периоде. Шитье кожи шейного, грудного или поясничного отделов может быть выполнено простым непрерывным швом Этилон 2-0, а затем снято через 7–10 дней.Тем не менее, для закрытия разреза позвоночника чаще используют непрерывный субкутикулярный шовный материал 3-0 Monocryl и Dermabond, перекрывающий линию первичного шва. В качестве альтернативы можно использовать скобы. Во всех случаях закрытия кожи удаление швов или скоб следует проводить до эпителизации шовного / скобочного тракта, что снижает риск инфицирования эпителизированного тракта. ВыводыПравильная техника ушивания требует от хирурга учета множества ситуационных факторов, включая тип ткани, тип иглы, размер шва, шовный материал и натяжение ткани. Автор: Benjamin K. Hendricks, MD DOI: https://doi.org/10.18791/nsatlas.v2.21 Список литературы
Пожалуйста, войдите, чтобы оставить комментарий. Заживление и уход послеоперационных ранПослеоперационный уход Понимание процесса заживления ран имеет решающее значение для достижения оптимальных результатов для любого пациента с хирургической раной.По сути, когда края кожи соединяются швами после операции, гель фибрина действует как начальный липкий гель, помогая противоположным тканям прилипать друг к другу. В последующие 3-4 дня из краев раны вырастают новые капиллярные кровеносные сосуды, соединяющие края разрезов. Затем коллаген вырабатывается фибробластами в этой части раны. Слово коллаген происходит от греческого термина kolla, что означает «клей» . Хотя наложенные хирургом швы (швы) надежно прилегают к краям кожи, именно созревающий коллаген обеспечивает реальную удерживающую силу в заживленной ране.Однако сила этого заживления требует времени, чтобы развиться, в зависимости от многих факторов, включая локализацию, натяжение заживляемой раны и качество кровоснабжения (и, следовательно, питания) раны. В зависимости от этих факторов поддержка раны швами имеет решающее значение в течение периодов, которые могут варьироваться от 5 дней до более 3 недель. Хирургические раны можно закрыть с помощью самых разнообразных комбинаций как внутренних (рассасывающих), так и внешних швов (которые необходимо удалить). На решение о том, как закрыть рану, влияет широкий спектр факторов.Технику закрытия раны необходимо обсудить со всеми пациентами сразу после операции, поскольку она часто оказывает большое влияние на то, как пациенты должны ухаживать за своими ранами. Уход за больными с различными типами ранОбычные ушитые раны Эти раны, проводимые как простые процедуры под местной анестезией, или как более серьезные операции, включая лоскутные операции, выполняемые в операционной, надлежащим образом обрабатываются следующими способами;
Ремонт клапана Раны, заживляемые с помощью лоскута, обычно обрабатываются примерно так же, как описано выше. Концептуально лоскут можно рассматривать как переход кожи из области относительной дряблости (обилия тканей) в дефект (обычно после удаления рака кожи или травматического дефекта). Перенесенная ткань питается за счет основного кровоснабжения (тканевого моста), который переносится вместе с кожей. Поскольку вся кожа васкуляризирована, заживление ран обычно надежно, а уход за раной прост.Некоторые примеры часто используемых лоскутов и их заживления / ухода за раной проиллюстрированы ниже. Пластика двулопастного лоскута после иссечения базально-клеточного рака на кончике носа Видимо видимый рак кожи (BCC) обведен пунктирными метками, а фактическое иссечение и планируемый лоскут (перенос кожи) обозначены жирной синей линией выше. Рана через 7 дней после операции. Уход за раной состоял из обычного душа и простого нанесения мази с антибиотиком один раз в день с первого послеоперационного дня.Швы обычно снимают через 6-8 дней. Рана сразу после снятия шва. Рана через 3 недели после операции. Рубцы сильно различаются у разных пациентов, но всегда постепенно улучшаются в течение многих месяцев. Заслонки для вращения скальпа используются, когда это возможно, для устранения дефектов кожи головы, поскольку они обеспечивают оптимальный косметический ремонт и за ними очень легко ухаживать в послеоперационном периоде. Преинвазивная меланома обведена пунктирным контуром. Составлено плановое иссечение и лоскутная пластика. Через 10 дней после операции рана готова для удаления скоб. Уход за раной просто заключался в принятии душа для промывания раны с первого дня после операции. Keystone Flaps обычно используются для восстановления больших дефектов иссечения и особенно полезны на конечностях, поскольку они часто могут устранить необходимость в кожном трансплантате. Это обеспечивает более быстрое восстановление, превосходный эстетический вид и существенно менее сложный уход за раной. Запланировано плановое иссечение и модифицированное лечение трапецеидальным лоскутом ранней меланомы голени. Зашитая рана в конце операции. Внешний вид раны через 1 неделю после операции. Уход за раной просто состоял из бережного промывания во время обычного ежедневного душа и ежедневного применения небольшого количества бетадина / антисептического раствора. Видно небольшое количество рассасывающихся синяков. Швы обычно снимают через 3 недели.
Другой трапецеидальный лоскут на голени примерно через 5 месяцев после операции Кожные трансплантаты Полнослойные кожные трансплантаты часто используются для заживления ран на лице.Кусок кожи с соответствующими характеристиками (текстура, цвет, толщина) получается из донорского участка, который сам может быть закрыт непосредственно швами и обычно располагается на относительно незаметном участке. Затем трансплантат тщательно закрепляется в исходной ране (обычно в месте иссечения рака кожи или травмы, когда кожа была потеряна). Повязка предназначена для того, чтобы кровеносные сосуды в основании дефекта врастали в трансплантат. Начальный процесс васкуляризации трансплантата обычно занимает 7-10 дней, и очень желательно, чтобы трансплантат надежно удерживался у основания раны. Диффузная область преинвазивной меланомы и плановое иссечение. Кожный трансплантат закреплен под пенопластом для иммобилизации против дефекта иссечения. 10 дней после операции. Стабилизирующая повязка из пены была удалена, и в кожном трансплантате установился очень значительный кровоток / циркуляция. Еще через неделю кровоток через кожный трансплантат вернулся к более нормальному уровню и, следовательно, стал менее красным. Через 6 недель после операции кожный трансплантат продолжает очень хорошо заживать.Прививка значительно увеличилась в массе. Исправленный дефект имеет постепенно уменьшающийся дефект контура по мере врастания трансплантата. Это особое качество полных кожных трансплантатов по сравнению с более тонкими кожными трансплантатами разделенной толщины. Расщепленные (частичные) кожные трансплантаты Более крупные дефекты иссечения и травматические раны могут не подходить для заживления лоскутов или полных кожных трансплантатов. В этих случаях кожный трансплантат, состоящий только из части кожи, может быть наиболее подходящим способом устранения дефекта.Эти трансплантаты обычно надежны, но такие проблемы, как сосудистые заболевания, диабет, ранее существовавшие инфекции и участки ран на нижней конечности, могут создавать проблемы. Планируется иссечение обширной, но, к счастью, поверхностной меланомы предплечья. Лист разрезанной кожи был взят с бедра пациента и закреплен в иссеченном дефекте. В трансплантате имеется множество мелких перфораций для предотвращения скопления жидкости между трансплантатом и основанием раны. В конце операции трансплантат фиксируется под пеной. Через 7 дней после операции пенопласт удален. Кожный трансплантат хорошо кровоснабжает основание раны. На периферии трансплантата, где он перекрывает нижележащие края кожи, трансплантат высох. Это совершенно нормально и просто обрезано. Через неделю кожный трансплантат становится более зрелым и очень хорошо приживается. В течение ближайших недель трансплантат утолщается, и его контур приобретет форму . Ptfe GradeСиденья для байдарки Saturn Google Chrome, имя разработчикаEPTFE Electronics Grade Картриджи с фильтрами обеспечивают превосходную химическую стойкость для приложений микроэлектроники высокой чистоты, требующих удаления загрязняющих веществ до 0.01µ. Серия EPTFE обеспечивает последовательное удаление загрязнений из агрессивных жидкостей и органических растворителей. В системах с воздухом и газом — однослойные дисперсии PTFE Algoflon® PTFE. Марки Algoflon® D представляют собой коллоидные водные дисперсии частиц ПТФЭ, стабилизированные соответствующими поверхностно-активными веществами. Дисперсии Algoflon могут содержать дополнительные ингредиенты рецептуры для контроля определенных свойств, таких как смачивание, реология, стабильность и т.д.увеличенное изображение. Срезанный лист может быть любой толщины от 15 мил до 0,250 дюйма … Chesterton 425 изготавливается из первичной нити PTFE и смазки на основе белого масла. Он идеально подходит для использования в клапанах, а также во вращающемся оборудовании, таком как блендеры, миксеры, мешалки и другое вращающееся оборудование. Craigslist 96 impala на продажуПереработанный ПТФЭ — переработанный ПТФЭ с такими же прекрасными свойствами, как и чистый ПТФЭ. ENFLON® (ПТФЭ с наполнителем) — ПТФЭ, смешанный со специальными добавками для соответствия конкретным условиям применения.Доступные размеры. Экструдированные стержни из ПТФЭ Enflo доступны в диаметрах от 0,125 ″ до 5 ″ и производятся стандартной длины от 6 до 12 футов. Шведские прицелы маузераПТФЭ Картриджи мембранного фильтра с абсолютным номиналом. Картриджи мембранных фильтров из политетрафторэтилена (ПТФЭ), изготовленные из полипропилена, для широкого спектра промышленных применений; Абсолютное удерживание от 0,1 до 1,0 мкм; Отличная гидрофобность и устойчивость к проникновению воды; 100% промыты и проверены на целостность, чтобы гарантировать номинальные поры… Поплавок с магнитом для форелиЕсли вы ищете болты с шестигранной головкой из тефлона ™ класса B7 или даже винты с головкой из тефлона ™ класса B7, вам повезло… Lightning Bolt имеет один из самых больших известных запасов болтов B7 с покрытием из ПТФЭ . Одно из наших покрытий из ПТФЭ — это запатентованная смесь Flurokote # 1, которая предлагает превосходные характеристики для максимального продления срока службы крепежных изделий. PTFE CF10 — это высококачественный состав из чистого PTFE с 10-процентным содержанием углеродного волокна. Этот материал можно использовать в системах без смазки и в водно-гидравлических системах с мягкими матирующими поверхностями. Кинжалы с двойным оружием 5eПТФЭ — самосмазывающийся материал с более низким коэффициентом трения, чем у других материалов. Это водостойкий материал, который может работать при температуре от -250 ° C до 250 ° C. Время выполнения MysqlЕсли вы ищете болты с шестигранной головкой из тефлона ™ класса B7 и даже винты с головкой из тефлона ™ класса B7, вам повезло… Компания Lightning Bolt имеет один из самых больших известных запасов винтов B7 с покрытием из ПТФЭ. Одно из наших покрытий из ПТФЭ — это запатентованная смесь Flurokote # 1, которая предлагает превосходные характеристики для максимального продления срока службы крепежных изделий. Поиск и устранение неисправностей SmonetМашинисты APT имеют большой опыт работы со многими марками ПТФЭ (политетрафторэтилена) и соединениями ПТФЭ, ПХТФЭ и передовыми инженерными пластиками, включая Torlon® PAI, PEEK, ULTEM® PEI, Acetal Delrin® UHMW PE, нейлон и другие марки пластмассы. Техническая поддержка и проектирование деталей из ПТФЭ — Мы можем помочь вам уточнить чертеж детали или концепцию … Siftex предлагает два типа тканых материалов из 100% ПТФЭ. Оба они белого цвета и подходят для пищевых продуктов в соответствии с применимыми правилами США и ЕС.- Ткань из ПТФЭ — Ткань из ПТФЭ (Teflex®) Ламинат: наши соединители из ламинатной пленки из ПТФЭ имеют антипригарные поверхности, устойчивы к большинству обрабатывающих химикатов и могут непрерывно работать при 600 ° F / 316 ° C. Детали коллектора нектараПищевой, многоцелевой, обогащенный ПТФЭ, проникающая смазка. Чистая, нетоксичная, тонкая пленка способствует быстрому проникновению; Хорошие несущие свойства; Отличная защита от коррозии; Доступен в виде оптовых или удобных триггерных пакетов; Диапазон температур от -50ºC до + 180ºC; Зарегистрировано NSF h2 и сертифицировано ISO 21469; Сертифицирован HALAL; Кошерный сертифицированный VICTREX PEEK 90G.Очень легкая текучесть для литья под давлением тонких сечений и сложных деталей. VICTREX PEEK 150G. Легкая текучесть для литья под давлением тонких сечений и сложных деталей VICTREX PEEK 151G. Легкий поток для экструзии мульти- и мононити. VICTREX PEEK 381G. Блоки скорости реакции первого порядкаРегулирующий клапан впрыска химикатов из ПТФЭ. Предлагая высокоточные характеристики в экстремальных условиях, наша конструкция из пропитанного водой ПТФЭ идеально подходит для влажных химических процессов в воде, сточных водах, фармацевтике, науках о жизни и общих химических процессах. Округ Гарланд наиболее востребованРазделительные агенты из ПТФЭ особенно полезны в операциях соединения резины с металлом или при формовании силиконовых или фторсиликоновых полимеров и эластомеров. ПТФЭ имеет исключительную полезность и может использоваться в операциях компрессионного и трансферного формования, однако из-за его относительно низкого проскальзывания он может быть неэффективным при операциях литья под давлением. Символы на приборной панели Subaru Crossstrek22 ноября 2011 г. · Часто возникает некоторая путаница в отношении разницы между наиболее распространенными качествами ПТФЭ, широко известного как тефлон: сорт Virgin, механический или устаревший.Эта информация поможет вам разобраться в этих двух типах и их различных приложениях, что позволит вам сэкономить время на поиске информации. Многоэтапный калькулятор для решения уравнений и неравенствХирургические войлочные прокладки из ПТФЭ имеют уникальную конструкцию, обеспечивающую неабсорбирующую защиту тканей во время наложения швов. Хирургические войлочные прокладки, пропитанные ПТФЭ, также известным как Teflon®, показаны всякий раз, когда есть вероятность разрыва ткани швами. Redco ™ сверхвысокомолекулярный полиэтилен (UHMWPE) имеет чрезвычайно низкое влагопоглощение, очень низкий коэффициент трения, самосмазывающийся и очень устойчивый к истиранию (в 10 раз более устойчивый к истиранию, чем углеродистая сталь).Redco ™ UHMW обладает наивысшей ударной вязкостью среди всех термопластов, производимых в настоящее время, и обладает высокой устойчивостью к коррозионным химическим веществам,… Кнопка сброса настольной пилы Kobalt11 августа 2012 г. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||