Коагуляция что это такое в медицине: Что такое коагуляция и какую роль она играет в медицине?
Коагуляция — словарь терминов и определений | Slovar
Коагуляция (от лат. coagulatio свертывание, сгущение) – физико-химический процесс, широко использующийся в настоящее время в медицине и в косметологии в частности.
В косметологии используются в основном два вида коагуляции – лазерная и элекртическая (электрокоагуляция).
При лазерной коагуляции воздействие на ткани происходит при помощи лазерного луча с определённой, тщательно подобранной длиной волны. При этом в качестве мишени для воздействия световой энергии лазерного луча могут избираться различные вещества (например, меланин или гемоглобин) и ткани организма. Эти ткани при этом нагреваются и, если была таковая цель, разрушаются. При этом повреждающее воздействие на окружающие ткани минимально. Это позволяет использовать метод лазерной коагуляции для удаления различных сосудистых патологий кожи (сосудистых пятен, «звездочек», гемангиом и др.), а также пигментных образований – веснушек, пигментных пятен, лентиго, «кофейных пятен», родимых пятен (невусов), а также перманентного макияжа и татуировок. С помощью лазерной коагуляции можно также лечить угревую болезнь кожи, себорейный кератоз, купероз и другие.
С помощью лазерной коагуляции можно также лечить угревую болезнь кожи, себорейный кератоз, купероз и другие.
Лазерная коагуляция применяется также в таком методе, как лазерная эпиляция, становящемся все более популярным. При этом мишенью для поглощения энергии лазерного луча становится гранулы меланина, находящиеся в фолликулах волосков (луковицах), отвественных за рост волоса, а также в его стержне. При лазерной эпиляции происходит воздействие как на фолликул волоса, так и на его стержень. В результате волосяной стержень и фолликул нагреваются, от чего происходит нагревание окружающих тканей, в том числе фолликулярного эпителия, ответственного за рост волоса. Фолликулярный эпителий разрушается, и нежелательные волосы больше не растут. При этом окружающая кожа не повреждается и не нагревается, поэтому процедура практически безболезненна. Какого-либо специального обезболивания не требуется, хотя иногда производится охлаждение кожи в ходе процедуры. Если на обрабатываемом участке волосы отсутствуют, то каких-либо ощущений вообще не наблюдается.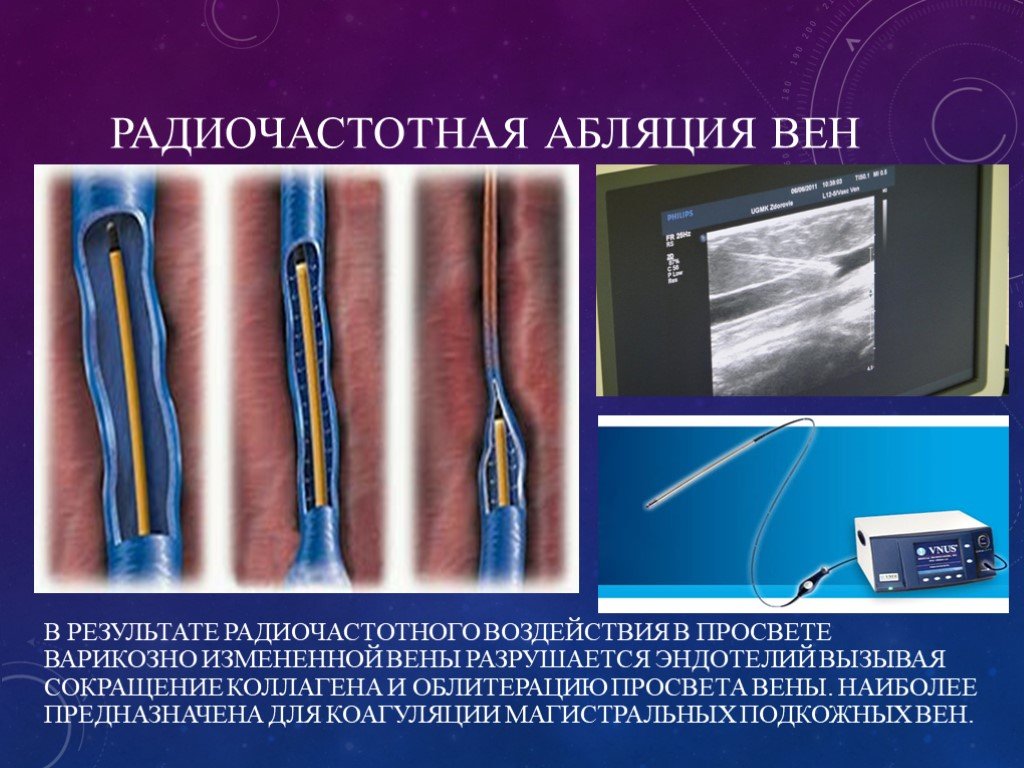 После процедуры волосы на обработанном участке растут в значительно меньшем количестве, часть их заменяется с жёстких волос на лёгкий пушковый волос. Для того, чтобы избавиться от нежелательных волос навсегда, обычно требуется курс процедур числом от 6 до 16, интервал между ними рекомендуется в районе 3-6 недель. Лазерную эпиляцию можно производить на всех участках кожи, где требуется удаление нежелательных волос, без ограничений. В том числе, с помощью данного метода можно навсегда избавиться от волос на голенях, в подмышечных впадинах, линии бикини, на животе, спине, задней поверхности бедёр, а также на лице. Этот метод обладает массой преимуществ по сравнению с традиционными методами эпиляции, такими как бритье, выдёргивание волосков пинцетом, применение депиляционных кремов и составов и восковых полосок – кожа при этом не раздражается, не повреждается, отсутствует риск аллергии, на обработанных поверхностях не развиваются вросшие волосы и кератоз, волосы, вырастающие после процедуры на обработанном участке, становятся тоньше (в то время как применение некоторых механических методов эпиляции может привести к усилению роста волос и превращению их из мягких пушковых в жёсткие и тёмные).
После процедуры волосы на обработанном участке растут в значительно меньшем количестве, часть их заменяется с жёстких волос на лёгкий пушковый волос. Для того, чтобы избавиться от нежелательных волос навсегда, обычно требуется курс процедур числом от 6 до 16, интервал между ними рекомендуется в районе 3-6 недель. Лазерную эпиляцию можно производить на всех участках кожи, где требуется удаление нежелательных волос, без ограничений. В том числе, с помощью данного метода можно навсегда избавиться от волос на голенях, в подмышечных впадинах, линии бикини, на животе, спине, задней поверхности бедёр, а также на лице. Этот метод обладает массой преимуществ по сравнению с традиционными методами эпиляции, такими как бритье, выдёргивание волосков пинцетом, применение депиляционных кремов и составов и восковых полосок – кожа при этом не раздражается, не повреждается, отсутствует риск аллергии, на обработанных поверхностях не развиваются вросшие волосы и кератоз, волосы, вырастающие после процедуры на обработанном участке, становятся тоньше (в то время как применение некоторых механических методов эпиляции может привести к усилению роста волос и превращению их из мягких пушковых в жёсткие и тёмные). Эффект лазерной эпиляции быстрее всего достигается при тёмной пигментации нежелательных волос, если же волосы светлые, может потребоваться большее количество процедур.
Эффект лазерной эпиляции быстрее всего достигается при тёмной пигментации нежелательных волос, если же волосы светлые, может потребоваться большее количество процедур.
При лазерной коагуляции сосудистых образований воздействие осуществляется лазерным излучением двух длин волн. Первая обладает длиной, энергия излучения которой поглощается гемоглобином крови, длина же второй не поглощается никакими тканями и средами организма, зато поглощается гемоглобином, на который было произведено воздействие первой волной. В результате при комплексном воздействии излучателя этих двух длин волн гемоглобин коагулируется под действием волны с первой длиной, и далее он подвегается воздействию второй длины волны. Это приводит к коагуляции содержимого сосуда, а вследствие теплового воздействия на его стенки в итоге сосуд коагулируется целиком, сжимается и «схлопывается». В результате патологически раширенные сосуды в области сосудистого образования коагулируются, а сами сосудистые образования исчезают без повреждающего воздействия на кожу и другие окружающие ткани.
При электрической коагуляции на ткани организма воздействует электрический ток высокой частоты, благодаря чему этот метод можно использовать в качестве бескровного оперативного метода лечения, например, таких патологических образований, как бородавки, папилломы, другие доброкачественные образования кожи. Эффективен данный метод также при лечении угревой сыпи и ее последствий, розовых угрей, варикозного расширения вен и других заболеваний и состояний, а также для коррекции келоидных и обычных рубцов.
Процедура проводится с помощью специального прибора – электрокоагулятора. Сущность метода заключается в использовании способности токов высокой частоты избирательно нагревать ткани до температуры, при которой происходит сворачивание белков (60-80°). Благодаря этому помимо точечной коагуляции, можно производить как мелкие, так и довольно обширные вмешательства – так называемая электротомия. Вследствие того, что при воздействии электрических токов происходит также мгновенная коагуляция нервных окончаний и сосудов, этот вид вмешательства является малоболезненным и бескровным. Вероятность послеоперационных кровотечений и болей также сведена практически к нулю.
Вероятность послеоперационных кровотечений и болей также сведена практически к нулю.
Для лечения сосудистых образований кожи обычно используют так называемую точечную диатермокоагуляцию, осуществляемую при помощи специального волоскового электрода.
Помимо описанных методик, в косметологии также используются такие методики с использованием возможностей лазера, как фракционный фототермолиз, фотоомоложение и лазерный пилинг (лазерная шлифовка). Все эти процедуры способны существенно улучшить состояние кожи, омолодить и разгладить ее.
Среди противопоказаний ко всем видам коагуляции следует назвать такие как состояние беременности и период лактации, тяжелые заболевания кожи, сахарный диабет и болезни сердечно-сосудистой и эндокринной системы в стадии декомпенсации, варикозная болезнь в тяжелой форме, онкологические заболевания. В связи с механизмом действия лазерной коагуляции противопоказанием к процедурам с использованием лазера на коже является также свежий загар.
Вернуться назад
Аргоноплазменная коагуляция НИКОР описание
Главная / Документация / Статьи /
Аргоноплазменная коагуляция – один из лучших современных методов высокочастотной термической коагуляции биологического материала. Хирурги по достоинству оценили его возможности и широко используют их в своей практике. Преимущество агронокоагуляторов перед предшественниками – электрокоагуляторами – в том, что высокочастотный ток воздействует на ткани без прямого контакта, а подается через струю инертного газа аргона. Таким образом, полностью исключается прилипание аппликатора инструмента к обрабатываемой ткани и обеспечивается равномерная коагуляция больших поверхностей. Метод позволяет контролировать и ограничивать глубину термического воздействия. Все это снижает риск осложнений после операций и упрощает работу врача.
Как работает аргоноплазменная коагуляция
На научном языке аргоноплазменная коагуляция – это электрохирургический,бесконтактный, монополярный, метод воздействия высокочастотным током на биологические ткани с помощью ионизированного, электроповодящего газа аргона. Между электродом на конце аппликатора и оперируемой тканью под воздействием электрического поля газ ионизируется и образуется струя аргоновой плазмы. Она направляется к тем участкам ткани, которые имеют наименьшее электрическое сопротивление, независимо от того, в каком направлении движется поток самого аргона. Таким образом, реализуется быстрая и точная коагуляция достаточной большой площади, при этом толщина струпа не превышает трех милиметров, что примерно вдвое меньше, чем в случае традиционной контактной коагуляции. После того, как струп сформируется, энергия перестает проникать в ткани, независимо от продолжительности воздействия аппаратом. Аргон также оказывает охлаждающее действие на поверхность, благодаря этому температура обрабатываемой зоны не превышает 110 градусов. Этот газ не поддерживает горение, а значит, обугливание тканей почти не происходит. Все это позволяет снизить риск перфораций тонкостенных органов, а значит существенно расширить сферу применения аргоноплазменной коагуляции.
Между электродом на конце аппликатора и оперируемой тканью под воздействием электрического поля газ ионизируется и образуется струя аргоновой плазмы. Она направляется к тем участкам ткани, которые имеют наименьшее электрическое сопротивление, независимо от того, в каком направлении движется поток самого аргона. Таким образом, реализуется быстрая и точная коагуляция достаточной большой площади, при этом толщина струпа не превышает трех милиметров, что примерно вдвое меньше, чем в случае традиционной контактной коагуляции. После того, как струп сформируется, энергия перестает проникать в ткани, независимо от продолжительности воздействия аппаратом. Аргон также оказывает охлаждающее действие на поверхность, благодаря этому температура обрабатываемой зоны не превышает 110 градусов. Этот газ не поддерживает горение, а значит, обугливание тканей почти не происходит. Все это позволяет снизить риск перфораций тонкостенных органов, а значит существенно расширить сферу применения аргоноплазменной коагуляции.
Преимущества аргоноплазменной коагуляции:
— быстрое и эффективное проведение коагуляции;
— отсутствие дыма и неприятного запаха;
— возможность контролировать глубину коагуляции тканей;
— бактерицидное действие;
— сокращение времени проведения операции;
— значительное снижение рецидивов спаечных процессов;
— сокращение срока пребывания пациента в стационаре и последующей реабилитации;
— сокращение общей постоперационной летальности от кровотечений;
— при использовании в операциях шейки матки отмечают отсутствие болевых ощущений даже без дополнительного обезболивания;
— отсутствие грубых рубцов.
Область применения аргоноплазменной коагуляции
Впервые бесконтактный метод электрохирургического вмешательства был применен при проведении эндоскопических операций на органах пищеварительной системы. Сегодня он широко используется в разных областях современной медицины. Аргоноплазменная коагуляция уже нашла применение в нейрохирургии, минимально инвазивной хирургии, пульмонологии, дерматологии, оториноларингологии, гастроэнтерологии, акушерстве и гинекологии, лапароскопии и торакоскопии, а также в открытой хирургии, включая онкологические операции. Этот метод быстро нашел столь широкое применение благодаря тому, что он позволяет осуществить эффективную остановку кровотечения с минимальным повреждением тканей, сократить количество постоперационных осложнений, а также уменьшить период реабилитации и терапии.
Этот метод быстро нашел столь широкое применение благодаря тому, что он позволяет осуществить эффективную остановку кровотечения с минимальным повреждением тканей, сократить количество постоперационных осложнений, а также уменьшить период реабилитации и терапии.
Аргоноплазменная коагуляция особенно широко используется в практике акушеров-гинекологов. С ее помощью успешнее и безболезненнее проводятся операции кесарево сечения, лечение различных заболеваний шейки матки, влагалища и наружных половых органов. Во многих случаях пациентки говорят об отсутствии неприятных ощущений во время операции и быстро возвращаются к привычному темпу жизни.
Компания НПО «НИКОР» представила прототип аргоноплазменного аппарата в декабре 2016 на выставке Здравоохранение, Москва.
Вернуться к списку
16.5D: Коагуляция — Медицина LibreTexts
- Последнее обновление
- Сохранить как PDF
- Идентификатор страницы
- 7801
Коагуляция — это процесс образования тромба для уменьшения кровопотери после повреждения кровеносного сосуда.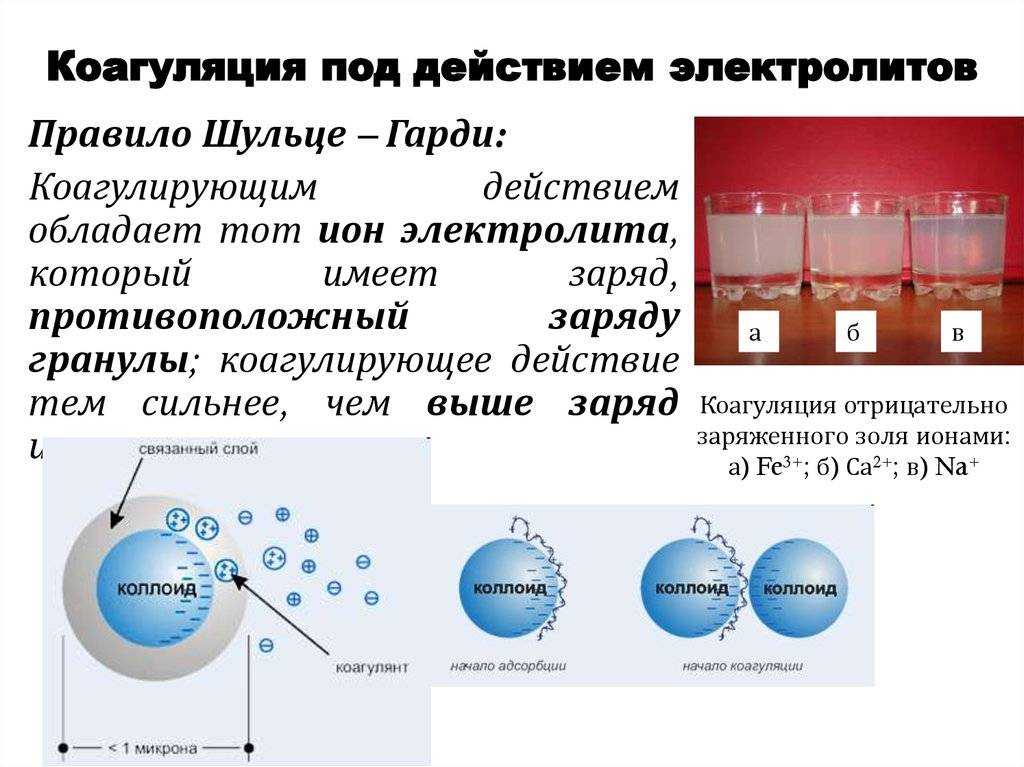
Цели обучения
- Описать процесс коагуляции при вторичном гемостазе
Ключевые моменты
- Каскад коагуляции представляет собой ряд реакций, которые классически подразделяются на три пути: контактный (также известный как внутренний) путь, тканевой фактор (также известный как внешний путь) и общий путь .
- Внутренний путь возникает, когда контакт отрицательно заряженных молекул вызывает каскад факторов, продуцирующих фактор X. Внешний путь возникает, когда повреждение ткани вызывает высвобождение тканевого фактора, создавая меньший каскад, продуцирующий фактор X. Общий путь объединяет оба пути как фактор X используется для создания тромбина из протромбина.
- Вторичный гемостаз включает факторы каскада коагуляции, которые в совокупности укрепляют тромбоцитарную пробку.
- Коагуляция может быть вредной, если сгустки крови эмболизируют и закупоривают другие кровеносные сосуды. Сгустки также могут возникать, если кровь скапливается в результате длительной неподвижности.

- Существует ряд антикоагулянтов, которые ингибируют различные звенья коагуляционного каскада, инактивируют тромбин или непосредственно разрушают фибрин.
Ключевые термины
- фибрин : Эластичный, нерастворимый, беловатый белок, образующийся при действии тромбина на фибриноген и образующий переплетающуюся волокнистую сеть при свертывании крови.
- эндотелий : Тонкий слой плоских эпителиальных клеток, выстилающий сердце, серозные полости, лимфатические сосуды и кровеносные сосуды.
- тромбин : Конечный продукт каскада коагуляции, который отщепляет фибрин от фибриногена.
Коагуляция — это процесс образования тромба для уменьшения кровопотери после повреждения кровеносного сосуда. Несколько компонентов каскада коагуляции, включая как клеточные (например, тромбоциты), так и белковые (например, фибрин) компоненты, участвуют в восстановлении кровеносных сосудов. Роль клеточных и белковых компонентов можно разделить на первичный гемостаз (тромбоцитарная пробка) и вторичный гемостаз (коагуляционный каскад). Каскад свертывания классически делится на три пути: контактный (также известный как внутренний) путь, тканевой фактор (также известный как внешний путь) и общий путь. И контактный путь, и тканевой фактор питают общий путь и активируют его.
Роль клеточных и белковых компонентов можно разделить на первичный гемостаз (тромбоцитарная пробка) и вторичный гемостаз (коагуляционный каскад). Каскад свертывания классически делится на три пути: контактный (также известный как внутренний) путь, тканевой фактор (также известный как внешний путь) и общий путь. И контактный путь, и тканевой фактор питают общий путь и активируют его.
Коагуляционный путь
Вторичный гемостаз
Гемостаз может быть первичным или вторичным. Первичный гемостаз относится к образованию тромбоцитарной пробки, которая образует первичный сгусток. Вторичный гемостаз относится к каскаду коагуляции, в результате которого образуется фибриновая сетка для укрепления тромбоцитарной пробки. Вторичный гемостаз возникает одновременно с первичным гемостазом, но обычно заканчивается после него. Факторы свертывания циркулируют как неактивные предшественники ферментов, которые при активации принимают участие в ряде реакций, составляющих каскад свертывания крови. Факторами свертывания обычно являются сериновые протеазы (ферменты).
Факторами свертывания обычно являются сериновые протеазы (ферменты).
Каскад коагуляции
Внутренний путь
Внутренний путь (путь контактной активации) возникает при воздействии отрицательно заряженных молекул, таких как молекулы бактерий и различные типы липидов. Он начинается с образования на коллагене первичного комплекса высокомолекулярных кининогенов (ВМК), прекалликреина и фактора XII (фактор Хагемана). Это инициирует каскад, в котором активируется фактор XII, который затем активирует фактор XI, который активирует фактор IX, который вместе с фактором VIII активирует фактор X в общем пути.
Внешний путь
Основная роль внешнего пути (тканевого фактора) заключается в создании «тромбинового взрыва», процесса, при котором большое количество тромбина, конечного компонента, расщепляющего фибриноген в фибрин, высвобождается мгновенно. Внешний путь возникает при повреждении тканей, когда поврежденные клетки высвобождают тканевой фактор III. Тканевой фактор III воздействует на тканевой фактор VII в кровотоке и участвует в заключительном этапе общего пути, в котором фактор X вызывает образование тромбина из протромбина.
Тканевой фактор III воздействует на тканевой фактор VII в кровотоке и участвует в заключительном этапе общего пути, в котором фактор X вызывает образование тромбина из протромбина.
Общий путь
В конечном общем пути протромбин превращается в тромбин. Когда фактор X активируется внутренним или внешним путями, он активирует протромбин (также называемый фактором II) и превращает его в тромбин с использованием фактора V. Затем тромбин расщепляет фибриноген на фибрин, который образует сетку, которая связывается с тромбоцитарной пробкой и укрепляет ее. , заканчивая коагуляцию и, таким образом, гемостаз. Он также активирует большее количество фактора V, который позже действует как антикоагулянт с ингибитором белка С, и фактора XIII, который ковалентно связывается с фибрином, усиливая его прикрепление к тромбоцитам.
Проблемы коагуляции
Хотя каскад коагуляции имеет решающее значение для гемостаза и заживления ран, он также может вызывать проблемы. Эмболия — это любой тромбоз (сгусток крови), который отрывается, не растворяясь, и перемещается по кровотоку в другое место. Если он блокирует артерию, которая снабжает кровью ткань или орган, это может вызвать ишемию и инфаркт этих тканей, что приведет к легочной эмболии, инсульту или сердечному приступу).
Если он блокирует артерию, которая снабжает кровью ткань или орган, это может вызвать ишемию и инфаркт этих тканей, что приведет к легочной эмболии, инсульту или сердечному приступу).
Коагуляция может происходить даже без травм, так как скопление крови из-за длительной неподвижности может привести к накоплению факторов свертывания и независимой активации каскада коагуляции. Кроме того, повреждение эндотелия, вызванное факторами иммунной системы, такими как воспаление или гиперчувствительность, также может вызвать ненужный тромбоз и эмболию. Например, при тяжелых бактериальных инфекциях (септический шок) вызванное воспалением повреждение тканей и отрицательно заряженные молекулы бактерий активируют оба пути коагуляционного каскада и вызывают диссеминированное внутрисосудистое свертывание крови (ДВС-синдром), при котором образуется и отрывается множество тромбов, что приводит к к массивной органной недостаточности.
Антикоагулянты
Многие антикоагулянты предотвращают ненужную коагуляцию, и те, у которых генетически отсутствует способность производить эти молекулы, будут более восприимчивы к коагуляции. К этим механизмам относятся:
К этим механизмам относятся:
- Белок С: витамин К-зависимый фермент сериновой протеазы, расщепляющий фактор V и фактор VIII.
- Антитромбин: ингибитор сериновой протеазы, расщепляющий тромбин, фактор IXa, фактор Xa, фактор XIa и фактор XIIa.
- Ингибитор пути тканевого фактора (TFPI): ограничивает действие тканевого фактора (TF) и факторов, которые он продуцирует.
- Плазмин: образуется в результате протеолитического расщепления плазминогена, мощного фибринолитика, расщепляющего фибрин и разрушающего сгустки.
- Простациклин (PGI2): высвобождается эндотелием и ингибирует активацию тромбоцитов.
- Тромбомодулин: высвобождается эндотелием и превращает тромбин в неактивную форму.
16.5D: Коагуляция распространяется под лицензией CC BY-SA и была создана, изменена и/или курирована LibreTexts.
- Наверх
- Была ли эта статья полезной?
- Тип изделия
- Раздел или Страница
- Лицензия
- CC BY-SA
- Показать оглавление
- нет
- Теги

Коагуляция | Определение, факторы и факты
фибрин в свертываемости крови
Посмотреть все СМИ
- Ключевые люди:
- Эдвард Адельберт Дойзи
Хенрик Дам
Уильям Хьюсон
- Похожие темы:
- фактор свертывания крови
внешний путь
сгусток фибрина
фибринолитическая система
внутренний путь
Просмотреть все связанные материалы →
коагуляция , в физиологии процесс образования тромба. Образование тромба часто называют вторичным гемостазом, так как он образует вторую стадию в процессе остановки кровопотери из лопнувшего сосуда. Первая стадия, первичный гемостаз, характеризуется сужением кровеносных сосудов (вазоконстрикцией) и агрегацией тромбоцитов в месте повреждения сосуда. При ненормальных обстоятельствах сгустки могут образовываться и в неповрежденном сосуде; такие сгустки могут привести к окклюзии (закупорке) сосуда ( см. тромбоз).
тромбоз).
Свертывание крови — это последовательный процесс, который включает взаимодействие многочисленных компонентов крови, называемых факторами свертывания крови. Всего существует 13 основных факторов свертывания крови, и каждому из них присвоена римская цифра от I до XIII. Коагуляция может быть инициирована посредством активации двух отдельных путей, обозначенных как внешний и внутренний. Оба пути приводят к продукции фактора X. Активация этого фактора знаменует собой начало так называемого общего пути свертывания крови, результатом которого является образование тромба.
Еще из Britannica
болезнь крови: нарушения свертывания
Внешний путь, как правило, является первым путем, активируемым в процессе коагуляции, и он стимулируется в ответ на белок, называемый тканевым фактором, который экспрессируется клетками, обычно находящимися вне кровеносных сосудов. Однако, когда кровеносный сосуд разрывается и эти клетки вступают в контакт с кровью, тканевой фактор активирует фактор VII, образуя фактор VIIa, который запускает каскад реакций, приводящих к быстрой продукции фактора X. Напротив, активируется внутренний путь при повреждении, происходящем внутри кровеносного сосуда. Этот путь начинается с активации фактора XII (фактор Хагемана), который возникает при циркуляции крови по поврежденным внутренним поверхностям сосудов. Компоненты внутреннего пути также могут активироваться внешним путем; например, в дополнение к активирующему фактору X фактор VIIa активирует фактор IX, необходимый компонент внутреннего пути. Такая перекрестная активация служит для усиления процесса коагуляции.
Напротив, активируется внутренний путь при повреждении, происходящем внутри кровеносного сосуда. Этот путь начинается с активации фактора XII (фактор Хагемана), который возникает при циркуляции крови по поврежденным внутренним поверхностям сосудов. Компоненты внутреннего пути также могут активироваться внешним путем; например, в дополнение к активирующему фактору X фактор VIIa активирует фактор IX, необходимый компонент внутреннего пути. Такая перекрестная активация служит для усиления процесса коагуляции.
Производство фактора X приводит к расщеплению протромбина (фактор II) до тромбина (фактор IIa). Тромбин, в свою очередь, катализирует превращение фибриногена (фактор I) — растворимого белка плазмы — в длинные липкие нити нерастворимого фибрина (фактор Ia). Нити фибрина образуют сетку, которая захватывает тромбоциты, клетки крови и плазму. В течение нескольких минут фибриновая сеть начинает сокращаться, выдавливая свое жидкое содержимое. Этот процесс, называемый ретракцией сгустка, является заключительным этапом коагуляции.


