Как на человека действует наркоз на организм человека: Врачи рассказали о влиянии анестезии на организм человека – Москва 24, 16.10.2019
Анестезия — мифы и реальность.
04.07.2019
Страх перед анестезией – частое явление среди пациентов. Так ли страшен наркоз, как о нем говорят? Правда ли, что можно проснуться во время операции? На самые волнующие вопросы отвечает анестезиолог-реаниматолог «Моей клиники» Арсен Артаваздович Хачатрян.
Анестезиология как область медицины начала свою историю с середины 19 века. 16 октября 1846 года американский зубной врач Томас Мортон впервые провел операцию под эфирным наркозом. Эту дату принято считать Всемирным днем анестезии, днем, который навсегда изменил хирургию, избавив человечество от боли и страданий во время операций.
Несмотря на полуторовековую историю, анестезия продолжает пугать пациентов больше самого хирургического вмешательства. Разбираемся в причинах этого страха, отвечаем на самые волнующие вопросы об анестезии с анестезиологом-реаниматологом «Моей клиники» Арсеном Артаваздовичем Хачатряном.
Более 5 лет он работает врачом анестезиологом-реаниматологом. В его профессиональной биографии – отделение анестезиологии, реаниматологии и интенсивной терапии для взрослого населения и отделение анестезиологии, реаниматологии и интенсивной терапии новорожденных Курского городского клинического перинатального центра.
В его профессиональной биографии – отделение анестезиологии, реаниматологии и интенсивной терапии для взрослого населения и отделение анестезиологии, реаниматологии и интенсивной терапии новорожденных Курского городского клинического перинатального центра.
В «Моей клинике» Арсен Артоваздович работает с 2018 года. Выполняет все виды анестезиологических пособий при проведении эндоскопических исследований и при оперативных вмешательствах по урологии, ЛОР, гинекологии, проктологии и травматологии. Зарекомендовал себя как высококлассный специалист, владеющий всеми современными методами анестезии.
— Арсен Артаваздович, многие думают, что задача анестезиолога-реаниматолога заключается только в том, чтобы погрузить человека в сон. Но это суждение не совсем верное. Расскажите, кто такой врач анестезиолог-реаниматолог и в чем заключается его работа?
— Анестезиолог-реаниматолог – это специалист, который сопровождает пациента до, во время и после операции, позволяя ему безболезненно перенести хирургическое вмешательство и прийти в себя. Двойное название специальности определяет спектр задач: не только вводить и выводить пациента из наркоза, но и реанимировать при необходимости. Для этого врачи данной специальности долго изучают два больших теоретических массива – анестезиологию и реаниматологию, которые неразрывно связаны между собой.
Двойное название специальности определяет спектр задач: не только вводить и выводить пациента из наркоза, но и реанимировать при необходимости. Для этого врачи данной специальности долго изучают два больших теоретических массива – анестезиологию и реаниматологию, которые неразрывно связаны между собой.
— Даже когда необходимости в реанимационных действиях не возникает, процесс введения в сон и пробуждения является не таким простым, как кажется со стороны?
— Под картиной простоты и стабильности кроется большая необходимость теоретических знаний. Все люди имеют одинаковую физиологию, однако индивидуальные физиологические особенности есть у каждого. Здесь возникает определенная двойственность: теоретически мы знаем, как работает организм во время анестезии, но особенности конкретного пациента – например, возраст, вес, имеющиеся заболевания – могут осложнять процесс или менять тактику оказания анестезиологического пособия. Поэтому анестезиолог должен обладать такими знаниями, которые позволяют предвидеть все осложнения, быть на шаг впереди и быть готовым оказать помощь в экстренной ситуации.
Анестезиологу-реаниматологу также необходимо уметь быстро принимать решения, так как часто от этого зависит не только здоровье, но и жизнь пациента. Ни в коем случае мы не можем подвергать его неоправданному риску, поэтому здесь особо значимым является медицинский принцип «не навреди». Прежде чем брать пациента, мы должны быть готовы к тому, что потенциально что-то может пойти не так, и опережать возможную опасную или критическую ситуацию.
Финальная задача – сделать так, чтобы пациент прошел операцию без проблем: вошел в анестезию, вышел из нее и чувствовал себя комфортно, а главное – понимал, что ему оказали помощь на должном уровне. Ему важно получить услугу, которая будет не только качественной, но и безболезненной. Услугу, которая понравится.
— «Понравится» или нет пациенту операция, зависит и от вида анестезии, так? Может ли пациент сам выбрать наиболее комфортный для себя вид обезболивания?
— Пожелания пациентов мы учитываем. Однако решение принимают все-таки лечащий врач и анестезиолог. При этом учитываются индивидуальные особенности пациента, его сопутствующие заболевания, результаты обследований и пр.
При этом учитываются индивидуальные особенности пациента, его сопутствующие заболевания, результаты обследований и пр.
Выбор вида анестезии зависит, в том числе, от сложности и болезненности операции. При легких оперативных вмешательствах бывает достаточно местного обезболивания. При обширных и сложных – требуется общая анестезия.
«Хорошим тоном» для анестезиолога считается выбор такого вида анестезии, который в меньшей степени угнетает нервную систему и менее всего влияет на состояние организма.
— Поясните основные различия видов анестезии.
— Существуют общие и местные (регионарные) виды анестезии. Они нацелены на разные точки приложения работы нервной системы. Местная анестезия блокирует проведение нервных импульсов по периферическим нервным тканям, а общая анестезия влияет на центральную нервную систему, отвечающую за сознание и восприятие боли.
Препараты и методы местной анестезии уменьшают или устраняют полностью чувствительность с места предполагаемой операции. При этом пациент остается в сознании, но не чувствует боли.
При этом пациент остается в сознании, но не чувствует боли.
Препараты общей анестезии – вещества другой природы, с другими дозами. Если не углубляться в теоретические аспекты, их цель – сделать так, чтобы человек спал и ничего не чувствовал.
— Многие пациенты боятся общего наркоза. Прежде всего, пугают его последствия. В Интернете можно найти утверждения о том, что общий наркоз отнимает 5 лет жизни или что он пагубно влияет на различные системы организма… Есть ли в них правда?
— Эти утверждения не доказаны. Сегодня осложнения, вызванные общей анестезией, минимальны. Это достигается благодаря уровню развития фармацевтической отрасли, качеству современных препаратов и профессионализму врачей-анестезиологов. Будет важно так же отметить, что при всех достоинствах препараты для анестезии вовсе не безобидны, при длительных оперативных вмешательствах пациент получает побочные эффекты, но необходимость операции всегда важнее, чем потенциальный вред от проводимой анестезии. Поэтому еще одной из задач анестезиолога является максимальное уменьшение времени анестезии, верный расчет доз и их своевременное введение.
Поэтому еще одной из задач анестезиолога является максимальное уменьшение времени анестезии, верный расчет доз и их своевременное введение.
— Распространенный страх – не проснуться после операции. Как его прокомментируете?
— Высокая ответственность за жизнь пациента способствует тому, что случайные люди в этой профессии не задерживаются. Каждый из моих коллег анестезиологов-реаниматологов может уверенно сказать, что пришел в профессию, чтобы помогать людям. Приоритет нашей работы как врачей-анестезиологов – контролировать анестезию и гарантировать пробуждение. Другого не дано. А причина этого страха кроется, вероятно, в недостаточной осведомленности пациентов об анестезии, в стереотипах и домыслах, существующих вокруг нее. Поэтому перед операцией мы беседуем с каждым пациентом, разъясняем все аспекты планируемой анестезии, оговариваем риски и возможные осложнения.
— Еще один часто встречающийся страх – проснуться в процессе операции. Возможно такое на практике?
— Не допустимо, чтобы пациент просыпался в процессе. Это также одна из наших задач. Поэтому на протяжении всего времени операции анестезиолог находится рядом с пациентом и контролирует степень анестезии.
Это также одна из наших задач. Поэтому на протяжении всего времени операции анестезиолог находится рядом с пациентом и контролирует степень анестезии.
— Вы часто беседуете с пациентами перед операцией?
— Разговариваю с каждым пациентом. Как правило, после беседы подобных вопросов и страхов у них не остается. Я в деталях рассказываю пациенту о том, что с ним будет происходить до, во время и после операции. Это необходимо, так как чаще всего пациентов пугает неизвестность. Они не знают, что будет происходить, пока они находятся без сознания. Бывают впечатлительные пациенты, которые приходят, начитавшись в Интернете «страшных» историй. Моя цель в этом случае – развенчать их сомнения и страхи, подробно ответить на все вопросы.
Не менее важно сделать так, чтобы пациент понимал значимость оперативного лечения и видел в нем не причину для беспокойства или страха, а способ решения своей проблемы со здоровьем.
— Сегодня очень популярны фильмы/сериалы о врачах и медицине. Часто в них показывают сцены оказания экстренной помощи, когда пациенту надевают на лицо маску, и он мгновенно засыпает. Насколько это соответствует действительности? Используется ли такой способ анестезии в медицинской практике?
Часто в них показывают сцены оказания экстренной помощи, когда пациенту надевают на лицо маску, и он мгновенно засыпает. Насколько это соответствует действительности? Используется ли такой способ анестезии в медицинской практике?
— Это так называемая ингаляционная или газовая анестезия. Она действительно является одним из способов введения человека в состояние медикаментозного сна. У истоков данного вида анестезии стоит классический эфирный наркоз, который применяли еще 50 лет назад. Принцип действия аналогичный другим способам – угнетение деятельности нервной системы. Методика сегодня активно используется. Мы часто комбинируем ингаляционную анестезию с внутривенной. Это позволяет достигать лучшего фармакологического эффекта: оптимальный уровень анестезии при меньшем количестве препаратов.
— Как человек просыпается? Насколько естественно это происходит?
— Все приходят в себя по-разному. Это зависит от конкретной ситуации и пациента. Нельзя сказать, что на кого-то анестезия влияет хуже, а на кого-то лучше.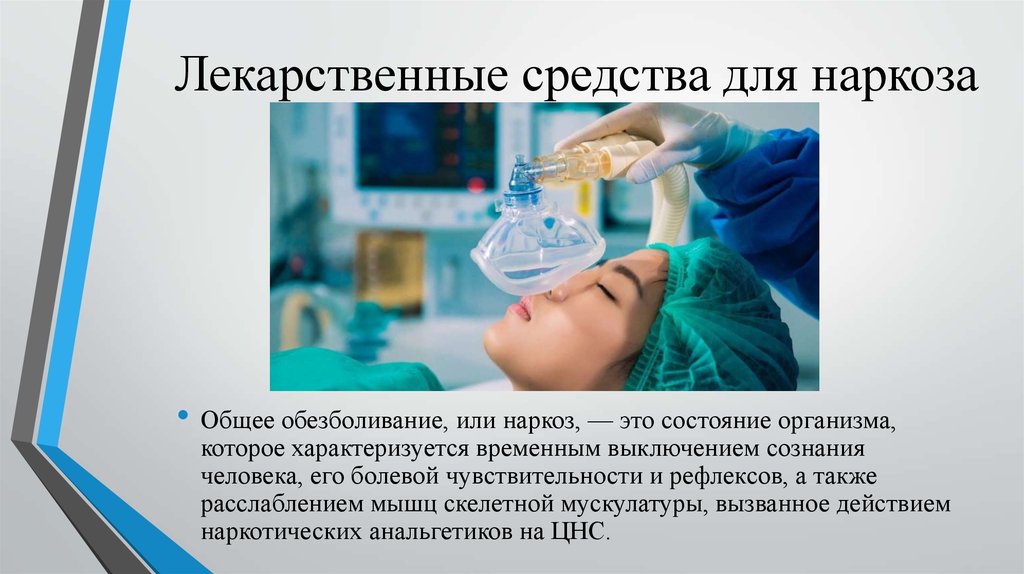 Фармакологически на всех она действует одинаково. Поэтому при местной анестезии происходит постепенное рассасывание «блока» и обезболенный нерв постепенно возвращает свою чувствительность самостоятельно. При общей анестезии выход из состояния сна начинается с того, что мы просто прекращаем введение препаратов. Это происходит, когда операция завершается. «Высшим пилотажем» считается ситуация, когда пациент просыпается после последнего шва хирурга.
Фармакологически на всех она действует одинаково. Поэтому при местной анестезии происходит постепенное рассасывание «блока» и обезболенный нерв постепенно возвращает свою чувствительность самостоятельно. При общей анестезии выход из состояния сна начинается с того, что мы просто прекращаем введение препаратов. Это происходит, когда операция завершается. «Высшим пилотажем» считается ситуация, когда пациент просыпается после последнего шва хирурга.
— Что чувствует пациент в момент пробуждения?
— Особенности современных препаратов таковы, что, просыпаясь и находясь в процессе восстановления сознания, пациент может говорить, отвечать на вопросы врачей, выполнять несложные просьбы. Поэтому могу с уверенностью сказать, что если пациент и чувствует что-то при пробуждении, он может самостоятельно об этом сказать. Но, как правило, для него все проходит незаметно и не доставляет какого-либо дискомфорта.
— Подводя итог, можно сказать, что в операционной Вы проводите времени больше, чем остальные специалисты, так как всегда должны быть рядом с пациентом.
— Да, это так. Задача анестезиолога не только подготовить пациента и погрузить в медикаментозный сон. Необходимо быть рядом на протяжении всей операции и непрерывно контролировать его состояние. Далее – вывести человека из анестезии и проследить за тем, чтобы он полностью пришел в себя.
— Это то, с чего мы начали. Анестезиологи-реаниматологи – особая категория врачей, «охраняющих» жизнь человека. Несмотря на кажущуюся простоту их работы, от нее зависит не только комфорт пациента во время операции, но, часто, и его жизнь. Спасибо!
Вернуться
Записаться
Влияние наркоза на организм
04.10.2021
На многих термин «наркоз» оказывает устрашающее влияние. Это и понятно, поскольку под наркозом человек лишен возможности контролировать свои действия. По этой причине с наркозом связано большое количество мифов и слухов. Действительно ли наркоз так вреден для организма и в чем состоит этот вред и предстоит выяснить в рамках данной статьи.
Что собой представляет наркоз?
При наркозе ЦНС находится в состоянии торможения. Главной задачей является устранение болевой чувствительности. Этого добиваются при использовании препаратов, название которым анестетики. Для того, чтобы понять, как действует наркоз, надо иметь хоть какое-то представление о механизме возникновения боли.
Организм человека буквально насквозь пронизан болевыми рецепторами. Они предназначены для восприятия любого раздражения. На рецептор передается сигнал о боли. Затем он по нервному волокну передается в спинной мозг. Уже от него информация поступает в головной мозг, который является главным компьютером организма человека. Мозгом информация обрабатывается и передается к органам и тканям в виде боли. Под влиянием наркоза подобная цепочка разрывается. Этим блокируется передача болевых импульсов. Далее следует рассмотреть виды анестезии.
Анестезия и ее виды
«Наркоз» и «анестезия» не являются тождественными понятиями. При наркозе отключается сознание (общий наркоз). При анестезии боль устраняют с помощью анестетиков. Прервать импульсы можно абсолютно на любом участке. На этом принципе и основаны различные виды анестезии:
При наркозе отключается сознание (общий наркоз). При анестезии боль устраняют с помощью анестетиков. Прервать импульсы можно абсолютно на любом участке. На этом принципе и основаны различные виды анестезии:
- Поверхностная анестезия. Она достигается применением местных анестетиков. Иными словами, подавление импульсов происходит на начальном этапе.
- Местная анестезия. Осуществляется блокировка нерва, по которому передаются болевые импульсы. Анестетик вводят в то место, где планируют проводить операцию. Уже в начальном отделе нерва происходит прерывание болевого импульса.
- Проводниковая анестезия. Она сходна с местным обезболиванием. Однако, блокировка нерва происходит не в месте проведения операции, а на любом его участке. Скажем, операция проводится на верхней конечности. В этом случае анестетик можно ввести в области ключицы. Проводя анестезию подобного вида, врач должен иметь высокое мастерство и точность.
 Игла не должна попадать в нерв. Иначе его можно серьезно повредить. Но если препарат ввести на значительном удалении от проводника, то желаемого обезболивания можно не достигнуть.
Игла не должна попадать в нерв. Иначе его можно серьезно повредить. Но если препарат ввести на значительном удалении от проводника, то желаемого обезболивания можно не достигнуть. - Эпидуральная анестезия. Нерв блокируют в том месте, где он оканчивается и входит в спинной мозг. Участок между оболочкой мозга и позвоночным каналом называется эпидуральным пространством. Именно сюда и вводят анестетик.
- Общий наркоз. Все функции головного мозга угнетены. Импульсы в него попадают, но после обработки нет команды о боли.
Разумеется, самым безопасным видом считается поверхностная и местная анестезия. Большую опасность представляет проводниковая анестезия. Но этот вид используется лишь при оперативных вмешательствах на конечностях. По степени опасности за ней следует эпидуральная анестезия. Ее используют при операциях нна нижней половине тела. Наибольший риск сопряжен с общим наркозом.
Некоторые распространенные мифы
Достоверно о том, насколько вреден наркоз не скажет ни один анестезиолог. Но большинство из них все же склоняется к мысли, что наркоз действительно вреден. Однако, этот вред не стоит соотносить с распространенными мифами. Некоторые считают, что после наркоза можно не проснуться. Конечно, это заблуждение.
Перед операцией анестезиолог тщательно рассчитает дозу, которая необходима для конкретного пациента. В случае ошибки ее определят приборы, которые следят за больным во время операции. Существует мнение, что наркоз сокращает продолжительность жизни минимум на 5 лет. Неизвестно, кто это придумал, но какие-либо исследования на этот счет не проводились вовсе. При гладком течении общего наркоза вред для организма будет иметь минимальные размеры. Но не стоит забывать о том, что любое хирургическое вмешательство является серьезным стрессом для организма.
Риск не проснуться после наркоза, конечно, существует. Но статистика говорит о том, что такое возможно лишь в одном случае на четверть миллиона операций. В то же время, смертность от автомобильных катастроф составляет 1 случай на 10 000 аварий.
Но статистика говорит о том, что такое возможно лишь в одном случае на четверть миллиона операций. В то же время, смертность от автомобильных катастроф составляет 1 случай на 10 000 аварий.
Кто-то утверждает, что после наркоза ухудшается память и снижается интенсивность мыслительных процессов. Отчасти это правда. Но подобное может наблюдаться преимущественно у пациентов пожилого возраста. У них, как правило, имеется сосудистая патология головного мозга. Анестезиологами все эти особенности обязательно учитываются.
Опубликовано в Хирургия Премиум Клиник
Побочные эффекты общей анестезии: краткосрочные и долгосрочные эффекты
Когда используется общая анестезия и насколько она безопасна?
Общий наркоз очень безопасен. Даже если у вас серьезные проблемы со здоровьем, общий наркоз вы, скорее всего, перенесете без серьезных проблем.
Но любое лекарство или медицинская процедура могут вызвать некоторые побочные эффекты. Вот чего ожидать.
Большинство побочных эффектов общей анестезии возникают сразу после операции и длятся недолго. После завершения операции и прекращения приема анестезирующих препаратов вы медленно просыпаетесь в операционной или послеоперационной палате. Вы, вероятно, почувствуете себя вялым и немного сбитым с толку.
Вы также можете почувствовать любой из следующих распространенных побочных эффектов:
- Тошнота и рвота . Этот распространенный побочный эффект обычно возникает сразу после процедуры, но некоторые люди могут продолжать чувствовать себя плохо в течение дня или двух. Могут помочь лекарства против тошноты.
- Сухость во рту . Вы можете чувствовать сухость, когда просыпаетесь. Если вас не слишком тошнит, глоток воды поможет справиться с сухостью во рту.
- Боль в горле или охриплость . Трубка, вставленная в горло, чтобы помочь вам дышать во время операции, может вызывать боль в горле после ее удаления.

- Озноб и озноб . Обычно во время общей анестезии температура тела падает. Ваши врачи и медсестры позаботятся о том, чтобы ваша температура не упала слишком сильно во время операции, но вы можете проснуться с ознобом и холодом. Озноб может длиться от нескольких минут до нескольких часов.
- Путаница и нечеткое мышление . При первом пробуждении от анестезии вы можете чувствовать спутанность сознания, сонливость и туман. Обычно это длится всего несколько часов, но у некоторых людей, особенно пожилых людей, спутанность сознания может длиться дни или недели.
- Мышечные боли . Лекарства, используемые для расслабления мышц во время операции, могут впоследствии вызвать болезненные ощущения.
- Зуд . Если во время или после операции используются наркотические (опиоидные) препараты, у вас может возникнуть зуд. Это частый побочный эффект препаратов этого класса.
- Проблемы с мочевым пузырем.
 У вас могут возникнуть трудности с мочеиспусканием в течение короткого времени после общей анестезии.
У вас могут возникнуть трудности с мочеиспусканием в течение короткого времени после общей анестезии. - Головокружение . Вы можете почувствовать головокружение, когда впервые встаете. Употребление большого количества жидкости должно помочь вам почувствовать себя лучше.
Большинство людей не испытывают никаких долгосрочных побочных эффектов. Однако пожилые люди чаще испытывают побочные эффекты, которые длятся более пары дней.
Сюда могут входить:
- Послеоперационный делирий. Некоторые люди могут быть сбиты с толку, дезориентированы или им трудно что-то вспомнить после операции. Эта дезориентация может приходить и уходить, но обычно она проходит примерно через неделю.
- Послеоперационная когнитивная дисфункция (ПОКД). Некоторые люди могут испытывать постоянные проблемы с памятью или другие типы когнитивных нарушений после операции. Но вряд ли это результат наркоза.
 Похоже, это результат самой операции.
Похоже, это результат самой операции.
Некоторые исследования показывают, что люди старше 60 лет могут быть более склонны к развитию ПОКД.
Вероятность развития ПОКД также выше, если у вас:
- перенесенный инсульт
- заболевание сердца
- заболевание легких
- Болезнь Альцгеймера
- Болезнь Паркинсона
В большинстве случаев общая анестезия очень безопасна. Сама хирургическая процедура подвергает вас риску. Но пожилые люди и те, кто перенес длительные процедуры, больше всего подвержены риску побочных эффектов и плохих результатов.
Если у вас есть какое-либо из следующих состояний, обязательно сообщите об этом своему врачу, поскольку эти состояния могут повлиять на ваше самочувствие во время и после операции:
- побочные реакции на анестезию в анамнезе
- апноэ во сне
- судороги
- ожирение
- высокое кровяное давление
- диабет
- болезни сердца
- болезни легких
- болезни почек
9 0013 лекарственная аллергия
Вам также следует сообщить своему врачу, если вы:
- курить
- злоупотреблять алкоголем
- принимать препараты для разжижения крови
Очень редко люди могут осознавать, что происходит во время операции. По оценкам некоторых экспертов, примерно 1 из 1000 человек приходит в сознание, но не может двигаться, говорить или иным образом предупредить своего врача. Другие источники сообщают, что это происходит еще реже, всего 1 из 15 000 или 1 из 23 000.
По оценкам некоторых экспертов, примерно 1 из 1000 человек приходит в сознание, но не может двигаться, говорить или иным образом предупредить своего врача. Другие источники сообщают, что это происходит еще реже, всего 1 из 15 000 или 1 из 23 000.
Когда это происходит, человек обычно не чувствует боли. Тем не менее, оперативное осознание может быть очень неприятным и может вызвать долгосрочные психологические проблемы, подобные посттравматическому стрессовому расстройству.
Если вы испытываете операционное осознание под общей анестезией, вам может быть полезно поговорить с терапевтом или консультантом о своем опыте.
Если вам нужна операция, вы, вероятно, не хотите чувствовать, что происходит. В зависимости от типа операции это может быть выполнено различными способами.
Ваш врач, скорее всего, порекомендует общую анестезию, если ваша процедура:
- займет много времени
- приведет к кровопотере
- повлияет на ваше дыхание
Общая анестезия, по сути, представляет собой медикаментозную кому. Ваш врач вводит лекарство, чтобы вы потеряли сознание, чтобы вы не двигались и не чувствовали боли во время операции.
Ваш врач вводит лекарство, чтобы вы потеряли сознание, чтобы вы не двигались и не чувствовали боли во время операции.
Другие процедуры можно выполнять с помощью:
- местного анестетика, например, когда вам накладывают швы на руку
- седация, например, при колоноскопии
- местная анестезия, например, при эпидуральной анестезии при родах
Ваш врач расскажет вам о ваших индивидуальных вариантах при планировании процедуры. Они смогут ответить на любые ваши вопросы о том, что будет использоваться и почему.
Важно, чтобы вы открыто обсуждали со своими врачами всю информацию о своем здоровье. Ваш анестезиолог может безопасно управлять вашим лечением и лечить побочные эффекты, но только если вы честны.
Когда вы разговариваете со своим хирургом и анестезиологом перед процедурой, обязательно поговорите с ними о своих опасениях и ожиданиях. Вам также следует обсудить:
- предыдущий опыт анестезии
- состояние здоровья
- прием лекарств
- употребление рекреационных наркотиков а также лекарства, которые вы должны или не должны принимать.
 Следование этим инструкциям может помочь свести к минимуму некоторые побочные эффекты общей анестезии.
Следование этим инструкциям может помочь свести к минимуму некоторые побочные эффекты общей анестезии.Побочные эффекты общей анестезии: краткосрочные и долгосрочные эффекты
Когда используется общая анестезия и насколько она безопасна?
Общий наркоз очень безопасен. Даже если у вас серьезные проблемы со здоровьем, общий наркоз вы, скорее всего, перенесете без серьезных проблем.
Но любое лекарство или медицинская процедура могут вызвать некоторые побочные эффекты. Вот чего ожидать.
Большинство побочных эффектов общей анестезии возникают сразу после операции и длятся недолго. После завершения операции и прекращения приема анестезирующих препаратов вы медленно просыпаетесь в операционной или послеоперационной палате. Вы, вероятно, почувствуете себя вялым и немного сбитым с толку.
Вы также можете почувствовать любой из следующих распространенных побочных эффектов:
- Тошнота и рвота . Этот распространенный побочный эффект обычно возникает сразу после процедуры, но некоторые люди могут продолжать чувствовать себя плохо в течение дня или двух.
 Могут помочь лекарства против тошноты.
Могут помочь лекарства против тошноты. - Сухость во рту . Вы можете чувствовать сухость, когда просыпаетесь. Если вас не слишком тошнит, глоток воды поможет справиться с сухостью во рту.
- Боль в горле или охриплость . Трубка, вставленная в горло, чтобы помочь вам дышать во время операции, может вызывать боль в горле после ее удаления.
- Озноб и озноб . Обычно во время общей анестезии температура тела падает. Ваши врачи и медсестры позаботятся о том, чтобы ваша температура не упала слишком сильно во время операции, но вы можете проснуться с ознобом и холодом. Озноб может длиться от нескольких минут до нескольких часов.
- Путаница и нечеткое мышление . При первом пробуждении от анестезии вы можете чувствовать спутанность сознания, сонливость и туман. Обычно это длится всего несколько часов, но у некоторых людей, особенно пожилых людей, спутанность сознания может длиться дни или недели.

- Мышечные боли . Лекарства, используемые для расслабления мышц во время операции, могут впоследствии вызвать болезненные ощущения.
- Зуд . Если во время или после операции используются наркотические (опиоидные) препараты, у вас может возникнуть зуд. Это частый побочный эффект препаратов этого класса.
- Проблемы с мочевым пузырем. У вас могут возникнуть трудности с мочеиспусканием в течение короткого времени после общей анестезии.
- Головокружение . Вы можете почувствовать головокружение, когда впервые встаете. Употребление большого количества жидкости должно помочь вам почувствовать себя лучше.
Большинство людей не испытывают никаких долгосрочных побочных эффектов. Однако пожилые люди чаще испытывают побочные эффекты, которые длятся более пары дней.
Сюда могут входить:
- Послеоперационный делирий. Некоторые люди могут быть сбиты с толку, дезориентированы или им трудно что-то вспомнить после операции.
 Эта дезориентация может приходить и уходить, но обычно она проходит примерно через неделю.
Эта дезориентация может приходить и уходить, но обычно она проходит примерно через неделю. - Послеоперационная когнитивная дисфункция (ПОКД). Некоторые люди могут испытывать постоянные проблемы с памятью или другие типы когнитивных нарушений после операции. Но вряд ли это результат наркоза. Похоже, это результат самой операции.
Некоторые исследования показывают, что люди старше 60 лет могут быть более склонны к развитию ПОКД.
Вероятность развития ПОКД также выше, если у вас:
- перенесенный инсульт
- заболевание сердца
- заболевание легких
- Болезнь Альцгеймера
- Болезнь Паркинсона
В большинстве случаев общая анестезия очень безопасна. Сама хирургическая процедура подвергает вас риску. Но пожилые люди и те, кто перенес длительные процедуры, больше всего подвержены риску побочных эффектов и плохих результатов.
Если у вас есть какое-либо из следующих состояний, обязательно сообщите об этом своему врачу, поскольку эти состояния могут повлиять на ваше самочувствие во время и после операции:
- побочные реакции на анестезию в анамнезе
- апноэ во сне
- судороги
- ожирение
- высокое кровяное давление
- диабет
- болезни сердца
- болезни легких
- болезни почек
9 0013 лекарственная аллергия
- Тошнота и рвота . Этот распространенный побочный эффект обычно возникает сразу после процедуры, но некоторые люди могут продолжать чувствовать себя плохо в течение дня или двух.
Вам также следует сообщить своему врачу, если вы:
- курить
- злоупотреблять алкоголем
- принимать препараты для разжижения крови
Очень редко люди могут осознавать, что происходит во время операции. По оценкам некоторых экспертов, примерно 1 из 1000 человек приходит в сознание, но не может двигаться, говорить или иным образом предупредить своего врача. Другие источники сообщают, что это происходит еще реже, всего 1 из 15 000 или 1 из 23 000.
По оценкам некоторых экспертов, примерно 1 из 1000 человек приходит в сознание, но не может двигаться, говорить или иным образом предупредить своего врача. Другие источники сообщают, что это происходит еще реже, всего 1 из 15 000 или 1 из 23 000.
Когда это происходит, человек обычно не чувствует боли. Тем не менее, оперативное осознание может быть очень неприятным и может вызвать долгосрочные психологические проблемы, подобные посттравматическому стрессовому расстройству.
Если вы испытываете операционное осознание под общей анестезией, вам может быть полезно поговорить с терапевтом или консультантом о своем опыте.
Если вам нужна операция, вы, вероятно, не хотите чувствовать, что происходит. В зависимости от типа операции это может быть выполнено различными способами.
Ваш врач, скорее всего, порекомендует общую анестезию, если ваша процедура:
- займет много времени
- приведет к кровопотере
- повлияет на ваше дыхание
Общая анестезия, по сути, представляет собой медикаментозную кому. Ваш врач вводит лекарство, чтобы вы потеряли сознание, чтобы вы не двигались и не чувствовали боли во время операции.
Ваш врач вводит лекарство, чтобы вы потеряли сознание, чтобы вы не двигались и не чувствовали боли во время операции.
Другие процедуры можно выполнять с помощью:
- местного анестетика, например, когда вам накладывают швы на руку
- седация, например, при колоноскопии
- местная анестезия, например, при эпидуральной анестезии при родах
Ваш врач расскажет вам о ваших индивидуальных вариантах при планировании процедуры. Они смогут ответить на любые ваши вопросы о том, что будет использоваться и почему.
Важно, чтобы вы открыто обсуждали со своими врачами всю информацию о своем здоровье. Ваш анестезиолог может безопасно управлять вашим лечением и лечить побочные эффекты, но только если вы честны.
Когда вы разговариваете со своим хирургом и анестезиологом перед процедурой, обязательно поговорите с ними о своих опасениях и ожиданиях. Вам также следует обсудить:
- предыдущий опыт анестезии
- состояние здоровья
- прием лекарств
- употребление рекреационных наркотиков а также лекарства, которые вы должны или не должны принимать.


 Игла не должна попадать в нерв. Иначе его можно серьезно повредить. Но если препарат ввести на значительном удалении от проводника, то желаемого обезболивания можно не достигнуть.
Игла не должна попадать в нерв. Иначе его можно серьезно повредить. Но если препарат ввести на значительном удалении от проводника, то желаемого обезболивания можно не достигнуть.
 У вас могут возникнуть трудности с мочеиспусканием в течение короткого времени после общей анестезии.
У вас могут возникнуть трудности с мочеиспусканием в течение короткого времени после общей анестезии. Похоже, это результат самой операции.
Похоже, это результат самой операции. Следование этим инструкциям может помочь свести к минимуму некоторые побочные эффекты общей анестезии.
Следование этим инструкциям может помочь свести к минимуму некоторые побочные эффекты общей анестезии. Могут помочь лекарства против тошноты.
Могут помочь лекарства против тошноты.
 Эта дезориентация может приходить и уходить, но обычно она проходит примерно через неделю.
Эта дезориентация может приходить и уходить, но обычно она проходит примерно через неделю.