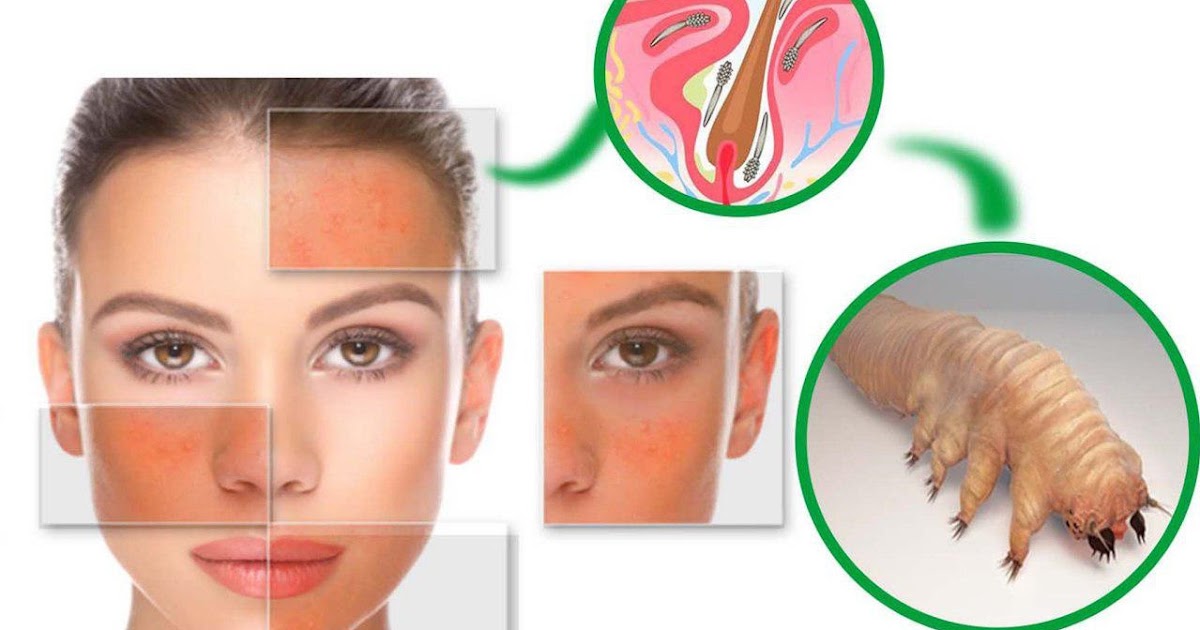
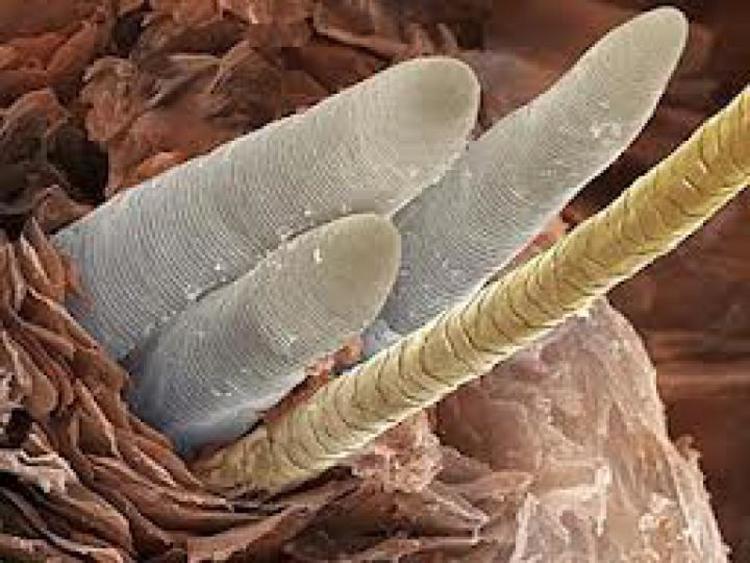
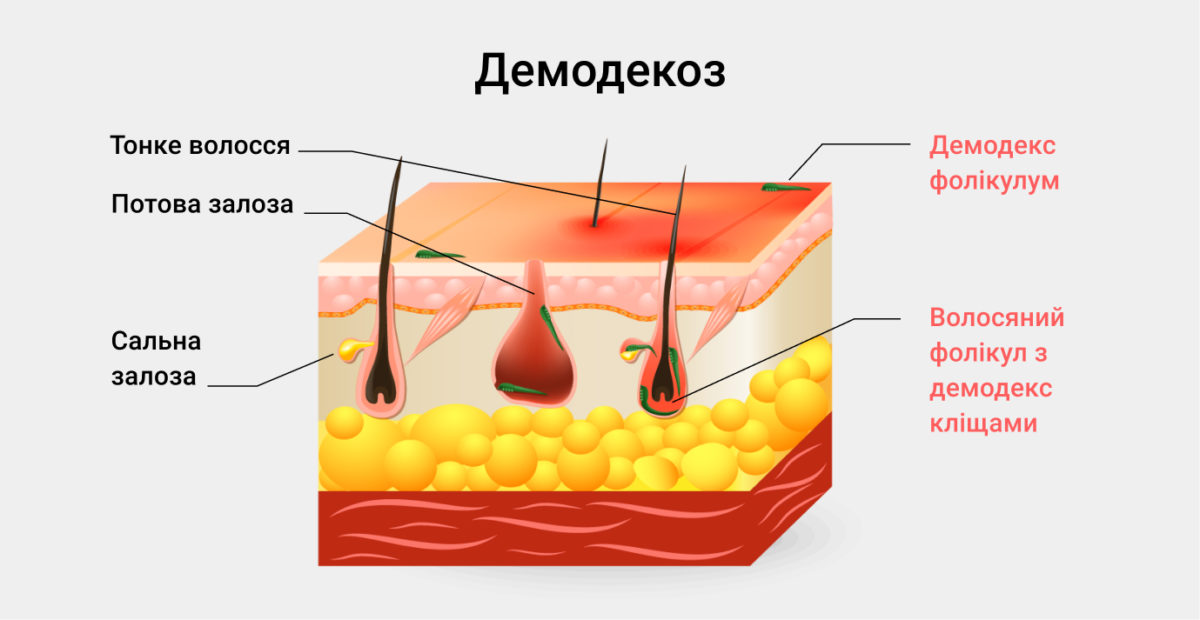
Фото клеща на лице подкожного: Демодекоз у человека — фото на лице у женщин, признаки, симптомы, лечение
Как снять клеща самостоятельно и что делать после его удаления
Инструкция по самостоятельному снятию клеща
После удаления клеща
Весна и начало лета – время активности клещей. Большинство из них безвредно, однако некоторые могут быть переносчиками опасных заболеваний. Голодного клеща очень сложно заметить – его длина всего несколько миллиметров. Но после того, как он напился крови, он может вырасти до 1-2 см.
Если вы обнаружили на себе или члене семьи клеща, его необходимо удалить как можно быстрее! Безусловно, это лучше сделать в травматологическом пункте. Но возможность обратиться за профессиональной медицинской помощью есть далеко не всегда. Если у вас нет возможности обратиться в травмпункт, успокойтесь и попытайтесь извлечь клеща самостоятельно.
Инструкция по самостоятельному снятию клеща
Важно знать:
- Клеща нельзя трогать голыми руками (можно заразиться клещевыми инфекциями).

- Ни в коем случае не пытайтесь раздавить клеща, это также может привести к заражению.
- Не пытайтесь обрабатывать клеща токсичными веществами, это неэффективно для него, но повышает риск инфицирования для вас.
Прежде чем вытаскивать клеща, вымойте руки и наденьте перчатки (или же можно обмотать пальцы бинтом).
Снимать его следует очень осторожно, без резких движений, чтобы не оборвать хоботок и не раздавить. Есть несколько способов.
С помощью пинцета
Можно использовать специальный пинцет с зажимом, купленный в аптеке, или же любой другой. Захватите клеща как можно ближе к месту присасывания, держите пинцет строго перпендикулярно поверхности укуса, поверните тело клеща вокруг оси. Клещ должен вскоре сам выйти из кожных покровов. Если пинцета у вас нет, то можно обернуть пальцы марлей и действовать аналогично.
С помощью нитки
Прочную нитку завязывают в узел, как можно ближе к хоботку клеща, затем клеща извлекают, медленно раскачивая и подтягивая вверх. Извлечение таким способом может занять до 20 минут.
Извлечение таким способом может занять до 20 минут.
При помощи шприца
Верхнюю часть шприца необходимо отрезать максимально ровно, смочить кожу вокруг укуса водой. Далее прикладываем шприц к месту присасывания и тянем поршень вверх. Таким образом, клещ удаляется под вакуумом.
После удаления клеща
После того как вы сняли клеща, продезинфицируйте место укуса. Можно использовать йод, спиртовой раствор или перекись водорода. Осмотрите место укуса. Если осталась черная точка (произошел отрыв головки или хоботка), то с помощью стерильной иглы удалите ее так же, как и обычную занозу.
Завершив все процедуры, обязательно тщательно вымойте руки с мылом.
Выбрасывать или смывать клеща в раковину или унитаз ни в коем случае нельзя, они крайне живучи. В течение двух суток живого клеща в герметичной емкости рекомендуется сдать в лабораторию для исследования. Это важно сделать, так как кроме клещевого энцефалита можно заразиться клещевым боррелиозом, от которого нет вакцины.
Даже если вы успешно удалили клеща самостоятельного, не пренебрегайте визитом к специалисту. Следите за своим состоянием и при появлении первых признаков недомогания обратитесь за медицинской помощью. Самый верный способ определить наличие заболевания – сдать анализ крови. Через 10 дней после укуса можно исследовать кровь на клещевой энцефалит и боррелиоз. Через две недели после укуса — на антитела (IgM) к вирусу клещевого энцефалита. На антитела (IgM) к боррелиям (клещевой боррелиоз) — через месяц.
Автор статьи:
Иванова Наталья Владимировна
терапевт
отзывы оставить отзыв
Клиника
м. Сухаревская
Услуги
- Название
- Прием (осмотр, консультация) врача-инфекциониста первичный2300
- Прием (осмотр, консультация) врача-инфекциониста повторный1900
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологЛОР врач (отоларинголог)МаммологНеврологНефрологОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТравматолог-ортопедТрихологУрологФлебологХирургЭндокринолог
Другие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домВызов педиатра на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский травматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Василевская Дарья Михайловна
инфекционист
отзывы
Записаться на прием
Клиника
м. Фрунзенская
Передеренко Марина Сергеевна
детский инфекционист
отзывы
Записаться на прием
Клиника
м. Полянка
Скидан Светлана Валентиновна
инфекционист
отзывы
Записаться на прием
Клиника
м. Полянка
Полянка
Ушной клещ у кошек – лечение, особенности и фото
Otodektes cynotys — микроскопический клещ, который становится причиной заболевания кошек паразитарным отитом — отодектозом. Место его «обитания» — ушные проходы животных, видимая часть раковины. Поражение может быть и на барабанных перепонках. Реже ушной клещ у кошек может встречаться на голове. Сера, скапливающаяся в ушах, является благоприятной средой для развития личинок и роста взрослых особей.
Заражение может произойти как от инфицированного животного, так и через, например, половой коврик или миску. Поэтому при обнаружении паразита, стоит провести обработку и предпринять профилактические меры в отношении остальных животных.
безупречной
работы
ветеринарных
наук в штате
провели наши
ветеринарные специалисты
мы оказываем
ветеринарную помощь
О вашем питомце позаботятся:
Андронова Анастасия Александровна
ветеринарный врач ратолог, герпентолог.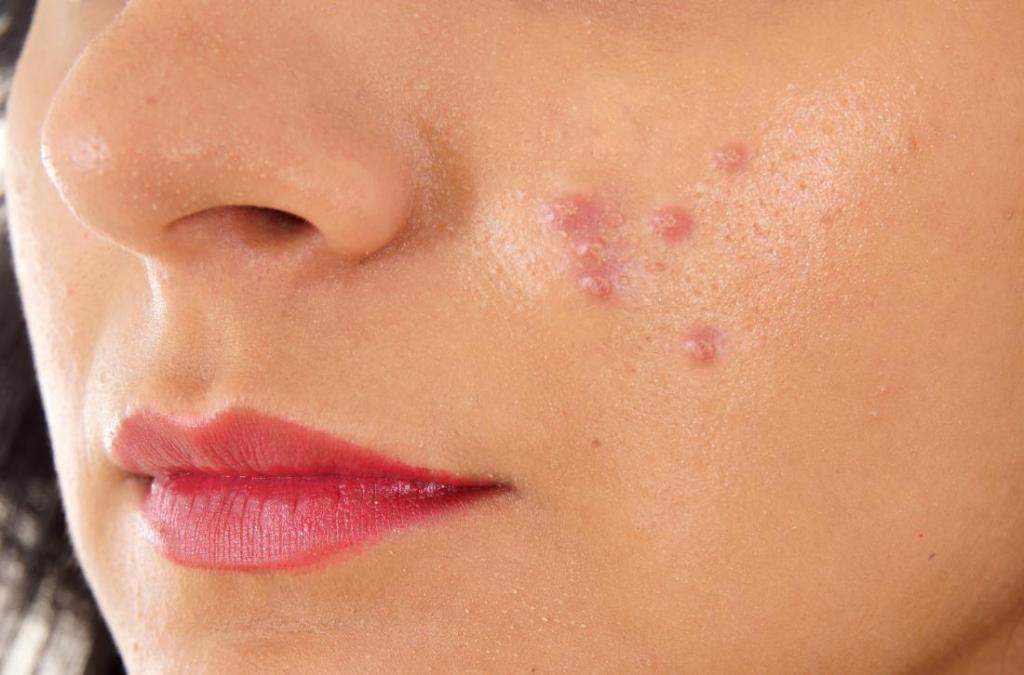
Зуев Дмитрий Вячеславович
ветеринарный врач со стажем работы в области болезней мелких домашних животных более 14 лет.
Зверев Александр Владимирович
Ветеринарный врач-онколог.
Получить консультацию врача Посмотреть всех врачей
Более подробную информацию о лечении вы можете получить по телефонам 8 (495) 395 04 46 и 8 (499) 579 81 81 или проконсультироваться у наших врачей, записавшись на прием.
Симптомы появления ушных клещей у кошки
Сказать прямо о дискомфортных ощущениях животное, к сожалению, не может. Но его поведение может стать красноречивым свидетельством беды. Симптомами того, что велика вероятность появления клеща, являются:
- беспокойное поведение, проявляющееся в попытке животного как бы стряхнуть с головы невидимые помехи;
- царапание ушного прохода до крови;
- частое отирание мебели головой в попытке снять зуд;
- неприятный запах из ушей, появление жидкости в ранах;
- повышение температуры (нечасто, но случается), общее вялое состояние при игривом характере, нарушение или полная потеря слуха.

Диагностика заболевания
На наличие ушного клеща у вашего животного укажут следующие проявления:
- раздражение в области ушей и множественные царапины;
- увеличенное образование ушной серы;
- из ушек начинает выделяться вещество темного цвета;
- кот часто мотает головой.
Эти симптомы схожи с другими заболеваниями (дрожжевой инфекцией, воспаление уха у кошек). Чтобы не навредить своему коту и не усугубить положение, не рекомендуем заниматься самолечением, а при первых же тревожных признаках обращаться в нашу ветеринарную клинику «Vetmir». Наши специалисты проведут точную диагностику и назначат оптимальное лечение проблемы вашего питомца.
Лечение ушного клеща у кошек
Современная ветеринарная фармакология располагает разными средствами, которые эффективно показывают себя при борьбе с паразитом. Но чтобы выбрать подходящее, необходимо для начала проконсультироваться с врачом.
Лечение ушных клещей у кошек начинается с чистки раковин вручную. Это помогает избавиться от гноя и струпьев. Используются обычные ватные палочки и лосьон (так же дополнительно можно добавить слабую перекись водорода, чтобы проще отделялись присохшие корочки). После того, как процедура завершена, в каждое ухо закапывают необходимое количество капель, прописанных врачом. Комплекс должен проводиться кратно по назначению ветврача до того момента, пока не наступит положительный эффект. Проверить это желательно лабораторным путем, чтобы не допустить рецидива.
Это помогает избавиться от гноя и струпьев. Используются обычные ватные палочки и лосьон (так же дополнительно можно добавить слабую перекись водорода, чтобы проще отделялись присохшие корочки). После того, как процедура завершена, в каждое ухо закапывают необходимое количество капель, прописанных врачом. Комплекс должен проводиться кратно по назначению ветврача до того момента, пока не наступит положительный эффект. Проверить это желательно лабораторным путем, чтобы не допустить рецидива.
Важно сказать, что в особо запущенных случаях могут потребоваться внутримышечные или подкожные инъекции, новокаиновые блокады. Их необходимость определит ветеринар после обследования животного.
Чтобы облегчить симптоматику, применяют специальные препараты, снижающие зуд, а для поднятия иммунитета, который у больной кошки сильно ослаблен, в рацион добавляют витамины и дополнительный белок.
Лечение ушного клеща у кошек в домашних условиях
Главное в борьбе с размножением ушного клеща – своевременная профилактика. Эта болезнь не побеспокоит вашего пушистика, если вы будете тщательно сушить его уши после купания. Важно самостоятельно осматривать их на наличие неестественных выделений, и в случае обнаружения, обращаться к ветеринару.
Эта болезнь не побеспокоит вашего пушистика, если вы будете тщательно сушить его уши после купания. Важно самостоятельно осматривать их на наличие неестественных выделений, и в случае обнаружения, обращаться к ветеринару.
Лечение ушного клеща у кошек может быть эффективным и в домашних условиях — для этого стоит придерживаться гигиены и регулярно употреблять препараты, назначенные специалистом. Основное условие выздоровления — изоляция животного от других котов и людей. После контакта с ним мойте руки с мылом или обрабатывайте антисептиком, а взаимодействуя с котом, надевайте перчатки.
Вне зависимости от того, какую тактику лечения вы выбрали, нужно каждый день очищать ушки от налета ватной палочкой, смоченной в перекиси водорода.
Также вы сможете исключить риск повторного инфицирования ран, если наденете на кота специальный воротник. Параллельно с основным лечением, которое назначил врач, можно принимать антигистаминные препараты – они ослабляют зуд и обеспечивают спокойствие вашей домашней любимицы. Чтобы ее организм мог бороться с паразитами, важно обеспечить кошке покой, заботу и полноценное питание.
Чтобы ее организм мог бороться с паразитами, важно обеспечить кошке покой, заботу и полноценное питание.
Также вас может заинтересовать
Отзывы о нас
Лариса
Замечательная ветклиника (я про новую на ул. Генарала Белова). Добрый и отзывчивый весь персонал.
Отнеслись к нашей собаке очень внимательно, моментально сделаны анализы, назначено лечение. Так вышло, что мы практически жили в клинике на капельницах, поэтому видели отношение не только к нашей собаке, но и к остальным четвероногим пациентам.
Никаких длительных ожиданий, все оперативно, быстро, чётко, грамотно.
Екатерина
Отличная клиника. И наш любимый доктор Мусатов. У нас кот и 2 собаки , при любом чиха, в охапку и бегом к нему за. 1-2 дня животным легче
Юка
Отличная клиника! Врачи хорошие, животных любят, лишнего не назначают. Лет 9 назад доктор Зуев оперировал по опухоли старую бульдогу с паршивейшим сердцем, успешно! Прожила ещё несколько лет. Сейчас ходим к ним с молодой бульдогой и старой дворняжкой, довольны.
ВСЕ ОТЗЫВЫ
Терапия подкожным иммуноглобулином (SCIg) – общая информация
Обновлено в августе 2022 г.
ASCIA_PCC_SCIg_General_Information_2022v21002.46 KB врожденные нарушения иммунитета и другие заболевания, которые не могут вырабатывать достаточное количество собственных антител или имеют антитела, которые не работают должным образом.
Замена этих антител помогает защитить от инфекции и может предотвратить долговременное повреждение от продолжающихся инфекций, таких как хроническое заболевание легких.
Что такое SCIg?
Подкожные инфузии иммуноглобулина (SCIg) проводят путем медленного введения очищенного иммуноглобулина в жировую ткань непосредственно под кожу. SCIg:
- Требуется частое введение (от 1-3 раз в неделю до одного раза в две недели) пациентами или лицами, осуществляющими уход на дому.
- Включает медленную диффузию IgG из подкожной клетчатки.

- Ассоциируется с более постоянными уровнями IgG в сыворотке из-за частого введения.
- Вводится в несколько мест инъекции в зависимости от личных предпочтений, обычно в нижней части живота. Однако также можно использовать внешний край бедра или заднюю поверхность плеча.
Как вводятся инфузии SCIg?
SCIg можно вводить дома, используя:
- Механические инфузионные насосы — с пружинным или аккумуляторным питанием.
- Метод проталкивания — ручной метод, не требующий помпы, при котором инфузия проталкивается вручную через шприц.
Препараты иммуноглобулина безопасны
SCIg очень хорошо переносятся и безопасны. SCIg изготавливается из плазмы (жидкой части крови), полученной от доноров крови, прошедших проверку на предмет их здоровья и отсутствия определенных инфекционных заболеваний.
Производители также включают этапы обработки крови или плазмы, которые инактивируют или удаляют вирусы.
Это означает, что существует чрезвычайно низкая (почти нулевая) вероятность передачи передающихся через кровь вирусов (таких как гепатит B, гепатит C, ВИЧ и вариант болезни Крейтцфельдта-Якоба (также называемая «коровьим бешенством») через SCIg.
Риски, связанные с SCIg
Реакции или побочные эффекты SCIg включают:
- Общие реакции в месте инъекции , такие как покраснение, отек и зуд.
- Обычно они легкие и проходят в течение дня или двух.
- Реакции, как правило, ухудшаются после первых нескольких вливаний и со временем улучшаются.
- В большинстве случаев зуд устраняется замедлением инфузии.
- Нечастые побочные эффекты , такие как головная боль, чувство жара, тошнота, диарея, боль в горле, сыпь, усиление кашля и боли в спине.
- Как правило, легкие.
- Чрезвычайно редкие и серьезные побочные эффекты , такие как аллергические реакции, проблемы с почками или образование тромбов.

В случае возникновения реакции вы должны как можно скорее сообщить об этом медсестре или врачу и получить консультацию, прежде чем проводить дальнейшие инфузии.
Информацию об управлении реакциями см. на стр. 6 и 7 данного документа.
Что нужно сделать перед запуском SCIg?
Прежде чем вы начнете принимать SCIg, ваша медсестра-специалист предоставит вам информацию и обучение тому, как давать SCIg в домашних условиях. Медсестры играют решающую роль в обучении и поддержке людей, проходящих лечение препаратами иммуноглобулина.
Вам нужно будет подписать форму согласия, чтобы сообщить, что вы понимаете необходимость лечения и вероятность побочных реакций, которые могут возникнуть при лечении.
План медицинского обслуживания ASCIA для пациентов доступен по адресу www.allergy.org.au/hp/papers/ascia-transfer-care-plan-irt
Этот план разработан как медицинский документ, который должен заполнить иммунолог. или медсестра-специалист, когда пациент переходит из:
- педиатрической на взрослую медицинскую помощь.

- Один регион в другой.
- IVIG в SCIg.
- SCIg в IVig.
Выбор места для инфузии SCIg
Использование одного и того же места для инфузий может помочь уменьшить местный отек и покраснение, которые могут возникнуть после инфузии.
Однако можно использовать несколько (2-3) точек поочередно, в зависимости от предпочтений пациента.
Для некоторых пациентов предпочтительнее чередование места введения, что может снизить риск образования рубцовой ткани.
Места инъекции SCIg обычно находятся в нижней части живота, но также можно использовать внешний край бедра, ягодицы или заднюю поверхность плеча. Избегайте костных областей, таких как бедра.
При использовании нижней части живота у взрослых и большинства детей иглу следует вводить на расстоянии не менее 5 см от пупка.
При одновременном использовании нескольких сайтов убедитесь, что они находятся на расстоянии не менее 5 см друг от друга.
Примечание: Не вводите иглу в места с рубцами, кровоподтеками, трещинами или воспалениями (например, при экземе).
Перед инфузией важно подготовить оборудование — см. Контрольный список оборудования для подкожного иммуноглобулина ASCIA (SCIg) www.allergy.org.au/patients/immunodeficies/scig-therapy-equipment-checklist
Подкожный иммуноглобулин ASCIA (SCIg) ) Контрольный список инфузий также доступен на сайте www.allergy.org.au/patients/immunodeficies/scig-infusion-checklist
Рекомендуется иметь при себе холодный компресс, не вызывающий сонливость антигистаминный препарат и анальгетик (обезболивающее) на случай легкой реакции.
Примеры инфузий SCIg показаны ниже.
Документирование инфузии SCIg
Пациенты должны записывать следующие данные в дневник инфузии SCIg, который можно показать медсестре или врачу-специалисту:
- Марка продукта SCIg.
- Номер партии/наклейка.

- Дата и время инфузии.
- Время, необходимое для инфузии.
- Дата
- Реакции на инфузию.
- Проблемы с продуктом (например, видимые частицы — не использовались и не возвращались).
- Неиспользованный или испорченный продукт (например, пролитый/поврежденный или инфузия остановлена из-за побочных реакций).
Заказ, сбор, транспортировка и хранение SCIg
- Используйте план лечения SCIg ASCIA, который доступен на веб-сайте ASCIA Allergy.org.au/hp/papers/ascia-scig-treatment-plan
- SCIg необходимо заказывать заранее.
- Ваша медсестра-специалист или врач объяснит, как и где собирать продукт SCIg, и это должно быть включено в ваш план лечения SCIg.
- SCIg должен храниться в прохладном месте (2-8°C) по дороге домой:
- При сборе SCIg вы должны предоставить холодильник или сумку-холодильник, достаточно большие для транспортировки флаконов с пакетом со льдом.
 Убедитесь, что флаконы SCIg не находятся в прямом контакте со льдом, чтобы избежать возможного замерзания.
Убедитесь, что флаконы SCIg не находятся в прямом контакте со льдом, чтобы избежать возможного замерзания. - Немедленно отнесите SCIg домой и поместите в герметичный контейнер в центральной части холодильника.
- При сборе SCIg вы должны предоставить холодильник или сумку-холодильник, достаточно большие для транспортировки флаконов с пакетом со льдом.
- Температура хранения зависит от выбора продукта. Ваша медсестра-специалист расскажет вам, как хранить продукт SCIg, который вы используете. Однако для всех продуктов SCIg необходимо соблюдать следующие принципы:
Продукт
Храните SCIg в оригинальной упаковке до тех пор, пока она не понадобится, в защищенном от света месте.
Храните SCIg при температуре от 2°C до 25°C и избегайте экстремальных температур.
Не замораживайте SCIg — никогда не храните при температуре ниже 2 o C и не используйте замороженный SCIg.
Не встряхивать SCIg.
Если у вас сбой питания или холодильника и вы не можете хранить SCIg в холодильнике:
- Как можно скорее обратитесь к медсестре-специалисту для получения дальнейших рекомендаций.

- Если холодильник все еще холодный, храните запасы в холодильнике.
- Если в холодильнике больше нет холода, поместите SCIg в транспортный холодильник или сумку-холодильник с пакетом со льдом.
Продукт во флаконе предназначен только для одноразового использования
- После открытия флакона SCIg необходимо использовать как можно скорее, поскольку продукт не содержит консервантов.
- Если инфузия не может быть завершена в течение рекомендуемого времени (которое варьируется от 2 до 4 часов для разных продуктов), любой неиспользованный продукт следует утилизировать.
- Все флаконы SCIg должны быть утилизированы в контейнере для острых отходов, предоставленном вашей больницей. Их следует вернуть в больницу или аптеку. Флаконы SCIg нельзя выбрасывать в мусорное ведро.
Продукция SCIg
В настоящее время в Австралии и Новой Зеландии доступны три различных марки SCIg:
- Hizentra® — CSL Behring
- Эвогам® — CSL Behring
- Кувитру® — Такеда
Продукт SCIg — Hzentra®
- После извлечения из холодильника хранить Hizentra® при температуре от 2°C до 25°C и использовать до истечения срока годности.

- Hizentra® представляет собой прозрачный раствор от бледно-желтого до светло-коричневого цвета.
- Не используйте, если раствор мутный или содержит частицы.
- Завершите инфузию препарата Хизентра® в течение 4 часов после начала инфузии.
- Инструкции см. на https://www.nps.org.au/medicine-finder/hizentra-vial
Продукт SCIg — Evogam®
- После извлечения из холодильника хранить Evogam® при температуре от 2°C до 25°C и использовать в течение двух недель.
- Evogam ® представляет собой прозрачный раствор от бледно-желтого до светло-коричневого цвета.
- Не используйте, если раствор мутный или содержит частицы.
- Завершите инфузию препарата Эвогам® в течение 4 часов после начала инфузии.

- Инструкции см. на странице https://www.nps.org.au/medicine-finder/evogam-solution-for-injection
Продукт SCIg – Cuvitru®
Хранить при температуре от 2ºC до 8ºC, это изменение при температуре ниже 25ºC.
- Срок хранения теперь составляет 36 месяцев, это увеличение с 24 месяцев.
Cuvitru ® представляет собой прозрачный раствор от бесцветного до бледно-желтого или светло-коричневого цвета.
- Не используйте, если раствор мутный или содержит частицы.
- Завершите инфузию Cuvitru® в течение 2 часов после начала инфузии.
- Инструкции см. на https://www.nps.org.au/medicine-finder/cuvitru
- Примечание. Национальное управление крови (NBA) сообщает, что Cuvitru переходит на пересмотренные требования к температуре и хранению с 12 сентября 2022 года в соответствии с изменениями регистрации продукта в Австралийском реестре терапевтических товаров.
 Будущие запасы Cuvitru будут маркироваться с указанием пересмотренных требований к сроку годности и температуре хранения.
Будущие запасы Cuvitru будут маркироваться с указанием пересмотренных требований к сроку годности и температуре хранения.
Проверка флаконов SCIg перед инфузией
Все флаконы SCIg должны быть проверены на следующее перед инфузией:
- Срок годности на флаконе — НЕ ИСПОЛЬЗУЙТЕ , если он просрочен.
- Защитный колпачок на месте — НЕ ИСПОЛЬЗУЙТЕ , если уплотнение нарушено.
- Раствор во флаконе прозрачный — НЕ ИСПОЛЬЗУЙТЕ , если раствор мутный, обесцвеченный или содержит частицы.
Если произойдет что-либо из вышеперечисленного, обратитесь к медсестре-специалисту.
Использование SCIg при плохом самочувствии, беременности или кормлении грудью
Обратитесь к своему врачу или медсестре-специалисту за дополнительной консультацией, если вы:
- У вас плохое самочувствие с лихорадкой.

- Подозреваю, что вы беременны.
- Кормите грудью.
Ваш врач и медсестра-специалист вместе с вами разработают план реагирования на любую неблагоприятную реакцию.
SCIg и прививки
Некоторые прививки могут не потребоваться во время SCIg. Обсудите это со своим врачом.
Путешествие с SCIg
Люди, путешествующие с SCIg, должны:
- Заблаговременно планировать поездку.
- Перед поездкой, особенно за границу, проконсультируйтесь со своим врачом или медсестрой, поскольку может потребоваться разрешение на вывоз.
- Используйте план поездок ASCIA SCIg, составленный медсестрой или врачом-специалистом Планы поездок доступны на веб-сайте ASCIA www.allergy.org.au/hp/papers/ascia-travel-plan-for-scig-patients
- Возьмите план путешествия и план лечения SCIg в ручную кладь.

- Рассмотрите возможность получения дозы внутривенного иммуноглобулина G (IVIg) перед поездкой, что может быть удобной альтернативой.
- Рассмотрите возможность проведения дополнительных инфузий SCIg до и после поездки для более коротких периодов путешествия.
- Упакуйте SCIg в ручную кладь во время полета, сохраняя холодовую цепь и не забывая забрать его перед выходом из самолета. SCIg нельзя сдавать в зарегистрированный багаж.
- Носите с собой обезболивающие и не вызывающие сонливость антигистаминные препараты на случай побочных реакций.
- Возьмите с собой достаточное количество расходного оборудования на время отсутствия дома.
- Упакуйте достаточно SCIg для поездки и храните его в оригинальной упаковке до тех пор, пока он не понадобится, в коробке-холодильнике или сумке-холодильнике. Важно постоянно поддерживать SCIg при соответствующей температуре, указанной для продукта.
 Пациенты должны проверить информацию о продукте, а в случае сомнений проконсультироваться со своей медсестрой-специалистом. SCIg никогда не следует хранить при температуре ниже 2°C или выше 25°C.
Пациенты должны проверить информацию о продукте, а в случае сомнений проконсультироваться со своей медсестрой-специалистом. SCIg никогда не следует хранить при температуре ниже 2°C или выше 25°C.
Лечение побочных эффектов SCIg
Общие местные реакции в месте инфузии включают:
- Легкий или умеренный отек (припухлость размером с яйцо).
- Твердость.
- Бланширование (белизна).
- Покраснение в месте введения.
Эти реакции нормальны и кратковременны, обычно проходят на следующий день. Они чаще встречаются у людей, только что начавших SCIg, особенно в первые несколько месяцев.
Большинство людей начинают замечать уменьшение местных реакций примерно через 8-10 недель.
Со временем кожа «привыкнет» к многократным вливаниям, и местные реакции ослабнут.
Использование одного и того же места для инфузии SCIg по сравнению с чередованием мест
Использование одного и того же места для инфузий SCIg может помочь уменьшить степень локального отека и покраснения, которые могут возникнуть после инфузии. Однако для некоторых пациентов предпочтительнее чередование места введения, что может снизить риск образования рубцовой ткани.
Однако для некоторых пациентов предпочтительнее чередование места введения, что может снизить риск образования рубцовой ткани.
Общие действия в случае возникновения реакции в месте введения
В случае возникновения реакции в месте введения следует:
- Слегка помассировать и применить теплые или холодные компрессы (в зависимости от личных предпочтений) для уменьшения дискомфорта. Пакет со льдом не следует прикладывать в течение четырех часов после инфузии, чтобы обеспечить адекватное всасывание.
- Не трите и не царапайте место инфузии.
- Запишите местные реакции в дневник инфузий.
- Сообщите медсестре-специалисту о необычных реакциях на месте, таких как сильная боль или дискомфорт, образование волдырей или распространяющееся покраснение.
- Обратитесь к таблице ниже, чтобы узнать о различных способах управления реакциями или проблемами в месте инфузии.

Руководство по ведению пациентов с реакциями и проблемами в месте введения SCIg
Проблема сайта | Возможная причина/причины | Опции управления |
Краснота | Общая реакция, которая обычно проходит в течение 24 часов. При чрезмерном покраснении:
|
|
Отек | Распространенная реакция, которая обычно проходит в течение 24 часов и возникает из-за количества жидкости, введенной под кожу (степень отека должна соотноситься с объемом жидкости). |
. |
Зуд или жжение |
|
|
Обезболивание инфузиями |
|
|
Бланширование (белизна) | Нормальное уплотнение ткани, которое может возникнуть при вливании SCIg в жировую ткань под кожей. |
|
Утечка из места инфузии |
|
|
Руководство по ведению других реакций на SCIg
© ASCIA 2022
ASCIA – это высшее профессиональное объединение специалистов по клинической иммунологии и аллергологии в Австралии и Новой Зеландии
Отказ от ответственности
Этот документ был адаптирован с разрешения из ресурсов, разработанных Отделением иммунологии Детской больницы Перта (Департамент здравоохранения, Западная Австралия), ранее называвшейся Больницей принцессы Маргарет.
Содержание было проверено членами ASCIA и основано на мнении экспертов и доступной опубликованной литературе на момент проверки. Информация, содержащаяся в этом документе, не предназначена для замены медицинской консультации, и любые вопросы, касающиеся медицинского диагноза или лечения, следует направлять практикующему врачу. На разработку данного документа не влияют коммерческие организации.
Содержание обновлено в сентябре 2022 г.
Действие по лимфоме | Кожная (кожная) В-клеточная лимфома
Лимфома — это рак, который начинается в лейкоцитах, называемых лимфоцитами, которые являются частью вашей иммунной системы. Существует два типа лимфоцитов: Т-лимфоциты (Т-клетки) и В-лимфоциты (В-клетки). Лимфомы могут развиваться как из Т-клеток, так и из В-клеток.
Лимфомы кожи — это лимфомы, которые развиваются в коже и не поражают другие участки тела на момент постановки диагноза. В-клеточные лимфомы кожи — это кожные лимфомы, которые развиваются из В-клеток.
Лимфома, которая начинается где-то еще в организме, а затем распространяется на кожу, является , а не кожной лимфомой. Если у вас лимфома, которая распространилась на кожу, наша информация о конкретном типе лимфомы будет для вас более актуальной.
У нас есть отдельная информация о Т-клеточных лимфомах кожи (лимфомах кожи, которые развиваются из Т-клеток).
Вернуться к началу
В-клеточная лимфома кожи (также называемая кожной В-клеточной лимфомой или CBCL) встречается редко. Ежегодно в Великобритании только около 100 человек диагностируют В-клеточную лимфому кожи.
Ученые точно не знают, что вызывает лимфому кожи, но есть некоторые факторы, которые могут увеличить риск ее развития. Они различаются в зависимости от типа кожной лимфомы.
Вернуться к началу
Основным симптомом В-клеточной лимфомы кожи является припухлость или припухлости на коже. Уплотнения часто выглядят как маленькие, приподнятые, твердые участки кожи, которые могут выглядеть как маленькие прыщики. Это так называемые папулы. Они могут превратиться в утолщенные, но все еще довольно плоские участки, называемые бляшками, или в более крупные бугорки, часто темно-красного или пурпурного цвета, называемые 9.0644 узла или опухоли. Папулы или узелки чаще всего появляются на голове, шее, спине или ногах.
Это так называемые папулы. Они могут превратиться в утолщенные, но все еще довольно плоские участки, называемые бляшками, или в более крупные бугорки, часто темно-красного или пурпурного цвета, называемые 9.0644 узла или опухоли. Папулы или узелки чаще всего появляются на голове, шее, спине или ногах.
Важно помнить, что В-клеточные лимфомы кожи встречаются редко. Есть много кожных заболеваний, которые могут выглядеть одинаково, но не являются лимфомами.
Рисунок: Опухоль В-клеточной лимфомы кожи головы
У вас может быть одна шишка или бляшка, или у вас может быть несколько, которые могут быть сгруппированы вместе или более широко распространены. Иногда уплотнения разрушаются (изъязвляются) и могут инфицироваться.
Для получения дополнительной информации об этих симптомах, включая фотографии, см. наш обзор кожных лимфом.
У вас также могут быть опухшие лимфатические узлы на шее, в подмышечных впадинах или в паху. Они могут быть воспалены как реакция на раздражение близлежащей кожи или потому, что они содержат аномальные клетки лимфомы.
Они могут быть воспалены как реакция на раздражение близлежащей кожи или потому, что они содержат аномальные клетки лимфомы.
Некоторые люди испытывают более общие симптомы лимфомы, такие как необъяснимая потеря веса, лихорадка или ночная потливость. Однако это довольно редко встречается при В-клеточной лимфоме кожи.
Многие кожные лимфомы развиваются очень медленно, в течение месяцев или лет. Они могут выглядеть как более распространенные кожные заболевания, такие как экзема или псориаз, или как реакции на укусы насекомых или прививки. Из-за этого вашему лечащему врачу может потребоваться много времени, чтобы исключить другие состояния и направить вас к специалисту. Это может быть специалист по кожным заболеваниям (дерматолог) или специалист по заболеваниям крови и лимфатической системы (гематолог).
Вернуться к началу
В-клеточные лимфомы кожи диагностируются с помощью биопсии кожи. Биопсия кожи может определить точный тип кожной лимфомы, который у вас есть, и является ли она медленно растущей (низкодифференцированной или индолентной) или быстрорастущей (высокодифференцированной или агрессивной). Однако диагностика лимфомы кожи не всегда проста даже для специалиста. Вам может потребоваться несколько биопсий кожи, прежде чем ваш врач сможет подтвердить ваш диагноз.
Однако диагностика лимфомы кожи не всегда проста даже для специалиста. Вам может потребоваться несколько биопсий кожи, прежде чем ваш врач сможет подтвердить ваш диагноз.
Вы также можете пройти другие тесты, чтобы выяснить, поражены ли какие-либо другие части вашего тела лимфомой – это называется «стадирование». Другие тесты могут включать:
- медицинский осмотр
- анализы крови для проверки общего состояния здоровья и выявления бактериальных или вирусных инфекций, которые могут быть связаны с лимфомой
- КТ или ПЭТ/КТ
- биопсия костного мозга
- биопсия лимфатических узлов (если у вас опухшие лимфатические узлы).
Ожидание результатов ваших анализов может быть трудным, но важно, чтобы ваш врач точно знал, какой у вас тип лимфомы, чтобы он мог назначить вам наиболее подходящее лечение.
Стадия В-клеточной лимфомы кожи
Стадия лимфомы описывает, насколько далеко она выросла. Стадия, а также конкретный тип лимфомы, который у вас есть, помогают вашей медицинской команде выбрать наиболее подходящее лечение для вас. Для В-клеточных лимфом кожи стадия лимфомы на момент постановки диагноза составляет , а не влияют на ваш прогноз (прогноз).
Для В-клеточных лимфом кожи стадия лимфомы на момент постановки диагноза составляет , а не влияют на ваш прогноз (прогноз).
Если ваша лимфома поражает только кожу, она может быть определена как лимфома, возникшая за пределами лимфатической системы («экстранодальная» лимфома), но не распространившаяся куда-либо еще. Это известно как Стадия 1E. Врачи могут добавить после него букву «А» (стадия 1AE). Это означает, что у вас нет симптомов, известных как «симптомы группы В» (необъяснимая потеря веса, лихорадка или ночная потливость).
В противном случае В-клеточные лимфомы кожи стадируют с помощью системы, называемой «TNM». TNM означает:
- T опухоль: сколько у вас папул, узелков или опухолей, насколько они велики и где расположены. Это обозначается буквой «Т» и числом от 1 до 3, за которым иногда следует буква от а до с.
- N оды: сколько лимфатических узлов поражено (если есть) и где они находятся.
 Это обозначается буквой «N» и числом от 0 до 3.
Это обозначается буквой «N» и числом от 0 до 3. - M метастазы: распространилась ли лимфома (метастазировала) на какую-либо часть тела, кроме кожи или лимфатических узлов. Это показано буквой «M», за которой следует 0 или 1.
Ваш этап включает все три такта. Например:
- человек с одним кожным узлом менее 5 см, без опухших лимфатических узлов и без лимфомы в других частях тела будет иметь стадию T1aN0M0
- человек с несколькими кожными узелками на участке кожи площадью 30 см, опухшими лимфатическими узлами в двух областях тела, но без лимфомы где-либо еще, будет иметь стадию T2bN2M0.
.
Определение стадии помогает отслеживать изменения лимфомы с течением времени. Это может помочь вашим врачам выбрать наилучшее лечение для вас.
Наверх
В-клеточные лимфомы кожи имеют технические названия, основанные на том, как клетки лимфомы выглядят под микроскопом. Различные типы ведут себя по-разному и могут лечиться по-разному в зависимости от того, являются ли они медленно растущими (низкозлокачественными) или быстрорастущими (высокозлокачественными). Существует три основных типа:
Существует три основных типа:
- первичная кожная лимфома класс)
- первичная лимфома маргинальной зоны кожи (низкодифференцированная)
- первичная кожная диффузная крупноклеточная В-клеточная лимфома ножевого типа (высокой степени злокачественности).
Вернуться к началу
Первичная лимфома центра кожных фолликулов является наиболее распространенным типом В-клеточной лимфомы кожи. На его долю приходится более половины всех В-клеточных лимфом кожи. Это медленнорастущая (низкозлокачественная) лимфома, которая развивается в течение месяцев или лет. Обычно он развивается у людей в возрасте 50 лет и несколько чаще встречается у мужчин, чем у женщин. Обычно он проявляется в виде розовых, красноватых или пурпурных папул, бляшек или узелков, чаще всего на голове, шее, груди или спине. Он часто развивается как одиночное поражение, но у вас может быть несколько поражений, обычно сгруппированных вместе.
Первичная кожная лимфома маргинальной зоны — еще одна лимфома низкой степени злокачественности. Обычно он развивается у молодых людей (от 35 до 60 лет) и несколько чаще встречается у мужчин, чем у женщин. Некоторые случаи связаны с инфекцией бактерией под названием Borrelia burgdorferi . Переносится клещами и вызывает болезнь Лайма. Однако у большинства людей с болезнью Лайма лимфома кожи не развивается.
Обычно он развивается у молодых людей (от 35 до 60 лет) и несколько чаще встречается у мужчин, чем у женщин. Некоторые случаи связаны с инфекцией бактерией под названием Borrelia burgdorferi . Переносится клещами и вызывает болезнь Лайма. Однако у большинства людей с болезнью Лайма лимфома кожи не развивается.
Первичная кожная лимфома маргинальной зоны также известна как «экстранодальная лимфома маргинальной зоны лимфоидной ткани, ассоциированной со слизистой оболочкой» (лимфома MALT). Обычно он проявляется в виде розовых, красных или пурпурных папул, бляшек или узелков, которые развиваются на руках, груди или спине, а иногда и на ногах. Они могут развиваться в одном месте или в нескольких местах и очень медленно растут.
Лечение В-клеточных лимфом кожи низкой степени злокачественности
Если у вас первичная кожная лимфома маргинальной зоны и анализы крови показывают, что у вас инфекция, вызываемая Borrelia burgdorferi , вам сначала назначают антибиотики. Возможно, это единственное лечение, которое вам нужно.
Возможно, это единственное лечение, которое вам нужно.
В остальном все типы В-клеточной лимфомы кожи низкой степени злокачественности лечат одинаково.
- Если лимфомой поражен только один небольшой участок кожи, вам может быть назначена операция по его удалению. За этим может последовать лучевая терапия, чтобы предотвратить его возвращение (рецидив).
- Если поражено всего несколько участков кожи, обычно проводят лучевую терапию отдельно. Хирургия обычно не используется для более чем одного сайта.
Если лимфома имеет более широкое распространение, локальная лучевая терапия или хирургическое вмешательство, как правило, не подходят. Лечение зависит от того, насколько поражена ваша кожа и распространилась ли лимфома куда-либо еще.
- Если у вас есть лимфома в нескольких участках кожи, но вы не испытываете каких-либо неприятных симптомов, возможно, вам не требуется немедленное лечение. Вместо этого ваш врач может следить за вашим прогрессом.
 Это называется активным мониторингом или наблюдением и ожиданием. Это не означает, что для вас не будет никакого лечения, но вы не получите пользы от немедленного начала лечения. Это избавит вас от побочных эффектов ненужного лечения. У вас есть лечение, когда вам это нужно.
Это называется активным мониторингом или наблюдением и ожиданием. Это не означает, что для вас не будет никакого лечения, но вы не получите пользы от немедленного начала лечения. Это избавит вас от побочных эффектов ненужного лечения. У вас есть лечение, когда вам это нужно. - Если у вас лимфома на нескольких участках кожи и вы испытываете симптомы, вам может быть назначен химиотерапевтический препарат хлорамбуцил или лечение антителами под названием ритуксимаб. Его можно вводить через капельницу в вену (внутривенно) или в виде инъекции непосредственно в пораженную кожу.
- Если ваша лимфома распространилась на лимфатические узлы или другие части тела, вам может быть назначен ритуксимаб в сочетании с режимом химиотерапии (комбинированное лечение), таким как бендамустин или CVP ( c циклофосфамид, v инкристин и p реднизолон).
Если ваша лимфома возвращается (рецидивирует) после лечения, ее часто можно успешно вылечить тем же лечением, которое вы применяли в первый раз.
Более подробная информация о лечении кожной лимфомы находится на нашей странице.
Вернуться к началу
Первичная кожная диффузная крупноклеточная В-клеточная лимфома ножевого типа — очень редкая, быстрорастущая (высокодифференцированная) лимфома. Обычно он развивается у людей старше 70 лет и в два раза чаще встречается у женщин, чем у мужчин. Обычно он развивается в виде одного или нескольких крупных голубовато-красных узелков, которые быстро растут в течение нескольких недель или месяцев. Обычно они возникают на голенях, но примерно у 1 из 10 развиваются и в других местах. Они могут стать довольно большими и глубокими, а также могут разрушиться (изъязвиться).
Лечение В-клеточной лимфомы кожи высокой степени злокачественности
Первичную кожную диффузную крупноклеточную В-клеточную лимфому, тип ноги, обычно лечат химиотерапией, часто с последующей лучевой терапией пораженного участка. Наиболее часто используемый режим химиотерапии (комбинированное лечение) называется CHOP ( c циклофосфамид, h гидроксидаунорубицин, винкристин [также известный как O нковин®] и p реднизолон).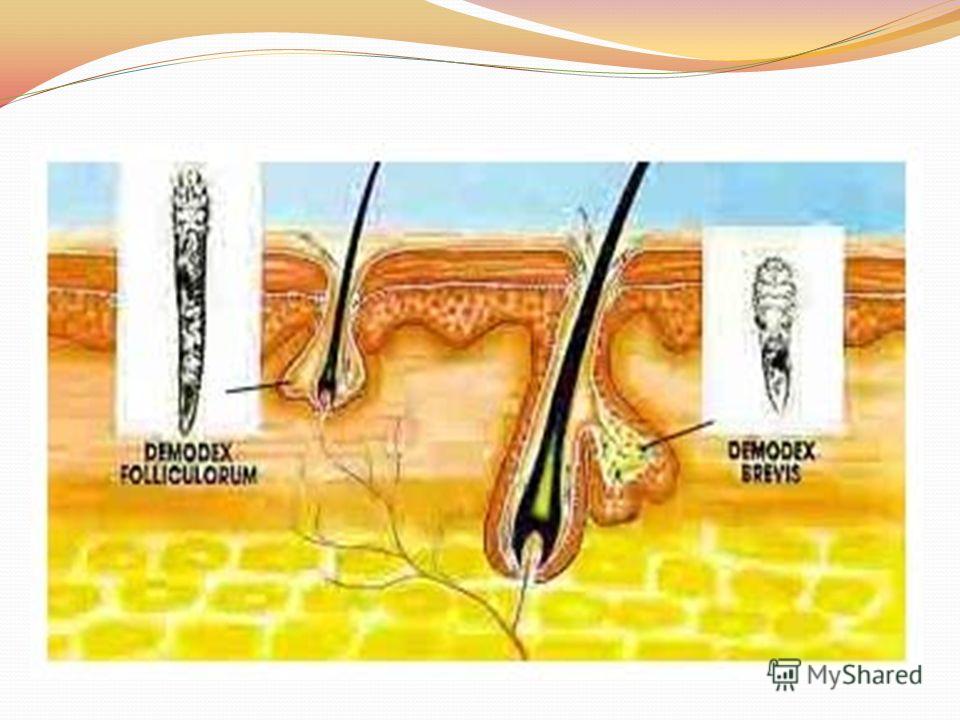 Обычно его назначают вместе с лечением антителами под названием ритуксимаб (R-CHOP).
Обычно его назначают вместе с лечением антителами под названием ритуксимаб (R-CHOP).
Если ваше самочувствие недостаточно для химиотерапии, вам может быть назначена лучевая терапия отдельно, чтобы контролировать симптомы. Некоторые люди принимают ритуксимаб отдельно.
Если лимфома возвращается (рецидивы), ваш врач, вероятно, предложит дополнительную химиотерапию.
Более подробная информация о лечении кожной лимфомы находится на нашей странице.
Вернуться к началу
Ваш прогноз (прогноз) зависит от множества факторов, в том числе от вашего возраста и общего состояния здоровья, а также от конкретного типа кожной лимфомы. Ваш специалист может лучше всего проконсультировать вас по поводу вашего прогноза, исходя из ваших индивидуальных обстоятельств.
В целом, медленно растущие (низкозлокачественные) В-клеточные лимфомы кожи имеют отличный прогноз. Они часто диагностируются на ранней стадии, растут медленно и хорошо поддаются лечению. Любые проблемы с кожей, которые они вызывают, приходят и уходят, и их нужно лечить только время от времени.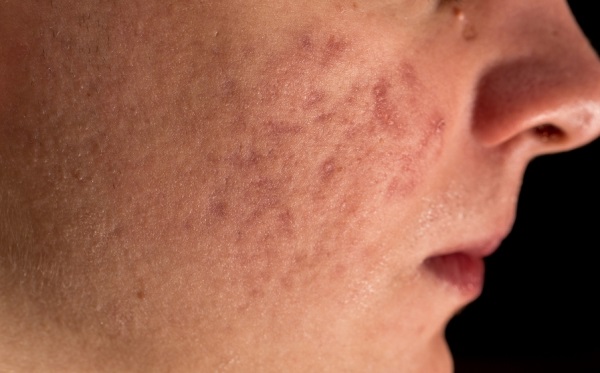
Некоторые медленно растущие лимфомы не проявляются до тех пор, пока они не станут более поздними и болезнь не распространится на лимфатические узлы, кровь или внутренние органы. При лечении у многих людей с поздней стадией лимфомы кожи низкой степени тяжести наблюдаются длительные периоды бессимптомного течения болезни.
Первичная кожная диффузная крупноклеточная В-клеточная лимфома ножевого типа представляет собой быстрорастущую (высокодифференцированную) лимфому и более агрессивна по своему поведению. Срочно требуется более интенсивное лечение. Большинство людей реагируют на лечение, но вероятность рецидива (рецидива) выше, чем у В-клеточной лимфомы кожи низкой степени злокачественности.
Иногда медленно растущие (низкозлокачественные) В-клеточные лимфомы кожи могут изменяться (преобразовываться) в быстрорастущие, хотя это происходит очень редко. Ваша медицинская бригада должна проверить это. Если ваша лимфома трансформируется, вам потребуется более интенсивное лечение.
Вернуться к началу
Как часто вы проходите осмотр после окончания лечения, зависит в основном от того, какой у вас тип кожной лимфомы и как она реагирует на лечение. Вы можете посещать своего специалиста каждые 6–12 месяцев, если:
- у вас медленно растущая (низкодифференцированная) лимфома кожи
- Ваше состояние стабильное (без изменений) или в стадии ремиссии (нет признаков заболевания) после лечения.
Если ваша кожная лимфома быстро растет (высокодифференцированная) или продолжает расти, вы можете посещать врача каждые 4–6 недель.
В клинике ваш врач спросит о ваших симптомах и осмотрит вас. Иногда у вас могут быть анализы крови, сканирование или биопсия.
Сообщите своему врачу, если у вас есть какие-либо симптомы, которые вас беспокоят, если вы заметили какие-либо изменения на коже или у вас появились новые опухоли.
Вернуться к началу
Исследователи постоянно пытаются выяснить, какое лечение или комбинация методов лечения лучше всего подходят для лимфом кожи.





 Убедитесь, что флаконы SCIg не находятся в прямом контакте со льдом, чтобы избежать возможного замерзания.
Убедитесь, что флаконы SCIg не находятся в прямом контакте со льдом, чтобы избежать возможного замерзания.


 Будущие запасы Cuvitru будут маркироваться с указанием пересмотренных требований к сроку годности и температуре хранения.
Будущие запасы Cuvitru будут маркироваться с указанием пересмотренных требований к сроку годности и температуре хранения.

 Пациенты должны проверить информацию о продукте, а в случае сомнений проконсультироваться со своей медсестрой-специалистом. SCIg никогда не следует хранить при температуре ниже 2°C или выше 25°C.
Пациенты должны проверить информацию о продукте, а в случае сомнений проконсультироваться со своей медсестрой-специалистом. SCIg никогда не следует хранить при температуре ниже 2°C или выше 25°C.


 Это обозначается буквой «N» и числом от 0 до 3.
Это обозначается буквой «N» и числом от 0 до 3. Это называется активным мониторингом или наблюдением и ожиданием. Это не означает, что для вас не будет никакого лечения, но вы не получите пользы от немедленного начала лечения. Это избавит вас от побочных эффектов ненужного лечения. У вас есть лечение, когда вам это нужно.
Это называется активным мониторингом или наблюдением и ожиданием. Это не означает, что для вас не будет никакого лечения, но вы не получите пользы от немедленного начала лечения. Это избавит вас от побочных эффектов ненужного лечения. У вас есть лечение, когда вам это нужно.