Базалиома кожи носа лечение: Базалиома кожи — лечение базалиомы в клиниках Москвы.
Что такое базалиома и как её лечить
Врачам известно больше 100 видов рака.
Среди них базалиома встречается гораздо чаще остальных.
Каждый год доктора диагностируют миллионы новых случаев базальноклеточного рака — до 80% всех злокачественных образований. Риск появления образования очень высок.
Что такое базалиома?
Так называется рак кожи, который развивается из базальных клеток — из них состоит верхний слой кожи. Иногда клетки мутируют и образуют базалиому. Она не распространяется от места появления и обычно растёт очень медленно.
Другие характеристики образования:
- Телесная, розовая или пигментированная окраска
- Диаметр от 2 мм до нескольких сантиметров
- Вызывает самопроизвольное кровотечение и язвы
Врачи выделяют разновидности базалиомы:
- Узелковая
Появляется на лице чаще других видов базалиомы. Выглядит как блестящий или жемчужный узелок с гладкой поверхностью, по которому проходят кровеносные сосуды. Изредка в центре образования образуется впадина или язва. Если новообразование выглядит как киста, то его содержимое похоже на желе.
Изредка в центре образования образуется впадина или язва. Если новообразование выглядит как киста, то его содержимое похоже на желе.
- Поверхностная
Чаще всего поражает молодых людей. Растёт на плечах и верхней части туловища — большинство опухолей на этих участках именно базалиомы. Выглядит как розовое пятно с неровными краями и блестящей поверхностью. Порой появляются микроэрозии.
- Склерозирующая
В основном формируется в середине лица. Новообразование похоже на шрам с воскообразной поверхностью и нечёткими границами. Может проникнуть глубоко под поверхность кожи. Иногда доходит до нервов. Это называется периневральным распространением.
- Базосквамозная
Сочетание базалиомы и плоскоклеточного рака кожи. Растёт быстрее других опухолей и проникает глубоко в ткани.
Обычно новообразования растут на открытой коже — на лице, шее, под волосами. Особенно часто на носу, губах, в уголках глаз и на висках, причём в основном у мужчин и женщин среднего и старшего возраста. А вот подросткам редко приходится беспокоиться о том, что такое базалиома и как её лечить. Впрочем, с возрастом такая потребность может появиться.
А вот подросткам редко приходится беспокоиться о том, что такое базалиома и как её лечить. Впрочем, с возрастом такая потребность может появиться.
Чем опасна базалиома
Базальноклеточный рак кожи почти никогда не разрастается дальше места появления. В таком виде он не вызывает опасных симптомов. Но его нужно лечить.
Чем дольше базалиома растёт, тем выше риск проникновения образования вглубь кожи. По внешнему виду это не заметно. А вот внутри тканей новообразование разрастается во все стороны. Она поражает:
- Кожу
- Ткани
- Кости
Иногда образование распространяется слишком глубоко и удалить её хирургически невозможно.
Насколько опасна базалиома?
Молодое новообразование — не угроза для жизни, а вот её осложнения могут привести к смерти. Вот о каких формах образований идёт речь:
- Рецедивирующая базалиома
Повторное появление рака после лечения. Известно множество случаев рецидива болезни, особенно на голове и шее. Главная причина — врачи вырезали не всё образование или неправильно оценили его размеры.
Главная причина — врачи вырезали не всё образование или неправильно оценили его размеры.
- Прогрессирующая базалиома
Без лечения новообразование вырастает до крупных размеров. Изредка больше 2 см. Оно проникает глубоко под кожу из-за чего его сложно удалить хирургически.
Как видите, нет ничего катастрофического в появлении базалиомы. Болезнь поражает десятки миллионов людей по всему миру, но среди разновидностей рака она далеко не самая смертоносная.
Чем же тогда опасна базалиома?
На ранней стадии она не беспокоит пациента — нет неприятных симптомов, сильной боли. В результате люди часто откладывают визит к врачу.
Именно в этом проблема.
Позволяя базалиоме разрастаться, пациенты рискуют жизнью. Одновременно с ростом образования увеличивается риск поражения внутренних тканей и кости.
Мы советуем ежегодно проходить осмотр у врача. Так Вы своевременно обнаружите рак кожи и сможете избавиться от него до появления тяжелых симптомов или смертельной угрозы.
Походы к врачу — не единственный способ защититься от развития базалиом. Займитесь профилактикой болезни. В первую очередь нужно узнать причины её появления.
Почему возникает базалиома
Известно множество форм базальноклеточного рака, но у них есть схожие признаки и потому врачи могут своевременно выявить опасное образование.
Почему появляется базалиома?
Обычно заболевание возникает по нескольким причинам:
- Мутация ДНК
Мутирует ген, который отвечает за подавление опухолей.
- Наследственность
Генетическая предрасположенность к формированию базалиом.
- Ультрафиолетовая радиация
Клетки кожи превращаются в опасные образования из-за долгого воздействия солнца.
Молодая базалиома быстро истончает эпидермис. Появляется язва. Она периодически зарастает корочкой, но никогда не заживает. Наоборот, язва постоянно увеличивается и проникает в соседние ткани. Так выглядит базалиома в 70% случаев.
Так выглядит базалиома в 70% случаев.
Образование растёт долго — месяцами. Поэтому пациенты нередко обращаются к врачу только через год после появления новообразования.
Некоторые категории людей чаще других сталкиваются с базалиомами.
Главные факторы риска:
- Возраст и пол
Пожилые мужчины особенно сильно страдают от базальноклеточного рака. Впрочем, женщин и людей помоложе он тоже не щадит. Просто реже поражает.
- Личная или семейная история рака кожи
Базалиомы или меланомы в прошлом увеличивают риск их появления в будущем.
- Солнечные ожоги
Солнце повреждает кожу. Возрастает вероятность мутации базальных клеток.
- Травмы кожи
Риск появления базалиомы повышается из-за термических ожогов и некоторых заболеваний, например, из-за волчанки.
- Наследственные болезни
Синдром Горлина — вызывает психические и эндокринные нарушения, а также множественные очаги базальноклеточного рака. Ещё базалиомы растут при синдромах Ромбо и Базекса-Дюпре-Кристола.
Ещё базалиомы растут при синдромах Ромбо и Базекса-Дюпре-Кристола.
Риск болезни повышает ионизирующее излучение, отравление мышьяком и подавление иммунитета.
Устранение этих факторов поможет снизить вероятность рака. Конечно, от наследственных заболеваний так просто не избавиться, но любой человек может защитить кожу от солнца. Следуйте простым правилам:
- Не выходите на улицу в середине дня или оставайтесь в тени
- Носите одежду, которая закрывает кожу от солнца
- Не ходите в солярии
- На улице используйте солнцезащитный крем уровня APF50 или выше
Да, вы не обезопасите себя полностью, но серьёзно уменьшите риск раковых заболеваний.
Чем базалиома отличается от меланомы
Когда людям диагностируют рак кожи, они часто думают, что болезнь может убить их в ближайшее время.
Да, любой рак потенциально опасен.
Но разные виды вредоносных образований сильно отличаются степенью угрозы.
Ранее мы рассказали — базалиома далеко не всегда смертельно опасна и от неё можно легко избавиться. Она вызывает осложнения только без лечения.
Она вызывает осложнения только без лечения.
Базальноклеточный рак кожи — одно из самых безобидных раковых образований, а многие пациенты имеют дело с более смертоносными заболеваниями.
Мы говорим о меланоме.
Так называется опаснейший рак кожи. Он встречается редко, но для многих пациентов заканчивается трагически.
Чем меланома отличается от базалиомы?
Несколькими признаками:
- Место возникновения
Меланома и базалиома образуются из разных групп клеток кожи.
- Вероятность распространения
Базалиома проникает в другие органы лишь в редких случаях, тогда как меланома практически всегда создаёт метастазы даже в отдалённых частях тела.
- Скорость роста
Базалиома увеличивается и распространяется под кожей медленно — на это часто уходят годы. Меланома развивается быстрее. Такой агрессивный рак активно растёт в месте появления, а ещё проникает в соседние ткани. И метастазирует во внутренние органы.
И метастазирует во внутренние органы.
- Внешний вид
Обычно врачи легко отличают меланому от базалиомы. Но иногда в базальноклеточной опухоли скапливаются пигментные клетки, из которых состоит меланома. Тогда доктор проводит дополнительные исследования, чтобы определить тип рака.
Как видите, разница между меланомой и базалиомой очень велика.
Её важно учитывать.
Иначе вы рискуете здоровьем.
Например, у пациента в прошлом выросла базалиома. Он обратился в клинику не сразу, но врачи благополучно удалили образование. Теперь пациент думает, что и другие новообразования не нужно лечить быстро.
Однако меланома не будет ждать.
Её необходимо выявить на ранней стадии и своевременно удалить. Если опоздать — во время осмотра вместо маленького образования врач обнаружит разросшийся рак с метастазами по внутренним органам.
Конечно, так происходит не всегда. Но с каждым днём меланома неудержимо растёт и наносит большой ущерб организму.
Мы советуем ежегодно проходить осмотр у врача. При изменении старых родинок нужно обращаться к специалисту даже вне расписания.
Диагностика и лечение
Как лечить базалиому?
Сначала получите точный диагноз. Даже если вы заметили у себя на коже новообразование и приняли его за рак, это ещё ничего не доказывает.
Обратитесь к дерматологу.
Он лечит все болезни кожи, а также диагностирует образования — безобидные и злокачественные. Врач осматривает новообразования и проводит дерматоскопию. Дальше нужна помощь онколога. Раковые заболевания устраняет именно он, причём разными методами.
Как лучше лечить базалиому?
Зависит от её типа, размера и местоположения. Также у врача могут быть свои предпочтения относительно методов лечения. Иногда хирургия, иногда лазер. Чаще всего базалиомы вырезают, но способов удаления довольно много:
- Эксцизионная биопсия
Сочетание метода диагностики и хирургической операции. Врач отрезает всю базалиому и ещё немного здоровой кожи по краям — не больше 5 мм. Ранку зашивает. Отрезанное новообразование отправляет на исследование.
Врач отрезает всю базалиому и ещё немного здоровой кожи по краям — не больше 5 мм. Ранку зашивает. Отрезанное новообразование отправляет на исследование.
- Контролируемая эксцизия
Послойное удаление образования. После каждого слоя врач проверяет отрезанные кусочки на раковые клетки. Это гарантирует полное устранение базалиомы. Операция назначается для удаления образований — рядом с губами, носом и глазами.
- Кюретаж и электрохирургия
Доктор отрезает новообразование специальным инструментом, а потом прижигает рану или обрабатывает химическими веществами. В некоторых случаях он повторяет процедуру несколько раз до полного устранения раковых клеток. Операция подходит лишь для маленьких образований. Она успешна в 95% случаев.
- Поверхностная хирургия кожи
Этим методом врачи убирают маленькие новообразования в верхних слоях кожи. Используется местная анестезия. Швы не накладываются.
- Криотерапия
Лечение поверхностных образований жидким азотом. Врачи замораживают базалиомы, а потом оттаивают — новообразования превращаются в волдыри и разрушаются. После заживления на их месте остаются белые отметины.
- Радиотерапия
Такой метод используется как основное лечение или как дополнительная терапия, если базалиома распространилась за пределы места появления. На опухоль воздействуют рентгеновскими лучами. Радиотерапия применяется в ситуациях, когда хирургическая операция невозможна. Иногда при облучении образуются новые опухоли. Есть риск рецидива базалиомы.
- Лазерная хирургия
Доктор выжигает клетки новообразования мощным лазерным лучом. Здоровые ткани не повреждаются. В основном лазером удаляют опухоли на поверхности кожи, но изредка он используется и против крупных базалиом.
Если опухоль проникла глубоко в ткани и кости, то расправиться с ней можно с помощью комбинированного лечения. Рак на поверхности вырезают. Злокачественные клетки внутри устраняют радиотерапией.
Рак на поверхности вырезают. Злокачественные клетки внутри устраняют радиотерапией.
Избавиться от базалиомы с помощью лазерной хирургии можно в клинике «Лазерсвит». У нас работают дерматологи с опытом более 17 лет. Они обучались за рубежом, уже осмотрели более 100 000 пациентов и легко выявляют злокачественные образования на ранней стадии. В диагностике им помогает немецкий дерматоскоп Delta 20 T. Прибор увеличивает изображение кожи в 16 раз — признаки рака не остаются незамеченными.
Приходите в «Лазерсвит» и навсегда распрощайтесь с медлительными, но всё же опасными базалиомами.
Реконструктивные аспекты хирургического лечения новообразований кожи наружного носа
Среди онкологических заболеваний злокачественные опухоли кожи занимают 3-е место по частоте встречаемости. Из числа всех злокачественных новообразований кожи лица 30% локализуются на коже носа [1, 2]. Базально-клеточный рак чаще располагается в области эмбриональных линий соединения лицевых складок — на крыльях носа, по ходу носогубной складки.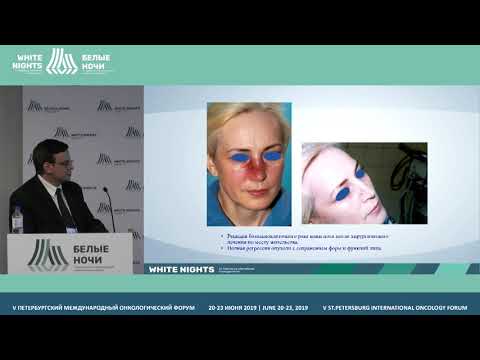 Плоскоклеточный рак кожи, как правило, встречается на коже спинки и крыла носа [4]. Неудовлетворительные результаты лечения опухолей кожи наружного носа — одна из важных социальных проблем. Ввиду того что нос является центральной и наиболее заметной составной частью лица, даже незначительные дефекты этой зоны воспринимаются пациентами крайне болезненно [3, 8].
Плоскоклеточный рак кожи, как правило, встречается на коже спинки и крыла носа [4]. Неудовлетворительные результаты лечения опухолей кожи наружного носа — одна из важных социальных проблем. Ввиду того что нос является центральной и наиболее заметной составной частью лица, даже незначительные дефекты этой зоны воспринимаются пациентами крайне болезненно [3, 8].
Социальная значимость расположения опухолей кожи в области лица существенно влияет на выбор метода лечения [5]. Лучевая терапия, криодеструкция и лазерное иссечение злокачественных опухолей кожи позволяют добиться в равной степени благоприятных результатов при I и II стадиях процесса [3, 4]. Однако при данных видах лечения довольно высок процент рецидивов опухоли: при близкофокусной рентгенотерапии опухолей кожи лица он составляет 10—30%, при лазеродеструкции — 2,8—6,9%, при криодеструкции — 18—22% [9].
Риск развития рецидива опухоли во многом зависит от типа ее гистологического строения. Морфеаподобный, микронодулярный, инфильтрирующий и поверхностно-распространяющийся типы гистологического строения базально-клеточного рака кожи относятся к факторам высокого риска рецидива [10]. Проблема частого рецидивирования рака кожи носа представляет особую опасность: именно при этой локализации кожа близко прилежит к костям и нервам, что обусловливает в послеоперационном периоде обширный косметический дефект и выраженный болевой синдром. В большинстве случаев причиной рецидивирования становится недостаточно широкое иссечение опухоли из-за желания одномоментного замещения дефекта местными тканями. Чем радикальнее и своевременнее (на более раннем этапе заболевания) проведено лечение, тем меньше вероятность появления рецидивов. Отмечено, что рецидивы чаще встречаются у молодых людей, нежели у пожилых [9].
Проблема частого рецидивирования рака кожи носа представляет особую опасность: именно при этой локализации кожа близко прилежит к костям и нервам, что обусловливает в послеоперационном периоде обширный косметический дефект и выраженный болевой синдром. В большинстве случаев причиной рецидивирования становится недостаточно широкое иссечение опухоли из-за желания одномоментного замещения дефекта местными тканями. Чем радикальнее и своевременнее (на более раннем этапе заболевания) проведено лечение, тем меньше вероятность появления рецидивов. Отмечено, что рецидивы чаще встречаются у молодых людей, нежели у пожилых [9].
При хирургическом лечении даже небольших по размеру (диаметром до 2 см) опухолей кожи носа, как правило, требуется реконструкция дефекта, образовавшегося после иссечения новообразования. При планировании реконструктивных операций на коже носа особое внимание должно уделяться не только профилю носа, но и симметрии спинки и крыльев носа, поскольку даже небольшая девиация в ту или иную сторону создает значительное косметическое нарушение, а также приводит к нарушению носового дыхания [9].
При хирургическом лечении рака кожи носа вопросы кожной пластики решаются индивидуально для каждого больного. При новообразованиях диаметром до 1 см используется пластика местными тканями — отсепарованной окружающей кожей. При более крупных опухолях (диаметром до 2—3 см) для закрытия дефекта применяются различные виды локальных кожно-жировых лоскутов. Так, при новообразованиях кожи корня носа чаще всего используется скользящий лоскут со лба или U-образный лоскут из кожи области глабеллы. При расположении опухоли на спинке, скате или крыле носа оптимальным способом реконструкции является пластика ротационным щечным лоскутом. При этом из кожи щеки соответствующей стороны, согласно предварительной разметке, выкраивается треугольный кожно-жировой лоскут, ось которого совпадает с направлением носощечной складки. После мобилизации лоскут истончается, ротируется на зону дефекта и подшивается кожными швами. Благодаря хорошей подвижности кожи щеки и наличию естественной носощечной складки после ушивания донорской раны остается незаметный рубец. Возможные осложнения представленного способа пластики — краевой некроз лоскута, а также эстетический недостаток, связанный с чрезмерным выбуханием лоскута, если он недостаточно истончен. Нагноение послеоперационной раны при данной операции встречается крайне редко. При опухолях ската носа хороший косметический эффект обеспечивает пластика скользящим щечным лоскутом.
Возможные осложнения представленного способа пластики — краевой некроз лоскута, а также эстетический недостаток, связанный с чрезмерным выбуханием лоскута, если он недостаточно истончен. Нагноение послеоперационной раны при данной операции встречается крайне редко. При опухолях ската носа хороший косметический эффект обеспечивает пластика скользящим щечным лоскутом.
Анатомическое строение кончика носа имеет отличительную особенность: кожа в этой зоне малоподвижна и плотно сращена с подлежащим хрящом. Следовательно, ушивание дефекта кончика носа за счет отсепаровки окружающей кожи невозможно. В данном случае применяется одна из пластик — скользящим U-образным лоскутом с глабеллы или свободным полнослойным кожным лоскутом. Последний предпочтительно брать из заушной или надключичной области, где кожа достаточно подвижна и близка по толщине к коже кончика носа. Послеоперационное кровотечение и недостаточное питание лоскута нередко приводят к его некрозу. В случае избыточного рубцевания или пигментации лоскута возможна коррекция контура и цвета с помощью световой дермабразии.
Сложной хирургической задачей считается замещение обширного дефекта наружного носа, включающего дефект ската носа и полнослойный дефект крыла носа, возникающие после удаления злокачественной опухоли. Известна методика пластики крыла носа, описанная К.П. Сусловым в 1898 г. [7]. Эта методика применяется при сквозных дефектах крыла носа диаметром до 3 см и предполагает свободную пересадку части ушной раковины, взятой из края во всю толщу, в зону дефекта свободной части крыла носа. Трансплантат подшивают обнаженным краем к освеженному краю дефекта встык наружным и внутренним швами, при этом наружная и внутренняя выстилка крыла носа образована кожей. Дефект ушной раковины закрывают, сшивая его края с обеих сторон. Недостаток данного способа в том, что трансплантат соприкасается с освеженным краем дефекта на небольшом протяжении — на участке в виде узкой полосы. Из-за недостаточного питания пересаженный лоскут часто подвергается некрозу.
Наиболее близким по технической сущности является способ, предложенный И. Йозефом в 1931 г. [7]. Сущность способа заключается в следующем. На одноименной стороне лица создается длинный кожно-жировой носогубный лоскут. После мобилизации лоскута дистальная его половина подворачивается внутрь и подшивается к слизистой носа в области сквозного дефекта, благодаря чему создается внутренняя выстилка крыла носа. Проксимальная часть лоскута образует наружную кожную выстилку крыла носа. К существенным недостаткам способа следует отнести отсутствие жесткого каркаса ноздри, в результате чего крыло носа за счет клапанного эффекта на вдохе пролабирует внутрь и прижимается к перегородке носа, затрудняя носовое дыхание.
Йозефом в 1931 г. [7]. Сущность способа заключается в следующем. На одноименной стороне лица создается длинный кожно-жировой носогубный лоскут. После мобилизации лоскута дистальная его половина подворачивается внутрь и подшивается к слизистой носа в области сквозного дефекта, благодаря чему создается внутренняя выстилка крыла носа. Проксимальная часть лоскута образует наружную кожную выстилку крыла носа. К существенным недостаткам способа следует отнести отсутствие жесткого каркаса ноздри, в результате чего крыло носа за счет клапанного эффекта на вдохе пролабирует внутрь и прижимается к перегородке носа, затрудняя носовое дыхание.
Цель исследования — улучшение онкологических и функциональных результатов лечения рака и меланомы кожи носа.
Задачи исследования:
1. Определить частоту послеоперационных осложнений при иссечении злокачественных опухолей кожи носа с пластикой дефекта свободными и перемещенными кожными лоскутами.
2. Оценить эффективность нового метода реконструкции наружного носа.
Пациенты и методы
Проанализированы результаты хирургического лечения злокачественных опухолей кожи носа у 93 пациентов, среди которых было 45 мужчин и 48 женщин. Операция заключалась в широком иссечении новообразования с одномоментным закрытием образовавшегося дефекта с помощью определенного вида пластики. Средний возраст пациентов составил 70,5 года. По гистологической структуре у больных наблюдались базально-клеточный рак кожи носа (n=62), плоскоклеточный (n=21) и метатипичный (n=5) рак, меланома (n=4), ганглионейробластома (n=1). Распределение больных по системе TNM выглядело следующим образом: Т1 — 50 пациентов, Т2 — 29, Т3 — 3, Т4 — 11. Использована реконструкция дефектов наружного носа различными видами лоскутов, такими как скользящий кожно-жировой (n=34), ротационный кожно-жировой лоскут со щеки (n=38), свободный полнослойный (n=4), свободный кожно-хрящевой трансплантат из ушной раковины (n=9), кожно-апоневротический лоскут со лба (n=3), комбинированный — кожно-жировой лоскут с применением хрящевого трансплантата из ушной раковины (n=5). В ряде случаев по поводу распространенного рецидивного рака кожи носа с вовлечением в процесс костных структур носа или орбиты выполнены экзентерация орбиты (n=4), а также фронто- и этмоидотомия (n=2). В одном случае больной с ганглионейробластомой кожи корня носа (рецидив после лазеродеструкции и хирургического лечения с метастазами в лимфоузлы шеи справа и слева) одномоментно с операцией на первичном очаге проведена двусторонняя шейная лимфодиссекция.
В ряде случаев по поводу распространенного рецидивного рака кожи носа с вовлечением в процесс костных структур носа или орбиты выполнены экзентерация орбиты (n=4), а также фронто- и этмоидотомия (n=2). В одном случае больной с ганглионейробластомой кожи корня носа (рецидив после лазеродеструкции и хирургического лечения с метастазами в лимфоузлы шеи справа и слева) одномоментно с операцией на первичном очаге проведена двусторонняя шейная лимфодиссекция.
В целях реконструкции сквозного дефекта ската и крыла наружного носа мы применили новый способ пластики. Методика вмешательства заключается в следующем. После иссечения опухоли ската и крыла носа (рис. 1) Рис. 1. Базально-клеточный рак кожи носа, разметка перед операцией. из кожи щечной области противоположной стороны формируют транспозиционный листовидный кожно-жировой лоскут, который разворачивают на 180˚, проводят через подкожный тоннель спинки носа, укладывают на дефект кожной поверхностью внутрь и подшивают к краям раны, формируя внутреннюю выстилку ската носа на стороне удаленной опухоли. Дистальный конец транспозиционного лоскута загибают кверху кожной поверхностью кнаружи, за счет чего формируется дубликатура кожи, образующая свободный край крыла носа. Между листками кожи помещают и фиксируют швами предварительно взятый из XI ребра справа хрящевой трансплантат, соответствующий размерам свободного края крыла носа (рис. 2). Рис. 2. Лоскут проведен через подкожный тоннель и уложен на дефект кожей внутрь. Благодаря этой манипуляции создается хрящевой каркас крыла носа (рис. 3). Рис. 3. Сформирован свободный край крыла носа. Донорскую рану закрывают первичным швом путем простого сближения краев раны. Из кожи щеки на стороне удаленной опухоли выкраивают транспозиционный кожно-жировой лоскут необходимой длины и ширины, укладывают его на дефект ската и крыла носа и фиксируют швами (рис. 4). Рис. 4. Транспозиционный лоскут уложен на дефект (наружная выстилка). Донорскую рану на щеке закрывают местными тканями (рис. 5). Рис. 5. Внешний вид пациента в конце операции. В полость носа помещают турунду с метилурациловой мазью.
Дистальный конец транспозиционного лоскута загибают кверху кожной поверхностью кнаружи, за счет чего формируется дубликатура кожи, образующая свободный край крыла носа. Между листками кожи помещают и фиксируют швами предварительно взятый из XI ребра справа хрящевой трансплантат, соответствующий размерам свободного края крыла носа (рис. 2). Рис. 2. Лоскут проведен через подкожный тоннель и уложен на дефект кожей внутрь. Благодаря этой манипуляции создается хрящевой каркас крыла носа (рис. 3). Рис. 3. Сформирован свободный край крыла носа. Донорскую рану закрывают первичным швом путем простого сближения краев раны. Из кожи щеки на стороне удаленной опухоли выкраивают транспозиционный кожно-жировой лоскут необходимой длины и ширины, укладывают его на дефект ската и крыла носа и фиксируют швами (рис. 4). Рис. 4. Транспозиционный лоскут уложен на дефект (наружная выстилка). Донорскую рану на щеке закрывают местными тканями (рис. 5). Рис. 5. Внешний вид пациента в конце операции. В полость носа помещают турунду с метилурациловой мазью. В рану ставят резиновый дренаж, который удаляют через 1 сут.
В рану ставят резиновый дренаж, который удаляют через 1 сут.
В качестве примера приводим следующее наблюдение.
Больной П., 55 лет, поступил в торакальное отделение ГБУЗ ЯО «Областная клиническая онкологическая больница» 26.05.18 с жалобами на наличие опухоли в области наружного носа. При осмотре обнаружена опухоль кожи наружного носа слева в виде язвы диаметром до 4,5 см с прорастанием всей толщи ската носа и полным разрушением крыла носа слева. Цитология (от 21.05.18): базалиома. Поставлен диагноз «базалиома кожи носа справа T4N0M0, II стадия».
27.05.18 выполнена операция. Под эндотрахеальным наркозом иссечена опухоль наружного носа справа с отступлением от краев опухоли на 1 см. Гемостаз. Из кожи щечной области справа сформирован транспозиционный листовидный кожно-жировой лоскут, который развернут на 180˚, проведен через подкожный тоннель спинки носа на левую сторону, уложен на дефект кожной поверхностью внутрь и подшит к краям раны (таким образом сформирована внутренняя выстилка ската носа слева). Дистальный конец транспозиционного лоскута завернут кверху кожной поверхностью кнаружи, сформирована дубликатура кожи, образующая свободный край крыла носа. Между листками кожи помещен и фиксирован швами предварительно взятый из XI ребра справа хрящевой трансплантат. Донорская рана правой половины лица закрыта первичным швом простым сближением краев раны. Из кожи левой щеки выкроен транспозиционный кожно-жировой лоскут соответствующей длины и ширины, уложен на дефект ската и крыла носа, фиксирован швами. Донорская рана на щеке закрыта местными тканями. В полость носа слева поставлена турунда с метилурациловой мазью. В рану на щеке справа и слева помещены резиновые дренажи, которые удалены через 1 сут. Заживление раны первичное. При контрольном осмотре через 1 мес — хороший косметический результат, носовое дыхание свободное.
Дистальный конец транспозиционного лоскута завернут кверху кожной поверхностью кнаружи, сформирована дубликатура кожи, образующая свободный край крыла носа. Между листками кожи помещен и фиксирован швами предварительно взятый из XI ребра справа хрящевой трансплантат. Донорская рана правой половины лица закрыта первичным швом простым сближением краев раны. Из кожи левой щеки выкроен транспозиционный кожно-жировой лоскут соответствующей длины и ширины, уложен на дефект ската и крыла носа, фиксирован швами. Донорская рана на щеке закрыта местными тканями. В полость носа слева поставлена турунда с метилурациловой мазью. В рану на щеке справа и слева помещены резиновые дренажи, которые удалены через 1 сут. Заживление раны первичное. При контрольном осмотре через 1 мес — хороший косметический результат, носовое дыхание свободное.
Заключение
Предлагаемый способ реконструкции наружного носа позволяет сформировать наружную и внутреннюю выстилку ската и крыла носа, а также создать плотный хрящевой каркас воссозданного крыла носа, обеспечивая хороший функциональный и косметический результат операции.
Выводы
1. Заживление раны первичным натяжением наблюдалось в 80,6% случаев.
2. Предложенный способ реконструкции сквозного дефекта ската и крыла наружного носа демонстрирует хорошее заживление послеоперационной раны и обеспечивает оптимальный косметический результат.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Участие авторов:
Концепция и дизайн исследования: А.К., А.Ч., В.Б.
Сбор и обработка материала: А.К., А.Ч., В.Б.
Статистическая обработка данных: А.К., А.Ч., В.Б.
Написание текста: А.К., А.Ч., В.Б.
Редактирование: А.К., В.Б.
Сведения об авторах
Клочихин А.Л. — https://orcid.org/0000-0003-2660-8578; e-mail: [email protected]
Чистяков А.Л. — https://orcid.org/0000-0002-5759-1417; e-mail: [email protected]
Бырихина В.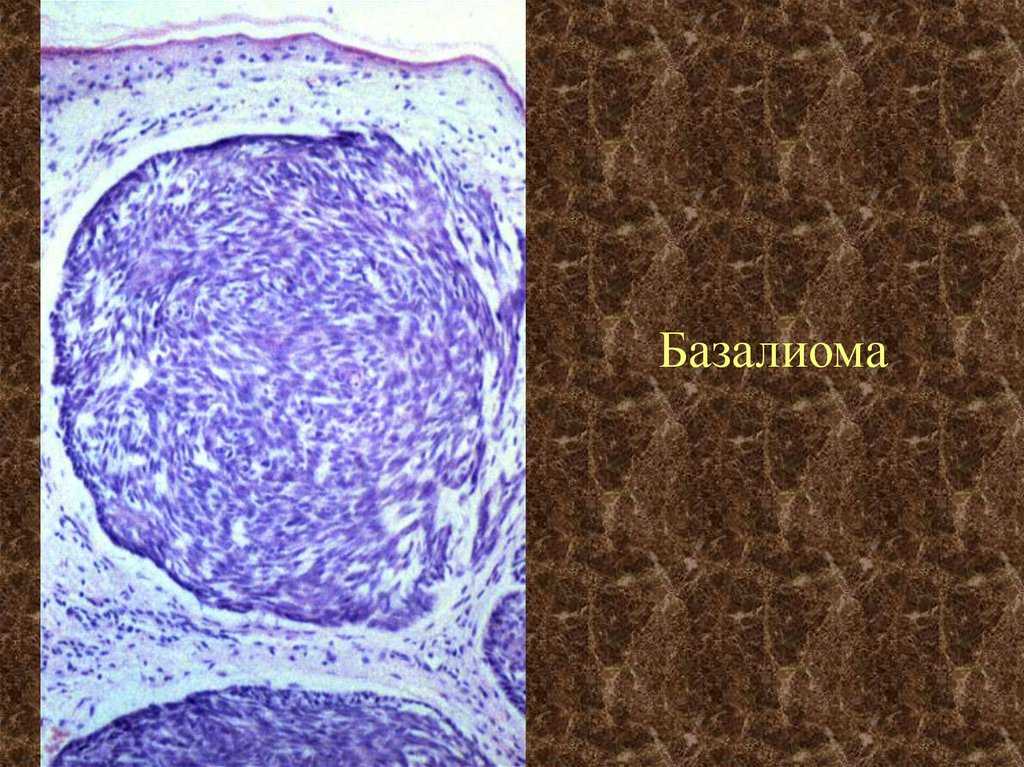 В. — https://orcid.org/0000-0001-9013-1140; e-mail: [email protected]
В. — https://orcid.org/0000-0001-9013-1140; e-mail: [email protected]
Автор, ответственный за переписку: Клочихин А.Л. — e-mail: [email protected]
Клочихин А.Л., Чистяков А.Л., Бырихина В.В. Реконструктивные аспекты хирургического лечения новообразований кожи наружного носа. Российская ринология. 2019;27(3):121-126. https://doi.org/10.17116/rosrino201927031
Лечение базальноклеточного рака — Фонд рака кожи
При раннем обнаружении большинство базальноклеточных карцином (БКК) можно лечить и вылечить. Своевременное лечение имеет жизненно важное значение, потому что по мере роста опухоли она становится все более опасной и потенциально обезображивающей, что требует более обширного лечения. Некоторые редкие агрессивные формы могут привести к летальному исходу, если их не лечить быстро.
Если у вас диагностирован малый или ранний базально-клеточный рак, ряд эффективных методов лечения обычно можно провести амбулаторно с использованием местной анестезии с минимальной болью. После этого большинство ран заживают естественным путем, оставляя минимальные шрамы.
После этого большинство ран заживают естественным путем, оставляя минимальные шрамы.
Варианты включают:
- Кюретаж и электродесикацию (электрохирургия)
- Хирургия Мооса
- Эксцизионная хирургия
- Лучевая терапия
- Фотодинамическая терапия
- Криохирургия
- Лазерная хирургия
- Лекарства для местного применения
- Лекарства для прогрессирующего ОЦК
Хирургия Мооса
Кюретаж и электродесикация (электрохирургия)
Как это работает
Дерматолог соскабливает или сбривает базальноклеточную карциному с помощью кюретки (острого инструмента с кольцеобразным наконечником), затем использует тепло или химический реагент для разрушения оставшихся раковых клеток, остановки кровотечения и закрытия раны. Врач может повторить процедуру несколько раз в течение одного и того же сеанса, пока не останется раковых клеток. Как правило, после операции на месте операции остается круглый беловатый шрам, напоминающий ожог от сигареты.
При использовании
Кюретаж и электродесикация могут быть эффективны для большинства небольших очагов БКК. В этих случаях процедура имеет коэффициент излечения, близкий к 9.5 процентов.
Операция по методу Мооса
Как это работает
Операция по методу Мооса выполняется за одно посещение поэтапно. Хирург удаляет видимую опухоль и очень небольшой участок ткани вокруг и под опухолью. Хирург кодирует ткань цветом и рисует карту, соответствующую области хирургического вмешательства пациента. В лаборатории на месте хирург исследует ткань под микроскопом, чтобы увидеть, остались ли какие-либо раковые клетки. Если это так, хирург возвращается к пациенту и удаляет больше ткани именно там, где находятся раковые клетки. Врач повторяет этот процесс до тех пор, пока не исчезнут признаки рака. Затем рану можно закрыть или, в некоторых случаях, дать ей зажить самостоятельно.
При использовании
Хирургия Мооса является золотым стандартом, наиболее эффективной техникой удаления БКК с минимальным повреждением здоровых тканей и достижением максимально возможного уровня излечения — до 99 процентов при впервые пролеченных опухолях. Его часто рекомендуют при базально-клеточном раке, локализованном вокруг глаз, носа, губ, ушей, волосистой части головы, пальцев рук, ног или половых органов. Mohs также используется для больших, агрессивных или быстро растущих БКК, а также для рецидивирующих опухолей, а также опухолей с нечеткими краями. Узнайте больше об операции Мооса здесь.
Его часто рекомендуют при базально-клеточном раке, локализованном вокруг глаз, носа, губ, ушей, волосистой части головы, пальцев рук, ног или половых органов. Mohs также используется для больших, агрессивных или быстро растущих БКК, а также для рецидивирующих опухолей, а также опухолей с нечеткими краями. Узнайте больше об операции Мооса здесь.
Эксцизионная хирургия
Как это работает
С помощью скальпеля хирург удаляет всю опухоль вместе с «защитным запасом» окружающих тканей и отправляет ее в лабораторию для анализа. Край удаляемой кожи зависит от толщины и расположения опухоли. Если лаборатория обнаружит раковые клетки за краями, позже может быть проведена дополнительная операция, пока края не будут свободны от рака.
При использовании
При небольших, ранних базальноклеточных карциномах, которые не распространились, эксцизионная хирургия часто является единственным необходимым лечением. Показатели излечения выше 95 процентов на большинстве участков тела, как при кюретаже и электродесикации.
Лучевая терапия
Как это работает
Врач использует низкоэнергетические рентгеновские лучи для разрушения опухоли без необходимости разрезания или анестезии. Для разрушения опухоли может потребоваться несколько процедур в течение нескольких недель или ежедневные процедуры в течение определенного времени.
При использовании
При лучевой терапии невозможно узнать, что вся опухоль уничтожена. Поскольку эта процедура менее точна и дает коэффициент излечения всего 90 процентов, он в основном используется для БКК, которые трудно поддаются хирургическому лечению, а также у пожилых пациентов или людей со слабым здоровьем, которым не рекомендуется хирургическое вмешательство. В некоторых случаях распространенной БКК, особенно при поражении окружающих нервов, облучение может использоваться после операции или в сочетании с другими методами лечения.
Криохирургия
Как это работает
Дерматолог использует аппликатор с ватным наконечником или распылитель для нанесения жидкого азота, чтобы заморозить и разрушить опухоль. Позже на пораженном участке и окружающей коже могут образоваться волдыри или покрыться коркой и отпасть, позволяя появиться здоровой коже.
Позже на пораженном участке и окружающей коже могут образоваться волдыри или покрыться коркой и отпасть, позволяя появиться здоровой коже.
При использовании
Криохирургия эффективна при небольших поверхностных базальноклеточных карциномах. Это особенно полезно для пациентов с нарушениями свертываемости крови или проблемами с переносимостью анестезии. Уровень излечения составляет от 85 до 90 процентов. Этот метод реже используется при инвазивной БКК, потому что он может пропустить более глубокие части опухоли, а также потому, что рубцовая ткань в этом месте может затруднить обнаружение рецидива.
Лазерная хирургия
Как это работает
Дерматолог направляет луч интенсивного света на опухоль, чтобы воздействовать на поверхностные базально-клеточные раки. Некоторые лазеры испаряют (аблируют) рак кожи, в то время как другие (неабляционные лазеры) преобразуют луч света в тепло, которое разрушает опухоль, не повреждая поверхность кожи.
При использовании
Лазерная хирургия еще не одобрена FDA для лечения поверхностного базально-клеточного рака, но иногда используется в качестве вторичной терапии, особенно когда другие методы оказались безуспешными.
Фотодинамическая терапия (ФДТ)
Как это работает
Дерматолог наносит местное средство, чтобы сделать поражение чувствительным к свету, или вводит средство в опухоль. После короткого периода времени для поглощения дерматолог использует синий свет или импульсный лазер на красителе (или иногда контролируемый естественный солнечный свет), который вызывает реакцию, разрушающую базально-клеточную карциному. После процедуры пациенты должны строго избегать солнечного света в течение не менее 48 часов, так как воздействие ультрафиолета усилит активацию лекарства и может вызвать серьезные солнечные ожоги.
При использовании
ФДТ можно использовать при некоторых поверхностных базальноклеточных карциномах на лице и волосистой части головы, но не рекомендуется при инвазивной базальноклеточной карциноме.
Лекарства для местного применения
Одобренные лекарства
5-фторурацил (5-ФУ) (Эфудекс®, Карак®, Флуороплекс®, Толак®)
Имихимод (Алдара®, Зиклара®)
Как они работают
представляют собой кремы или гели, наносимые непосредственно на пораженные участки кожи для лечения поверхностных БКК с минимальным риском рубцевания.
 Имихимод активирует иммунную систему для атаки раковых клеток, а 5-ФУ представляет собой местную химиотерапию, убивающую раковые клетки.
Имихимод активирует иммунную систему для атаки раковых клеток, а 5-ФУ представляет собой местную химиотерапию, убивающую раковые клетки.
Когда они используются
5-ФУ, химиотерапия, одобренная для лечения некоторых видов рака внутренних органов, также была одобрена FDA для местного применения при поверхностных базально-клеточных карциномах, при этом процент излечения составляет от 80 до 90 процентов. Имиквимод одобрен для лечения поверхностного базально-клеточного рака с показателями излечения от 80 до 90 процентов. Часто опухоли, диагностированные при биопсии как поверхностные, имеют другие инвазивные области в пределах одного и того же поражения, что существенно затрудняет правильный выбор опухоли для этого лечения.
Взвешивая все «за» и «против» вариантов лечения, важно учитывать, что у лучевой терапии, криохирургии и местных препаратов есть один существенный общий недостаток — ткань не исследуется под микроскопом, поэтому нет возможности определить, насколько полностью была удалена опухоль. удаленный.
удаленный.
Лечение распространенного базальноклеточного рака
Одобренные пероральные препараты
Два пероральных препарата одобрены FDA для лечения взрослых с очень редкими случаями распространенного базальноклеточного рака, который имеет большие размеры или глубоко проникает в кожу, распространяется на другие части тела или сопротивляется многократное лечение и рецидивы.
Висмодегиб (Эриведж®)
Сонидегиб (Одомзо®)
Принцип действия
Оба препарата являются таргетными препаратами, принимаемыми внутрь. Они работают, блокируя сигнальный путь «ежа», ключевой фактор развития BCC. В 2012 году висмодегиб стал первым лекарством, когда-либо одобренным FDA для лечения распространенного рака молочной железы. Второй препарат ингибитора пути хеджинга (HHI), сонидегиб, был одобрен для лечения распространенной БКК в 2015 году. глубоко или часто рецидивирующие), которые либо рецидивируют после хирургического вмешательства или облучения, либо не поддаются лечению хирургическим вмешательством или облучением и стали опасными или опасными для жизни.
Сонидегиб применяют у взрослых при местно-распространенном БКК, глубоко проникающем в кожу или повторно рецидивирующем, а также в случаях, когда другие методы лечения, такие как хирургическое вмешательство или лучевая терапия, не могут быть использованы.
Из-за риска врожденных дефектов беременным женщинам или женщинам, которые могут забеременеть, не следует использовать ни один из этих препаратов. Пары должны использовать противозачаточные средства, если женщина способна забеременеть, пока ее партнер принимает лекарство.
Ученые также изучают несколько других целевых ингибиторов hedgehog в качестве потенциальных средств лечения местно-распространенной и метастатической БКК.
Утвержденные иммунотерапевтические препараты
В феврале 2021 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило препарат для внутривенной иммунотерапии cemiplimab-rwlc (Libtayo®) для лечения пациентов с некоторыми формами распространенной базально-клеточной карциномы.
Cemiplimab-rwlc (Libtayo®)
Как это работает
Cemiplimab – это тип иммунотерапии, известный как терапия блокады контрольных точек, которая работает, используя силу иммунной системы для борьбы с раком. В нормальных условиях иммунная система использует контрольные точки, которые представляют собой молекулы, подавляющие выработку Т-клеток, белых кровяных клеток, которые помогают защитить организм от инфекции. Эти контрольные точки удерживают Т-клетки от перепроизводства и нападения на нормальные клетки в организме. Однако раковые клетки способны поддерживать активность этих контрольных точек, подавляя иммунную систему, чтобы рак мог расти и процветать. Цемиплимаб блокирует работу определенной контрольной точки, называемой PD-1, поэтому иммунная система может высвобождать огромное количество Т-клеток для атаки и уничтожения раковых клеток.
Узнайте больше о цемиплимабе.
Когда он используется
Цемиплимаб используется для лечения пациентов с распространенным базально-клеточным раком (BCC), ранее получавших ингибитор хэджхог-пути (HHI), или для которых HHI не подходит. Полное одобрение было предоставлено для пациентов с местно-распространенной БКК, а ускоренное одобрение было предоставлено для пациентов с метастатическим БКК.
Полное одобрение было предоставлено для пациентов с местно-распространенной БКК, а ускоренное одобрение было предоставлено для пациентов с метастатическим БКК.
Проверил:
Джули К. Карен, MD
Рональд Л. Мой, доктор медицины
Последнее обновление: апрель 2021 г.
Он предназначен только для образовательных целей. Информация о лечении на этой странице не является рекомендацией или одобрением какого-либо лекарства, устройства или лечения, а также не предполагает, что какое-либо лекарство, устройство или лечение безопасно или эффективно для вас. Если у вас есть какие-либо вопросы о лечении рака кожи, обратитесь к своему лечащему врачу.
Этот раздел стал возможен благодаря поддержке
Базально-клеточный рак носа: фотографии, лечение, перспективы
Базально-клеточный рак носа медленно растет и поддается лечению, если его выявить на ранней стадии. Обратитесь к врачу, если заметите какие-либо необычные пятна или шишки на носу, особенно если вы проводите много времени на открытом воздухе.
Обратитесь к врачу, если заметите какие-либо необычные пятна или шишки на носу, особенно если вы проводите много времени на открытом воздухе.
Базально-клеточная карцинома — это разновидность рака кожи. Он может развиваться на участках кожи, подвергшихся воздействию ультрафиолетовых (УФ) лучей солнца. Это включает в себя ваш нос.
При появлении на носу базально-клеточная карцинома может выглядеть как тонкая желтая область, красноватое пятно, прозрачная шишка или открытая язва, которая не заживает.
Базальная карцинома медленно растет и обычно хорошо поддается лечению. Операция по удалению опухоли является методом выбора. Хотя также могут использоваться такие варианты, как облучение, иммунотерапия и криотерапия.
В этой статье более подробно рассматриваются симптомы, диагностика и лечение базально-клеточного рака носа.
Базально-клеточная карцинома — это разновидность рака кожи. Около 80% всех случаев рака кожи у людей составляют базальные карциномы. Базальный рак начинается в базальном клеточном слое или поверхностном слое вашей кожи.
Базальный рак начинается в базальном клеточном слое или поверхностном слое вашей кожи.
Базально-клеточная карцинома растет медленно. Как правило, базальную карциному носа можно удалить хирургическим путем, прежде чем она распространится на другие области. Но если его не лечить, рак может распространиться на ваши кости и близлежащие ткани.
Типы базально-клеточной карциномы
Существует несколько различных типов базально-клеточной карциномы, которые могут развиваться на носу. В том числе:
- Узловая базально-клеточная карцинома носа: Узловая базально-клеточная карцинома образует четкие бугорки на поверхности кожи. Часто видны кровеносные сосуды.
- Склерозирующая базальноклеточная карцинома носа: Склерозирующая базальноклеточная карцинома выглядит как маленький белый рубец, который медленно увеличивается.
- Поверхностно-распространяющийся базально-клеточный рак носа: Поверхностно-распространяющийся базально-клеточный рак чаще развивается на спине, чем на других поверхностях кожи.
 Но возможно развитие этого типа базально-клеточной карциномы на вашем носу. Он выглядит как тонкие приподнятые участки кожи (называемые «бляшками»), цвет которых близок к нормальному цвету кожи и увеличивается очень медленно.
Но возможно развитие этого типа базально-клеточной карциномы на вашем носу. Он выглядит как тонкие приподнятые участки кожи (называемые «бляшками»), цвет которых близок к нормальному цвету кожи и увеличивается очень медленно. - Пигментная базально-клеточная карцинома носа: Пигментная базально-клеточная карцинома — это форма узловатой или поверхностной базально-клеточной карциномы, которая появляется на более темных тонах кожи. Этот тип базально-клеточной карциномы иногда можно спутать с меланомой до проведения биопсии.
Базальная карцинома появляется на поверхности кожи. Базальная карцинома носа появляется на поверхности носа. Когда базальноклеточная карцинома впервые развивается, ее можно принять за прыщи, укусы насекомых, родинки или сыпь. Симптомы базальноклеточной карциномы, о которых следует знать, включают:
- красноватые пятна на носу
- зудящие пятна
- маленькие, прозрачные и блестящие бугорки, которые могут иметь синие, коричневые или черные участки
- плоские и твердые участки, бледные или желтые, напоминающие шрамы
- открытые язвы, которые не заживают или заживают и возвращаются
- розовые новообразования с приподнятыми краями и видимыми кровеносными сосудами, напоминающие спицы в колесе
- бугорки, которые легко кровоточат
Базально-клеточная карцинома может выглядеть по-разному в зависимости от конкретного типа и ваш оттенок кожи. Вы можете увидеть примеры базально-клеточной карциномы в галерее изображений ниже.
Вы можете увидеть примеры базально-клеточной карциномы в галерее изображений ниже.
Невозможно на 100% предсказать базальную карциному носа. Но, как и в случае со всеми видами рака кожи, известно, что воздействие УФ-излучения является наиболее значительным фактором риска. УФ-излучение повреждает кожу и со временем может привести к раку. Дополнительные факторы риска базально-клеточной карциномы носа включают:
- посещение солярия
- повторные солнечные ожоги
- наличие светлой или светлой кожи
- воздействие мышьяка и некоторых других химических веществ
- воздействие радиации в результате предыдущего лечения рака
- наличие рака кожи в прошлом
- наличие воспалительного заболевания кожи
- наличие ослабленной иммунной системы
- наличие вируса папилломы человека (ВПЧ)
- курение
При большинстве видов рака риск базально-клеточной карциномы носа увеличивается с возрастом. Люди, отнесенные к мужскому полу при рождении, также подвергаются несколько более высокому риску, чем те, кому при рождении отнесены женщины. Но считается, что это связано с тем, что многие рабочие места, традиционно выполняемые людьми, назначенными мужчинами при рождении, связаны с воздействием солнца или радиации.
Но считается, что это связано с тем, что многие рабочие места, традиционно выполняемые людьми, назначенными мужчинами при рождении, связаны с воздействием солнца или радиации.
Профилактика базальноклеточного рака носа
Вы можете предпринять шаги, чтобы защитить себя и снизить риск развития базальноклеточного рака носа. Стратегии включают:
- Ограничьте воздействие УФ-лучей.
- Избегайте соляриев.
- По возможности оставайтесь в тени.
- Используйте солнцезащитный крем и повторно наносите солнцезащитный крем каждые 2 часа.
- Носите широкополые шляпы.
- Носите солнцезащитные очки с защитой от ультрафиолета.
- Избегайте мест, где вы можете подвергнуться воздействию вредных химических веществ.
- Бросить курить.
- Регулярно проверяйте кожу на наличие бугорков, покраснений или необычных новообразований.
Было ли это полезно?
Первым шагом в лечении базальноклеточного рака носа является запись на прием к врачу или медицинскому работнику, если вы заметили какие-либо необычные изменения цвета кожи или выпуклости на носу.
Врач спросит вас о ваших симптомах. Например, они могут спросить, когда вы впервые заметили что-то необычное на своем носу. Они также спросят вас о вашей истории пребывания на солнце и о любой семейной истории рака.
Что касается физической части осмотра, они обследуют участок, который, как вы подозреваете, может быть раком. Они также могут проверить близлежащие области, например лимфатические узлы, которые могут увеличиться, если рак распространился.
Будет сделана биопсия кожи, чтобы определить, является ли область раковой. В некоторых случаях во время биопсии удаляется вся область. Это иногда разрешает базально-клеточную карциному носа до того, как окончательный диагноз будет подтвержден.
В других случаях будет взят крошечный образец области и отправлен в лабораторию для тестирования. В любом случае врач будет использовать небольшой хирургический инструмент для завершения процедуры.
Лечение базальноклеточной карциномы носа зависит от размера, типа и локализации опухоли. Наиболее распространенным методом лечения является операция по удалению опухоли. Во время хирургической процедуры врач удалит пораженный раком участок, а также может удалить часть здоровой кожи вокруг него, чтобы гарантировать, что он не вырастет снова.
Наиболее распространенным методом лечения является операция по удалению опухоли. Во время хирургической процедуры врач удалит пораженный раком участок, а также может удалить часть здоровой кожи вокруг него, чтобы гарантировать, что он не вырастет снова.
Иногда проводится особый вид операции, называемый операцией Мооса. Во время операции Мооса кожа в пораженной области удаляется по одному слою за раз. Затем каждый удаленный слой проверяется на наличие рака. Слои удаляются до тех пор, пока все раковые слои не исчезнут.
Если операция невозможна или требуется дальнейшее лечение, вам также могут назначить:
- Лучевую терапию: Лучевая терапия может убивать раковые клетки и уменьшать размеры опухолей. Это может помочь в лечении опухолей и остановить распространение рака.
- Криотерапия: Криотерапия использует низкие температуры для уменьшения и разрушения небольших опухолей.
- Лечение поверхностных опухолей: Опухоли, расположенные очень близко к поверхности кожи, иногда можно лечить с помощью таких методов, как местная химиотерапия, фотодинамическая терапия или модификаторы иммунного ответа.

- Иммунотерапия: Иммунотерапия — это специализированное лечение, которое помогает вашей иммунной системе находить и уничтожать раковые клетки.
Прогноз для людей с базальноклеточным раком носа в целом положительный.
По данным Американского онкологического общества, около 5,4 миллиона американцев ежегодно получают диагноз любого типа базально-клеточного или плоскоклеточного рака. Также подсчитано, что около 2000 американцев ежегодно умирают от любого типа базальноклеточного или плоскоклеточного рака. Это около 0,004%.
Большинство случаев смерти от базальноклеточной карциномы носа происходит, когда у людей подавлена иммунная система или когда их рак не лечится до тех пор, пока он не распространится.
Базальноклеточный рак развивается на поверхности кожи, включая поверхность носа. Базальноклеточная карцинома является наиболее распространенным типом рака кожи. Но они также обычно поддаются лечению.
В большинстве случаев базально-клеточный рак носа можно удалить во время операции.

 Но возможно развитие этого типа базально-клеточной карциномы на вашем носу. Он выглядит как тонкие приподнятые участки кожи (называемые «бляшками»), цвет которых близок к нормальному цвету кожи и увеличивается очень медленно.
Но возможно развитие этого типа базально-клеточной карциномы на вашем носу. Он выглядит как тонкие приподнятые участки кожи (называемые «бляшками»), цвет которых близок к нормальному цвету кожи и увеличивается очень медленно.