Почему шелушится кожа на ступнях ног у взрослого: Сухость ног | шелушение кожи на ногах
Отек и покраснение ног – что делать?
Как приятно чувствовать себя легко, не испытывать тяжести в ногах даже к вечеру сложного дня. К сожалению, похвастаться этим могут немногие. Большинство из нас после целого дня на ногах или в офисе чувствуют боли, тяжесть, усталость… А если ноги еще и отекают, приятного вечера не получается. Так что же делать, если у вас регулярно отекают и краснеют ноги? Конечно, обратиться за помощью!
Доктор, что со мной?
Если ноги (или одна нога) отекли и покраснели, рекомендуем обратиться к врачу. Особенно если отеки возникают регулярно. Как считают специалисты, отеки — это не норма. Даже если вы весь день стоите на ногах и устаете, наличие повторяющихся отеков все равно говорит об определенных нарушениях.
Не занимайтесь самолечением, особенно если отмечаете покраснение на ноге и боль. Подобное состояние может быть следствием травмы на которую вы в первый момент не обратили внимания. А может говорить о наличии серьезного заболевания (в том числе тромбофлебита), при котором надо как можно быстрее получить профессиональную медицинскую помощь.
Причин для отека и покраснения ноги может быть несколько.
Заболевание суставов
Некоторые заболевания суставов сопровождаются отеками и покраснениями кожи в области больного сустава. Если это хроническое заболевание, то пациенты знают о нем и обращают внимание. Но бывают и травмы, которые проявляются этими симптомами.
Травмы сустава всегда сопровождаются болью. Если она не сильная, если сустав не распух и контуры его не изменены, можете забинтовать ногу эластичным бинтом и обратиться к врачу. Если боль сильная, не проходит в покое, если сустав деформирован, нога сильно покраснела и отекла, это говорит о том, что за медицинской помощью надо обратиться незамедлительно.
Аллергия
Многие аллергические реакции, например, на укусы насекомых, сопровождаются покраснением кожи и отеком. В случае аллергии пациент обычно жалуется на покраснение на ногах и зуд. С наступлением теплого времени года надо особенно внимательно следить за своим состоянием: насекомые могут скрываться в траве. В случае выраженной реакции неприятные симптомы можно снять, приняв антигистаминный препарат. Если оставить аллергию без внимания, то избавление от неприятных симптомов будет идти очень долго.
В случае выраженной реакции неприятные симптомы можно снять, приняв антигистаминный препарат. Если оставить аллергию без внимания, то избавление от неприятных симптомов будет идти очень долго.
«Сердечные» отеки
При заболеваниях сердечно-сосудистой системы, в частности при сердечной недостаточности, тоже возникают отеки, которые в некоторых случаях могут сопровождаться покраснениями ног. В этом случае отеки усиливаются, если на улице жарко, если человек много времени проводит на ногах. А вот в состоянии покоя отеки спадают. На ощупь нога в районе отека мягкая.
Интересно, что сердечные отеки могут пройти и сами собой, если работа сердца в какой-то момент улучшится или пациент снизит уровень активности. Однако их появление говорит о том, что нужно обратиться к кардиологу.
Варикоз
Варикоз — одна из наиболее частых причин формирования отеков. Из-за ослабления тонуса венозных стенок кровь в сосудах застаивается, и давление жидкости в сосудах увеличивается. Эту ситуацию организм пытается урегулировать самостоятельно, и в результате часть жидкости выходит в окружающие сосуд ткани.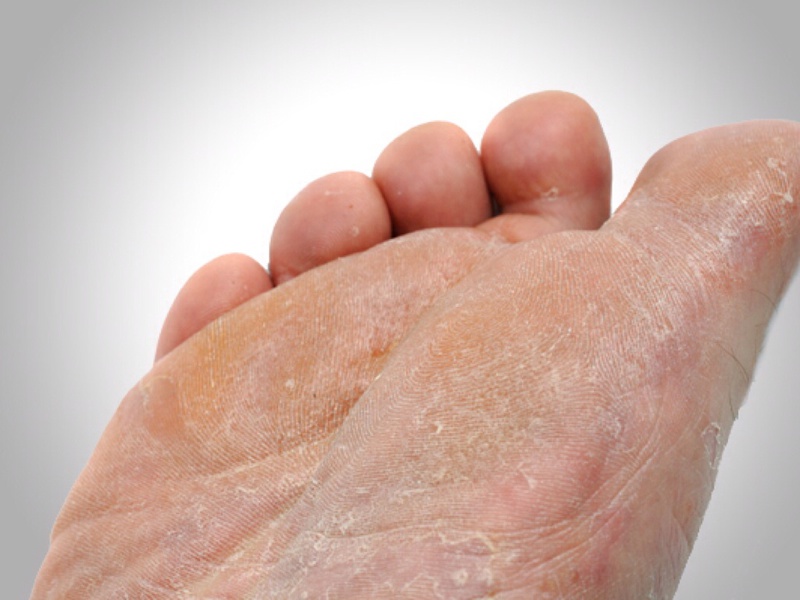
«Варикозные» отеки обычно усиливаются к вечеру. Чтобы облегчить состояние, нужно лечь и приподнять ноги. Можно также надеть компрессионный трикотаж (если он у вас есть) или сделать несколько упражнений, чтобы активизировать ток крови. Полезно также сделать контрастные ванночки.
Но если вы обратили внимание на сочетание покраснения кожи на ногах и отека, рекомендуем обратиться к врачу. Это может быть проявлением тромбофлебита — опасного состояния, когда просвет вены закрывается тромбом, кровяным сгустком. В результате кровоток по такому сосуду прекращается.
Тромбофлебит нуждается в обязательном лечении у специалиста. Если в просветах вены формируются тромбы, значит, в одном из сосудов может образоваться и флотирующий тромб. Он способен передвигаться по кровяному руслу, и в итоге может закупорить легочные сосуды.
Итак, если у вас сильно покраснели и отекли ноги, если покраснение на ноге сопровождается болью, поспешите к врачу. Ведь это может быть следствием небольшой травмы, а может свидетельствовать о соматическом заболевании или о формировании тромбов. Только специалист определит истинную причину вашего состояния и поможет нормализовать ситуацию. Относитесь к себе и своему здоровью внимательно и чувствуйте себя легко и комфортно!
Только специалист определит истинную причину вашего состояния и поможет нормализовать ситуацию. Относитесь к себе и своему здоровью внимательно и чувствуйте себя легко и комфортно!
Гиперкератоз — лечение в Санкт-Петербурге
Автор статьи: Скосарева Марина Юрьевна
Главный врач клиники. Врач-дерматовенеролог, косметолог, физиотерапевт, трихолог, специалист по организации здравоохранения и общественного здоровья
Профиль в соц.сети: Instagram
Время на прочтение: 7 мин.
Дата публикации: 23.09.21
Эффективные процедуры для лечения гиперкератоза
Фотолечение
Плазмотерапия
Процедура NeoGen
Мезотерапия
Пилинг
Медицинский педикюр
Одним из достаточно распространенных видов кожных заболеваний является гиперкератоз. Это – чрезмерное утолщение рогового слоя эпидермиса. При развитии такой патологии роговые клетки начинают усиленно делиться и происходит нарушение слущивания, что в результате приводит к утолщению кожи. Причем утолщение может достигать нескольких сантиметров. По статистике, гиперкератоз наблюдается примерно у 20% мужчин и 40% женщин. Как правило, проблема встречается на отдельных участках и приводит к значительному ухудшению внешнего вида кожи.
Это – чрезмерное утолщение рогового слоя эпидермиса. При развитии такой патологии роговые клетки начинают усиленно делиться и происходит нарушение слущивания, что в результате приводит к утолщению кожи. Причем утолщение может достигать нескольких сантиметров. По статистике, гиперкератоз наблюдается примерно у 20% мужчин и 40% женщин. Как правило, проблема встречается на отдельных участках и приводит к значительному ухудшению внешнего вида кожи.
У детей патология может наблюдаться в возрасте 1–3 лет – причем она преимущественно поражает лицо и руки. У взрослых более распространено изменение рогового слоя на стопах и ногтях ног, а также на лице и волосистой части головы. Различают несколько разновидностей заболевания, которые имеют свои симптомы и причины развития. Разберемся, что собой представляет гиперкератоз и опасна ли такая патология для здоровья.
Особенности патологии
Понятие гиперкератоз (hyperkeratosis) произошло от двух греческих слов: hyper – «много» и keratosis – «образование кератина». По сути, гиперкератоз не является самостоятельным заболеванием – чаще всего это лишь признак других болезней. Например, такая проблема возникает при лишаях, ихтиозе или эритродермиях. Однако утолщение рогового слоя иногда может появиться и у здорового человека: например, такой проблеме часто подвержены стопы, локти и колени.
По сути, гиперкератоз не является самостоятельным заболеванием – чаще всего это лишь признак других болезней. Например, такая проблема возникает при лишаях, ихтиозе или эритродермиях. Однако утолщение рогового слоя иногда может появиться и у здорового человека: например, такой проблеме часто подвержены стопы, локти и колени.
Гиперкератозе считается потенциально опасным для жизни заболеванием, однако все равно рекомендовано его лечение. Патология может вызвать серьезные косметические дефекты, которые нередко ведут к социальной дезадаптации и снижению самооценки.
Основу рогового слоя кожи составляют роговые пластинки, в которых содержится белок кератин. Обычно слой включает 15–20 слоев роговых чешуек, при утолщении эпидермиса их количество может достигать 100.
По сути роговой слой является конечным результатом деления кератиноцитов эпидермиса, именно поэтому он имеет специфичное строение. Его основу составляют роговые клетки, скрепляемые межклеточными липидами. В норме постоянно происходит обновление этого слоя эпидермиса: осуществляется слущивание роговых чешуек и их замена новыми клетками.
Процесс слущивания запускается в базальном слое кожи, в котором и продуцируются кератиноциты. После этого клетки постепенно перемещаются в верхние слои, теряя свое ядро и органеллы и превращаясь в плоские чешуйки, которые превращаются в роговой слой.
В норме цикл обновления эпидермиса длится около 21–28 дней, с возрастом он замедляется и может достигать 45–72 дней. Кроме этого, на состояние клеточного обмена влияют различные факторы вроде образа жизни, питания, гормонального фона организма.
При гиперкератозе у пациента нарушается выработка протеолитических ферментов, которые регулируют процессы разрушения белковых связей между клетками рогового слоя. В результате этого не происходит слущивания старых клеток, а из-за накопления кератиноцитов происходит значительное утолщение эпидермиса.
Разновидности патологии
Выделяют следующие формы гиперкератоза:
- Фолликулярный. Этот тип патологии характеризуется поражением волосяных фолликулов.
 Чаще всего фолликулярный гиперкератоз появляется на участках с сухой, обезвоженной кожей. Причинами становится наследственность, авитаминоз, воспалительные кожные заболевания или пренебрежение личной гигиеной. Различат две формы патологии: при фолликулярном гиперкератозе Iтипа появляются шиповидные узелки и бляшки вокруг волосяного фолликула, при IIтипе – геморрагическая сыпь, вызванная нехваткой витамина С и К. Очень часто протоки волосяных фолликулов закупориваются кровью или красным пигментом.
Чаще всего фолликулярный гиперкератоз появляется на участках с сухой, обезвоженной кожей. Причинами становится наследственность, авитаминоз, воспалительные кожные заболевания или пренебрежение личной гигиеной. Различат две формы патологии: при фолликулярном гиперкератозе Iтипа появляются шиповидные узелки и бляшки вокруг волосяного фолликула, при IIтипе – геморрагическая сыпь, вызванная нехваткой витамина С и К. Очень часто протоки волосяных фолликулов закупориваются кровью или красным пигментом. - Лентикулярный. Для такой формы характерно появление небольших «пробок», чаще всего на волосяных фолликулах, которые имеют вид ороговевших пятен. Причины развития точно не известны, но чаще всего проблема наблюдается у пожилых пациентов. Как правило, патология протекает хронически, но без тенденции к регрессу.
- Диссеминированный. При такой форме на коже появляются полиморфные элементы, которые внешне напоминают короткие и толстые волосы.
 Они изолированы друг от друга и не имеют тенденции к срастанию.
Они изолированы друг от друга и не имеют тенденции к срастанию. - Себорейный. Такой вариант патологии характерен для жирной кожи, появляется в результате нарушения обменных процессов. На ранней стадии возникают характерные желто-коричневые пятна округлой формы, которые постепенно тускнеют и превращаются в бляшки. Очаги поражения могут быть достаточно большими в диаметре.
- Бородавчатый. Внешне бородавчатая форма напоминает бородавки, однако их появление вызвано не папилломавирусом.
- Подошвенный. Гиперкератоз стоп может возникать на всей подошве или только на области пяток. Как правило, такая форма характеризуется сильной сухостью и огрубением кожи, а также заметным утолщением в местах поражения. Выделяют сухую мозоль (локальный очаг поражения с четкими границами утолщения рогового слоя), стержневую мозоль (резко ограниченный участок утолщения круглой формы небольших размеров) и мягкую мозоль (появляется между пальцами в результате повышенной влажности).

- Подногтевой. Довольно часто встречается подногтевой гиперкератоз, возникающий в результате травматической онихии или онихомикоза. Характеризуется быстрым разрастанием с дистального края, из-за чего происходит увеличение ногтевой пластины.
Причины развития
Патогенез различается в зависимости от конкретного вида заболевания. Очень часто развитию патологии способствуют экзогенные (внешние) причины. Это может быть:
- давление на кожу;
- ношение неудобной одежды/обуви;
- воздействие агрессивных средств.
Это провоцирует защитные функции организма, которые, в свою очередь, вызывают усиленное деление клеток. В результате нарушается естественный процесс слущивания клеток, что приводит к утолщению кожного слоя.
К числу эндогенных (внутренних) причин заболевания можно отнести следующие факторы:
- наследственные болезни кожи;
- заболевания ЖКТ;
- нарушение процесса регенерации после травм;
- новообразования кожи;
- грибковые инфекции;
- нарушения гормонального фона;
- гиповитаминоз;
- воспалительные заболевания;
- нарушения обменных процессов в организме.

Чрезмерное огрубение кожи часто объясняется другими протекающими болезнями:
- псориаз;
- ихтиоз;
- кератодермия;
- лишай;
- сахарный диабет.
Если говорить о гиперкератозе стоп, то нередко эта форма патологии вызвана неправильной походкой или плоскостопием, избыточной массой тела, ношением тесной и неудобной обуви.
Симптоматика гиперкератоза
Основной симптом патологии (и ее главная характеристика) – это утолщение кожи в зонах поражения. Другие симптомы могут различаться в зависимости от конкретной формы заболевания.
При фолликулярном гиперкератозе появляется «гусиная» кожа, то есть плотные красноватые прыщи шиповидной формы. Они располагаются в основании волосяных фолликулов. Чаще все это наблюдается на боковой или задней поверхности бедра, ягодицах, руках, лице. В редких случаях пациента может беспокоить зуд.
Подошвенный гиперкератоз характеризуется огрубением кожи на всей подошве стопы или только в пяточной области. Часто возникают омозолелости и кровоточащие трещины, что вызывает неприятные ощущения и болезненность.
Часто возникают омозолелости и кровоточащие трещины, что вызывает неприятные ощущения и болезненность.
При себорейной форме появляются характерные пигментированные образования, которые со временем теряют цвет и становятся бесцветными бляшками.
Симптоматика гиперкератоза более выражена у взрослых, у детей патология нередко схожа с дерматитом. На начальных этапах развития отсутствуют какие-либо симптомы.
Стадии развития
Выделяют следующие стадии развития заболевания:
- Первая. На отдельных участках кожа бледнеет и становится сухой. Утолщения рогового слоя еще не наблюдается.
- Вторая. При касании к коже заметны отпадающие частички. Возможно небольшое утолщение.
- Третья. Кожа сильно шелушится и утрачивает гладкость, становится грубой и шершавой на ощупь.
- Четвертая. На этой стадии возникают множественные осложнения, которые влекут серьезные изменения внешнего вида эпидермиса.
 Утолщение рогового слоя видно невооруженным взглядом.
Утолщение рогового слоя видно невооруженным взглядом.
Диагностика гиперкератоза
Диагноз «гиперкератоз» ставится врачом-дерматологом по результатам осмотра. Как правило, дополнительных диагностических процедур не требуется.
Для проведения дифференциальной диагностики (с целью исключения других заболеваний) может проводиться забор материала и последующее гистологическое исследование.
Особенности лечения
Терапия назначается с учетом диагностированной формы гиперкератоза, причин его развития, клинической симптоматики и сопутствующих заболеваний. Если утолщение рогового слоя вызвано конкретной болезнью, то проводится ее лечение.
Часто пациенту назначаются местные медикаментозные препараты:
- антисептические средства;
- кератолики;
- мази с подсушивающим эффектом;
- смягчители.
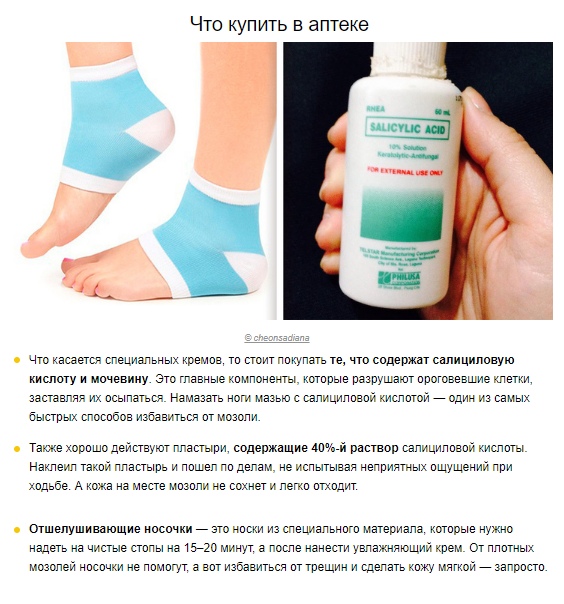
Дополнительно применяются биоактивные добавки с салициловой, молочной и фруктовой кислотами. Также неплохой эффект оказывают мази с высоким содержанием мочевины.
Также неплохой эффект оказывают мази с высоким содержанием мочевины.
Симптоматическоелечение гиперкератоза может заключаться в аппаратных процедурах: пилингах, мезотерапии микродермабразии.
Для стоп и ногтей на ногах проводят медицинский педикюр, помогающий улучшить состояние кожи и предотвратить разрастание ороговевшего слоя. Специалист может наносить специальные размягчители, а также удалять утолщенную кожу при помощи аппаратных пилок. Дополнительно используются скрабы, пемза и различные щетки.
При фолликулярной форме патологии для купирования воспаления фолликул могут назначаться местные стероидные средства и витаминно-минеральные комплексы.
Прогноз лечения в большинстве случае благоприятный, так как проблема без труда поддается коррекции и в большинстве случаев не провоцирует осложнений.
Отзывы о лечение в клинике KallistoMed
Рекомендации для профилактики
При длительном отсутствии лечения ситуация с состоянием кожи со временем может ухудшиться. У некоторых пациентов гиперкератоз провоцирует появление трещин, что может стать потенциально опасным для заражения грибком. Также фолликулярный гиперкератоз увеличивает риск развития пиодермии, поэтому даже после завершения лечения стоит уделять повышенное внимание своему здоровью и соблюдать ряд профилактических рекомендаций.
У некоторых пациентов гиперкератоз провоцирует появление трещин, что может стать потенциально опасным для заражения грибком. Также фолликулярный гиперкератоз увеличивает риск развития пиодермии, поэтому даже после завершения лечения стоит уделять повышенное внимание своему здоровью и соблюдать ряд профилактических рекомендаций.
Стоит помнить, что гиперкератоз часто возникает у людей с избыточным весом, нарушениями осанки и плоскостопием. Именно эти факторы вызывают неравномерное распределение нагрузки на отдельные участки эпидермиса (особенно часто на стопах).
Особой взаимосвязи между плохой гигиеной и развитием гиперкератоза не замечено, однако в некоторых случаях несоблюдение гигиенических правил может усугубить ситуацию. Так что главное правило профилактики – это регулярное очищение кожи от загрязнений.
Диетическое питание при гиперкератозах не потребуется, за исключением случаев, когда болезнь вызвана сахарным диабетом или нарушениями обмена веществ.
Если говорить об общих рекомендациях для пациентов, то стоит выделить следующее:
- Укрепление иммунитета.

- Регулярный курсовой прием витаминно-минеральных комплексов.
- Ограничение использования солярия.
- Применение солнцезащитных средств при длительном пребывании под УФ-лучами.
- Ношение удобной обуви и одежды.
- Соблюдение личной гигиены.
- Использование косметических средств для увлажнения и смягчения кожи.
- Применение теплых ванночек с маслами.
- Регулярное выполнение медицинского педикюра (при склонности к гиперкератозу стоп и ногтей).
- Исключение травмирования кожных покровов.
- Использование защитных средств при работе с химическими реагентами.
И, конечно же, не забывайте о визите к дерматологу при появлении любых кожных проблем. Лучше перестраховаться и устранить патологию на ранних стадиях, чем ждать появления неприятных поражений и осложнений.
Если вы заподозрили у себя гиперкератоз, то советуем записаться к специалистам нашей клиники KallistoMed. Будем ждать вас на приеме!
Будем ждать вас на приеме!
Источники информации
- Бауман Л. Косметическая дерматология. Принципы и практика. – М.: МЕДпресс-информ. 2012. – 688 с.
- Родионов А. Н. Сухая кожа. Дерматокосметология. Поражения кожи лица и слизистых. Диагностика, лечение и профилактика. – СПб: Наука и техника. 2011. – 911 с.
Низ стопы шелушится, но не чешется: 5 возможных причин
Нижняя часть стопы может шелушиться без зуда по нескольким причинам. У человека может быть сухая и шелушащаяся кожа, микоз, волдыри или шелушение из-за гипергидроза, вызывающего повышенное потоотделение.
Хотя эпидермофития стопы часто вызывает зуд, у некоторых людей этот симптом может отсутствовать. Поэтому, если кожа на ногах шелушится без зуда, это все же может быть связано с этой грибковой инфекцией.
Многие причины шелушения кожи несерьезны. Человек может быть в состоянии вылечить это состояние самостоятельно, используя безрецептурные (OTC) средства.
Однако, если состояние сохраняется или ухудшается, людям важно проконсультироваться с врачом для точного диагноза и плана лечения. Врач может назначить местные мази или пероральные препараты.
В этой статье рассматриваются некоторые причины, по которым стопы могут шелушиться без зуда, и способы их лечения.
Сухая кожа — это распространенное состояние, когда коже не хватает влаги. Это может произойти на ногах, что приводит к грубой, шелушащейся или шелушащейся коже.
Некоторые факторы, которые могут усугубить сухость кожи, включают:
- холодная погода
- горячая вода
- раздражающее мыло и моющие средства
- старение
- курение
Сухость кожи также может быть симптомом основного заболевания или побочного действия лекарств. Некоторые состояния, которые могут вызвать сухость кожи, включают:
- дефицит витаминов или минералов
- нервная анорексия
- заболевания щитовидной железы
- заболевания почек
- диабет
Лечение может зависеть от причины, но если у человека сухая кожа без лежащего в основе заболевания, оно часто включает применение смягчающих и увлажняющих средств и избегание обстоятельств, которые делают кожу более сухой.
Люди могут рассмотреть увлажняющий крем, который содержит:
- увлажнители, такие как глицерин
- мочевина
- керамиды
- молочная кислота
Если сухость кожи является симптомом другого заболевания , врачи также будут стремиться лечить или управлять этим .
Эпидермофития стоп — грибковая инфекция, вызывающая шелушение кожи на стопах. Это часто вызывает воспаление и зуд, но не всегда.
Человек может заразиться микозом стопы в теплой и влажной среде. Общие источники включают душевые, раздевалки и общие полотенца, носки или обувь. Часто вызывает шелушение в следующих областях:
- между пальцами ног
- на подошвах ног
- на ногтях или вокруг них
У людей также могут быть трещины или трещины на коже и, иногда, помфоликс. Это небольшие бугорки на коже.
Лечение микоза стопы включает:
- содержание ног в чистоте и сухости
- частую смену носков
- использование противогрибкового лечения
Люди могут получить безрецептурные кремы от микоза стопы, а также от грибковых инфекций ногтей.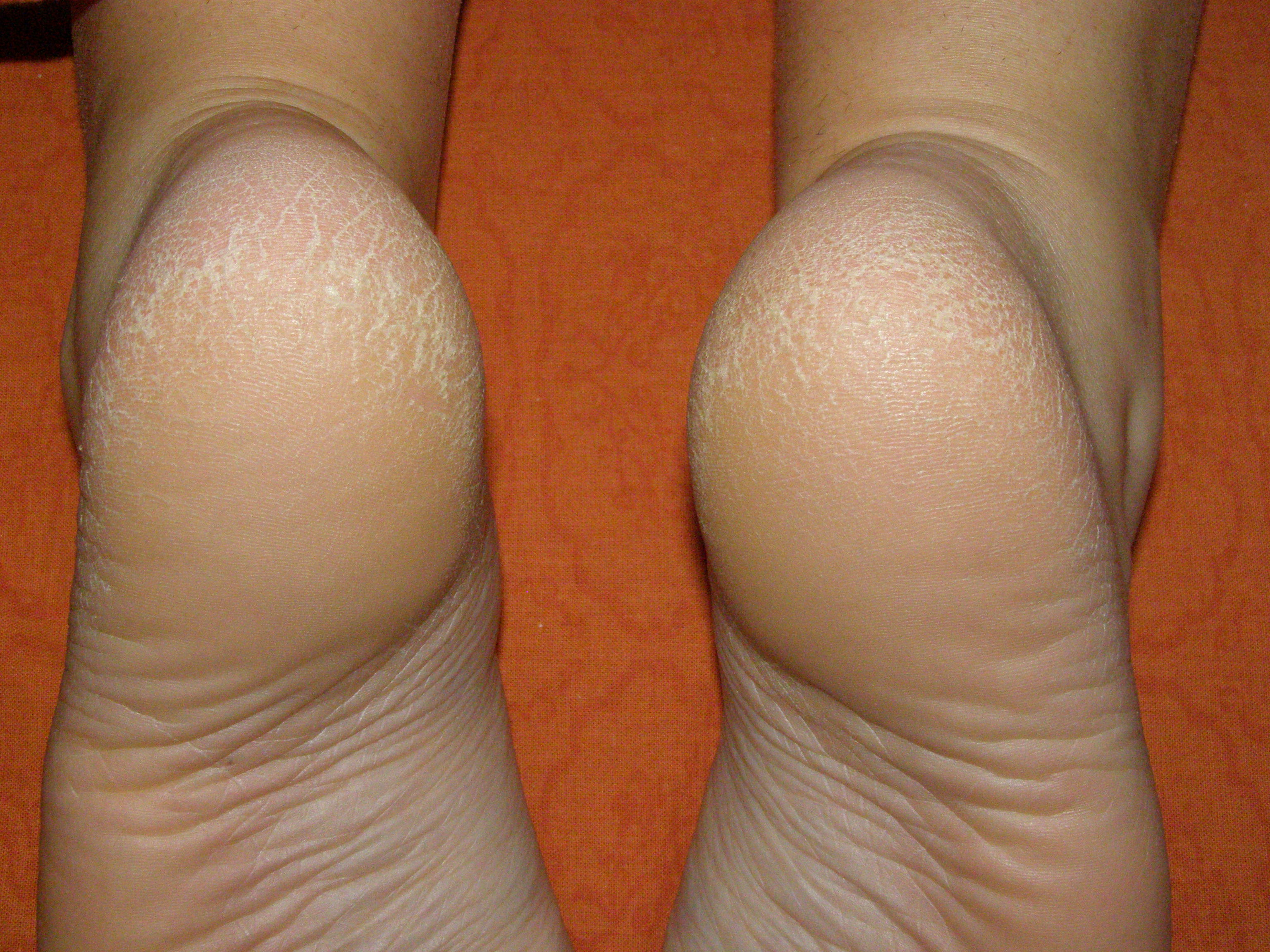 В стойких или тяжелых случаях человеку могут потребоваться лекарства, отпускаемые по рецепту.
В стойких или тяжелых случаях человеку могут потребоваться лекарства, отпускаемые по рецепту.
Волдыри — это рубцы, которые образуются в результате трения. На стопах они могут возникать из-за тесной или неудобной обуви, которая натирает кожу при ходьбе. Это может привести к волдырю, который будет содержать жидкость.
Волдыри вызывают чувствительность и боль. Если они лопаются, может показаться, что кожа на ногах шелушится. Обычно они проходят сами по себе без лечения в течение 1–2 недель. Чтобы помочь с заживлением, человек может рассмотреть:
- прекращение деятельности, вызвавшей волдырь
- мягкое покрытие лейкопластырем или повязкой
- содержание области в чистоте
- избегайте выдавливания или дренирования, так как это может вызвать инфекцию солнце, особенно если они забывают наносить солнцезащитный крем на подошвы. К симптомам солнечного ожога относятся:
- покраснение кожи у людей со светлым оттенком кожи
- болезненность
- нежность
- шелушение, появляющееся через 3–8 дней
Лечение легкого солнечного ожога включает избегание пребывания на солнце, увлажнение и охлаждение кожи.
 Некоторым людям также полезно наносить гель алоэ вера или принимать безрецептурные обезболивающие.
Некоторым людям также полезно наносить гель алоэ вера или принимать безрецептурные обезболивающие.Человеку может потребоваться медицинская помощь, если на коже появились волдыри или солнечные ожоги.
Гипергидроз — это состояние, вызывающее чрезмерное потоотделение. Когда это влияет на ноги, это может вызвать шелушение. Это может произойти, если кожа часто мокрая.
Лечение включает:
- отпускаемый по рецепту антиперспирант из хлорида алюминия
- ионтофорез, при котором электрический ток низкого напряжения пропускают через воду в нижнюю часть стопы
- лекарства для снижения потоотделения
Врач также может захотеть выяснить основную причину. Некоторые люди могут естественным образом потеть больше, чем другие, но это также может быть симптомом другого заболевания или побочным эффектом лекарства.
Врач может определить причину шелушения стоп с помощью медицинского осмотра. Иногда они также могут порекомендовать другие тесты для определения основной причины, например:
- соскобы кожи или ногтей
- биопсии
- анализы крови
Лучший способ лечения шелушения стоп – это поговорить с врачом и следовать его рекомендациям.
 Лечение варьируется в зависимости от причины — без знания основной причины лечение и средства могут не сработать.
Лечение варьируется в зависимости от причины — без знания основной причины лечение и средства могут не сработать.Однако, если человек знает причину, он может попробовать что-то дома, чтобы улучшить симптомы. Например, для сухой кожи это может быть:
- отказ от горячего душа и ванн
- отказ от агрессивного мыла
- поддержание ног в тепле
- использование отшелушивающих средств, таких как солевые скрабы, для мягкого удаления омертвевшей кожи
- нанесение увлажняющего крема после намокания ног
спортсмен ноги, они могут попробовать:
- ношение чистых влагоотводящих носков
- держать ноги в прохладе и сухости, например, носить обувь с открытым носком, по возможности
- использовать противогрибковые порошки или спреи внутри обуви после каждого использования
- ношение шлепанцев или тапочек для душа в общественных душевых и раздевалках
Если человек не знает, является ли причина шелушения кожи на его ногах заразной, он должен защитить других членов семьи, надев носки или домашнюю обувь и не делясь полотенца или обувь.

При повторяющихся волдырях смена обуви или ношение защитных носков или прокладок в местах появления волдырей может помочь предотвратить их появление.
Человек с шелушащимися ногами должен поговорить с врачом о своих симптомах, особенно если уход на дому не работает.
Врач может провести осмотр и взять соскоб кожи или биопсию. Это позволяет им точно диагностировать основную причину проблемы.
Существуют различные причины, по которым подошва ног может шелушиться, но не чувствовать зуда. Например, сухая кожа, грибок стопы и солнечный ожог могут вызывать шелушение без зуда.
Человек может лечить некоторые из этих состояний с помощью домашних или безрецептурных средств. Однако, если состояние сохраняется или ухудшается, человеку следует обратиться к врачу для точного диагноза и плана лечения.
Почему у вас шелушатся ноги? 4 причины, почему и как это прекратить
Если вы провели большую часть последних двух лет, работая дома, скорее всего, вы ходили босиком.
 И в результате вы можете быть более склонны замечать, когда ваши ноги выглядят и чувствуют себя довольно корявыми. И даже если вы не показываете их людям регулярно, мы не виним вас, если вы заботитесь не только о том, чтобы ваши ноги чувствовали себя лучше, но и о том, чтобы они выглядели презентабельно, так как сезон сандалий уже здесь. ты знаешь это.
И в результате вы можете быть более склонны замечать, когда ваши ноги выглядят и чувствуют себя довольно корявыми. И даже если вы не показываете их людям регулярно, мы не виним вас, если вы заботитесь не только о том, чтобы ваши ноги чувствовали себя лучше, но и о том, чтобы они выглядели презентабельно, так как сезон сандалий уже здесь. ты знаешь это.Существуют различные факторы, которые могут способствовать побитости ног. Распространенным заболеванием является шелушение стоп, которое выглядит и ощущается так же неприятно, как и звучит. Это может сопровождаться различными сопутствующими симптомами, такими как сухость, зуд и пятнистые омертвевшие участки кожи.
Наиболее распространенными причинами шелушения стоп являются либо сухость, воспаление, либо инфекция, а именно от грибка, говорит дерматолог Джошуа Зейхнер , доктор медицинских наук, директор отдела косметических и клинических исследований в больнице Mount Sinai. Сезоны и климат, в котором вы живете, также могут быть важным фактором, так как жаркое и влажное лето определенно может привести к шелушению кожи и появлению волдырей, особенно если вы ведете активный образ жизни.
 Точно так же суровые зимы могут уступить место сухой, потрескавшейся и шелушащейся коже. У вас может возникнуть соблазн потрогать чешуйчатую, шелушащуюся кожу, но поверьте нам; это может только усугубить ситуацию.
Точно так же суровые зимы могут уступить место сухой, потрескавшейся и шелушащейся коже. У вас может возникнуть соблазн потрогать чешуйчатую, шелушащуюся кожу, но поверьте нам; это может только усугубить ситуацию.К счастью, большинство причин легко поддаются лечению, хотя некоторые симптомы могут быть признаком чего-то более серьезного. Здесь доктор Цейхнер описывает некоторые из наиболее распространенных причин шелушения стоп и способы их устранения.
Сухая кожа
Наверное, неудивительно, что сухость может быть непосредственной причиной шелушения стоп, особенно если вы сталкивались с этим симптомом на других частях тела. Сухая кожа развивается, когда кожа не может поддерживать адекватный уровень увлажнения, говорит доктор Цейхнер.
«Это часто встречается на стопах, особенно из-за хронического трения от ежедневной ходьбы и трения обуви о стопы», — объясняет он.
Если у вас сухая кожа сама по себе или у вас экзема, д-р Цейхнер рекомендует использовать крем для ног с вазелином, такой как увлажняющий крем Cetaphil, который защитит вашу кожу, образуя уплотнение, улучшающее увлажнение и предотвращающее потерю влаги кожей.
 наружные слои.
наружные слои.«Этот крем сочетает в себе успокаивающий пантенол, глицерин и ниацинамид, чтобы успокоить и увлажнить кожу даже на очень грубых участках, таких как ступни», — говорит он.
Псориаз
Псориаз, наряду с экземой, является одной из двух основных причин воспаления стоп, говорит д-р Зейхнер.
«Псориаз — это аутоиммунное заболевание, а это означает, что ваша иммунная система злится на кожу и атакует ее», — объясняет он. «Это вызывает красные чешуйчатые пятна на коже, в том числе на ногах».
Чешуйки псориаза имеют тенденцию быть толстыми и белыми и могут поражать подошвы ног, говорит д-р Зейхнер. Вы также можете заметить изменения ногтей с утолщением, пожелтением или ямками на ногтях.
«Если у вас толстые чешуйки на ногах, может помочь крем, такой как лосьон Amlactin с молочной или салициловой кислотой», — говорит доктор Цейхнер.
 «Эти отшелушивающие кислоты помогают удалить толстые чешуйки, чтобы уменьшить шелушение кожи».
«Эти отшелушивающие кислоты помогают удалить толстые чешуйки, чтобы уменьшить шелушение кожи».Хотя некоторые безрецептурные растворы, такие как вазелин, могут помочь облегчить симптомы псориаза, лучше убедиться, что вы обратитесь к дерматологу для точного диагноза, на случай, если вам могут помочь рецептурные кремы и лекарства или другие средства. -офисные процедуры.
Экзема
Экзема — это состояние, при котором кожный барьер генетически слаб, что приводит к потере влаги и воспалению кожи, говорит доктор Цейхнер.
«На коже появляются красные зудящие пятна, которые могут появиться на любом участке тела, включая ноги», — объясняет он.
Как и в случае с сухой кожей, д-р Цейхнер особенно рекомендует увлажнять ее кремом, таким как Vaseline Intensive Care Advanced Repair Lotion, поскольку он содержит вазелин тройной очистки, легко наносится, не жирный, а также имеет печать Национального агентства по борьбе с экземой.
 Ассоциация.
Ассоциация.Эпидермофития стопы
Наиболее распространенной инфекционной причиной шелушения стоп является эпидермофития стоп, при которой грибок проникает во внешние слои кожи, что приводит к образованию чешуйчатых, красных, зудящих бляшек, говорит доктор Зейхнер. В отличие от экземы или псориаза, эпидермофития стопы может поражать кожу между пальцами ног, а иногда инфекция может поражать всю стопу непосредственно, в области распространения сандалии.
«При эпидермофитии чешуйчатая кожа исчезнет только в том случае, если будет вылечен основной грибок», — говорит доктор Цейхнер. «Я рекомендую безрецептурный крем для ног спортсменов, который содержит противогрибковый ингредиент, такой как клотримазол».
Если растворы, отпускаемые без рецепта, не помогают через две недели, доктор Цейхнер рекомендует обратиться к дерматологу за профессиональной помощью.
Эмилия Бентон
Соавтор
Эмилия Бентон — независимый писатель и редактор из Хьюстона.


:max_bytes(150000):strip_icc()/coping-with-dry-cracked-feet-1337642-v2-31bdcd9cec7b452b84ab626bc566c433.png) Чаще всего фолликулярный гиперкератоз появляется на участках с сухой, обезвоженной кожей. Причинами становится наследственность, авитаминоз, воспалительные кожные заболевания или пренебрежение личной гигиеной. Различат две формы патологии: при фолликулярном гиперкератозе Iтипа появляются шиповидные узелки и бляшки вокруг волосяного фолликула, при IIтипе – геморрагическая сыпь, вызванная нехваткой витамина С и К. Очень часто протоки волосяных фолликулов закупориваются кровью или красным пигментом.
Чаще всего фолликулярный гиперкератоз появляется на участках с сухой, обезвоженной кожей. Причинами становится наследственность, авитаминоз, воспалительные кожные заболевания или пренебрежение личной гигиеной. Различат две формы патологии: при фолликулярном гиперкератозе Iтипа появляются шиповидные узелки и бляшки вокруг волосяного фолликула, при IIтипе – геморрагическая сыпь, вызванная нехваткой витамина С и К. Очень часто протоки волосяных фолликулов закупориваются кровью или красным пигментом.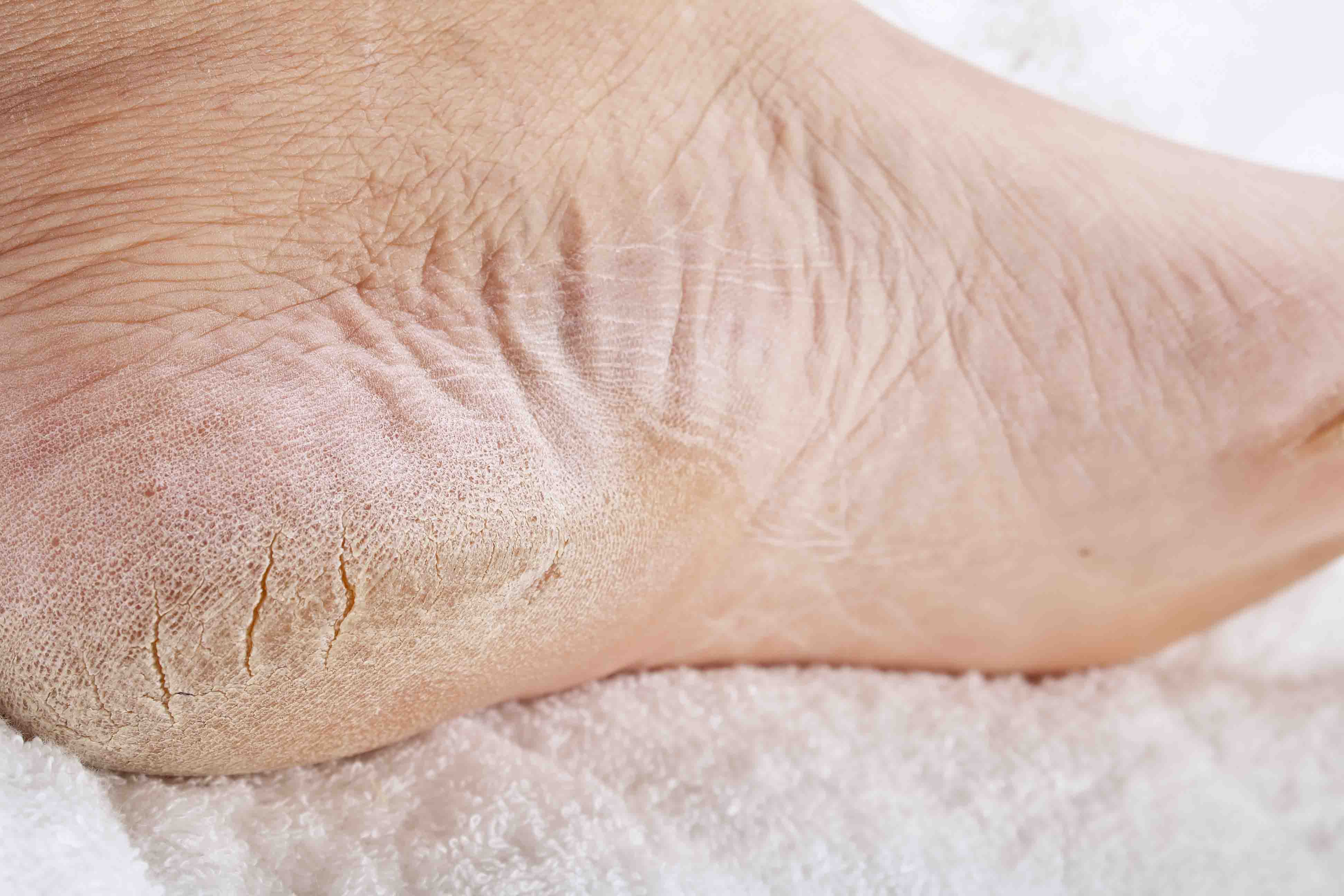 Они изолированы друг от друга и не имеют тенденции к срастанию.
Они изолированы друг от друга и не имеют тенденции к срастанию.

 Утолщение рогового слоя видно невооруженным взглядом.
Утолщение рогового слоя видно невооруженным взглядом.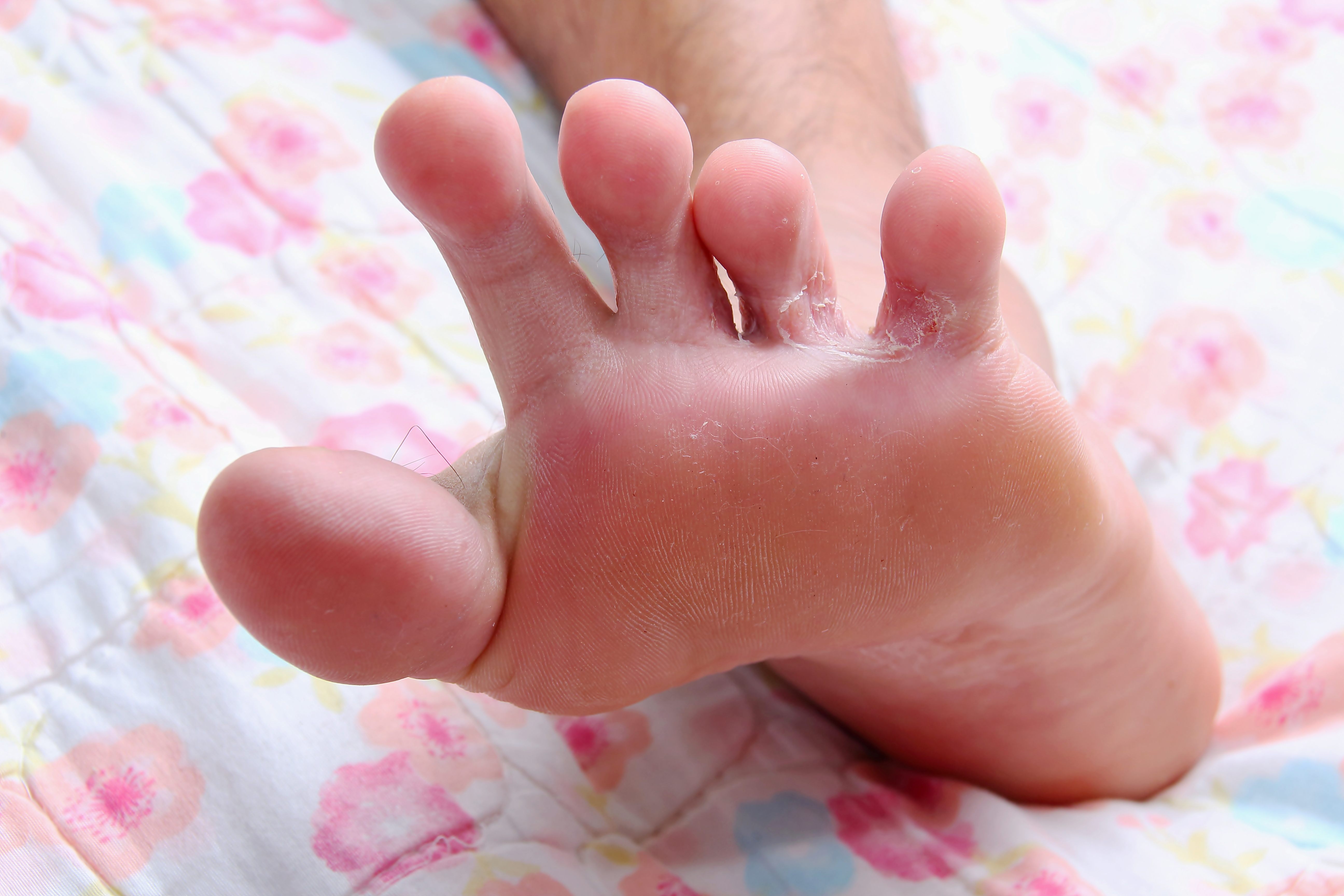
 Некоторым людям также полезно наносить гель алоэ вера или принимать безрецептурные обезболивающие.
Некоторым людям также полезно наносить гель алоэ вера или принимать безрецептурные обезболивающие. Лечение варьируется в зависимости от причины — без знания основной причины лечение и средства могут не сработать.
Лечение варьируется в зависимости от причины — без знания основной причины лечение и средства могут не сработать.
 И в результате вы можете быть более склонны замечать, когда ваши ноги выглядят и чувствуют себя довольно корявыми. И даже если вы не показываете их людям регулярно, мы не виним вас, если вы заботитесь не только о том, чтобы ваши ноги чувствовали себя лучше, но и о том, чтобы они выглядели презентабельно, так как сезон сандалий уже здесь. ты знаешь это.
И в результате вы можете быть более склонны замечать, когда ваши ноги выглядят и чувствуют себя довольно корявыми. И даже если вы не показываете их людям регулярно, мы не виним вас, если вы заботитесь не только о том, чтобы ваши ноги чувствовали себя лучше, но и о том, чтобы они выглядели презентабельно, так как сезон сандалий уже здесь. ты знаешь это. Точно так же суровые зимы могут уступить место сухой, потрескавшейся и шелушащейся коже. У вас может возникнуть соблазн потрогать чешуйчатую, шелушащуюся кожу, но поверьте нам; это может только усугубить ситуацию.
Точно так же суровые зимы могут уступить место сухой, потрескавшейся и шелушащейся коже. У вас может возникнуть соблазн потрогать чешуйчатую, шелушащуюся кожу, но поверьте нам; это может только усугубить ситуацию. наружные слои.
наружные слои. «Эти отшелушивающие кислоты помогают удалить толстые чешуйки, чтобы уменьшить шелушение кожи».
«Эти отшелушивающие кислоты помогают удалить толстые чешуйки, чтобы уменьшить шелушение кожи». Ассоциация.
Ассоциация.