Облезает кожа на ладонях и пальцах рук причины: Облазит кожа на пальцах рук: причины шелушения и методы лечения
причины, симптомы, диагностика, лечение и профилактика
Ксероз (происходит от греческого «xero», что означает сухой, и «osis» – болезнь) — это сухость кожи, вызванная нарушениями гидролипидного баланса кожи. Иначе говоря, это патологически или ненормально сухая кожа.
Кожа — самый большой орган в теле человека. Она выполняет множество функций: защищает от проникновения микроорганизмов и от воздействия солнечных лучей, регулирует температуру, участвует в обменном процессе, синтезирует различные вещества, собирает и передает информацию в мозг с помощью рецепторов. Чтобы делать это эффективно и правильно, кожа должна быть эластичной, упругой, достаточно увлажненной и плотной, иметь равномерно-гладкую поверхность и быть шелковистой на ощупь.
Состояние кожи является индикатором общего состояния организма, а любые дефекты на ней становятся сразу же заметны и воспринимаются как признак нездоровья. Аномальная сухость кожи приводит к снижению защитных возможностей кожи, доставляет дискомфорт и может привести к другим заболеваниям.
Доверьте свою кожу врачам-дерматовенерологам и они обязательно вернут ей все необходимые функции. В ОН КЛИНИК работают врачи мирового уровня, которые используют в работе самые последние достижения медицины в области диагностики и лечения. Приходите на консультацию, если вы чувствуете непроходящую сухость кожи и не можете справиться с ней самостоятельно.
Причины появления ксероза
Ксероз можно разделить на три типа:
- врожденный: генетически обусловлен, проявляется в детстве;
- сенильный: как результат процесса старения организма;
- приобретенный: как следствие неправильного ухода или воздействия различных факторов.
Сухость и шелушение на коже появляются из-за нарушения кислотно-щелочного баланса, дефицита влаги в эпителии, сбоях в работе сальных желез и учащенного обновления верхнего слоя эпидермиса.
Причин этому может быть много, начиная от внешних воздействий и заканчивая различными заболеваниями.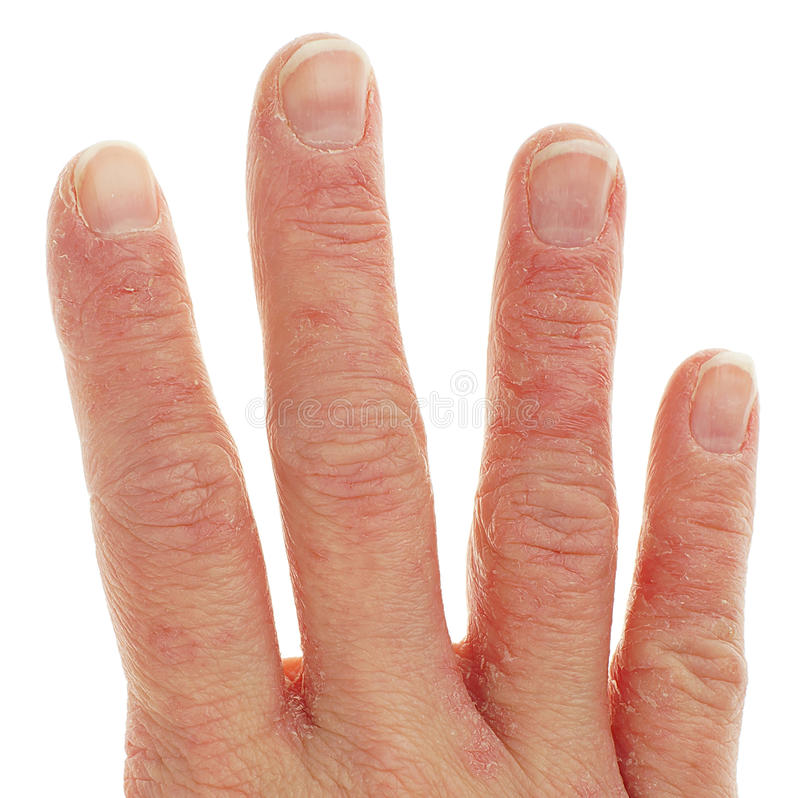 Можно выделить несколько основных внешних факторов, негативно влияющих на состояние кожи:
Можно выделить несколько основных внешних факторов, негативно влияющих на состояние кожи:
- контакт с агрессивными веществами;
- переохлаждение или перегрев;
- обветривание;
- постоянный контакт с горячей или холодной водой;
- воздействие ультрафиолета;
- неправильный уход;
- ношение тесной одежды и колготок, узкой обуви.
Также ксероз может быть симптомом некоторых патологических состояний:
- аллергия;
- заболевания кожи: псориаз, себорея, экзема, атопический дерматит, ихтиоз;
- общесистемные заболевания: сахарный диабет, цирроз печени, гипотиреоз, гепатит, интестинальная мальабсорбция;
- онкологические и гематологические заболевания;
- неврологические болезни: мигрень, невралгии, неврозы, депрессия;
- проблемы с пищеварительным трактом: гастрит, дуоденит, холецистит;
- авитаминоз, особенно недостаток витаминов А, Е, В7, B1, C и D;
- вирусные, бактериальные и иные заболевания.

Кроме того, патологическую сухость кожи могут вызвать нарушения режима сна и отдыха, неправильное питания, смена часовых поясов. Ксероз может появиться и от длительного применения некоторых лекарственных препаратов, типа глюкокортикоидов.
Часто ксероз проявляется у пожилых людей, особенно после 70 лет. По некоторым данным, сухость кожи отмечается у 75% этой группы людей. Это связано с возрастными изменениями в организме. Чаще всего ксероз проявляется на нижних конечностях или голенях, но может распространиться и на другие участки тела.
Симптомы ксероза
Специалисты выделяют четыре стадии развития ксероза, каждому из которых свойственны отдельные симптомы.
1 стадия
Кожа только-только начала терять свои защитные свойства, поэтому наблюдается лишь небольшая сухость и стянутость, которые не причиняют особого дискомфорта и легко устраняются увлажняющими кремами. Может появляться ощущение стянутости во время активных мимических движений, а также незначительное шелушение после контакта с солнцем и водой.
2 стадия
Патологический процесс продолжает развиваться — верхний слой кожи становится тоньше, его целостность нарушается, возникает гиперкератоз. Сухость и стянутость кожи уже невозможно убрать косметическими средствами. Они начинают доставлять дискомфорт, также периодически к ним добавляется зуд и покраснения. Кожа становится слишком чувствительной даже к агрессивным факторам, вроде теплой воды или холодного воздуха. Появляются мелкие морщины.
3 стадия
Течение болезни ухудшается, изменения затрагивают глубокие слои кожи. Возникает сильное шелушение, появляются многочисленные морщины и трещины. Кожа становится грубой и жесткой, возрастает в разы ее чувствительность. Могут начать появляться воспаления, интенсивный зуд и покраснения.
4 стадия
Атрофия эпидермиса и дермального слоя, ярко выраженные признаки старения. Могут образовываться язвы.
Лечение на каждой стадии подбирается индивидуально. Важно вовремя заметить патологию и предотвратить ее развитие, поэтому при первых признаках сухости кожи обратитесь к дерматовенерологу.
Важно вовремя заметить патологию и предотвратить ее развитие, поэтому при первых признаках сухости кожи обратитесь к дерматовенерологу.
Болсун С.В., дерматовенеролог, косметолог ОН КЛИНИК. О процедурах ухода за кожей в разном возрасте.
Диагностика ксероза
Обычно поставить правильный диагноз довольно просто, потому что ксероз имеет специфические признаки, которые понятны дерматологу.
Если врач заподозрит, что ксероз вызван какими-то заболеваниями, то он может назначить дополнительное обследование и/или консультацию у других специалистов.
Обязательно сообщите врачу, если вы принимаете лекарства, недавно переболели, получали интенсивное лечение, меняли климат или работаете на вредном производстве — все, что может помочь ему поставить верный диагноз, а значит, подобрать оптимальное лечение.
Лечение ксероза
Раньше лечение ксероза было направлено в основном на устранение сухости и стянутости, то есть на устранение симптомов, а не причин патологии. После того как было выяснено, что ксероз может вызываться различными факторами, используется комплексный подход, который дает высокий результат. Стратегия лечения заключается в избежании или сведении к минимуму причин, способствующих развитию ксероза, а также сосредоточении на обеспечении необходимого ежедневного ухода за кожей лица и тела, ее очистки и увлажнения.
После того как было выяснено, что ксероз может вызываться различными факторами, используется комплексный подход, который дает высокий результат. Стратегия лечения заключается в избежании или сведении к минимуму причин, способствующих развитию ксероза, а также сосредоточении на обеспечении необходимого ежедневного ухода за кожей лица и тела, ее очистки и увлажнения.
В числе возможных мер лечения ксероза могут быть:
- применение специальных увлажняющих кремов;
- прием витаминов, назначенных врачом;
- сбалансированное питание;
- отказ от табака и алкоголя;
- здоровый питьевой режим;
- достаточный сон;
- исключение воздействия агрессивной среды на кожу;
- избегание длительного нахождения в воде, перегрева и охлаждения.
Дополнительно врач может назначить химические пилинги для восстановления активности сальных желез и мезотерапию с витаминными коктейлями и ретинолом.
Всю лечебную косметику подбирает врач, ориентируясь на индивидуальные особенности кожи и организма.
В более запущенных случаях ксероза назначаются средства с топическими кортикостероидами и обработка антисептиками.
Преимущества лечения ксероза в ОН КЛИНИК
Международный медицинский центр ОН КЛИНИК с 1993 года оказывает квалифицированную помощь людям с различными кожными заболеваниями.
Мы собрали у себя коллектив врачей-дерматологов мирового уровня, которые постоянно учатся и развивают профессиональные навыки.
В ОН КЛИНИК мы проводим комплексную диагностику и лечение сухости кожи любой степени тяжести у пациентов всех возрастов.
Не заставляем вас ждать — принимаем строго по записи и работаем ежедневно с 9:00 до 21:00.
Используем самое современное медицинское оборудование.
Специалисты, работающие на оборудовании, по мере необходимости проходят аттестацию и переподготовку, имеют соответствующие дипломы.
Поддерживаем высокие стандарты сервиса и заботимся о вашем комфорте.
Профилактика появления ксероза
Если ваша кожа склонна к сухости, то нужно обязательно принимать профилактические меры, чтобы не усугубить ситуацию. Качественно очищайте ее, увлажняйте и избегайте раздражающих кожу факторов.
Пейте больше воды, стараясь придерживаться необходимой нормы. Проводите как можно меньше времени на солнце, избегайте длительного нахождения на улице в ветреную, жаркую или морозную погоду.
Не мойтесь в сильно горячей или чересчур холодной воде, лучше всего будет принятие теплого душа. Не трите кожу жесткими губками и не пользуйтесь скрабами. Пользуйтесь перчатками при контакте с водой и моющими средствами.
Носите одежду из дышащих материалов натурального происхождения, стирайте ее в средствах для стирки без отдушек и консервантов. Установите дома увлажнитель воздуха.
Обязательно соблюдайте режим труда и отдыха, правильно питайтесь, занимайтесь спортом.
Врач обязательно даст все необходимые рекомендации, которые помогут избежать рецидива ксероза.
Вопрос-ответ
Бывает ли ксероз у детей?
Да, бывает. Ксероз может быть врожденным и наблюдаться даже у младенцев.
Можно ли вылечить ксероз в домашних условиях?
Без установления причины появления сухости и стянутости кожи любое лечение бесполезно, потому что ксероз может вернуться в любое время. Обратитесь к дерматовенерологу, чтобы получить квалифицированную помощь.
Как отличить ксероз от простого обветривания?
Сделать этом может врач на приеме, приходите к нам для установления точного диагноза.
Изменения состояния кожных покровов при лечении рака
Какие побочные эффекты со стороны кожи возможны?
Лечение рака, в том числе лучевая и химиотерапия, могут спровоцировать ряд кожных проблем.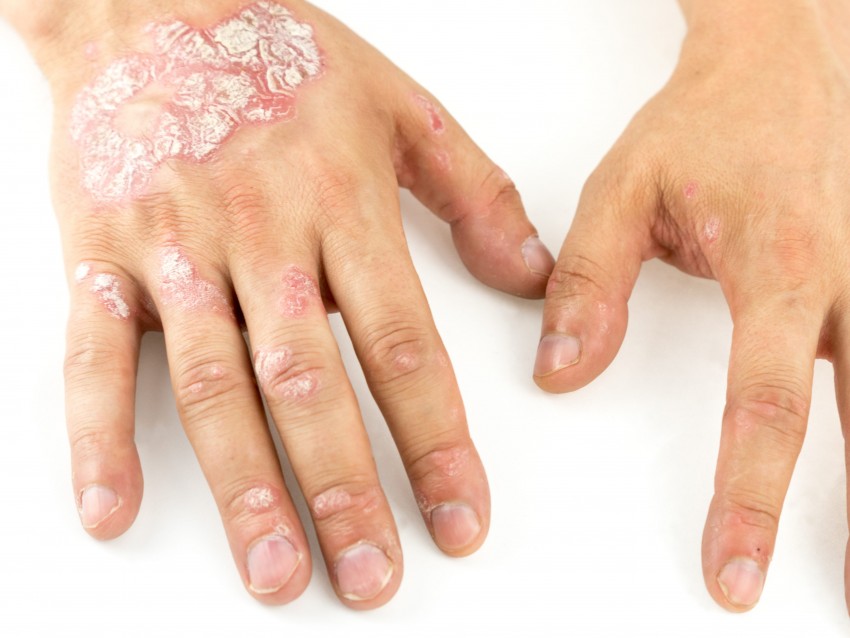 К наиболее распространенным изменениям относятся покраснение, сыпь, сухость, шелушение и зуд. Кожа может менять цвет, местами становиться светлее или темнее. Кроме того, у онкологических пациентов часто появляются язвы или трещины на коже. Эти побочные эффекты могут вызвать дискомфорт и повысить риск инфекции.
К наиболее распространенным изменениям относятся покраснение, сыпь, сухость, шелушение и зуд. Кожа может менять цвет, местами становиться светлее или темнее. Кроме того, у онкологических пациентов часто появляются язвы или трещины на коже. Эти побочные эффекты могут вызвать дискомфорт и повысить риск инфекции.
Пациенты с онкологическим заболеванием и их родственники должны следить за признаками нарушения кожных покровов и предпринимать дополнительные меры для защиты кожи. Помочь могут даже самые простые действия: увлажняйте сухую кожу, используйте солнцезащитный крем и обращайте внимание на появление признаков инфекции.
Распространенные кожные проблемы при лечении рака
- Покраснение
- Зуд
- Сухость, шелушение
- Жжение, пощипывание или покалывание
- Сыпь или угреподобные образования
- Трещины или нарушения целостности кожи
- Изменение цвета
- Образование волдырей или шелушение
- Хрупкая, тонкая кожа
- Изменение состояния ногтевых пластин
- Повышенная чувствительность к солнечному излучению
- Медленное заживление ран
- Выпадение волос
Побочные эффекты лучевой терапии со стороны кожи (лучевой дерматит)
Изменения состояния кожных покровов при лучевой терапии встречаются весьма часто. Почти у всех пациентов, проходящих лучевую терапию, наблюдаются те или иные временные изменения состояния кожи в области облучения. Возможны покраснение, зуд, сухость или обесцвечивание кожи. Кожа может шелушиться или на ней могут появиться волдыри. Кроме того, в облученной области может наблюдаться выпадение волос.
Почти у всех пациентов, проходящих лучевую терапию, наблюдаются те или иные временные изменения состояния кожи в области облучения. Возможны покраснение, зуд, сухость или обесцвечивание кожи. Кожа может шелушиться или на ней могут появиться волдыри. Кроме того, в облученной области может наблюдаться выпадение волос.
Как правило, побочные эффекты облучения со стороны кожи развиваются медленно в течение первых нескольких недель лечения и проходят после завершения лучевой терапии. Однако облученные участки кожи будут более чувствительны к солнечному излучению как во время, так и после лечения. Кроме того, на облученных участках после курса химиотерапии может развиться реакция (т. н. реактивация лучевых ожогов).
Во время лучевой терапии кожа требует особого ухода. Важно соблюдать рекомендации врача. Узнайте больше об уходе за кожей во время лучевой терапии.
что такое реактивация лучевых ожогов?
Реактивация лучевых ожогов — это кожная реакция, которая может развиваться при назначении определенных химиотерапевтических препаратов после лучевой терапии. Кожа в облученной области может покраснеть, воспалиться и выглядеть как сильный солнечный ожог. Симптомы реактивации лучевого ожога проходят после завершения химиотерапии.
Кожа в облученной области может покраснеть, воспалиться и выглядеть как сильный солнечный ожог. Симптомы реактивации лучевого ожога проходят после завершения химиотерапии.
Побочные эффекты химиотерапии со стороны кожи
Химиотерапия целенаправленно поражает быстрорастущие раковые клетки. Однако препараты, назначенные в рамках химиотерапии, могут также повредить другие виды клеток, в том числе клетки кожи. К распространенным изменениям состояния кожных покровов во время химиотерапии относят сыпь, покраснение, зуд и сухость кожи. Помимо этого, при применении определенных препаратов нередко наблюдается выпадение волос. Некоторые химиопрепараты вызывают потемнение или другие изменения цвета кожи, ногтей или волос. Поврежденные участки кожи зачастую становятся обесцвеченными; например, у пациента могут появиться темные полосы на месте расчесов кожи при зуде. Иногда может наблюдаться отслоение ногтей от ногтевого ложа на пальцах рук и ног. Это состояние называется «онихолизис». Химиотерапия может также вызывать светочувствительность. Это значит, что кожа становится более чувствительной к солнечному излучению, и при этом возрастает риск тяжелых солнечных ожогов.
Химиотерапия может также вызывать светочувствительность. Это значит, что кожа становится более чувствительной к солнечному излучению, и при этом возрастает риск тяжелых солнечных ожогов.
Некоторые лекарственные препараты могут вызывать раздражение кожи вокруг места инъекции, а в случае попадания препарата на кожу на ней могут образоваться язвы. Если в ходе инфузионной терапии пациент чувствует покалывание или жжение, необходимо сообщить об этом врачу или медсестре.
Вероятность возникновения той или иной кожной проблемы зависит от конкретного назначенного противоопухолевого препарата. Врачи могут рассказать семье пациента, какие именно изменения кожных покровов наиболее вероятны, когда они обычно возникают и когда должны исчезнуть.
Побочные эффекты таргетной терапии со стороны кожи
Таргетная терапия воздействует на определенные показатели, контролирующие рост раковых клеток. Тем не менее, применяемые при таргетной терапии препараты могут также оказывать влияние на клетки кожи или клетки других тканей организма, провоцируя побочные эффекты. Как правило, проблемы с кожей во время таргетной терапии менее выражены и зависят от типа и дозы препарата. Одним из основных побочных эффектов таргетной терапии со стороны кожи является сыпь, похожая на акне. Среди других частых изменений состояния кожных покровов отмечаются зуд, сухость, чувствительность к солнечному излучению и изменение цвета кожи.
Как правило, проблемы с кожей во время таргетной терапии менее выражены и зависят от типа и дозы препарата. Одним из основных побочных эффектов таргетной терапии со стороны кожи является сыпь, похожая на акне. Среди других частых изменений состояния кожных покровов отмечаются зуд, сухость, чувствительность к солнечному излучению и изменение цвета кожи.
Некоторые препараты могут вызвать кожную реакцию под названием «ладонно-подошвенный синдром», при которой из-за трения или давления на коже образуются болезненные волдыри или мозоли. При этом также может возникать онемение, пощипывание, жжение или повышенная чувствительность кистей и стоп к высокой температуре.
что такое ладонно-подошвенный синдром?
Ладонно-подошвенный синдром, также известный как ладонно-подошвенная эритродизестезия — это кожная реакция, которая развивается на ладонях рук и подошвах стоп после лечения некоторыми противоопухолевыми препаратами. Возможно также поражение кожи на других частях тела.
Среди симптомов выделяют покалывание, онемение, покраснение, отечность, шелушение, болезненность и образование волдырей. Это состояние может быть и умеренным, и ярко выраженным. При ярко выраженном ладонно-подошвенном синдроме может возникать сильная боль и затруднение при ходьбе или хватании предметов.
Риск развития ладонно-подошвенного синдрома возрастает при назначении определенных препаратов для химиотерапии или таргетной терапии. Ладонно-подошвенный синдром является побочным эффектом следующих лекарственных препаратов:
- блеомицин
- клофарабин
- цитарабин
- доксорубицин
- фторурацил
- брентуксимаб
- пазопаниб
- сорафениб
- сунитиниб
Ладонно-подошвенный синдром может проявляться через несколько недель или даже месяцев лечения. Как правило, симптомы слабеют или проходят в течение нескольких недель после отмены препарата.
Пациентам с ладонно-подошвенным синдромом следует ограничить занятия, связанные с избыточным трением или давлением на пораженные области. Необходимо беречь кожу от чрезмерных воздействий, ограничить контакт с горячей водой и избегать ходьбы босиком. Кроме того, пациенту следует избегать занятий спортом и деятельности, связанной с бегом, прыжками и хватанием предметов.
Необходимо беречь кожу от чрезмерных воздействий, ограничить контакт с горячей водой и избегать ходьбы босиком. Кроме того, пациенту следует избегать занятий спортом и деятельности, связанной с бегом, прыжками и хватанием предметов.
Лечение ладонно-подошвенного синдрома подразумевает применение кортикостероидов, увлажняющих средств и обезболивающих препаратов. При сильно выраженном ладонно-подошвенном синдроме в план лечения могут быть внесены изменения с целью снизить дозу или временно отменить препарат, вызывающий это состояние.
Побочные эффекты иммунотерапии со стороны кожи
Иммунотерапия — это метод лечения, при котором для борьбы с раком задействуется собственная иммунная система организма. Однако иммунная система может атаковать и здоровые клетки, провоцируя побочные эффекты. К частым побочным эффектам иммунотерапии со стороны кожи относят такие проблемы, как сыпь и зуд. Иногда могут наблюдаться обесцвечивание кожи и образование бугорков или волдырей. Кроме того, у пациента могут выпадать волосы на небольших участках либо по всему телу. Побочные эффекты иммунотерапии со стороны кожи могут развиваться после нескольких недель или даже месяцев лечения.
Побочные эффекты иммунотерапии со стороны кожи могут развиваться после нескольких недель или даже месяцев лечения.
Побочные эффекты со стороны кожи после трансплантации стволовых клеток
У пациентов, перенесших трансплантацию стволовых клеток (другое название — трансплантация гемопоэтических стволовых клеток или костного мозга), зачастую развиваются побочные эффекты со стороны кожи вследствие химиотерапии или облучения. Кроме того, у некоторых пациентов могут появиться проблемы с кожей из-за реакции «трансплантат против хозяина» (РТПХ). РТПХ может проявляться в острой или хронической форме.
К распространенным симптомам при острой РТПХ относятся кожная сыпь, бугорки или покраснение. Зачастую сыпь сначала появляется на шее, ушах, плечах, ладонях рук или подошвах стоп. Может наблюдаться зуд или жжение. При тяжелой форме РТПХ на коже могут появляться язвы или волдыри.
При хронической РТПХ у пациента может быть сыпь с зудом или жжением. Кожа может шелушиться. Могут появляться бугорки, язвы или волдыри. Может наблюдаться выпадение волос и повреждение или потеря ногтей на пальцах рук. Кожа может потемнеть или посветлеть. Текстура кожи может утолщаться или уплотняться, что вызывает чувство стянутости и затрудняет движения в суставах.
Может наблюдаться выпадение волос и повреждение или потеря ногтей на пальцах рук. Кожа может потемнеть или посветлеть. Текстура кожи может утолщаться или уплотняться, что вызывает чувство стянутости и затрудняет движения в суставах.
РТПХ может протекать тяжело и развиваться спустя месяцы после трансплантации. При подозрении на РТПХ необходимо немедленно связаться с врачом.
Узнайте больше о хронической РТПХ кожи.
Лечение побочных эффектов со стороны кожи
Лечение побочных эффектов со стороны кожи зависит от конкретных симптомов, тяжести их проявления и причины возникновения. Врач будет учитывать такие факторы:
- Степень поражения кожи
- Степень дискомфорта и влияние на ежедневную активность
- Улучшение или ухудшение симптомов
- Риск возникновения инфекции и иных осложнений
Общие правила ухода за кожей при онкологическом заболевании подразумевают очищение и увлажнение кожи, защиту от раздражения, повреждения и инфекций. В зависимости от проблемы врач может назначить такие лекарственные препараты, как кортикостероиды, антибиотики или антигистаминные средства. Эти препараты могут применяться перорально или в форме крема. При тяжелом поражении кожи план лечения онкологического заболевания может быть изменен до тех пор, пока симптомы не ослабнут. Для диагностики и лечения кожных проблем может потребоваться консультация дерматолога.
Эти препараты могут применяться перорально или в форме крема. При тяжелом поражении кожи план лечения онкологического заболевания может быть изменен до тех пор, пока симптомы не ослабнут. Для диагностики и лечения кожных проблем может потребоваться консультация дерматолога.
Борьба с побочными эффектами со стороны кожи: помощь семье
Зачастую при лечении рака кожа становится более чувствительной и подверженной раздражению. Семья пациента должна сообщать врачу о любых изменениях состояния кожных покровов.
Рекомендации по уходу за кожей при онкологическом заболевании:
- Используйте только продукты по уходу за кожей, рекомендованные медицинскими специалистами.
- Фотографируйте кожу, чтобы лучше следить за изменениями ее состояния.
- Бережно ухаживайте за кожей. Старайтесь не тереть, не скрести и не расчесывать раздраженную кожу. Это может усугубить раздражение и спровоцировать инфицирование.
- Увлажняйте сухую кожу в соответствии с рекомендациями врача.
 Убедитесь, что используемые средства не содержат спирта, отдушек и гипоаллергенны.
Убедитесь, что используемые средства не содержат спирта, отдушек и гипоаллергенны. - Используйте мягкие, не содержащие отдушек мыло, шампунь, очищающие средства и средства для стирки.
- Носите мягкую свободную одежду.
- Убедитесь, что одежда, обувь и медицинские устройства не натирают и не раздражают кожу.
- Принимайте ванну или душ с теплой (не горячей) водой.
- Следует пить много жидкости, чтобы поддерживать водный баланс в организме.
- Защищайте кожу от солнца. Используйте солнцезащитный крем с индексом SPF 30+, носите закрытую одежду и по возможности избегайте воздействия солнечных лучей.
- Ограничьте использование декоративной косметики на раздраженной коже.
- Избегайте применения средств для лечения акне, отпускаемых без рецепта. Хотя бугорки и сыпь могут быть похожи на акне, такие препараты могут вызывать сухость и раздражение и, следовательно, усугубить кожные проблемы.
Родственники пациента должны немедленно сообщить врачу или медсестре, если лекарственный препарат или средство по уходу за кожей вызывает пощипывание или жжение, если появляется сыпь или зуд, если симптомы ухудшаются или если отмечаются признаки инфекции. Перед применением нового средства для кожи всегда консультируйтесь с врачом.
Перед применением нового средства для кожи всегда консультируйтесь с врачом.
—
Дата изменения: апрель 2019 г.
Шелушение кончиков пальцев: 12 причин и способов лечения
Если кожа на кончиках пальцев шелушится, скорее всего, это не повод для беспокойства. Это обычное явление часто является результатом раздражителей окружающей среды или других контролируемых факторов.
В некоторых случаях шелушение кончиков пальцев может быть следствием основного заболевания. Если ваши кончики пальцев не реагируют на домашнее лечение или ваши симптомы ухудшаются, обратитесь к врачу. Они могут помочь определить, что вызывает шелушение пальцев, и порекомендовать варианты лечения.
Продолжайте читать, чтобы узнать больше.
Факторы окружающей среды — это внешние силы, которые вы можете или не можете контролировать. Погода является примером фактора окружающей среды. Хотя вы не можете изменить погоду, вы можете контролировать, насколько сильно вы подвергаете себя воздействию стихии.
Продолжайте читать, чтобы узнать, как подобные факторы окружающей среды могут повлиять на вашу кожу и что вы можете с этим поделать.
Сухая кожа
Часто причиной шелушения кончиков пальцев является сухая кожа. Обычно это более распространено в зимние месяцы. Вы также можете быть более восприимчивы к сухости кожи, если принимаете ванну или душ в горячей воде.
Иногда жесткие ингредиенты в мыле или других туалетных принадлежностях могут вызывать сухость.
Другие симптомы могут включать:
- зуд
- растрескивание
- покраснение или пепельный цвет кожи
- ощущение стянутости или растяжения кожи
Лечение может быть таким же простым, как использование мягкого мыла и последующее нанесение увлажняющего крема для рук. Также следует избегать использования горячей воды для мытья рук.
Частое мытье рук
Чрезмерное мытье рук может привести к шелушению кончиков пальцев. Частое мытье рук с мылом может стереть липидный барьер на поверхности кожи. Это может привести к тому, что мыло впитается в более чувствительные слои кожи, что приведет к раздражению и шелушению.
Это может привести к тому, что мыло впитается в более чувствительные слои кожи, что приведет к раздражению и шелушению.
Горячая вода, пренебрежение нанесением увлажняющего крема на руки после мытья и использование раздражающих бумажных полотенец также могут повлиять на кожу.
Чтобы кончики пальцев не шелушились, мойте руки щадящими средствами.
Однако не отказывайтесь от мытья рук, потому что они шелушатся. Мытье рук — это наиболее эффективный способ уменьшить распространение микробов, таких как вирус гриппа или новый коронавирус, который вызывает болезнь, известную как COVID-19.
Вы должны мыть руки после входа в дом, выхода на улицу, когда они выглядят грязными, перед едой, до и после контакта с сырыми продуктами, после контакта с упаковками или бытовой химией, после рукопожатия с другими людьми и после посещения туалета.
Обязательно используйте увлажняющий крем после мытья.
Дезинфицирующее средство для рук на спиртовой основе может использоваться для мытья рук, когда нет видимой грязи, требующей мытья.
Если вы чувствуете, что мытье рук становится навязчивым и мешает вам в повседневной жизни, вы можете поговорить со своим врачом. Возможно, у вас проявляются признаки обсессивно-компульсивного расстройства (ОКР).
Использование продуктов с агрессивными химическими веществами
Некоторые химические вещества, добавляемые в увлажняющие средства, мыло, шампуни и другие косметические средства, могут вызывать раздражение кожи, что приводит к шелушению кончиков пальцев.
Общие раздражители включают:
- ароматизаторы
- антибактериальные мази
- консерванты, такие как формальдегид
- изотиазолиноны
- кокамидопропилбетаин
- используйте увлажнитель воздуха при включенном обогревателе
- используйте нежное увлажняющее средство для кожи или густую мазь после купания
- ношение свободной воздухопроницаемой одежды
- отказ от принятия горячих ванн и душа
- тошноту
- головокружение
- головную боль
- усталость
- шелушиться
- краснеть
- трескаться
- чесаться
- быть болезненной на ощупь
- Шелушение кончиков пальцев причины и лечение
- Когда обращаться к врачу
- 14 лучших лосьонов для тела для самой мягкой кожи
9 Ваш организм может не реагировать на все эти химические вещества. Патч-тест, проводимый вашим врачом, может быть необходим для определения реакции вашего организма на определенное вещество.
Лучшее эмпирическое правило, позволяющее избегать агрессивных химикатов, — выбирать продукты, предназначенные для чувствительной кожи. Эти продукты, как правило, не содержат отдушек и других раздражающих веществ.
Эти продукты, как правило, не содержат отдушек и других раздражающих веществ.
Солнечный ожог
Длительное пребывание на солнце может привести к солнечному ожогу. Солнечные ожоги могут привести к тому, что ваша кожа станет теплой и нежной на ощупь. Ваша кожа, скорее всего, будет красного или розового цвета. Шелушение кожи является распространенным симптомом через несколько дней после первоначального солнечного ожога.
Солнечные ожоги могут быть очень неприятными, и на их заживление может уйти несколько дней или даже неделя. Во время заживления вы можете лечить ожог, прикладывая к пораженным участкам холодные компрессы и увлажняющий крем.
Вы можете обнаружить, что отпускаемые без рецепта (OTC) обезболивающие также помогают облегчить ваши симптомы.
Регулярное использование и повторное нанесение солнцезащитного крема — единственный способ избежать солнечных ожогов.
Реакция на холодную и жаркую погоду
Сухой климат и зимние температуры могут вызвать сухость, растрескивание и шелушение кожи.
Предотвратите сухость кожи:
В летние месяцы также может появиться шелушение кончиков пальцев. Это может быть из-за чрезмерного потоотделения или из-за раздражающих веществ, содержащихся в спреях от насекомых и солнцезащитном креме.
Сосание пальца
Сосание пальца или пальца может быть причиной сухости и шелушения кожи у детей. Для младенцев или малышей нет ничего необычного в том, что они сосут большой палец. Многие дети вырастают из этой привычки естественным образом, в то время как некоторым требуется немного больше вмешательства.
Если ваш ребенок сосет большой палец или пальцы до такой степени, что они трескаются или шелушатся, обратитесь к педиатру. Они могут указать вам на следующие шаги.
Иногда шелушение кончиков пальцев является признаком основного заболевания. Продолжайте читать, чтобы узнать, какие состояния связаны с шелушением кончиков пальцев.
Аллергия
Кожа на кончиках пальцев может шелушиться, если у вас аллергия на что-то, с чем вы контактировали.
Например, вы можете подвергаться воздействию никеля, если носите недорогие украшения. Эта аллергия вызовет покраснение и зуд кожи. Затем кожа покрывается пузырями и, наконец, шелушится.
Аллергия на латекс – еще один вариант. Реакция на латекс может быть разной и может вызвать анафилактический шок, который требует немедленного лечения. Более легкие реакции могут привести к зуду, шелушению и отеку.
Если ваши симптомы ухудшаются или сохраняются более одного или двух дней, обратитесь к врачу.
Дефицит ниацина или токсичность витамина А
Слишком малое или слишком большое количество определенных витаминов может вызвать шелушение кожи.
Пеллагра — это состояние, возникающее в результате недостатка витамина B-3 (ниацина) в рационе. Это может привести к дерматиту, а также диарее и даже слабоумию.
Это может привести к дерматиту, а также диарее и даже слабоумию.
Хотя пеллагра обычно возникает в результате неправильного питания, она также может быть вызвана другими причинами. Добавки ниацина — единственный способ восстановить уровень витамина B-3. Поговорите со своим врачом о том, безопасны ли добавки для вас и сколько их нужно принимать.
Если вы получаете слишком много витамина А, это может вызвать раздражение кожи и трещины на ногтях.
Другие симптомы включают:
Если вы испытываете эти симптомы, обратитесь к врачу. Они могут диагностировать, что вызывает ваши симптомы, и дать вам рекомендации о том, что делать дальше.
Экзема рук
Общее воспаление кожи (атопический дерматит) также может вызвать развитие экземы рук.
Экзема рук выглядит как раздраженная кожа, которая может:
Хотя воздействие определенных химических веществ или веществ может вызвать экзему рук, ваши гены также могут играть определенную роль.
Важно лечить экзему рук, используя мягкое мыло и другие моющие средства, избегая горячей воды и часто увлажняя кожу. Если вы знаете, каковы ваши триггеры экземы, избегайте их или надевайте перчатки всякий раз, когда с ними нужно обращаться.
Если у вас никогда раньше не было таких симптомов, обратитесь к врачу. Они поставят диагноз и подскажут, что делать дальше.
Псориаз
Шелушение на кончиках пальцев может быть признаком псориаза. Псориаз — это хроническое заболевание кожи, которое может проявляться в виде серебристых бляшек или других поражений кожи.
Существует много доступных средств для лечения псориаза на руках, таких как деготь, салициловая кислота, кортикостероиды и кальципотриен.
Если вам уже поставили диагноз псориаз, вам следует продолжить план лечения.
Но если у вас никогда раньше не было подобных симптомов, вам следует обратиться к врачу. Они могут определить, вызывает ли псориаз ваши симптомы, и разработать план лечения.
Эксфолиативный кератолиз
Эксфолиативный кератолиз часто возникает в летние месяцы. Это состояние может вызвать волдыри, которые со временем отслоятся. Это приведет к тому, что кожа станет красной, сухой и потрескавшейся. Раздражающее мыло и моющие средства могут ухудшить состояние.
Хотя использование увлажняющего крема может быть полезным, для полного облегчения симптомов могут потребоваться более сложные методы лечения кожи. Поговорите со своим врачом, чтобы узнать больше о доступных вам вариантах.
Болезнь Кавасаки
Болезнь Кавасаки — это редкое заболевание, которое в основном поражает детей в возрасте до 5 лет. Оно возникает в течение нескольких недель, и симптомы проявляются на трех разных стадиях.
Первая стадия характеризуется высокой лихорадкой, которая длится 5 и более дней. Шелушение кончиков пальцев часто характерно для средней стадии этого состояния. Покраснение и отек ладоней и подошв обычно возникают на поздней стадии.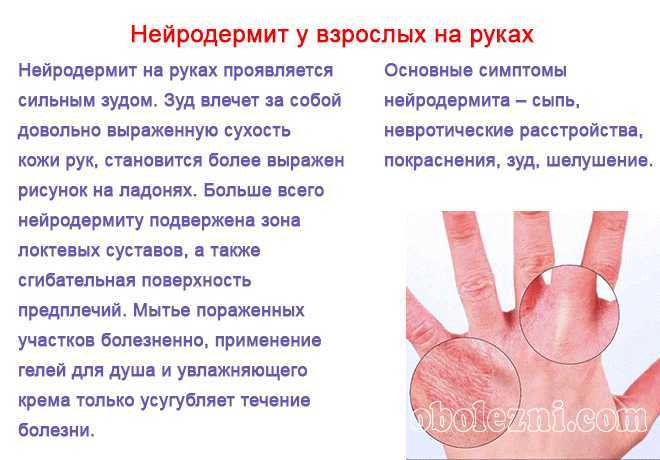
Если у вашего ребенка наблюдаются эти симптомы, немедленно обратитесь к врачу за медицинской помощью.
Кончики пальцев могут шелушиться по многим причинам. Легкие симптомы лучше всего лечить с помощью времени, домашних средств и безрецептурных кремов или увлажняющих средств.
Немедленно обратитесь к врачу, если вы также испытываете серьезные симптомы, такие как сильная боль или затрудненное дыхание. У вас может быть серьезная медицинская проблема, которая требует немедленного лечения.
Вам также следует обратиться к врачу, если шелушение не проходит в течение недели. Ваш врач может помочь определить, что вызывает ваши симптомы, и разработать соответствующий план лечения.
Прочитайте эту статью на испанском языке.
Шелушение кончиков пальцев Причины, лечение и когда обращаться к врачу
Перейти к:
«Почему у меня шелушатся кончики пальцев», спросите вы? «Мы используем наши руки для всего», — говорит Дастин Портела, доктор медицинских наук, сертифицированный дерматолог и хирург-дерматолог из Бойсе, штат Айдахо. И когда на этих руках начинают проявляться признаки износа — например, шелушение кончиков пальцев — мы быстро замечаем, какие нарушения это вносит в повседневную жизнь. Сухие, мозолистые руки — довольно распространенный побочный эффект суровой зимы или работы руками, но шелушение кончиков пальцев, в частности, иногда может указывать на более серьезную проблему. Если вы задаетесь вопросом: «Почему у меня шелушатся кончики пальцев?» Продолжайте читать ответы дерматологов.
И когда на этих руках начинают проявляться признаки износа — например, шелушение кончиков пальцев — мы быстро замечаем, какие нарушения это вносит в повседневную жизнь. Сухие, мозолистые руки — довольно распространенный побочный эффект суровой зимы или работы руками, но шелушение кончиков пальцев, в частности, иногда может указывать на более серьезную проблему. Если вы задаетесь вопросом: «Почему у меня шелушатся кончики пальцев?» Продолжайте читать ответы дерматологов.
Шелушение кончиков пальцев, причины и лечение
Спектр возможностей, стоящих за вашими шелушащимися пальцами, широк. Итак, давайте разделим их на несколько категорий.
Окружающая среда
Иногда проблема больше связана с привычками или внешними факторами, чем с тем, что происходит внутри вашего тела. Вот некоторые примеры:
1. Частое мытье рук
«Наши пальцы соприкасаются со многими веществами, которые могут вызвать кожную аллергию или раздражение», — объясняет д-р Портела.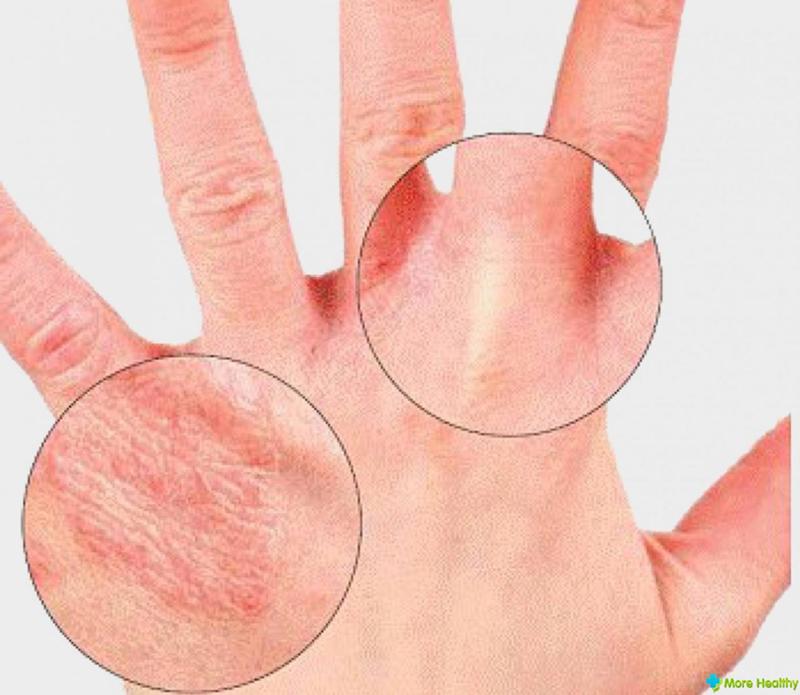 «Одной из наиболее распространенных раздражающих реакций является просто частое мытье рук. Это воспаление может привести к шелушению или трещинам на кончиках пальцев». Использование горячей воды может усугубить проблему.
«Одной из наиболее распространенных раздражающих реакций является просто частое мытье рук. Это воспаление может привести к шелушению или трещинам на кончиках пальцев». Использование горячей воды может усугубить проблему.
Посмотреть полную публикацию в Instagram
Чтобы восстановить влажность рук, Ранелла Хирш, доктор медицинских наук, FAAD, сертифицированный дерматолог из Бостона, рекомендует мыть только при необходимости теплой, а не горячей водой и заменять традиционное жесткое мыло для рук. с нежными очищающими средствами без отдушек, такими как Vanicream Liquid Cleanser. Другие фавориты дермы включают нежные смывки от Aveeno, Cetaphil и Neutrogena. После каждого мытья рук наносите питательный крем для рук.
Жидкое очищающее средство Vanicream
Сейчас 11% скидка
$ 8 на Amazon 13 долларов США по адресу Walmart
Aveeno нежный увлажняющий стержень
$ 24 на Amazon
Цетафил Увлажняющий кожи.
 Ежедневное очищающее средство для лица
Ежедневное очищающее средство для лица
Теперь скидка 23%
9 долларов на Amazon 18 долларов в Walmart
Доктор Портела добавляет, что вместо чрезмерного мытья рук вы также можете чередовать время в раковине с брызгами увлажняющего дезинфицирующего средства для рук.
2. Сухой климат
Доктор Хирш говорит, что сухой климат (будь то очень холодный или очень жаркий) является еще одной причиной шелушения кончиков пальцев. Она рекомендует следить за влажностью окружающей среды, где это возможно, держать поблизости увлажнитель, когда это возможно, и, конечно же, постоянно увлажнять. «Перед сном рекомендуется обработать кончики пальцев вазелином или аквафором и надеть перчатки или напальчники, чтобы зафиксировать увлажнение и позволить коже зажить», — добавляет доктор Портела.
3. Солнечный ожог
Это может показаться очевидным, но солнечный ожог может вызвать шелушение кожи по мере заживления. В серьезных случаях могут образовываться волдыри от солнечных ожогов. Чтобы быстро избавиться от солнечного ожога, попробуйте нанести крем против зуда, чтобы облегчить дискомфорт, и нанесите лосьон и алоэ вера, чтобы сохранить кожу спокойной и увлажненной.
В серьезных случаях могут образовываться волдыри от солнечных ожогов. Чтобы быстро избавиться от солнечного ожога, попробуйте нанести крем против зуда, чтобы облегчить дискомфорт, и нанесите лосьон и алоэ вера, чтобы сохранить кожу спокойной и увлажненной.
4. Жесткие вещества или химические вещества
Независимо от того, состоит ли ваша работа в работе с агрессивными химическими веществами, ежевечернее применение отшелушивающих средств для лица причинило вред вашим рукам, или вы забыли надеть перчатки во время уборки дома, любое воздействие агрессивных продуктов может вызывают раздражение и шелушение, также известное как контактный дерматит. Доктор Портела рекомендует носить перчатки, чтобы защитить их, когда это возможно, особенно при уборке и мытье посуды.
5. Дерматит трения
«Дерматит трения может возникнуть, когда мы используем руки для выполнения повторяющихся задач, таких как сортировка бумаги или других абразивных поверхностей, которые изнашивают кончики пальцев», — говорит доктор Портела.
Сопутствующие заболевания
Существуют различные заболевания и лекарства, побочным эффектом которых является шелушение кожи. Наиболее распространенными являются:
6. Экзема
Некоторые люди более склонны к экземе, состоянию кожи, которое ослабляет защитный барьер кожи и ее способность оставаться увлажненной, что приводит к покраснению, воспалению и шелушению. Чтобы сдержать симптомы, нужно знать, что их вызывает.
7. Дефицит витаминов
Серьезный дефицит витамина B-3 или никотиновой кислоты, также известный как пеллагра, может вызвать дерматит, включая шелушение кончиков пальцев. Более серьезные симптомы включают диарею и слабоумие. По данным клиники Майо, пеллагра чаще всего является результатом неправильного питания и недостатка питательных веществ. Вы можете получить ниацин из таких продуктов, как картофель, свекла, рис и жирная рыба, такая как лосось и тунец.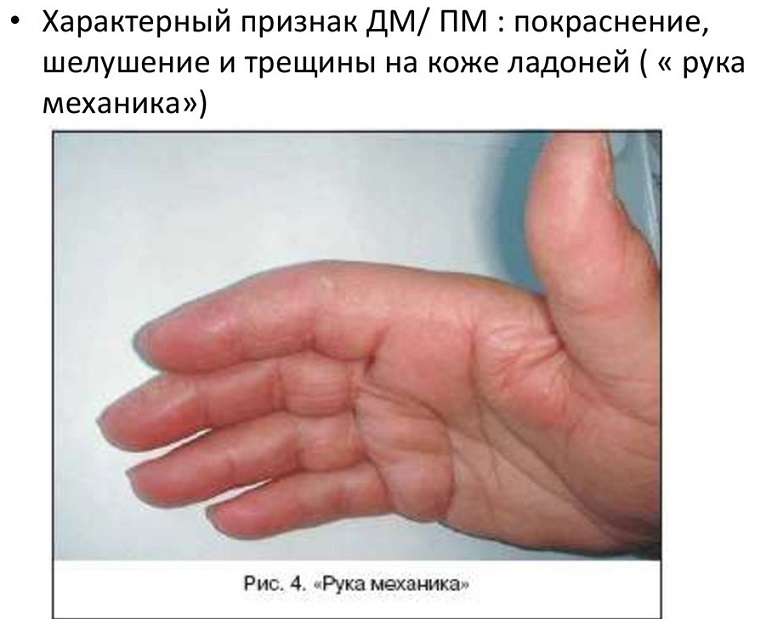 Добавки витамина B-3 также могут помочь, но это должно быть одобрено врачом.
Добавки витамина B-3 также могут помочь, но это должно быть одобрено врачом.
8. Болезнь Кавасаки
Болезнь Кавасаки — это воспаление стенок мелких и средних кровеносных сосудов, которое в основном поражает детей, и одним из симптомов, по словам доктора Хирша, является шелушение пальцев, которое может сопровождаться отеком рук, согласно данным клиники Майо. . Другие симптомы включают лихорадку, увеличение лимфатических узлов и очень красные глаза.
9. Эксфолиативный кератолиз
Доктор Хирш называет причиной шелушения кончиков пальцев эксфолиативный кератолиз, состояние, которое проявляется в виде волдырей и шелушения кожи на ладонях и пальцах. По данным Общества дерматологов первичной медико-санитарной помощи, это часто проявляется в летние месяцы и, вероятно, связано с чрезмерным потоотделением. Помогут отшелушивающие и увлажняющие кремы.
10. Псориаз
Псориаз является иммуноопосредованным заболеванием, которое проявляется воспалением, покраснением, шелушением и иногда выступающими бляшками на коже, а симптомом может быть шелушение кончиков пальцев. Домашнее местное лечение этого состояния включает стероидные кремы, салициловую кислоту и каменноугольную смолу, согласно Национальному фонду псориаза.
Домашнее местное лечение этого состояния включает стероидные кремы, салициловую кислоту и каменноугольную смолу, согласно Национальному фонду псориаза.
Когда обратиться к врачу
Если вы испытываете боль, инфекцию или ваше состояние мешает повседневной жизни, пришло время записаться на прием к врачу. Доктор Портела добавляет, что если вы применяли увлажняющие средства в домашних условиях и носили защитные перчатки в течение двух недель без улучшения, это также является тревожным сигналом.
«Может быть инфекция, которую необходимо вылечить, прежде чем кожа заживет», — объясняет он. «В некоторых случаях вам может потребоваться патч-тестирование, чтобы определить, есть ли у вас аллергия на что-то в вашей среде. Иногда стероиды местного действия необходимы для уменьшения воспаления, что позволяет коже заживать».
История по теме
Кайла Блэнтон
Кайла Блэнтон — независимый писатель, который пишет о здоровье и питании для мужчин, здоровья женщин и профилактики.


 Убедитесь, что используемые средства не содержат спирта, отдушек и гипоаллергенны.
Убедитесь, что используемые средства не содержат спирта, отдушек и гипоаллергенны.