На ногах между пальцами облазит кожа: Облазит кожа между пальчиков на ногах
кто виноват и что делать? — Рамблер/женский
СодержаниеНесоблюдение гигиены ногОсобенности анатомииСахарный диабетКонтактный межпальцевый дерматитНога спортсмена: грибковая инфекцияТраншейная стопаДисгидротическая экзема
Отшелушивание кожи — это норма. Клетки эпидермися постоянно образуются, умирают и отшелушиваются вместе с микробами, частицами грязи и выделениями кожи. За сутки наш организм теряет 10 млрд отмерших клеток кожи. Ученые подсчитали, что за свою жизнь среднестатистический человек теряет 18 кг кожи. До змей нам, конечно, далеко, но кожу мы обновляем регулярно.
Однако иногда кожа начинает шелушиться слишком интенсивно. Если шелушение наблюдается между пальцами ног — это повод насторожиться, потому что есть заболевания, которые именно так проявляются. MedAboutMe разбирался в нюансах шелушения между пальцами ног.
Несоблюдение гигиены ног
Иногда появление опрелостей, шелушение между пальцами ног вызваны банальным несоблюдением гигиены нижних конечностей. Регулярная смена носков и ежевечернее мытье ног, а также использование средств против потливости обычно позволяют легко и быстро решить данную проблему.
Регулярная смена носков и ежевечернее мытье ног, а также использование средств против потливости обычно позволяют легко и быстро решить данную проблему.
Особенности анатомии
Проблемы с гигиеной межпальцевых промежутков могут возникнуть у людей с определенной постановкой пальцев ног, когда один палец находится практически поверх другого.
Шелушение и опрелости также нередко развиваются у лежачих пациентов, особенно преклонного возраста, при недостаточно качественном уходе за ними.
Наконец, с данной проблемой могут столкнуться люди, страдающие от ожирения. Пальцы на их ногах обычно сомкнуты слишком плотно, что, во-первых, приводит к повышенной потливости, а во-вторых, ухудшает вентиляцию ног. Ситуацию осложняет и то, что такие люди в большинстве своем малоподвижны.
Сахарный диабет
Это заболевание связано с нарушением углеводного обмена и нередко отражается на состоянии кожи ног. В том числе, развивается шелушение между пальцами, зуд, кожа может трескаться, на ней развиваются эрозии.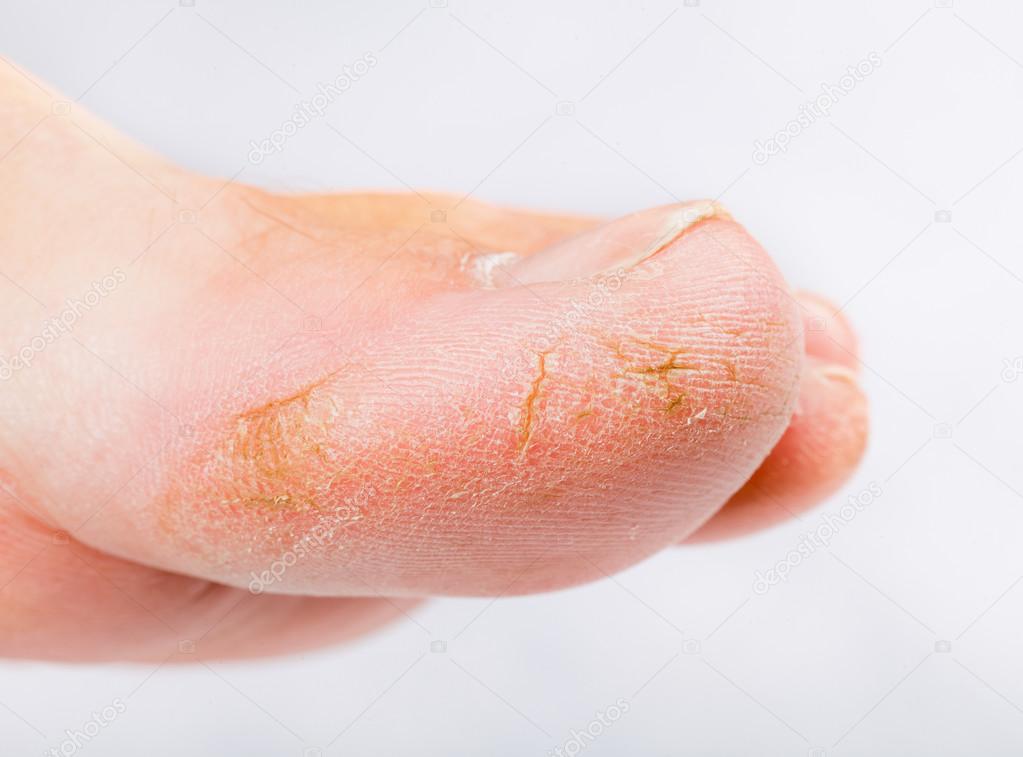
Но помимо вышеперечисленных причин есть немало патологических состояний, вызванных инфекциями или особыми условиями, при которых развивается шелушение между пальцами ног и требуется посещение врача, чтобы от него избавиться.
Контактный межпальцевый дерматит
Это одна из самых распространенных причин шелушения и зуда между пальцами ног. Проявляется в виде покраснения, зуда, жжения, шелушения.
Контактный дерматит диагностируется у 11% людей с данными симптомами.
Причина патологии — реакция кожи на ткань, красители, клеи, резину, входящие в состав обуви. В исследовании 2017 года бельгийские ученые продемонстрировали, что у всех пациентов с контактным дерматитом, которые были обследованы ими, имелась аллергическая реакция на отдельные химические соединения, входящие в состав материалов обуви.
Среди других факторов риска, повышающих вероятность развития контактного дерматита — перегрев ног, слишком тесная обувь, а также и гипергидроз (чрезмерная потливость), и атопия (чрезмерная сухость кожи ног).
Контактный дерматит не заразен для других людей, но является показателем того, что аналогичное раздражение может появиться у человека и на других частях тела.
Если есть подозрение на контактный дерматит, можно попробовать сменить обувь — возможно, она слишком тесная или материалы, из которых она сделана, слишком далеки от натуральных. Если это не помогает — необходимо обратиться к дерматологу. Возможно, придется пройти тесты на выявление аллергенов.
Нога спортсмена: грибковая инфекция
Речь идет о заражении грибком Trichophyton. Этот грибок в норме присутствует на коже многих людей и здоровому человеку не причиняет вреда. Споры грибка проникают в кожу на особенно уязвимых ее участках при наличии некоторых факторов риска. В частности, постоянное ношение закрытой тесной обуви из синтетических материалов и повышенная потливость. Данное сочетание часто встречается у людей, занимающихся спортом — отсюда и распространенное название болезни «нога спортсмена». Причем чаще страдают молодежь и люди среднего возраста.
Грибок питается белками, входящими в состав кожи, выделяя при этом токсичные для человеческого организма продукты метаболизма. Эпидермис в пораженной области мокнет и отшелушивается.
Выделяют несколько форм грибкового заражения ног трихофитоном.
При стертой форме шелушение проявляется только в межпальцевом промежутке у последнего и предпоследнего пальцев. При сквамозной форме зуд усиливается при потении или после намокания пораженной области. При гиперкератотической форме зуд и жжение усиливаются по ночам, в месте поражения образуются мозолевидные бляшки. При опреловидной форме пораженные участки покрываются язвочками, кожа расстрескивается, мокнет, человек страдает уже не просто от зуда, а от боли. Самая тяжелая — дисгидротическая форма, проявляющаяся в виде эрозий, пузырьков, мокнутий.
Это заразное заболевание. Можно подхватить грибок не только при близком контакте с другим человеком или использовании общего с ним полотенца, но также в раздевалке фитнес-центра, в душевой, в сауне и даже на пляже — если не пользоваться индивидуальной обувью. Если шелушение между пальцами подозрительно напоминает «ногу спортсмена», надо обратиться к дерматологу и пройти курс лечения.
Если шелушение между пальцами подозрительно напоминает «ногу спортсмена», надо обратиться к дерматологу и пройти курс лечения.
Траншейная стопа
Солдаты минувших войн, вынужденные долгое время сидеть в окопах в мокрой холодной обуви, часто страдали от поражения стоп в виде отеков, шелушащейся и мокнушей кожи между пальцами ног с образованием пузырьков с желеобразной субстанцией внутри. Сегодня траншейная стопа, она же иммерсионная или погружная развивается у потерпевших аварию на воде, у туристов при неправильной организации похода и в других нестандартных ситуациях, в обычной жизни встречающихся нечасто.
Это состояние не заразно и представляет опасность только для самого пострадавшего, так как при отсутствии лечения и создания нормальных условий для кожи ног возможен некроз (отмирание) пораженных тканей.
Дисгидротическая экзема
Это еще одна разновидность дерматита — воспаления кожных тканей. Иначе это заболевание называется хронический экзематозный дерматит. В 4 из 5 случаев болезнь поражает руки, но каждый пятый пациент с дисгидротической экземой жалуется на заболевание ног.
В 4 из 5 случаев болезнь поражает руки, но каждый пятый пациент с дисгидротической экземой жалуется на заболевание ног.
При этой патологии на руках, ногах и особенно между пальцами конечностей образуются зудящие пузырьки, развивается покраснение. Волдыри могут сохраняться на протяжении нескольких недель.
Среди основных причин, как и для любых других видов экземы, числятся склонность к аллергиям (и любые другие расстройства иммунной системы), контакты с бытовой химией, стрессы и даже сезонность — дисгидротическая экзема чаще поражает кожу людей весной. Молодые люди от 20 до 40 лет — основная группа риска.
Это не заразное заболевание, так как никакие инфекции в его развитии не участвуют. Заболевшему человеку следует обратиться к дерматологу. Во-первых, чтобы точно поставить диагноз — действительно ли это дисгидротическая экзема или другая патология, которая может быть опасна для окружающих. Во-вторых, врач поможет выявить причину развития болезни и назначит лекарства — мази, болтушки, травяные отвары для местных ванн.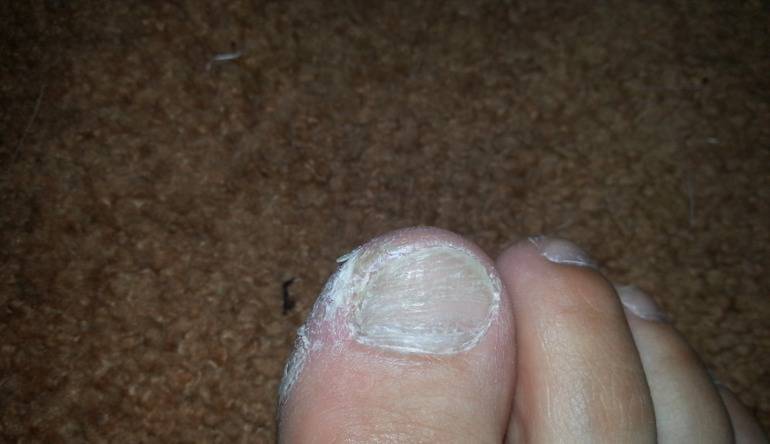 Нередко требуется соблюдение определенных ограничений в питании.
Нередко требуется соблюдение определенных ограничений в питании.
У здорового человека, соблюдающего гигиену ног, кожа между пальцами нежная, но не шелушащаяся, нет зуда, боли, покраснения и воспаления. Если же появились какие-то из вышеперечисленных признаков, следует обратить на них внимание. В некоторых случаях это могут быть симптомы ряда патологий, неприятных для самого человека и заразных для окружащих людей.
Пройдите тестВаш персональный IQ здоровьяПройдите этот тест и узнайте, во сколько баллов – по десятибалльной шкале – можно оценить состояние вашего здоровья.
Использованы фотоматериалы Shutterstock
между пальцами ног облазит кожа — 25 рекомендаций на Babyblog.ru
У моих девчонок насморк, вот облазила интернет, чтоб узнать как лечить можно помимо того что врач прописал, ну и так для общего развития. и наткнулась на статью какого то доктора, забыла какого. Рецепты правда большенство для взрослых, но некоторые и для деток подойдут. вот может кому и пригодится
Общегигиенические средства
1 Для избегания простуды уклоняйтесь от холода, сырости и сквозняков.
2 Закаливание — важнейший метод профилактики респираторных инфекций.
3 Одним из наиболее распространенных и доступных средств для профилактики гриппа является ватно-марлевая повязка (маска). Однако, это недостаточно эффективный метод защиты себя, а при заболевании — окружающих от заражения.
4 Не здоровайтесь ни с кем за руку, даже рискуя показаться невоспитанным.
5 Во время эпидемии гриппа старайтесь меньше ездить в общественном транспорте, где циркулирует вирус, и больше бывать на воздухе. Заразиться гриппом и ОРЗ на свежем воздухе практически невозможно!
6 Проветривайте помещения, в которых находитесь.
7 Дезинфекция помещений уксусом. Налейте в небольшую кастрюльку 0,5 литра столового уксуса или 1 десертную ложку уксусной эссенции и поставьте на огонь. Когда раствор закипит, убавьте огонь. Уксус должен испаряться в квартире в течение 20 минут. Повторяйте эту процедуру по 3-4 дня в неделю в течение эпидемического периода.
<o:p> </o:p>
Общеукрепляющие меры
8 Больше покоя и отдыха. Лежите, отдыхайте, расслабляйтесь.
Лежите, отдыхайте, расслабляйтесь.
9 Пассивно вдыхайте (через нос), а выдыхайте активно и с небольшим усилием. Начинайте медленно, постепенно увеличивая скорость. Представьте себе паровоз, который, медленно двигаясь, набирает скорость. Проделайте цикл из 30 выдохов, затем минуту отдохните. Можно выполнить до пяти циклов утром и пяти вечером.
10 Постарайтесь как можно меньше есть, но как можно больше пить — травяные чаи, соки. Особенно полезны лимонный, апельсиновый, клюквенный и гранатовый.
11 Примите после завтрака 1 ч. л. аскорбиновой кислоты. Ее надо принимать еще 2 дня в то же время это облегчит течение болезни, поможет более эффективно с ней справиться. Но злоупотреблять этим методом нельзя. Организм может привыкнуть к большим дозам аскорбиновой кислоты и ответить ослаблением иммунитета, как только эти дозы сократятся.
12 Наибольшее количество витамина С содержится в соке квашеной капусты, а также цитрусовых — лимонах, киви, мандаринах, апельсинах, грейпфрутах. Полезен салат из свежей капусты с подсолнечным маслом, содержащий большой запас витаминов и микроэлементов.
Полезен салат из свежей капусты с подсолнечным маслом, содержащий большой запас витаминов и микроэлементов.
13 Корейский метод. Отвар из равных долей китайской капусты и репы. Остывший отвар процеживают и пьют по 0,5 стакана 5-6 раз в день. В отвар, перед употреблением можно добавить 1 чайную ложку меда и 2 чайные ложки лимонного сока.
14 Плоды смородины красной или черной в виде свежеприготовленного сока из них, настоя (из сухих) или варенья принимают внутрь как противопростудное и противовоспалительное средство при простудных заболеваниях.
15 Ягоды клюквы болотной в виде морса, сиропа или настоя принимают внутрь без ограничения при простудных заболеваниях, сопровождающихся высокой температурой тела, общей слабостью и др. недугами.
16 Напиток из шиповника. Сухие ягоды шиповника растолочь. На <st1:metricconverter productid=«1 литр» w:st=«on»>1 литр</st1:metricconverter> холодной воды использовать 5 столовых ложек ягод. Поставить на огонь, прокипятить 10 минут. Настоять, укутав, 8-10 часов, процедить. Пить с утра по 1 стакану через каждые 2-3 часа в течение суток. Можно пить и с медом, вареньем, сахаром. Желательно пить отвар шиповника в течение недели, постепенно уменьшая количество приемов. После каждого приема полоскать рот теплой водой, так как кислота разъедает зубы.
Настоять, укутав, 8-10 часов, процедить. Пить с утра по 1 стакану через каждые 2-3 часа в течение суток. Можно пить и с медом, вареньем, сахаром. Желательно пить отвар шиповника в течение недели, постепенно уменьшая количество приемов. После каждого приема полоскать рот теплой водой, так как кислота разъедает зубы.
17 Плоды шиповника — 1 часть; Листья малины — 1 часть; Листья смородины — 1 часть; Листья брусники — 1 часть. Две столовые ложки смеси залить стаканом кипятка, кипятить 10 минут, настаивать в закрытой посуде до охлаждения, процедить, добавить по вкусу сахар. Пить по полстакана 2 раза в день.
18 Малина с медом. 1 ст. ложка меда, 1 ст. ложка шиповника, 1 ст. ложка малины, 1 ст. ложка смородины, залить 100 мл кипятка. Выдержать 15 минут. Пить 3 раза по 1/2 стакана перед едой.
19 Цветы липы — 1 часть; цветы черной бузины — 1 часть. 2 столовые ложки смеси на стакан кипятка, кипятить 5-10 мин., Процедить. Выпить горячим в один прием
20 Липа с калиной малиной. Приготовить смесь, используя следующие соотношения: цветы липы — 1 часть, плоды калины — 1 часть. 2 столовые ложки смеси развести 2 стаканами кипятка. Кипятить 5-10 минут, процедить. Пить горячим на ночь по 1-2 чашки.
Приготовить смесь, используя следующие соотношения: цветы липы — 1 часть, плоды калины — 1 часть. 2 столовые ложки смеси развести 2 стаканами кипятка. Кипятить 5-10 минут, процедить. Пить горячим на ночь по 1-2 чашки.
Липа с малиной. Приготовить смесь из равного соотношения плодов малины и цветков липы. Столовую ложку смеси заварить стаканом кипятка, настоять 20 минут, процедить. Пить по стакану горячего настоя на ночь как потогонное.
21 Мать-и-мачеха с калиной. Приготовить смесь, используя следующие соотношения: цветы мать-и-мачехи — 1 часть, плоды калины — 1 часть. 2 столовые ложки смеси развести 2 стаканами кипятка. Кипятить 5-10 минут, процедить. Пить горячим на ночь по 1-2 чашки.
22 Листья мяты перечной — 1 часть; цветки бузины черной — 1 часть; цветы липы — 1 часть. 1 столовую ложку смеси развести 2 стаканами кипятка. Кипятить 5-10 минут, процедить. Пить горячим на ночь по 1-2 чашки.
23 Смешайте поровну кору ивы, цветки ромашки, липовый цвет, плоды шиповника, лимонные корки. Чайную ложку сбора залейте стаканом кипятка и настаивайте 10 мин. Принимайте по трети стакана теплого настоя 3 раза в день за 15 мин до еды.
Чайную ложку сбора залейте стаканом кипятка и настаивайте 10 мин. Принимайте по трети стакана теплого настоя 3 раза в день за 15 мин до еды.
4 столовые ложки измельченной смеси: центаврии, ромашки и листьев барвинка – все поровну, залить 600 мл кипятка, настоять 20 мин, процедить. Принимать горячим в течении дня во время гриппа с высокой температурой.
24 Принимать по 1/2 чайной ложки растертых в порошок семян фенхеля с добавлением чайной ложки натурального сахара два-три раза в день.
25 Смесь эхинацеи, “золотой печати”, корицы – в равных частях, принимать по 1/4 чайной ложки с медом два раза в день при простуде.
26 Очень хороший рецепт от простуды для взрослых: Берется кружка гр.300. 1/3 — чай горячий, 1/3-вино красное, 1/3-малина (варенье). Все это выпить горячим и лечь в постель.
27 Полынь, настойка на водке. В четвертинку водки насыпать травы полыни горькой. Настоять 21 день в темном месте, процедить. Принимать при простуде и промерзании 20 гр. 1 раз в день. Принимать 2-3 дня не более.
Принимать 2-3 дня не более.
28 Спиртовую настойку листьев эвкалипта. <st1:metricconverter productid=«20 г» w:st=«on»>20 г</st1:metricconverter> сухих, измельченных листьев эвкалипта залить спиртом, плотно укупорить и настаивать 7-8 дней. Процедить и остаток отжать в настойку. Принимать по 20-25 капель, разведенных в 1/4 стакана кипяченой воды.
29 Если начинается грипп, очистите небольшую луковицу, натрите ее на терке, выложите на слой бинта. Этот компресс положите на крылья носа на 10 минут. Повторить эту процедуру три раза в сутки. Крылья носа надо предварительно смазать растительным маслом.
30 Пустырник и корень цикория обыкновенного в равных пропорциях заварить крутым кипятком, как чай, дать настояться и принимать 3 раза в день по полстакана.
31 Чай с клюквой или брусникой, а на ночь — насыщенный отвар яблок с медом.
На 250-граммовую пачку чая по 2 ст. л. мяты и зверобоя, по столовой ложке чабреца и корня валерианы.
32 На 7 ст. л. чая по 1/2 ч. л. мяты, душицы и ромашки. 1 ч. л. смеси залить стаканом кипятка, настаивать 10 минут.
л. мяты, душицы и ромашки. 1 ч. л. смеси залить стаканом кипятка, настаивать 10 минут.
33 1чашка крепкого чая, 1/3 чашки меда, 1/3 чашки водки соединить, размешать и довести до кипения. Пить маленькими чашечками.
34 Листья крапивы — 3 части; Корни моркови — 3 части; Ягоды смородины — 1 ч; Плоды шиповника — 3 части. Одну столовую ложку смеси залить двумя стаканами горячей воды, кипятить 10 минут, затем настаивать 4 часа в закрытой посуде, процедить. Принимать по полстакана 2-3 раза в день.
35 Плоды шиповника – 1 часть; Плоды рябины – 1 часть. Одну столовую ложку смеси залить двумя стаканами горячей воды, кипятить 10 минут, затем настаивать 4 часа в закрытой посуде, процедить. Принимать по полстакана 2-3 раза в день.
36 Одну столовую ложку сухих измельченных листьев черной смородины залить 1 стаканом крутого кипятка, настоять, хорошо укутав, 4 часа, процедить. Пить по 1/2 стакана в теплом виде маленькими глотками 4-5 раз в день.
37 Чайную ложку молодых стеблей с листьями и цветками паслена сладко-горького залить 400 мл кипятка, настоять 4 часа, процедить. Принимать по столовой ложки 3-4 раза в день за 30-40 мин до еды.
Принимать по столовой ложки 3-4 раза в день за 30-40 мин до еды.
38 Столовую ложку сухой травы и корневищ с корнями сабельника болотного залить 200 мл кипятка, настоять 60 мин, процедить. Принимать по 59 мл 3-4 раза в день теплым.
<st1:metricconverter productid=«50 г» w:st=«on»>50 г</st1:metricconverter> подсолнечного масла, для сангвиников и холериков или кунжутного (оливкового), для меланхоликов и флегматиков, кипятить 40 мин на водяной бане, затем добавить две столовые ложки мелко нарезанного лука (брать большие плотные головки), три растолченных зубчика чеснока, настоять два часа, профильтровать. Настоем смазывать слизистую ноздрей (если слизь выходит из носа) или слизывать с чайной ложечки в теплом виде (если проблемы с горлом).
39 <st1:metricconverter productid=«20 г» w:st=«on»>20 г</st1:metricconverter> толокнянки (листьев) залить 500 мл воды. Кипятить 15 мин на малом огне, укутать и настаивать еще 20 мин. Принимать по 40 мл 3 раза в день при остром инфекционном заболевании (ОРВИ).
40 Смешать в равных частях по объему свежие ягоды калины обыкновенной и зерна граната. Хранить в темном прохладном месте в закрытой посуде. Одну столовую ложку смеси разбавить 1/2 стакана кипяченой воды комнатной температуры. Пить 2-3 раза в день до еды.
41 При первых признаках гриппа, ангины, простуды рекомендуется сделать следующее. В стакане свежеприготовленного сока моркови размешать кашицу из 3-5 зубков чеснока и принимать по 1/2 стакана смеси 3-4 раза в день за 30-40 минут до еды в течение 5 дней.
10 лимонов с кожурой, но без косточек, натереть на мелкой терке, затем измельчить на терке 10 головок чеснока, все тщательно смешать, залить <st1:metricconverter productid=«3 л» w:st=«on»>3 л</st1:metricconverter> . прохладной кипяченой воды, настоять в плотно закрытой посуде в холодильнике и принимать по столовой ложке утром натощак и вечером перед сном. Такую смесь можно принимать в качестве профилактики гриппа.
42 Измельчите по 250 гр. репчатого лука и чеснока, залейте 1л. водки, настаивайте в темном месте при комнатной температуре 2 недели. Периодически встряхивайте содержимое, затем процедите его. В качестве профилактического средства от гриппа, простуды и ангины принимать по 15-20 капель 3-4 раза в день до еды.
водки, настаивайте в темном месте при комнатной температуре 2 недели. Периодически встряхивайте содержимое, затем процедите его. В качестве профилактического средства от гриппа, простуды и ангины принимать по 15-20 капель 3-4 раза в день до еды.
43 Прополис (пчелиный клей). Кусочек прополиса величиной с 1-2 горошины надо держать во рту, изредка перебрасывая языком с одной стороны на другую, на ночь заложить за щеку. Держать сутки. Можно использовать обычный кусковой сахар, пропитав его спиртовым экстрактом прополиса.
44 Чеснок с медом. Смесь натертого чеснока с натуральным медом в соотношении 1:1 (принимают на ночь столовую ложку смеси, запивая кипяченой водой).
45 «Чесночное» масло: измельченный чеснок смешать со сливочным маслом и использовать для бутербродов. Очищенный чеснок можно повесить в марлевом мешочке над кроватью или положить под подушку.
46 Натертую на терке луковицу средней величины залить <st1:metricconverter productid=«0,5 л» w:st=«on»>0,5 л</st1:metricconverter> кипящего молока, оставить в теплом месте на 20 минут; пока не остыло, процедить и выпить половину этого настоя на ночь, другую половину — утром, но обязательно горячим; так повторяйте 3-4 дня, и грипп пройдет без осложнений.
47 Порошок гвоздики с медом – лекарство для слизывания. По 2-3 раза в день по 1 чайной ложке после еды через 2 часа.
48 Йод и марганец применяется в период эпидемии гриппа. В носу делается промывание теплой водой с добавлением небольшого количества настойки йода или воду слегка подкрашивают марганцовкой. Эту воду втягивают несколько раз в нос в течение дня. Таким образом, многие избегают в период эпидемии гриппа заболеваний.
49 Прекрасно помогает бальзам из еловых или пихтовых почек. Надо взять килограмм почек (купить в аптеке или собрать в конце мая, когда они отрастут на 3- <st1:metricconverter productid=«5 см» w:st=«on»>5 см</st1:metricconverter> ), промыть в холодной воде и измельчить. Высыпать их в эмалированную кастрюлю, залить тремя литрами кипяченой воды, довести до кипения и кипятить 15 минут. Отвар процедить через марлю, дать отстояться и вновь процедить. К полученному отвару добавить мед ( <st1:metricconverter productid=«1 кг» w:st=«on»>1 кг</st1:metricconverter> меда на <st1:metricconverter productid=«1 литр» w:st=«on»>1 литр</st1:metricconverter> отвара) и <st1:metricconverter productid=«10 г» w:st=«on»>10 г</st1:metricconverter> 30%-й спиртовой вытяжки прополиса (продается в аптеке). Все перемешайте, нагрейте до 45оС, охладите, разлейте в бутылки, хорошо их закройте и храните в холодильнике. При гриппе или ОРВИ принимайте по 1 ч. л. 3 раза в день за 30 минут до еды.
Все перемешайте, нагрейте до 45оС, охладите, разлейте в бутылки, хорошо их закройте и храните в холодильнике. При гриппе или ОРВИ принимайте по 1 ч. л. 3 раза в день за 30 минут до еды.
50 Купать ноги в ванночках с горчицей в течение 5-10 мин., после чего стопы растирать какой-либо разогревающей мазью или надеть шерстяные носки и спать.
Засыпать сухую горчицу в носки и надеть их на ночь. Вместо разогревающей мази.
При первых признаках простуды — режим полного голодания (от одних до двух суток) с максимальным ограничением в питье. Голодание — защитная реакция, помогающая организму бороться с инфекцией собственными защитными силами. Эффект от голодания проявляется чаще на вторые сутки. Для выхода из голодания применять яблоко, соки и другие легкие продукты.
51 При появлении первых симптомов болезни прекращайте принимать любую еду и приготовьте лечебный раствор. На <st1:metricconverter productid=«1,5 л» w:st=«on»>1,5 л</st1:metricconverter> кипяченой воды добавьте 1 ст. л. крупной соли, сок одного лимона и <st1:metricconverter productid=«1 г» w:st=«on»>1 г</st1:metricconverter> аскорбиновой кислоты. Выпейте раствор в течение полутора часов, принимая «лекарство» вечером — утром проснетесь здоровыми. После нормализации температуры и улучшения самочувствия можно начинать прогревание — теплые (до 50оС) ножные и ручные ванны с горчицей, шерстяной свитер на голое тело для раздражения рефлекторных зон спины, груди, кистей.
л. крупной соли, сок одного лимона и <st1:metricconverter productid=«1 г» w:st=«on»>1 г</st1:metricconverter> аскорбиновой кислоты. Выпейте раствор в течение полутора часов, принимая «лекарство» вечером — утром проснетесь здоровыми. После нормализации температуры и улучшения самочувствия можно начинать прогревание — теплые (до 50оС) ножные и ручные ванны с горчицей, шерстяной свитер на голое тело для раздражения рефлекторных зон спины, груди, кистей.
<o:p> </o:p>
Жаропонижающие средства
<o:p> </o:p>
52 Не надо торопиться с жаропонижающими средствами, если температура не выше 38оС и если это не ребенок с наклонностью к судорогам. Она опасности не представляет и показывает, что организм борется, создавая неблагоприятные условия для вирусов.
53 Малина обыкновенная. Используется как в различных сборах, так и отдельно. Сок малины с сахаром — хорошее освежающее питье при высокой температуре. Настой сухих плодов. 1 столовую ложку плодов заварить стаканом кипятка, настоять 20 минут. Пить по стакану горячего настоя 2 раза в день.
Пить по стакану горячего настоя 2 раза в день.
54 Раствором слабого уксуса или полуспиртовым раствором смочить вафельное полотенце и энергично растереть кожу. Поверхностные сосуды расширяются, и температура после 3-5 минут легкого массажа снижается до нормы. По мере повышения температуры эту процедуру можно повторять.
55 При повышенной температуре тела болгарские натуропаты рекомендуют апельсиновый сок (100 мл) + лимонный сок (100 мл) + или яблочный сок (100 мл) + томатный сок (75 мл) + сок свеклы (25 мл).
56 Для снижения температуры тела при гриппе хорошо иметь в доме под рукой настойку из сосновых почек или молодых веток пихты: <st1:metricconverter productid=«1 кг» w:st=«on»>1 кг</st1:metricconverter> молодых отростков пихты или почек сосны и <st1:metricconverter productid=«0,5 кг» w:st=«on»>0,5 кг</st1:metricconverter> корней малины измельчить, уложить слоями в стеклянную банку, положив между слоями сахар и мед ( <st1:metricconverter productid=«1 кг» w:st=«on»>1 кг</st1:metricconverter> сахара и <st1:metricconverter productid=«0,5 кг» w:st=«on»>0,5 кг</st1:metricconverter> меда). Долить 200 мл кипятка. Настоять сутки, потом томить на водяной бане 6-8 часов. Снова настоять двое суток. Образовавшийся ярко-малиновый сок слить и хранить в темном прохладном месте. Взрослым принимать сок по 1 ст. л. 4-5 раз в день перед едой. (Примечение ПиМ: на приготовление этого сока уйдёт около 4х суток)
<o:p> </o:p>
Массаж
57 Массаж биологически активных точек стимулирует кровообращение и оказывает жаропонижающее действие, является хорошим профилактическим средством и эффективно помогает в самом начале заболевания. Массаж лучше проводить по утрам, в хорошо проветренном помещении. Расслабьтесь, энергично потрите ладони рук друг о друга до появления ощущения тепла. Затем, пальцем потрите нос от переносицы до кончика 36 раз. Потом, тоже 36 раз надавите на точки, расположенные с двух сторон у крыльев носа. После этого следует проделать такой массаж: ладонями, от шеи по скулам, вверх к ушам, над ушами, далее за ушами, затем вниз под затылок, с заключительным надавливанием на точки расположенные по обе стороны от позвоночника у основания черепа. Повторить это 36 раз. В заключение разотрите шею руками спереди и сзади до ощущения тепла.
58 При простуде. Пальцами одной руки давить на точки хе-гу, расположенные на кистях рук, в промежутке между большим и указательным пальцами, ближе к середине II пястной кости. Зажав точку между указательным и большим пальцами массирующей руки, проводить легкие ритмические надавливания (с помощью большого пальца). Давить на точку до появления легкого ощущения распирания, ломоты, тяжести или небольшой боли. Проделать массаж сначала на одной затем на другой руке 10 мин.
При простуде, головной боли. Большими и указательными пальцами зажать точки фэн-чи, расположены слева и справа от шейной мышцы, в ямке ниже теменной кости и давить на точки тай-ян, расположенные сбоку между наружными углами глаз в углублении на наружной стороне глазниц, по 10 мин.
59 При закупорке носа. Разминайте в течение пяти минуты средним пальцем точки ин-сян, расположенные у верхнего края носогубной складки, рядом с крылом носа, до появления предусмотренных ощущений. Массаж лучше делать с эвкалиптовым маслом.
60 При гриппе с ознобом или лихорадкой. Используется точечный массаж точек ин-сян и фэн-чи в течение пяти минут до появления предусмотренных ощущений. Кроме этого, пользуются следующим приемом: двумя указательными пальцами обеих рук надавить на крылья носа и, не отрывая пальцев, произвести поглаживающие движения к переносице с отрывом рук у внутреннего края глаза до появления тепла в носу (обычно пять минут).
61 Медовый массаж. Он поможет и температуру тела снизить, и горчичники заменить: чайную ложку меда растопите при 40оС и подушечками трех пальцев своей руки начинайте легко «вбивать» его в кожу в области грудины или в области позвоночника между лопаток на спине. Массируйте 1-2 минуты. Повторяйте процедуру в течение 2-3 дней.
62 Пихтовое масло. При гриппе, ОРЗ, ОРВИ, воспалении легких, бронхитах и других простудных заболеваниях (особенно у детей) применяют пихтовое масло, сочетая втирания при массаже с ингаляциями. Втирают масло в воротниковую зону спины, грудь, делают массаж стоп по рефлекторным зонам 4-5 раз в течение суток через 5-6 часов. После каждой процедуры обертывают больного компрессной бумагой, надевают ему шерстяные носки, накрывают теплым одеялом и дают пить потогонный настой из сбора трав.
<o:p> </o:p>
Ингаляции и средства от насморка
<o:p> </o:p>
63 Как проводить ингаляцию? Вы можете свернуть из плотной бумаги воронку, ее широким концом накрыть кастрюлю или чайник, и через узкий просвет вдыхать пар. Многие предпочитают дышать паром над кастрюлей, накрыв голову полотенцем. Это тоже не возбраняется, только будьте осторожны, чтобы не опрокинуть на себя случайно кастрюлю с горячей водой. И учтите, что страдающим гипертонической болезнью при повышенном артериальном давлении такой способ противопоказан. Продолжительность любой ингаляции для взрослых — 5-15 минут, для детей — до 5 минут. Делают ее 1-2 раза в день.
64 При насморке можно закапать по одной капле пихтового масла в каждую ноздрю.
65 Горсть листьев эвкалипта, заварить крутым кипятком, дать покипеть 1-2 минуты. Снять с огня и подышать над паром, накрыв голову полотенцем, — вдох через нос, выдох через рот, затем наоборот. Остывший отвар можно перед сном разогреть и внести горячий в спальню. Пары эвкалипта лечат и во время сна.
66 Сварить очистки картофеля, добавить щепотку травы чабреца, листьев эвкалипта или шелухи овса и подержать на огне еще 1-2 минуты. Непосредственно перед процедурой добавить 2-3 капли пихтового масла. Накрывшись полотенцем, посидеть над паром 5-7 минут.
67 Свежеприготовленный сок каланхоэ или сок белокочанной капусты. Он вызывает легкое раздражение слизистой оболочки, чихание и как результат — освобождение носа от слизи. Некоторым хорошо помогает свежий сок алоэ. Его вводят в обе половины носа по 5 капель 2-3 дня подряд через каждые два часа.
68 Очень полезно вдыхать летучие выделения свежеприготовленной кашицы из лука и чеснока. Особенно активно она выделяет летучие фитонциды в первые 10-15 мин, затем поток их быстро истощается. Попадая в дыхательные пути, фитонциды очищают их от болезнетворных бацилл, тонизируют и оздоравливают организм.
69 Можно воспользоваться довольно неприятной, но очень эффективной процедурой: измельчите зубок чеснока и затолкайте его в носовые ходы. Потерпите жжение, пусть текут слезы, прочихайтесь от души — насморк прекратится через три часа.
70 Мягче действует для закапывания в нос «чесночное» масло: одну дольку чеснока залейте на ночь одной столовой ложкой растительного масла, утром профильтруйте и закапывайте полученную жидкость в нос 3-4 раза в сутки, предварительно удалив из него слизь.
71 Средство от насморка получится, если мед добавить к соку сырой красной свеклы: на 1 ч. л. меда 2,5 ч. л. свекольного сока. Закапывать по 5-6 капель в каждый носовой ход 4-5 раз в день.
72 Сопливые носы промывать настоем лука с медом. Рецепт настоя: 3 столовых ложки мелко нарезанного лука залить 50 мл теплой воды, добавить 1/2 чайной ложки меда (сахара), настоять в течение 30 минут.
73 Закапывать масляный настой чеснока с луком. Рецепт настоя: растительное масло в стеклянной посуде выдерживается 30-40 минут в кипящей воде. 3-4 дольки чеснока и 1/4 лука мелко нарезать, залить охлажденным приготовленным маслом. Смесь настаивается в течение 2 часов и процеживается.
74 Если при сильном насморке вы потеряли обоняние, полезно налить немного уксуса на горячую сковородку и вдыхать его пары. Таким же эффектом обладает дым горелого хлеба.
75 Ещё при насморке помогает нос мыть с мылом детским, а лучше хозяйственным.
<o:p> </o:p>
Средства от кашля
76 При хрипоте и сухом кашле варите десяток фиников в течение как минимум получаса в полулитре воды. Пейте горячим. Можно так же сварить шесть-семь сушеных фиников в чашке молока.
77 Пихтовое масло снимает приступы сильного кашля. Чистое масло закапывается из пипетки на корень языка по 3-5 капель утром и вечером.
78 Смешать сок редьки или моркови с молоком или медовым напитком (1:1). Принимать по 1 ст. л. 6 раз в день.
79 <st1:metricconverter productid=«30 г» w:st=«on»>30 г</st1:metricconverter> порошка корня солодки, <st1:metricconverter productid=«15 г» w:st=«on»>15 г</st1:metricconverter> порошка укропа и <st1:metricconverter productid=«60 г» w:st=«on»>60 г</st1:metricconverter> сахара. Доза для взрослых — половина чайной ложки, для детей — на острие перочинного ножа два раза в день.
80 Редька (используется при кашле). Нарезать сырую редьку очень тонкими ломтиками и посыпать их сахарным песком. Появившийся сладкий сок принимать по столовой ложке каждый час.
81 В верхней широкой части вымытой редьки вырежьте лунку и залейте туда столовую ложку меда. Редьку поместите в какой-либо сосуд в вертикальном положении, накройте плотной бумагой и выдержите 3-4 часа. Сок слейте и принимайте по 1 ч. л. 3-4 раза в день до еды и перед сном (взрослым и детям старше года).
82 Сок лимона с медом: небольшой лимон залейте водой и кипятите на слабом огне не более 10 минут, остудите, разрежьте пополам и выжмите сок в стакан емкостью <st1:metricconverter productid=«200 граммов» w:st=«on»>200 граммов</st1:metricconverter>. К соку лимона добавьте две столовые ложки глицерина для внутреннего употребления, до краев стакана налейте мед и все тщательно перемешайте. При сильном и частом кашле принимайте по 2 ч. л. смеси 3 раза перед едой, а также на ночь. Если кашель сильный, но редкий и сухой, принимайте по чайной ложке смеси до и после завтрака, обеда, ужина и обязательно перед сном. Такой сироп с удовольствием пьют и маленькие дети: с года им можно давать по чайной ложке смеси перед едой 3 раза в день и на ночь.
83 Для грудных детей предлагается такой способ избавления от кашля: к чайной ложке меда добавьте 2 столовые ложки семян аниса (они бывают в аптеках) и щепотку поваренной соли. Все это залейте стаканом воды, доведите до кипения, процедите. Давайте ребенку по чайной ложке каждые два часа. По мере стихания кашля сокращайте и дозу смеси. Не давать смесь детям, страдающим диатезом.
84 Чай из листьев мать-и-мачехи, листьев подорожника и черной смородины. Можно приготовить луковый сироп: луковицу средней величины в шелухе помыть, залить водой так, чтобы она полностью покрывала луковицу, и добавить <st1:metricconverter productid=«50 г» w:st=«on»>50 г</st1:metricconverter> сахара. Варить на медленном огне 30-40 минут, дать остыть, процедить. Принимать по 1 ст. л. 4-5 раз в день за 20-30 минут до еды.
85 При кашле приложите к груди шерстяную ткань, пропитанную смесью уксуса, оливкового масла и камфары.
86 При кашле поможет компресс из натертого хрена.
87 Приготовить порошок из семян горчицы или куркумы, или имбиря, или гвоздики, или кардамона с медом. Применять как лекарство для слизывания.
88 Растирать грудь и спину солью с горчичным или сезамовым маслом до покраснения.
89 Настой 1 столовой ложки сосны с 1 щепоткой имбиря, пить по полстакана 3 раза за 30-40 мин до еды.
90 Яблочный лист заварить в кипятке и пить с 1 щепоткой имбиря по 1 стакану 2-3 раза в день.
91 Делать примочки или припарки из семян горчицы, корицы, гвоздики на область груди.
92 Пить теплое молоко с миндальным маслом или топленым маслом с 1 щепоткой мускатного ореха.
93 1столовая ложка фиалки на стакан кипятка, варить пока не выпарится половина жидкости. Принимать по половине стакана 2 раза в день утром и вечером спустя 1-1,5 часа после еды.
94 Взять по 1/4 чайной ложки гвоздики, порошка имбиря, кардамона и 1 чайную ложку корня солодки (или корня алтея). Залить 200 мл кипятка, настоять 5 минут, процедить. Пить настой маленькими глотками. Помогает при кашле, сопровождающемся болевыми ощущениями.
В этот список не попали многие полезные лекарственные средства. В том числе интерфероны, КИП (Комплексный иммуноглобулиновый препарат), оксолиновая мазь, раствор хлорофиллипта и другие.
ну вот как то так)
Лечение и уход за венозными трофическими язвами
Лечение венозной недостаточности и венозной трофической язвы – это командная работа, в которой важную роль играет и сам пациент. Если пациент понимает суть своего заболевания и его причины, если лечение проходит не- прерывно благодаря поддержке как семейного врача, так и семейной медсестры и врача-специалиста, то это помогает выздоровлению и в самых тяжелых случаях. Поскольку, к сожалению, от причины возникновения язвы нельзя полностью избавиться, то лечение венозной недостаточности должно длиться всю жизнь во избежание повторного возникновения язв.
Настоящее руководство для пациента дает простые рекомендации о том, как можно предотвратить возникновение язв и как лечить уже имеющиеся язвы.
Венозная трофическая язва – это хроническая, часто плохо заживающая язва голени, причиной которой является заболевание вен. Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Причиной венозных трофических язв являются:
Расширения вен, которые могут быть обусловлены наследственной слабостью соединительной ткани и часто представлены у многих членов одной семьи. В расширенных венах нижних конечностей венозные клапаны не закрываются полностью, и часть крови, двигающейся по направлению к сердцу, перетекает через незакрывшиеся венозные клапаны обратно, и таким образом давление крови в венах нижних конечностей, и прежде всего в голени, поднимается.
Реже расширения вен возникают как следствие какого-либо другого состояния (беременность, опухоли в брюшной полости), из-за которого поток крови по направлению к сердцу затруднен.
Воспаление стенок вен, которое повреждает непосредственно клапаны вен и является причиной венозной недостаточности.
|
Кровообращение состоит из артериальной, венозной и капиллярной части. Артерии несут кровь, насыщенную кислородом и питательными веществами во все ткани тела. Вены же представляют собой собирательную систему, которая транспортирует кровь назад по направлению к сердцу. В венах кровь протекает из вен нижних конечностей по направлению к сердцу. Такое движение обеспечивают венозные клапаны, направляющие кровь в одном направлении и мышечный насос (мышцы голени), которые работают при физической нагрузке.
Если вены расширены и венозные клапаны повреждены вследствие перенесенного ранее воспаления, происходит обратный отток крови и застой крови в нижней части венозной системы. Стенка вен становится более тонкой и ее пропускаемая способность увеличивается. Это приводит к возникновению отеков в нижних конечностях, прежде всего в области лодыжек. Отек увеличивается к вечеру и уменьшается к утру, после того, как человек находится долгое время в горизонтальном положении. Если отек долгое время не проходит, через тонкую стенку вен кровоток начинают покидать красные кровяные тельца, которые окрашивают кожу в коричневато-фиолетовый оттенок. В коже нарушается обмен веществ, кожа и подкожные ткани истончаются, она становится сухой и развивается экзема. Если отек не лечить, может возникнуть плохо заживающая венозная трофическая язва (обычно после микротравмы).
Рисунок 1. Нормальные и расширенные (варикозные) вены
- Наследственность: доказано, что наследственность играет важную роль в возникновении расширения вен. Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте.
- Лишний вес: лишний вес или ожирение создают увеличенную нагрузку на нижние конечности, и жир, находящийся в брюшной полости мешает обратному оттоку венозной крови по направлению к сердцу.
- Пол: Венозная недостаточность чаще всего появляется у женщин.
- Возраст: частота встречаемости венозных трофических язв обычно увеличивается с возрастом.
- Долгое пребывание на ногах и сидя: продвижение крови по направлению к сердцу обеспечивает кроме всего про-чего и мышцы. Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).
- Курение ухудшает кровообращение.
- Беременность(сти): В случае беременности плод надавливает на находящиеся в брюшной области вены и является причиной повышенного давления в нижних конеч- ностях. Причиной появления расширения вен могут быть и гормональные изменения в организме во время беременности. Беременность сама по себе не является причиной заболеваний вен, но может ускорить появление венозной недостаточности. Каждая следующая беременность увеличивает риск появления венозной недостаточности.
- Расширенные вены на нижних конечностях становятся хорошо видны: может быть расширена как капиллярная сеть, принимающая при этом синюшный оттенок, так и вены, которые могут быть расширены до ширины толщины пальца.
- Боль и зуд во внутренней части голени, в нижней трети голени.
- К вечеру в ногах увеличивается чувство тяжести и усталости.
- На нижней конечности, прежде всего на лодыжке, появляется отек, который увеличивается к вечеру.
Фото 1. Расширенные вены на голени
Факт отека можно установить, нажав пальцем на переднюю поверхность нижней части голени. Под пальцем возникнет вмятина, которая исчезнет через несколько минут. Причиной отека является увеличение пропускной способности стенок венозных сосудов, из-за того, что давление в них увеличивается.
Изменение цвета кожи на голени является опасным сигналом того, что хроническая венозная недостаточность достигла фазы, во время которой имеется повышенный риск возникновения язвы.
Признаки, свидетельствующие об опасности возникновения язв:
- Покраснения в области лодыжки.
- Пигментация кожи (кожа стала коричневой): из-за хронической венозной недостаточности кроме плазмы (переход которой вызывает отеки) через стенки венозных сосудов в ткани начинают переходить и красные кровяные тельца, которые изменяют цвет кожи в коричневато-фиолетовый.
- Склероз или уплотнение кожи и подкожной клетчатки: из-за увеличения кровяного давления развивается уплотнение кожи и подкожной клетчатки в области лодыжки, из-за чего подкожная клетчатка и кожа становятся более тонкими, нижняя часть голени становится по сравнению с икроножной мышцей более худой и нога напоминает перевернутую бутылку от шампанского. Истончившаяся кожа становится очень легко травмируемой.
- Белесые пятна: характерны ярко-белые пятна, возникающие на фоне кожной пигментации.
- Воспаление кожи (экзема): нижняя часть голени может покрыться пурпурной, чешущейся и болезненной сыпью. Поверхность кожи может быть сухой или же, наоборот, влажной.
Фото 2. Отек и изменение кожи левой ноги. Голень напоминает перевернутую бутылку шампанского.
Фото 3. Варикозная (сухая) экзема
Фото 4. Гиперпигментация кожи, на фоне которой видны атрофические пятна
Фото 5. Типичные изменения кожи, сопровождающие хроническую венозную недостаточность, на их фоне видны язвы
Венозная трофическая язва развивается обычно в результате долговременного присутствия повышенного давления в венозной системе, и при помощи эффективных профилактических мер возникновения язвы можно избежать.
Для этого:
- Избегайте возникновения отеков конечностей: В венах кровь течет из конечностей в сторону сердца, снизувверх – т.е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
- Двигайтесь. Говорят, что в икрах ног находится «другое сердце» человека, которое помогает накачивать кровь по направлению к сердцу. Икроножная мышца помогает циркуляции крови в венах. Прогулка в умеренном темпе или поездки на велосипеде помогают крови лучше циркулировать в венах. Если физическая активность по какойлибо причине невозможна, икроножные мышцы можно заставить работать и с помощью целенаправленного сгибания и разгибания пальцев ног. Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности.
- Избегайте лишнего перегрева: Известно, что состояние вен ухудшается обычно летом во время теплой погоды. При возможности избегайте горячей парилки в сауне, ванн, мытья в слишком теплой воде. Рекомендуется мыться умеренно теплой водой под душем.
- Увлажняйте поврежденную сухую кожи базовыми кремами. Продаваемые в аптеках кремы без запаха и красителей помогают восстановлению необходимого уровня влажности и эластичности в проблемных участках кожи и не вызывают аллергии.
- Бросьте курение и старайтесь уменьшить употребление алкоголя.
- Питание должно быть здоровым.
- Постарайтесь снизить излишний вес.
- Избегайте возникновения травм. Используйте компрессионное лечение (см. подробную информацию на стр. 15): хроническая венозная недостаточность требует компрессионного лечения – каждодневного и постоянного ношения специальных компрессионных чулков или бинтов. Такие медицинские лечебные чулки и эластические бинты изменяют при помощи внешнего давления обмен крови в венах и делают его более эффективным. Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
- Другие возможности лечения расширения вен: обсудите со своим семейным врачом возможности хирургического лечения, которые на сегодняшний день означают не только проведение операции. При необходимости семейный врач выпишет направительный лист на прием к врачу-специалисту.
Венозная трофическая язва возникает на фоне предыдущего долговременного изменения кожи обычно после микротравмы (например, укус комара, царапина) в нижней области голени. Отек и нарушения обмена веществ в ткани приводят к тому, что язва начинает понемногу увеличиваться, поверхность ее может быть изначально покрыта коричневатой или черноватой коркой. Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Не смотря на то, что хроническая венозная недостаточность является наиболее частой причиной возникновения хронических язв нижних конечностей, существует группа других заболеваний, которые также приводят к возникновению язв нижних конечностей.
Часто пациенты с язвами беспокоятся, может ли из-за язвы возникнуть гангрена, которая может привести к ампутации конечности. На самом деле венозная язва не вызывает гангрену. Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ. Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.
Язвы на ногах могут быть и такими, при которых поврежденными могут быть как венозная, так и артериальная система кровообращения.
Кроме этого, есть и некоторые другие состояния организма, которые вызывают возникновение язв. В таких случаях перед началом компрессионной терапии нужно провести основательное обследование у семейного врача или у ангиохирурга.
Обязательно проинформируйте своего семейного врача, если у Вас есть диабет, гипертония, неврологические заболевания, заболевания суставов и желудочно-кишечного тракта, а также если у Вас есть злокачественная опухоль. Семейный врач сможет помочь Вам в выяснении истинной причины возникновения язв.
Медицинское компрессионное лечение проводится при помощи эластичного бинта или лечебного чулка, которые оказывают давление с внешней стороны и таким образом помогают работе венозных клапанов и улучшает кровоток в венах. Ночью компрессионные средства использовать не нужно. Компрессионная
терапия не применяется для лежачих больных.
Компрессионное лечение является главным методом лечения хронической венозной недостаточности и венозной трофической язвы, устраняющим основную причину данного заболевания. Самым важным в этом лечении является его непрерывность.
Действие компрессионного лечения на венозную систему:
- улучшает кровоток в венах, делая работу венозных клапанов более эффективной
- уменьшает объем лишней венозной крови в конечностях
- уменьшает обратный отток крови (рефлюкс) в поверхностных и/или глубоких венах
- уменьшает повышенное вследствие болезни давление крови в венах.
Компрессионное действие на ткани:
- уменьшает давление на ткани
- уменьшает воспаление
- способствует улучшению заживления тканей
В качестве компрессионного лечения можно использовать специальные компрессионные чулки или эластичные бинты.
Компрессионные чулки разделяют на компрессионные классы
Чулки I, II, III и IV компрессионного класса очень эффективны в лечении веноз- ной недостаточности. Решение о том, какого именно класса чулок нужно выбрать, принимает врач в зависимости от имеющегося уровня венозной недостаточности и состояния артерий нижних конечностей. В случае сопутствующей артериальной недостаточности слишком большая компрессия может привести к ухудшению кро- воснабжения ног.
Компрессионные чулки можно купить в магазинах, торгующих медицински- ми вспомогательными средствами. Лечебный чулок обязательно должен быть подобран индивидуально согласно размерам пациента. Поскольку первое одевание лечебного чулка может оказаться очень сложным, попросите продавца Вам помочь. При необходимости попросите вспомогательные средства для натягивания чулка.
Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на купленные лечебные чулки.
Выбирая компрессионные чулки обязательно проследите, чтобы на упаковке чулок был знак EU. В таком случае можно быть уверенным, что чулок даст необходимую компрессию.
Фото 6 и 7. Правильное положение лечебного чулка и гольфа
Верхний край лечебного чулка не должен достигать паха, а только высоты складки ягодиц. Гольфы не должны быть выше уровня двух сантиметров от коленного сустава. Лечебные чулки имеют широкую, мягкую фиксируемую верхнюю часть (кант), которая не позволяет чулкам соскальзывать вниз.
Кроме лечебных гольфов и чулков можно использовать и лечебные колготки. Предпочтение нужно давать лечебным чулкам и колготкам, но и постоянное ношение лечебных гольф будет конечно лучше, чем отказ от компрессионного лечения.
В продаже имеются и профилактические чулки, предназначенные для профилактики тромбоза, которые носят во время операций и после них (обычно белые чулки). Они не подходят для лечения венозной недостаточности!
Как одевать компрессионные чулки?
Одной из причин того, что компрессионное лечение не приносит результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
Действительно, в начале чулки очень плотные. Поскольку нога в отеке, то часто натягивание чулка не удается. Все же есть несколько медицинских вспомогательных средств, которые облегчают надевание лечебного чулка на ногу. Например, есть специальная рама, на которую надевают лечебный чулок и затем в него скользящим движением помещают ногу.
В случае чулка без носка в качестве вспомогательного медицинского средства можно использовать мешочек со скользящей поверхностью или шелковый платок, который помещают на носок стопы и чулок натягивают скользящим способом на ногу. Позднее вспомогательное средство удаляют через открытый носок чулка.
В случае чулка с закрытым носком нужно вывернуть лечебный чулок, и, начиная с пальцев ног и ступни, постепенно натянуть чулок наверх. Можно использовать специальную скользящую пленку, фиксируемую под ступней и на голени, которая поможет при натягивании лечебного чулка.
Фото 8, 9, 10 и 11. Медицинские вспомогательные средства для натягивания чулков
Если одевание лечебного чулка все же не удается, то уменьшение отеков нужно начать с применения компрессионных бинтов.
Компрессионные бинты являются хорошей альтернативой компрессионным чулкам в случае, если у пациента есть проблемы с надеванием компрессионного чулка через язву. Следует предпочитать растягивающиеся эластичные бинты с шириной больше 10 см и длиной больше 7 метров, так как они дают лучший результат. Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря. Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.
Компрессионные медицинские средства должны обеспечивать необходимое давление: самым большим давление должно быть в области нижней трети голени и оно должно уменьшаться по направлению к сердцу.
Фото 12. Под компрессионный бинт помещают хлопчатобумажный трубчатый чулок и смягчающую вату
Фото 13. Перевязку начинают со ступни, сразу же у пальцев, слегка натягивая бинт. Самое сильное давление должно быть в области лодыжки
Фото 14. Эластичный бинт закрепляется на голени при помощи пластыря. Для фиксирования бинта нельзя использовать булавки, прилагаемые к упаковке бинта
Фото 15. Перевязку области бедра начинают стоя с верхней части голени, по направлению вверх давление должно уменьшаться
Фото 16. Компрессионный бинт
Важно начинать лечение с утра, когда конечность еще не отекла или отек еще небольшой. Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.
С точки зрения достижения конечной цели лечения очень важно его постоянство. Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.
Одной из причин того, что компрессионное лечение не дает результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования. Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Физическая активность играет очень важную роль в лечении венозной недостаточ- ности. Прогулка в умеренном темпе помогает лучше закачивать кровь наверх благодаря работе мышц голени. Также действует и поездки на велосипеде. Если физическая активность по какой-либо причине невозможна, то помогут упражнения по сгибанию и разгибанию ступней (см. Приложение 1). Самым неподходящим для пациента является долговременное стояние или сидение в одной позе. В таких случаях пациент должен найти возможность иногда пройтись или полежать с поднятыми ногами – это для того, чтобы вены, находящиеся под большим давлением, могли бы освободиться от лишнего объема крови. Поместите под колени, голени и ступни подушки таким образом, чтобы ступни были на 20-30 см выше, чем ягодицы и чтобы лежать было удобно. Желательно полежать в такой позе по крайней мере 20-30 минут, при необходимости повторяя такие сеансы несколько раз в день. Хотя бы 30 минут в день нужно ходить пешком.
Эффективность использования пищевых добавок в лечении венозных трофических язв не доказана. В случае если пациент чувствует, что получает при употреблении пищевых добавок облегчение, то использование таких добавок, покупаемых в аптеках, не противопоказано.
Интенсивность боли в случае язвы очень индивидуальна. В некоторых случаях обезболивающие средства нужны только перед процедурой перевязки, в других случаях — боль может быть очень сильной и требует постоянного использования обезболивающих. Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.
При заболеваниях вен частой проблемой бывает сухая и отшелушивающаяся кожа на голенях, которая требует ухода. В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.
В зависимости от своего характера и используемых средств лечения, язва нуждается в постоянной перевязке, которая может длиться месяцы и даже годы. Часто процедуру перевязки проводит обученная семейная медсестра или домашняя медсестра. В то же время и сам пациент и его близкие должны обладать основными знаниями о лечении язв и быть способными к самостоятельной смене бинтов. Самостоятельная смена бинтов позволяет пациентам быть более гибкими в планах каждодневной жизни, что для них более удобно. С вопросами, касающимися с лечением язвы, можно обратиться к семейной медсестре и домашней медсестре.
Старайтесь избегать выбора неправильных средств для лечения язв, поскольку лечение должно зависеть от состояния язвы и ее фазы развития. Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).
- При необходимости примите за 15-20 минут до смены бинта назначенные Вам болеутоляющие.
- Вымойте руки.
- Прежде всего осторожно удалите с язвы бинт, при необходимости это можно делать, размочив бинт водой или физиологическим раствором. Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
- Промойте язву слегка теплой водой с небольшим давлением под душем, стараясь при этом осторожно удалить тампоном корку язвы. При отсутствии душа прополосните язву слегка теплой водой, стараясь при этом осторожно удалить корку язвы чистым тампоном. На сегодняшний момент нет доказательного материала, говорящего о том, что использование антисептиков лучше, чем использование проточной теплой воды. Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
- Просушите окружающие язвы ткани и саму язву, слегка прикасаясь к ним тампоном (язву нельзя протирать жестко).
- По необходимости нужно смазать кремом окружающую язву сухую кожу.
- При плохом запахе из язвы, ее покраснении и при других признаках инфекции язву можно промыть антисептиком, не содержащим алкоголя.
- В случае выделений из язвы для защиты окружающей ее кожи можно использовать цинкосодержащие средства или другие защитные кремы (барьерные кремы).
- Поместите подходящее средство по уходу на язву и зафиксируйте повязкой (пластырь может в свою очередь повредить окружающую язву нежную кожу). Какое именно средство нужно использовать, Вам посоветует семейная медсестра, медсестра, специализирующаяся по язвам или домашняя медсестра и это будет зависеть от фазы развития язвы, выделений из нее, признаков воспаления и того, подходит ли данное средство именно Вам.
- Продолжайте компрессионное лечение.
Фото 17. Очищение язвы тампоном
Фото 18. Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Фото 19. Просушите кожу, окружающую язву, слегка прикасаясь тампоном
Фото 20. Нанесите защитный крем на кожу, окружающую язву
Фото 21. Нанесите на язву средство для лечения язв
Фото 22. Зафиксируйте средство для ухода за язвой при помощи эластичного
бинта без сильного давления, но надежно
Язва проходит в своем заживлении несколько фаз, которые требуют при этом разных средств по уходу за язвами. Современные средства по уходу за язвами формируются из таких веществ, которые позволяют менять перевязку реже и при этом обеспечивают подходящую для заживления язвы среду. Консультантом по выбору конкретного средства выступают или семейная медсестра или домашняя медсестра.
Расходы на большую часть средств по уходу за язвами компенсирует Больничная касса на основании выписанного семейным врачом или врачом-специалистом дигирецепта.
Не держите язву открытой! Если язва будет сохнуть на открытом воздухе, то ее состояние ухудшится и при этом увеличивается риск возникновения инфекции.
Также на открытую язву нельзя наносить домашние средства лечения (как подорожник, листья капусты и др.), поскольку открытая язва является воротами внесения инфекций.
Поскольку хроническая венозная трофическая язва требует долговременного лечения, всегда есть возможность, что в ходе лечения может возникнуть язвенная инфекция. Признаками обострения хронической инфекции не обязательно являются покраснение, гнойный верхний слой или повышенная температура – симптомы могут быть и незаметнее.
Обратитесь к врачу, если:
- Язва стала покрасневшей, болезненной и ее температура повысилась
- Несмотря на лечение, язва начала увеличиваться.
- На краях язвы возникли так называемые «карманы».
- Из язвы вытекают гнойные обильные выделения с плохим запахом.
- Появилось плохое самочувствие и повышенная температура.
Семейный врач может рекомендовать использование средств лечения язв с антибактериальным эффектом или при необходимости назначить противовос- палительное лечение.
Фото 23. Инфицированная хроническая язва
Заживление хронической язвы может несмотря на эффективное лечение продлиться несколько месяцев. Несмотря на то, что язва заживёт, по-прежнему никуда не денется причина, по которой возникла язва. Часто пациенты после заживления язвы больше не утруждают себя компрессионным лечением и отказываются от использования лечебных чулков и бинтов. Однако достаточно только одного эпизода отека — и может возникнуть новая язва. Для избегания возникновения новой язвы важны ключевые слова – пожизненное и постоянное компрессионное лечение.
Фото 24. Заживающая язва
Пластика кожи. Для кого? Почему? Когда?
Если получившая лечение язва не зажила в течение периода от четырех до шести месяцев, то врач-специалист принимает решение о необходимости пластики кожи. Пластика кожи является довольно простой операцией, которая помогает заживлению язвы, но не исправляет причину ее возникновения. Поэтому операцию проводят только для тех пациентов, которые продолжают процедуры по компрессионному лечению и после заживления язвы. Новая язва (рецидив) возникает приблизительно у половины пациентов и причиной его является именно прерывание компрессионного лечения после заживления язвы. Достаточно только кратковременного скачка давления в венах – и пересаженная кожа отмирает и возникает новая язва.
Фото 25 и 26. Язва до пересадки кожи и язва, накрытая кожной пластикой
Часто венозная трофическая язва не является единственной проблемой пациента. У пациента могут быть и сформировавшаяся сердечная недостаточность, диабет и другие заболевания, которые могут мешать заживлению язвы. Обсудите свои проблемы со здоровьем со своим семейным врачом, который сможет по- мочь Вам держать сопутствующие заболевания под контролем.
Венозная трофическая язва является долговременной проблемой, осложняющей каждодневную жизнь пациента. Для того чтобы справиться с ней, необходима помощь разных специалистов. Ключ к решению проблемы заживления язвы на- ходится в руках самого пациента и для достижения успеха требуется постоянная работа по предписанному врачом лечебному плану.
- Необходимый для вас уровень компрессии лечебных чулков определяет врач в зависимости от степени тяжести венозной недостаточности и состояния артерий.
- Лечебные чулки можно купить в магазинах, торгующих товарами для здоровья. Продавцы таких магазинов смогут измерить Вашу ногу и помогут выбрать подходящий чулок.
- Выбирая компрессионные чулки, гольфы или колготки нужно следить за тем, чтобы на упаковке или на самих чулках был бы знак RAL-GZ 387:2000 и компрессионный класс (CCL 1-CCL 4). Так можно быть уверенным, что чулок даст постепенное.
знак RAL-GZ 387:2000
- В разных странах действуют разные стандарты. Проследите, чтобы у купленных чулков было именно то давление, которое Вам назначил врач.
- Поскольку первое одевание лечебного чулка может быть оказаться очень сложным, попросите продавца помочь Вам.
- Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на лечебные чулки.
- Если Вам кажется, что самостоятельное натягивание чулка может оказаться слишком тяжелым для Вас, попросите у продавца вспомогательные средства.
Фото 1. Рама для натягивания на ноги компрессионного чулка
Фото 2. Карман для ступни, предназначенный для натягивания лечебного чулка с открытым носком
Фото 3. Вытаскиваемый карман для ступни, предназначенный для натягивания лечебного чулка с открытым и закрытым носком
Фото 4. Перчатки со специальным покрытием для натягивания лечебных чулков
- Newton, H. Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
- Newton, H. Eczema associated with venous leg ulcers. Wound Essentials, Vol9. 2014, 72–78
- Simplifying venous leg ulcer management. Consensus recommendation. Wounds International, 2015.
- Newton, H. Top tips for managing venous leg ulcers. Wounds International, Vol3, 2012.
- Sinha, S., Sreedharan, S. Management of venouslegulcer in generalpractice – a practicalguideline. http://www.racgp.org.au/afp/2014/september.
- Moffatt, C. Compression Therapy in Practice. Wounds UK, 2007.
- Anderson, I. What is venous leg ulcer. Wounds Essentials, Vol4, 2009.
- Collins, L., Seraj, S., Jefferson, T. Diagnosis and Treatment of VenousUlcers http://www.aafp.org/afp/2010/0415/p989.html.
- Leg Ulcrs. Patient information http//www. Circulationfoundation.org.uk.
- Griffin, J. Assessment and management of venouslegulcers.Wound Care Today, 2014,Vol 1, No 1.
- Carmel, J. E. Venous Ulcers. Acute and chronic wounds2012, chapter 12, 194–2013.
Грибок на ноге: причины, стадии, лечение и народные средства
На первой стадии заболевание лечится мазями и кремами, а если оно уже запущено – приходится пить таблетки.
Содержание:
Вызванные паразитическими микроорганизмами грибковые болезни ног называются микозами. Обычный грибок ног, поражающий только кожу, подошву стопы и т.д., называется дерматомикозом. Если поражены ногти — это онихомикоз. То и другое, в том числе и вместе, лечится довольно тяжело и долго, хотя и результативно.
Причины
Большинство грибковых заболеваний ног передаются при совместном использовании бытовых предметов, например, полотенец. Заразиться можно также и от животного, и в общественных местах. Это пляж, баня, чужая обувь, общие предметы личной гигиены, маникюр или педикюр, сделанные у мастера, который не обеззараживает инструмент.
Наиболее уязвимыми для подобного рода инфекций считаются дети до двенадцати лет, кожа которых еще не достигла достаточной толщины, а иммунитет еще не сформирован, что и позволяет грибковым микроорганизмам поникать в нее.
Стадии грибка
Различные стадии заболевания имеют различные симптомы.
Первая стадия – это слабая или так называемая «стертая» форма грибковой инфекции. Может ощущаться жжение между пальцами ног или на стопе, появиться небольшое покраснение.
Вторая стадия грибковой инфекции развивается на фоне не вылеченной первой. При ней на ногах уже появляется белый налет и твердая корочка на коже, которую образуют быстро растущие колонии микроорганизмов, начинают чесаться межпальцевые складки и другие места, например, подошва.
Третья стадия — это когда между пальцами образуются грозящие лопнуть отеки, кожа отслаивается, и в ней появляются глубокие трещины, через которые грибок устремляется внутрь организма. Эту стадию называют интертригинозной.
Четвертая стадия – еще более тяжелая. Как при ожогах, кожа превращается в пузыри с жидкостью, которые лопаются. Трещины становятся еще глубже, зуд усиливается. Это так называемая дисгидротическая форма болезни.
Лечение
В зависимости от запущенности болезни грибок ног лечат наружно, внутренне и при помощи комбинированной терапии. Первая-вторая стадия позволяют использовать только различные мази и кремы, тоники, пудры и спреи.
На более поздних стадиях, когда грибок уже проник внутрь организма, лечение осуществляется при помощи принимаемых внутрь препаратов. Но подобные лекарства имеют много противопоказаний: болезни печени и почек, беременность, кормление грудью.
Если болезнь запущена и перешла в тяжелую дисгидротическую стадию, вас будут лечить при помощи самых агрессивных методов, то есть, ударными дозами наиболее эффективных лекарств в наиболее короткий промежуток времени, совмещая внешнее и внутренне воздействие.
Лекарства и мази
Врачи-дерматологи на начальных стадиях заболевания советуют пользоваться «Ламизилом». «Тербизилом», «Ламителем», которые выпускаются в виде мазей, спреев и таблеток.
Для терапии более запущенных стадий используются лекарства на основе итраконазола и кетаконазола. В таких случаях врачи советуют пользоваться «Микозоралом», «Низоралом», «Ороназолом», «Итразолом» и другими лекарствами.
На начальных стадиях болезни мазь или крем втирают одну-две недели. Третья-четвертая стадия могут потребовать для излечения от шести недель до 3-4 месяцев и даже полугода. Зараженный грибком ноготь может отрастать еще дольше 1-2 года в зависимости от степени поражения.
Народные средства
Для лечения грибка народными средствами используют то, что хорошо питает кожу и обеззараживает ее. Это винный уксус, кофе, лук, хозяйственное мыло и т.д.
Самый экзотический способ – кофейная ванночка для ног с крепчайшим кофе. Самый простой и практичный – погружение ступней в винный уксус и сон в носках, пропитанных им же. Еще один хороший рецепт – смесь мелко нарезанного лука и кусочков хозяйственного мыла. Ею натирают ноги на ночь, спят в носках.
Что делать, если не проходит
Есть две самые распространенные ошибки в лечении грибка, когда он долго не проходит. Первая – уверенность, что все само пройдет, почешется и перестанет. И вторая, когда проблемы вроде бы исчезли – преждевременное прекращение лечения.
Кроме этих двух причин, залеченный микоз может быть вызван неверно подобранным препаратом, который не устраняет данный вид грибка. В таком случае лучше сдать анализы, чтобы врач мог правильно подобрать действенное лекарство.
Еще один случай неудачного лечения – повторное заражение из-за плохо выстиранной одежды, полотенец, постельного белья, необработанной обуви. Или в семье кто-то еще болен грибком, и вы повторно заразились им от близких.
Если грибок не проходит, попробуйте применить более сильные кремы, выяснить, не болен ли кто из близких, или пройти обследование и сдать анализы, получив точное предписание против данного вида микоза. Сегодня любой грибок излечим, даже самый тяжелый.
Профилактика
В «рассадниках» грибка – на пляжах, в бассейнах и спортзалах — используйте шлепанцы, подстилки и шезлонг. Хорошо предохраняет от заражения предварительное протирание стоп ног и межпальцевого пространства уксусом или мазями, которые используют на ранних стадиях лечения микоза, вроде клотримазола.
Если жаль менять дорогую обувь после излечения, врачи советуют обрабатывать ее противогрибковыми спреями, например, «Ламизилом». Одежду больного после излечения следует прокипятить и прогладить.
ЧИТАЙТЕ ТАКЖЕ
Главным способом борьбы с этим недугом является диета.
Опрелости
Раздражения на коже
Подгузник – это удобное и практичное изобретение 20 века и его правильное использование помогает освободить родителям немало времени для общения и сохранять здоровой нежную кожу младенца. Производители уверяют, что менять подгузники можно один раз в четыре часа, но так ли это? Конечно, все современные подгузники содержат специальный слой с абсорбентом, который впитывает жидкость, оставляя поверхность подгузника сухой, тем самым предотвращает появление на коже раздражений.
Важно помнить, что кожа младенца очень тонкая и чувствительная, она ещё не может полностью выполнять свои функции, в том числе защитную, поэтому действие любых раздражителей могут отразиться на ней негативно. Если у новорожденного или малыша (в кожных складочках или паховой области) внешне здоровая кожа краснеет и воспаляется, то, скорее всего это опрелости. Конечно опрелости волнуют мам, т.к. доставляют боль и страдание ребенку.
Чаще всего страдает кожа под подгузником от химического ожога аммиаком, который образуется в результате процесса разложения мочи и кала, впитавшихся в подгузник, при этом повреждается эпидермис и появляются опрелости, развивается пеленочный дерматит. Пеленочный дерматит является самым распространенным поражением кожных покровов у малышей и проявляется как воспалительные изменения кожи в зоне подгузника, которые наблюдаются почти у половины младенцев, чаще у девочек, уже с первых недель жизни и активно проявляются в период введения прикорма. Воспаление может появиться в течение нескольких часов при длительном контакте кожи с влажной поверхностью пеленки или подгузника и нарушении воздухообмена. Бактерии, вирусы и грибки очень хорошо себя чувствуют и активно размножаются во влажной теплой среде, а продукты выделения, кожное сало или пот – это их питание.
С легкой стадией пеленочного дерматита, который проявляется как покраснение, шелушение или мелкие пузырьковые высыпания на попе и в паховой области, как правило, можно справиться обычными гигиеническими процедурами. Покраснения и раздражения кожи могут исчезнуть за несколько дней при правильном уходе. Регулярное купание, использование Детских влажных салфеток, крема от опрелостей или Крема под подгузник с пантенолом, оксидом цинка и пчелиным воском в сочетании с воздушными ванными помогают устранить раздражение и воспаление кожи. Если проявления пеленочного дерматита выходят за пределы подгузника и вам не удается устранить их обычными гигиеническими процедурами, необходимо обратиться к врачу для назначения специфического лечения.
Обращайте внимание на состояние кожных складочек на ручках, ножках, между пальцами, на шее, за ушками, паховой области, на складочки между и под ягодичками. Убирайте сшелушенный эпидермис и кожное сало (выглядит как белесоватый налет) во время купания малыша или влажными салфетками. Опрелости у ребенка нельзя оставлять без внимания, т.к. сами они не пройдут и на местах покраснения появятся участки мацерации (маленькие мокнущие язвочки).
Профилактика опрелостей проста – сухая чистая кожа, а самая лучшая защита от опрелостей – это регулярное использование в паховой области Детского крема под подгузник с оксидом цинка, пантенолом и пчелиным воском или Спрея под подгузник, а в кожных складочках Специального защитного крема с растительными маслами, рыбьим жиром и витамином Е.
А не грибок ли это
Симптомы грибка
Нынешний ритм жизни таков, что нам иногда бывает некогда прислушаться к себе и заметить тревожные сигналы организма. И даже когда подозрительные симптомы становятся очевидны, мы отмахиваемся от них:«Ногти тускнеют и слоятся? … А… Выпью витамины и пройдет», «Стопа зудит и шелушится? Почешется и пройдет!». Знакомые отговорки? А, между прочим, зуд между пальцами ног и тусклые ногти могут быть первыми признаками грибковой инфекции –очень неприятной болезни, требующей внимательного, аккуратного и длительного лечения.
Что такое грибок?
Собственно, грибок – разговорное название целого ряда инфекционных заболеваний кожи (микозов) и ногтей (онихомикозов), которые вызываются болезнетворными грибками и передаются от человека к человеку. По данным ВОЗ, 20% населения всего мира, т.е. каждый пятый житель планеты, поражены грибковой инфекцией.8 И в последние годы эксперты отмечают увеличению заболеваемости микозами не только у взрослых, но и у детей.9 А первое место среди всех микозов занимают эпидермофития и онихомикоз.
Эпидермофития
Эпидермофития – грибковое заболевание кожи. Клинические признаки этой инфекции: сухость кожи, шелушение, воспаление, появление пузырьков или трещин, зуд и даже болевые ощущения. Многие пациенты списывают эти симптомы на обычную сухость кожи, но на самом деле это может быть болезнью, которая со временем захватывает не только большую площадь кожи, но, при поражении стоп, в 40-50% случаев, и ногти.
Оникомихоз
Оникомихоз — грибковое заболевание ногтей – может быть последствием грибковой инфекции кожи стоп, или появиться в результате обычной травмы ногтя. При этой инфекции ногтевые пластины начинают изменяться, исчезает здоровый цвет, а вместо него появляется белесый, желтоватый, сероватый или даже черный. Пластины утолщаются или же, наоборот, истончаются, а под ногтями появляются рыхлые массы.
Где можно заразиться грибком?
Заразиться грибковой инфекцией можно где угодно: и дома, и в местах общего пользования. Иногда достаточно пройтись босиком в душевой спортзала или бассейна, примерить в магазине ботинки, постоять без тапочек в солярии или просто надеть тапочки в гостях, чтобы спустя какое время заметить симптомы неприятной болезни.
Статистика заболевания
Исследования в рамках национального проекта «Горячая линия» (2001–2002 гг.) выявили, что 28% больных микозами стоп заразились в общественных местах. И около трети обследованных отметили в своем окружении больных микозами стоп, как правило, среди старших членов семьи.4 По статистике именно лица старшего возраста наиболее часто болеют грибком. Так, распространенность онихомикоза в возрастной группе старше 70 лет составляет около 50% и увеличивается с возрастом.5 Также, исследования показывают, что мужчины болеют онихомикозом в 1,5–3 раза чаще, чем женщины, однако женщины чаще обращаются к врачу.6
Что провоцирует болезнь?
Спровоцировать развитие грибковой инфекции могут даже носки из синтетики или плотная закрытая обувь, которая «не дышит» — в то время как у жителей Индии, например, грибковые заболевания стоп и ногтей встречаются крайне редко, несмотря на низкий уровень гигиены среди населения и повсеместное хождение босиком, а все потому, что кожа ног свободно дышит.
Кто находится в группе риска?
Особую группу риска, по мнению специалистов, составляют представители определенных профессий. Например, из-за тесной обуви чаще других грибком болеют военные. А спортсмены часто травмируют ногти, много времени проводят в раздевалках и душевых спортзалах, легко заражаясь и заражая других.
Когда начинать лечение?
Если у вас диагностирована грибковая инфекция, не игнорируйте ее симптомы. Грибковая инфекция не проходит сама по себе. Да и средства народной медицины тут не помогут – это лишь потеря времени. И пока вы оттягиваете лечение, болезнь прогрессирует: запах ног может стать крайне неприятным и резким, а ногти со временем темнеют, могут утолщаться или наоборот становиться более ломкими. Поэтому начинайте действовать при первых же признаках грибка. Если поражено около 1/3 ногтевой пластины не более, чем на двух пальцах — рекомендуется лечиться наружными средствами. На сегодняшний день наружные препараты представлены, в основном, кремами и лаками, которые чаще всего не способны проникнуть глубоко в очаг поражения грибком.
Лечение Экзодерилом
Поэтому раствор «Экзодерил» занимает на рынке противогрибковых препаратов особое место. Благодаря своей уникальной форме, он проникает глубоко в ноготь и кожу вокруг него, создавая устойчивые противогрибковые концентрации в различных ее слоях. Активное вещество нафтифин, содержащееся в «Экзодерил» помогает уничтожить грибок непосредственно в очаге поражения, а также помогает снять воспаление и устранить зуд.
Эффективность
«Экзодерил» начинает действовать при грибково-бактериальных инфекциях кожи уже через 24 часа после применения1 . В более чем 80% случаев «Экзодерил» излечивает пациентов всего за 2-4 недели терапии2, а при ногтевом грибке – уже в первые 3 месяца демонстрирует высокие показатели излечения3.
Применение
Чтобы добиться такого эффекта, важно пользоваться препаратом правильно. Перед каждым применением раствора «Экзодерил» нужно максимально удалять пораженную часть ногтя ножницами или пилкой для ногтей. И помните, что срезать ноготь нужно постоянно, пока не вырастет здоровый ноготь. А сам раствор нужно наносить на срез края ногтя, захватывая примерно 1 см кожи вокруг него. Крем «Экзодерил» наносите на пораженную кожу и соседние с ней участки, также захватывая приблизительно 1 см здоровой кожи.
Продолжительность курса
И конечно, соблюдайте сроки лечения — избавиться от грибка можно только пройдя полный курс терапии: лечение кремом длится в среднем 2-4 недели, а раствором – до 6 месяцев. Такая продолжительность лечения связана со скоростью отрастания ногтевой пластины — пока пораженный ноготь полностью не сменится здоровым, грибок нельзя считать уничтоженным.
Грибок надо лечить! Будьте внимательны к себе и своим близким!
1 Котрехова Л.П журнал “Проблемы медицинской микологии”, 2006, N1., 2006
2 Сергеев Ю.В. с соавт. ”Экзодерил” в терапии оппортунистической инфекции кожи и инфекционно-воспалительных дерматозов. Росс. журнал кожных и вен. болезней, 2004,N6, 36-41, 69 чел.
3 Сергеев Ю.В. с соавт. Проблемы и перспективы терапии и профилактики микозов стоп и онихомикозов. РМЖ, т.12, 2004,N18, 3-9, 60 чел.
4Сергеев Ю.В., Сергеев А.Ю. Проект «Горячая линия»: итоги и результаты. Успехи медицинской микологии, 2003, том № 2, с. 153–154. Москва: Национальная академия микологии.
5Сергеев А.Ю., Иванов О.Л., Сергеев А.Ю., и др. Исследование современной эпидемиологии онихомикоза. Вестник дерматологии и венерологии, 2002, № 3, с. 31–35.
6Сергеев Ю.В., Сергеев А.Ю. Онихомикозы. Грибковые инфекции ногтей. – М.: ГЭОТАР МЕДИЦИНА, 1998.
Сергеев А.Ю. Системная терапия онихомикозов (пособие для врачей). – М., 2000.
7Рукавишникова В.М. Микозы стоп. М.: 2003; 317.
8Аравийский Р.А. и сотр., 2004; Pontes Z.B. et al., 2009
9Котрехова Л.П., Разнатовский К.И. Этиология, клиника, лечение дерматимикозов у больных сахарным диабетом. Проблемы медицинской микологии–2005.–Т.7,№4.–с.13–18.
Между пальцев ног облазит кожа и запах. Лечение шелушения и зуда между пальцами ног
Избавьтесь от опасных папиллом НАВСЕГДА
Простой и проверенный способ избавления от папиллом и бородавок без опасных последствий. Узнайте как >>
Грибок, возникающий на ногах между пальцами — одно из наиболее популярных кожных поражений. Инфекционное нарушение зачастую развивается из-за пренебрежения личной гигиеной, при резком снижении иммунной защиты и под воздействием определенных факторов. Если своевременно не начать лечить грибок между пальцами, ситуация усугубится, а терапия значительно осложнится.
Почему проявляется нарушение?
Грибок между пальцами ног, как видно на фото, бывает разных форм. Среди основных видов грибковых инфекций, поражающих эти зоны на коже, выделяют:
- обычные плесневые грибки;
- дрожжеподобные;
- дерматофиты.
Инфицирование участков между пальцами стоп возможно при попадании грибковых спор на эпидермис. Как только на коже возникают благоприятные условия, микробы начинают активно развиваться. Мицелии и клетки нитевидного типа проникают в поверхностные слои эпидермиса и запускается заражение. Среди факторов, способствующих образованию подходящей среды для грибковых бактерий между пальцами ног, выделяют:
- снижение иммунной защиты;
- нарушение кровообращения;
- сахарный диабет;
- повреждение стоп;
- долго мокнет кожа между пальцами ног;
- существенное переохлаждение ступней;
- ношение плохой обуви меньшего размера;
- нехватка витаминов в организме;
- хронические нарушения и патологии.
Особенно высока вероятность заполучить грибок на ноге в случае пренебрежения личной гигиеной. Ситуацию может усугубить длительное загрязнение кожи и возникновение опрелостей. Рано или поздно это приведет к грибковым инфекциям между пальцами, как на фото.
Симптомы нарушения
Определить межпальцевой грибок на ногах можно по специфическим симптомам, среди которых:
- Кожа между пальцами постоянно шелушится и ее покрывают маленькие чешуйки.
- На пальцах образуются покраснения и желто-серые пятна.
- Возникают уплотнения и наросты под пальцами, а также притупляется чувствительность кожи в этих зонах.
- Появляются трещинки, которые вызывают боль при ходьбе.
- Ступни сильно потеют.
Без лечения зуд и трещины будут усугубляться, кожа будет слезать все сильнее и будут образовываться волдыри. Ситуация будет все сильнее усугубляться, а поражение охватит другие части ступней. может занять очень много времени.
Какими мазями лечат грибок?
Когда лопается кожа между пальцами ног и возникают другие признаки грибковой инфекции, нужно купить в аптеке подходящие местные средства типа мазей или гелей. Все они делятся на несколько категорий:
Средства с клотримазолом
К ним относят Канестен, Клотримазол и Кандид. Все они эффективно останавливают развитие патогенных микроорганизмов, постепенно их уничтожая. Наносить эти средства от грибка между пальцами рекомендуется на предварительно вымытые и высушенные участки. Делать это рекомендуется с утра и перед сном. Курс терапии должен продолжаться, пока не исчезнут все признаки межпальцевого грибка. Обычно на это уходит от двух до четырех недель.
Мази с тербинафином
Среди них особенно популярны Тербинафин и Ламизил. Они сначала замедляют размножение грибков, а затем выводят их с кожи. Для лечения нужно наносить мазь в течение полумесяца до двух раз в сутки.
Если хотите быстрого результата, используйте Ламизил Уно. Нужно намазать больные места толстым слоем мази и дождаться формирования пленки, а потом надеть носки. Оставьте препарат на коже на сутки, а затем помойте ноги теплой водой.
Средства с кетоконазолом
Низорал, Кетоконазол и Микозорал — вот наиболее эффективные препараты, если у вас преет белая кожа между пальцами ног. Препараты убивают патогенную микрофлору, не позволяя ей размножаться в дальнейшем. Средством намазывают кожу между пальцами перед сном.
Мази на базе нафтифина
К наиболее эффективным относят Экзодерил. Нафтифин в составе этого препарата уничтожает разные виды грибковых инфекций и предотвращает их размножение. Препаратом нужно пользоваться раз в сутки в течение двух недель и более (максимум месяц).
Сказать, какая мазь от трещин и других симптомов грибка между пальцами ног лучшая, невозможно. Подбирать эффективный препарат должен доктор на основе индивидуальных особенностей организма.
Способы снятия воспаления
Если потрескалась кожа между пальцами ног и возникли другие симптомы заболевания, врач может назначить ванночки с раствором марганцовки. Их нужно делать ежедневно в течение четверти часа и более. Ранки после ванночек бережно промакивают мягкой салфеткой, удаляя ороговевшие частички кожи.
После процедуры нужно делать примочки из борной кислоты и резорцина. Подходят также жидкости из аптеки типа Кастеллани и . После подсыхания кожи с грибком между пальцами ранки нужно покрыть зеленкой или мазью Ультралан. Этими способами вы быстро снимете воспаление, но после этого потребуется лечение грибка аптечными препаратами.
Эффективны ли антибиотики?
Когда облазит кожа между пальцами на ногах и к этому процессу прикрепляется бактериальная инфекция, потребуется прием антибиотиков. От ног при этом возникает неприятный запах, а пораженные места болят. Врачи в таких ситуациях прописывает антибиотики.
Это может быть крем под названием Тридерм на основе клотримазола и гентамицина, а также Акридерм с гидрокортизоном, неомицином и натамицином. Перечисленные препараты уничтожают кожную инфекцию даже в запущенных стадиях. Главное принимать антибиотики регулярно, но этот процесс должен контролировать врач.
Таблетированные противогрибковые препараты
Когда лечение грибка между пальцами мазями не помогает или дает слабый эффект, доктора могут прописать . Они необходимы, если поражение успевает развиться, охватив большие кожные зоны. Дерматологи назначают обычно таблетки или капсулы для борьбы с грибковой инфекцией на основе тербинафина:
- Ламизил;
- Тербинафин-Тева.
Их необходимо пить в течение 2-4 недель, а также неплохие результаты дают:
- Микомакс;
- Низорал;
- Экзодерил.
Ламизил — мощные противогрибковые таблетки обширного спектра влияния. Их разработали специально для борьбы с разными кожными инфекциями, в том числе поражающими ногти, волосы и даже слизистые. Средство быстро устраняет воспаление и зуд.
Экзодерил — таблетки на основе нафтифина из группы аллиламинов. Их используют для борьбы с дерматологическими нарушениями. Особенно препарат эффективен, если кожа трескается, чешется и сильно зудит.
Таблетки Низорал помогают против грибка между пальцами, как на фото. При регулярном приеме препарата кожа перестает облезать, чесаться и трескаться. Процесс регенерации мягких тканей ускоряется, уходят опрелости, и инфекция исчезает.
Какие домашние средства испробовать?
И народными средствами тоже отличается эффективностью. Среди доказанных эффективных методик выделяют использование обычного уксуса или нашатырного спирта. Активно применяются ингредиенты растительного происхождения, особенно мята, шалфей и крапива.
Хорошо помогают соляные ванночки, а особенно эффективны . Растворите ее в горячей воде, чтобы получился крепкий раствор, добавьте несколько капель йода и попарьте в растворе ноги в течение 20-30 минут.
Можно приготовить кашицу из луковицы и махорки, которую нужно заранее отварить. Эти вещества убивают грибок и прочие бактериальные инфекции. Для получения хороших результатов нужно перетерпеть неприятные ароматы от этих народных средств.
Перед использованием любого народного средства, если у вас опрелость и волдыри между пальцами, лучше протестировать его на запястье. Многие из них можно использовать в дополнение к аптечным препаратам, которые были описаны выше.
Отвар полыни — хорошее народное лекарство от грибка между пальцами ступней. Вам потребуется полкилограмма травы и три литра кипятка. Настоите средство полчаса, процедите и перелейте в тазик, в который затем погрузите ноги. Посидите так хотя бы полчаса. Повторяйте процедуру в течение недели перед сном, и вы заметите результат.
Можно приготовить . Тщательно смешайте ингредиенты в равных пропорциях и обработайте ими пораженные места, а сверху обмотайте ступни пищевой пленкой и наденьте носки.
Мы вам рассказали, и между пальцами ног и показали фото, рассмотрели симптомы и причины развития нарушения, а также прояснили, чем лечить межпальцевой грибок. Теперь вы сможете быстро и эффективно бороться с этим заболеванием, не позволяя ему развиваться и портить вам жизнь.
Что может привести к тому, что начинает облазить кожа на пальцах ног. Как бороться с этой неприятностью?
Часто кожа на пальцах и ступнях облезает раньше, чем проблема становится заметной. Проблема может быть спровоцирована многими причинами. Иногда нужно просто проверить обувь и хорошо поухаживать за кожей, но иногда приходиться обращаться к специалисту.
Причины шелушения и как устранить проблему
1. Ношение обуви низкого качества может спровоцировать повышенное выделение пота, что приводит к ускорению процессов обновления, а «лишняя» кожа начинает облезать. Пересмотреть обувь и усилить уход за ногами. Проверить носки и избавиться от синтетических изделий.
2. Большое количество омертвевших клеток на коже ступней и пальцев можно удалить, воспользовавшись специальной пемзой. Затем на ноги наносят крем, предварительно можно обработать их скрабом. В самом начале обработку выполняют раз в несколько дней, а потом один раз в неделю.
3. Сухость кожи, появление трещин устранят питательные кремы и комплексный уход.
4. Поражение кожи часто происходит при длительным воздействии низких или высоких температур воздуха (ожоги и обморожения). В этом случае нужно обратиться к специалисту.
5. Самой неприятной причиной становятся грибковые заболевания. Повреждения на коже и повышенное выделение пота становятся идеальным местом для грибков. Лечение происходит под наблюдением врача и с применением лекарственных препаратов.
6. Жесткая вода может привести к пересыханию кожных покровов, что также становится причиной шелушения.
7. Авитаминоз.
Уход за кожей на пальцах и стопах
─ выполнение ванночек с добавлением поваренной или морской соли, разных эфирных масел;
─ обработка крупнозернистой пемзой подошвы и пяток, а стороной с мелким напылением ─ пальцев и на завершающей стадии всей стопы;
─ обработка скрабом;
─ нанесение на ступни питательного крема.
Если есть подозрение на нехватку витаминов, следует ввести в рацион тушеные овощи: капусту, тыкву, морковь, а также свежую зелень. На кожу можно наносить масляные растворы витаминов А и Е. Если после всех манипуляций состояние кожи осталось без изменений, а к шелушению прибавилось покраснение и зуд, нужно обратиться к врачу.
Избавить от излишней потливости способны ванночки из нерастворимого кофе и коры дуба. Их следует делать каждый день по 10-15 минут, затем тщательно вытирать ноги сухим полотенцем. Процедуру повторять до исчезновения избыточного выделения пота, а потом в качестве профилактики один-два раза в месяц. Для профилактики и избавления проблемы того, что облазит кожа на пальцах, ноги хорошо моют перед сном, вытирают досуха, а затем наносят увлажняющий крем.
Каждый может столкнуться с таким явлением, как шелушение кожи между пальцами ног. Тогда поход в сауну, бассейн, на пляж, посещение солярия, даже просто хождение по дому босиком могут превратиться в настоящую проблему. Помимо неэстетичного внешнего вида, этот симптом может сопровождаться также крайне неприятными ощущениями, такими, как трещины, зуд между пальцами ног. Можно годами не обращать на это внимания, но тогда вряд ли удастся избежать плачевных последствий. Поможет лишь правильное своевременное лечение, назначить которое возможно только после установления причины заболевания.
Распространенные причины и их устранение
Причины шелушения между пальцами на ногах могут крыться в повседневных моментах, на которые многие в суете перестают обращать внимание. Однако если слезающая кожа начинает приносить постоянный дискомфорт, в первую очередь необходимо исключить возможные бытовые причины:
- Аллергия на косметические средства или продукты. Возможно, трескаться и шелушиться кожа на ногах начала после применения нового геля для душа, или крема для ступней, или после дегустации непривычного блюда. В таком случае, неприятные ощущения помогут снять антигистаминные препараты, а также исключение аллергенного фактора.
- Сухость окружающей среды. Зимой в помещениях может быть пересушенный центральным отоплением воздух, летом — засушливая жара, также отсутствие влаги в воздухе. Все это зачастую вызывает сухость кожи всего тела, а чувствительная тонкая кожа ног может отреагировать трещинами и облезанием. В любое время года не следует забывать о достаточном увлажнении, и постоянно после мытья смазывать стопы кремом, уделяя особое внимание областям между пальцев.
- К сезонным факторам поражения кожи также относятся обморожение и солнечный ожог, поэтому необходимо следить за защищенностью ног при пониженных температурах зимой и при прямом попадании солнечных лучей летом.
- Авитаминоз — также довольно распространенная причина многих поражений кожи. Когда начинаются проблемы с кожей между пальцами ног, это уже свидетельствует о серьезном недостатке некоторых витаминов и минеральных веществ. При подозрении на авитаминоз не следует торопиться в аптеку за поливитаминами в таблетках, лучше также обратиться к врачу, который может назначить специальную диету для восполнения недостающих веществ.
- Неврологические расстройства — стрессы, депрессии, длительные нервные напряжения также могут спровоцировать ситуацию, когда между пальцами ног слезает кожа. Для устранения этой причины может понадобиться психотерапевтическая помощь или применение успокоительных средств, которые обязательно должен назначить доктор, в сочетании с особым уходом за кожей стоп.
- Сахарный диабет и другие эндокринные заболевания часто могут вызывать шелушение, сопровождающееся иногда потерей чувствительности и огрубением кожи на пораженном участке. При этом факторе может страдать не только кожа стоп, но зачастую и руки.
- Пожилой возраст, когда коллаген вырабатывается в гораздо меньших количествах. По сути, сухость и шелушение верхних слоев кожи в позднем возрасте является физиологической нормой и корректируется тщательным уходом и подбором хорошего увлажняющего крема.
Как видно, некоторые причины шелушения кожи на ногах могут устраняться достаточно легко и быстро. Для этого важно лишь вовремя заметить проблему, обратиться к специалисту и выявить фактор, вызывающий неприятные ощущения.
Однако если ни один из перечисленных методов не помог избавиться от сухой, цепляющейся за все и некрасивой кожи на стопах, возможно, придется лечить более серьезное заболевание.
Когда причина – грибок
Микоз — медицинское название поражений грибковыми инфекциями. Характеризуется высокой степенью заразности — достаточно лишь однажды коснуться любой зараженной грибком поверхности; а также скрытностью своего течения до определенного момента — грибок может «дремать» на зараженном участке, и проявиться на фоне любого ослабления иммунитета. Дополнительными факторами, провоцирующими развитие грибка, могут стать также нарушения в работе щитовидной железы, сахарный диабет, повышенная влажность стоп, например, при ношении некачественной обуви из искусственных материалов.
При поражении кожи стоп грибком, она чешется и становится сначала слегка покрасневшей и шелушащейся, затем симптомы начинают нарастать, а зона поражения увеличивается. В самых запущенных случаях микоз может поражать даже внутренние органы, если не останавливать его распространение, которое происходит непрерывно.
Грибком зачастую болеют семьями, так как при пользовании общими предметами гигиены заражение наступает почти в 100% случаев. Поэтому при выявлении заболевания у одного члена семьи, всем остальным также следует посетить дерматолога.
Лечение грибка
При обнаружении грибковой инфекции между пальцами ног ее лечение должно начинаться немедленно и носить непрерывный характер.
- Исключить возможность заражения окружающих людей: обувь, носки, колготки, а также инструменты для педикюра, мочалки, полотенца, постельное бельё должны быть строго индивидуальными. Желательно как можно чаще обрабатывать их при высоких температурах — сушить, отпаривать, стирать. На время лечения лучше отказаться от посещения бассейна. Эти же рекомендации подходят и для профилактики заражения грибком.
- Постоянно наносить противогрибковые местные препараты. Скорее всего, врач назначит крем, мазь, гель или лак. Эффект от их применения напрямую зависит от частоты нанесения, ведь они создают неблагоприятную для распространения грибка среду. Стоит пропустить один день лечения, и пораженная зона может сильно увеличиться.
- Принимать назначенные препараты. Помимо наружных средств, при глубоких стадиях поражения, зачастую назначаются внутренние препараты, помогающие устранить причины грибка. Это делается, когда специалист понимает, что одними наружными средствами заболевание не победить.
- Не увлекаться народными рецептами. Как при любом другом диагнозе, при грибковом поражении можно найти огромное количество народных средств, якобы избавляющих от неприятных симптомов. Перед тем, как проверять их действие на себе, нужно обязательно проконсультироваться с лечащим врачом, чтобы не усугубить ситуацию и не получить сопутствующие болезни.
Профилактика шелушения кожи ног
Чтобы кожа между пальцами ног не начала чесаться, шелушиться, трескаться и приносить болезненные ощущения, важно постоянно осуществлять тщательный уход за ней и за всем организмом в целом.
- качественная обувь из натуральных материалов обеспечит постоянную вентиляцию, здоровый микроклимат в зоне стоп;
- натуральные материалы одежды, непосредственно касающейся кожи ног — носков, колготок, домашних тапочек;
- регулярное хождение босиком — но только там, где нет риска заразиться грибком;
- сменная обувь на работе, в спортзале, везде, где можно переобуться, следует использовать эту возможность;
- поддержание чистоты проблемных зон, регулярное удаление огрубевшей кожи, обработка увлажняющим и регенерирующим кремами;
- укрепление общего иммунитета, достаточное употребление необходимых витаминов и минералов, правильное питание;
- своевременное лечение внутренних заболеваний.
При соблюдении этих несложных рекомендаций кожа стоп останется здоровой и красивой, а любимые процедуры вроде бани, сауны, бассейна будут сопровождаться только приятными впечатлениями. Не стоит забывать о здоровом состоянии всего организма, чтобы ноги не беспокоили зудом и трещинами.
Облазит кожа на пальцах ног | Облазит кожа на пальцах рук – причины
Наше тело требует ухода и регулярной гигиены. Кто пренебрегает этим правилом, в результате страдает. Для получения профессионального ухода и консультаций можно обратиться к косметологу или сходить в салон красоты. Наши ножки, особенно ступни, требуют специального ухода. На ноги идет достаточно большая нагрузка, поэтому и уход за ними должен быть соответствующий. Если за ножками не ухаживать и дать им право на самостоятельную жизнь, то можно обнаружить, что на пальцах ног стала облазить кожа. Причиной этому может быть множество. В данной статье мы рассмотрим не только причины по которым облазит кожа на пальцах ног, но и причины из-за которых облазит кожа на пальцах рук.
Что делать, если облазит кожа на пальцах ног?
Первое что должно обязательно выполняться, чтобы не облазила кожа на пальцах, это регулярная гигиена. Периодически на ножках нужно делать педикюр, избавляться от огрубевшей кожи посредством ванночек и пемзы, а также увлажнять ноги жирным кремом. Если вы посещаете общественные места, такие как бассейн, сауна или общий душ, то следует быть особо внимательным и аккуратным, использовать индивидуальные шлепанцы и полотенце. Ножной грибок очень быстро распространяется. Скапливается он в местах повышенной влажности. В результате кожа на пальцах ног начинает облазить, пластина ногтя ломается, трескается и облазит. Картина это конечно не из приятных. В борьбе с грибком есть много средств, зачастую это кремы и мази.
Облазит кожа на пальцах ног – причины
Причиной облезания кожи с пальцев ног может быть неудобная и некачественная обувь. Кожа задыхается в плотной обуви, не хватает кислорода и кожа начинает облазить.
Еще одной распространенной причиной шелушения кожи ног может быть нехватка витаминов. Особенно остра эта проблема весной, когда запас витаминов с осени уже исчерпался, а новые фрукты и овощи еще не появились.
Витамины и специальный уход за кожей на пальцах ног
Как правило не хватает витаминов А, С и Е. Для их восполнения ешьте морковку, яблоки, цитрусы. Можно также пропить курс витаминов. Очень эффективны когда облазит кожа на ногах витамины «Аевит». Но прежде чем приступать к самолечению проконсультируйтесь с врачом.
Если облазит кожа на ногах, это может быть уже следствием более серьезного заболевания. Это может быть расстройство иммунной, эндокринной или пищеварительной системы. Для точного диагноза следует пройти обследование.
Наши руки — это наши труженицы, наши помощницы, практически все мы делаем, используя – руки. Наши ручки убирают, стирают, готовят, гладят и многое, многое другое. Значит, нашим рукам нужен соответствующий уход. Ведь именно эта часть нашего тела контактирует с наибольшим количеством самых разных веществ. И зачастую в результате такого контакта облазит кожа на пальцах рук.
Профилактика кожных недугов
Чтобы избежать такой проблемы руки надо оберегать. Если вы занимаетесь мойкой чисткой или уборкой всегда используйте защитные перчатки для рук. Серия моющих и чистящих средств на сегодняшний день очень велика и состав их также разнообразен. Можно обнаружить в составе моющего средства пол таблицы товарища Менделеева. Раздражительная реакция пальцев рук на химические препараты, у взрослых, называется ― дисгидроз кожи. В таком случае надо сдать кровь на анализ и пройти обследование.
Причины облезания кожи на пальцах рук
Если вы обнаружили, что кожа ваших рук облазит и шелушится, первое что нужно сделать, это разобраться, с чем это связано. Сделайте самостоятельно внешний осмотр кожи на пальцах рук. Если кроме шелушения вас ничего не беспокоит, то есть нет покраснении, волдырей, пузырьков на коже, то скорее всего у вас нехватка витаминов А и Е. Именно эти витамины отвечают за внешние покровы тела. В таком случае следует отрегулировать баланс витаминов. Часто облазит кожа на пальцах рук у малышей. У деток это может более серьезная проблема: аллергическая реакция или авитаминоз.
Если же помимо того что ваша кожа облазит вы еще испытываете зуд или болевые ощущения кожи на пальцах рук, то это может быть дерматологические проблемы с кожей или грибок. Для более точного диагноза необходимо незамедлительно обратиться к врачу. Грибок помимо кожных покровов поражает еще и пластину ногтя. Ноготь трескается, приобретает некрасивый желтовато-белый оттенок и в результате облазит. Грибок на руках достаточно серьезная проблема и ее решение может занять больше года. Поэтому не затягивайте этот процесс обратитесь к врачу.
Что делать, если облазит кожа на пальцах рук?
Люди страдающие авитаминозом испытывают дискомфорт на коже регулярно, обычно по сезонно раз в год. Эффективным народным средством считается применение утиного жира. Надо намазать руки жиром, одеть перчатки, чтобы жир хорошо впитался. Лучше делать это на ночь.
Некоторые люди жалуются на проблемы с кожей ног: она внезапно начинает трескаться, чесаться и шелушиться. Многие связывают это с нервным состоянием или стрессами, и такому варианту нужно отдать должное, ведь сегодня сильные эмоциональные всплески провоцируют массу неприятностей, связанных с состоянием кожных покровов на разных частях тела. Однако к ногам подобные явления имеют лишь косвенное отношение.
Чтобы не ошибиться диагнозом и подобрать правильную методику борьбы с причиной того, что облазит кожа между пальцев и на ступнях ног, давайте разберемся с факторами, которые вызывают эти аномалии.
Почему облазит кожа на пальцах ног
Причин, почему между пальцами ног облазит кожа, существует довольно много. Причем от этой проблемы страдаю, как взрослые люди, так и маленькие дети. Не спешите сразу ставить себе или своему чаду смертельно опасный диагноз. Наверняка, все не так уж плохо, как вы могли себе придумать. Этот феномен может объясняться следующими факторами.
- Кожа между пальцами ног облазит вследствие большого скопления омертвевших частиц эпидермиса. Тщательно следите за состоянием своих ног и вовремя делайте все необходимые манипуляции по их очищению.
- Тесная или неудобна обувь приводит к сдавливанию тканей. Как результат, на пальцах ног начинает облазить кожа. Особенно это касается дам, которые, мечтая о маленькой и изящной ножке, нередко совершают одну из самых распространенных ошибок: покупают туфли на 1-2 размера меньше, пытаясь втиснуть в них свою стопу. Это чревато не только шелушением кожи, но также отмиранием тканей и нарушением кровообращения в сосудах стоп и пальцев ног.
- Сухость кожи, приводящая к регулярному ее растрескиванию, вследствие чего поврежденные участки эпидермиса начинают отмирать. Это приводит к тому, что облазит кожа на ступнях и пальцах ног.
- Немаловажной причиной того, почему облазит кожа на ногах, может стать острый дефицит витаминов в организме человека. Авитаминоз – проблема, которая способна приводить к развитию огромного количества различных заболеваний, причем не только дерматологических.
- Грибок ногтей или стоп – одна из самых распространенных болезней, способных передаваться от одного человека к другому. Именно он является причиной, почему облазит кожа на пальцах и ступнях ног, слоятся и желтеют ногтевые пластины, появляется неприятный запах. При этом кожа между пальцами ног слезает и чешется, появляется сильное ее шелушение. Лечить грибок стопы или ногтей нужно только при помощи специальных противогрибковых мазей и гелей.
- Длительное пребывание в жаркой, сухой либо холодной среде. Под воздействием высоких или, наоборот, низких температур нарушается обмен веществ в кожных покровах ног, что и становится причиной того, что облазит кожа на ступнях ног.
- Стрессовые ситуации, затяжные депрессии, моральное давление истощают организм человека. В результате этих факторов страдает не только его нервная система, но и кожа. Она теряет большую часть витаминов и жидкости, что вызывает ее растрескивание и шелушение.
- Жесткая или хлорированная водопроводная вода нередко вызывает раздражение кожи, поэтому долго в ней находиться нельзя. Если вам приходится часто контактировать с такой водой, тогда добавляйте в нее смягчающие средства, либо травяные отвары череды, ромашки, календулы, мяты перечной и т. д. Они защитят кожу ног от неблагоприятного воздействия добавок, находящихся в воде, и сохранят ее упругость.
- Синтетические ткани, из которых сегодня изготавливаются носки и колготки, нередко становятся причиной того, что у ребенка или взрослого человека слезает кожа на ступнях. Искусственная пряжа априори не может быть полезной для человеческого организма, а если речь идет о маленьком ребенке, то о таких вещах следует забыть.
- Эндокринные заболевания. У людей с сахарным диабетом очень сильно снижается защитная функция организма, причем кожа страдает чуть ли не в первую очередь. К сожалению, этой патологии подвержены не только люди преклонного возраста, но также маленькие дети, ведь эта болезнь передается по наследству. Именно поэтому, если вы заметили, что у вас на ступнях отслаивается кожа, а на ее месте образуются ранки или гнойнички, вам постоянно хочется пить, у вас повышенное потоотделение и тахикардия, сухость губ и одышка, обязательно обратитесь к эндокринологу. Сахарный диабет – это смертельно опасное заболевание!
Нередко кожа с пальцев ног слезает вследствие малоподвижного образа жизни (например, если у человека сидячая работа, или он имеет травмы ног, не позволяющие ему ходить). Однако бороться с неприятной аномалией все равно нужно, и как это правильно делать, должен знать каждый человек.
Какой он, правильный уход за кожей ног?
Итак, разобравшись во всех возможных причинах, почему слезает кожа на пальцах ног и подошвах, нужно задуматься о том, как устранить проблему. Конечно, ее намного проще предупредить, но в силу определенных обстоятельств далеко не каждый может это сделать.
Чтобы у вас или у вашего ребенка не облазила кожа на пальцах ног, запомните несколько простых, но очень эффективных правил.
- Каждый вечер после мытья ног обычной теплой водой сделайте расслабляющие и смягчающие ванночки на основе травяных отваров или пищевой соды. Такие ингредиенты помогут сделать кожные покровы более мягкими и упругими, что предотвратит их растрескивание и шелушение.
- Регулярно обрабатывать подошвы, пятки и пятки пемзой или специальной пилкой, с помощью которой мягко удаляются ороговевшие частички кожи. В большинстве случаев причиной того, что слезает кожа на ступнях и пальцах ног становятся омертвевшие клетки эпидермиса.
- Два или три раза в неделю выполняйте скрабирование кожи ног посредством использования специальных косметических средств – скрабов. Принцип их действия идентичен тому, которое оказывает пемза.
- Откажитесь от синтетических предметов гардероба – носков, чулок, колгот. Ненатуральные ткани раздражают кожу, вызывают ее покраснение, шелушение и зуд.
- При чрезмерной сухости кожи ног используйте жирные питательные кремы. Они особенно пригодятся людям, страдающим от сахарного диабета, при котором практически всегда можно наблюдать, как облазит кожа на стопах, пальцах, голенях.
- Не забывайте о суточной норме жидкости. Для ребенка она должна составлять 1-1,5 литра, для взрослого человека — 1,5-2 литра в сутки.
- Витамины и микроэлементы – основа нормального обмена веществ в коже, не только ног, но также других частей тела. Постарайтесь отказаться от острой, соленой и жареной пищи, либо снизьте частоту их употребления. Лучше замените их натуральными фруктами, овощами, крупами. Отличным вариантом будет применение кунжутного, льняного, оливкового масла в качестве приправы к салатам. Эти продукты обогащены большим количеством необходимых витаминов и минералов. Их плюс еще в том, что использовать их можно не только для приготовления пищи, но также для смазывания сухой кожи на ногах.
- Избегайте излишней потливости ног. Если вам не удается это сделать, тогда периодически делайте ванночки или примочки для ног на основе заварного кофе. Этот продукт способен выводить лишнюю жидкость из тканей. Только не переусердствуйте, и не применяйте данный метод без надобности, особенно если ваша кожа и без того сухая.
- Отдайте предпочтение некрепкому зеленому чаю. Он тонизирует не только организм, но и кожные покровы на всех участках тела.
Если же облазит кожа на подошве ног по причине присоединения грибковой инфекции, тогда следует обратиться к дерматологу. Он проведет тщательный осмотр и подберет эффективное медикаментозное средство лечения, исходя из полученных в ходе сбора анамнеза данных. Параллельно с применением прописанных мазей можно обрабатывать кожу ног антисептическими средствами. Они помогут избежать инфицирования здоровых участков кожи.
Отслаивание кожи между пальцами ног: причины и лечение
Ступни подвергаются сильному износу, что может иногда приводить к отслаиванию кожи между пальцами ног. Однако шелушение кожи между пальцами ног иногда может быть признаком инфекции или состояния кожи.
Кожа между пальцами ног может отслаиваться по разным причинам, включая аллергические реакции, бактериальные и грибковые инфекции или повреждение нервов.
Продолжите чтение, чтобы узнать потенциальные причины шелушения кожи между пальцами ног и способы его лечения.
Условия, которые могут вызвать шелушение кожи между пальцами ног, включают:
Контактный дерматит обуви
Поделиться на Pinterest Реакция на определенные материалы обуви может вызвать шелушение между пальцами ног.
Одна из наиболее частых причин шелушения кожи между пальцами ног — контактный дерматит.
Большинство людей проводят много времени в обуви, которая содержит различные материалы, включая клеи, резину и красители.
Иногда материалы обуви могут раздражать ступни, вызывая аллергическую реакцию.При раздражении кожа может шелушиться и шелушиться.
Аллергены, вызывающие контактный дерматит, могут различаться в зависимости от стиля обуви и способа ее изготовления. Например, одно исследование показало, что у всех 18 участников была аллергическая реакция, которая, вероятно, была связана с присутствием определенного соединения, которое образуется в процессе производства некоторых марок парусиновой обуви.
Контактный дерматит не заразен, но сыпь может распространяться с одного участка тела на другой.
Симптомы контактного дерматита обуви включают:
- покраснение
- жжение
- волдыри
- зуд
Стопа спортсмена
Несмотря на название, вам не нужно быть спортсменом, чтобы получить ногу спортсмена. Получить его может кто угодно, в том числе и те, кто мало занимается спортом. Стопа атлета вызывается грибком под названием Trichophyton .
Грибок часто присутствует на коже и обычно безвреден. Однако это особенно распространено во влажных помещениях, таких как раздевалки, душевые и общественные бассейны.
Эти теплые и влажные условия создают идеальные условия для роста и роста грибка. В теплой влажной обуви грибок может разрастаться.
Стопа спортсмена может поражать одну или обе стопы. Шелушение между пальцами ног часто начинается с меньших пальцев, прежде чем распространяется.
Стопа спортсмена может передаваться от человека к человеку при прямом контакте или с загрязненных поверхностей.
Дополнительные симптомы стопы спортсмена включают:
- потрескавшаяся кожа
- зуд
- покраснение
- сухость
Траншейная стопа
Траншейная стопа или иммерсионная стопа возникает, когда стопы остаются влажными и холодными в течение длительного времени, вызывая образование тканей повреждать.
Может произойти повреждение нервов, кровеносных сосудов и кожи, что может привести к шелушению кожи. Траншейная стопа не заразна.
Симптомы траншейной стопы включают:
- зуд
- покалывание
- боль
- волдырей
Дисгидротическая экзема
Дисгидротическая экзема может вызывать зудящие волдыри на пальцах рук, ног и подошвах ног. Хотя состояние зависит от человека, волдыри могут сохраняться в течение нескольких недель.
По данным Национальной ассоциации экземы, дисгидротическая экзема чаще всего встречается у взрослых от 20 до 40 лет.
Этот тип экземы связан с сезонной аллергией и высоким уровнем стресса. Он также имеет тенденцию развиваться чаще во время весеннего сезона аллергии.
Дисгидротическая экзема не передается другим людям.
Дополнительные симптомы дисгидротической экземы на пальцах ног могут включать:
Целлюлит
Целлюлит — это бактериальная инфекция тканей под кожей.На коже часто безвредно живут разные виды бактерий. Однако некоторые бактерии могут проникать в кожу через царапины и порезы и вызывать инфекцию в более глубоких слоях.
Целлюлит может развиться на любом участке кожи, но чаще всего встречается в нижних конечностях и может распространяться на ступни. Целлюлит не заразен.
Симптомы включают:
- отек
- боль
- кожа, теплая на ощупь
- покраснение
- волдыри могут образовываться и шелушиться по мере заживления
Лечение шелушения кожи между пальцами ног будет зависеть от основной причины .Например, если инфекция вызвала шелушение кожи, врач назначит антибиотики.
Другие рекомендации по лечению включают:
Использование местных лекарств
Может помочь нанесение лечебных кремов и мазей на кожу между пальцами ног и ступнями. Лекарства, содержащие гидрокортизон, могут уменьшить воспаление и зуд.
Если грибок вызвал инфекцию, как в случае спортивной стопы, человек должен использовать противогрибковые кремы для обработки кожи.Противогрибковые кремы можно приобрести без рецепта, но при необходимости можно приобрести более сильные кремы.
Избегание аллергенов
Если контактный дерматит вызывает шелушение кожи между пальцами ног, определение и предотвращение аллергена может помочь предотвратить развитие симптомов.
Нанесение защитного крема на кожу между пальцами ног может помочь уменьшить трение от обуви.
Применение холодных компрессов
Чтобы уменьшить зуд и жжение, люди могут прикладывать холодные компрессы на 15–20 минут четыре раза в день.
Поделиться на Pinterest По возможности ходить босиком может помочь предотвратить шелушение кожи между пальцами ног.
Ноги каждого человека могут время от времени тереться об обувь и вызывать легкое раздражение. Но есть вещи, которые можно сделать, чтобы предотвратить шелушение кожи между пальцами ног, в том числе:
- Подготовка к холоду, надев толстые носки и подходящую обувь.
- Ношение сандалий при прогулке по раздевалке или общественному бассейну.
- Носить носки из влагоотводящей ткани, отводящей влагу от кожи.
- Держите пальцы ног как можно более сухими.
- Избегайте слишком тесной обуви.
- Не делить обувь или носки с другими людьми.
- По возможности ходить босиком, чтобы ноги высохли.
- Подождите, пока обувь высохнет, прежде чем снова надеть ее.
Большинство людей могут лечить шелушение кожи между пальцами ног в домашних условиях. Однако иногда может потребоваться обращение к врачу.
Человек должен поговорить с врачом, если первоначальное лечение не дало результата или появились следующие симптомы:
- кожа между пальцами ног становится черной
- появляются красные полосы на ступнях
- ступни теплые на ощупь
- возникает лихорадка или озноб
- сыпь между пальцами ног начинает вытекать жидкость
Легкое раздражение и шелушение кожи между пальцами ног обычно не связаны с серьезной медицинской проблемой.Однако шелушение также может развиться из-за инфекции, которая может распространиться и стать серьезной, если ее не лечить.
Даже если она не вызвана инфекцией, шелушение кожи может вызывать раздражение и дискомфорт. К счастью, в большинстве случаев можно легко лечить дома или с помощью лекарств, отпускаемых по рецепту.
Профилактические меры также могут иметь большое значение для уменьшения вероятности раздражения и шелушения кожи между пальцами ног.
Стопа атлета (опоясывающий лишай) у взрослых: состояние, методы лечения и фотографии — обзор
52403
34
Информация для
Взрослые
подпись идет сюда…
Изображения Tinea Pedis (стопа спортсмена, стригущий лишай стопы или ступней)
Обзор
Атлетическая стопа (tinea pedis), также известная как стригущий лишай стопы, представляет собой поверхностное (поверхностное) грибковое поражение кожи стопы. Наиболее распространенное грибковое заболевание у людей — спортивная стопа — может передаваться людям при прямом контакте с инфицированными людьми, инфицированными животными, зараженными предметами (такими как полотенца или полы в раздевалках) или почвой.
Кто в опасности?
Атлетическая стопа может встречаться у людей любого возраста, всех рас и обоих полов. Однако спортивная стопа чаще встречается у мужчин, чем у женщин. У детей редко развивается атлетическая стопа.
Некоторые условия повышают вероятность возникновения стопы спортсмена:
- Жизнь в теплом влажном климате
- Использование общественных или общественных бассейнов или душевых
- Ношение тесной невентилируемой обуви
- Обильное потоотделение
- Диабет или слабая иммунная система
Признаки и симптомы
Наиболее распространенные места расположения стопы спортсмена включают:
- Пространства (перепонки) между пальцами ног, особенно между 4-м и 5-м пальцами, а также между 3-м и 4-м пальцами
- Подошвы ступней
- Верхушки ступней
Стопа спортсмена может поражать одну или обе стопы.Он может выглядеть по-разному в зависимости от того, какая часть стопы (или стопы) поражена и какой гриб (например, дерматофит) вызвал инфекцию:
- На верхней части стопы ступня спортсмена выглядит как красный чешуйчатый участок или пятна. , размером от 1 до 5 см. Край пораженной кожи может быть приподнят с образованием шишек, волдырей или струпьев. Часто в центре поражения имеется нормальная кожа с кольцевидным краем, что приводит к описательному, но неточному названию стригущего лишая. (Это неточно, потому что здесь нет червя.)
- Между пальцами ног (межпальцевые промежутки) стопа спортсмена может выглядеть как воспаленная, чешуйчатая и влажная ткань. Между пальцами ног или под ними может наблюдаться расслоение кожи (трещины). Эта форма стопы спортсмена имеет тенденцию к сильному зуду.
- На подошве стопы (подошвенная поверхность) стопа спортсмена может иметь вид кожи от розового до красного цвета с чешуйками от легкой до обширной (диффузной).
- Другой тип инфекции tinea pedis, называемый буллезным tinea pedis, имеет болезненные и зудящие волдыри на дуге (подъеме стопы) и / или подушечке стопы.
- Самая тяжелая форма инфекции tinea pedis, называемая язвенным tinea pedis, проявляется в виде болезненных волдырей, гнойных шишек (пустул) и неглубоких открытых язв (язв). Эти поражения особенно часто встречаются между пальцами ног, но могут поражать всю подошву. Из-за многочисленных трещин на коже поражения обычно заражаются бактериями. Язвенный опоясывающий лишай стопы чаще всего встречается у людей с диабетом и людей со слабой иммунной системой.
Рекомендации по уходу за собой
Если вы подозреваете, что у вас атлетическая стопа, вы можете попробовать один из следующих безрецептурных противогрибковых кремов или лосьонов:
- Тербинафин
- Клотримазол
- Миконазол
Нанесите противогрибковый крем между пальцами ног и на подошвы обеих ног в течение как минимум 2 недель после полного очищения участков от поражений.
Кроме того, старайтесь, чтобы ноги были сухими, создавая условия, при которых грибок не может жить и расти:
- Мойте ноги ежедневно и тщательно сушите их, даже если возможно, используя фен (на низкой скорости).
- Используйте отдельное полотенце для ног и не делитесь этим полотенцем с кем-либо еще.
- Носите носки из хлопка или шерсти и меняйте их один или два раза в день или даже чаще, если они станут влажными.
- Избегайте обуви из синтетических материалов, таких как резина или винил.
- Носите сандалии как можно чаще.
- Наносите противогрибковый порошок на ступни и обувь каждый день.
- Носите защитную обувь в раздевалках, общественных или общественных бассейнах и душевых.
Когда обращаться за медицинской помощью
Если поражения не улучшаются после 2 недель применения безрецептурных противогрибковых кремов или если они вызывают исключительно зуд или боль, обратитесь к врачу для оценки.Если у вас есть волдыри, пустулы и / или язвы на ногах, как можно скорее обратитесь к врачу.
Процедуры, которые может прописать ваш врач
Для подтверждения диагноза «атлетическая стопа» ваш врач может соскрести некоторый поверхностный материал кожи (чешуйки) на предметное стекло и исследовать их под микроскопом. Эта процедура, называемая препаратом КОН (гидроксид калия), позволяет врачу искать явные признаки грибковой инфекции.
После подтверждения диагноза «атлетическая стопа» ваш врач, вероятно, начнет лечение противогрибковыми препаратами.Большинство инфекций можно лечить с помощью кремов и лосьонов для местного применения, включая:
- Препараты, отпускаемые без рецепта, такие как тербинафин, клотримазол или миконазол
- Кремы, отпускаемые по рецепту, такие как эконазол, оксиконазол, циклопирокс, кетоконазол, сульконазол, нафтифин , или бутенафин.
. Другие лекарства для местного применения, которые может рассмотреть ваш врач:
- Соединения, содержащие мочевину, молочную кислоту или салициловую кислоту, которые помогают растворить накипь и позволяют противогрибковому крему лучше проникать в кожу
- Растворы, содержащие хлорид алюминия, который снижает потоотделение стопы
- Кремы с антибиотиками для профилактики или лечения бактериальных инфекций, если они есть
В редких случаях более обширные инфекции или инфекции, не улучшающиеся с помощью местных противогрибковых препаратов, могут потребовать 3-4 недель лечения пероральными противогрибковыми таблетками, в том числе:
- Тербинафин
- Итраконазол
- Гризеофульвин
- Флуконазол
- Кетоконазол
Инфекция должна исчезнуть в течение 4–6 недель после применения эффективного лечения.
Надежные ссылки
MedlinePlus: Клиническая информация о стопе спортсмена и дифференциальная диагностика Tinea Pedis (стопа спортсмена, стригущий лишай стопы или стопы)
Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1174-1185. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. pp.1251, 2000-2001, 2337, 2340-2041, 2446-2447. Нью-Йорк: Макгроу-Хилл, 2003.
ног спортсмена или что-то еще?
Проблемы с ногами? Вы можете быть одним из многих людей, страдающих распространенным кожным заболеванием, которое называется опоясывающим лишаем стопы или стопой спортсмена. Эта проблема связана с грибковой инфекцией кожи, которая может возникнуть между пальцами ног или на подошве стопы. Симптомы инфекции стопы спортсмена могут включать шелушение, трещины, зуд, покраснение и, в первую очередь, мацерацию (белый кашицеобразный вид кожи) между пальцами ног.Иногда может присутствовать запах. Эта инфекция чрезвычайно распространена и наблюдается в основном у мужчин молодого и среднего возраста; однако женщины также могут быть затронуты.
Как выглядит стопа спортсмена
Trichophyton rubrum, грибок, является наиболее частым виновником и вызывает воспалительную реакцию кожи после заражения. Есть много потенциальных источников инфекции; однако влажные ступни, как правило, являются большим фактором риска. Профилактика инфекции заключается, главным образом, в поддержании как можно более сухой кожи ступней и пальцев ног.Этого можно достичь, применяя порошки, такие как Zeasorb-AF, который отпускается без рецепта, для поддержания сухости окружающей среды. Другие профилактические меры включают ежедневное бережное мытье и сушку ног, а также ношение шлепанцев во влажных общественных местах (например, в раздевалках или возле бассейнов и душевых), чтобы свести к минимуму воздействие.
Если вы подозреваете, что у вас атлетическая стопа или другая сыпь на стопах, а безрецептурные средства не работают, лучше всего обратиться в клинику, где ваш врач может оценить и лечить вас чем-то более эффективным. .Некоторые заболевания, такие как экзема и псориаз, среди прочего, также могут быть очень похожи на стопу спортсмена. Иногда, если кожный барьер нарушен, может возникнуть вторичная бактериальная инфекция. Ваш врач оценит ваши ступни и может рассмотреть возможность проведения теста в офисе на предмет грибковых элементов и / или бактерий. Лечение Tinea Pedis обычно актуально. В запущенных случаях при необходимости можно использовать пероральные противогрибковые агенты или антибиотики.Если не лечить, в тяжелых случаях могут инфицироваться ногти на ногах, которые значительно труднее лечить.
Ступня спортсмена | Симптомы, лечение и лекарства | Как избежать
Что такое стопа спортсмена?
Д-р Сара Джарвис MBE
Кто заболевает ногой спортсмена и как это сделать?
Стопа атлета — грибковое поражение кожи стопы.Это очень распространенное явление — каждый четвертый человек в какой-то момент своей жизни болел спортивной стопой. Грибковые микробы (грибки) часто встречаются в небольших количествах на коже человека, где они обычно не причиняют вреда. Однако при правильных условиях они могут проникать на кожу, размножаться и вызывать инфекцию. Лучшими условиями для грибков являются теплые, влажные и безвоздушные участки кожи, например, между пальцами ног.
Любой может заболеть ногой спортсмена. Это чаще встречается у людей, которые больше потеют или носят обувь и носки, из-за которых их ноги становятся более потными.Стопа спортсмена также может передаваться от человека к человеку. Например, это может происходить в общих душах, используемых спортсменами или пловцами. Крошечный кусочек инфицированной кожи человека со спортивной стопой может упасть во время принятия душа. Затем по нему могут наступить другие, у которых может развиться инфекция. Как только появляется небольшое пятно инфекции, оно обычно распространяется по коже.
Каковы симптомы микоза?
Tineas pedis — между пальцев ног
User Falloonb on en.википедия, общественное достояние, через Wikimedia Commons
Автор Falloonb на en.wikipedia, общественное достояние, через Wikimedia Commons
Поначалу имеет тенденцию поражаться кожа между мизинцами ног. Появляется сыпь, которая становится зудящей и чешуйчатой. Кожа может потрескаться и болеть. Могут образоваться большие трещины (трещины) на коже между пальцами ног, что может быть очень болезненным. Могут отпасть крошечные хлопья инфицированной кожи. Если не лечить, сыпь может постепенно распространяться по пальцам ног. В некоторых случаях распространяется на подошвы.Иногда инфекция вызывает шелушащуюся сыпь по всей подошве и бокам стопы. В других случаях это вызывает появление волдырей на части подошвы стопы.
Стопа спортсмена серьезна?
Обычно нет. Большинство людей лечит зуд пальцев ног до того, как он распространится. Иногда инфекция распространяется на кожу других частей тела. Обычно это влажные и безвоздушные участки кожи, например, пах. Грибки обычно не распространяются глубже кожи. Однако другие микробы (бактерии) могут проникать через потрескавшуюся кожу необработанной стопы спортсмена.Иногда это может вызвать более серьезные инфекции стопы или ноги.
Инфекция иногда распространяется на ноготь. Это можно вылечить. Однако, чтобы избавиться от инфекции с ногтя, требуется несколько недель приема противогрибковых таблеток. Поэтому лучше всего лечить ногу спортсмена, как только появляются симптомы. См. Отдельную брошюру «Грибковые инфекции ногтей (Tinea Unguium)».
Как лечить стопу спортсмена?
Вы можете купить противогрибковое средство местного действия в аптеке или получить его по рецепту.Местное средство наносится непосредственно на пораженный участок, то есть на кожу стоп. Существуют различные типы и бренды — например, тербинафин, клотримазол, эконазол, кетоконазол и миконазол. Обычно это кремы, но также могут быть спреи, жидкости или порошки. Все эти методы лечения помогают избавиться от грибковых инфекций кожи. Нет никаких доказательств того, что один лучше другого. Детям следует применять клотримазол, эконазол или миконазол. Другие варианты — ундеценовая кислота или толнафтат, которые продаются без рецепта.
Подайте заявку на срок, указанный в рекомендациях. Это зависит от разных методов лечения, поэтому внимательно прочтите инструкции. Хотя может показаться, что сыпь проходит довольно быстро, возможно, вам придется применять средство в течение 1-2 недель после ее исчезновения. Это необходимо для полного очищения кожи от грибков, что предотвратит повторное появление сыпи.
- Клотримазол: применять 2-3 раза в день в течение не менее четырех недель.
- Миконазол: наносить два раза в день и продолжать в течение 10 дней после того, как кожа вернется в нормальное состояние.
- Эконазол: применять два раза в день, пока кожа не станет нормальной.
- Кетоконазол. применять два раза в день в течение семи дней. В более серьезном случае продолжайте еще несколько дней. Не подходит для детей.
- Тербинафин: применять один или два раза в день в течение семи дней. Не подходит для детей.
- Ундеценовая кислота: наносить два раза в день и продолжать в течение недели после того, как кожа вернется в нормальное состояние.
Вам следует избегать кремов, в состав которых входят стероиды, такие как гидрокортизон.Хотя гидрокортизон может помочь при зуде, он может привести к распространению грибков, что ухудшает состояние стопы спортсмена. Лучше использовать кремы, содержащие только противогрибковые ингредиенты и ничего больше.
Противогрибковые таблетки иногда назначают взрослым, если инфекция не проходит с кремом или если инфекция тяжелая. Таблетки также иногда необходимы, если инфекция находится не только на пальцах ног, но и во многих местах кожи. Используемые таблетки включают тербинафин, гризеофульвин или итраконазол.Обычно их принимают один раз в день, но может потребоваться курс продолжительностью восемь недель.
См. Отдельную брошюру «Противогрибковые препараты».
Не все процедуры подходят для всех. Беременные или кормящие женщины, а также люди с заболеваниями печени могут не использовать противогрибковые таблетки. Некоторые люди могут принимать другие лекарства, которые взаимодействуют с противогрибковыми таблетками. Детям противогрибковые таблетки обычно не назначают.
Вам не нужно отказываться от работы, учебы или занятий спортом, если у вас спортивная стопа.Однако в общественных местах для переодевания старайтесь прикрывать ноги, пока сыпь не исчезнет. Также старайтесь не царапать пораженную кожу, так как это может распространить инфекцию на другие участки.
Как мне избежать стопы спортсменов?
- Держите ноги сухими. Грибок стопы спортсмена любит теплые и влажные условия.
- Избегайте совместного использования полотенец и совместного купания.
- Регулярно мойте носки и обувь.
- Используйте противогрибковые спреи, чтобы победить упорные случаи.
В случае стойкости или плохого самочувствия обратитесь к врачу.
Следующие советы могут предотвратить повторение микоза:
- Мойте ноги ежедневно и тщательно высушивайте кожу между пальцами ног после мытья. Это, пожалуй, самый важный момент. Заманчиво надеть носки, когда ноги еще не совсем сухие. В этом случае влажная кожа между пальцами ног идеально подходит для роста грибков.
- Не используйте полотенца в общих раздевалках. Часто стирайте полотенца.
- Меняйте носки каждый день. В немытых носках грибки могут размножаться на чешуях кожи.Хлопковые носки и кожаная обувь, вероятно, лучше, чем нейлоновые носки и пластиковая обувь, которые усиливают потоотделение.
- В идеале чередуйте обувь каждые 2-3 дня, чтобы каждая пара полностью высохла после ношения.
- В общественных раздевалках и душах лучше всего носить шлепанцы или пластиковые сандалии. Это предотвращает соприкосновение подошв ног с землей, на которой могут быть чешуйки кожи других людей.
- В идеале, находясь дома, как можно больше не снимайте обувь и носки, чтобы воздух поднимался к ногам.Однако для некоторых это может оказаться непрактичным.
- Если стопа спортсмена продолжает возвращаться, вы можете предотвратить это, регулярно используя один из противогрибковых спреев или кремов в качестве меры предосторожности.
Инфекции опоясывающего лишая: микоз, зуд и стригущий лишай
Обратите внимание: Эта информация была актуальной на момент публикации. Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей. Для получения регулярно обновляемой информации по различным вопросам, связанным со здоровьем, посетите сайт familydoctor.org, веб-сайт по обучению пациентов AAFP.
Информация от вашего семейного врача
Am Fam Physician. 1 июля 1998 г .; 58 (1): 177-178.
См. Соответствующую статью об инфекциях, вызываемых микозом.
Что такое опоясывающий лишай?
Опоясывающий лишай — это грибок, который может расти на коже, волосах или ногтях. По мере роста он распространяется по кругу, оставляя посередине нормальную кожу. Это делает его похожим на кольцо.По краю кольца кожа приподнята от раздражения и выглядит красной и чешуйчатой. Некоторым кажется, что инфекция находится под кожей как «червь». Из-за внешнего вида инфекцию, вызываемую опоясывающим лишаем, часто называют стригущим лишаем. Но на самом деле червя под кожей нет.
Как я заразился опоясывающим лишаем?
Каждый пятый человек когда-либо заражается грибком. Вы можете заразиться грибком, прикоснувшись к человеку, у которого он есть. Некоторые виды грибков обитают на влажных поверхностях, например, на полу в общественных душевых или раздевалках.Там легко можно подцепить грибок. Вы даже можете заразиться грибковой инфекцией от одного из своих домашних животных. Собаки и кошки, а также сельскохозяйственные животные могут быть заражены грибком. Часто эта инфекция выглядит как участок кожи без шерсти.
Какие области тела поражены инфекциями опоясывающего лишая?
Грибковые инфекции названы в честь пораженной части тела. Опоясывающий лишай corporis — это грибковая инфекция кожи на теле (corporis — латинское слово, обозначающее тело). Если у вас эта инфекция, вы можете увидеть маленькие красные пятна, которые превращаются в большие кольца, почти в любом месте на руках, ногах или груди.
Tinea pedis обычно называют «стопой атлета». (Pedis в переводе с латинского означает ступня.) Влажная кожа между пальцами ног — идеальное место для роста грибка. Кожа может стать зудящей и красной, с белой влажной поверхностью. Инфекция может распространиться на ногти на ногах (это называется tinea unguium — unguium происходит от латинского слова «ноготь»). Здесь ногти на ногах становятся толстыми и рассыпчатыми. Он также может распространяться на руки и ногти.
Когда грибок растет во влажной теплой области паха, сыпь называется tinea cruris.(Cruris происходит от латинского слова «нога».) Распространенное название этой инфекции — «зуд спортсмена». Tinea cruris часто возникает у мужчин, особенно если они часто носят спортивное снаряжение.
Tinea capitis, который обычно называют «стригущим лишаем», вызывает зудящие красные участки, обычно на голове (capitis происходит от латинского слова «голова»). Волосы разрушаются, оставляя залысины. Эта инфекция опоясывающего лишая чаще всего встречается у детей.
Как узнать, есть ли у меня грибковая инфекция?
Лучший способ узнать наверняка — спросить своего врача.Другие кожные проблемы могут выглядеть так же, как стригущий лишай, но для них требуется совсем другое лечение. Чтобы определить причину сыпи, врач может соскрести небольшое количество раздраженной кожи на предметное стекло (или отрезать кусок ногтя или волос), а затем исследовать кожу, ноготь или волосы под микроскопом. После этого ваш врач обычно сможет определить, вызвана ли ваша проблема с кожей грибком.
Иногда кусочек кожи, волос или ногтя отправляют в лабораторию для выращивания грибка в пробирке.Это еще один способ, которым лаборатория может определить, вызвана ли ваша кожная проблема грибком. Они также могут узнать точный вид грибка. Этот процесс требует времени, потому что грибок растет медленно.
Как избавиться от опоясывающего лишая?
Как только ваш врач решит, что у вас грибковая инфекция, можно использовать различные лекарства, чтобы избавиться от нее. Возможно, вам потребуется всего лишь на несколько недель нанести на сыпь специальный крем. Это особенно актуально при зуде спортсмена.
Иногда бывает труднее избавиться от грибковых инфекций на других частях тела.Иногда приходится принимать лекарство внутрь. Это лекарство обычно нужно принимать в течение длительного времени, может быть, даже месяцами. Некоторые лекарства от грибка могут оказывать неприятное воздействие на остальную часть вашего тела, особенно если вы также принимаете другие лекарства. Есть некоторые новые лекарства от грибка, которые, кажется, работают лучше с меньшим количеством побочных эффектов. Возможно, вам потребуется сдать анализ крови, чтобы убедиться, что ваше тело не плохо реагирует на лекарство от грибка. Чтобы выздороветь, может потребоваться несколько месяцев или больше. Для заживления раздраженной кожи требуется время.Новые волосы или ногти придется отрастить заново.
Что я могу сделать, чтобы предотвратить инфекцию опоясывающего лишая?
Чистая и сухая кожа — ваша лучшая защита. Однако у вас также меньше шансов заразиться инфекцией опоясывающего лишая, если вы будете делать следующее:
Когда вы дома, снимите обувь и подставьте ноги на воздух.
Меняйте носки и нижнее белье каждый день, особенно в теплую погоду.
Тщательно вытрите ноги (особенно между пальцами) после использования раздевалки или общественного душа.
Не ходите босиком в общественных местах. Вместо этого наденьте шлепанцы, сандалии или водную обувь.
Старайтесь не носить толстую одежду в течение длительного времени в теплую погоду.
Это заставляет вас больше потеть.
Выбрасывайте изношенные кроссовки. Никогда не одалживайте чужую обувь.
Проверьте своих питомцев на предмет облысения. Попросите вашего ветеринара тоже их проверить. Важно тщательно проверять домашних животных, потому что, если вы не узнаете, что вызывает у вас грибковую инфекцию, вы можете заразиться им снова, даже после лечения.
Может ли опоясывающий лишай вызвать серьезное заболевание?
Грибок редко распространяется ниже поверхности тела. Ваше тело обычно препятствует этому. Людям со слабой иммунной системой, например больным СПИДом, может быть трудно вылечиться от грибковой инфекции, но обычно у них нет проблем со стригущим лишаем. Инфекция опоясывающего лишая обычно не оставляет шрамов после того, как грибок исчез. Многие люди даже не подозревают, что у них грибковая инфекция, и они поправляются без какого-либо лечения.
Стопа спортсмена — причины, симптомы, лечение, диагностика
Факты
Атлетическая стопа, известная как дерматофития стопы или tinea pedis («грибок стопы»), является распространенной инфекцией кожи, поражающей стопы. Необязательно быть «спортсменом», чтобы получить это.
В Северной Америке у каждого десятого человека есть атлетическая стопа. Мужчины, как правило, страдают больше, чем женщины, взрослые — больше, чем дети. Примерно у 50% людей со спортивной стопой заболевание повторяется, потому что споры грибка выживают в трещинах кожи между пальцами ног.
Существует 4 типа стопы атлета: мокасинового типа , пузырчатая или пузырчатая , межпальцевая, и язвенная .
Sponsored Health Tool
Причины
Стопа атлета вызвана грибковой инфекцией. Грибки, поражающие стопы человека, живут на коже, в частности, на кожных белках, называемых кератином . Эти грибы процветают в жарком тропическом климате и недавно завезены путешественниками в Северную Америку и Европу.Ношение тесной, не дышащей обуви позволяет грибкам процветать и вызывать микоз. Грибковые организмы легко передаются от одного человека к другому во влажных местах, где люди ходят босиком, например, в раздевалках спортзалов и бассейнах. Порезы или волдыри на ногах помогают этим организмам вызвать инфекцию.
Межпальцевая атлетическая стопа является наиболее распространенным типом, обычно наблюдается между 4-м и 5-м пальцами стопы. Межпальцевые и мокасиновые атлетические стопы обычно вызываются грибком T.rubrum . Считается, что везикулярная или покрытая волдырями стопа спортсмена возникает из-за аллергической реакции на грибковые организмы, вызывающей образование волдырей. Язвенный опоясывающий лишай стопы возникает в тяжелых случаях и может поражать большие площади, и обычно помимо грибковой инфекции наблюдается вторичная бактериальная инфекция.
Sponsored Health Tool
Симптомы и осложнения
Стопа атлета обычно образуется между четвертым и пятым (самыми маленькими) пальцами или третьим и четвертым пальцами ног, вызывая растрескивание кожи, белые и мокрые пальцы ног, шелушение и зуд. Инфекция может распространиться на подошвы ног. Это усугубляется потными ногами и ношением узких носков или обуви, которая остается влажной. Если на нем разовьется бактериальная инфекция, кожа начнет сочиться, горит и пахнет. ВНИМАНИЕ !!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!! »
Стопа спортсмена типа мокасин не вызывает зуда или воспаления. Вся подошва и пятка становятся сухими и шелушащимися с рыхлыми белыми чешуйками, которые образуют узор, напоминающий мокасины. Иногда ногти на ногах также могут инфицироваться, что затрудняет их лечение.
Люди с везикулярными или волдырями на стопе спортсмена страдают болезненными, заполненными жидкостью волдырями, которые возникают между пальцами ног, на своде и по бокам стопы. Эти волдыри образуются в ответ на аллергическую реакцию на грибок, вызывающий стопу спортсмена.
Межпальцевый опоясывающий лишай стопы является наиболее распространенным типом и представляет собой мацерацию (размягчение ткани в результате намокания) и чешуйки в промежутках между пальцами ног. Этот тип может стать язвенным при вторичной бактериальной инфекции.Симптомы включают болезненные язвы между пальцами ног, заживление которых часто занимает много времени.
Tinea pedis может привести к инфекциям стоп или ног ( целлюлит ). Это может вызывать особое беспокойство у людей, страдающих диабетом или хроническими сосудистыми заболеваниями.
Выполнение диагностики
Обследовав ступни на предмет шелушения, зуда и резкого запаха ступней, врачи могут легко диагностировать ступню спортсмена. Ваш врач может подтвердить диагноз и исключить другие возможные кожные заболевания, такие как экзема, стригущий лишай и псориаз, взяв соскоб с поражений ног и отправив его в лабораторию для тестирования.
Лечение и профилактика
Мокрый, воспаленный и неприятный запах стопы спортсмена требует немедленной медицинской помощи. Если стопа воспалена и ваш врач подтвердил наличие бактериальной инфекции, необходимо вылечить инфекцию и воспаление, прежде чем использовать противогрибковые препараты.
Противогрибковые средства местного действия (кремы, растворы, гель и лосьоны), отпускаемые без рецепта или по рецепту, обычно эффективны при неосложненных случаях микоза.Когда эти местные средства не работают, часто назначают противогрибковые таблетки. Некоторые лекарства, используемые для лечения стопы спортсмена, содержат как противогрибковые, так и антибактериальные ингредиенты, помогающие ускорить заживление. Кроме того, специальные влажные повязки из ацетата алюминия могут быть полезны при наложении на везикулированные или мацерированные поражения. Обувь также можно обрабатывать противогрибковыми порошками.
Состояние стопы, которое не проходит после соответствующего лечения, может быть не вызвано грибковой или бактериальной инфекцией. Симптомы могут быть вызваны другим типом кожного заболевания. Вот почему так важно обратиться к врачу, чтобы подтвердить наличие микоза.
Лучший способ предотвратить микоз стопы — это соблюдение правил гигиены. Это означает, что ноги должны быть сухими и прохладными. После ванны или душа важно тщательно высушить пальцы ног. Вот несколько практических советов, которые помогут сделать ваши ноги счастливыми и здоровыми:
- Держите ноги чистыми, сухими и прохладными.
- По возможности снимайте обувь, чтобы «проветрить» ноги.
- Ежедневно мойте ноги водой с мылом.
- Всегда хорошо сушите между пальцами ног.
- Используйте абсорбирующий порошок, например тальк или порошок хлорида алюминия.
- Носите впитывающие носки (например, из хлопка или шерсти).
- Избегайте тесной обуви, так как потные ноги создают идеальные условия для роста грибка.
- Меняйте носки после тренировки или после чрезмерного потоотделения.
Авторские права на все материалы принадлежат MediResource Inc.1996 — 2021. Условия использования. Содержимое данного документа предназначено только для информационных целей. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Источник: www.medbroadcast.com/condition/getcondition/Athletes-Foot
Sponsored Health Tool
Стопа атлета: причины, профилактика и лечение
Хотя это не вопрос жизни и смерти, стопа спортсмена — особенно если она постоянная — может вызывать боль и затруднять ходьбу.
Ранними признаками атлетической стопы являются пятна или трещины (глубокие трещины или щели), особенно между пальцами ног. По мере прогрессирования инфекции кожа может покраснеть, стать зудящей и влажной. Маленькие волдыри могут распространяться по стопе, разламываясь, обнажая болезненные и опухшие трещины. Чаще всего поражается область между пальцами ног, но инфекция может распространиться на подошвы стоп или ногти на ногах, которые могут стать толстыми и окрашенными в белый или мутно-желтый цвет.В самых запущенных случаях сыпь будет распространяться по подошве стопы, как мокасины, и из стопы может сочиться гной и развиться неприятный запах.
Профилактика микоза
Ступни спортсмена размножаются в раздевалках, зонах для переодевания в бассейне или в любом другом месте, в котором сочетается сырость и интенсивное пешеходное движение. Правильно очищенные инструменты, используемые для педикюра (в салоне красоты или дома), также могут привести к инфекции. Грибок может даже заразить простыни и распространиться на другие части тела через трение и царапины.Чтобы контролировать распространение инфекции, держите поверхности в ванной в чистоте и не используйте вместе полотенца. Лучший способ предотвратить образование стопы спортсмена — это надевать сандалии или обувь для душа при прогулке по раздевалке или бассейну. Держите ноги в чистоте, мойте их водой с мылом не реже одного раза в день, а в остальное время держите их сухими. Надевайте чистые носки каждый день и чаще меняйте их, если вы сильно потеете или промокнете.
Если проблема заключается в том, чтобы ходить босиком, то решение — носки и обувь.Но носки и обувь в значительной степени способствуют разрастанию спортивной стопы, если она у вас есть: они создают идеальную среду для грибков — темную, влажную и теплую. Дайте ногам возможность дышать. Снимайте обувь, находясь дома, или носите сандалии или парусиновые туфли, которые обеспечивают циркуляцию воздуха.
Пудра для ног также может быть защитной. Помимо любых противогрибковых веществ, которые они могут содержать, они уменьшают трение между пальцами ног и между ступней и носком. Меньшее трение означает меньше пота и более сухую, менее благоприятную для грибка среду.
Как избавиться от микоза
Существует множество вариантов лечения стопы спортсмена. Если инфекция легкая (чешуйчатые белые пятна на коже или трещины, но без покраснения или зуда), обратите особое внимание на гигиену ног. Регулярно мойте ноги и тщательно вытирайте их, особенно между пальцами ног. Нанесите на пораженный участок противогрибковый крем и присыпьте носки и обувь противогрибковым порошком. При покупке безрецептурных средств от микоза ищите продукты, содержащие клотримазол, эконазол, кетоконазол, миконазол, нафтифин, оксиконазол, сульконазол, тербинафин или терконазол.
Проконсультируйтесь со специалистом по уходу за ногами, если вы не видите улучшения после двух недель использования безрецептурных средств, если инфекция серьезная (кожа красная, зудящая, шелушащаяся или покрытая волдырями), или если у вас диабет или другое заболевание. проблемы с кровообращением.
Изображение: nebari / Getty Images
Поделиться страницей:
Заявление об отказе от ответственности:
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного содержимого.Обратите внимание на дату последнего обзора или обновления всех статей. Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
.
