Кожа вокруг глаз шелушится и чешется: Почему шелушатся и чешутся веки
Шелушение и покраснение кожи вокруг глаз
По лицу человека довольно часто можно понять, есть ли у него проблемы со здоровьем. В связи с этим очень важно соблюдать простые правила и вести здоровый образ жизни, чтобы сохранить свое лицо красивым и молодым. Однако, имеются и различно рода проявления патологических изменений, которых избежать практически невозможно.
Не все люди понимают, что можно сделать в том случае, когда кожа в области глаз стала красной и начала шелушиться. Очень важно в этом случае понять первопричину заболевания. Ниже рассмотрены основные причины таких изменений кожи вокруг глаз, а также даны рекомендации для их устранения.
Влияние внешней среды
Люди с изначально сухой кожей подвержены влиянию факторов внешней среды. Например, в зимнее время на ветру нежная кожа вокруг глаз очень быстро начинает шелушиться. Происходит это из-за того, что толщина кожного покрова в этой области очень мала. В данном случае справиться с косметическим дефектом поможет увлажняющий и питающий крем, который используют не только в ночное время, но и под макияж перед выходом на улицу. При этом все слои кожи будут получать достаточное количество питательных веществ. Также пленка крема создает дополнительный защитный барьер, который поможет предотвратить негативное влияние агрессивных погодных условий на нежную кожу вокруг глаз.
При этом все слои кожи будут получать достаточное количество питательных веществ. Также пленка крема создает дополнительный защитный барьер, который поможет предотвратить негативное влияние агрессивных погодных условий на нежную кожу вокруг глаз.
Аллергия
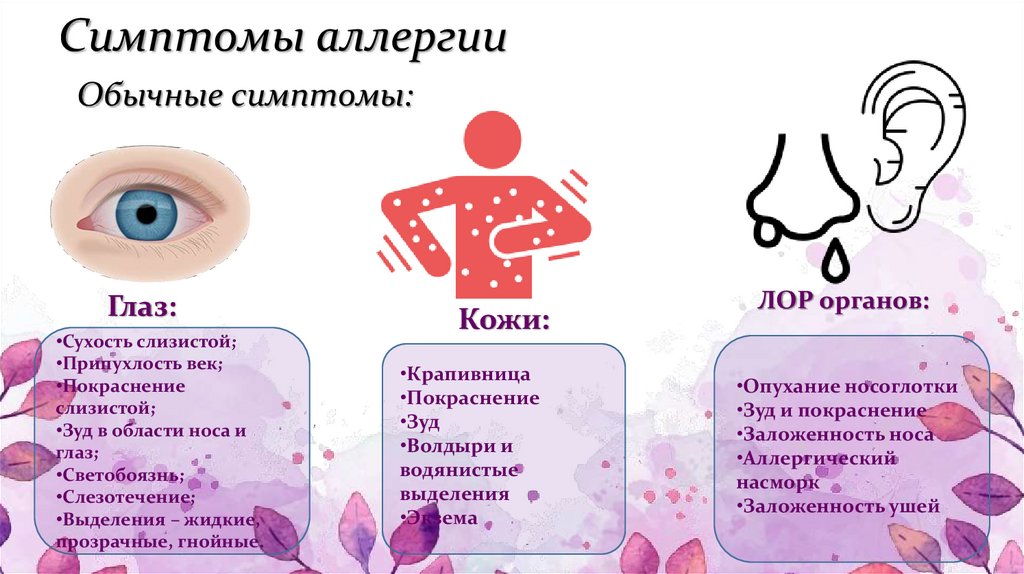
Аллергическая реакция также может привести к покраснению и шелушению кожи вокруг глаз. Одним из аллергических заболеваний с такими проявлениями считается атопический дерматит, симптомы которого включают периодический кожный зуд, покраснение и отшелушивание верхнего кожного слоя. Если течение аллергического заболевания носит хронический характер, то таких изменений не избежать.
Атопический дерматит отличается периодичностью и цикличностью клинического течения. Чаще всего заболевание обостряется в периоды межсезонья. Справиться с такими обострениями помогут антигистаминные препараты, а также специальные мази и гели (Лоризан, Алергозан, Судокрем, Бепантен и др.). В связи с тем, что не каждый из этих препаратов для местного применения обладает универсальностью, нужно посоветоваться с врачом относительно выбора конкретного лекарства.
Среди наиболее частых причин развития симптомов атопического дерматита выделяют:
- Укус насекомого;
- Пищевая аллергия;
- Влияние травы или пыльцы.
При атопическом дерматите поражаются различные участки кожного покрова, но наиболее чувствительной оказывается кожа под глазами. При такой локализации заболевание протекает наиболее болезненно и заметно не только для пациента, но и для окружающих. Лечебная тактика должна бороться как с первопричиной заболевания, так и с возникшими изменениями кожи.
Важно отметить, что у женщин изменения кожи под глазами иногда возникает в ответ на использование косметических средств. Не для каждой кожи подходит та или иная марка косметики, поэтому женщины со склонностью к аллергическим реакциям предпочитают определенные проверенные товары. При подборе косметики для лица желательно отдать предпочтение тем средствам, в составе которых меньше агрессивных веществ, но больше натуральных компонентов.
Если у вас возникли аллергические реакции после применения косметических средств, то необходимо выполнить несколько действий:
- Тщательно и полностью удалить раздражающее вещество с лица.
 Это можно делать старыми проверенными средствами (крем или молочко), а дополнительно простой водой. Мыло использовать не желательно, так как оно усилит раздражение кожи.
Это можно делать старыми проверенными средствами (крем или молочко), а дополнительно простой водой. Мыло использовать не желательно, так как оно усилит раздражение кожи. - Наложить на область раздражения успокаивающие примочки с настоем или отваром трав, а затем смазать кремом с натуральными компонентами (крем также должен быть проверенным). Хорошо также использовать пантенол, но только в том случае, если у вас нет на него аллергии. Важно избегать попадания крема в глаза, так как это усилит раздражение.
- В качестве примочек можно использовать отвар ромашки, она обладает противовоспалительным и заживляющим действием. После примочки кожу следует смазать увлажняющим кремом. Если нет подходящего крема для увлажнения, то подойдет детский крем, так как он всегда гипоаллергенный и содержит минимальное количество вредных добавок.
- Если косметическое средство привело к покраснению кожи, то не стоит пользоваться им повторно. Как минимум сутки после развития аллергической реакции следует вообще отказаться от использования любых косметических средств.

В заключении перечислим еще раз основные причины, которые могут приводить к покраснению кожи под глазами:
- Физиологический тип покраснения развивается у людей с чувствительной сухой кожей в ответ на влияние внешних факторов.
- Спорадическая реакция на косметические средства.
- Аллергическая реакция на различные вещества, которые провоцируют индивидуальную гиперчувствительность. Чаще всего аллергия имеет наследственный характер. Чтобы справиться с симптомами заболевания, нужно принять препарат с антигистаминным действием, также поможет специальная мазь.
Добавить комментарий
Шелушение кожи — причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Шелушение кожи: причины, диагностика, при каких заболеваниях возникает, способы лечения.
Определение
Шелушение кожи происходит в результате отмирания клеток (кератиноцитов) рогового слоя эпидермиса. В норме процесс отторжения ороговевшего эпителия происходит постоянно, однако чешуйки и их количество достаточно малы, чтобы быть заметными невооруженным глазом. При нарушении процессов ороговения и отмирания кератиноцитов количество чешуек значительно увеличивается, они могут ссыпаться с кожи мельчайшими частицами или сливаться, образуя крупные пластины.
Разновидности шелушения кожи
Кожа состоит из нескольких слоев, строение и роль каждого из них обеспечивают ей барьерную функцию.
Нарушение физиологических процессов в коже ведет к усилению процессов ороговения и появлению излишнего количества отмерших клеток.
Цвет шелушащихся чешуек может варьировать от серо-белого до темно-серого. При гиперфункции сальных желез чешуйки склеиваются в крупные и жирные на вид пластины. При гипофункции чешуйке напоминают мельчайшую пыль.
Локализация шелушения может зависеть от вызвавшего его заболевания. Повышенное шелушение обычно наблюдается на волосистой части головы, в складках кожи за ушами, между пальцами, на сгибательных и разгибательных поверхностях конечностей.
Возможные причины шелушения кожи
Шелушение кожи может наблюдаться при любом типе кожи, однако более всего ему подвержена сухая кожа. Потеря кожей влаги может быть обусловлена неправильным подбором косметических средств (особенно увлечением пилингами, а также спиртосодержащими очищающими лосьонами и тониками), длительным пребыванием на ветру, на солнце, сухимм воздухом в помещении, конституциональными особенностями и возрастными изменениями (недостатком женских половых гормонов).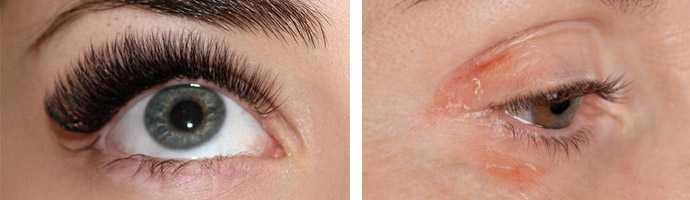
Шелушение кожи возникает при дефиците витаминов (витамина А и группы В) и микроэлементов (например, железа).
При каких заболеваниях наблюдается шелушение кожи
Атопический дерматит. Это заболевание относится к числу распространенных аллергических патологий, вызываемых иммунными нарушениями. Оно проявляется зудом и высыпаниями на коже в виде розовых бляшек или пузырьков с их последующей пигментацией и шелушением. У маленьких детей наблюдается эритемато-сквамозная форма дерматита с покраснением кожи и шелушением, у детей 2–13 лет преобладает утолщение кожи со складками и шелушащимися бляшками, у подростков и взрослых – сухость и шелушение кожи преимущественно на лице и верхней части туловища.
Псориаз. Псориаз относится к числу аутоиммунных заболеваний. В его развитии играют значимую роль наследственная предрасположенность, иммунные, эндокринные нарушения, факторы внешней среды и состояние нервной системы человека. Заболевание могут провоцировать стрессы, инфекционные заболевания, травмы, прием лекарственных средств. Как правило, псориаз начинается с появления на коже розовых зудящих бляшек, которые, сливаясь, образуют пятна различных очертаний, покрытые серебристо-белыми чешуйками.
Заболевание могут провоцировать стрессы, инфекционные заболевания, травмы, прием лекарственных средств. Как правило, псориаз начинается с появления на коже розовых зудящих бляшек, которые, сливаясь, образуют пятна различных очертаний, покрытые серебристо-белыми чешуйками.
Бляшки локализуются в основном на волосистой части головы, разгибательной поверхности локтевых, коленных суставов, на пояснице.
При поскабливании высыпаний мелкие чешуйки придают бляшке вид жирного пятна, а после удаления чешуек поверхность бляшки может кровоточить. При экссудативном псориазе чешуйки под влиянием сочащегося содержимого бляшек формируют корочки и отторгаются с трудом. Возможна локализация высыпаний только на участках с более жирной кожей (на волосистой части головы, в носогубных и заушных складках, в области груди и между лопатками). У таких пациентов граница шелушения спускается ниже волосяного покрова на кожу лба. При обострении заболевания может развиться псориатическая эритродермия, когда процесс распространяется почти на весь кожный покров, приводя к отечности, покраснению и шелушению кожи.
Тяжелое течение псориаза сопровождается поражением суставов, вплоть до их деформации и ограничения подвижности.
Себорейный дерматит. Заболевание характеризуется избыточностью или недостаточностью функции сальных желез. При повышенном салоотделении роговой слой кожи утолщается, отмечается ее жирный блеск и шелушение. При недостаточной выработке сального секрета формируются мелкие чешуйки или крупные сухие пластинки, которые легко отделяются от кожи. Себорея поражает участки с большим количеством сальных желез (волосистую часть головы, лоб, носогубный треугольник, область ушных раковин). При себорее волосистой части головы волосы истончаются и выпадают.
Детские инфекционные заболевания (корь, скарлатина). Высыпания, которые появляются при кори, постепенно пигментируются, приобретая бурую окраску. Их поверхность покрывается мелкими чешуйками. При скарлатине кожа начинает шелушиться после исчезновения сыпи, лицо могут покрывать мелкие чешуйки, а на ладонях и стопах участки кожи могут отходить лоскутами.
Демодекоз. Заболевание вызывают клещи рода Demodex, которые в небольших количествах могут присутствовать и на здоровой коже. Они обнаруживаются в волосяных фолликулах и протоках сальных желез на лице и коже волосистой части головы, а также бровей и ресниц. По мере роста колонии клещей на коже образуются розоватые пятна вокруг волосяных фолликулов, покрытых мелкими или крупными чешуйками. Иногда формируются папулы (узелки) и пустулы, похожие на угревую сыпь. В запущенных случаях кожа утолщается и теряет эластичность. Шелушение, зуд, повышенная жирность кожи и выпадение волос служат характерными симптомами заболевания.
Отрубевидный лишай (разноцветный лишай). Этот вид кератомикоза вызывают дрожжеподобные грибы рода Pityrosporum, поражающие роговой слой эпидермиса.
Отрубевидный лишай не заразен, но выявлена генетическая предрасположенность к отрубевидному лишаю у лиц, находящихся в кровном родстве.
Чаще поражение отмечается в возрасте пубертата, поскольку интенсивное размножение грибов коррелирует с гиперфункцией сальных желез. Грибы формируют колонии в виде желтовато-бурых точек вокруг сальных желез. Сливаясь, колонии образуют розово-желтые пятна, которые постепенно становятся коричнево-желтыми. Поверхность пятен покрыта отрубевидными чешуйками, они легко соскабливаются, обнажая более светлые участки кожи.
Грибы формируют колонии в виде желтовато-бурых точек вокруг сальных желез. Сливаясь, колонии образуют розово-желтые пятна, которые постепенно становятся коричнево-желтыми. Поверхность пятен покрыта отрубевидными чешуйками, они легко соскабливаются, обнажая более светлые участки кожи.
Розовый лишай Жибера. До настоящего времени причина заболевания не установлена, однако преобладает мнение о вирусной природе поражения (предположительно, это вирусы герпеса). Заболевание начинается с продромального периода, для которого характерны мышечная слабость, лихорадка, увеличение лимфатических узлов. Затем на коже появляются розовые бляшки до 5 см в диаметре с приподнятыми краями, которые через неделю светлеют. В течение нескольких месяцев бляшки постепенно проходят, пигментируясь и отшелушиваясь. Заболевание развивается преимущественно у подростков и молодых людей.
Сифилис. Сифилитическая сыпь (папулезный сифилид), которая сопровождается шелушением кожи, чаще встречается при вторичном сифилисе. Желтовато- или синюшно-красные округлые папулы, слегка выступающие над поверхностью кожи, имеют плотную консистенцию и гладкую блестящую поверхность. Шелушение папул приводит к образованию ободка вокруг них.
Желтовато- или синюшно-красные округлые папулы, слегка выступающие над поверхностью кожи, имеют плотную консистенцию и гладкую блестящую поверхность. Шелушение папул приводит к образованию ободка вокруг них.
Ихтиоз. Под этим названием объединяется группа заболеваний, характерной чертой которых является диффузное ороговение кожи по типу «рыбьей чешуи». Все варианты заболеваний (вульгарный, Х-сцепленный, пластинчатый ихтиоз, врожденная буллезная ихтиозиформная эритродермия) носят наследственную природу. Участки гиперкератоза и шелушения могут локализоваться на различных участках тела. Так, при вульгарном ихтиозе шелушение более выражено на разгибательных поверхностях конечностей, однако присутствует и на коже бедер, предплечий и ягодиц, а на ладонях и подошвах можно заметить глубокие складки. При Х-сцепленном ихтиозе кожа ладоней и лица не затронута гиперкератозом. Цвет чешуек варьируется от светло- до темно-коричневого. При пластинчатом ихтиозе шелушение захватывает все части тела.
К каким врачам обращаться при шелушении кожи
При появлении очагов шелушения у детей в первую очередь следует обратиться к
педиатру, который может направить ребенка к дерматологу. Взрослым пациентам необходимо сразу посетить дерматолога и при необходимости – аллерголога-иммунолога.
Диагностика и обследования при шелушении кожи
Для диагностики заболевания, характеризующегося шелушением кожи, необходимо сделать ряд лабораторных исследований:
- клинический анализ крови;
Что делать при шелушении кожи
Большинство кожных заболеваний, сопровождающихся шелушением, требуют поддержания оптимального увлажнения и питания кожи с использованием витаминотерапии и лечебных косметических средств, которые назначает дерматолог.
Лечение при шелушении кожи
Шелушение кожи может быть симптомом очень многих заболеваний, поэтому лечение определяется врачом только после установления точного диагноза.
Источники:
- Клинические рекомендации «Экзема». Разраб.: Российское общество дерматовенерологов и косметологов. – 2021.
- Юсупова Л.А., Юнусова Е.И., Гараева З.Ш., Мавлютова Г.И., Бильдюк Е.В., Шакирова А.Н. Современные особенности клиники, диагностики и терапии больных экземой // Лечащий врач. № 6/2018. – С. 85-87.
- Псориаз: Федеральные клинические рекомендации по ведению больных псориазом. – Москва, 2015.
Сухая кожа вокруг глаз: причины и лечение
Сухость кожи вокруг глаз может возникать в результате старения или погодных условий. Это также может произойти из-за различных кожных заболеваний, таких как экзема, контактный дерматит или конъюнктивит.
В этой статье будут рассмотрены некоторые распространенные причины сухости кожи вокруг глаз, связанные с ними симптомы и варианты лечения.
В нем также будут освещены некоторые полезные домашние средства и стратегии профилактики, а также объяснено, когда стоит поговорить с врачом.
Сухая кожа может появиться на любом участке тела. Это касается кожи вокруг глаз, которая тоньше и нежнее, чем кожа на других участках тела.
Кожа нуждается в воде и маслах, которые она производит естественным образом, чтобы оставаться мягкой, эластичной и эластичной. Если организм не получает необходимых ему масел или воды, кожа может стать сухой.
Типичные симптомы включают:
- участки зудящей или шелушащейся кожи
- шелушение кожи
- огрубевшая кожа
- покалывание или жжение
- шелушение
- зуд
По данным Американской академии дерматологии (AAD), у некоторых людей вероятность развития сухости кожи выше, чем у других, в том числе:
- старше 40 лет
- живущие в холоде страны или климатические условия
- курящие
- имеющие дефицит витаминов или минералов, таких как витамин D, витамин А, железо или цинк
- с коричневой, черной или светлой кожей, а не со средним цветом лица
Кроме того, некоторые лекарства, в том числе статины и диуретики, могут вызывать чрезмерную сухость кожи.
Лечение
Сухая кожа является обычным явлением и обычно не вызывает беспокойства.
Для лечения сухой кожи человек может:
- следить за тем, чтобы пить много воды
- регулярно увлажнять кожу
- избегать использования агрессивных средств по уходу за кожей
- избегать длительного горячего душа и ванн
- избегать искусственных источников тепла, которые высушивают воздух
Экзема — это название группы кожных заболеваний. Заболевание очень распространено, от него страдает более 31 миллиона человек в Соединенных Штатах.
У некоторых людей может возникать экзема вокруг глаз. По данным Национального общества экземы, экзема век чаще встречается у людей, у которых также есть экзема на других участках лица.
Человек может испытывать зуд, воспаление или шелушение кожи на веке.
Существуют следующие виды экземы:
Атопический дерматит
Атопический дерматит является наиболее распространенным типом экземы.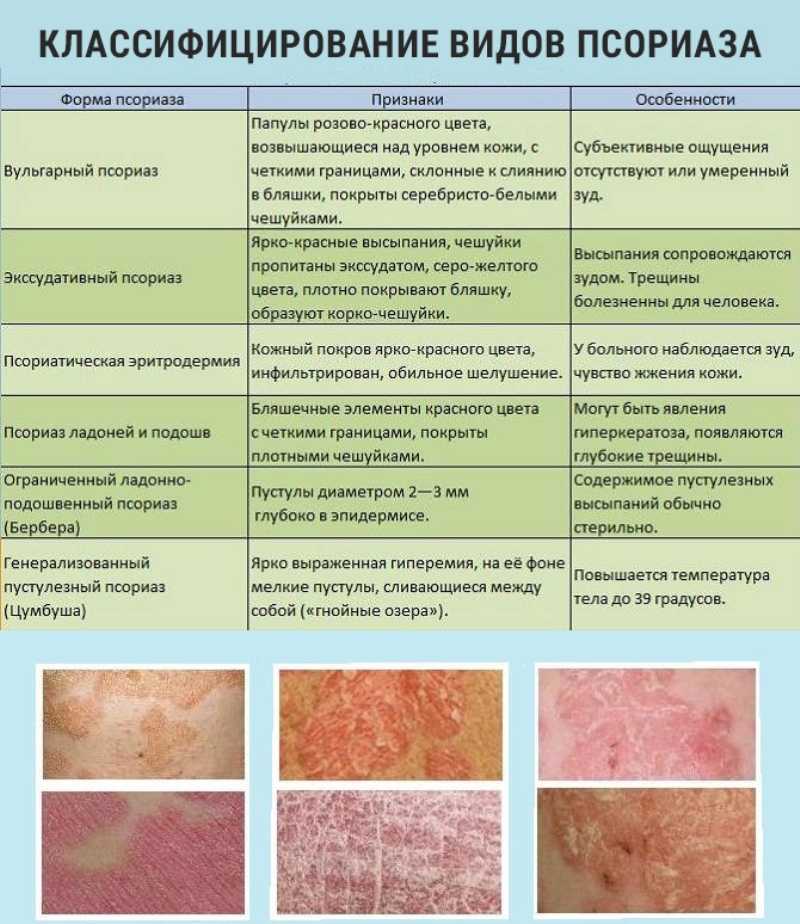 AAD отмечает, что он часто может поражать глаза у взрослых. Он может развиваться на веках и вокруг глаз, вызывая зуд и отек кожи. Кожа вокруг глаз также может утолщаться и темнеть.
AAD отмечает, что он часто может поражать глаза у взрослых. Он может развиваться на веках и вокруг глаз, вызывая зуд и отек кожи. Кожа вокруг глаз также может утолщаться и темнеть.
Атопический дерматит вокруг глаз может привести к глазным заболеваниям, таким как конъюнктивит и кератит, который представляет собой воспаление роговицы.
Лечение
Если у человека развивается атопический дерматит вокруг глаз, ему следует обратиться к врачу, особенно если у него проблемы с глазами, которые длятся дольше нескольких дней.
Лечение атопического дерматита включает обычный уход за кожей, такой как нанесение увлажняющего крема, и местные лекарства, такие как кортикостероиды и местные иммуномодуляторы.
Себорейный дерматит
Себорейный дерматит век имеет тенденцию поражать только область вокруг краев век.
Этот тип экземы развивается в местах с большим количеством сальных или сальных желез.
Другие распространенные места включают:
- верхнюю часть спины
- нос
- кожа головы
Лечение
Национальное общество по борьбе с экземой рекомендует ежедневно мыть пораженную область мягким очищающим средством. Кроме того, человек должен:
Кроме того, человек должен:
- ежедневно увлажнять кожу
- контролировать уровень стресса
- много спать
Иногда врачи рекомендуют специальный противогрибковый крем. В тяжелых случаях могут быть предложены кремы со стероидами или ингибиторами кальциневрина.
Контактный дерматит
Раздражители и аллергены вызывают контактный дерматит. Контактный дерматит может возникнуть на веках при попадании на кожу раздражителя или аллергена. Это может произойти из-за продуктов по уходу за кожей, макияжа и краски для волос.
Иногда люди могут коснуться раздражающего вещества или чего-то, на что у них аллергия, а затем протереть глаза. Это переносит раздражитель или аллерген на веко.
Лечение
Во многих случаях проблема исчезнет, если человек перестанет использовать продукт, вызывающий реакцию.
Кожа на веках в четыре раза тоньше, чем на остальной части лица. Поэтому врачи рекомендуют мягкие кремы и смягчающие средства.
В тяжелых случаях могут быть предложены кремы со стероидами или ингибиторами кальциневрина.
Если контактный дерматит возвращается или не проходит при лечении, человеку может потребоваться пройти кожную пробу, чтобы выяснить, какой аллерген или раздражитель является его причиной.
Блефарит — воспаление кожи века.
Обычно это происходит, когда кожа реагирует на живущие на ней бактерии. Это чаще всего встречается у людей с себорейным дерматитом, но может затронуть любого.
Симптомы включают:
- небольшие желтые чешуйки вокруг век
- зуд в глазах
- ощущение «песка» в глазах
Лечение
на глаза
Узнайте больше о том, как лечить блефарит, здесь.
Конъюнктивит, или конъюнктивит, относится к воспалению конъюнктивы. Это прозрачная внешняя оболочка глаза.
Аллергии, бактерии и вирусы могут вызвать конъюнктивит. Бактериальные и вирусные конъюнктивиты являются инфекциями и, как правило, заразны.
Симптомы включают:
- корочки на веках
- корочки на ресницах
- розовая или красная белая часть глаза
- избыточное слезоотделение
- гной или слизистые выделения из глаза
- ощущение, что в глаз попало что-то
Узнайте больше о конъюнктивите здесь.
Лечение
Люди могут лечить конъюнктивит дома с помощью холодного компресса и искусственной слезы.
Иногда людям может потребоваться лечение, например, прием антибиотиков и противовирусных препаратов.
Некоторые причины сухости кожи вокруг глаз можно лечить в домашних условиях.
Советы включают использование теплых или холодных компрессов для облегчения таких симптомов, как зуд, и использование только мягких чистящих средств.
Кремы и мази могут помочь уменьшить сухость кожи.
According to the AAD, ingredients that can be beneficial include:
- jojoba oil
- dimethicone
- glycerin
- hyaluronic acid
- lactic acid
- lanolin
- mineral oil
- petrolatum
- shea butter
Лучший способ предотвратить сухость кожи вокруг глаз зависит от причины.
Во избежание развития сухости кожи люди могут:
- использовать для мытья теплую, а не горячую воду
- использовать только мягкие чистящие средства без отдушек
- вытирать кожу насухо, а не тереть увлажняющий крем
- не сидите и не стойте рядом с источниками тепла, такими как камины
- пейте много воды
Экзема неизлечима, но люди могут помочь предотвратить обострение следующим образом:
- контролировать уровень стресса
- много спать
- избегать продуктов, которые раздражают кожу
- избегать продуктов, на которые у них аллергия с врачом:
- боль в глазах
- чувствительность к свету
- затуманенное зрение
Люди, которые подозревают, что у них может быть форма экземы, также должны поговорить с врачом, так как им могут потребоваться лечебные кремы и мази.

Сухость кожи может появиться на любом участке тела, включая кожу вокруг глаз. Это обычное дело и обычно не о чем беспокоиться. Иногда проблема может быть вызвана экземой или инфекциями.
Некоторые причины сухости кожи вокруг глаз можно лечить в домашних условиях. В других случаях человеку может потребоваться медицинская помощь. Сюда входят люди с болью в глазах или нечеткостью зрения.
Кроме того, если кто-то подозревает, что у него может быть форма экземы, ему следует поговорить с врачом.
Сухая кожа вокруг глаз: причины и лечение
Человек может испытывать сухость кожи вокруг глаз в результате старения или погодных условий. Это также может произойти из-за различных кожных заболеваний, таких как экзема, контактный дерматит или конъюнктивит.
В этой статье будут рассмотрены некоторые распространенные причины сухости кожи вокруг глаз, связанные с ними симптомы и варианты лечения.
В нем также будут освещены некоторые полезные домашние средства и стратегии профилактики, а также объяснено, когда стоит поговорить с врачом.

Сухая кожа может появиться на любом участке тела. Это касается кожи вокруг глаз, которая тоньше и нежнее, чем кожа на других участках тела.
Кожа нуждается в воде и маслах, которые она производит естественным образом, чтобы оставаться мягкой, эластичной и эластичной. Если организм не получает необходимых ему масел или воды, кожа может стать сухой.
Типичные симптомы включают:
- участки зудящей или шелушащейся кожи
- шелушение кожи
- огрубевшая кожа
- покалывание или жжение
- шелушение
- зуд
По данным Американской академии дерматологии (AAD), у некоторых людей вероятность развития сухости кожи выше, чем у других, в том числе:
- старше 40 лет
- живущие в холоде страны или климатические условия
- курящие
- имеющие дефицит витаминов или минералов, таких как витамин D, витамин А, железо или цинк
- с коричневой, черной или светлой кожей, а не со средним цветом лица
Кроме того, некоторые лекарства, в том числе статины и диуретики, могут вызывать чрезмерную сухость кожи.

Лечение
Сухая кожа является обычным явлением и обычно не вызывает беспокойства.
Для лечения сухой кожи человек может:
- следить за тем, чтобы пить много воды
- регулярно увлажнять кожу
- избегать использования агрессивных средств по уходу за кожей
- избегать длительного горячего душа и ванн
- избегать искусственных источников тепла, которые высушивают воздух
Экзема — это название группы кожных заболеваний. Заболевание очень распространено, от него страдает более 31 миллиона человек в Соединенных Штатах.
У некоторых людей может возникать экзема вокруг глаз. По данным Национального общества экземы, экзема век чаще встречается у людей, у которых также есть экзема на других участках лица.
Человек может испытывать зуд, воспаление или шелушение кожи на веке.
Существуют следующие виды экземы:
Атопический дерматит
Атопический дерматит является наиболее распространенным типом экземы.
 AAD отмечает, что он часто может поражать глаза у взрослых. Он может развиваться на веках и вокруг глаз, вызывая зуд и отек кожи. Кожа вокруг глаз также может утолщаться и темнеть.
AAD отмечает, что он часто может поражать глаза у взрослых. Он может развиваться на веках и вокруг глаз, вызывая зуд и отек кожи. Кожа вокруг глаз также может утолщаться и темнеть.Атопический дерматит вокруг глаз может привести к глазным заболеваниям, таким как конъюнктивит и кератит, который представляет собой воспаление роговицы.
Лечение
Если у человека развивается атопический дерматит вокруг глаз, ему следует обратиться к врачу, особенно если у него проблемы с глазами, которые длятся дольше нескольких дней.
Лечение атопического дерматита включает обычный уход за кожей, такой как нанесение увлажняющего крема, и местные лекарства, такие как кортикостероиды и местные иммуномодуляторы.
Себорейный дерматит
Себорейный дерматит век имеет тенденцию поражать только область вокруг краев век.
Этот тип экземы развивается в местах с большим количеством сальных или сальных желез.
Другие распространенные места включают:
- верхнюю часть спины
- нос
- кожа головы
Лечение
Национальное общество по борьбе с экземой рекомендует ежедневно мыть пораженную область мягким очищающим средством.
 Кроме того, человек должен:
Кроме того, человек должен:- ежедневно увлажнять кожу
- контролировать уровень стресса
- много спать
Иногда врачи рекомендуют специальный противогрибковый крем. В тяжелых случаях могут быть предложены кремы со стероидами или ингибиторами кальциневрина.
Контактный дерматит
Раздражители и аллергены вызывают контактный дерматит. Контактный дерматит может возникнуть на веках при попадании на кожу раздражителя или аллергена. Это может произойти из-за продуктов по уходу за кожей, макияжа и краски для волос.
Иногда люди могут коснуться раздражающего вещества или чего-то, на что у них аллергия, а затем протереть глаза. Это переносит раздражитель или аллерген на веко.
Лечение
Во многих случаях проблема исчезнет, если человек перестанет использовать продукт, вызывающий реакцию.
Кожа на веках в четыре раза тоньше, чем на остальной части лица. Поэтому врачи рекомендуют мягкие кремы и смягчающие средства.

В тяжелых случаях могут быть предложены кремы со стероидами или ингибиторами кальциневрина.
Если контактный дерматит возвращается или не проходит при лечении, человеку может потребоваться пройти кожную пробу, чтобы выяснить, какой аллерген или раздражитель является его причиной.
Блефарит — воспаление кожи века.
Обычно это происходит, когда кожа реагирует на живущие на ней бактерии. Это чаще всего встречается у людей с себорейным дерматитом, но может затронуть любого.
Симптомы включают:
- небольшие желтые чешуйки вокруг век
- зуд в глазах
- ощущение «песка» в глазах
Лечение
на глаза
- легкий массаж век
- использовать без рецепта искусственные слезы
- не носить контактные линзы, пока проблема не исчезнет
Узнайте больше о том, как лечить блефарит, здесь.
Конъюнктивит, или конъюнктивит, относится к воспалению конъюнктивы. Это прозрачная внешняя оболочка глаза.
Аллергии, бактерии и вирусы могут вызвать конъюнктивит. Бактериальные и вирусные конъюнктивиты являются инфекциями и, как правило, заразны.
Симптомы включают:
- корочки на веках
- корочки на ресницах
- розовая или красная белая часть глаза
- избыточное слезоотделение
- гной или слизистые выделения из глаза
- ощущение, что в глаз попало что-то
Узнайте больше о конъюнктивите здесь.
Лечение
Люди могут лечить конъюнктивит дома с помощью холодного компресса и искусственной слезы.
Иногда людям может потребоваться лечение, например, прием антибиотиков и противовирусных препаратов.
Некоторые причины сухости кожи вокруг глаз можно лечить в домашних условиях.
Советы включают использование теплых или холодных компрессов для облегчения таких симптомов, как зуд, и использование только мягких чистящих средств.
Кремы и мази могут помочь уменьшить сухость кожи.
According to the AAD, ingredients that can be beneficial include:
- jojoba oil
- dimethicone
- glycerin
- hyaluronic acid
- lactic acid
- lanolin
- mineral oil
- petrolatum
- shea butter
Лучший способ предотвратить сухость кожи вокруг глаз зависит от причины.
Во избежание развития сухости кожи люди могут:
- использовать для мытья теплую, а не горячую воду
- использовать только мягкие чистящие средства без отдушек
- вытирать кожу насухо, а не тереть увлажняющий крем
- не сидите и не стойте рядом с источниками тепла, такими как камины
- пейте много воды
Экзема неизлечима, но люди могут помочь предотвратить обострение следующим образом:
- контролировать уровень стресса
- много спать
- избегать продуктов, которые раздражают кожу
- избегать продуктов, на которые у них аллергия с врачом:
- боль в глазах
- чувствительность к свету
- затуманенное зрение
Люди, которые подозревают, что у них может быть форма экземы, также должны поговорить с врачом, так как им могут потребоваться лечебные кремы и мази.


 Это можно делать старыми проверенными средствами (крем или молочко), а дополнительно простой водой. Мыло использовать не желательно, так как оно усилит раздражение кожи.
Это можно делать старыми проверенными средствами (крем или молочко), а дополнительно простой водой. Мыло использовать не желательно, так как оно усилит раздражение кожи.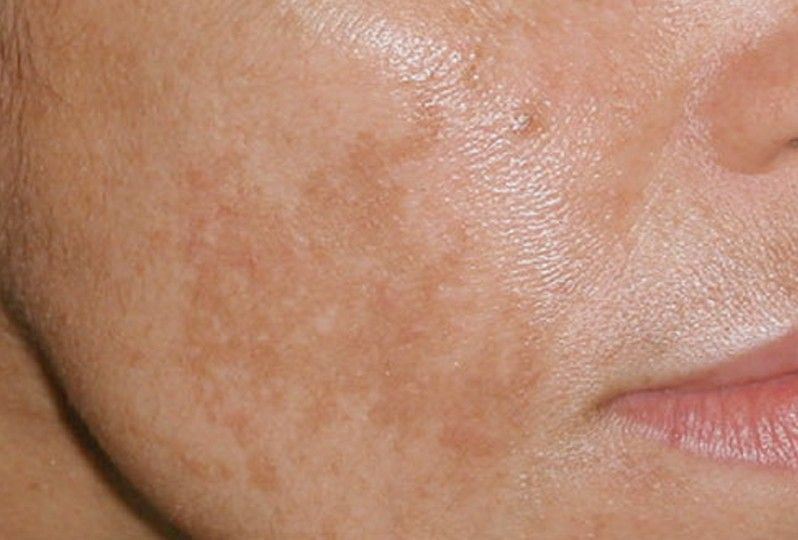


 AAD отмечает, что он часто может поражать глаза у взрослых. Он может развиваться на веках и вокруг глаз, вызывая зуд и отек кожи. Кожа вокруг глаз также может утолщаться и темнеть.
AAD отмечает, что он часто может поражать глаза у взрослых. Он может развиваться на веках и вокруг глаз, вызывая зуд и отек кожи. Кожа вокруг глаз также может утолщаться и темнеть. Кроме того, человек должен:
Кроме того, человек должен:
